Rsistance des agents infectieux impliqus dans les IRB


Résistance des agents infectieux impliqués dans les IRB en France : état actuel, prospective Emmanuelle VARON Hôpital Européen Georges Pompidou, Paris Microbiologie
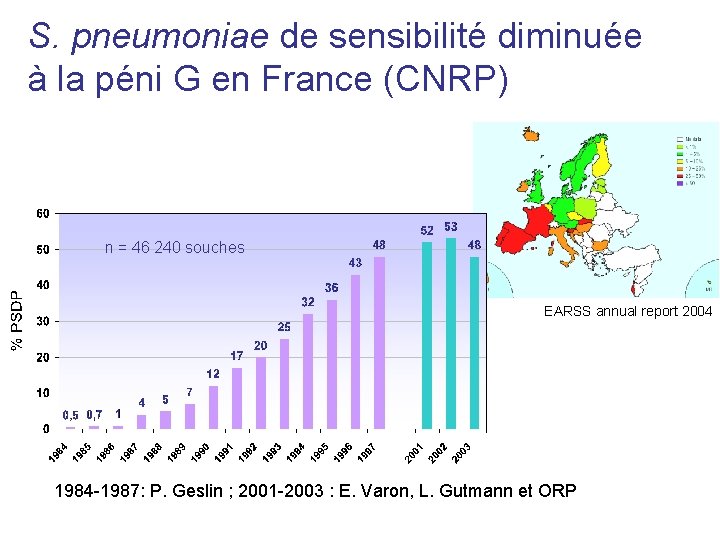
S. pneumoniae de sensibilité diminuée à la péni G en France (CNRP) nn==46 souches 46 240 souches EARSS annual report 2004 1984 -1987: P. Geslin ; 2001 -2003 : E. Varon, L. Gutmann et ORP

L’évolution de la résistance aux bêta-lactamines est liée à deux particularités du pneumocoque Son aptitude à coloniser l’oropharynx (Sérotypes 19 F, 6 B, 23 F, 19 A, 6 A et 14) Sa compétence naturelle Les streptocoques oraux = réservoir de gènes plp Résistance aux bêta-lactamines par. C, gyr. A Résistance aux fluoroquinolones Autres échanges interspécifiques Tn (erm. B), mef Résistance aux macrolides, ± associée à d’autres résistances

S. pneumoniae : mécanismes de R aux β-lactamines Gènes mosaïques +++ Mutations (PLP 2 x ++, PLP 2 b) PLP d’affinité diminuée Pénicillines PLP 2 x ± PLP 2 b ± PLP 1 a Céphalosporines PLP 2 x ± PLP 1 a Grande diversité de combinaisons de PLP modifiées Résistance croisée aux bêtalactamines CMI « imprévisibles » d’une molécule à une autre
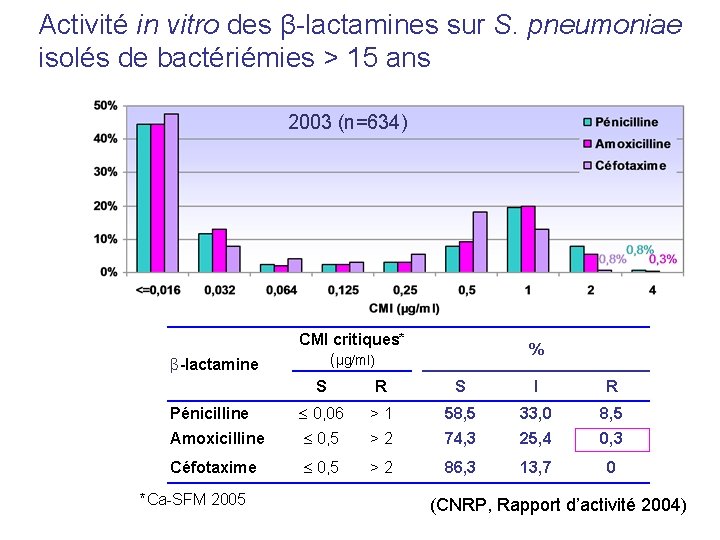
Activité in vitro des β-lactamines sur S. pneumoniae isolés de bactériémies > 15 ans 2003 (n=634) β-lactamine CMI critiques* (µg/ml) % S R S I R Pénicilline 0, 06 >1 58, 5 33, 0 8, 5 Amoxicilline 0, 5 >2 74, 3 25, 4 0, 3 Céfotaxime 0, 5 >2 86, 3 13, 7 0 *Ca-SFM 2005 (CNRP, Rapport d’activité 2004)
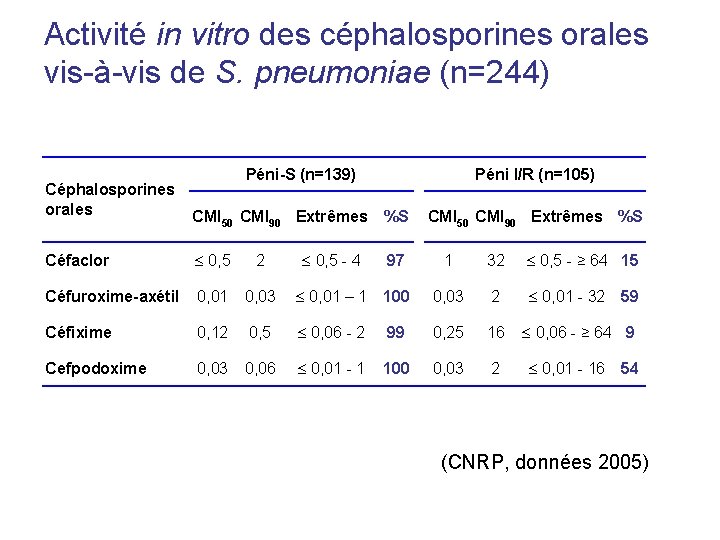
Activité in vitro des céphalosporines orales vis-à-vis de S. pneumoniae (n=244) Céphalosporines orales Péni-S (n=139) CMI 50 CMI 90 Extrêmes %S 1 32 0, 5 - ≥ 64 15 0, 01 – 1 100 0, 03 2 0, 01 - 32 0, 5 0, 06 - 2 99 0, 25 16 0, 06 0, 01 - 1 100 0, 03 2 Céfaclor 0, 5 2 Céfuroxime-axétil 0, 01 0, 03 Céfixime 0, 12 Cefpodoxime 0, 03 0, 5 - 4 Péni I/R (n=105) 97 59 0, 06 - ≥ 64 9 0, 01 - 16 54 (CNRP, données 2005)

S. pneumoniae : mécanismes de R aux macrolides Prévalence : ~ 50% Par modification de cible : ARNr 23 S, domaine V Di-méthylation Adénine 2058 par erm. B, Tn 1545 +++ phénotype MLSB (CMI 64 mg/ml) Inductible / MLSB (atténuateur) +++ Constitutif (atténuateur*) 95% Mutations ponctuelles Par efflux actif (CMI 1 -32 mg/ml) mef. E : phénotype « M » (C 14 -15) 5%

S. pneumoniae : activité des kétolides Dérivés semi-synthétiques des macrolides en C 14 Actifs sur les souches macrolides R De type MLSB inductible (CMI <0, 25 µg/ml) Par efflux (CMI 0, 25 µg/ml) Peu ou pas actifs sur les souches macrolides R de type MLSB constitutif Résistance acquise : mutations ponctuelles dans le domaine II de ARNr 23 S S. pneumoniae Télithromycine R en France en 2004 1, 8% 5% parmi les souches érythromycine-R (Drugeon, Ricai 2005)

S. pneumoniae : mécanismes de R aux FQ Modification de cible par mutation ponctuelle QRDR+++ (rarement mosaïque) Topoisomérase IV (C 2 E 2) Sous-unité C (par. C) Sous-unité E (par. E) Gyrase (A 2 B 2) Sous-unité A (gyr. A) Sous-unité B (gyr. B) Efflux actif augmenté pmr. A (? ) FQ “hydrophiles” (Cipro, Norflo) Inhibé par la réserpine Autres pompes ?
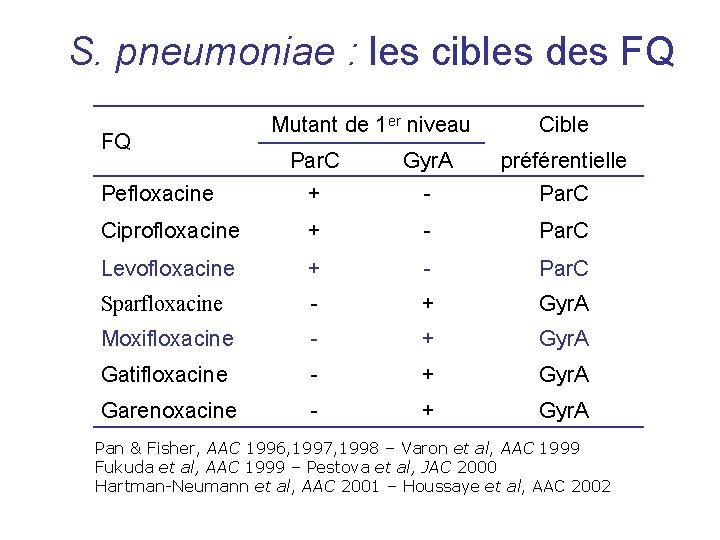
S. pneumoniae : les cibles des FQ FQ Mutant de 1 er niveau Cible Par. C Gyr. A préférentielle Pefloxacine + - Par. C Ciprofloxacine + - Par. C Levofloxacine + - Par. C Sparfloxacine - + Gyr. A Moxifloxacine - + Gyr. A Gatifloxacine - + Gyr. A Garenoxacine - + Gyr. A Pan & Fisher, AAC 1996, 1997, 1998 – Varon et al, AAC 1999 Fukuda et al, AAC 1999 – Pestova et al, JAC 2000 Hartman-Neumann et al, AAC 2001 – Houssaye et al, AAC 2002
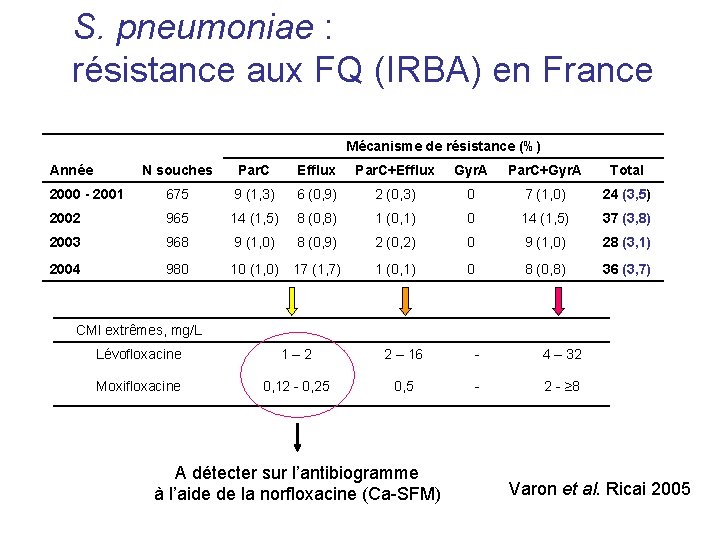
S. pneumoniae : résistance aux FQ (IRBA) en France Mécanisme de résistance (%) N souches Par. C Efflux Par. C+Efflux Gyr. A Par. C+Gyr. A Total 2000 - 2001 675 9 (1, 3) 6 (0, 9) 2 (0, 3) 0 7 (1, 0) 24 (3, 5) 2002 965 14 (1, 5) 8 (0, 8) 1 (0, 1) 0 14 (1, 5) 37 (3, 8) 2003 968 9 (1, 0) 8 (0, 9) 2 (0, 2) 0 9 (1, 0) 28 (3, 1) 2004 980 10 (1, 0) 17 (1, 7) 1 (0, 1) 0 8 (0, 8) 36 (3, 7) Année CMI extrêmes, mg/L Lévofloxacine 1– 2 2 – 16 - 4 – 32 Moxifloxacine 0, 12 - 0, 25 0, 5 - 2 - ≥ 8 A détecter sur l’antibiogramme à l’aide de la norfloxacine (Ca-SFM) Varon et al. Ricai 2005

H. influenzae en France Dabernat, CNRH 2004

H. influenzae : mécanismes de R β-lactamines 7% 26% Pénicillinase (TEM-1) plasmidique (Tn) Résistance aux amino-pénicillines (CMI 1 -32 µg/ml) Sensible aux inhibiteurs Modification de PLP 3 22%, NT Résistance aux amino-pénicillines (CMI 1 -8 µg/ml) Résistance aux inhibiteurs, C 1 G, C 2 G, carbapénèmes Activité conservée des C 3 G Macrolides et kétolides Résistance naturelle aux C 16 et lincosamides Naturellement peu sensible aux C 14, C 15, SA et SB Activité télithromycine comparable à celle de l’azithromycine (CMI 90 1 -2 µg/ml) Fluoroquinolones 99, 9% de souches sensibles Dabernat, CNRH 2004
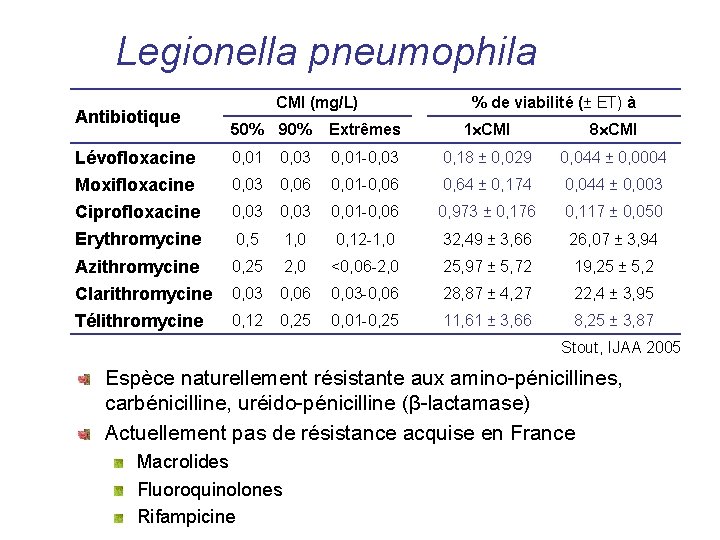
Legionella pneumophila Antibiotique CMI (mg/L) % de viabilité (± ET) à 50% 90% Extrêmes 1 CMI 8 CMI Lévofloxacine 0, 01 0, 03 0, 01 -0, 03 0, 18 ± 0, 029 0, 044 ± 0, 0004 Moxifloxacine 0, 03 0, 06 0, 01 -0, 06 0, 64 ± 0, 174 0, 044 ± 0, 003 Ciprofloxacine 0, 03 0, 01 -0, 06 0, 973 ± 0, 176 0, 117 ± 0, 050 Erythromycine 0, 5 1, 0 0, 12 -1, 0 32, 49 ± 3, 66 26, 07 ± 3, 94 Azithromycine 0, 25 2, 0 <0, 06 -2, 0 25, 97 ± 5, 72 19, 25 ± 5, 2 Clarithromycine 0, 03 0, 06 0, 03 -0, 06 28, 87 ± 4, 27 22, 4 ± 3, 95 Télithromycine 0, 12 0, 25 0, 01 -0, 25 11, 61 ± 3, 66 8, 25 ± 3, 87 Stout, IJAA 2005 Espèce naturellement résistante aux amino-pénicillines, carbénicilline, uréido-pénicilline (β-lactamase) Actuellement pas de résistance acquise en France Macrolides Fluoroquinolones Rifampicine

Conclusion S. pneumoniae : 47% de souches de sensibilité à la pénicilline, 50% de souches résistantes aux macrolides et lincosamides mais 98% ont une CMI d’amoxicilline ≤ 2 µg/ml sensibles à l’amoxicilline 98% sensibles à la télithromycine ~ 96% sensibles aux fluoroquinolones H. influenzae 26% de souches productrices de pénicillinase 22% ont une PLP 3 modifiée mais ~ 98% sensibles à l’amoxicilline-acide clavulanique ~ 100% sensibles aux fluoroquinolones


Remerciements Observatoires Régionaux du Pneumocoque Equipe du CNRP Sophie, Estelle, Sylvie, Flavie Henri Dabernat Hubert Chardon Serge Houssaye

Atypiques Mycoplasma pneumoniae 1 Chlamydophila pneumoniae 2 50% 90% Extrêmes Moxifloxacine 0, 12 0, 06 – 0, 01 - - - Lévofloxacine 0, 5 1 0, 5 – 1 0, 25 0, 12 – 0, 25 Ciprofloxacine 1 2 1– 2 - - - 0, 12 0, 25 0, 06 – 0, 25 - - 0, 06 – 0, 25 ≤ 0, 01 0, 03 0, 06 0, 01 – 0, 06 Antibiotique Doxycycline Erythromycine ≤ 0, 01 Clarithromycine - - - 0, 03 0, 06 0, 01 – 0, 12 Azithromycine - - - 0, 06 0, 12 0, 01 – 0, 12 Télithromycine 0, 008 – 0, 06 0, 03 0, 06 0, 01 – 0, 25 1 Pereyre AAC 2004, Kenny AAC 2001 – 2 Critchley CMI 2002, Strigl AAC 2000 Résistance acquise aux macrolides Rare pour M. pneumoniae, absente pour C. pneumoniae Pas de résistance aux fluoroquinolones
- Slides: 19