Rol del geriatra en la atencin del paciente

















































- Slides: 64

Rol del geriatra en la atención del paciente con demencia avanzada: Cuidados paliativos en demencia Dr. Moises Schapira Director Médico Hirsch Profesor titular de Gerontología Usal Profesor Adjunto de Medicina UBA CEMIC

CONCLUSIÓN: Mensaje para el hogar Nuestro compromiso es con el paciente y su grupo familiar y no solo con el Diagnóstico y Tratamiento Debe ser : PRECOZ INTEGRAL: CONTINUO: A lo largo de la vida COMPREHENSIVO: Apoyo familiar y social

Dime como está tu paciente y te diré como intervenir



Evolución Enfermedad de Alzheimer Trast. de memoria Trastornos conductuales Cognitivos múltiples dominios Dx Rx Inicio Muerte Dx Diagnóstico Rx inicio de los tratamientos

El Rol del Médico • • • Evaluación y diagnóstico de demencia Búsqueda de causas reversibles (raro) Manejo de problemas médicos actuales Aproximación Sensible al diagnóstico y pronóstico Ayuda en la definición de Objetivos de cuidado

Universo de atención • En nuestras consultas no debemos centrar nuestra atención sólo en el paciente enfermo y discapacitado, sino también en el "cuidador" y su entorno familiar, quienes sufren la enfermedad, según el grado de adaptación que tengan al problema. • La búsqueda de esta visión integradora en el proceso de "cuidar", permitirá mejorar la calidad de vida tanto del paciente como del familiar "cuidador" y posibilitará buscar una adecuada conexión entre la familia y la institución.

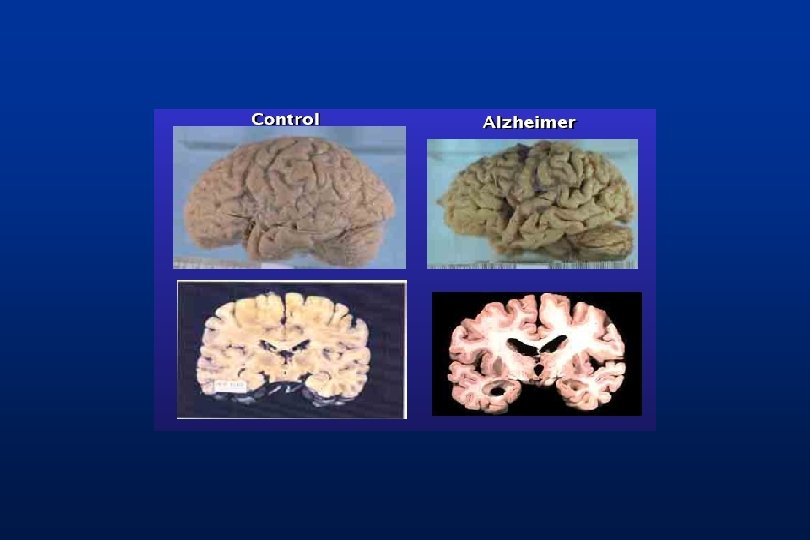
síndromes Demenciales

Estadios clinicos en Alzheimer • Temprano – 2 -4 años • Moderado – 2 -10 año • Tardío – 2 -3 años

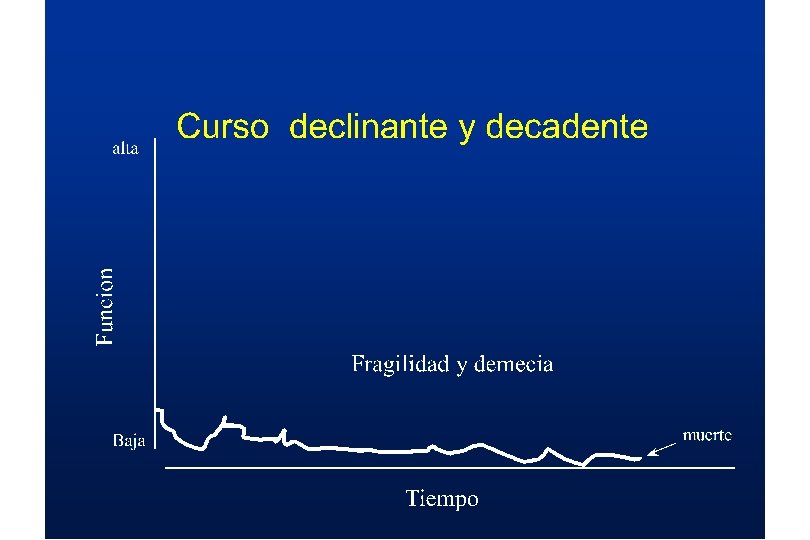
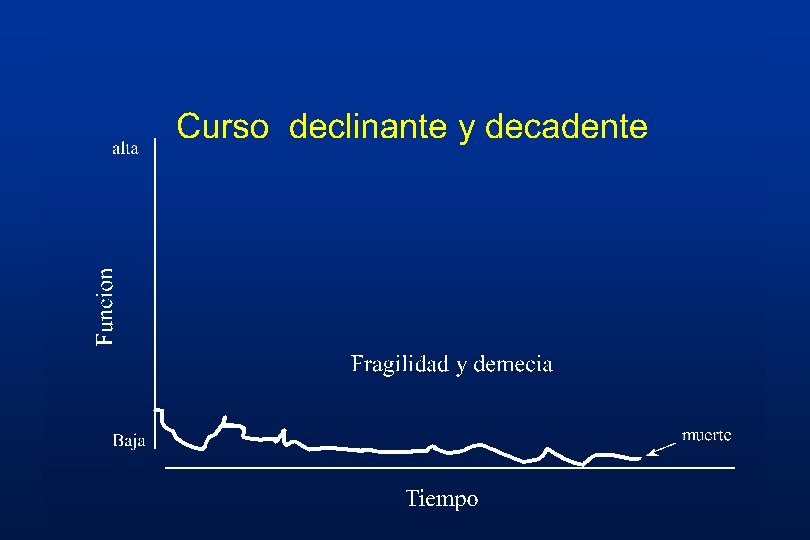
Ultimos estadios de la demencia • Severa – Rigidez , incontinencia, dificultades en la ingesta, deterioro motor • Terminal – Postrado, mudo, disfagia, infecciones intercurrentes Volicer L, Hurley AC eds. Hospice Care for Patients with Advanced Prog. Dementia. 1998

Puntajes GDS/FAST GDS 1 Ausencia de déficit cognitivo FAST Adulto normal GDS 2 Déficit cognitivo muy leve Dificultad subjetiva GDS 3 Déficit cognitivo leve Dificultades en tareas complejas. Puede haber negación de síntomas y perderse en nuevos recorridos. GDS 4 Déficit cognitivo moderado Desempeño pobre en tareas complejas. Negación del déficit.

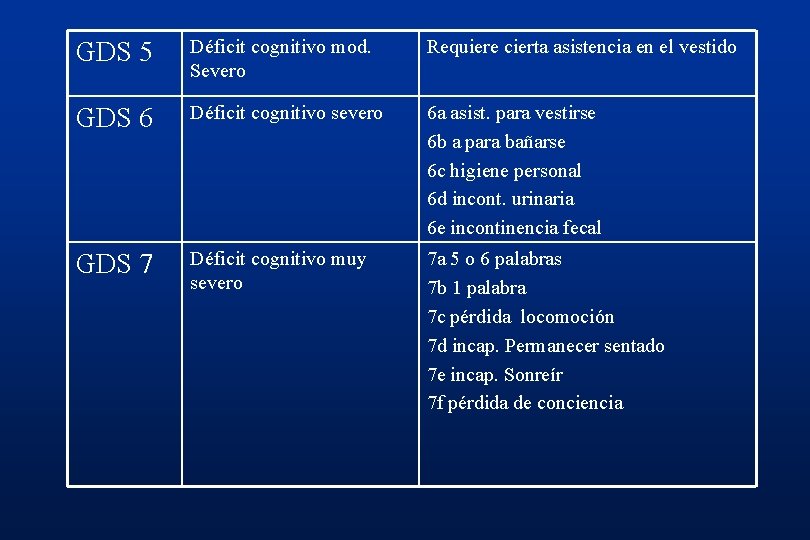
GDS 5 Déficit cognitivo mod. Severo Requiere cierta asistencia en el vestido GDS 6 Déficit cognitivo severo 6 a asist. para vestirse 6 b a para bañarse 6 c higiene personal 6 d incont. urinaria 6 e incontinencia fecal GDS 7 Déficit cognitivo muy severo 7 a 5 o 6 palabras 7 b 1 palabra 7 c pérdida locomoción 7 d incap. Permanecer sentado 7 e incap. Sonreír 7 f pérdida de conciencia

Definiendo la demencia tardía • • MMSE <10 FAST nivel >7 Inicio de los déficits motores Ultimos 2 -3 años de demencia

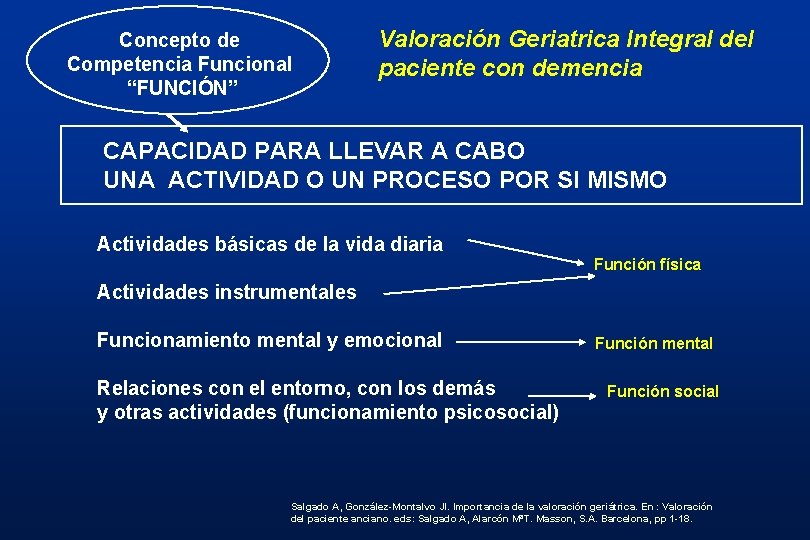
Concepto de Competencia Funcional “FUNCIÓN” Valoración Geriatrica Integral del paciente con demencia CAPACIDAD PARA LLEVAR A CABO UNA ACTIVIDAD O UN PROCESO POR SI MISMO Actividades básicas de la vida diaria Función física Actividades instrumentales Funcionamiento mental y emocional Relaciones con el entorno, con los demás y otras actividades (funcionamiento psicosocial) Función mental Función social Salgado A, González-Montalvo JI. Importancia de la valoración geriátrica. En : Valoración del paciente anciano. eds: Salgado A, Alarcón MªT. Masson, S. A. Barcelona, pp 1 -18.

EVALUACIÓN Geriátrica COMPREHENSIVA INCLUYE PA- EVALUACIÓN MÉDICA JB- EVALUACIÓN PSICOSOCIAL (DEPRESIÓN, DEMENCIA, ECOLOGÍA) JC- EVALUACIÓN FUNCIONAL JCONOCIMIENTO DE ACTITUDES FRENTE A SITUACIONES LÍMITE

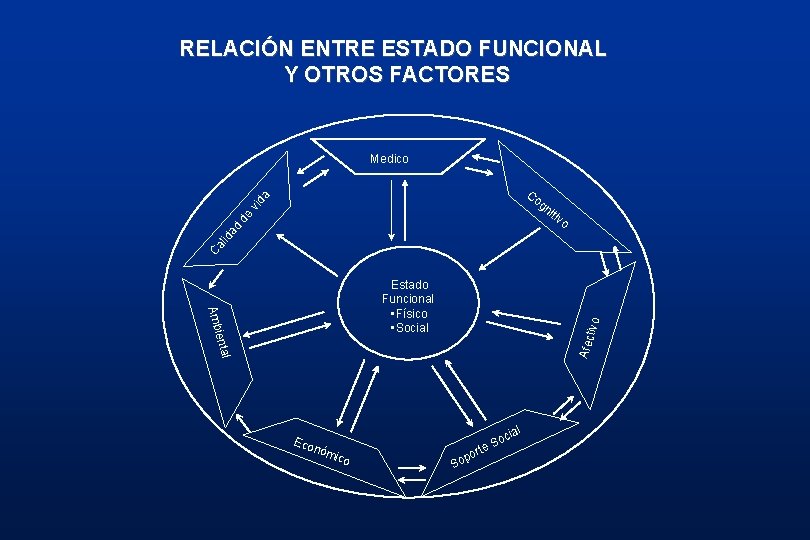
RELACIÓN ENTRE ESTADO FUNCIONAL Y OTROS FACTORES Medico a Co de vid gn itiv Ca lid ad o l Afec ienta tivo Amb Estado Funcional • Físico • Social Eco nóm ico ort p So l cia o e. S

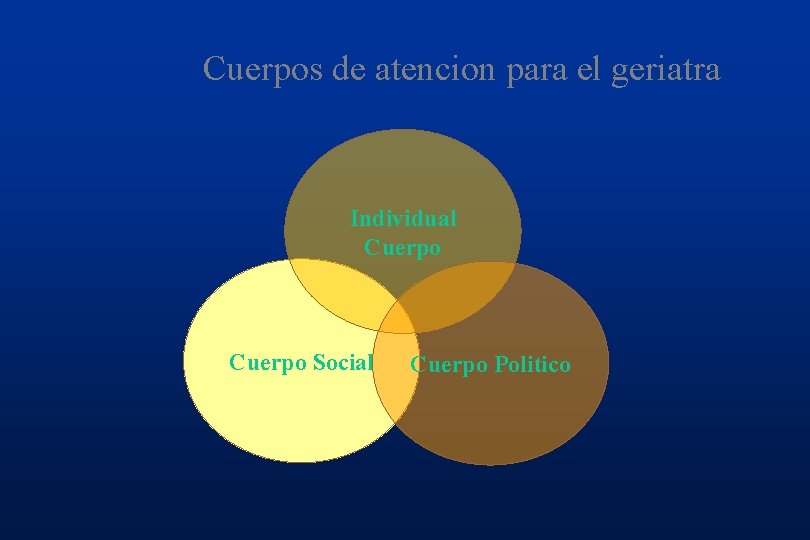
Cuerpos de atencion para el geriatra Individual Cuerpo Social Cuerpo Politico

Plan de acción Puntos principales • Capacidad para continuar siendo autónomo • Planificación detallada del alta domiciliaria • Evitar la iatrogenia • Enfasis en la rehabilitación

Diagnóstico de Enfermedad Terminal Presencia de enfermedad avanzada, progresiva incurable, falta de posibilidades razonables de respuesta al tratamiento específico

Determinando el Pronóstico • Puede ser complejo en casos individuales “Me sorprendería si este paciente falleciera en los próximos seis meses? ” Permite una respuesta mas apropiada que “¿Estará este paciente muerto en los próximos 6 meses? ” • Si usted no se sorprenderá evalue la necesidad de cuidados paliativos

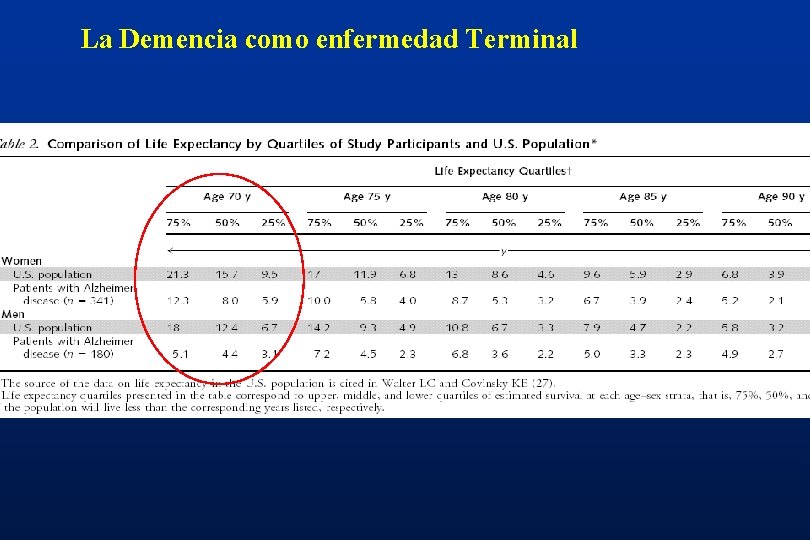
Conclusiones • Basados en los estudios clínicos existentes , la omisión de la alimentación enteral no debe ser considerada poco ética ya que no parecen prolongar la sobrevida en pacientes con Demencia

Principios de Prescripción en el paciente con demencia avanzada • 1. El diagnostico pre tratamiento es imperativo • 2. La mejoría en la calidad de vida debe ser el objetivo • 3. La medicación juega un rol importante junto al counseling a los familiares y cuidadores y al soporte social. • 4. La historia de drogas utilizadas debe ser meticulosa • 5. El anciano frágil requiere dosis menores y toda droga innecesaria debe ser discontinuada

Caso Uno • Hombre de 84 años de edad , Jubilado de las fuerzas armadas , que vive en un sector cerrado de la institución , FAST level 7 a , vinculado a demencia mixta. Episodios de agitación, agresión física ocasional, afasia fluente. Problemas con la ingesta. Medica y psiquiatricamente estable , excepto por ocasional infección urinaria. Sus hijos solicitan la no colocación de una sonda y suspender medicación innecesaria.

Caso Uno • Las enfermedades crónicas incluyen enfermedad vascular generalizada, HTA, oseoartrosis. Se plantea la indicación de no hospitalizar. • Utiliza múltiples medicamentos psicotrópicos para los trastornos conductuales y depresion. • Se discontinuan los hipolipemiantes, el donepecilo, y la memantina.

Continuación del Caso • Las disconductas se incrementan severamente durante las próximas semanas. Se busca bolo fecal y se obtiene un urocultivo positivo. Recuperó su función y desempeño habitual y vivió otros 3 meses. Falleciendo por una neumonía aspirativa.

Aspectos Médicos a considerar en demencias avanzadas que pueden presentarse como trastornos conductuales • • Enfermedades; angina, reflujo; artrosis etc Efecto secundario de medicamentos Dolor Constipación Deprivacion sensorial Problemas dentarios Trastornos del sueño

D Demencia E Electrolitos L Lóbulos pulmonares, cerebrales, renales I Infección R Rx I Injuria, dolor , stress U Unidades no familiares M Metabólico Inouye SK Conn Med 1993

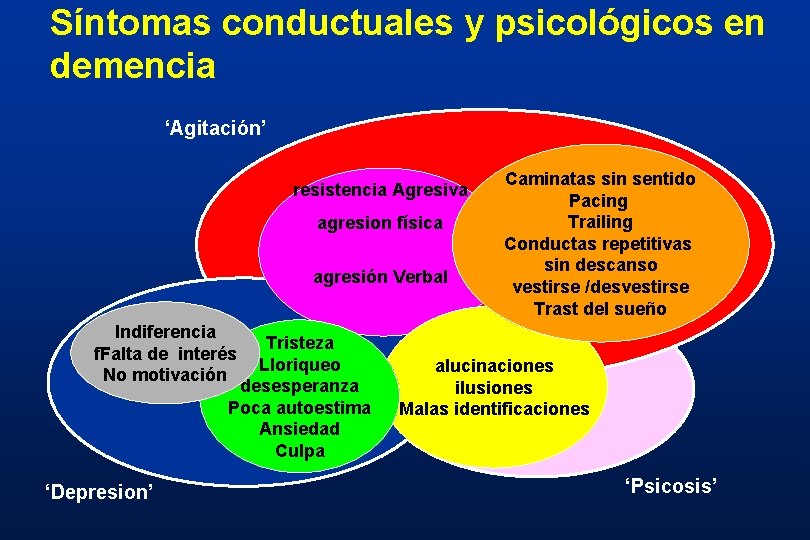
Síntomas conductuales y psicológicos en demencia ‘Agitación’ resistencia Agresiva agresion física agresión Verbal Indiferencia f. Falta de interés No motivación Tristeza Lloriqueo desesperanza Poca autoestima Ansiedad Culpa ‘Depresion’ Caminatas sin sentido Pacing Trailing Conductas repetitivas sin descanso vestirse /desvestirse Trast del sueño alucinaciones ilusiones Malas identificaciones ‘Psicosis’

Aspectos Médicos a considerar ante un nuevo trastorno conductual • • Enfermedades; angina, reflujo; artrosis etc Efecto secundario de medicamentos Dolor Constipación Deprivación sensorial Problemas dentarios Trastornos del sueño, tristeza, Aislamiento, Aburrimiento

Resultados del Tratamiento en Enfermedad de Alzheimer Capacidad Funcional Cura Mantenimiento de función Enlentecimiento progresion de la enfermedad Tratamiento Beneficio Síntomático Progresión Natural Tiempo (Ferris, 8/03)

¿Con quien intervenir? • El paciente • Los familiares y cuidadores • El personal • Otros residentes

Interpersonal Aproximación • • calidez No apresurada No-confrontacional Cara a cara • Ante dificultades , utilizar distractores : Comidas, Cambios de ambiente , No usar estímulos capaces de desencadenar respuestas desafiantes

Drogas Contraindicadas en Demencia: Mensaje para el hogar 1. Actitud: Alto índice de sospecha-> Casi CUALQUIER droga puede causar cambios en SM 2. Capacidad: Curva de vida y estar atento a cambios incipientes del status mental 3. Conocimiento: CAMBIOS AGUDOS DEL SM

Interpersonal Comunicación • Simple • Clara • Descomponer indicaciones en uno o dos pasos

Demencia Severa • Postración como un marcador a considerar • No reconocimiento de los miembros de la familia, ausencia de comunicación, dificultad para tomar medicación oral • Considere FAST 7 antes de suspender la medicacion • Maneje las expectativas “Tiene sentido esta intervención? ”

Preguntas • Existen en la demencia tardía indicaciones para continuar los tratamientos previos? • Cual es el momento en el cual se considera que las intervenciones son futiles?

Respuestas • Muy poca información publicada • Algunos reportes anecdóticos • No hay guías de práctica disponibles.

Demencia Avanzada • • La mayoría es Alzheimer o mixta Enfermedad crónica terminal Todo tratamiento es paliativo, no tiene cura El objetivo final es la preservación de la dignidad, tratando de mantener la mejor calidad de vida en toda etapa • Los síntomas deben ser reconocidos y tratados agresivamente


Desórdenes frecuentes observados en ancianos • Inmovilidad • Inestabilidad • Incontinencia • Inferioridad Intelectual (Demencia-Depresión) • Impedimentos visuales y auditivos • Inanición (desnutrición) • Iatrogénesis (polifarmacia) • Insomnio • Impotencia

DESARROLLO DE UN PLAN DE ACCIÓN, ESTRATEGIAS PARA NO SENTIRSE ABRUMADO • ¿ HAY LIMITACIONES FUNCIONALES CAPACES DE SER MEJORADAS POR NUEVOS DIAGNÓSTICOS O TRATAMIENTOS ? • ¿SE HA PRESTADO ATENCIÓN A LOS DEFECTOS SENSORIALES? • ¿ES CADA MEDICACIÓN NECESARIA? • ¿ SE HAN ESTABLECIDO PAUTAS PREVENTIVAS? VACUNAS, CINTURÓN, CAÍDAS, NUTRICIÓN? • EXISTEN DÉFICITS DE SOPORTE SOCIAL?

COMORBILIDAD • Presencia simultánea de mas de una enfermedad – 35% de los habitantes de 65 -79 a. y 70% de los >80 a. – Beneficiarios de Medicare >65 a. • • 2/3 tienen dos o mas enfermedades y 1/3 cuatro o mas • En estudios longitudinales en USA – Los > 70 a. con 2 o mas enfs (artritis, cardiopatía, ACV, cancer, fractura de cadera, diabetes y cataratas) • necesidad de silla de ruedas (24% frente a 17%) a los 2 años de seguimiento • Si tenían incapacidad en movilidad 36% • 42% si eran mayores de 80 años.

© Copyright 2003, Onion, Inc. , All rights reserved.

Diagnóstico de Enfermedad Terminal Presencia de enfermedad avanzada, progresiva incurable, falta de posibilidades razonables de respuesta al tratamiento específico


La Demencia como enfermedad Terminal


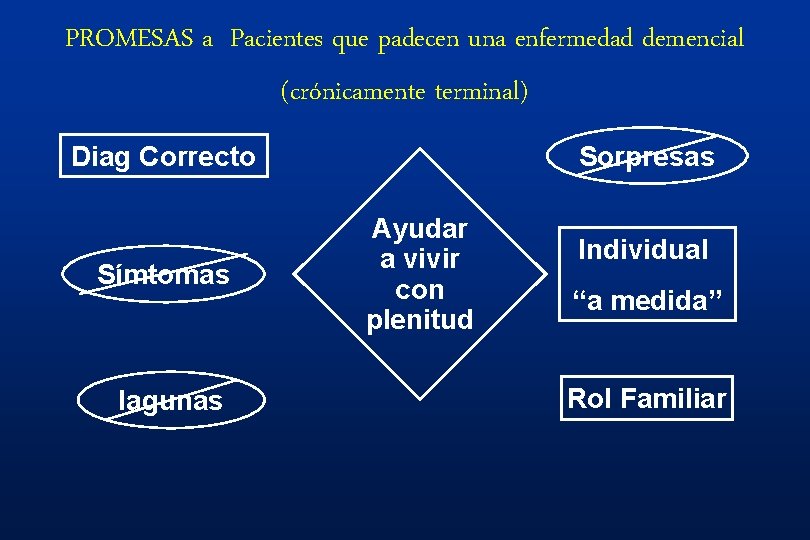
PROMESAS a Pacientes que padecen una enfermedad demencial (crónicamente terminal) Sorpresas Diag Correcto Símtomas lagunas Ayudar a vivir con plenitud Individual “a medida” Rol Familiar

Cuidados Planificados avanzados Ø Es un proceso, no un evento Ø Ayuda a identificar y clarificar los valores personales y los objetivos del tratamiento médico Ø Ayuda a elegir el familiar que decidirá por el paciente Ø Construye confianza Ø Reduce la incertidumbre, evita conflictos y confusion Ø El Paciente ejercita su autonomía

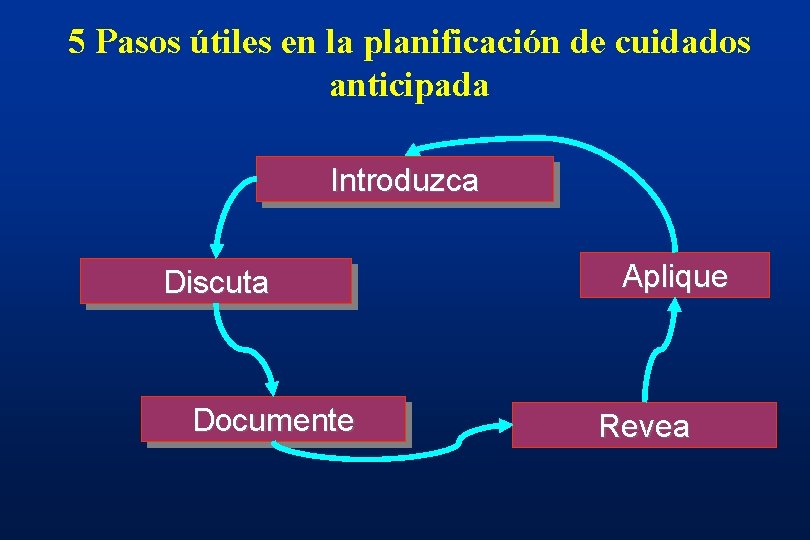
5 Pasos útiles en la planificación de cuidados anticipada Introduzca Discuta Documente Aplique Revea

PRIMER PASO Introduzca • El médico inicia el diálogo estando el paciente en salud estable • Pregunte si el paciente está familiarizado con las directivas avanzadas • Explique el proceso • Identifique un familiar cercano

Rol del Familiar • Representa al paciente • Involucrado en las decisiones • Cercano al paciente pero puede separar su opinión de la de él. • Capaz de manejar los conflictos entre amigos, familia y médicos

Etapa 2 Discuta • • Plantee una discusión estructurada Familiar debe estar presente Eduque , plantee reflexión, discuta Exponga las preferencias y deseos del paciente

Educación del Paciente y del familiar • Defina términos medicos • Plantee al paciente los diferentes escenarios clínicos • Explique beneficios y riesgos de las distintas opciones de tratamiento • Ayude a comprender situaciones de incertidumbre recuperación incompleta y muerte.

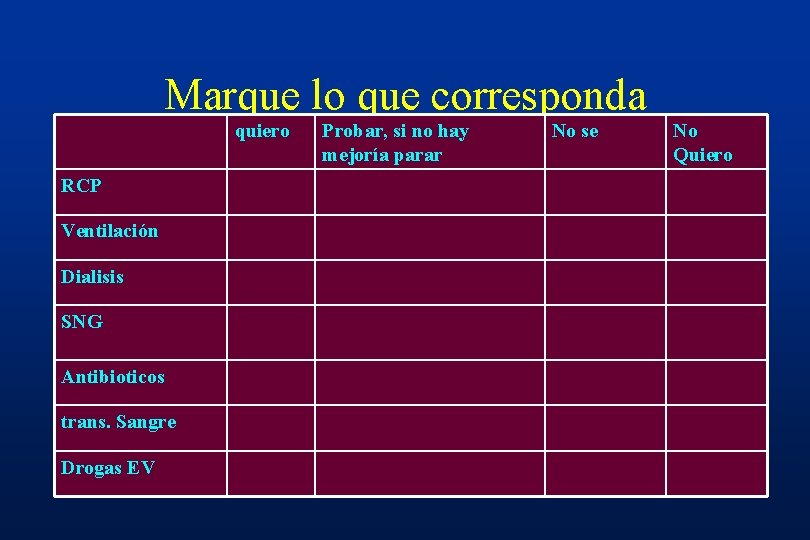
Marque lo que corresponda quiero RCP Ventilación Dialisis SNG Antibioticos trans. Sangre Drogas EV Probar, si no hay mejoría parar No se No Quiero

Hipótesis: Excesos vs déficits conductuales; Relación con necesidades • Conductas destinadas a alcanzar una necesidad Ej. Marcha para estimularse • Conductas destinadas a expresar una necesidad. Ej preguntar reiteradamente • Conductas que resultan de una necesidad insatisfecha: Ej agresión desencadenada por dolor o urgencia miccional. Cohen Marsfield 2000, International Psychogeriatrics, supp 1 373 -380

Problemas que pueden responder a medicación • • Ansiedad Síntomas Depresivos Trastornos del sueño Síntomas maníacos Alucinaciones persistentes y angustiantes Agresión física y verbal Conducta sexual inapropiada

¿En que momento intervenir? • Angustia del paciente • Aflicción para otros • Riesgo para sí o para otros


Decisiones Eticas a considerar • La toma de Decisiones debe basarse en 2 factores: – Deseo y voluntad del paciente , previamente explicitadas. – El mejor interes del paciente …. . tomando en cuenta los riesgos y beneficios de cada intervencion

Una pregunta interesante • “Hay alguna cosa importante que el paciente se perdería si esta medicación o intervención fuera suspendida? ” Dr. Gene Lammers

Palabras Finales • Existe poca información clínica para guiarnos en la toma de decisiones clinicas • Cada caso debe ser analizado en forma individual • Primero no dañar • Toma de decisiones debe basarse en principios eticos • La utilidad de las medicaciones antidemenciales y de todo tipo de medicamentos debe ser repensada • Mas información científica debe ser producida

Aspectos éticos del cuidado de pacientes con demencias avanzadas Dr. Moises Schapira Director Medico Hirsch Profesor titular Gerontologia Universidad del Salvador Profesor Adjunto de Medicina, UBA, CEMIC