RETARD DE CROISSANCE INTRA UTERIN Docteur MASSON Florence







![Pendant la grossesse 3. Recher une cause Etiologie Fréquence Examens Vasculaire 35% Interrogatoire [1] Pendant la grossesse 3. Recher une cause Etiologie Fréquence Examens Vasculaire 35% Interrogatoire [1]](https://slidetodoc.com/presentation_image_h2/5a22474a6cf35f8462e5a784fd91635e/image-10.jpg)








- Slides: 21

RETARD DE CROISSANCE INTRA UTERIN Docteur MASSON Florence

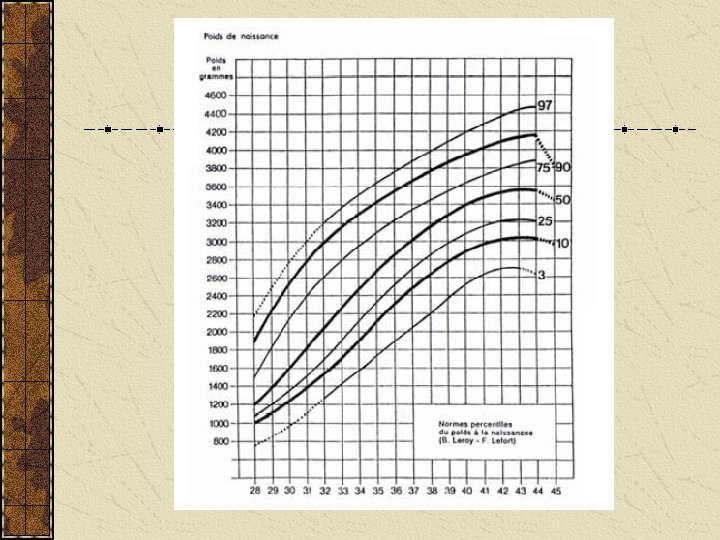
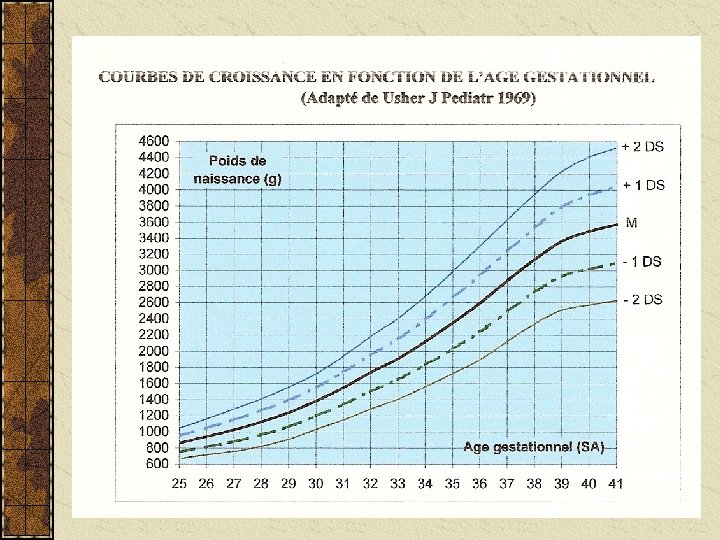
Définitions RCIU = Hypotrophie si Poids de naissance < 10ème percentile. Sur courbes de référence pour l’AG En France courbes de Leroy et Lefort Sévère Préterme : si PN <3 ème perc =<-2 DS courbes de Usher A terme : si PN <5ème perc. Harmonieux = global, symétrique 20% Si affecte simultanément Poids Taille et PC Dysharmonieux = segmentaire, asymétrique 80% Si respect du PC ( « épargne céphalique » ) 3ème cause de mortalité périnatale



Modèle Audipog (Mamelle 1995) Modélisation du PN pour les NNAT selon AG, sexe, rang de naissance et biométries maternelles prend en compte le potentiel de croissance Enfants « constitutionnellement petits » PN < 5ème percentile mais plus RCIU Enfants en « restriction de croissance fœtale » Alors que PN > 5ème percentile


CAUSES (1) Causes maternelles : 45% Vasculaires +++ (35%): HTA, syndrome vasculorénaux, Maladie maternelle (4%) : diabète, lupus, SAPL, néphropathie… Toxiques (5%): tabac, ALCOOL (SAF) , toxicomanie Causes utérines (malformations, hypoplasie) Dénutrition, faible prise pondérale FDR : âge < 20 ou > 35 ans, primiparité, milieu socio -éco, ATCDT de RCIU ou de prééclampsie

CAUSES Causes fœtales : 25% Chromosomiques et géniques (10 %). Foetopathies infectieuses (10 %) : CMV, rubéole, toxo, HIV, varicelle Grossesses multiples (5 %). Syndromes malformatifs divers, anomalies congénitales (laparoschisis, hernie diaphragmatique) Placentaires : 1 à 5 % Placenta Praevia, hématomes déciduaux, thrombose Pathologie funiculaire : nœud, compression, insertion vélamenteuse, artère ombilicale unique Etiologie inconnue : 30 %.

Pendant la grossesse 1. Affirmer le RCIU Évoqué sur la HU et la prise de poids Confirmé par l’échographie = biométries <10 e percentile pour le terme 2. Apprécier la gravité Date d’apparition du RCIU = <26 SA, entre 26 et 32 SA ou>32 SA Ralentissement/Arrêt de croissance du PC Insuffisance du LA Vitalité fœtale: Ø RCF : variabilité, décélérations, bradycardies Ø Bien être fœtal ou score de Manning Ø Dopplers fœtaux
![Pendant la grossesse 3 Recher une cause Etiologie Fréquence Examens Vasculaire 35 Interrogatoire 1 Pendant la grossesse 3. Recher une cause Etiologie Fréquence Examens Vasculaire 35% Interrogatoire [1]](https://slidetodoc.com/presentation_image_h2/5a22474a6cf35f8462e5a784fd91635e/image-10.jpg)
Pendant la grossesse 3. Recher une cause Etiologie Fréquence Examens Vasculaire 35% Interrogatoire [1] Bilan de toxémie [2] Dopplers artères utérines Génétique ou chromosomique 10% Interrogatoire (age, triple test, nuque) Echographie morphologique Amniocentèse Foetopathie infectieuse 5% Interrogatoire Sérologies début de grossesse Echographie morphologique Cordocentèse Alcool, tabac, toxicomanies Chimio-radiothérapie Grossesses multiples total 50% Interrogatoire [1] HTA préexistante, néphropathie, diabète, connectivite [2] Uricémie, enzymes hépatiques, NFS, coagulation

Pendant la grossesse 4. Porter une éventuelle indication d’extraction fœtale Maternelle : Ø Prééclampsie sévère Ø HELLP Fœtale : décès imminent = pronostic ex-utero > in utero après information parentale et corticothérapie anténatale

A la naissance 1. En SDN Prévenir le risque d’asphyxie périnatale Évaluer la vitalité néonatale et la DR Contrôle thermique Contrôle glycémique 2. Dans l’unité spécialisée Affirmer le RCIU : P, T et PC Surveillance des complications spécifiques Enquête étiologique

CLINIQUE (1) Fœtus « araignée » : RCIU dysharmonieux. • • Poids faible pour le terme T et PC normaux Membres longs et grêles, tronc étroit. Tête paraît grosse, visage triangulaire. Peau plissée (absence tissu adipeux sous-cutané et muscles peu développés) Vigilance présente, tonus en quadriflexion.

CLINIQUE (2) RCIU harmonieux : Aspect plus harmonieux. Maigreur impressionnante. Aspect fripé des téguments. Vigilance parfaite, tonus paraît exagéré. Hypotrophie chez un prématuré

PRISE EN CHARGE quel que soit le terme Lutte contre l’hypothermie : incubateur, table chauffante, rampe Alimentation précoce en l ’absence de contexte d’asphyxie périnatale Surveillance dextro régulière Supplémentation vitaminique et martiale. Dépistage des complications. Hygiène

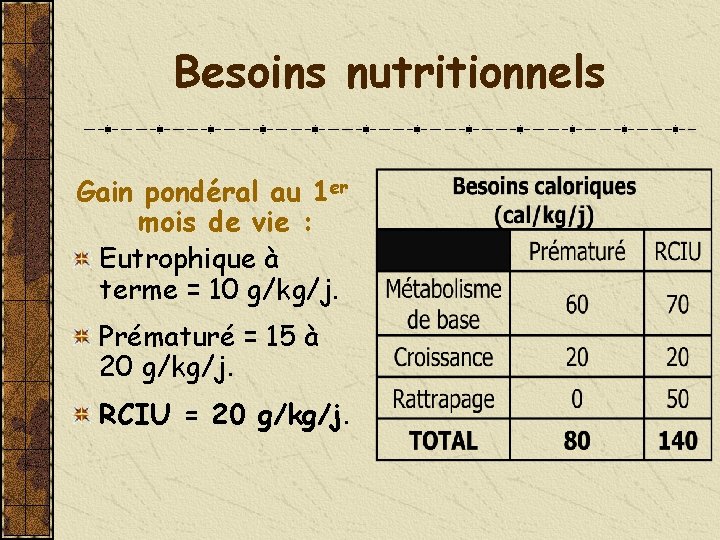
Besoins nutritionnels Gain pondéral au 1 er mois de vie : Eutrophique à terme = 10 g/kg/j. Prématuré = 15 à 20 g/kg/j. RCIU = 20 g/kg/j.

Complications du RCIU Hypothermie Hypoxie (SFA) Métaboliques : Hypoglycémies Hypocalcémies Hypoprotidémie Infectieuses. Digestives : ECUN Hépatologiques : Ictère Troubles de l’hémostase Cholestase prolongée Hématologiques : Polyglobulie Neutropénie Thrombopénie

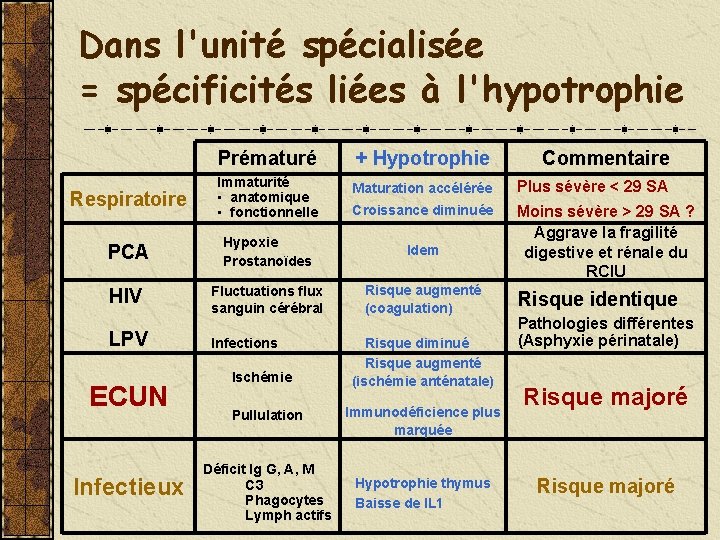
Dans l'unité spécialisée = spécificités liées à l'hypotrophie Prématuré + Hypotrophie Commentaire Respiratoire Immaturité • anatomique • fonctionnelle Maturation accélérée Plus sévère < 29 SA Croissance diminuée PCA Hypoxie Prostanoïdes Idem Moins sévère > 29 SA ? Aggrave la fragilité digestive et rénale du RCIU HIV Fluctuations flux sanguin cérébral Risque augmenté (coagulation) LPV ECUN Infectieux Infections Ischémie Risque diminué Risque augmenté (ischémie anténatale) Pullulation Immunodéficience plus marquée Déficit Ig G, A, M C 3 Phagocytes Lymph actifs Hypotrophie thymus Baisse de IL 1 Risque identique Pathologies différentes (Asphyxie périnatale) Risque majoré

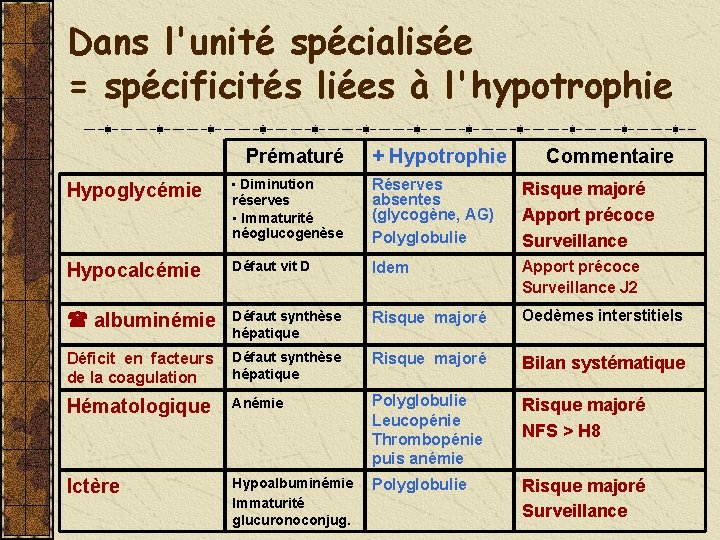
Dans l'unité spécialisée = spécificités liées à l'hypotrophie Prématuré + Hypotrophie Commentaire Hypoglycémie • Diminution réserves • Immaturité néoglucogenèse Réserves absentes (glycogène, AG) Polyglobulie Risque majoré Apport précoce Surveillance Hypocalcémie Défaut vit D Idem Apport précoce Surveillance J 2 albuminémie Défaut synthèse hépatique Risque majoré Oedèmes interstitiels Déficit en facteurs de la coagulation Défaut synthèse hépatique Risque majoré Bilan systématique Hématologique Anémie Polyglobulie Leucopénie Thrombopénie puis anémie Risque majoré NFS > H 8 Ictère Hypoalbuminémie Immaturité glucuronoconjug. Polyglobulie Risque majoré Surveillance

PRONOSTIC 1. Somatique : 100 % de rattrapage du POIDS à 12 mois, 75 % de rattrapage de la TAILLE sur plusieurs années, 50 % de rattrapage du PC sur plusieurs années, valeur du PC à 6 mois comme élément prédictif du rattrapage ultérieur, suivi spécialisé prolongé pour le rattrapage de la taille. Cs° spécialisée si T<-3 DS à 2 ans 2. Neurologique : 3. Vital : Ø Risque de décès x 3 chez le prématuré hypotrophe <33 SA 4. Long terme : Ø Risque majorés : HTA, diabète, pathologie vasculaire (AVC, coronaire)

Conclusion Préoccupation diagnostic Ø Sévérité Ø Étiologie Programmation naissance Prise en charge néonatale Surveillance des complications initiales Suivi prolongé