RESUCITACIN CARDIOPULMONAR AVANZADA Prof Dr Abelardo Garca de

RESUCITACIÓN CARDIOPULMONAR AVANZADA Prof. Dr. Abelardo García de Lorenzo y Mateos Cátedra de Medicina Crítica y Metabolismo

OBJETIVOS n Identificar a los pacientes que se pueden beneficiar de resucitación cardiopulmonar n Proponer procesos de responsabilidad delegada durante la resucitación n Discutir las fases terapéuticas más importantes n Enfatizar las maniobras de protección cerebral n Revisar eventos cardiorespiratorios específicos del paciente crítico en ventilación mecánica

El concepto de PCR define una situación caracterizada por interrupción de la circulación y respiración espontáneas, cuyo diagnóstico es clínico y se basa en la presencia de inconsciencia, apnea o respiración agónica y ausencia de circulación espontánea detectada por ausencia de pulso central palpable a nivel de la carótida* *ILCOR-1997: ausencia de signos de circulación espontánea

ETIOLOGÍAS • 80 -90 % NO TRAUMÁTICA -> FV • 20 -10 % COMPROMISO RESPIRATORIO Ø Aspiración/obstrucción Ø Ahogamiento/Estrangulación Ø Convulsiones Ø Sobredosis

Paro Cardiaco: Fibrilación Ventricular Taquicardia ventricular sin pulso Actividad Eléctrica sin pulso Asistolia

Adultos Causa más común: Cardiopatía Isquémica Mecanismo más común: FV/TVSP

Factores que afectan el pronóstico n Fuera del Hospital: – La supervivencia varía del 4 al 22% – Con fibrilación ventricular como ritmo inicial la supervivencia al alta puede llegar en el mejor de los casos hasta el 40 -55% si se consigue el retorno a circulación espontánea con la primera descarga – Con retorno de circulación espontánea al tercer intento la supervivencia al alta cae dramáticamente hasta menos del 10% – Si el ritmo de presentación es asistolia la supervivencia es muy improbable.

Paro Cardiaco de origen Traumático n Rara vez sobreviven fuera del hospital n Los traumas graves que ocasionan un paro cariaco tienen una probabilidad de muerte del 99% a pesar de todos los esfuerzos de reanimación en el hospital. n Pacientes que llegan al hospital justo después de perder los signos vitales pueden tener un mejor pronóstico si se procede inmediatamente a una toracotomía abierta y clampaje de la aorta (¿supervivencia del 4%? )

Fuera del Hospital: – Los índices de supervivencia son muy variables. – Influyen en el resultado: n n n Tipo del Sistema de Emergencia Tiempo de Respuesta Intervención de Testigos Duración Calidad

RCP-ALS

n Revertir la muerte súbita y no esperada secundaria a un proceso nosológico reversible o a una complicación iatrógena n No está indicada en pacientes con máximas medidas terapéuticas n Niveles: – NO RESUCITAR (escrito; no es igual a NO TRATAMIENTO) – Resucitaciones INTERMEDIAS (difíciles) – Códigos LENTOS (no convenientes)

INDICACIONES DE SUSPENSIÓN n n Procesos de muerte inevitable Criterios claros para declarar muerte biológica – Criterios (rigor …. ) – > 10 min (PCR irreversible) n n n Deterioro a pesar de tratamiento máximo Riesgo grave de lesión física para el reanimador Ordenes de NO-RCP

n n n Falsa indicación de RCP Restauración efectiva de la circulación y ventilación Reanimador: – Exhausto – No se prevee ayuda – Tiempo elevado de transporte – Necesidad de triage

Conocimiento y habilidades Reanimación Cardiopulmonar Básica (AHA) -1 LIDER 1. Reducir el riesgo de la mayor parte de causas de lesión y muerte 2. Reconocer una situación de emergencia y la falta de respuesta de la víctima 3. Activar el Sistema de Emergencias 4. Abrir la vía aérea (m. Frente-mentón o elevación de la mandíbula)

Conocimiento y habilidades Reanimación Cardiopulmonar Básica (AHA) -2 - 1. Dar ventilacíones efectivas (boca a boca o boca-barrera) que consi-gan elevar el tórax (en el caso de personal sanitario ventilación bolsa-máscara) 2. Dar compresiones torácicas que consigan deprimir el tórax según la edad de la víctima 3. Realizar lo anterior en condiciones de seguridad para el rescatador, la víctima y otras personas. 4. Si es personal sanitario ser eficaz con la ventilación bolsamáscara

Conocimiento y habilidades para Reanimación Avanzada (AHA) n n Reconocer e iniciar el tratamiento para condiciones pre-paro como Síndromes coronario agudo, insuficiencia respiratoria, ACV Manejar correctamente los primeros 10 minutos de un PC en FV a) RCP básica b) Manejo correcto de un desfibrilador convencional c) Soporte avanzado de la vía aérea, oxigenación, ventilación y confirmación de la posición de un tubo endotraqueal d) Acceso endovenoso n Tratar correctamente los cuatro ritmos del paro: FV, TV sin pulso, AESP, asistolia

PAPEL DEL LÍDER n Evaluar – – n Respuesta Pulso, respiración, tos, circulación -> puñetazo Desfibrilación Paso de VM a Vmanual Delegar – – – Vía aérea Compresión torácica ECG Muestra sanguínea Medicación Información

Cada minuto que pasa disminuye en un 7 al 10% la probabilidad de tener éxito con la RCP (ritmo FV)

La ayuda no se debe retrasar

La ayuda debe ser eficiente

La ayuda debe continuar

Guías de la Asociación Americana del Corazón (AHA)

Cadena de Vida Acceso rápido avanzada RCP precoz Defibrilación precoz RCP precoz

Fases de la Reanimación Soporte Vital Basico (RCP Básico) Oxigenación de Urgencia ¤ Circulación ¤ Soporte Vital Avanzado Restaurar la circulación espontánea ¤ Estabilizar el sistema cardiovascular ¤ Soporte Vital Prolongado ¤ Recuperar y preservar el Cerebro

Reanimación Básica A Apertura de la Vía Aérea

Reanimación Básica B Respiración

Reanimación Básica C Circulación

Compresiones Torácicas (masaje cardiaco externo) n n n Teoría de la Bomba Cardiaca Corazón “exprimido”. Ecocardiografía demostró que el corazón no actúa como bomba. Teoría de la bomba torácica La presión intratorácia aumenta, las venas intratorácicas se colapsan, se produce un flujo que se dirige hacia las arterias. Frecuencia recomendada: 100/minuto Gasto cardiaco obtenido: no más del 30% en el mejor de los casos

Compresiones Torácicas (masaje cardiaco externo) 1. 2. 3. Intercambio cada 5 min Si vía aérea no segura: 15 x 2 Si vía aérea segura: 1. 2. 3. 4. compresión contínua asincronía 5 x 1 Control de pulsos carotídeos o femorales

RCP Básica -Modificaciones recientesn n 1 minuto de RCP en adultos por sumersión, envenenamiento, trauma o paro respiratorio antes de llamar Ventilación con Ambú: debe ser dominada por todo personal sanitario No se enseña a tomar pulso carotídeo al público Se simplifican las maniobras en caso de posible obstrucción de vías aéreas

Secuencia de Evaluaciones Reanimación Avanzada Reconocimiento primario : n optimización de A-B-C (básico) Vía Aérea, Respiración, Circulación n continuar con D (vía, drogas), E (electro)

Reconocimiento Secundario: A-B-C-D-E-F n n n Vía Aérea: colocar el dispositivo Respiración: verificar su posición Circulación: EV, monitor, Adrenalina - Vasopresina, medicaciones apropiadas para el ritmo, marcapaso, buffer si es apropiado Desfibrilación Diagnóstico diferencial: encontrar la causa reversible
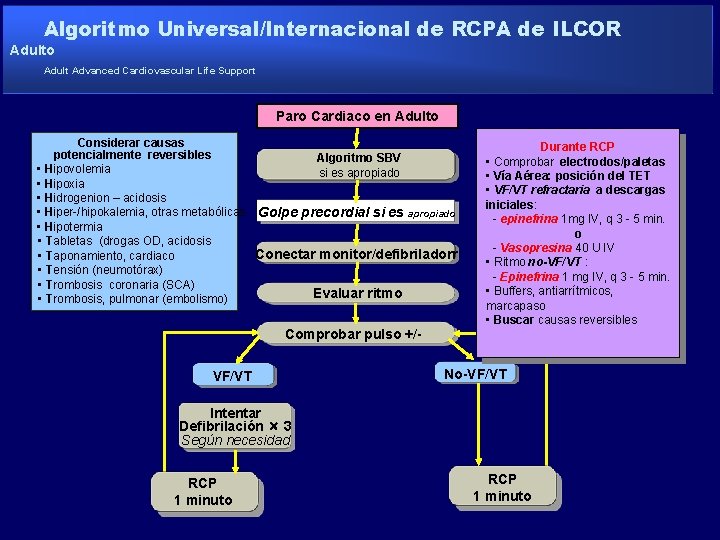
Algoritmo Universal/Internacional de RCPA de ILCOR Adulto Adult Advanced Cardiovascular Life Support Paro Cardiaco en Adulto Considerar causas potencialmente reversibles Algoritmo SBV • Hipovolemia si es apropiado • Hipoxia • Hidrogenion – acidosis • Hiper-/hipokalemia, otras metabólicas Golpe precordial si es apropiado • Hipotermia • Tabletas (drogas OD, acidosis Conectar monitor/defibriladorr • Taponamiento, cardiaco • Tensión (neumotórax) • Trombosis coronaria (SCA) Evaluar ritmo • Trombosis, pulmonar (embolismo) Comprobar pulso +/VF/VT Durante RCP • Comprobar electrodos/paletas • Vía Aérea: posición del TET • VF/VT refractaria a descargas iniciales: - epinefrina 1 mg IV, q 3 - 5 min. o - Vasopresina 40 U IV • Ritmo no-VF/VT : - Epinefrina 1 mg IV, q 3 - 5 min. • Buffers, antiarrítmicos, marcapaso • Buscar causas reversibles No-VF/VT Intentar Defibrilación × 3 Según necesidad RCP 1 minuto


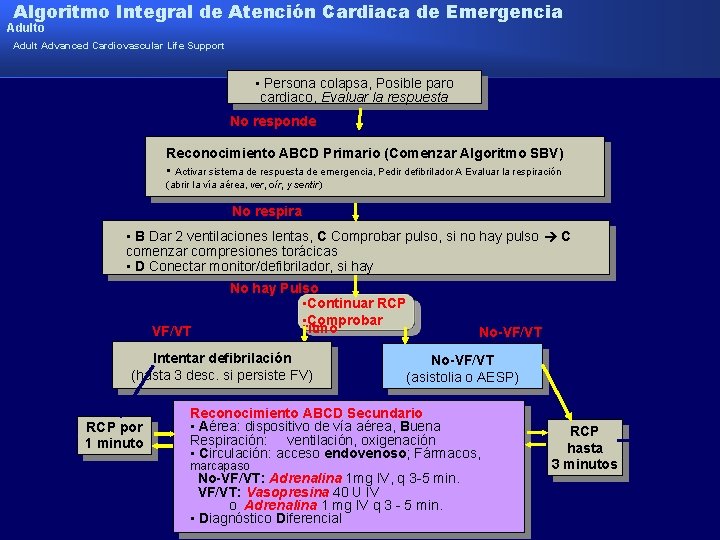
Algoritmo Integral de Atención Cardiaca de Emergencia Adulto Adult Advanced Cardiovascular Life Support • Persona colapsa, Posible paro cardiaco, Evaluar la respuesta No responde Reconocimiento ABCD Primario (Comenzar Algoritmo SBV) • Activar sistema de respuesta de emergencia, Pedir defibrilador A Evaluar la respiración (abrir la vía aérea, ver, oír, y sentir) No respira • B Dar 2 ventilaciones lentas, C Comprobar pulso, si no hay pulso C comenzar compresiones torácicas • D Conectar monitor/defibrilador, si hay VF/VT No hay Pulso • Continuar RCP • Comprobar ritmo Intentar defibrilación (hasta 3 desc. si persiste FV) RCP por 1 minuto No-VF/VT (asistolia o AESP) Reconocimiento ABCD Secundario • Aérea: dispositivo de vía aérea, Buena Respiración: ventilación, oxigenación • Circulación: acceso endovenoso; Fármacos, marcapaso No-VF/VT: Adrenalina 1 mg IV, q 3 -5 min. VF/VT: Vasopresina 40 U IV o Adrenalina 1 mg IV q 3 - 5 min. • Diagnóstico Diferencial RCP hasta 3 minutos


PUÑETAZO PRECORDIAL Revierte la TV a RS en un 11 – 25 % n Ocasionalmente revierte la RS la FV n Rápido y fácil, si no es posible desfibrilar n La TV puede pasar a: n – Asistolia – Disociación – FV

Desfibrilación

Desfibrilación • 200 -300, 360 • Recurrente: empezar con la energía que lo revirtió • Posición de las palas: • infraclavicular decha • línea medio axilar izda • Gel conductor

Defibrilación Precoz: SI NO QUIERES ESPERAR QUE ALGUIEN RES PONDA A TU LLAMADO, YO TENGO UNA FORMA EXCELENTE DE HACER QUE ALGUIEN ENTRE AQUÍ DE INMEDIATO SOLO DALE UNOS GOLPECITOS A ESTE CABLE CLARO QUE DEBERIAS ASEGURARTE QUE TU ENFERMERA NO SEA UNA INTERNA
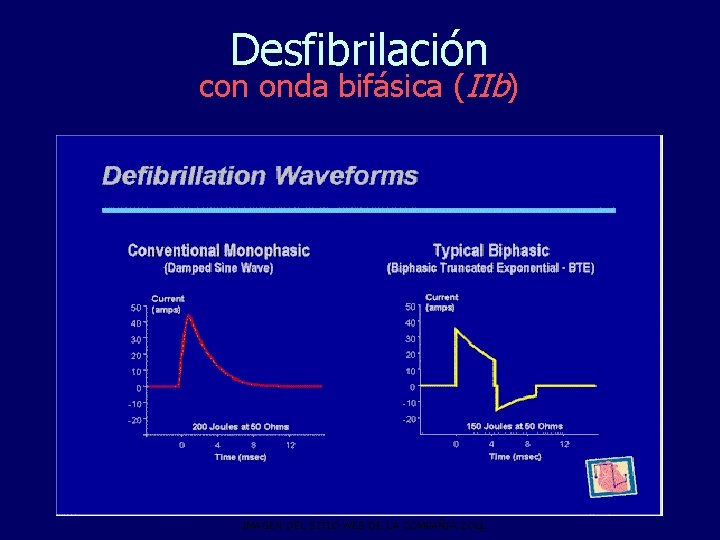
Desfibrilación con onda bifásica (IIb) IMAGEN DEL SITIO WEB DE LA COMPAÑÍA ZOLL

Fármacos ADRENALINA INDETERMINADO FV/VT SIN PULSO VASOPRESINA II b FV/VT SIN PULSO EN ADULTOS AMIODARONA II b FV/TV SIN PULSO (ESTUDIOS ARREST, ALIVE) AMIODARONA II a TV MONO/POLIMORFICA ESTABLE BRETILIO II b SE HA ELIMINADO DE LOS ALGORITMOS LIDOCAINA INDETERMINADO NO SE HA DEMOSTRADO SU EFECTIVIDAD MAGNESIO II b SOLO SI HIPOMAGNESEMIA Y/O TORSADES PROCINAMIDA II b VF/VT INTERMITENTE, RECURRENTE

Algoritmo para el manejo de la Fibrilación Ventricular o Taquicardia Ventricular Sin Pulso
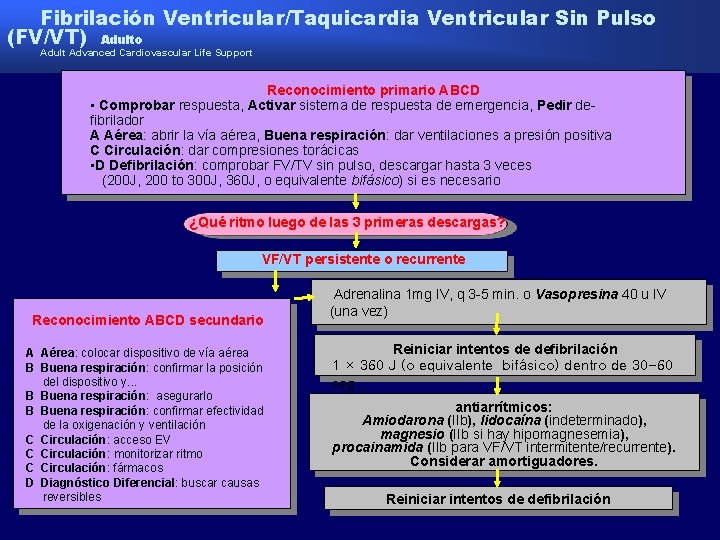
Fibrilación Ventricular/Taquicardia Ventricular Sin Pulso (FV/VT) Adulto Adult Advanced Cardiovascular Life Support Reconocimiento primario ABCD • Comprobar respuesta, Activar sistema de respuesta de emergencia, Pedir defibrilador A Aérea: abrir la vía aérea, Buena respiración: dar ventilaciones a presión positiva C Circulación: dar compresiones torácicas • D Defibrilación: comprobar FV/TV sin pulso, descargar hasta 3 veces (200 J, 200 to 300 J, 360 J, o equivalente bifásico) si es necesario ¿Qué ritmo luego de las 3 primeras descargas? VF/VT persistente o recurrente Reconocimiento ABCD secundario A Aérea: colocar dispositivo de vía aérea B Buena respiración: confirmar la posición del dispositivo y. . . B Buena respiración: asegurarlo B Buena respiración: confirmar efectividad de la oxigenación y ventilación C Circulación: acceso EV C Circulación: monitorizar ritmo C Circulación: fármacos D Diagnóstico Diferencial: buscar causas reversibles Adrenalina 1 mg IV, q 3 -5 min. o Vasopresina 40 u IV (una vez) Reiniciar intentos de defibrilación 1 × 360 J (o equivalente bifásico) dentro de 30 -60 seg. antiarrítmicos: Amiodarona (IIb), lidocaína (indeterminado), magnesio (IIb si hay hipomagnesemia), procainamida (IIb para VF/VT intermitente/recurrente). Considerar amortiguadores. Reiniciar intentos de defibrilación

Algoritmo para el manejo de la Actividad Eléctrica Sin Pulso
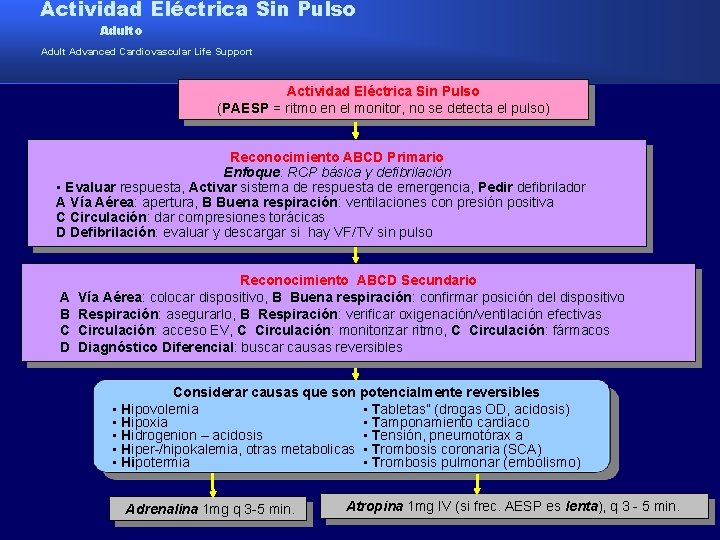
Actividad Eléctrica Sin Pulso Adult Advanced Cardiovascular Life Support Actividad Eléctrica Sin Pulso (PAESP = ritmo en el monitor, no se detecta el pulso) Reconocimiento ABCD Primario Enfoque: RCP básica y defibrilación • Evaluar respuesta, Activar sistema de respuesta de emergencia, Pedir defibrilador A Vía Aérea: apertura, B Buena respiración: ventilaciones con presión positiva C Circulación: dar compresiones torácicas D Defibrilación: evaluar y descargar si hay VF/TV sin pulso A B C D Reconocimiento ABCD Secundario Vía Aérea: colocar dispositivo, B Buena respiración: confirmar posición del dispositivo Respiración: asegurarlo, B Respiración: verificar oxigenación/ventilación efectivas Circulación: acceso EV, C Circulación: monitorizar ritmo, C Circulación: fármacos Diagnóstico Diferencial: buscar causas reversibles Considerar causas que son potencialmente reversibles • Hipovolemia • Tabletas” (drogas OD, acidosis) • Hipoxia • Tamponamiento cardiaco • Hidrogenion – acidosis • Tensión, pneumotórax a • Hiper-/hipokalemia, otras metabolicas • Trombosis coronaria (SCA) • Hipotermia • Trombosis pulmonar (embolismo) Adrenalina 1 mg q 3 -5 min. Atropina 1 mg IV (si frec. AESP es lenta), q 3 - 5 min.

Algoritmo para el manejo de la Asistolia

Asístole: El Algoritmo del Corazón Silente Adulto Adult Advanced Cardiovascular Life Support Asístole Reconocimiento ABCD Primario Enfoque: RCP básica y defibrilación • Evaluar la respuesta, Activar sistema de respuesta de emergencia, Pedir defibrilador A Vía aérea: abrir, B Buena respiración: ventilaciones a presión positiva C Circulación: dar compresiones, C Confirmar verdadera asístolia D Defibrilación: evaluar y descargar si hay FV/TV sin pulso • Rápido reconocimiento de la situación: evidencias para no intentar la reanimación A B C D Reconocimiento ABCD Secundario Vía aérea: colocar el dispositivo, B Buena respiración: confirmar su posición Respiración: asegurarlo, B Respiración: confirmar oxigenación/ventilación efectivas Circulación: acceso EV, C Circulación: monitorizar ritmo, C Circulación: fármacos Diagnóstico Diferencial: buscar causas reversibles Marcapaso transcutáneo: Si se considera, immediatamente Adrenalina 1 mg IV q 3 -5 min. Atropina 1 mg IV, repetir cada 3 a 5 minutos hasta completar 0. 04 mg/kg Asistolia que persiste ¿Suspendemos o cesamos los esfuerzos? • ¿Consideramos la calidad de la reanimación? • ¿Características clínicas atípicas? • ¿Son aplicables los protocolos para suspensión de esfuerzos en el lugar?

Errores más frecuentes ü ü ü ü ü Pérdida de tiempo excesiva Soporte demasiado blando. Golpe precordial Defectuosa técnica de masaje cardiaco Mala colocación de la cabeza: ventilación inadecuada RCP suspendida durante periodos injustificados Falta de coordinación Aporte excsivo de bicarbonato Inyección intracardiaca vs endotraqueal Retraso o mala técnica en la cardioversión Suspensión prematura

Soporte Vital Prolongado Objetivos: Monitorización/cuidados intensivos postreanimación n Resucitación cerebral n Identificación de causas de PCR n Prevención de recurrencias n

Resucitación Cerebral n El punto clave para mejorar el pronóstico neurológico de los pacientes es conseguir lo antes posible el retorno de la circulación espontánea

Resucitación Cerebral n Orientada al cerebro, sobre otros sistemas n Presión de perfusión, oxigenación, hiperventilación, corrección de acidosis, temperatura corporal, hemodilución, inmovilización/sedación, corticosteroides n Tratamientos orientados específicamente al cerebro: – – – Barbitúricos, bloqueadores de canales de calcio Barredores de radicales libres Queladores de hierro libre Bloqueadores de receptores de aminoácidos excitadores Bloqueadores de la síntesis de prostaglandinas.

Cuidados Intensivos Orientados al Cerebro n n n Normotensión: PAM, 90 - 100 mm Hg Normocapnia: Pa. CO 2, 35 - 40 mm Hg Hiperoxia moderada: Pa. O 2, > 100 mm Hg p. H arterial 7, 3 – 7, 5 Inmovilización, sedación, anticonvulsivantes cuando sea necesario Normotermia – Controlar hipertermia – No controlar activamente la hipotermia espontánea n Soporte nutricional en 48 horas

RCP: la dimensión humana n Desde 1973 más de 60 millones de personas han aprendido RCP – Logros: – 15 % de altas hospitalarias – Mejor evolución neurológica – Problemas: – Éxito en ± 1/5 – Problemas físicos y emocionales: n Situación estresante n Ansiedad crónica, depresión, burn-out

PUNTOS CLAVE 1. Familiarizarse con las recomendaciones de AHA, ACLS y PALS 2. Las personas que asumen el liderazgo, pueden delegar y pasar a supervisión 3. La bolsa de ventilación al 100 % se debe emplear hasta que llegue un experto en intubación oro-nasotraqueal 4. Se debe sospechar problemas con el respirador ante bradiasistolia PCR con 5. En pacientes con disociación electromecánica, y posibilidad de neumotorax a tensión, se debe efectuar drenaje torácico 6. En pacientes críticos - o potencialmente - críticos se debe prevenir la parada cardiorespiratoria
- Slides: 58