Resistencia a los antimicrobianos de los principales patgenos

Resistencia a los antimicrobianos de los principales patógenos humanos José María Molero García Médico de Familia CS San Andrés. DA Centro
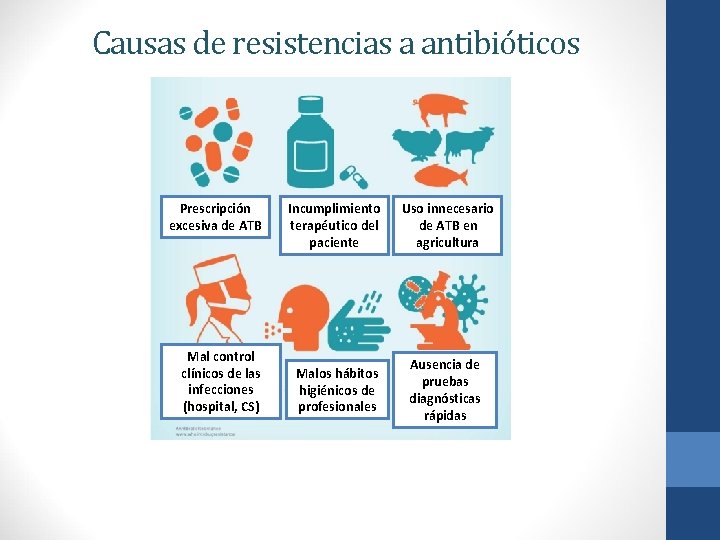
Causas de resistencias a antibióticos Prescripción excesiva de ATB Mal control clínicos de las infecciones (hospital, CS) Incumplimiento terapéutico del paciente Uso innecesario de ATB en agricultura Malos hábitos higiénicos de profesionales Ausencia de pruebas diagnósticas rápidas
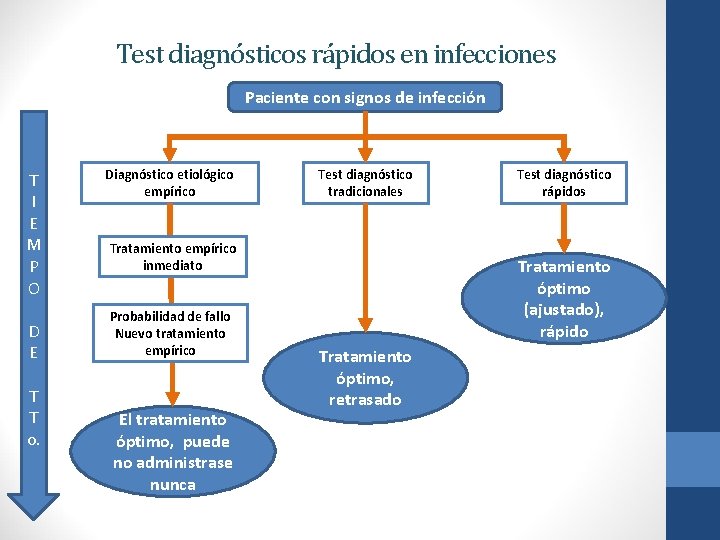
Test diagnósticos rápidos en infecciones Paciente con signos de infección T I E M P O D E T T o. Diagnóstico etiológico empírico Test diagnóstico tradicionales Tratamiento empírico inmediato Probabilidad de fallo Nuevo tratamiento empírico El tratamiento óptimo, puede no administrase nunca Test diagnóstico rápidos Tratamiento óptimo (ajustado), rápido Tratamiento óptimo, retrasado
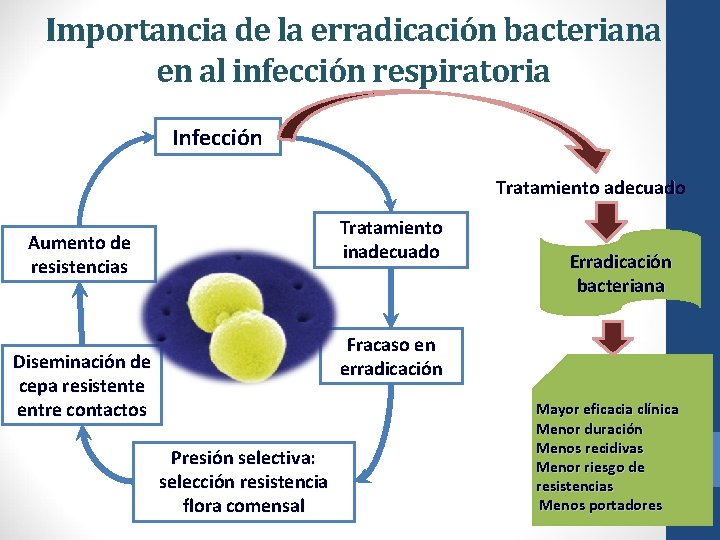
Importancia de la erradicación bacteriana en al infección respiratoria Infección Tratamiento adecuado Tratamiento inadecuado Aumento de resistencias Erradicación bacteriana Fracaso en erradicación Diseminación de cepa resistente entre contactos Presión selectiva: selección resistencia flora comensal Mayor eficacia clínica Menor duración Menos recidivas Menor riesgo de resistencias Menos portadores
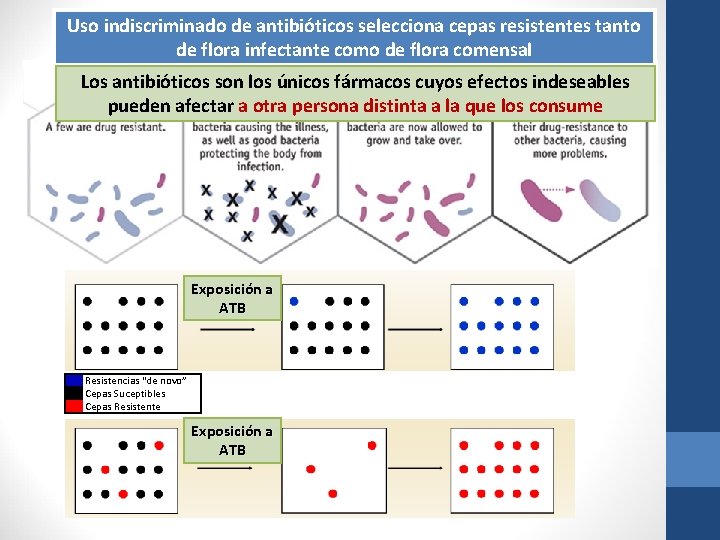
Uso indiscriminado de antibióticos selecciona cepas resistentes tanto de flora infectante como de flora comensal Cómo se generan las resistencias Los antibióticos son los únicos fármacos cuyos efectos indeseables pueden afectar a otra persona distinta a la que los consume Exposición a ATB Resistencias “de novo” Cepas Suceptibles Cepas Resistente Exposición a ATB

• Uso inapropiado e indiscriminado. • Control deficiente de la infección • Consumo importante en pacientes: • 30% de los pacientes ingresados (46% en España)reciben antibiótico • El 90% del consumo total de antibióticos en pacientes se produce en atención primaria. • Consumo en salud animal: • Los datos de consumo de antibióticos del año 2011 nos sitúan en tercer lugar de la Unión Europea (UE). • En este sector el uso mayoritario de antibióticos es en formas orales para el tratamiento en masa. • No existe un sistema de receta electrónica tanto humana como veterinaria común que permita un mayor control de su uso, lo que dificulta a su vez el control y favorece la aparición de RAM.
![Principales problemas de resistencia • GRAM[+] • Staphylococcus aureus resistente a meticilina (SARM) a Principales problemas de resistencia • GRAM[+] • Staphylococcus aureus resistente a meticilina (SARM) a](http://slidetodoc.com/presentation_image_h/2581c53462d0a814e6fef7ab652ecb7f/image-7.jpg)
Principales problemas de resistencia • GRAM[+] • Staphylococcus aureus resistente a meticilina (SARM) a nivel hospitalario • Streptococcus pneumoniae resistente a penicilinas y macrólidos a nivel comunitario. • Enterococcus spp. resistente a glucopéptidos,
![Principales problemas de resistencia • GRAM[-] • Enterobacterias: uno de los principales microorganismos causantes Principales problemas de resistencia • GRAM[-] • Enterobacterias: uno de los principales microorganismos causantes](http://slidetodoc.com/presentation_image_h/2581c53462d0a814e6fef7ab652ecb7f/image-8.jpg)
Principales problemas de resistencia • GRAM[-] • Enterobacterias: uno de los principales microorganismos causantes de infecciones tanto a nivel comunitario como hospitalario. • Resistencia a cefalosporinas 3ªG en E. coli y K. pneumoniae, mediada por BLEEs, es un problema creciente • Enterobacterias (K. pneumoniae , P. aeruginosa) productoras de carbapenemasas: 40 -60% mortalidad de las infecciones invasivas • P. aeruginosa: aumento de infecciones nosocomiales por cepas multirresistentes (resistencia al menos a tres familias de antibióticos)
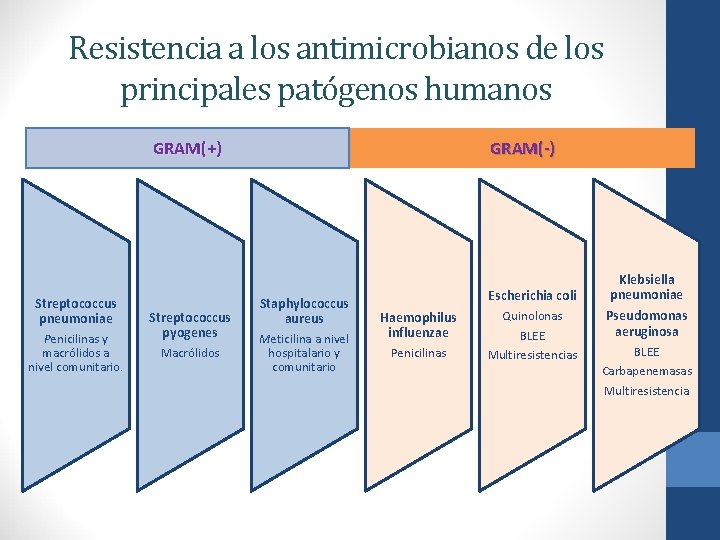
Resistencia a los antimicrobianos de los principales patógenos humanos GRAM(-) GRAM(+) Streptococcus pneumoniae Penicilinas y macrólidos a nivel comunitario. Streptococcus pyogenes Macrólidos Staphylococcus aureus Meticilina a nivel hospitalario y comunitario Escherichia coli Haemophilus influenzae Penicilinas Quinolonas BLEE Multiresistencias Klebsiella pneumoniae Pseudomonas aeruginosa BLEE Carbapenemasas Multiresistencia

Informe de vigilancia de la resistencia a los antimicrobianos en Europa (2011 -14) Aumento de la resistencia a los antimicrobianos en toda Europa en los patógenos GRAM[-] vigilados: • Escherichia coli, Klebsiella pneumoniae y Pseudomonas aeruginosa • Tendencias clara en los últimos 4 años de resistencia combinada de la E. coli y la K. pneumonia (cefalosporinas de 3ª G, fluoroquinolonas y aminoglucósidos) por BLEE Estabilización / disminución de la resistencia a patógenos GRAM[+] • Streptococcus pneumoniae, Staphylococcus aureus, Enterococcus faecium y Enterococcus faecalis
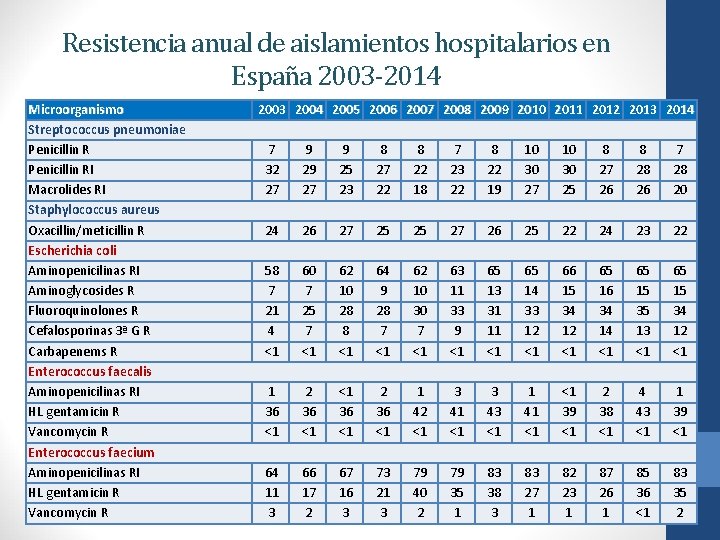
Resistencia anual de aislamientos hospitalarios en España 2003 -2014 Microorganismo Streptococcus pneumoniae Penicillin RI Macrolides RI Staphylococcus aureus Oxacillin/meticillin R Escherichia coli Aminopenicilinas RI Aminoglycosides R Fluoroquinolones R Cefalosporinas 3ª G R Carbapenems R Enterococcus faecalis Aminopenicilinas RI HL gentamicin R Vancomycin R Enterococcus faecium Aminopenicilinas RI HL gentamicin R Vancomycin R 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 2014 7 32 27 9 29 27 9 25 23 8 27 22 8 22 18 7 23 22 8 22 19 10 30 27 10 30 25 8 27 26 8 28 26 7 28 20 24 26 27 25 25 27 26 25 22 24 23 22 58 7 21 4 <1 60 7 25 7 <1 62 10 28 8 <1 64 9 28 7 <1 62 10 30 7 <1 63 11 33 9 <1 65 13 31 11 <1 65 14 33 12 <1 66 15 34 12 <1 65 16 34 14 <1 65 15 35 13 <1 65 15 34 12 <1 1 36 <1 2 36 <1 <1 36 <1 2 36 <1 1 42 <1 3 41 <1 3 43 <1 1 41 <1 <1 39 <1 2 38 <1 4 43 <1 1 39 <1 64 11 3 66 17 2 67 16 3 73 21 3 79 40 2 79 35 1 83 38 3 83 27 1 82 23 1 87 26 1 85 36 <1 83 35 2

Streptococcus pneumoniae
Resistencia del neumococo Betalactámicos Macrólidos Fluorquinolonas

Resistencia a antibióticos de los principales microorganismos respiratorios Antibióticos Stp. pyogenes Neumococo Penicilina 0 0, 9 -25%* Amoxicilina 0 1 -5%* Amox-Clavulánico 0 1 -4%* Cefalosporinas 1ªG 0 20 -30% Cefalosporinas 2ªG 0 2 -10 %(Cefuroxima) Cefalosporinas 3ªG 0 <5% Eritr/Clar/Azitr (14 -15 átomos de C) 10 -20% Josa/Midecam (16 átomos de C) 5 -10% 20 -25% Clindamicina 10% Telitromicina 5% 1% 0 -1% <1% - 1 -5% Levo/Moxifloxacino Ciprofolxacino [*] Dosis altas de amoxicilina Dosis Estudios faringocat [2007], Skar [2005], Sauce-4[2006]. Oteo J. J Antimicrobial Chemotherapy 2001. 47, 215 -218 Oteo J. Enferm Infecc Microbiol Clin. 2003: 21(1): 12 -9
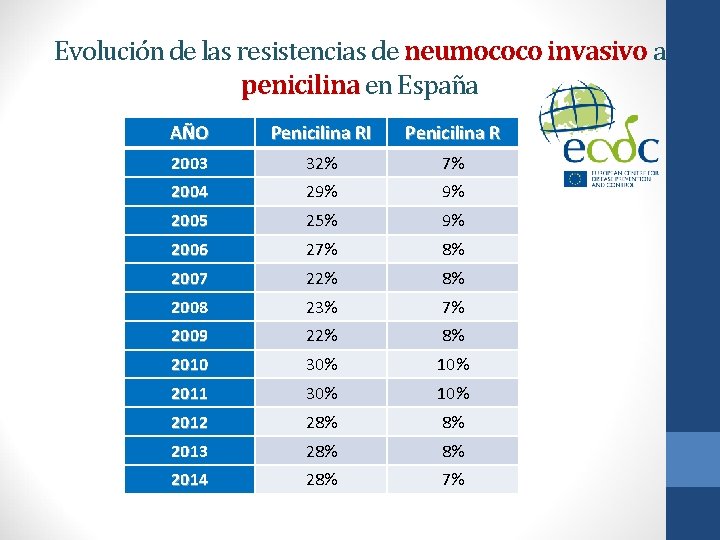
Evolución de las resistencias de neumococo invasivo a penicilina en España AÑO Penicilina RI Penicilina R 2003 32% 7% 2004 29% 9% 2005 25% 9% 2006 27% 8% 2007 22% 8% 2008 23% 7% 2009 22% 8% 2010 30% 10% 2011 30% 10% 2012 28% 8% 2013 28% 8% 2014 28% 7%
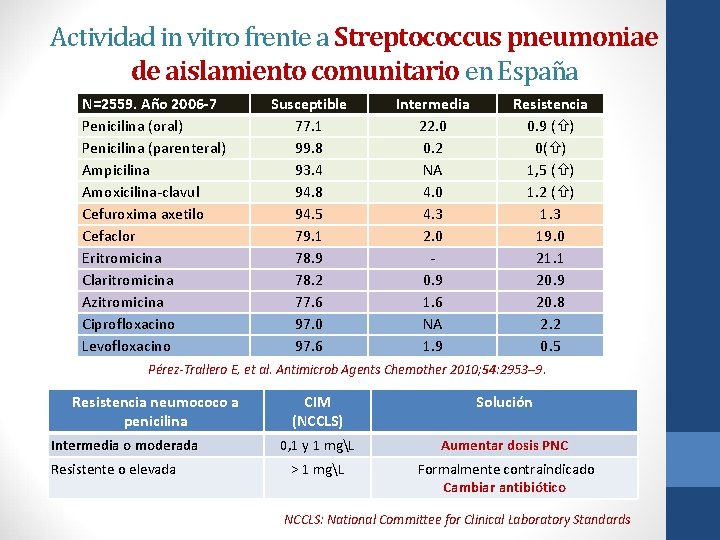
Actividad in vitro frente a Streptococcus pneumoniae de aislamiento comunitario en España N=2559. Año 2006 -7 Penicilina (oral) Penicilina (parenteral) Ampicilina Amoxicilina-clavul Cefuroxima axetilo Cefaclor Eritromicina Claritromicina Azitromicina Ciprofloxacino Levofloxacino Susceptible 77. 1 99. 8 93. 4 94. 8 94. 5 79. 1 78. 9 78. 2 77. 6 97. 0 97. 6 Intermedia 22. 0 0. 2 NA 4. 0 4. 3 2. 0 0. 9 1. 6 NA 1. 9 Resistencia 0. 9 ( ) 0( ) 1, 5 ( ) 1. 2 ( ) 1. 3 19. 0 21. 1 20. 9 20. 8 2. 2 0. 5 Pérez-Trallero E, et al. Antimicrob Agents Chemother 2010; 54: 2953– 9. Resistencia neumococo a penicilina Intermedia o moderada Resistente o elevada CIM (NCCLS) Solución 0, 1 y 1 mgL Aumentar dosis PNC > 1 mgL Formalmente contraindicado Cambiar antibiótico NCCLS: National Committee for Clinical Laboratory Standards
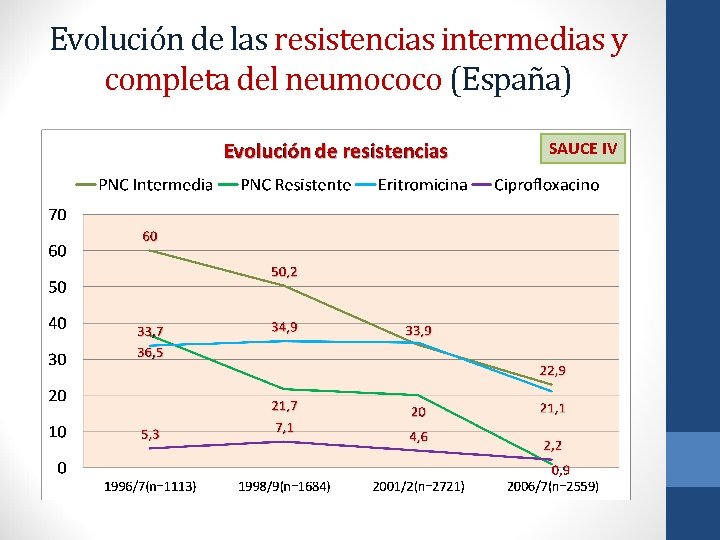
Evolución de las resistencias intermedias y completa del neumococo (España) SAUCE IV
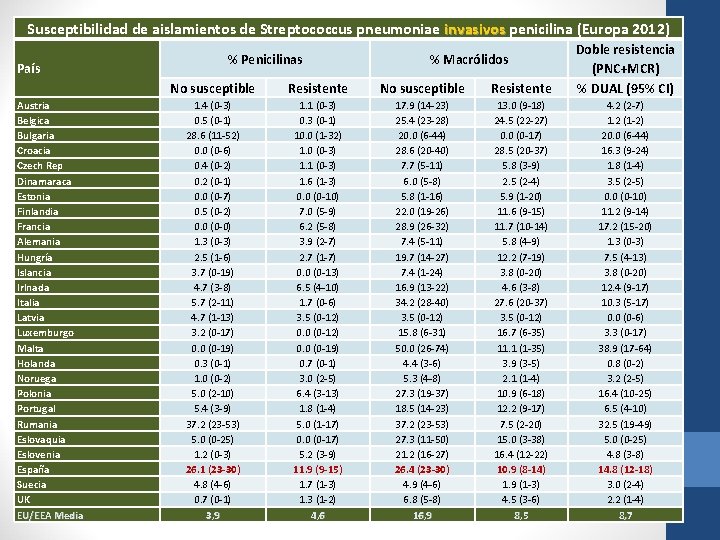
Susceptibilidad de aislamientos de Streptococcus pneumoniae invasivos penicilina (Europa 2012) País Austria Belgica Bulgaria Croacia Czech Rep Dinamaraca Estonia Finlandia Francia Alemania Hungría Islancia Irlnada Italia Latvia Luxemburgo Malta Holanda Noruega Polonia Portugal Rumania Eslovaquia Eslovenia España Suecia UK EU/EEA Media No susceptible Resistente Doble resistencia (PNC+MCR) % DUAL (95% CI) 1. 4 (0 -3) 0. 5 (0 -1) 28. 6 (11 -52) 0. 0 (0 -6) 0. 4 (0 -2) 0. 2 (0 -1) 0. 0 (0 -7) 0. 5 (0 -2) 0. 0 (0 -0) 1. 3 (0 -3) 2. 5 (1 -6) 3. 7 (0 -19) 4. 7 (3 -8) 5. 7 (2 -11) 4. 7 (1 -13) 3. 2 (0 -17) 0. 0 (0 -19) 0. 3 (0 -1) 1. 0 (0 -2) 5. 0 (2 -10) 5. 4 (3 -9) 37. 2 (23 -53) 5. 0 (0 -25) 1. 2 (0 -3) 26. 1 (23 -30) 4. 8 (4 -6) 0. 7 (0 -1) 3, 9 1. 1 (0 -3) 0. 3 (0 -1) 10. 0 (1 -32) 1. 0 (0 -3) 1. 1 (0 -3) 1. 6 (1 -3) 0. 0 (0 -10) 7. 0 (5 -9) 6. 2 (5 -8) 3. 9 (2 -7) 2. 7 (1 -7) 0. 0 (0 -13) 6. 5 (4 -10) 1. 7 (0 -6) 3. 5 (0 -12) 0. 0 (0 -19) 0. 7 (0 -1) 3. 0 (2 -5) 6. 4 (3 -13) 1. 8 (1 -4) 5. 0 (1 -17) 0. 0 (0 -17) 5. 2 (3 -9) 11. 9 (9 -15) 1. 7 (1 -3) 1. 3 (1 -2) 4, 6 17. 9 (14 -23) 25. 4 (23 -28) 20. 0 (6 -44) 28. 6 (20 -40) 7. 7 (5 -11) 6. 0 (5 -8) 5. 8 (1 -16) 22. 0 (19 -26) 28. 9 (26 -32) 7. 4 (5 -11) 19. 7 (14 -27) 7. 4 (1 -24) 16. 9 (13 -22) 34. 2 (28 -40) 3. 5 (0 -12) 15. 8 (6 -31) 50. 0 (26 -74) 4. 4 (3 -6) 5. 3 (4 -8) 27. 3 (19 -37) 18. 5 (14 -23) 37. 2 (23 -53) 27. 3 (11 -50) 21. 2 (16 -27) 26. 4 (23 -30) 4. 9 (4 -6) 6. 8 (5 -8) 16, 9 13. 0 (9 -18) 24. 5 (22 -27) 0. 0 (0 -17) 28. 5 (20 -37) 5. 8 (3 -9) 2. 5 (2 -4) 5. 9 (1 -20) 11. 6 (9 -15) 11. 7 (10 -14) 5. 8 (4 -9) 12. 2 (7 -19) 3. 8 (0 -20) 4. 6 (3 -8) 27. 6 (20 -37) 3. 5 (0 -12) 16. 7 (6 -35) 11. 1 (1 -35) 3. 9 (3 -5) 2. 1 (1 -4) 10. 9 (6 -18) 12. 2 (9 -17) 7. 5 (2 -20) 15. 0 (3 -38) 16. 4 (12 -22) 10. 9 (8 -14) 1. 9 (1 -3) 4. 5 (3 -6) 8, 5 4. 2 (2 -7) 1. 2 (1 -2) 20. 0 (6 -44) 16. 3 (9 -24) 1. 8 (1 -4) 3. 5 (2 -5) 0. 0 (0 -10) 11. 2 (9 -14) 17. 2 (15 -20) 1. 3 (0 -3) 7. 5 (4 -13) 3. 8 (0 -20) 12. 4 (9 -17) 10. 3 (5 -17) 0. 0 (0 -6) 3. 3 (0 -17) 38. 9 (17 -64) 0. 8 (0 -2) 3. 2 (2 -5) 16. 4 (10 -25) 6. 5 (4 -10) 32. 5 (19 -49) 5. 0 (0 -25) 4. 8 (3 -8) 14. 8 (12 -18) 3. 0 (2 -4) 2. 2 (1 -4) 8, 7 % Penicilinas % Macrólidos
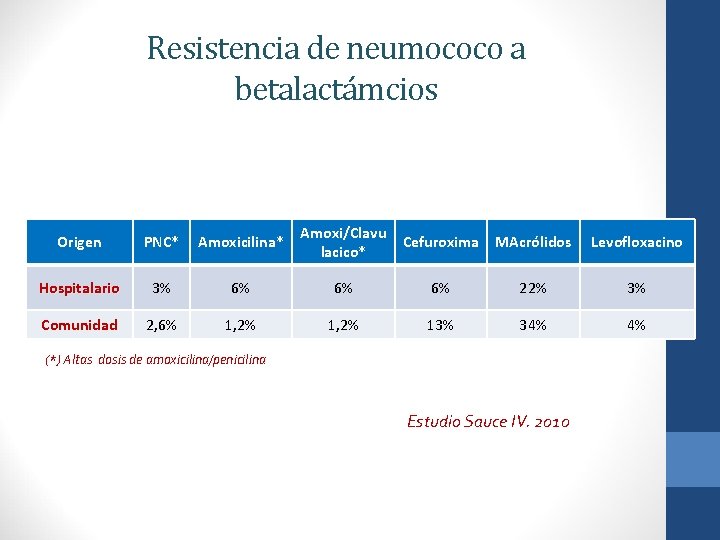
Resistencia de neumococo a betalactámcios Origen PNC* Amoxicilina* Amoxi/Clavu lacico* Cefuroxima MAcrólidos Levofloxacino Hospitalario 3% 6% 6% 6% 22% 3% Comunidad 2, 6% 1, 2% 13% 34% 4% (*) Altas dosis de amoxicilina/penicilina Estudio Sauce IV. 2010

Factores de riesgo de cepas resistentes de neumococo a betalactámicos Edad: > 65 años, niños < 5 años, procedentes de guarderías Tratamiento reciente (3 meses) con betalactámicos y/o esteroides Neumonia de adquisición en el hospital o tras hospitalización reciente Neumonía en el último año Sospecha de aspiración Enfermedad de base: presencia de 2 ó más comorbilidades (EPOC, ICC, VIH) Inmunosupresión Alcoholismo Institucionalizado / asistencia a centro de día Episodio de neumonía durante el año previo (presentación grave de la neumonía)
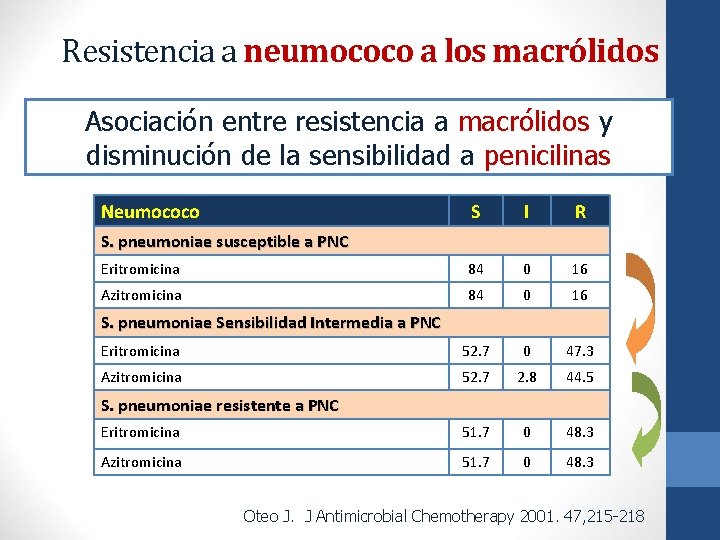
Resistencia a neumococo a los macrólidos Asociación entre resistencia a macrólidos y disminución de la sensibilidad a penicilinas Neumococo S I R Eritromicina 84 0 16 Azitromicina 84 0 16 Eritromicina 52. 7 0 47. 3 Azitromicina 52. 7 2. 8 44. 5 Eritromicina 51. 7 0 48. 3 Azitromicina 51. 7 0 48. 3 S. pneumoniae susceptible a PNC S. pneumoniae Sensibilidad Intermedia a PNC S. pneumoniae resistente a PNC Oteo J. J Antimicrobial Chemotherapy 2001. 47, 215 -218

Mecanismos de resistencia a Macrólidos a Streptococos TOTAL Fenotipo MLSB (gen erm. B) PARCIAL Fenotipo M (gen mef. A) Acción de las metilasas, sobre la subunidad 23 S del Alteraciones en los mecanismos de expulsión ARN ribosomal Unión deficiente a la molécula activa o bombeo del antibiótico. diana Resistencia de alto nivel (CMI > 64 µg/ml). No se vence aumentado la dosis del macrólido Resistencia de nivel bajo-intermedio. Podría compensarse aumentando de las dosis del macrólido Resistencia TOTAL: cruzada a todos los macrólidos TOTAL (M), Lincosamidas (L) y estreptograminas B (SB). • • No resistencia frente a Ketólidos Neumococo: 80%-90% S. pyogenes: 30. 5% Asociado a fracasos terapéuticos (neumococo) Resistencia PARCIAL: Macrólidos 14 y 15 átomos (eritro/claritro/ azitromicina) Sensibilidad: Macrólidos 16 átomos Sensibilidad (josa/midecamicina), lincosamidas y lincosamida estreptograminas. No resistencia frente a Ketólidos Neumococo: 10%-20% S. pyogenes: 67. 8% Asociado a fracasos terapéuticos (neumococo)
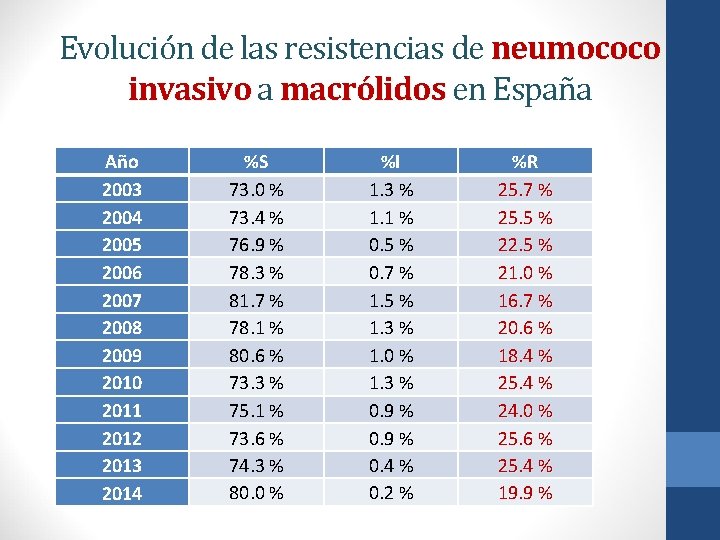
Evolución de las resistencias de neumococo invasivo a macrólidos en España Año 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 2014 %S 73. 0 % 73. 4 % 76. 9 % 78. 3 % 81. 7 % 78. 1 % 80. 6 % 73. 3 % 75. 1 % 73. 6 % 74. 3 % 80. 0 % %I 1. 3 % 1. 1 % 0. 5 % 0. 7 % 1. 5 % 1. 3 % 1. 0 % 1. 3 % 0. 9 % 0. 4 % 0. 2 % %R 25. 7 % 25. 5 % 22. 5 % 21. 0 % 16. 7 % 20. 6 % 18. 4 % 25. 4 % 24. 0 % 25. 6 % 25. 4 % 19. 9 %

Factores de riesgo de neumococo resistente a macrólidos Resistencia a la penicilina Edad inferior a 5 años Adquisición nosocomial de la NAC Raza blanca Ingresos hospitalarios previos
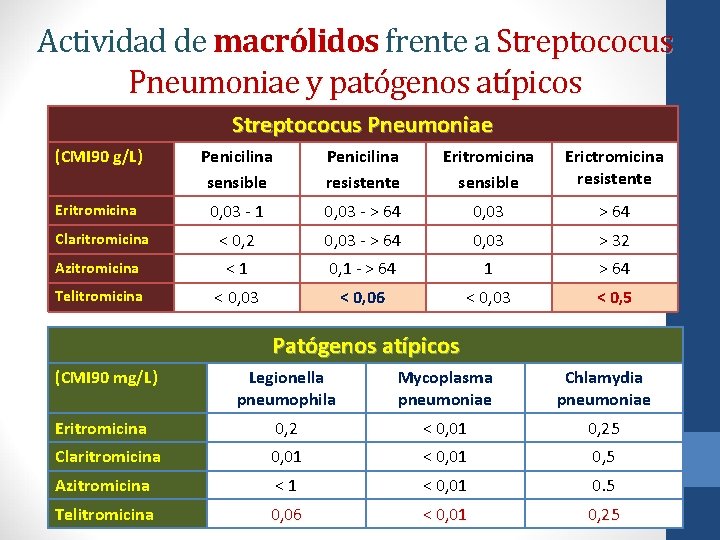
Actividad de macrólidos frente a Streptococus Pneumoniae y patógenos atípicos Streptococus Pneumoniae (CMI 90 g/L) Penicilina sensible Penicilina resistente Eritromicina sensible Erictromicina resistente Eritromicina 0, 03 - 1 0, 03 - > 64 0, 03 > 64 < 0, 2 0, 03 - > 64 0, 03 > 32 Azitromicina < 1 0, 1 - > 64 1 > 64 Telitromicina < 0, 03 < 0, 06 < 0, 03 < 0, 5 Claritromicina Patógenos atípicos (CMI 90 mg/L) Legionella pneumophila Mycoplasma pneumoniae Chlamydia pneumoniae Eritromicina 0, 2 < 0, 01 0, 25 Claritromicina 0, 01 < 0, 01 0, 5 Azitromicina < 1 < 0, 01 0. 5 Telitromicina 0, 06 < 0, 01 0, 25

Resistencia de neumococo a quinolonas Las quinolonas fluoradas (Cipro/oxofloxacino) son menso activas frente a neumococo y generan con mayor facilidad resistencias La resistencia a quinolonas del neumooco es de alto nivel (CMI≥ 4 mcg/ml) Actualmente no constituyen un problema < 1 -2% Pacientes politratados, muy expuestos a quinolonas y otros antibióticos

Factores de riesgo de patógenos no habituales resistentes en neumonías Patógeno Factores de Riesgo § Neumococo resitente a fluorquinolonas § § § Bacilos entéricos Gramnegativos (diferentes de Pseudomona) Pseudomona aeruginosa Edad avanzada Institucionalizado en residencia o inmovilizado en domicilio Adquisición nosocomial de la infección Exposición previa a fluoroquinolonas 4 meses antes Aislamiento de la cepa en esputo Resistencia a la penicilina EPOC § Institucionalizados en residencias de ancianos u otros centros sociosanitarios § Enfermedad cardiopulmonar de base (I. Cardiaca, EPOC) § Comorbilidad múltiple (≥ 2 patologías crónicas) § Exposiciòn a antibioterapia reciente (betalactámicos) § § Enfermedad estructural del pulmón (bronquiectasias) Corticoterapia mantenida (10 mg prednisona/día) Antibioterapia de amplio espectro durante 7 días (último mes) Malnutrición
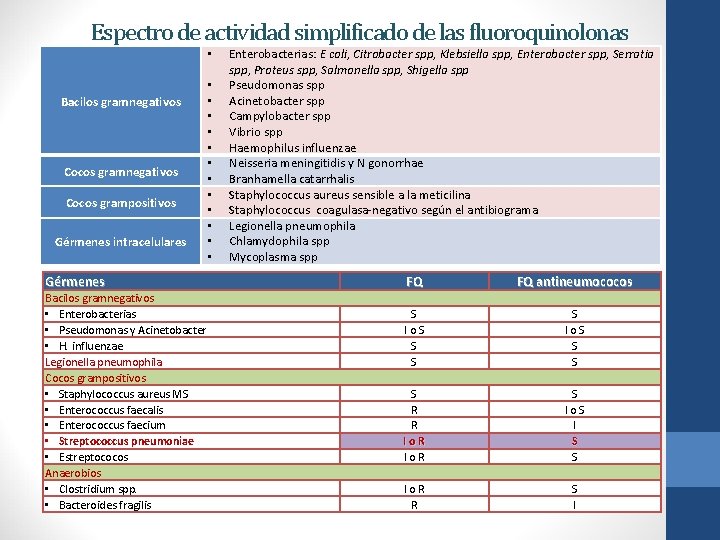
Espectro de actividad simplificado de las fluoroquinolonas • Bacilos gramnegativos Cocos grampositivos Gérmenes intracelulares • • • Gérmenes Bacilos gramnegativos • Enterobacterias • Pseudomonas y Acinetobacter • H. influenzae Legionella pneumophila Cocos grampositivos • Staphylococcus aureus MS • Enterococcus faecalis • Enterococcus faecium • Streptococcus pneumoniae • Estreptococos Anaerobios • Clostridium spp. • Bacteroides fragilis Enterobacterias: E coli, Citrobacter spp, Klebsiella spp, Enterobacter spp, Serratia spp, Proteus spp, Salmonella spp, Shigella spp Pseudomonas spp Acinetobacter spp Campylobacter spp Vibrio spp Haemophilus influenzae Neisseria meningitidis y N gonorrhae Branhamella catarrhalis Staphylococcus aureus sensible a la meticilina Staphylococcus coagulasa-negativo según el antibiograma Legionella pneumophila Chlamydophila spp Mycoplasma spp FQ FQ antineumococos S I o S S S S R R Io. R I o R S I o S I S S I o R R S I
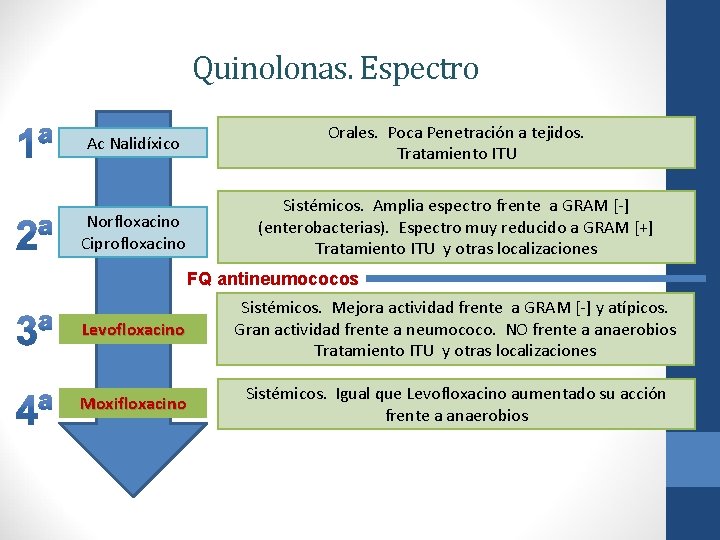
Quinolonas. Espectro Ac Nalidíxico Orales. Poca Penetración a tejidos. Tratamiento ITU Norfloxacino Ciprofloxacino Sistémicos. Amplia espectro frente a GRAM [-] (enterobacterias). Espectro muy reducido a GRAM [+] Tratamiento ITU y otras localizaciones FQ antineumococos Levofloxacino Sistémicos. Mejora actividad frente a GRAM [-] y atípicos. Gran actividad frente a neumococo. NO frente a anaerobios Tratamiento ITU y otras localizaciones Moxifloxacino Sistémicos. Igual que Levofloxacino aumentado su acción frente a anaerobios

Streptococcus pyogenes
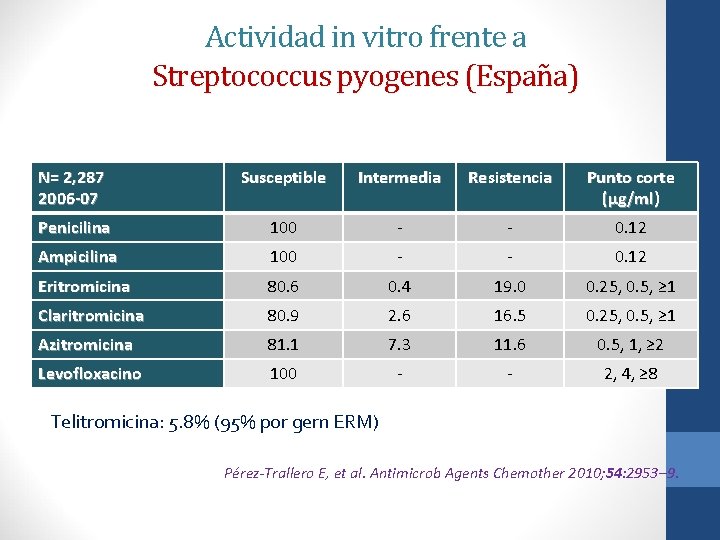
Actividad in vitro frente a Streptococcus pyogenes (España) N= 2, 287 2006 -07 Susceptible Intermedia Resistencia Punto corte (μg/ml) Penicilina 100 - - 0. 12 Ampicilina 100 - - 0. 12 Eritromicina 80. 6 0. 4 19. 0 0. 25, 0. 5, ≥ 1 Claritromicina 80. 9 2. 6 16. 5 0. 25, 0. 5, ≥ 1 Azitromicina 81. 1 7. 3 11. 6 0. 5, 1, ≥ 2 Levofloxacino 100 - - 2, 4, ≥ 8 Telitromicina: 5. 8% (95% por gern ERM) Pérez-Trallero E, et al. Antimicrob Agents Chemother 2010; 54: 2953– 9.

Mecanismos de resistencia a Macrólidos a Streptococos TOTAL Fenotipo MLSB (gen erm. B) PARCIAL Fenotipo M (gen mef. A) Acción de las metilasas, sobre la subunidad 23 S del Alteraciones en los mecanismos de expulsión ARN ribosomal Unión deficiente a la molécula activa o bombeo del antibiótico. diana Resistencia de alto nivel (CMI > 64 µg/ml). No se vence aumentado la dosis del macrólido Resistencia de nivel bajo-intermedio. Podría compensarse aumentando de las dosis del macrólido Resistencia TOTAL: cruzada a todos los macrólidos TOTAL (M), Lincosamidas (L) y estreptograminas B (SB). • • No resistencia frente a Ketólidos Neumococo: 80%-90% S. pyogenes: 30 -35% Asociado a fracasos terapéuticos (neumococo) Resistencia PARCIAL: Macrólidos 14 y 15 átomos (eritro/claritro/ azitromicina) Sensibilidad: Macrólidos 16 átomos Sensibilidad (josa/midecamicina), lincosamidas y lincosamida estreptograminas. No resistencia frente a Ketólidos Neumococo: 10%-20% S. pyogenes: 65% Asociado a fracasos terapéuticos (neumococo)

Staphylococcus aureus
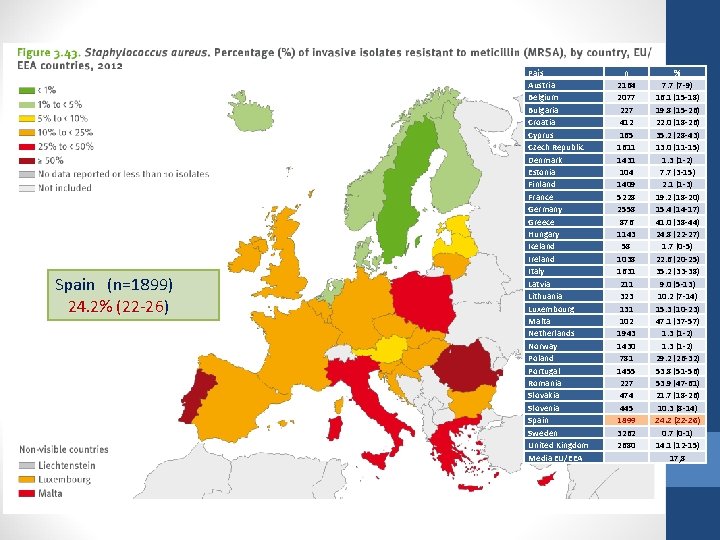
Spain (n=1899) 24. 2% (22 -26) 24. 2% (22 -26 País Austria Belgium Bulgaria Croatia Cyprus Czech Republic Denmark Estonia Finland France Germany Greece Hungary Iceland Ireland Italy Latvia Lithuania Luxembourg Malta Netherlands Norway Poland Portugal Romania Slovakia Slovenia Spain Sweden United Kingdom Media EU/EEA n 2164 2077 227 412 165 1611 1431 104 1409 5228 2558 876 1143 58 1038 1631 211 323 131 102 1943 1430 781 1455 227 474 445 1899 3262 2680 % 7. 7 (7 -9) 16. 1 (15 -18) 19. 8 (15 -26) 22. 0 (18 -26) 35. 2 (28 -43) 13. 0 (11 -15) 1. 3 (1 -2) 7. 7 (3 -15) 2. 1 (1 -3) 19. 2 (18 -20) 15. 4 (14 -17) 41. 0 (38 -44) 24. 8 (22 -27) 1. 7 (0 -5) 22. 6 (20 -25) 35. 2 (33 -38) 9. 0 (5 -13) 10. 2 (7 -14) 15. 3 (10 -23) 47. 1 (37 -57) 1. 3 (1 -2) 29. 2 (26 -32) 53. 8 (51 -56) 53. 9 (47 -61) 21. 7 (18 -26) 10. 3 (8 -14) 24. 2 (22 -26) 0. 7 (0 -1) 14. 1 (12 -15) 17, 8
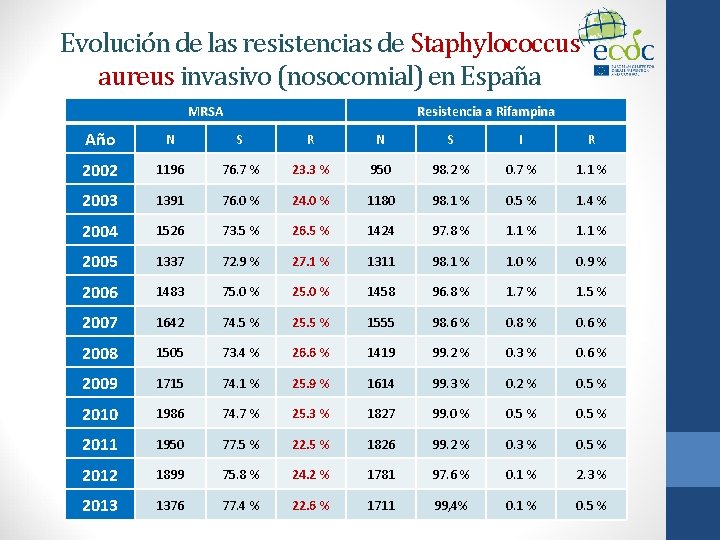
Evolución de las resistencias de Staphylococcus aureus invasivo (nosocomial) en España MRSA Resistencia a Rifampina Año N S R N S I R 2002 1196 76. 7 % 23. 3 % 950 98. 2 % 0. 7 % 1. 1 % 2003 1391 76. 0 % 24. 0 % 1180 98. 1 % 0. 5 % 1. 4 % 2004 1526 73. 5 % 26. 5 % 1424 97. 8 % 1. 1 % 2005 1337 72. 9 % 27. 1 % 1311 98. 1 % 1. 0 % 0. 9 % 2006 1483 75. 0 % 25. 0 % 1458 96. 8 % 1. 7 % 1. 5 % 2007 1642 74. 5 % 25. 5 % 1555 98. 6 % 0. 8 % 0. 6 % 2008 1505 73. 4 % 26. 6 % 1419 99. 2 % 0. 3 % 0. 6 % 2009 1715 74. 1 % 25. 9 % 1614 99. 3 % 0. 2 % 0. 5 % 2010 1986 74. 7 % 25. 3 % 1827 99. 0 % 0. 5 % 2011 1950 77. 5 % 22. 5 % 1826 99. 2 % 0. 3 % 0. 5 % 2012 1899 75. 8 % 24. 2 % 1781 97. 6 % 0. 1 % 2. 3 % 2013 1376 77. 4 % 22. 6 % 1711 99, 4% 0. 1 % 0. 5 %

Resistencias a S. aureus en España 28 -40% de las cepas resistentes a meticilina (SARM) “nosocomiales” Las cepas de SARM: • Resistencia a todos los betalactámicos (incluye cefalosporinas, carbapenemas y monobactamas) • Ciprofloxacino (97%) • Eritromicina (80%) • Gentamicina (33%) • Clindamicina (60%) • Rifampicina y TMP-SMZ (4% ) Tratamiento: glicopéptidos (vancomicina o teicoplanina) Alternativas: Linezolid, daptomicina y tigeciclina

SARM de adquisición comunitaria (SARM-Co) SARM-Co Características distintas de las cepas SARM nosocomiales Europa: 2 -40% Poco frecuente en España: • Mayoría de casos en población pediátrica • >50% en individuos provenientes de países de Latinoamérica • 1/3 infecciones supurativas cutáneas de urgencias hospitalaria Afecta a sujetos sin factores de riesgo se SARM hospitalario: • Especialmente niños, adultos sanos y gestantes Infecciones: piel/tejidos blandos (necrosis), raras neumonia necrotizante Formas leves o moderadas: cotrimoxazol, tetracilina y clindamicina ( VO). En formas graves (fascitis necrosante): clindamicina o vancomicina (IV) Si no existe respuesta: daptomicina si o linezolid Cercenado E, Ruiz de Gopegui E. Enferm Infecc Microbiol Clin. 2008; 26 Suppl 13: 19 -24 Casado-Verrier B, et al. Enferm Infecc Microbiol Clin. 2012 ; 30(6): 300 -6
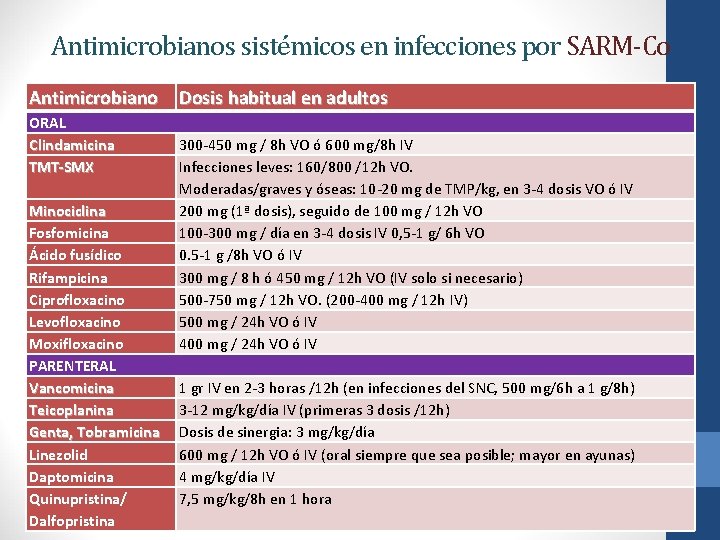
Antimicrobianos sistémicos en infecciones por SARM-Co Antimicrobiano ORAL Clindamicina TMT-SMX Minociclina Fosfomicina Ácido fusídico Rifampicina Ciprofloxacino Levofloxacino Moxifloxacino PARENTERAL Vancomicina Teicoplanina Genta, Tobramicina Linezolid Daptomicina Quinupristina/ Dalfopristina Dosis habitual en adultos 300 -450 mg / 8 h VO ó 600 mg/8 h IV Infecciones leves: 160/800 /12 h VO. Moderadas/graves y óseas: 10 -20 mg de TMP/kg, en 3 -4 dosis VO ó IV 200 mg (1ª dosis), seguido de 100 mg / 12 h VO 100 -300 mg / día en 3 -4 dosis IV 0, 5 -1 g/ 6 h VO 0. 5 -1 g /8 h VO ó IV 300 mg / 8 h ó 450 mg / 12 h VO (IV solo si necesario) 500 -750 mg / 12 h VO. (200 -400 mg / 12 h IV) 500 mg / 24 h VO ó IV 400 mg / 24 h VO ó IV 1 gr IV en 2 -3 horas /12 h (en infecciones del SNC, 500 mg/6 h a 1 g/8 h) 3 -12 mg/kg/día IV (primeras 3 dosis /12 h) Dosis de sinergia: 3 mg/kg/día 600 mg / 12 h VO ó IV (oral siempre que sea posible; mayor en ayunas) 4 mg/kg/día IV 7, 5 mg/kg/8 h en 1 hora
Haemophilus influenzae
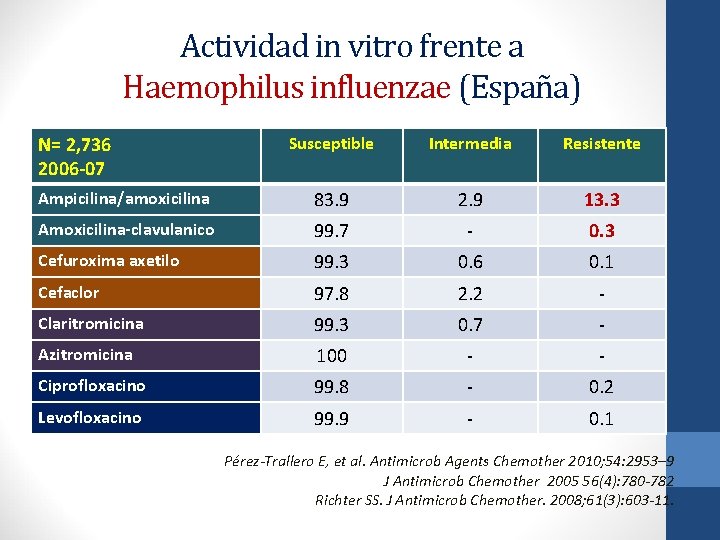
Actividad in vitro frente a Haemophilus influenzae (España) N= 2, 736 2006 -07 Susceptible Intermedia Resistente Ampicilina/amoxicilina 83. 9 2. 9 13. 3 Amoxicilina-clavulanico 99. 7 - 0. 3 Cefuroxima axetilo 99. 3 0. 6 0. 1 Cefaclor 97. 8 2. 2 - Claritromicina 99. 3 0. 7 - Azitromicina 100 - - Ciprofloxacino 99. 8 - 0. 2 Levofloxacino 99. 9 - 0. 1 Pérez-Trallero E, et al. Antimicrob Agents Chemother 2010; 54: 2953– 9 J Antimicrob Chemother 2005 56(4): 780 -782 Richter SS. J Antimicrob Chemother. 2008; 61(3): 603 -11.
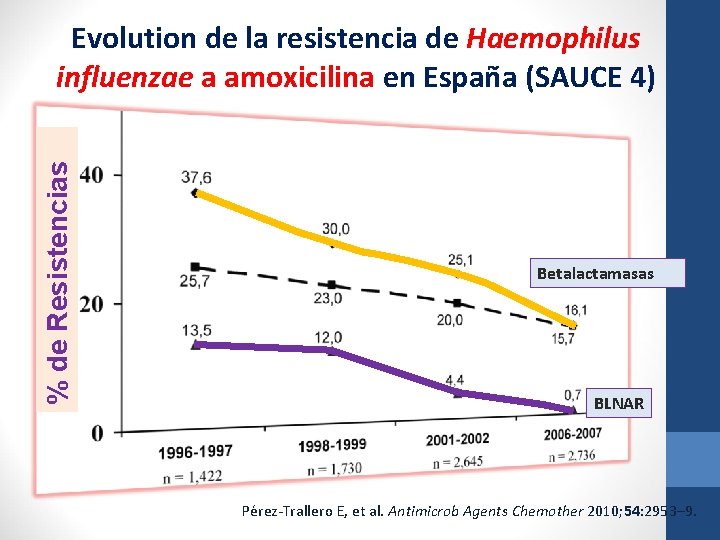
% de Resistencias Evolution de la resistencia de Haemophilus influenzae a amoxicilina en España (SAUCE 4) Betalactamasas BLNAR Pérez-Trallero E, et al. Antimicrob Agents Chemother 2010; 54: 2953– 9.
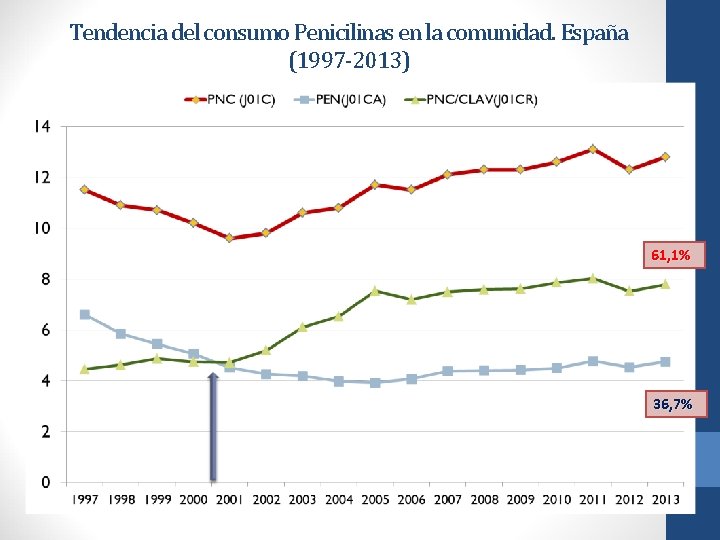
Tendencia del consumo Penicilinas en la comunidad. España (1997 -2013) 61, 1% 36, 7%
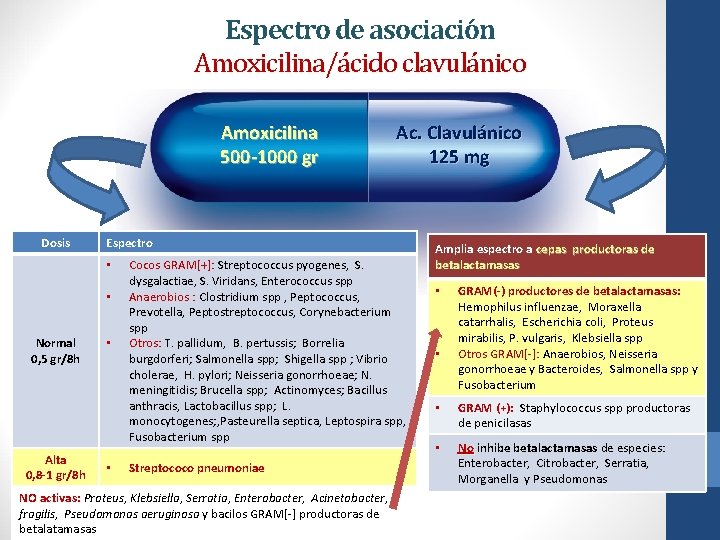
Espectro de asociación Amoxicilina/ácido clavulánico Amoxicilina 500 -1000 gr Dosis Espectro • • Normal 0, 5 gr/8 h Alta 0, 8 -1 gr/8 h Ac. Clavulánico 125 mg • • Cocos GRAM[+]: Streptococcus pyogenes, S. dysgalactiae, S. Viridans, Enterococcus spp Anaerobios : Clostridium spp , Peptococcus, Prevotella, Peptostreptococcus, Corynebacterium spp Otros: T. pallidum, B. pertussis; Borrelia burgdorferi; Salmonella spp; Shigella spp ; Vibrio cholerae, H. pylori; Neisseria gonorrhoeae; N. meningitidis; Brucella spp; Actinomyces; Bacillus anthracis, Lactobacillus spp; L. monocytogenes; , Pasteurella septica, Leptospira spp, Fusobacterium spp Streptococo pneumoniae NO activas: Proteus, Klebsiella, Serratia, Enterobacter, Acinetobacter, B. fragilis, Pseudomonas aeruginosa y bacilos GRAM[-] productoras de betalatamasas Amplia espectro a cepas productoras de betalactamasas • • GRAM(-) productores de betalactamasas: Hemophilus influenzae, Moraxella catarrhalis, Escherichia coli, Proteus mirabilis, P. vulgaris, Klebsiella spp Otros GRAM[-]: Anaerobios, Neisseria gonorrhoeae y Bacteroides, Salmonella spp y Fusobacterium • GRAM (+): Staphylococcus spp productoras de penicilasas • No inhibe betalactamasas de especies: Enterobacter, Citrobacter, Serratia, Morganella y Pseudomonas

Escherichia coli
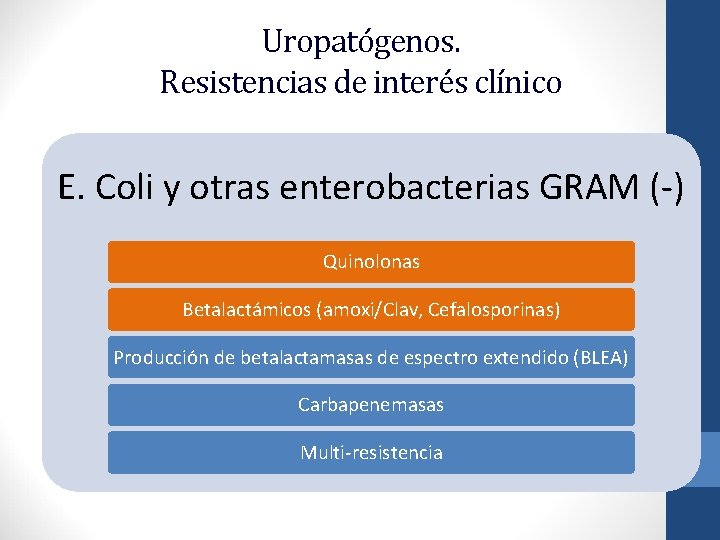
Uropatógenos. Resistencias de interés clínico E. Coli y otras enterobacterias GRAM (-) Quinolonas Betalactámicos (amoxi/Clav, Cefalosporinas) Producción de betalactamasas de espectro extendido (BLEA) Carbapenemasas Multi-resistencia
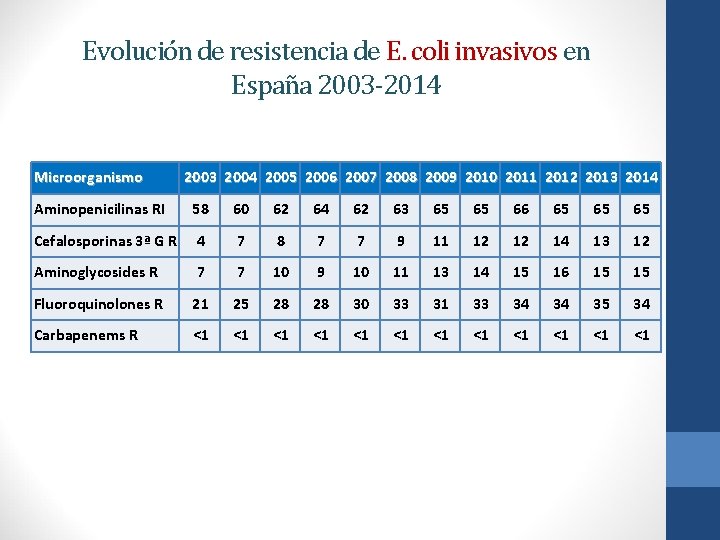
Evolución de resistencia de E. coli invasivos en España 2003 -2014 Microorganismo 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 2014 Aminopenicilinas RI 58 60 62 64 62 63 65 65 66 65 65 65 Cefalosporinas 3ª G R 4 7 8 7 7 9 11 12 12 14 13 12 Aminoglycosides R 7 7 10 9 10 11 13 14 15 16 15 15 Fluoroquinolones R 21 25 28 28 30 33 31 33 34 34 35 34 Carbapenems R <1 <1 <1
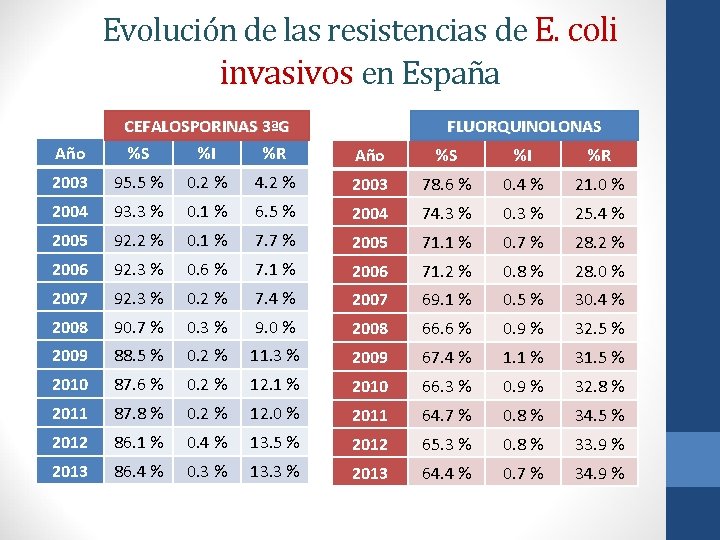
Evolución de las resistencias de E. coli invasivos en España Año CEFALOSPORINAS 3ªG %S %I %R FLUORQUINOLONAS Año %S %I %R 2003 95. 5 % 0. 2 % 4. 2 % 2003 78. 6 % 0. 4 % 21. 0 % 2004 93. 3 % 0. 1 % 6. 5 % 2004 74. 3 % 0. 3 % 25. 4 % 2005 92. 2 % 0. 1 % 7. 7 % 2005 71. 1 % 0. 7 % 28. 2 % 2006 92. 3 % 0. 6 % 7. 1 % 2006 71. 2 % 0. 8 % 28. 0 % 2007 92. 3 % 0. 2 % 7. 4 % 2007 69. 1 % 0. 5 % 30. 4 % 2008 90. 7 % 0. 3 % 9. 0 % 2008 66. 6 % 0. 9 % 32. 5 % 2009 88. 5 % 0. 2 % 11. 3 % 2009 67. 4 % 1. 1 % 31. 5 % 2010 87. 6 % 0. 2 % 12. 1 % 2010 66. 3 % 0. 9 % 32. 8 % 2011 87. 8 % 0. 2 % 12. 0 % 2011 64. 7 % 0. 8 % 34. 5 % 2012 86. 1 % 0. 4 % 13. 5 % 2012 65. 3 % 0. 8 % 33. 9 % 2013 86. 4 % 0. 3 % 13. 3 % 2013 64. 4 % 0. 7 % 34. 9 %
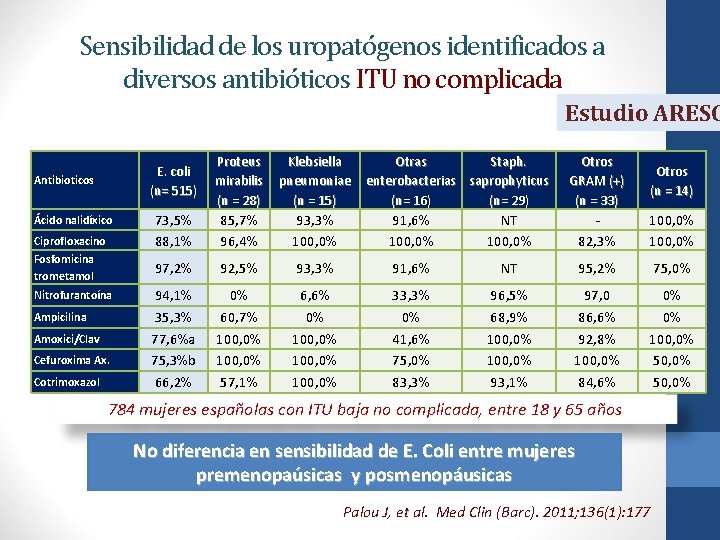
Sensibilidad de los uropatógenos identificados a diversos antibióticos ITU no complicada Estudio ARESC Antibioticos Ácido nalidíxico Ciprofloxacino Fosfomicina trometamol Nitrofurantoína Ampicilina Amoxici/Clav Cefuroxima Ax. Cotrimoxazol E. coli (n= 515) Proteus mirabilis (n = 28) Klebsiella pneumoniae (n = 15) Otras Staph. enterobacterias saprophyticus (n= 16) (n= 29) Otros GRAM (+) (n = 33) Otros (n = 14) 73, 5% 88, 1% 85, 7% 96, 4% 93, 3% 100, 0% 91, 6% 100, 0% NT 100, 0% 82, 3% 100, 0% 97, 2% 92, 5% 93, 3% 91, 6% NT 95, 2% 75, 0% 94, 1% 35, 3% 77, 6%a 75, 3%b 66, 2% 0% 60, 7% 100, 0% 57, 1% 6, 6% 0% 100, 0% 33, 3% 0% 41, 6% 75, 0% 83, 3% 96, 5% 68, 9% 100, 0% 93, 1% 97, 0 86, 6% 92, 8% 100, 0% 84, 6% 0% 0% 100, 0% 50, 0% 784 mujeres españolas con ITU baja no complicada, entre 18 y 65 años No diferencia en sensibilidad de E. Coli entre mujeres premenopaúsicas y posmenopáusicas Palou J, et al. Med Clin (Barc). 2011; 136(1): 177
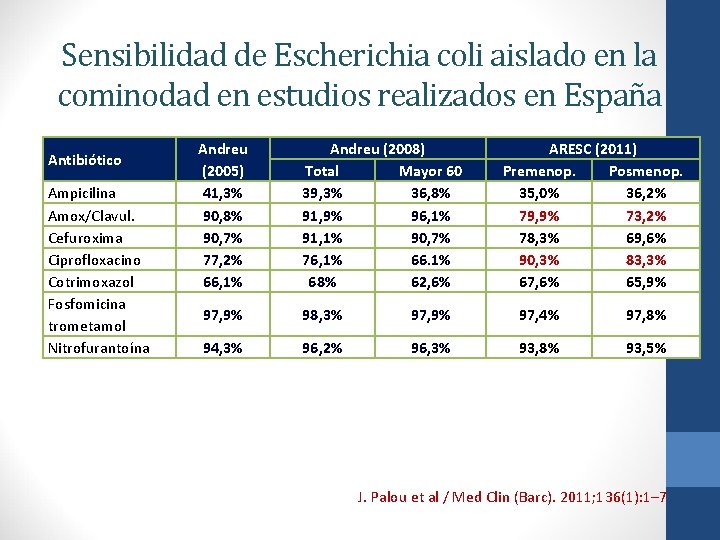
Sensibilidad de Escherichia coli aislado en la cominodad en estudios realizados en España Antibiótico Ampicilina Amox/Clavul. Cefuroxima Ciprofloxacino Cotrimoxazol Fosfomicina trometamol Nitrofurantoína Andreu (2005) 41, 3% 90, 8% 90, 7% 77, 2% 66, 1% Andreu (2008) Total Mayor 60 39, 3% 36, 8% 91, 9% 96, 1% 91, 1% 90, 7% 76, 1% 66. 1% 68% 62, 6% ARESC (2011) Premenop. Posmenop. 35, 0% 36, 2% 79, 9% 73, 2% 78, 3% 69, 6% 90, 3% 83, 3% 67, 6% 65, 9% 97, 9% 98, 3% 97, 9% 97, 4% 97, 8% 94, 3% 96, 2% 96, 3% 93, 8% 93, 5% J. Palou et al / Med Clin (Barc). 2011; 136(1): 1– 7

Resistencias de enterobacterias a ß-lactamasas de espectro extendido (BLEE) Enzimas producidas por bacilos Gram (-) Inactivan a casi todos los betalactámicos E. coli, klebsiella pneumoniae Enterobacter sp Pseudomonas aeruginosa Penicilinas (incluida amoxicilina/Ac. Clavulanico) Cefalosporinas de 1ª, 2ª G y 3ª G (ceftriaxona, ceftazidima) • Monobactámicos (aztreonam) • • • Menor sensibilidad de otros antibióticos (Co-resistencia) • • Mayor sensibilidad • Quinolonas Aminoglucósidos Tetraciclina TMP-SMX Carbapenemas (Impenden, Meropenem, Ertapenem) • Cefamicinas (Cefoxitina, cefotetán) • Fosfocina • Inhibidor de ß-lactamasas (ácido clavulánico o tazobactam) García-Tello A, et al. BLLE en las itucausadas por enterobacterias: aproximación a su conocimiento y pautas de actuación. Actas Urol Esp. 2014 Jun 28. pii: S 0210 -4806(14)00184 -3. doi: 10. 1016/j. acuro. 2014. 05. 004.
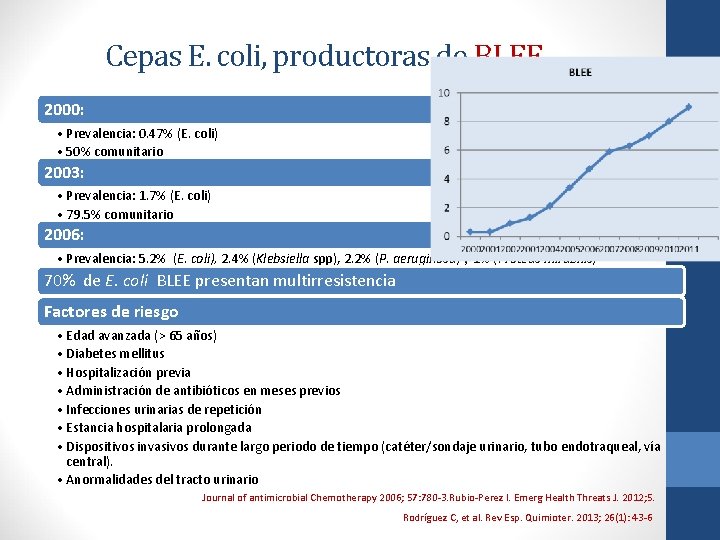
Cepas E. coli, productoras de BLEE 2000: • Prevalencia: 0. 47% (E. coli) • 50% comunitario 2003: • Prevalencia: 1. 7% (E. coli) • 79. 5% comunitario 2006: • Prevalencia: 5. 2% (E. coli), 2. 4% (Klebsiella spp), 2. 2% (P. aeruginosa) y 1% (Proteus mirabilis) 70% de E. coli BLEE presentan multirresistencia Factores de riesgo • Edad avanzada (> 65 años) • Diabetes mellitus • Hospitalización previa • Administración de antibióticos en meses previos • Infecciones urinarias de repetición • Estancia hospitalaria prolongada • Dispositivos invasivos durante largo periodo de tiempo (catéter/sondaje urinario, tubo endotraqueal, vía central). • Anormalidades del tracto urinario Journal of antimicrobial Chemotherapy 2006; 57: 780 -3. Rubio-Perez I. Emerg Health Threats J. 2012; 5. Rodríguez C, et al. Rev Esp. Quimioter. 2013; 26(1): 43 -6
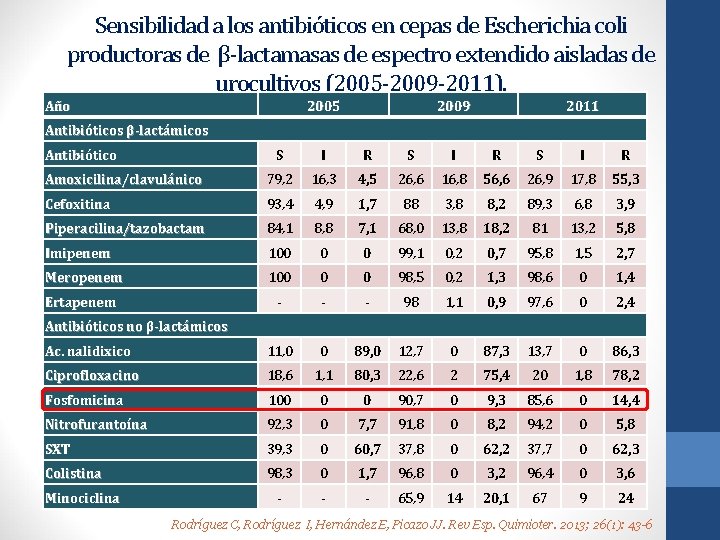
Sensibilidad a los antibióticos en cepas de Escherichia coli productoras de β-lactamasas de espectro extendido aisladas de urocultivos (2005 -2009 -2011). Año 2005 2009 2011 Antibióticos β-lactámicos Antibiótico S I R Amoxicilina/clavulánico 79, 2 16, 3 4, 5 26, 6 16, 8 56, 6 26, 9 17, 8 55, 3 Cefoxitina 93, 4 4, 9 1, 7 88 3, 8 8, 2 89, 3 6, 8 3, 9 Piperacilina/tazobactam 84, 1 8, 8 7, 1 68, 0 13, 8 18, 2 81 13, 2 5, 8 Imipenem 100 0 0 99, 1 0, 2 0, 7 95, 8 1, 5 2, 7 Meropenem 100 0 0 98, 5 0, 2 1, 3 98, 6 0 1, 4 Ertapenem - - - 98 1, 1 0, 9 97, 6 0 2, 4 Ac. nalidixico 11, 0 0 89, 0 12, 7 0 87, 3 13, 7 0 86, 3 Ciprofloxacino 18, 6 1, 1 80, 3 22, 6 2 75, 4 20 1, 8 78, 2 Fosfomicina 100 0 0 90, 7 0 9, 3 85, 6 0 14, 4 Nitrofurantoína 92, 3 0 7, 7 91, 8 0 8, 2 94, 2 0 5, 8 SXT 39, 3 0 60, 7 37, 8 0 62, 2 37, 7 0 62, 3 Colistina 98, 3 0 1, 7 96, 8 0 3, 2 96, 4 0 3, 6 - - - 65, 9 14 20, 1 67 9 24 Antibióticos no β-lactámicos Minociclina Rodríguez C, Rodríguez I, Hernández E, Picazo JJ. Rev Esp. Quimioter. 2013; 26(1): 43 -6

Resistencias E. coli Europa (2014) Creciente frecuencia de la resistencia en E. coli a los agentes antimicrobianos más habituales (Aminopenicilinas, Cefalosporinas 3ªG, FQ) Elevada frecuencia de cepas resistentes a cefalosporinas de 3ª G son productoras de BLEE Aumento de resistencia combinada a varios grupos de antimicrobianos (Cefalosporinas de 3ªG productoras de BLEE + fluoroquinolonas + aminoglucósidos). Resistencia muye baja al carbapenem (<0. 1%) por la mayoría de los países El incremento de BLEE puede conducir a un aumento del uso de carbapenems, favoreciendo así una mayor resistencia a este antibiótico.
![Otras enterobacterias GRAM[-] Klebsiella pneumoniae (Infecciones nosocomiales) • • ITU Neumonías Sepsis Infecciones de Otras enterobacterias GRAM[-] Klebsiella pneumoniae (Infecciones nosocomiales) • • ITU Neumonías Sepsis Infecciones de](http://slidetodoc.com/presentation_image_h/2581c53462d0a814e6fef7ab652ecb7f/image-54.jpg)
Otras enterobacterias GRAM[-] Klebsiella pneumoniae (Infecciones nosocomiales) • • ITU Neumonías Sepsis Infecciones de tejidos blandos y/o de herida quirúrgica. Pseudomona aeruginosa (inmunocomprometidos) • • ITU Neumonías Sepsis Infecciones de tejidos blandos y/o de herida quirúrgica
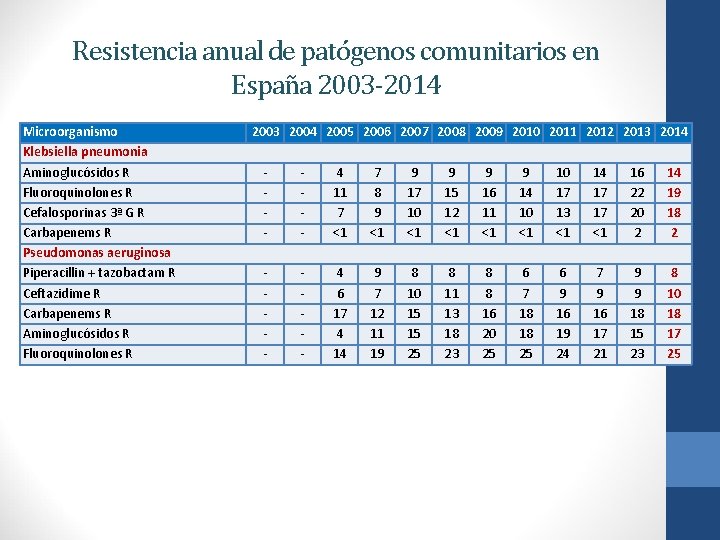
Resistencia anual de patógenos comunitarios en España 2003 -2014 Microorganismo Klebsiella pneumonia Aminoglucósidos R Fluoroquinolones R Cefalosporinas 3ª G R Carbapenems R Pseudomonas aeruginosa Piperacillin + tazobactam R Ceftazidime R Carbapenems R Aminoglucósidos R Fluoroquinolones R 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 2014 - - 4 11 7 <1 7 8 9 <1 9 17 10 <1 9 15 12 <1 9 16 11 <1 9 14 10 <1 10 17 13 <1 14 17 17 <1 16 22 20 2 14 19 18 2 - - 4 6 17 4 14 9 7 12 11 19 8 10 15 15 25 8 11 13 18 23 8 8 16 20 25 6 7 18 18 25 6 9 16 19 24 7 9 16 17 21 9 9 18 15 23 8 10 18 17 25

Resistencia Klebsiella pneumoniae (Europa 2014) Más de un tercio de la K. pneumoniae R al menos un grupo de antimicrobianos Resistencia a múltiples antimicrobinaos es común y ha aumento entre 2011 -2014. • La combinaciòn más común: FQ, cefalosporinas 3ªG y aminoglucósidos. Grandes diferencias entre países en el porcentaje de carbapenem-resistente (Grecia, Italia y Rumania, muy frecuente) Gradiente ascendente Norte Sur para la mayoría grupos de antimicrobianos (más altos Este y Sur de Europa)

Resistencia a los antimicrobianos en P. aeruginosa en Europa (2014) Mayoría de los países > 10% para todos grupos de antimicrobianos bajo vigilancia • Ligera disminución de Resistencias a FQ y aminoglucósidos, entre 2011 y 2014 Resistencia Carbapenem: 4, 4%- 58, 5%. • Aumento desde 2011: 16, 8% (media EU en 201) 18, 3% media EU en 20114) Resistencia Combinado común en P. aeruginosa: • 14, 9% de los aislamientos fueron resistentes a por lo menos tres grupos de antimicrobianos • 5. 5% eran resistente los cinco grupos de antimicrobianos de vigilancia (Amikacina, Aminoglicosidos, Carbapenems, FQ, Ceftazidima)
- Slides: 58