REPUBLIQUE ALGERIENNE DEMOCRATIQUE ET POPULAIRE HOPITAL MILITAIRE REGIONAL

REPUBLIQUE ALGERIENNE DEMOCRATIQUE ET POPULAIRE HOPITAL MILITAIRE REGIONAL UNIVERSITAIRE DE CONSTANTINE SERVICE DE CHIRURGIE GENERALE. Pr. A. Lamara Docteur FRIMECH Docteur HADJAZE

PLAN INTRODUCTION ¡ INTERET DE LA QUESTION ¡ RAPPEL ¡ KYSTE HYDATIQUE DU FOIE - DIAGNOSTIC - TRAITEMENT ¡ LES AUTRES LOCALISATIONS ¡ CONCLUSION ¡


Cestodoses larvaires atteint primitivement le foie et secondairement les autres organes ( poumon, rate, rein, cerveau…) § Pays d’élevage en voie de développement § Retrouvée chez beaucoup d’animaux et accidentellement l’homme s’insère comme hôte intermédiaire § La chirurgie => traitement des formes rebelles ou compliquées § L’avènement des imidazolés et du traitement percutané va désormais modifier la prise en charge des patients §


¡ ¡ ¡ ¡ Véritable problème de santé publique Fréquence Aspects cliniques et circonstances de découverte très diverses Latence clinique Traitement chirurgical avec complications après chirurgie Caractère souvent bénin, mais morbidité importante Prévention => Prophylaxie

L’AGENT PTHOGNE : FORME ADULTE ŒUF FORME LARVAIRE STRUCTURE DE L’HYDATIDE CYCLE PARASITAIRE EVOLUTION DU KYSTE REPONSE IMMUNITAIRE D L’HOTE
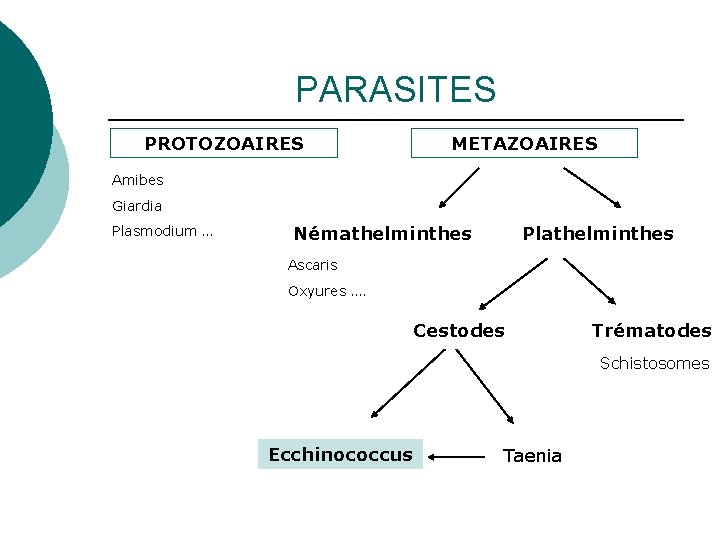
PARASITES PROTOZOAIRES METAZOAIRES Amibes Giardia Plasmodium … Némathelminthes Plathelminthes Ascaris Oxyures …. Cestodes Trématodes Schistosomes Ecchinococcus Taenia

L’hydatidose stricto sensu est due au développement chez l’homme de la forme larvaire du tænia du chien, E. granulosus
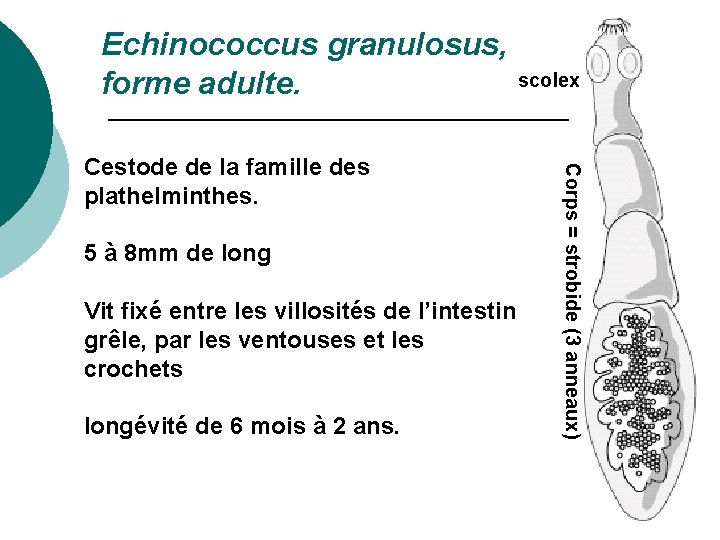
Echinococcus granulosus, forme adulte. 5 à 8 mm de long Vit fixé entre les villosités de l’intestin grêle, par les ventouses et les crochets longévité de 6 mois à 2 ans. Corps = strobide (3 anneaux) Cestode de la famille des plathelminthes. scolex

Echinococcus granulosus, œuf. Mesure (35 μm), Coque épaisse contient un embryon hexacanthe La maturation de l’oeuf se réalise dans le milieu extérieur. Sa survie sur le sol dépend des conditions d’humidité et de température. Elle est de 1 mois à + 20 °C, 15 mois à + 7°C, 4 mois à - 10 °C. Détruit en 3 jours si l’hygrométrie est faible (inférieure à 70 %), en quelques heures par la dessiccation et en quelques instants au-delà de 60 °C. Les agents chimiques et les désinfectants n’altèrent pas sa vitalité et ne peuvent donc être utilisés pour désinfecter les légumes contaminés.

Echinococcus granulosus, forme larvaire. Métacestode d’E. granulosus ou kyste hydatique Sa vitesse de maturation est lente Un même organe peut en contenir plusieurs
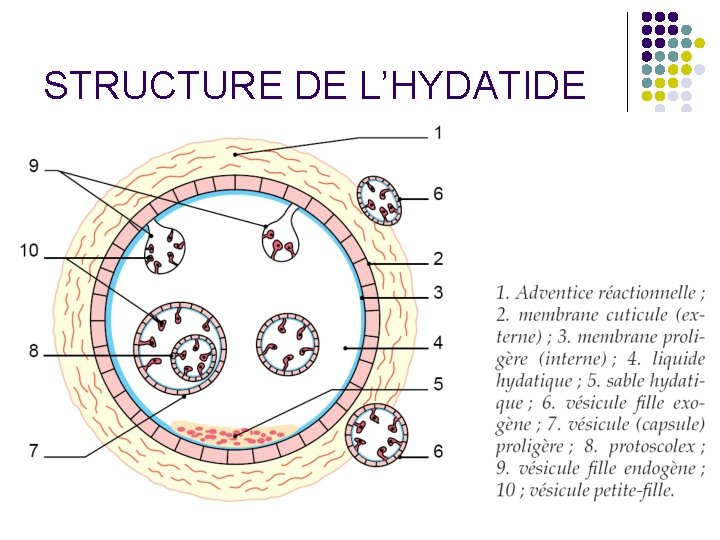
STRUCTURE DE L’HYDATIDE

CYCLE PARASITAIRE ¡ ¡ L’échinococcose est une cyclozoonose qui requiert deux hôtes pour son achèvement. L’hôte définitif est le chien, plus rarement un autre canidé L’hôte intermédiaire est un herbivore et avant tout le mouton qui broute au ras du sol. L’homme s’insère accidentellement dans le cycle évolutif du ver ; c’est une impasse épidémiologique.
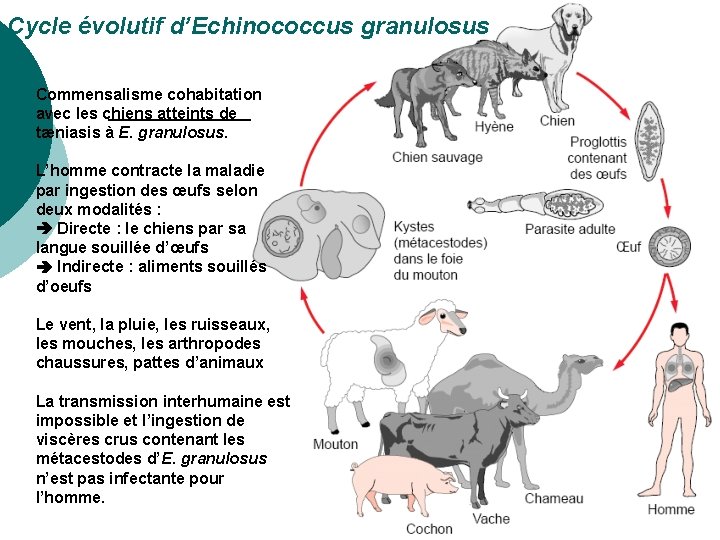
Cycle évolutif d’Echinococcus granulosus Commensalisme cohabitation avec les chiens atteints de tæniasis à E. granulosus. L’homme contracte la maladie par ingestion des œufs selon deux modalités : Directe : le chiens par sa langue souillée d’œufs Indirecte : aliments souillés d’oeufs Le vent, la pluie, les ruisseaux, les mouches, les arthropodes chaussures, pattes d’animaux La transmission interhumaine est impossible et l’ingestion de viscères crus contenant les métacestodes d’E. granulosus n’est pas infectante pour l’homme.

ÉVOLUTION DU KYSTE ¡ Les hydatides filles exogènes échinococcose secondaire. ¡ La taille du kyste peut atteindre de 1 à 15 cm, ¡ La dégénérescence ou mort spontanée : 16 % ¡ Une fissuration partielle ou franche est toujours redoutée. ¡ Deux formes anatomocliniques distinctes : kyste sain, univésiculaire, rempli de liquide eau de roche, au périkyste fin et souple kyste malade, ancien, multivésiculaire, au contenu purulent, au périkyste épais et rigide, avec une ou plusieurs fistules

RÉPONSE IMMUNE DE L’HÔTE ¡ La survie prolongée à l’état de kyste dans l’organisme échappement à la réponse immunitaire ¡ Les toxines libérées localement par le protoscolex et le kyste sont sensibles aux macrophages. ¡ La réponse immunologique serait plus faible au poumon qu’au foie. ¡ L’hydatidose induit une éosinophilie et la production d’un taux élevé d’anticorps, principalement d’Ig. G de sous-classe 4 et d’Ig. E.

Retenir ¡ ¡ ¡ ¡ Céstodose due au taenia E. granulosis L’œuf survie sur le sol, résistant au désinfectants L’hôte définitive est un canidé (le chien) L’hôte intermédiaire est un bovidé (mouton) L’homme est une hôte accidentelle, se contamine directement par le chien ou indirectement par les aliment souillés La transmission interhumaine est impossible et l’ingestion de viscères crus contenant les métacestodes d’E. granulosus n’est pas infectante pour l’homme. Deux formes anatomocliniques : kyste sain et le kyste malade L’hydatidose induit une éosinophilie et la production d’un taux élevé d’anticorps

DEFINITION ANAT-PATH DIAGNOSTIC CLINIQUE ET PARACLINIQUE FORME NON COMPLIQUEE FORMES TOPOGRAPHIQUES FORMES EVOLUEES TRAITEMENT

DEFINITION C’est une tumeur kystique d’origine parasitaire liée au développement, au sein du parenchyme hépatique de l’hôte, du taenia ecchinoccocus granulosis sous sa forme larvaire

ANATOMIE PATHOLOGIQUE Le foie, 1 er filtre rencontré, (50 à 70 %) ¡ Nombre unique dans 70% ¡ Dimensions variable ¡ Topographie : 75% lobe droit ¡ Evolution : kyste jeune (sain) kyste vieilli (malade) kyste involué (calcifié) ¡

DIAGNOSTIC La diversité clinique liée à : – son siège anatomique, sa taille et donc son effet de masse sur les organes adjacents ; – sa rupture spontanée ou traumatique ; – son extension secondaire ; – la libération d’antigène parasitaire responsable d’une réaction d’hypersensibilité systémique.

A – FORME NON COMPLIQUEE DIAGNOSTIC CLINIQUE ET PARA CLINIQUE

1) CIRCONSTANCES DE DÉCOUVERTE ¡ ¡ ¡ Souvent de découverte fortuite (bonne tolérance du foie pour l’infection cliniquement muet) Calcification arrondie ou déformation mise en évidence au hasard lors d’examens morphologiques prescrits pour une symptomatologie banale. Au cours d’une intervention chirurgicale Enquêtes de prévalence Signes cliniques évocateurs Brutalement par un accident évolutif (complications).

2) INTRROGATOIRE Profession ¡ Contact avec les chiens ¡ Séjour dans un pays d’endémie ¡

3) LES SIGNES FONCTIONNELS Apparaissent progressivement ¡ Tiraillement ou de pesanteur de l’hypocondre droit, ¡ Dyspepsie, ¡ Plénitude postprandiale. ¡ Frémissement ou ballottement hydatique => kyste volumineux. ¡

4) LES SIGNES PHYSIQUES L’inspection : voussure au niveau de l’HCD La palpation abdominale : ¡ hépatomégalie, ¡ une tuméfaction indolore, lisse, déformant la paroi, régulière, circonscrite, ayant une certaine rénitence à la pression, mobile avec le foie lors des mouvements respiratoires.

IMPORTANT : Absence de signes généraux Le reste de l’examen clinique est sans particularité

5) LES SIGNES RADIOLOGIQUES Abdomen sans préparation En décubitus dorsal ou orthostatisme : – une surélévation de la coupole diaphragmatique droite ou déformation en brioche ou en dos de chameau ; – des calcifications, de type arciforme ou annulaire, ou en boule
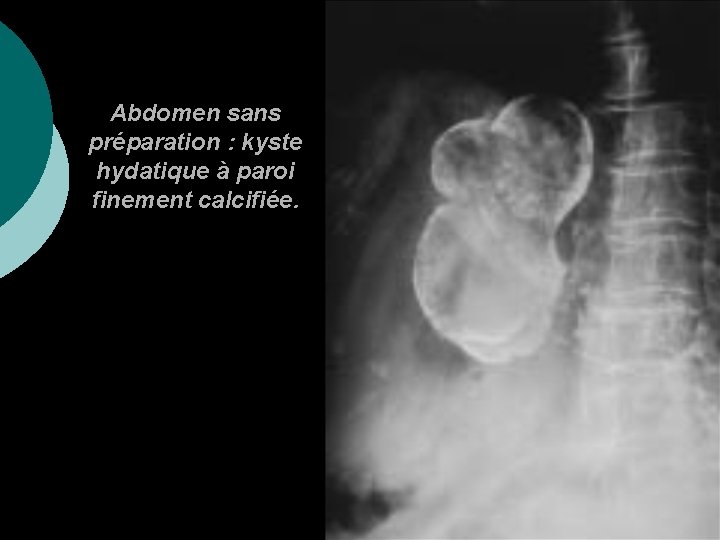
Abdomen sans préparation : kyste hydatique à paroi finement calcifiée.

Échographie C’est l’examen de première intention Facile, non invasif Pose le dg : nature, siège, nombre, aspect Etat des voies biliaires, veines sushépatiques, veine cave inférieure Classification de GHARBI

Classification de GHARBI : TYPE I : collection liquidienne pure KH jeune, uni vésiculaire, sphérique ¡ TYPE II : décollement de la paroi (collection liquidienne à paroi dédoublée, aspect de membrane flottante) +++ ¡ TYPE III : collection liquidienne cloisonnée, kyste multivésiculaire ¡ TYPE IV : image de pseudo tumeur, aspect hétérogène ¡ TYPE V : image de calcification ++ ¡
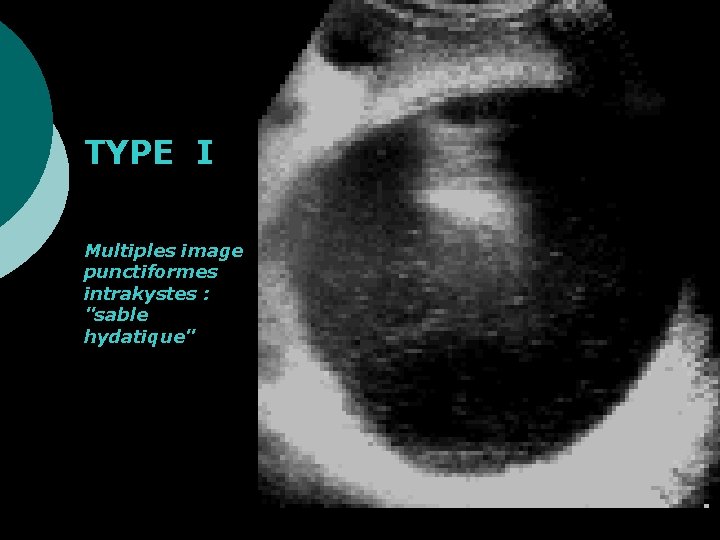
TYPE I Multiples image punctiformes intrakystes : "sable hydatique"
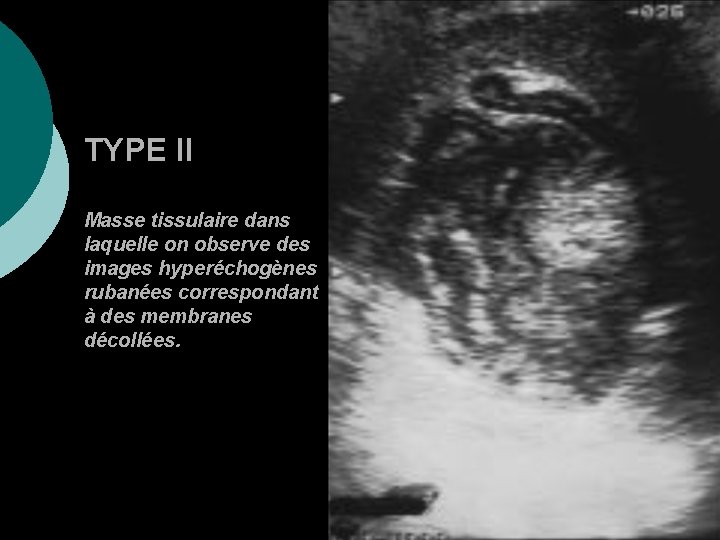
TYPE II Masse tissulaire dans laquelle on observe des images hyperéchogènes rubanées correspondant à des membranes décollées.
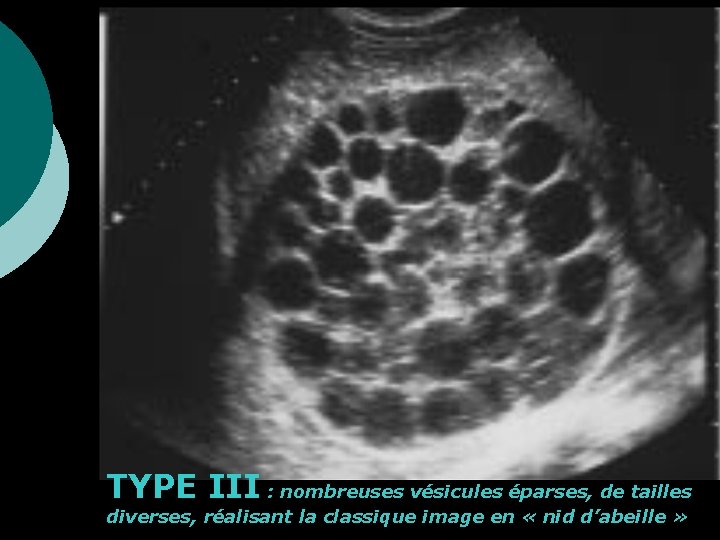
TYPE III : nombreuses vésicules éparses, de tailles diverses, réalisant la classique image en « nid d’abeille »
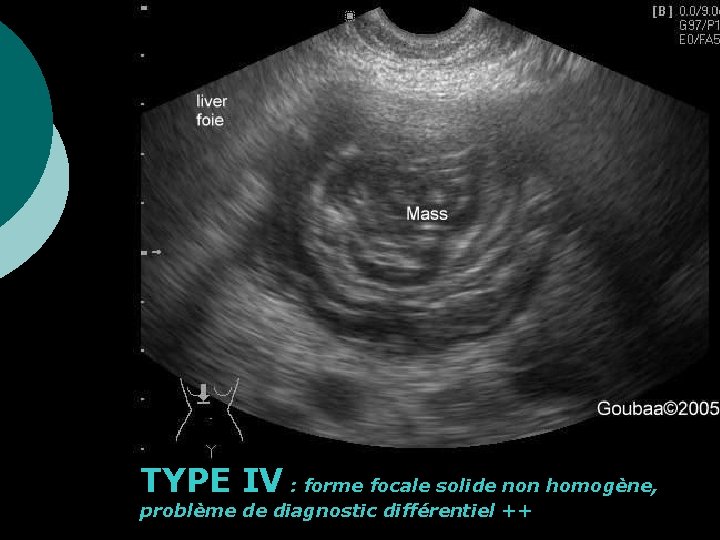
TYPE IV : forme focale solide non homogène, problème de diagnostic différentiel ++
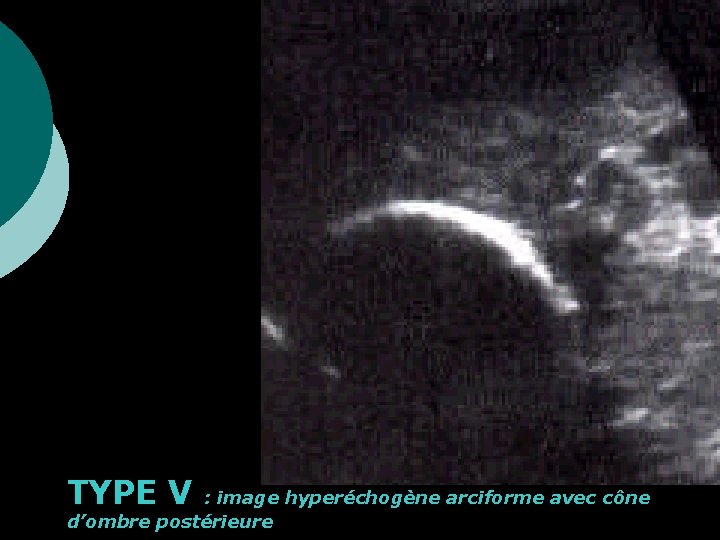
TYPE V : image hyperéchogène arciforme avec cône d’ombre postérieure

Les types 3 et 4 sont ceux le plus souvent rencontrés dans la plupart des séries. ¡ Ces lésions sont souvent unifocales mais, dans environ 20 % des cas, elles sont multifocales, avec des aspects volontiers différents les uns des autres. ¡

Classification de Lewall : ¡ ¡ ¡ type 1 : image liquide pure ; type 2 : contenu solide ; parasitose fertile type 3 : lésion totalement calcifiée, mort parasitaire Cette classification introduit : – une notion pronostique (le décollement de membrane pourrait correspondre à une rupture dans un canal biliaire, d’où nécessité d’intervention chirurgicale) ; – une notion évolutive.

Tomodensitométrie ¡ ¡ C’est un examen utile en cas de complication et dès qu’une décision chirurgicale est proposée Elle se pratique en contraste spontané et avec injection iodée intraveineuse. Les précédents signes notés en échographie sont retrouvés. Nature, topographie, rapport avec les gros vaisseaux
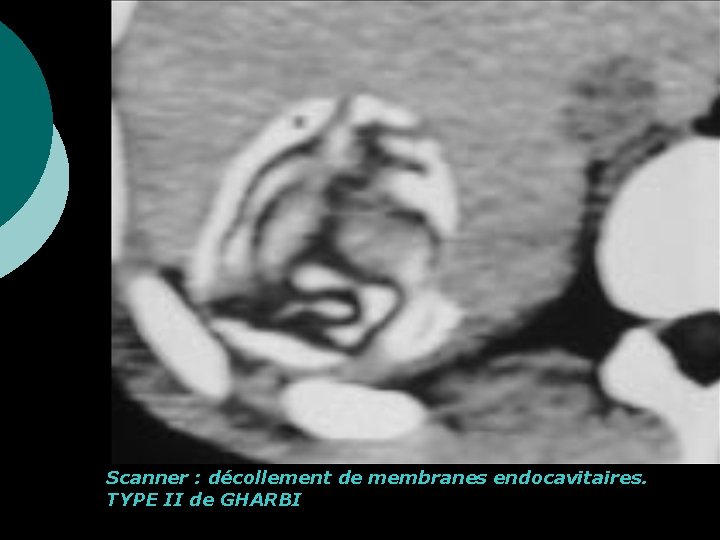
Scanner : décollement de membranes endocavitaires. TYPE II de GHARBI
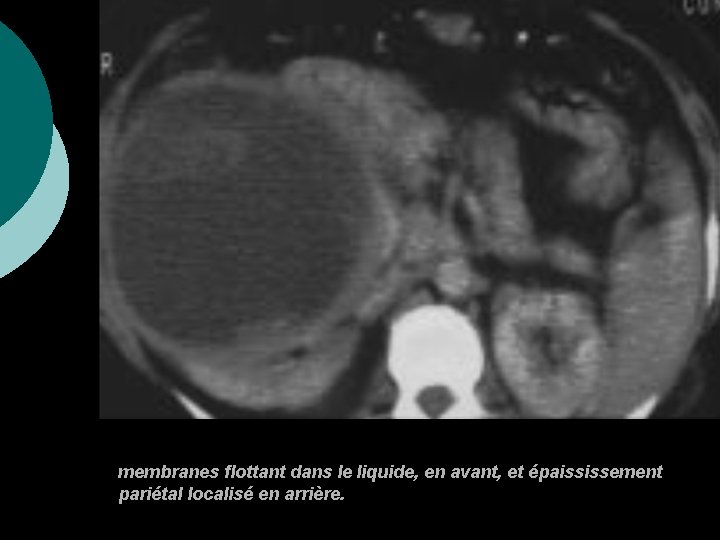
membranes flottant dans le liquide, en avant, et épaississement pariétal localisé en arrière.

¡ ¡ ¡ On évoque le diagnostic devant l’existence de petits épaississements pariétaux endokystiques L’aspect rubané des membranes, flottant dans le liquide hydatique, est également pathognomonique Les vésicules endocavitaires sont parfois moins bien visibles qu’en échographie. Le type 4 (masse solide) pose le même problème de diagnostic différentiel qu’en échographie. C’est dans la mise en évidence des calcifications que la tomodensitométrie est supérieure aux autres techniques d’imagerie

Imagerie par résonance magnétique Ses indications sont peu nombreuses. ¡ Il s’agit essentiellement des complications biliaires et du bilan étiologique d’un kyste n’ayant pas fait sa preuve. ¡

6) LES SIGNES BIOLOGIQUES Arguments indirects ¡ ¡ ¡ L’hyperéosinophilie concomitante à la phase d’invasion s’estompe rapidement ; elle persiste parfois à un niveau modéré. Elle peut réapparaître à l’occasion d’une fissuration du kyste mais fait défaut en cas de surinfection bactérienne. les éléments du bilan hépatique sont habituellement normaux cholestase ou de cytolyse doivent faire craindre une complication.

6) LES SIGNES BIOLOGIQUES Arguments spécifiques ¡ ¡ ¡ sérologiques affirmer la nature hydatique du kyste Contrôler l’efficacité thérapeutique Il existe une augmentation du titre des anticorps qui peuvent même apparaître en cas de négativité initiale dans les 6 semaines suivant l’intervention, puis une lente décroissance jusqu’à la négativation qui survient entre 1 et 5 ans. Une réascension du taux des anticorps peut être en faveur d’une échinococcose secondaire (maladie non immunisante).

Retenir ¡ ¡ ¡ L’examen clinique est pauvre et la découverte est souvent fortuite Le diagnostic positif est paraclinique L’échographie est l’examen clé La TDM est fondamentale lorsqu’une décision chirurgicale est proposé et elle est supérieure dans les lésions calcifiées Le type IV de GHARBI pose un problème diagnostic La sérologie hydatique est un argument spécifique et aide surtout au contrôle de l’efficacité du traitement

B – FORMES COMPLIQUEES DIAGNOSTIC CLINIQUE ET PARA CLINIQUE

¡ ¡ Fréquentes 20 et 40 % Souvent révélatrices Trois variétés de complications : mécaniques (rupture, compression), septiques (suppuration), toxiques (poison hydatique) Cinq paramètres ont un intérêt pronostique : siège, nombre, contenu kystique, état du périkyste et l’existence d’une fistule biliaire.

1) LA RUPTURE Dans les voies biliaires : la plus fréquente ¡ Dans le péritoine ¡ Dans les vaisseaux ¡ Dans le thorax ¡ Dans les viscères (estomac, duodénum, bassinet droit) ¡ Fistulisation à la peau (rare) ¡

La rupture dans les voies biliaires : ¡ ¡ ¡ ¡ Après fissuration fistule kysto-biliaire Surtout les canaux du segment VII et VIII Migration d’une vésicule ou débris cholangite Ouverture large angiocholite, pancréatite aiguë La manifestation clinique : douleur, fièvre, ictère, prurit L’ASP => pneumatisation du kyste l’échographie => une dilatation des voies biliaires, parfois des images hyperéchogènes (correspondant à des vésicules filles ou des membranes). cholangiographie peropératoire => fistule

La rupture intra péritonéale : Surtout KHF inférieure ¡ Spontanée ou provoquée ¡ Manifestation clinique : syndrome abdominal brutal de perforation, insidieux ¡ Forme : hydatido-péritoine, hydatocholé-péritoine, hydatidose péritonéale, kystes pelviens ¡

La rupture dans les vaisseaux : ¡ ¡ ¡ la veine cave inférieure, les veines sushépatiques ou la veine rénale droite. échinococcose secondaire ou métastatique. mortel par choc anaphylactique ou embolie pulmonaire Latente => coeur pulmonaire chronique hydatique échodoppler

La rupture phréno-thoracique : Sévère ¡ Surtout kyste du dôme ¡ Manifestation : dyspnée vomique hydatique expectoration biliaire (biliptysie) péricardite (tamponade) ¡

2) LA COMPRESSION : ¡ ¡ ¡ ¡ Des voies biliaires ictère rétentionnel De la veine porte ascite + HPM De l’artère hépatique cytolyse Des veines sus-hépatiques syndrome de Budd Chiari, HTP Diaphragme signes pulmonaires droits Surrénale HTA Estomac vomissement

3) LA SUPPURATION : ¡ ¡ ¡ ¡ Par fissuration des membranes de l’hydatide permettant l’entrée de bile plus ou moins septique +++, Par l’apport hématogène de bactéries Par ponction réalisée dans de mauvaises conditions d’asepsie Aiguë syndrome infectieux sévère + douleur Subaiguë Suraiguë abcès du foie Pyo-pneumo-péritoine

4) COMPLICATION TOXIQUE ¡ ¡ ¡ rares (1 %) pénétration des produits toxiques du liquide hydatique dans l’organisme. rupture traumatique, soit, moins souvent, d’une rupture spontanée. chronique par filtration continue du « poison hydatique » accidents allergiques : prurit, urticaire, lymphoedème, bronchospasme. choc anaphylactique

5) DISSEMINATION Par voie sanguine, lymphatique ou après rupture ¡ Localisation secondaire (métastatiques) ¡
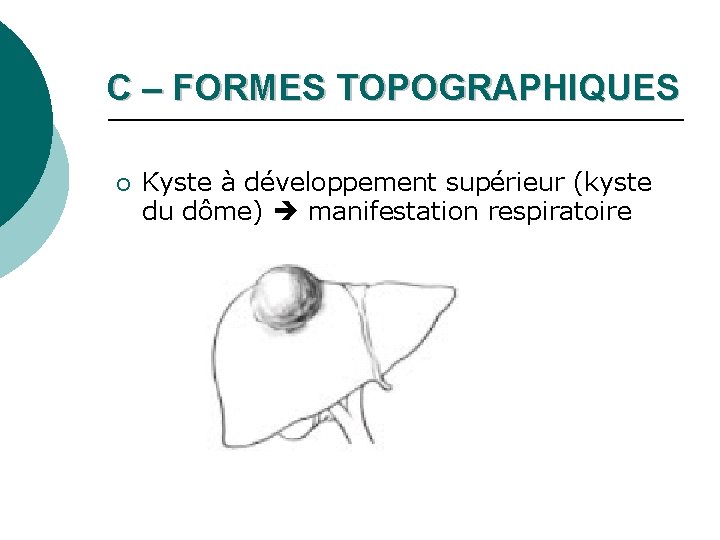
C – FORMES TOPOGRAPHIQUES ¡ Kyste à développement supérieur (kyste du dôme) manifestation respiratoire
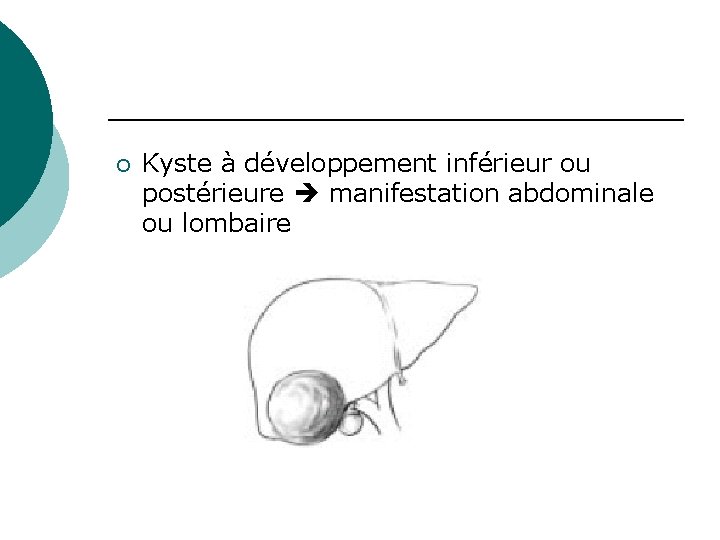
¡ Kyste à développement inférieur ou postérieure manifestation abdominale ou lombaire
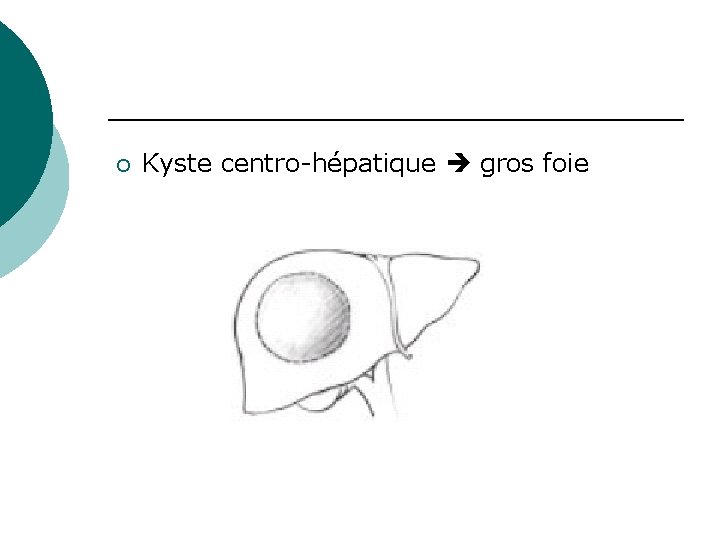
¡ Kyste centro-hépatique gros foie
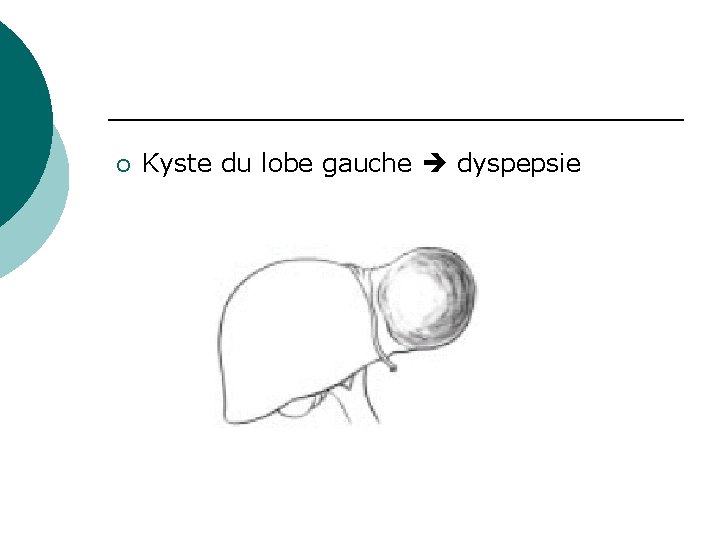
¡ Kyste du lobe gauche dyspepsie
¡ Kystes multiples ¡ Formes associées : rate, rein, lithiase vésiculaires

D – FORMES EVOLUEES ¡ ¡ La cachexie hydatique due à une lente intoxication de l’organisme par le « poison hydatique » Altération de l’état général amaigrissement notable, une asthénie profonde dans le cas de kystes volumineux et profond Lésions hépatiques irréversibles par cholangite sclérosante ou cirrhose biliaire secondaires. L’hydatidose hépatique maligne est une forme de diffusion locale du contenu kystique, à l’origine d’une multitude de lésions métastatiques intraparenchymateuses. L’aspect scanographique en « mie de pain » est caractéristique.

Retenir ¡ ¡ ¡ Les formes compliquées constitues 20 – 40% des tableaux cliniques Ils sont souvent inaugurales Ils sont de type : mécanique – septique – toxique La rupture et la suppuration sont les plus graves La fistulisation biliaire est la complication la plus fréquente La suppuration complique 80% des KHF et succède presque toujours à une fissuration biliaire

TRAITEMENT Le traitement du kyste hydatique du foie est longtemps resté purement chirurgical. L’apparition récente d’autres possibilités thérapeutiques amène une ère nouvelle dans la prise en charge de cette affection.

BUTS Eradiquer le parasite ¡ Traitement de la cavité résiduelle ainsi créée ¡ Vérification de l’intégrité, perméabilité et vacuité des voies biliaires ¡ Traitement des lésions associées et des complications ¡ Prévention des récidives ¡

MOYENS ¡ Traitement Médical ¡ Traitement percutané ¡ Traitement chirurgical : par laparotomie par laparoscopie

TRAITEMENT MEDICAL ¡ ¡ les dérivés benzimidazolés (fluorobendazole et mebendazole) alternative utile en cas de contreindication aux autres méthodes et une option préférentielle en cas de kystes multiples et disséminés recommandé à titre de prévention secondaire quand un traitement chirurgical ou percutané est envisagé La durée du traitement (3 mois au minimum)

TRAITEMENT PERCUTANEE : Méthodes : ¡ ¡ ¡ La méthode de ponction, aspiration, injection, réaspiration (PAIR) permet d’inactiver le parasite, de détruire la membrane proligère, d’évacuer le contenu du kyste et d’obtenir l’oblitération de la cavité résiduelle. La ponction réalisée sous contrôle échographique doit traverser une bande de parenchyme sain ; elle décomprime le kyste. La mise en place d’un cathéter peut permettre une aspiration plus efficace et des irrigations répétées. En l’absence de communication biliaire, l’aspiration complète du liquide est effectuée. L’injection de scolicide permet de détruire la membrane germinative et les vésicules filles non ponctionnables. Le décollement de l’endokyste atteste de l’efficacité du traitement. Pour les kystes volumineux (supérieurs à 6 cm), un drain est laissé en place jusqu’à tarissement de l’écoulement

Resultats : ¡ ¡ L’efficacité est jugée sur la réduction immédiate de taille du kyste Puis celui-ci prend un aspect solide par densification de son contenu en 19 à 26 mois La disparition échographique complète du kyste est réelle dans 20 % des cas entre 10 et 48 mois Les récidives sont rares (de 1 à 2%) Complications sévères (infection du kyste, hémorragie, fistule biliaire, chocs anaphylactiques)

TRAITEMENT PAR LAPAROTOMIE : Préparation soigneuse du malade ¡ Bilan pré opératoire ¡ Médication hépato-protectrice ¡ Respecter les petits kystes calcifiés ¡ Voie d’abord : LMSO, sous-costale, Thoraco-pneumo-laparotomie ¡ Méthodes, résultats ¡

Méthodes 1° TRAITEMENT DU PARASITE : Stérilisation ¡ Protection des champs opératoires ¡ Ponction du kyste (noter l’état du liquide) ¡ Injection de produits scolicides ¡ Aspiration du contenu du kyste ¡ Extraction des débris hydatiques ¡

2° DEPISTAGE DES COMPLICATIONS : ¡ Fistule biliaire ¡ Radioanatomie : CPO (par voie trans-cystique si une cholécystectomie est prévue ou par voie transvésiculaire) couplée à une épreuve au bleu de méthylène ¡ Permet l’exploration de l’arbre biliaire et l’intégrité et vacuité de l’Oddi 3° TRAITEMENT DE LA CAVITE RESIDUELLE : Méthodes conservatrices Méthodes radicales

1) Méthodes conservatrices : Marsipualisation : aujourd’hui dépassé ¡ Réduction sans drainage : POSADAS, méthode abandonnée ¡ Résection du dôme saillant ¡ Périkystecto-jéjunostomie ¡ Périkystecto-duodénostomie ¡ Traitement de la communication bilio-kystique ¡
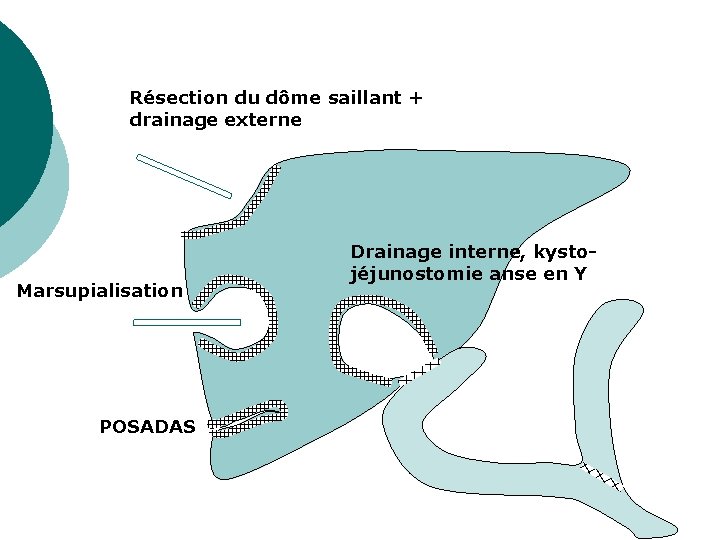
Résection du dôme saillant + drainage externe Marsupialisation POSADAS Drainage interne, kystojéjunostomie anse en Y

2) Méthodes radicales : Périkystectomie totale : réséquer la totalité du périkyste ¡ Périkystectomie subtotale ou partielle : en laissant un fond de coquetier en place, ¡ Périkystorésection : hépatectomie + périkystectomie ¡ Hépatectomies réglées ¡
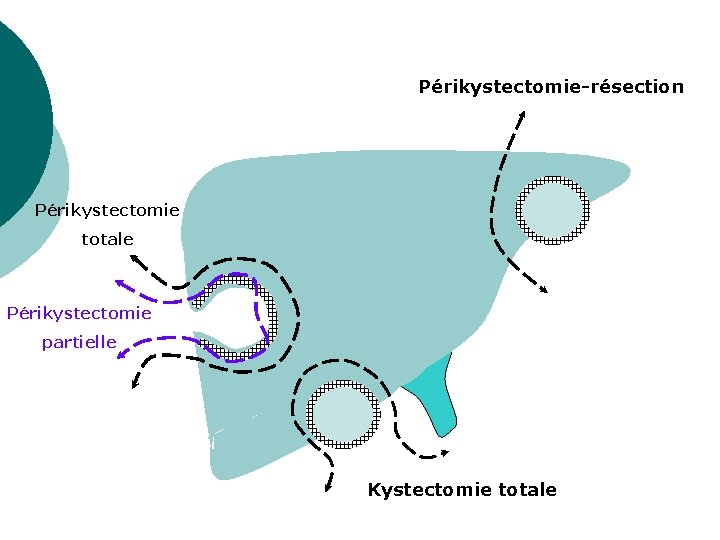
Périkystectomie-résection Périkystectomie totale Périkystectomie partielle Kystectomie totale

Résultats : o o o Mortalité opératoire 5 – 13 % Complications : Hémorragiques Biliaires (fistules, chalangite, Ictère post-op) Suppuration des cavités résiduelles Récidive : kyste passé inaperçu (surtout méthodes conservatrices)

Indications : KYSTE SIMPLE : Volumineux et infecté drainage + lavage Si envahissement du lobe gauche lobectomie gauche Kyste unique perikystectomie à kyste fermé Kyste largement abordable à contenue claire résection du dôme saillant

KYSTE POSTERO-SUPERIEUR : Problème de la voie d’abord Perikystectomie subtotale (proximité du pédicule Resection du dome saillant

KYSTE CETROHEPATIQUE : Drainage externe efficace Perikysto-jéjunostomie

RUPTURE INTRA PERITONEALE : TRT du kyste rompue Nettoyage de la cavité Puis : TRT de l’ecchinococcose peritonéale ou d’un cholépéritoine

RUPTURE DANS UN ORGANE : Expiration de la poche hydatique Suture de la paroi du viscère en zones saines Parfois stomie

RUPTURE DANS LA VBP : Individualiser la fistule Suture partielle Si VBP libre drain de Kehr

KYSTE CALCIFIER A PAROI EPAISSE : Kyste vivant périkystectomie Kyste mort périkystectomie total ou sub totale sinon abstention thérapeutique

KYSTE MULTIPLES : Traitement économique Résection du dome saillant Contrôle des voies biliaires Puis drainage de différents kystes

TRAITEMENT LAPAROSCOPIQUE : Principe ¡ La laparoscopie a été récemment proposée pour réaliser l’évacuation du parasite et la résection du dôme saillant sans incision abdominale.

But : ¡ Le but est d’offrir une guérison de la maladie parasitaire avec une qualité identique à la laparotomie, en diminuant la durée d’hospitalisation, la pénibilité des suites opératoires et la durée de l’incapacité socioprofessionnelle.

Technique opératoire Exposition du kyste ¡ Prévention de la contamination abdominale ¡ Évacuation du kyste ¡ Inspection de la paroi kystique ¡ Traitement de la cavité kystique ¡

Indications ¡ ¡ kystes jeunes, uniloculaires, non calcifiés, dont la cavité peut s’affaisser facilement et qui ne communiquent pas avec une large voie biliaire. La découverte pendant l’exploration endokystique d’une large communication biliaire indique une conversion et le choix d’un autre procédé thérapeutique.

Retenir ¡ ¡ ¡ ¡ ¡ Le traitement est surtout chirurgical et consiste à l’éradication du kyste, le traitement de la cavité résiduelle et des complications Les moyens sont médical, percutané et chirurgical Le traitement chirurgical peut être conservateur ou non Pathologie bénigne justifiant le plus souvent d’un traitement conservateur La résection du dôme saillant était un traitement acceptable de la majorité des kystes hydatiques du foie en raison de sa simplicité Le traitement radical reste incontournable en cas de complications Les indications diffèrent selon : la topographie, le nombre, le terrain et l’existence ou non de complications Les résultats : la morbidité des interventions conservatrices est plus importante La coelio-chirurgie est bénifique mais d’indication limitée.

PROPHYLAXIE ¡ ¡ ¡ ¡ On doit agir sur : l’homme, le chien et les moutons Hygiène des mains et des aliments Surveillance des moutons infestés et leurs abats Parkage des animaux Abattage des chiens errants Vermifuge des chiens domestiques Le traitement médical et la vaccination des hôtes intermédiaires domestiques constituent une prévention secondaire

FORMES EXTRAHÉPATIQUES LES PLUS FRÉQUENTES Pulmonaire – Splénique - Rénale FORMES EXTRAHÉPATIQUES INHABITUELLES ET GRAVES Osseuse – Cardiaque – Cérébrale – Pleuro-péritonéale LOCALISATIONS MÉCONNUES OU EXCEPTIONNELLES Cervicofaciale – thyroïdien – orbitaire - sous-cutanées - musculaires - pelvigénitale

1 - Localisation pulmonaire : ¡ ¡ ¡ Le poumon est le deuxième organe le plus fréquemment atteint (25 à 40 %). La vomique, l’infection et l’hémorragie kystique peuvent amener à sa découverte En cas de dissémination hématogène, les lésions sont multiples et disséminées en « lâcher de ballons » .

2 - Localisation splénique : Le kyste splénique (2 à 5 %) est associé à une hydatidose hépatique ou péritonéale dans 20 à 30 % des cas. ¡ Il est fréquemment asymptomatique, parfois responsable d’un inconfort abdominal ou d’une gêne de l’hypocondre gauche. ¡

3 - Localisation rénale : ¡ ¡ Cette localisation est rare (de 2 à 5%), le plus souvent primitive. Le siège bilatéral est exceptionnel et s’intègre le plus souvent dans le cadre d’une hydatidose abdominale multiple. Un syndrome tumoral (85 %) ou douloureux (75 %) de la fosse lombaire est le mode d’expression le plus fréquent. Les autres signes d’appel sont l’hématurie (15 %), la fièvre isolée prolongée, la pyélonéphrite ou des signes d’emprunt dus au retentissement sur les organes de voisinage.

CONCLUSION Problème de santé publique des zones d’élevage en voie de développement, l’hydatidose hépatique voit son pronostic modifié par les possibilités thérapeutiques nouvelles et par les mesures prophylactiques qui se développent dans ces pays d’endémie.
- Slides: 98