Remplissage vasculaire et transfusion de lenfant Docteur AnneCharlotte


























- Slides: 42

Remplissage vasculaire et transfusion de l’enfant Docteur Anne-Charlotte RIEGEL Anesthésie pédiatrique Hôpital Femme Mère Enfant Hospices Civils de Lyon

PLAN I. PERFUSION PER OPERATOIRE II. COMPENSATION DE L’HYPOVOLEMIE III. PRODUITS SANGUINS IV. PERFUSION POST OPERATOIRE

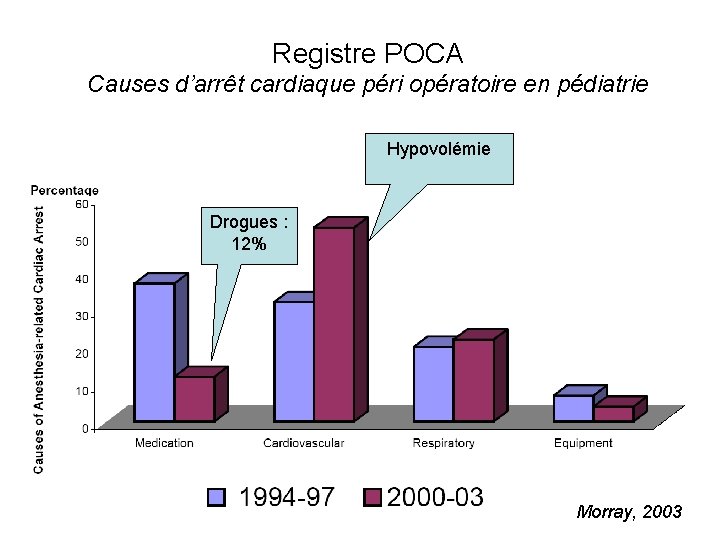
Registre POCA Causes d’arrêt cardiaque péri opératoire en pédiatrie Hypovolémie Drogues : 12% Morray, 2003

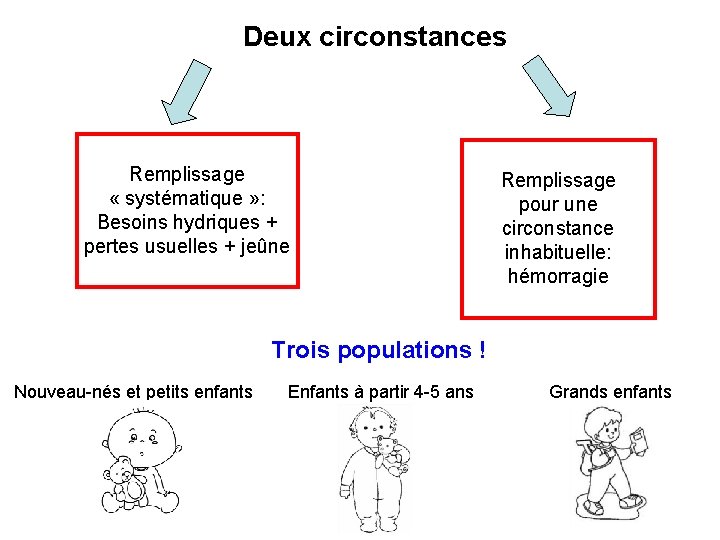
Deux circonstances Remplissage « systématique » : Besoins hydriques + pertes usuelles + jeûne Remplissage pour une circonstance inhabituelle: hémorragie Trois populations ! Nouveau-nés et petits enfants Enfants à partir 4 -5 ans Grands enfants

Répartition des secteurs hydriques

Valeurs moyennes de la fréquence cardiaque (FC), pression artérielle systolique (PAS) et fréquence respiratoire (FR) en fonction de l'âge chez l’enfant éveillé. ge FC (b/min) PAS (mm. Hg) FR (c/min) Prématuré 135 -145 50 ± 10 55 -65 Nouveau-né 125 -135 60 ± 10 35 -45 1 mois 120 -130 80 ± 10 25 -30 6 mois 110 -120 88 ± 20 20 -25 1 -2 ans 100 -110 95 ± 20 20 -25 2 -3 ans 90 -110 95 ± 20 15 -20 4 -6 ans 90 -105 ± 100 15 -20 6 -8 ans 85 -100 ± 105 12 -20 8 -12 ans 80 -90 ± 110 12 -20 12 -14 ans 70 -80 ± 115 10 -14

I. PERFUSION PER OPERATOIRE • • Besoins hydriques de l’enfant Déficit hydrique lié au jeûne Pertes liées au type de chirugie Pertes insensibles (thermique et respiratoire)

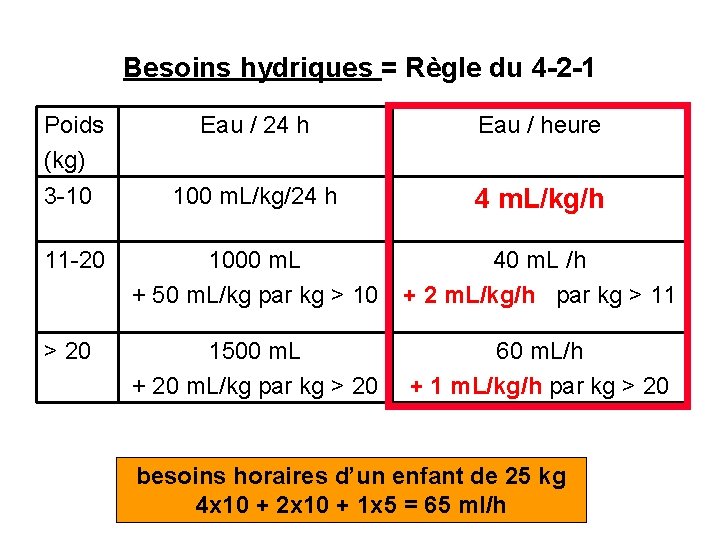
I. PERFUSION PER OPERATOIRE • Règle du 4 -2 -1 (1957) • Règle de Berry (1996) = règle « simplifiée » • Dernières recommandations

Besoins hydriques = Règle du 4 -2 -1 Poids (kg) Eau / 24 h Eau / heure 3 -10 100 m. L/kg/24 h 4 m. L/kg/h 11 -20 1000 m. L + 50 m. L/kg par kg > 10 40 m. L /h + 2 m. L/kg/h par kg > 11 > 20 1500 m. L + 20 m. L/kg par kg > 20 60 m. L/h + 1 m. L/kg/h par kg > 20 besoins horaires d’un enfant de 25 kg 4 x 10 + 2 x 10 + 1 x 5 = 65 ml/h

Règle « simplifiée » Prend en compte : déficit hydrique lié au jeûne + besoins hydriques + pertes liées à la chirurgie • 1ère heure : • 25 ml/kg avant 3 ans • 15 ml/kg au-delà de 3 ans • Les heures suivantes (ou d’emblée si l’enfant est perfusé en préopératoire ou s’il a bu moins de 4 h avant l’intervention): • 8 à 10 ml/kg/h pour une chirurgie majeure, • 6 à 8 ml/kg/h pour une chirurgie moyenne • 2 à 4 ml/kg/h pour une chirurgie mineure.

Dernières recommandations • Plus restrictives ++ • 0 ml/kg en cas de situation médico chirurgicale simple avec jeûne inférieur à 4 h, sauf chez le nouveau-né !! • Ringer lactate pour les apports standards per opératoires • Glucose : pas nécessaire sauf en néonatologie / diabète En néonatologie : Ringer + glucose HFME: 20 ml SG 30% dans 250 m. L de RL (2, 4%) JAMAIS DE SERUM GLUCOSE (SG 5 -10%) SANS IONS

Pousse seringue : néo nat Pompe volumetrique : 3 -10 kg Dial a flow: 10 -25 kg > 25 kg : libre

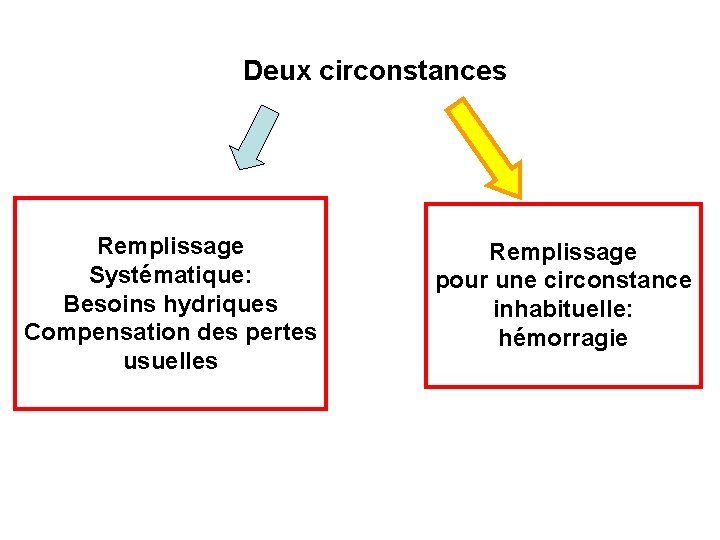
Deux circonstances Remplissage Systématique: Besoins hydriques Compensation des pertes usuelles Remplissage pour une circonstance inhabituelle: hémorragie

VOLEMIE • 95 ml/kg chez le prématuré • 90 -85 ml/kg chez le nouveau-né • 80 ml/kg chez le nourrisson • 70 -75 ml/kg chez l’enfant UN FLACON DE 250 ML = VOLUME SANGUIN TOTAL D’UN NOUVEAU-NE

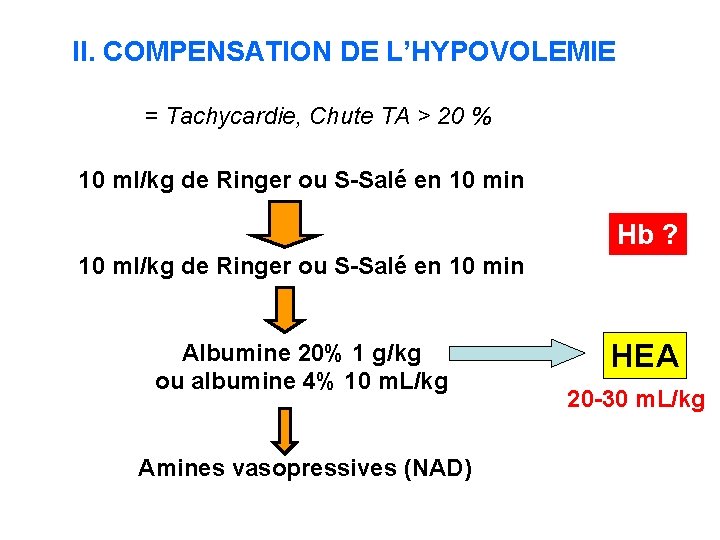
II. COMPENSATION DE L’HYPOVOLEMIE = Tachycardie, Chute TA > 20 % 10 ml/kg de Ringer ou S-Salé en 10 min Hb ? 10 ml/kg de Ringer ou S-Salé en 10 min Albumine 20% 1 g/kg ou albumine 4% 10 m. L/kg Amines vasopressives (NAD) HEA 20 -30 m. L/kg

Monitorage de la volémie Peu d’indices chez les enfants jusqu’à 10 ans ou 40 kg. Débit cardiaque dépendant de la fréquence avant 7 ans.

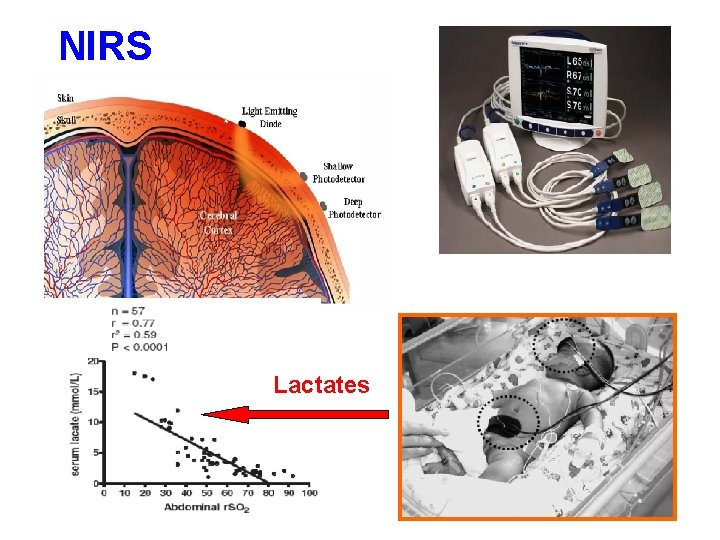
Monitorage de la volémie Clinique: FC, TA, diurèse horaire (≤ 1 m. L/kg/h) Indice statique: PVC non fiable Indices dynamiques: -Variabilité du pic de vélocité aortique en ETT -Doppler œsophagien -Pi. CCO Non validées en pédiatrie = -Variations respiratoires de la pression art pulsée (ΔPP) -Variations respiratoires de l’oxymétrie de pouls (PVI) Indices de perfusion tissulaire: NIRS

Near Infra. Red Spectroscopy Représente la balance entre l’apport et la consommation de l’O 2 dans un site particulier

NIRS Lactates

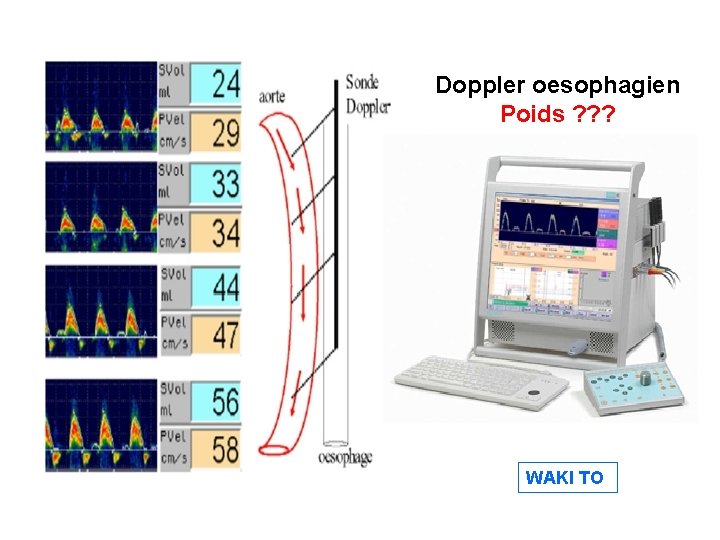
Monitorage de la volémie En pratique : Monitorage le plus souvent clinique (FC et PA) Épreuve de remplissage avec Ringer et Na. Cl 0, 9% Doppler œsophagien Les indices régionaux (NIRS)

III. PRODUITS SANGUINS • Transfusion d’hématies = 10 à 15 m. L/kg – Indiquée si spoliation sanguine sup à 30% et/ou mauvaise tolérance clinique et/ou hémorragie non contrôlée • Transfusion de plasma frais congelé =10 à 30 m. L/kg, max 1 m. L/kg/min – Transfusion de plus d’une masse sanguine ou CIVD • Transfusion de plaquettes = 0, 5 X 10¹¹ / 7 kg – Pqt ≤ 50 G/L, hémorragie non contrôlée ou risque hémorragique majeur

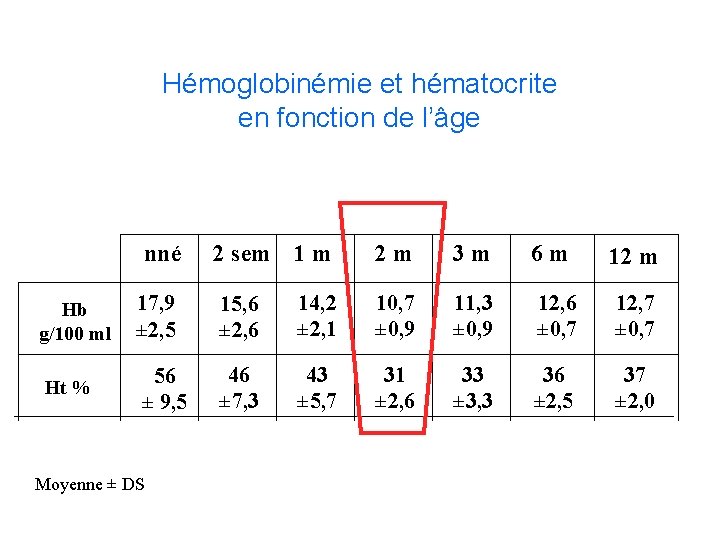
Hémoglobinémie et hématocrite en fonction de l’âge nné Hb g/100 ml Ht % 2 sem 1 m 2 m 3 m 6 m 12 m 17, 9 ± 2, 5 15, 6 ± 2, 6 14, 2 ± 2, 1 10, 7 ± 0, 9 11, 3 ± 0, 9 12, 6 ± 0, 7 12, 7 ± 0, 7 56 ± 9, 5 46 ± 7, 3 43 ± 5, 7 31 ± 2, 6 33 ± 3, 3 36 ± 2, 5 37 ± 2, 0 Moyenne ± DS

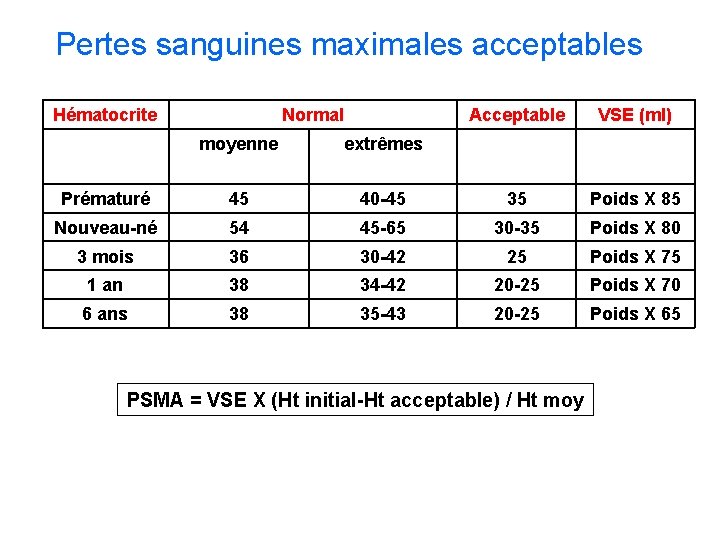
Pertes sanguines maximales acceptables Hématocrite Normal Acceptable VSE (ml) moyenne extrêmes Prématuré 45 40 -45 35 Poids X 85 Nouveau-né 54 45 -65 30 -35 Poids X 80 3 mois 36 30 -42 25 Poids X 75 1 an 38 34 -42 20 -25 Poids X 70 6 ans 38 35 -43 20 -25 Poids X 65 PSMA = VSE X (Ht initial-Ht acceptable) / Ht moy

IV. PERFUSION POST OPERATOIRE • En cas d’arrêt alimentaire de courte durée • Salé isotonique + 5% de glucose • Deux tiers des besoins normaux (si hyper ADH) Besoins normaux 0 à 10 kg : 100 ml/kg/j 10 à 20 kg : 1 L+50 ml/kg/j 20 à 30 kg : 1, 5 L + 20 ml/kg/j

Hyponatrémies postopératoires Fréquence : 0, 34% (Na <128 mmol. L) Grave : mortalité : 8, 4% (Arieff, BMJ 1992) Encéphalopathie hyponatrémique, troubles de la conscience, vomissements, convulsions

IV. PERFUSION POST OPERATOIRE Risque d’hyponatrémie ! • par perfusion de soluté hypotonique • par hypersécrétion d’ADH (empêche l’excrétion d’eau). Cette sécrétion non-osmotique d’ADH concerne presque tous les enfants hospitalisés (douleur stress nausées) • La règle des « 4/2/1 » en post op entraîne souvent une surestimation du volume de perfusion nécessaire, puisque la diurèse est souvent basse. D’où les 2/3 des volumes journaliers, la surveillance iono ou l’ajout de Na. Cl si besoin.

CONCLUSION • Le remplissage péri opératoire tient compte des spécificités liées à l’âge, au poids, au terrain, et à la chirurgie • Apports plus restrictifs en per op et en post op++ • Difficultés du monitorage de la volémie pour guider l’expansion volémique

Recommandations SFAR 2012 • Respecter la règle des « 4 -2 -1 » avec une solution saline isotonique chez l’enfant et le nourrisson, solution saline glucosée chez xxx. • Surveiller xxx et xxx en cas de jeûne prolongé post opératoire. • Chez le nouveau-né, surveiller xxx quel que soit la durée du jeûne. • xxx xxx après chirurgie mineure s’impose. • Utiliser un dispositif médical de contrôle du xxx de perfusion (pompe ou seringue électrique). • Chez le nouveau-né, le choix du soluté de remplissage vasculaire n’est pas documenté.

• Le monitorage invasif d’indicateurs statiques, comme xxx ou xxx , ne permet pas de prédire la réponse au RV ; leur utilisation n’est pas recommandée pour titrer le RV. • Chez l’enfant et le nourrisson, xxx permet de prédire la réponse au RV. • Les autres méthodes de mesure de la variabilité du VES (ΔPP notamment) n’ont pas montré leur intérêt à ce jour. • Au-delà d’un âge de 10 ans et/ou d’un poids de 30– 40 kg, les particularités physiologiques pédiatriques deviennent moins importantes ; les recommandations xxx devraient alors pouvoir être appliquées.

Recommandations SFAR 2012 • Respecter la règle des « 4 -2 -1 » avec une solution saline isotonique chez l’enfant et le nourrisson, solution saline glucosée chez le nouveau-né. • Surveiller la natrémie et la glycémie en cas de jeûne prolongé post opératoire. • Chez le nouveau-né, surveiller la glycémie quel que soit la durée du jeune. • L’arrêt des perfusions inutiles après chirurgie mineure s’impose. • Utiliser un dispositif médical de contrôle du débit de perfusion (pompe ou seringue électrique). • Chez le nouveau-né, le choix du soluté de remplissage vasculaire n’est pas documenté.

• Le monitorage invasif d’indicateurs statiques, comme la PVC ou la pression artérielle pulmonaire d’occlusion, ne permet pas de prédire la réponse au RV ; leur utilisation n’est pas recommandée pour titrer le RV. • Chez l’enfant et le nourrisson, seule la variabilité du pic de vélocité aortique (mesurée en échographie transthoracique) permet de prédire la réponse au RV. • Les autres méthodes de mesure de la variabilité du VES (ΔPP notamment) n’ont pas montré leur intérêt à ce jour. • Au-delà d’un âge de 10 ans et/ou d’un poids de 30– 40 kg, les particularités physiologiques pédiatriques deviennent moins importantes ; les recommandations adultes devraient alors pouvoir être appliquées.

Merci de votre attention

Nouveau-nés et enfants Entre 2, 5 et 20 kg

Doppler oesophagien Poids ? ? ? WAKI TO

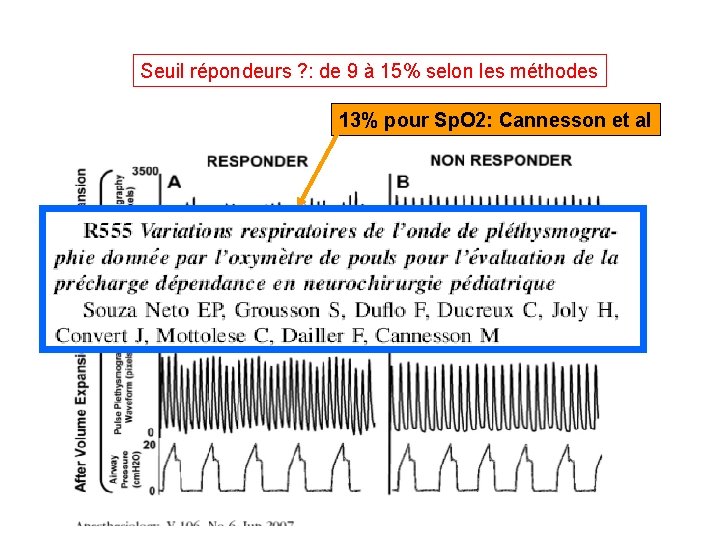
Seuil répondeurs ? : de 9 à 15% selon les méthodes 13% pour Sp. O 2: Cannesson et al

Doppler transcrânien

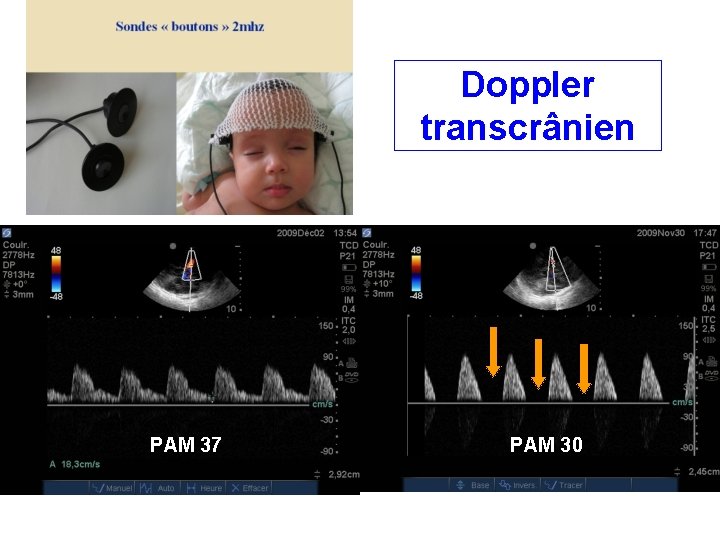
Doppler transcrânien PAM 37 PAM 30

Conclusions Monitorage le plus souvent clinique (FC et PAM) Épreuve de remplissage avec Ringer et S-Salé Optimisation par indices régionaux ?

Apports liquidiens de base chez l'enfant 1. Volume: Segar: Règle du 4 : 2 : 1 2. Per opératoire : recommandation de Berry 1ère heure : 25 ml/kg/h avant 3 ans 15 ml/kg/h au-delà de 3 ans Les heures suivantes (ou d’emblée si l’enfant est perfusé en préopératoire ou s’il a bu moins de 4 h avant l’intervention): 10 ml/kg/h pour une chirurgie majeure, 8 ml/kg/h pour une chirurgie moyenne 6 ml/kg/h pour une chirurgie mineure. 3. Glucose : pas nécessaire sauf en néonatologie/diabète 4. Danger de l’hyponatrémie: Pas de solution hypotonique+++ (SG 5%) Différence tonicité (0) in vivo et osmolarité (270) in vitro pour le SG % La solution idéale: sérum salé + glucose HFME: 20 ml SG 30%/ 500 Ringer (1, 2%)

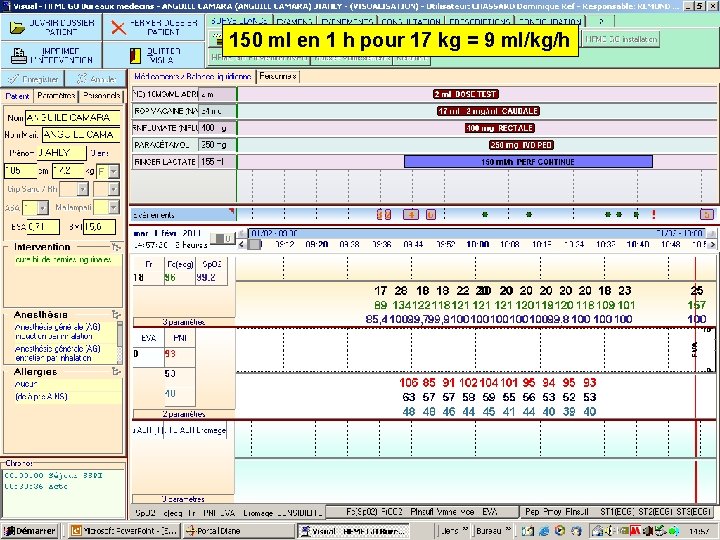
150 ml en 1 h pour 17 kg = 9 ml/kg/h

HEMOGLOBINE • Hb du nouveau-né = 60 -80 % Hb. F • Hb A majoritaire à 3 mois • À 6 mois, répartition de Hb identique à l’adulte

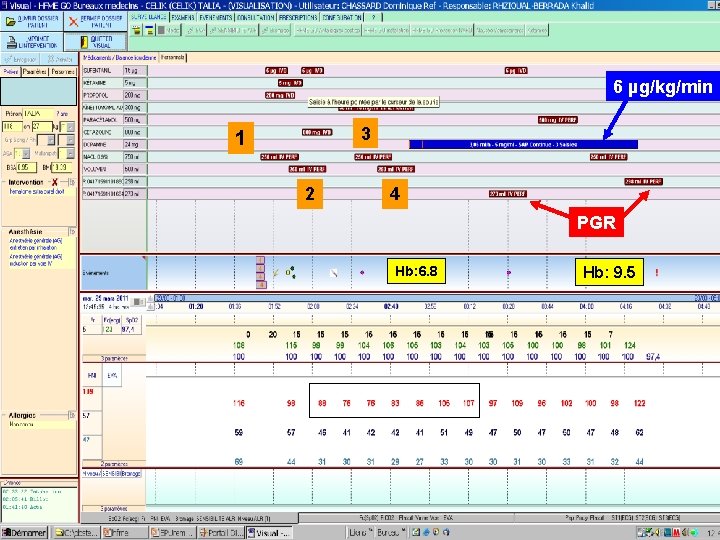
6 µg/kg/min 3 1 2 4 PGR Hb: 6. 8 Hb: 9. 5