Rein et grossesse Cours des internes 7 avril





































- Slides: 59

Rein et grossesse Cours des internes 7 avril 2014 Charlotte Laurent Philippe Thorel

Rappels Grossesse modifications multiples

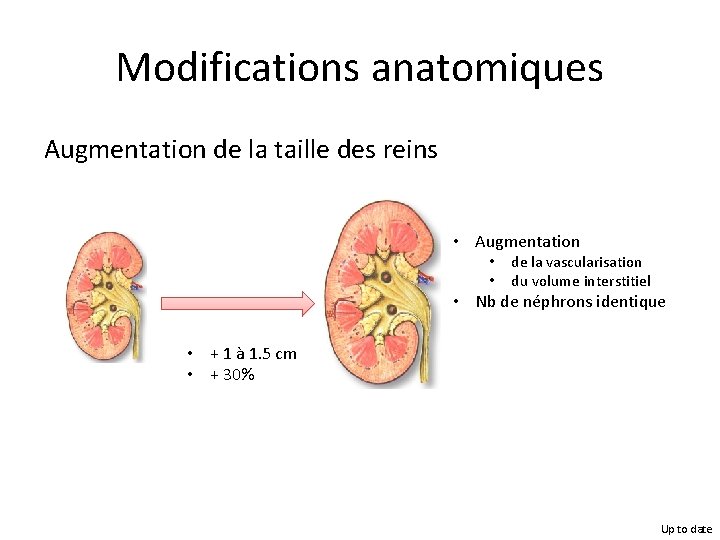
Modifications anatomiques Augmentation de la taille des reins • Augmentation • • de la vascularisation du volume interstitiel • Nb de néphrons identique • + 1 à 1. 5 cm • + 30% Up to date

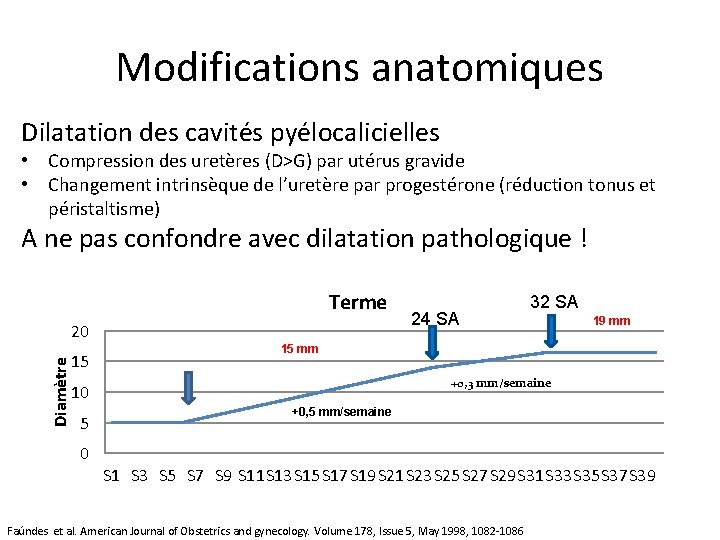
Modifications anatomiques Dilatation des cavités pyélocalicielles • Compression des uretères (D>G) par utérus gravide • Changement intrinsèque de l’uretère par progestérone (réduction tonus et péristaltisme) A ne pas confondre avec dilatation pathologique ! Terme Diamètre 20 15 0 19 mm 15 mm +0, 3 mm/semaine 10 5 24 SA 32 SA +0, 5 mm/semaine S 1 S 3 S 5 S 7 S 9 S 11 S 13 S 15 S 17 S 19 S 21 S 23 S 25 S 27 S 29 S 31 S 33 S 35 S 37 S 39 Faúndes et al. American Journal of Obstetrics and gynecology. Volume 178, Issue 5, May 1998, 1082 -1086

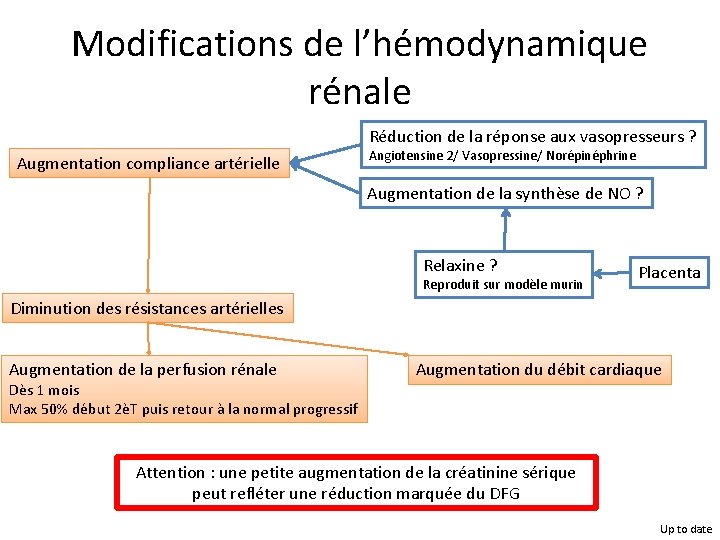
Modifications de l’hémodynamique rénale Réduction de la réponse aux vasopresseurs ? Augmentation compliance artérielle Angiotensine 2/ Vasopressine/ Norépinéphrine Augmentation de la synthèse de NO ? Relaxine ? Reproduit sur modèle murin Placenta Diminution des résistances artérielles Augmentation de la perfusion rénale Dès 1 mois Max 50% début 2èT puis retour à la normal progressif Augmentation du débit cardiaque Attention : une petite augmentation de la créatinine sérique peut refléter une réduction marquée du DFG Up to date

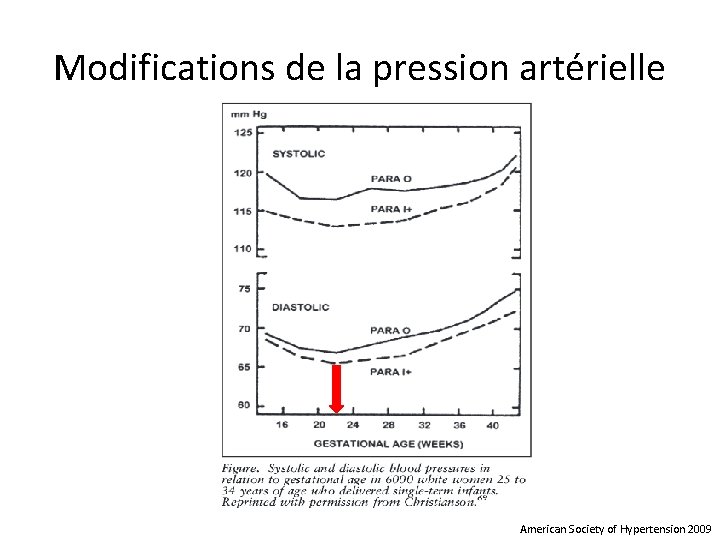
Modifications de la pression artérielle American Society of Hypertension 2009

Autres Modifications Nouveau pt d’équilibre du Na • Diminution de la natrémie de 4 à 5 méq • Diminution de l’osmolalité = 270 mosm/kg Augmentation de la Pu physiologique Max 300 mg/j Dysfonction tubulaire proximale Réduction de la réabsorption du glucose/phosphate/A. urique. . Women, kidney disease, and pregnancy. Smyth A, Radovic M, Garovic VD. Adv Chronic Kidney Dis. 2013 Sep; 20(5): 402 -10. doi: 10. 1053/j. ackd. 2013. 06. 004. Diminution uricémie Nadir 119 -178 µmol/L à 22 -24 SA (hémodilution +augmentation du DFG) Immunité diminution de la voie TH 1 pour tolérer le fœtus et Augmentation de l’activité TH 2 (risque poussée maladie médiée par TH 2 => lupus)

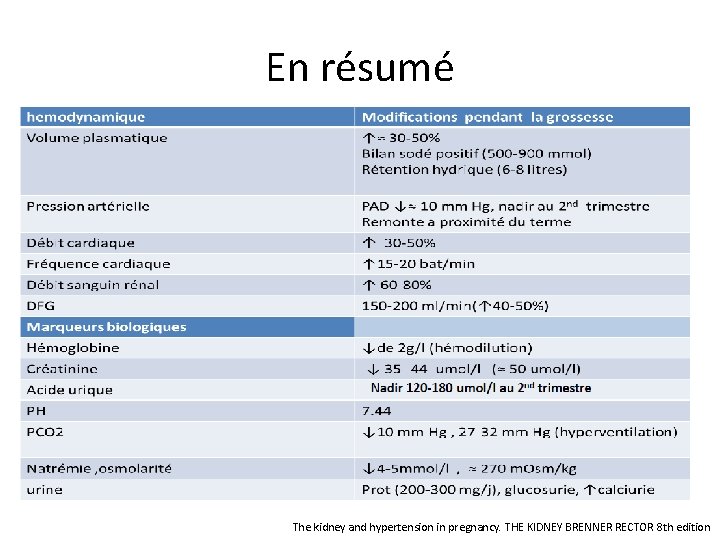
En résumé The kidney and hypertension in pregnancy. THE KIDNEY BRENNER RECTOR 8 th edition

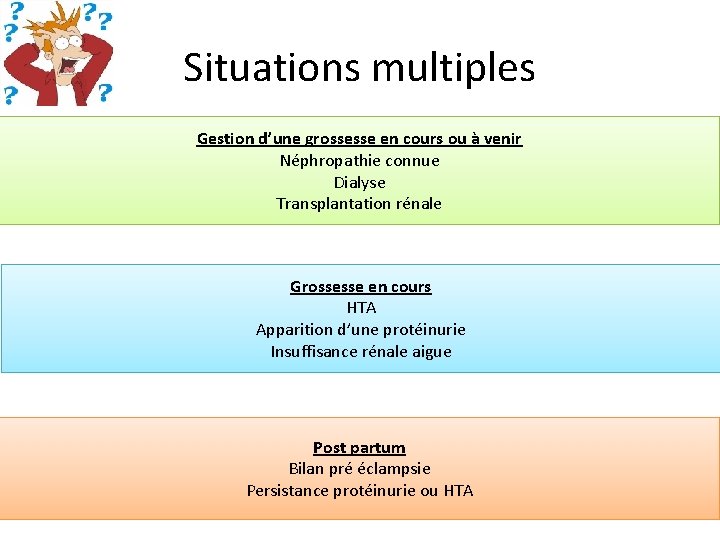
Situations multiples Gestion d’une grossesse en cours ou à venir Néphropathie connue Dialyse Transplantation rénale Grossesse en cours HTA Apparition d’une protéinurie Insuffisance rénale aigue Post partum Bilan pré éclampsie Persistance protéinurie ou HTA

Maladies rénales décompensées par la grossesse • • • Lupus Diabète SAPL MAT Sclérodermie

Lupus : risque maternel Fécondité normale sauf si SAPL associé insuffisance rénale > 3 mg/L traitement antérieur par agent alkylant Des risques +++ • de poussée – ATCD de nbreuses poussées – Signes d’activité de la maladie dans les 6 mois précédant la grossesse – Arrêt du PLAQUENIL • de PE – de 15 à 35 % (30%++) vs pop générale • de complications materno foetales – diminué si pas de poussée depuis 12 à 18 mois (min 6 mois) • de progression de l’insuffisance rénale Stanhope et al. Clin JASN 2012 Dec; 7(12): 2089 -99. Smyth et al. Clin JASN 2010 Nov; 5(11): 2060 -8.

Lupsu : risque maternel 37 études 2751 grossesses Fréquence Poussée lupique 25, 6% HTA 16, 1% Prééclampsie 7, 6% Eclampsie 0, 8% Néphropathie lupique associée à Prématurité HTA Prééclampsie Stanhope et al. Clin JASN 2012 Dec; 7(12): 2089 -99. Risque PE x 37, 1 si Classe 3 ou 4 vs 11, 1% PBR non recommandée avant grossesse mais à discuter

Lupus : risque foetal Etude saoudienne rétrospective entre 1980 et 2006 396 grossesses lupiques vs pop générale • Mort foetale in utero : 29, 7% vs 14, 7 % ü Néphropathie lupique OR = 7, 3 ü SAPL OR = 3, 9 ü Poussée lupique pendant la grossesse OR = 1, 9 • Prématurité 26, 7% vs 5, 8% ü ü Néphropathie lupique(OR, 18. 9), Ac anti-Ro (OR, 13. 9), hypertension (OR, 15. 7), poussée lupique(OR, 2. 5) • RCIU Al Arfaj et al. Lupus 2010 Dec; 19(14): 1665 -73. . Smyth et al. Clin JASN 2010 Nov; 5(11): 2060 -8.

Lupus et grossesse : contre indications • Poussée lupique récente ou actuelle (plus de 6 mois, idéalement 12 mois) • Corticodépendance > 0, 5 mg/kg/j ? • Insuffisance rénale DFG < 40 m. L/min ? • Protéinurie abondante • HTA sévère • HTAP • Valvulopathie mal tolérée • Traitements incompatibles Nathalie Costedoat-Chalumeau CHU Pitié-Salpétrière Centre référence pour le lupus/SAPL Soc néphrologie 2007

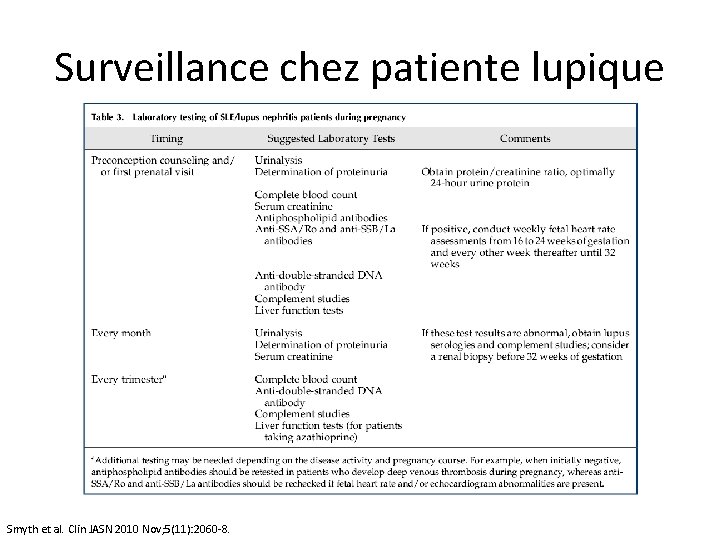
Surveillance chez patiente lupique Smyth et al. Clin JASN 2010 Nov; 5(11): 2060 -8.

Lupus : traitement Poursuite PLAQUENIL ++++ Risque thombotique augmenté par la grossesse LED + SAPL vrai Anticoagulation curative par HNF ou HBPM LED + SAPL • • obstetrical (3 FCP ou 1 PCT) biologique Aspirine Discuter anticoagulation préventive Immunosuppresseurs si poussée lupique ou découverte de maladie • CTC (poussée ou entretien si présent avant grossesse) • Imurel (entretien, ne pas nécessairement l’arrêter si maladie équilibrée) • ACN (induction) • Ig IV se discutent si maladie réfractaire aux autres traitements Smyth et al. Clin JASN 2010 Nov; 5(11): 2060 -8.

En pratique, avant la grossesse, devant toute néphropathie S’assurer de la quiescence de la maladie HTA contrôlée Pu contrôlée Avec médicaments non tératogènes Discuter aspirine S’assurer de la prise du plaquenil Prévenir la patiente des risques encourus

HTA et grossesse : comment mesurer la PA pendant la grossesse ? Mesures de consultation Brassard manuel non automatisé = gold standard pendant la grossesse Position assise ou DLG Brassard automatisé pour automesure non validé pdt la grossesse mais automesure semble pratique acceptable et même à privilégier ? 530 nulli ou multipares Mesure PA dans clinique japonaise à chaque visite médicale Mesure PA tous les matins à domicile PAS et PAD en clinique plus élevée chez nullipares (P = 0. 02/P <0. 0001) Mais pas de différence sur automesures à domicile Ishikuro et al. AJH 2013 Jan; 26(1): 141 -8. ISSH guidelines

Définition de l’HTA pendant la grossesse PAS ≥ 140 mm Hg ou PAD ≥ 90 mm Hg en consultation • A n’importe quel terme de la grossesse • Confirmée à deux occasions ≠ Spécifiques à la femme enceinte: • HTA modérée: 140 -159/90 -109 mm Hg • HTA sévère: ≥ 160/110 mm Hg 6 à 8% des grossesses 10 -15% mortalité maternelle (pays riches) jusqu’à 25% en Amérique du sud Sfhta 2011 ISSH guidelines American Society of Hypertension 2009

Si PA élevée en consultation Confirmer le diagnostic par des mesures ambulatoires. Indispensable avant de traiter. => Réalisation d’automesures tensionnelles à domicile sur 3 jours selon la règle des 3. multicentrique française. Automesures à domicile 45 femmes enceintes sans comorbidité • Avant 15 SA • Entre 15 et 27 SA • Après 28 SA Denolle T et al. American journal of hypertension 2005; 18 : 1178 -1180 Limites supérieures chez la femme enceinte: 118/73 mm Hg (T 1) 117/73 mm Hg (T 2) 121/80 mm Hg (T 3) Sfhta 2011

Intérêt de la MAPA ? • Intérêt diagnostique: Quelque soit le terme de la grossesse car réaction d’alarme fréquente! Aide à la décision de mise en route du traitement ou à son arrêt dans l’HTA chronique. • Intérêt pronostique vers 24 SA: Perte ou inversion du cycle nycthéméral, HTA nocturne. VPN: 90%. Corrélée à la PE (notamment précoce < 34 SA) , au RCIU, à la prématurité. • Intérêt thérapeutique: Recherche d’hypotension iatrogène et adaptation de la chronothérapie +++. Jour (6 h-22 h) Nuit (22 h-6 h) 1 er trimestre (mm. Hg) 120/77 102/62 2è trimestre (mm. Hg) 121/77 100/64 3è trimestre (mm. Hg) 124/82 108/69 Data + 2 DS Denolle T et al. American journal of hypertension 2005; 18 : 1178 -1180 ESH 2007 - Sfhta 2011

HTA et grossesse : pourquoi ? Défaut de placentation (Cf cours Philippe) SAS et grossesse: y penser ! • Terrain: femmes en surpoids ou obèses, HTA gravidique, diabète gestationnel et symptômes évocateurs • Fréquent : 1 grossesse sur 5 • SAS: Hypoxie chronique, activation du système nerveux sympathique, activation du stress oxydatif et de l’inflammation, insulinorésistance accrue, synthèse d’adiponectine. • Dysfonction endothéliale avec ischémie vasculo-placentaire • Risque HTA X 4 • Risque diabète gestationnel X 2 Pamidi et al. Am J Obs Gyn 2014 Jan; 210(1): 52. e 1 -52. e 14. Olivarez SA et al. Am J Perinatol. 2011 Sep; 28(8): 651 -8 Sfhta 2011

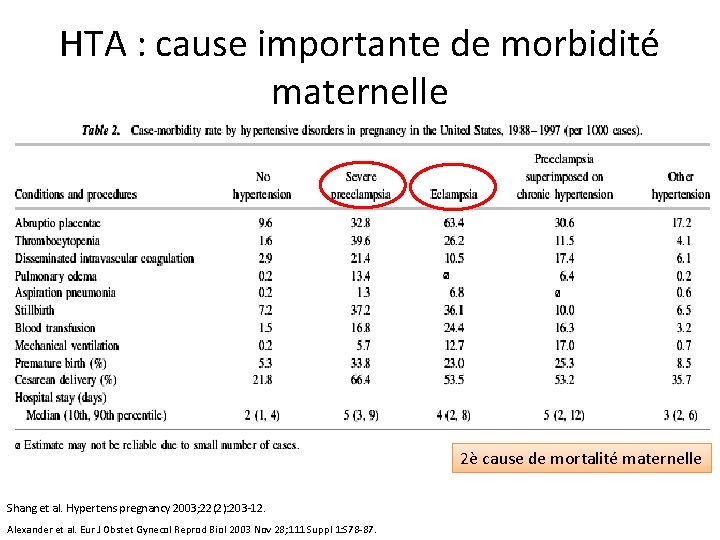
HTA : cause importante de morbidité maternelle 2è cause de mortalité maternelle Shang et al. Hypertens pregnancy 2003; 22(2): 203 -12. Alexander et al. Eur J Obstet Gynecol Reprod Biol 2003 Nov 28; 111 Suppl 1: S 78 -87.

HTA et grossesse : 4 types Pu < 0. 3 g/j < 20 SA > 20 SA HTA pré existante HTA gravidique Présente avant 20 SA et persiste à HTA après 20 SA sans autre signe de 12 semaines du post partum. (1% prééclampsie (5 -6% des grossesses) des grosesses) Pu > 0. 3 g/j Néphropathie pré existante Pré éclampsie (cf Philippe) ou atteinte d’organes cibles 1 -2% des grossesses Prééclampsie qui s’ajoute à HTA chronique : qd déséquilbre tensionnel, apparition d’un protéinurie et de retentissement hémato ou viscéral. hyperuricémie > 350 mmol/L HTA de la grossesse Up to date Al Khaja et al. Journal of hypertension 2014 Mar; 32(3): 454 -63

Pré éclampsie : Philippe

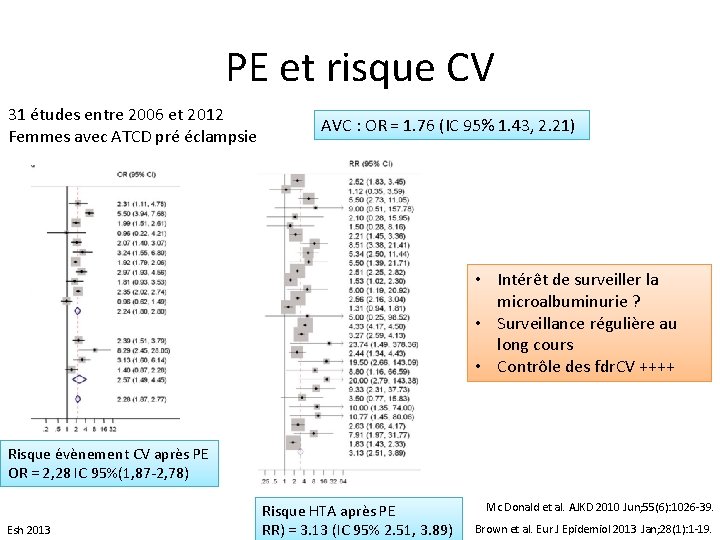
PE et risque CV 31 études entre 2006 et 2012 Femmes avec ATCD pré éclampsie AVC : OR = 1. 76 (IC 95% 1. 43, 2. 21) • Intérêt de surveiller la microalbuminurie ? • Surveillance régulière au long cours • Contrôle des fdr. CV ++++ Risque évènement CV après PE OR = 2, 28 IC 95%(1, 87 -2, 78) Esh 2013 Risque HTA après PE RR) = 3. 13 (IC 95% 2. 51, 3. 89) Mc Donald et al. AJKD 2010 Jun; 55(6): 1026 -39. Brown et al. Eur J Epidemiol 2013 Jan; 28(1): 1 -19.

HTA modérée et grossesse : Quand traiter ? Cochrane 2014. études randomisées Femmes avec HTA modérée PAS = 140 -159 mm. Hg et PAD = 90 -109 mm. Hg 49 études randomisées(4523 femmes). • Diminution de moitié du risque d’HTA sévère avec ttt – OR= 0. 49; (95% confidence interval (CI) 0. 40 to 0. 60) – Or risque d’AVC hémorragique si HTA sévère • Risque de prééclampsie : pas de différence vs placebo – RR 0. 93; 95% CI 0. 80 to 1. 08), – En sous groupe, moins de Pu si BB- vs rien : RR 0. 73; 95% CI 0. 57 to 0. 94) Intérêt maternel modéré qd HTA modérée Abalos et al. Cochrane Database syst review 2014 Feb 6; 2: CD 002252. Kuklina et al. Stroke 2011 Sep; 42(9): 2564 -70.

HTA et grossesse : quand traiter ? • Mort fœtale : pas de différence RR 0. 71; 95% CI 0. 49 to 1. 02), mais une tendance intéressante (-29% de réduction de risque) ü Plus intéressant avec méthyl dopa RR 0. 35; 95% CI 0. 13 to 0. 94) • Prématurité : pas de différence RR 0. 96; 95% CI 0. 85 to 1. 10), • RCIU : pas de différence (RR 0. 97; 95% CI 0. 80 to 1. 17) ü Sauf pour bb-, plus de risque RR 1. 38; 95% CI 0. 99 to 1. 92), -10 mm. Hg de PAM = -145 à 176 g sur le poids de naissance indépendant du type d’HTA ou du traitement Risque pour le fœtus : tératogénicité et diminution croissance intra utéro Abalos et al. Cochrane Database syst review 2014 Feb 6; 2: CD 002252. Von dadelszen et al. J Obst Gyn Can 2002 Dec; 24(12): 941 -5.

HTA et grossesse : Quand traiter ? Dans l’idéal: après un bilan en courte hospitalisation pour évaluer la sévérité de la situation! Le seuil d’intervention est discuté et discutable! 1 - PAS ≥ 140/90 mm Hg: - HTA gravidique + PE - HTA chronique + PE - HTA symptomatique ou avec complications 2 - Dans les autres cas de figure, si PA > 150/95 mm Hg 3 - HTA chronique légère à modérée: - Programmer la grossesse si possible - Arrêt des IEC, ARA II, inhibiteurs de la rénine - Allègement voir arrêt du traitement (2ème trimestre) 4 - PA ≥ 170/ 110 mm Hg: Urgence HTA- hospitaliser en milieu spécialisé Sfhta 2011 ESH 2007 - ESC 2011 Pondéré par esh 2013 mais sans nouvelle reco

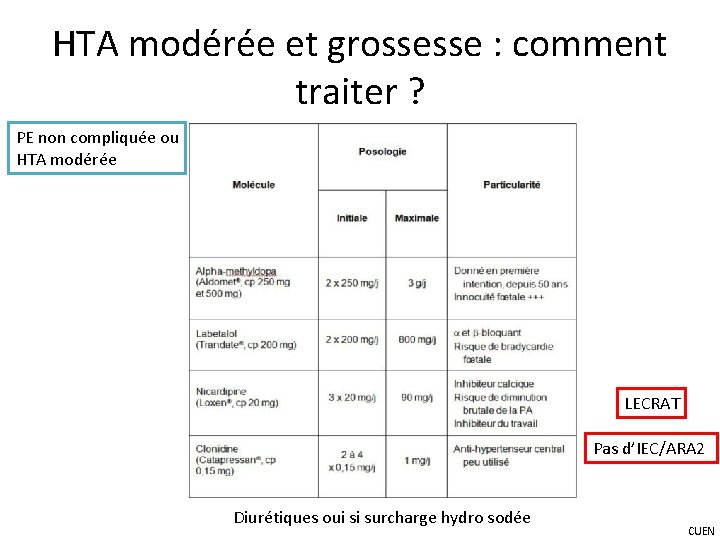
HTA modérée et grossesse : comment traiter ? PE non compliquée ou HTA modérée LECRAT Pas d’IEC/ARA 2 Diurétiques oui si surcharge hydro sodée CUEN

HTA sévère : comment traiter ?

HTA chronique et grossesse En pratique, anticiper les complications! • Intérêt d’une consultation « pré conceptionnelle » chez la femme hypertendue chronique pour arrêter les traitements tératogènes • Interrogatoire minutieux pour repérer la mère à risque: • ATCD personnel de PE? • Terrain familial d’HTA, de pré-éclampsie, de diabète? • ATCD d’HTA de la pilule? • FRCV : Tabac, hyper cholestérolémie connue, âge, SAS…? • Quel est l’environnement social et familial? • Dépister l’HTA pour toutes! • Prescrire un bilan initial : créatininémie, uricémie, BU, BHC, NFS plaquettes • Informer et éduquer la mère : automesure PA, BU, MAF, SF… • Echo foetale et annexielle

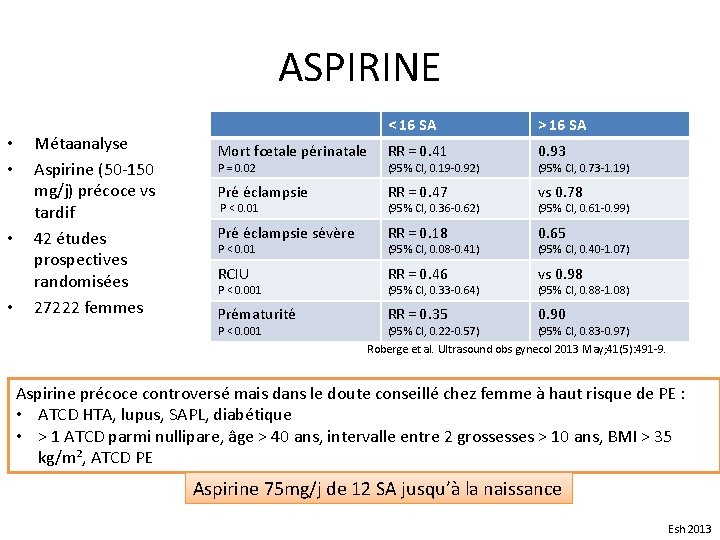
ASPIRINE • • Métaanalyse Aspirine (50 -150 mg/j) précoce vs tardif 42 études prospectives randomisées 27222 femmes < 16 SA > 16 SA Mort fœtale périnatale RR = 0. 41 0. 93 Pré éclampsie RR = 0. 47 vs 0. 78 Pré éclampsie sévère RR = 0. 18 0. 65 RCIU RR = 0. 46 vs 0. 98 Prématurité RR = 0. 35 0. 90 P = 0. 02 P < 0. 01 P < 0. 001 (95% CI, 0. 19 -0. 92) (95% CI, 0. 36 -0. 62) (95% CI, 0. 08 -0. 41) (95% CI, 0. 33 -0. 64) (95% CI, 0. 73 -1. 19) (95% CI, 0. 61 -0. 99) (95% CI, 0. 40 -1. 07) (95% CI, 0. 88 -1. 08) (95% CI, 0. 22 -0. 57) (95% CI, 0. 83 -0. 97) Roberge et al. Ultrasound obs gynecol 2013 May; 41(5): 491 -9. Aspirine précoce controversé mais dans le doute conseillé chez femme à haut risque de PE : • ATCD HTA, lupus, SAPL, diabétique • > 1 ATCD parmi nullipare, âge > 40 ans, intervalle entre 2 grossesses > 10 ans, BMI > 35 kg/m², ATCD PE Aspirine 75 mg/j de 12 SA jusqu’à la naissance Esh 2013

Apparition d’une protéinurie pendant la grossesse • Proteinurie physiologique pendant la grossesse = 300 mg/j < 20 SA > 20 SA Poussée ou révélation d’une néphropathie Pré éclampsie Poussée ou révélation tardive d’une néphropathie D’où l’intérêt de surveiller la protéinurie dès le début de la grossesse ! Bilan immunologique s’impose Discuter PBR si signes de gravité et accessibilité à un traitement pendant la grossesse De nouveaux marqueurs biologiques ? (sflt 1 PIGF)

PBR et grossesse • 39 études • 197 PBR pendant grossesse ü 16/197 soit 7% de complications hémorragiques dont 4 graves entre 23 et 26 SA • 268 PBR post partum ü 3/268 soit 1% de complications hémorragiques • Chgt de thérapeutique dans 66% des cas Avant 32 SA (faisabilité et complications) Piccoli et al. BLOG 2013 Mar; 120(4): 412 -27

IRA pendant la grossesse • Définition ? – Du fait de la modification de l’hémodynamique rénale au cours de la grossesse, il est difficile de fixer une valeur seuil – Augmentation de 0, 1 mg/d. L ? – Créatinine > 80 µmol/L ? • Important de prélever créatinine tôt dans la grossesse pour voir les variations.

IRA pendant la grossesse Pré rénales ou fonctionnelles : DEC sur vomissement du 1 er T (O, 3% grossesse avant 12 SA) o Rénales ou parenchymateuses ◦ ◦ ◦ ◦ Infection NTA (choc septique, civd, embolie amniotique, risque nécrose corticale) Toxique : indométacine et cocaïne Pré éclampsie HELLP Stéatose aigue gravidique MAT Exacerbation de néphropathie Post rénales ou obstructives ◦ Utérus gravide ◦ Lithiase Belenfant et al. Néphrologie et thérapeutique, nov 2010.

Chronologie des IRA et grossesse Obstetric Nephrology: AKI and Thrombotic Microangiopathies in Pregnancy Clin J Am Soc Nephrol 7: 2100– 2106, 2012. doi: 10. 221 Fadi Fakhouri, * Caroline Vercel, * and Veronique Fremeaux-Bacchi

IRA et grossesse : Facteurs de risque Hypertension artérielle Pré éclampsie Protéinurie abondante Diabète Néphropathie lupique (3 -4+++) SAPL Acharya et al. Adv Chronic Kidney Dis. 2013 May; 20(3): 215 -22.

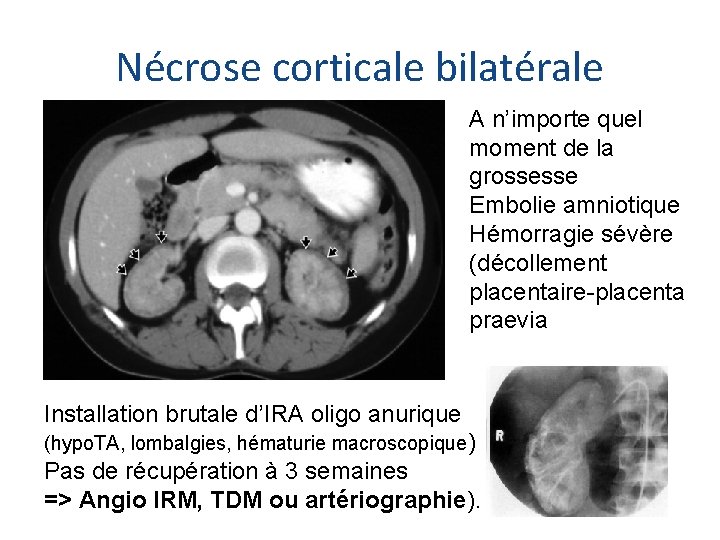
Nécrose corticale bilatérale A n’importe quel moment de la grossesse Embolie amniotique Hémorragie sévère (décollement placentaire-placenta praevia Installation brutale d’IRA oligo anurique (hypo. TA, lombalgies, hématurie macroscopique) Pas de récupération à 3 semaines => Angio IRM, TDM ou artériographie).

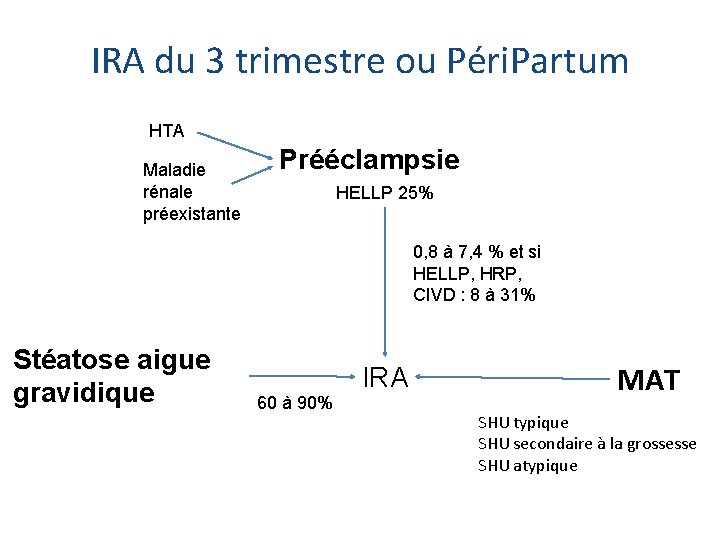
IRA du 3 trimestre ou Péri. Partum HTA Maladie rénale préexistante Prééclampsie HELLP 25% 0, 8 à 7, 4 % et si HELLP, HRP, CIVD : 8 à 31% Stéatose aigue gravidique 60 à 90% IRA MAT SHU typique SHU secondaire à la grossesse SHU atypique

Prééclampsie • IRA fonctionnelle • sd de fuite capillaire (œdème) • vasoconstriction (aggravation de l’ischémie tissulaire) 99 % de récupération totale de la fonction rénale si pas de pathologie rénale préexistante, sinon 80 % de mise en dialyse. • IRA organique • endothéliose glomérulaire (turgescence des cellules du flocculus) • perte de fenestration des podocytes • +/- dépôts sous endothéliaux d’Ig. M et C 3 • NTA • possible HSF

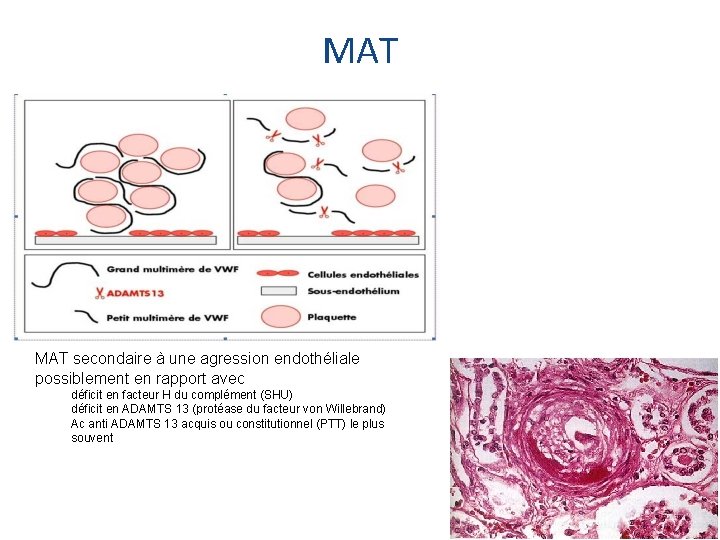
MAT secondaire à une agression endothéliale possiblement en rapport avec déficit en facteur H du complément (SHU) déficit en ADAMTS 13 (protéase du facteur von Willebrand) Ac anti ADAMTS 13 acquis ou constitutionnel (PTT) le plus souvent

MAT • 2 Pics : – Pré partum : pic à 24 SA – Post partum : à partir de 48 h en PP. Pic à 4 semaines • Certaines formes sont favorisées par : – SAPL – Infection – Contraception orale, médicaments à toxicité endothéliale (ciclosporine) Récidive au cours de grossesses suivantes possible Exploration du complément ++ Néphrologie et thérapeutique, mars 2010. Rein et prééclampsie. B. Moulin et al.

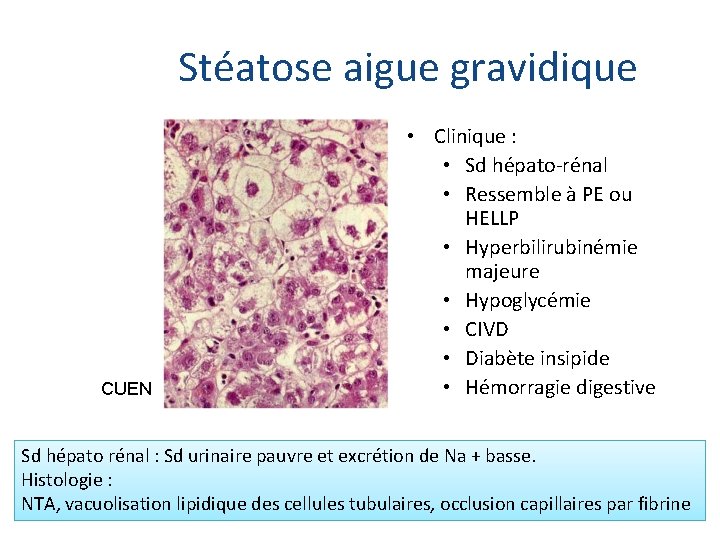
Stéatose aigue gravidique CUEN • Clinique : • Sd hépato-rénal • Ressemble à PE ou HELLP • Hyperbilirubinémie majeure • Hypoglycémie • CIVD • Diabète insipide • Hémorragie digestive Sd hépato rénal : Sd urinaire pauvre et excrétion de Na + basse. Histologie : NTA, vacuolisation lipidique des cellules tubulaires, occlusion capillaires par fibrine

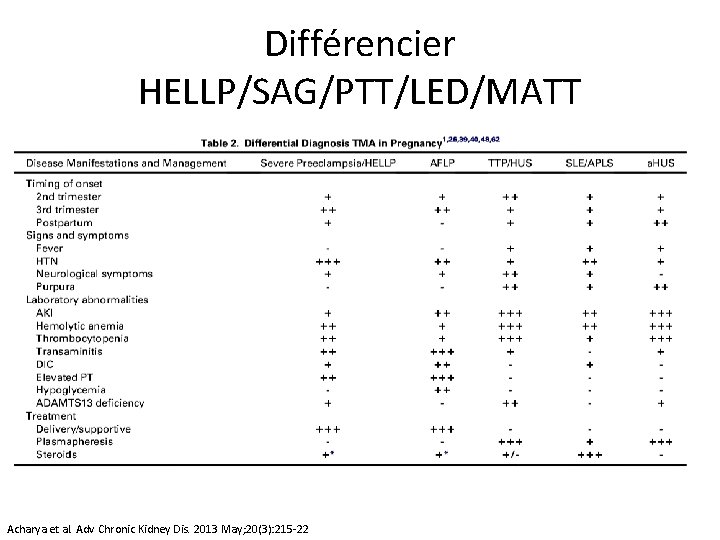
Différencier HELLP/SAG/PTT/LED/MATT Acharya et al. Adv Chronic Kidney Dis. 2013 May; 20(3): 215 -22

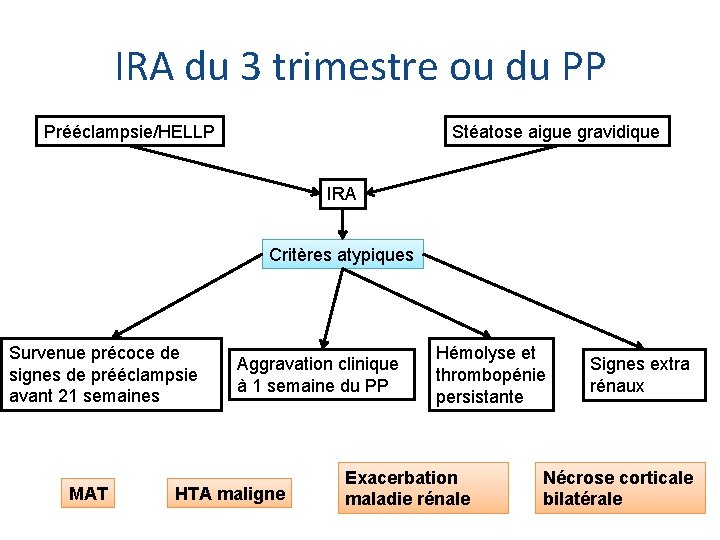
IRA du 3 trimestre ou du PP Prééclampsie/HELLP Stéatose aigue gravidique IRA Critères atypiques Survenue précoce de signes de prééclampsie avant 21 semaines MAT Aggravation clinique à 1 semaine du PP HTA maligne Hémolyse et thrombopénie persistante Exacerbation maladie rénale Signes extra rénaux Nécrose corticale bilatérale

Persistance d’une protéinurie après la grossesse • Persistance à 3 mois du post partum • Impose un bilan de néphropathie glomérulaire

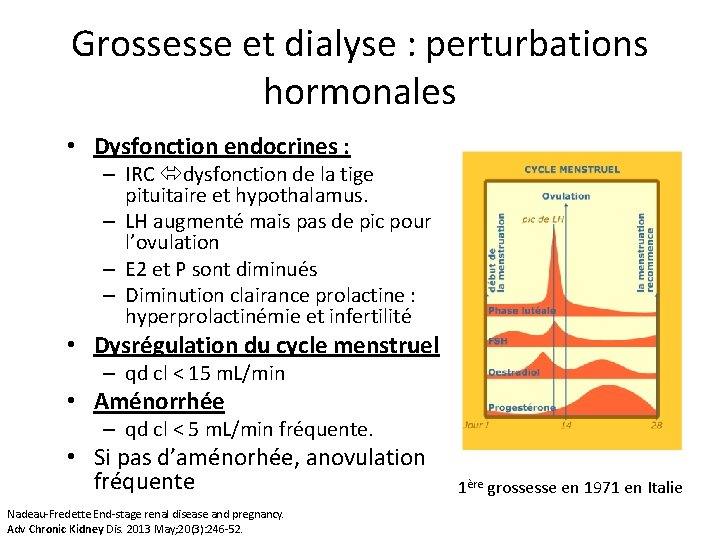
Grossesse et dialyse : perturbations hormonales • Dysfonction endocrines : – IRC dysfonction de la tige pituitaire et hypothalamus. – LH augmenté mais pas de pic pour l’ovulation – E 2 et P sont diminués – Diminution clairance prolactine : hyperprolactinémie et infertilité • Dysrégulation du cycle menstruel – qd cl < 15 m. L/min • Aménorrhée – qd cl < 5 m. L/min fréquente. • Si pas d’aménorhée, anovulation fréquente Nadeau-Fredette End-stage renal disease and pregnancy. Adv Chronic Kidney Dis. 2013 May; 20(3): 246 -52. 1ère grossesse en 1971 en Italie

Un diagnostic difficile

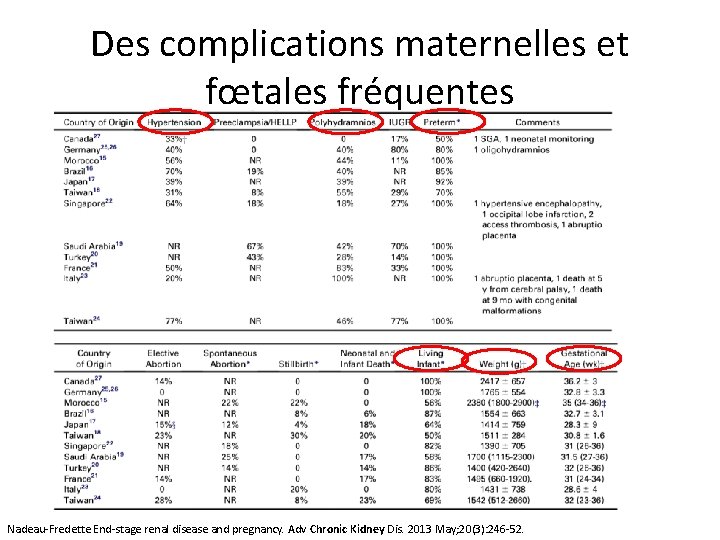
Des complications maternelles et fœtales fréquentes Nadeau-Fredette End-stage renal disease and pregnancy. Adv Chronic Kidney Dis. 2013 May; 20(3): 246 -52.

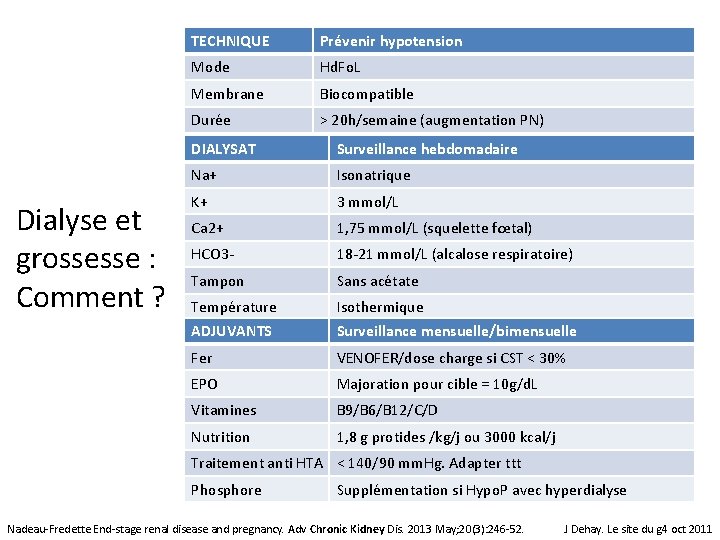
Dialyse et grossesse : Comment ? TECHNIQUE Prévenir hypotension Mode Hd. Fo. L Membrane Biocompatible Durée > 20 h/semaine (augmentation PN) DIALYSAT Surveillance hebdomadaire Na+ Isonatrique K+ 3 mmol/L Ca 2+ 1, 75 mmol/L (squelette fœtal) HCO 3 - 18 -21 mmol/L (alcalose respiratoire) Tampon Sans acétate Température Isothermique ADJUVANTS Surveillance mensuelle/bimensuelle Fer VENOFER/dose charge si CST < 30% EPO Majoration pour cible = 10 g/d. L Vitamines B 9/B 6/B 12/C/D Nutrition 1, 8 g protides /kg/j ou 3000 kcal/j Traitement anti HTA < 140/90 mm. Hg. Adapter ttt Phosphore Supplémentation si Hypo. P avec hyperdialyse Nadeau-Fredette End-stage renal disease and pregnancy. Adv Chronic Kidney Dis. 2013 May; 20(3): 246 -52. J Dehay. Le site du g 4 oct 2011

Grossesse et transplantation • 1958 1ère grossesse chez TR – DV. Pas d’IS car jumelle hétérozygotes • TR restaure la fertilité, au maximum 1 an après la greffe – Prolactine LH E 2 P se normalisent 3 à 4 mois après la greffe – Fertilité 4 fois sup à dialyse • Contraception rapide après la greffe – CO en priorité mais pas de molécule recommandée Deshpande et al. Am J Transplant. 2011 Nov; 11(11): 2388 -404.

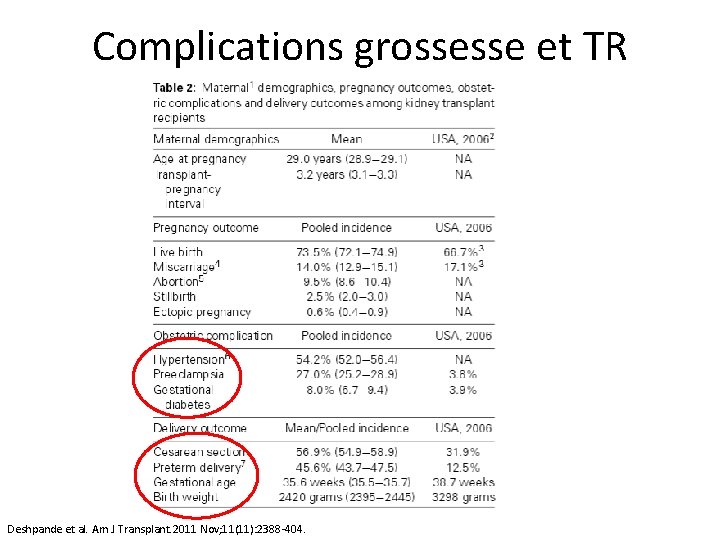
Complications grossesse et TR Deshpande et al. Am J Transplant. 2011 Nov; 11(11): 2388 -404.

TR et grossesse : quand ? Marie Frimat le site du g 4 oct 2011

Quelle IS ? Traitement du rejet : CTC +/- Ig IV

Quel suivi clinique ?

Quel suivi biologique ?

Conclusion