Refractaire symptomen bij het levenseinde Prof Dr J

Refractaire symptomen bij het levenseinde Prof. Dr J. Menten Radiotherapie-Oncologie Coordinator Palliatieve Zorg UZ Leuven

Refractaire symptomen bij het levenseinde 1 -Procedure van medische besluitvorming 2 -Praktische aspecten bij palliatieve sedatie 3 -Praktische aspecten bij euthanasievragen
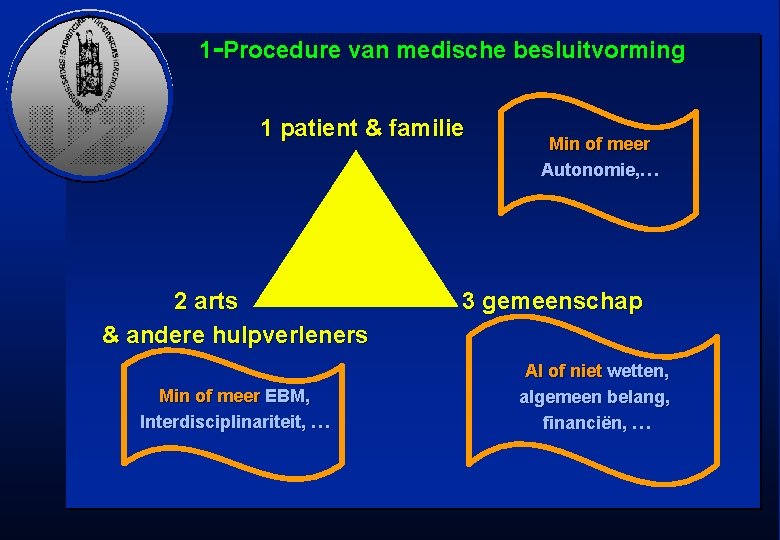
1 -Procedure van medische besluitvorming 1 patient & familie 2 arts & andere hulpverleners Min of meer EBM, Interdisciplinariteit, … Min of meer Autonomie, … 3 gemeenschap Al of niet wetten, algemeen belang, financiën, …

1 -Procedure van medische besluitvorming 1 -*Sommige patienten maken besluit: - Alleen 9% - Met advies van hulpverleners. 73% - In samenspraak met hulpverleners 18% Autonomie *Andere patiënten willen - Dat de artsen de beslissing in hun plaats nemen.

1 -Procedure van medische besluitvorming 1 Op het einde van het leven willen patiënten: ü Behandeld worden met waardigheid ØZoals ze waren (professioneel, sociale status, leeftijd, …) ØAls een individu ü Erkend en gerespecteerd worden ü Hulp, om mensonwaardigheid te vermijden

1 -Procedure van medische besluitvorming 1 Meeste patiënten willen : ü Niet tot iedere prijs in leven gehouden worden ü Dat de familie nabij is (…of niet …om hen te sparen) ü Thuis sterven (…maar niet tot last zijn van de familie !? ) ü Vredig en waardig sterven ü Pijnvrij sterven (…of juist niet pijnvrij, uit angst voor verlies verstandelijke vermogens)

1 -Procedure van medische besluitvorming 2 Hulpverleners: vragen ! 1. Hoe lang is palliatieve zorg nodig/nuttig ? 1. Wat doen we nog wel, niet/niet meer? 1. Levensverlengende therapie of palliatieve zorg? hospitalisatie, vocht, voeding, reanimatie, intensieve verpleegafdeling, beademing, … ? 1. Palliatieve sedatie, euthanasie of geassisteerde zelfdoding? <5%

1 -Procedure van medische besluitvorming 2 Hulpverleners : vragen ! Wat wil deze patiënt wél/niet? m “Wat geeft NU last ? ” m “Wat is NU het meest belangrijke in Uw leven? ” m “Kijk verder dan stereotypes, Kijk naar de individuele patiënt !!”

1 -Procedure van medische besluitvorming 2 Hulpverleners : taken! Ø Help patiënt/familie HUN oplossing te vinden -Arts/hulpverlener = katalysator in besluitvorming -= boodschapper/brenger van standaardoplossingen Ø Check wat de patiënt wil, niet éénmaal, maar op regelmatige tijdstippen Ø Geef antwoord op hun vragen, niet op de onze!

1 -Procedure van medische besluitvorming 2 Hulpverleners : taken ! Kunnen we spreken tot onze patiënten: - als gelijken, zonder hiërarchie ? - onder vier ogen ? - zonder tafel tussen ons ? - zittend (op dezelfde hoogte !) ? het levenseinde is een dynamisch proces !!

1 -Procedure van medische besluitvorming 2 Hulpverleners : taken “Palliatieve zorg = promotie van het leven” “Terminale zorg = stervensbegeleiding (= zorg voor de stervende patient en zijn familie)
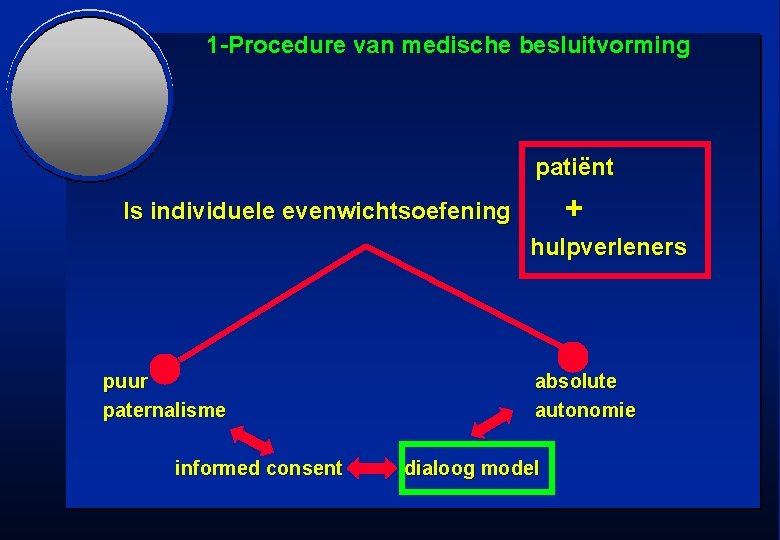
1 -Procedure van medische besluitvorming patiënt + Is individuele evenwichtsoefening hulpverleners puur paternalisme informed consent absolute autonomie dialoog model
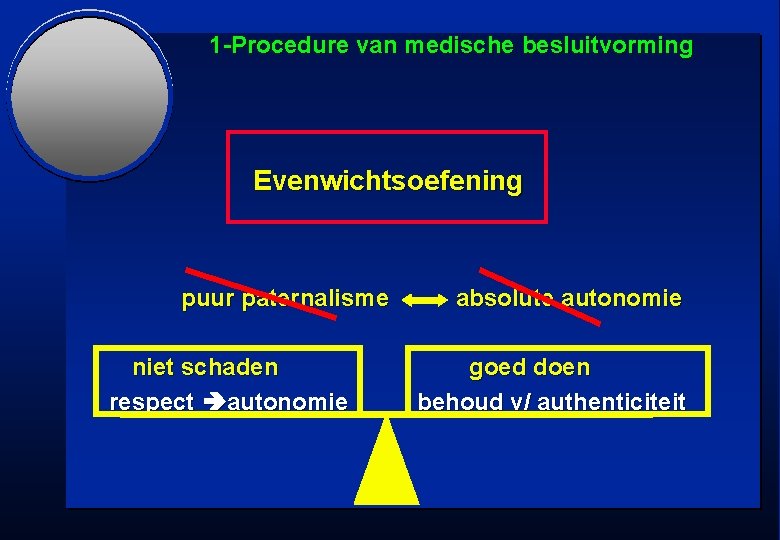
1 -Procedure van medische besluitvorming Evenwichtsoefening puur paternalisme niet schaden respect autonomie absolute autonomie goed doen behoud v/ authenticiteit

1 -Procedure van medische besluitvorming 3 Publiek belang -Wetgeving -Financiering gezondheidszorg: (prestatiegeneeskunde) - Rol van de gemeenschap, media, wetstraat, gezondheidsmedewerkers, …

2 Palliatieve sedatie: procedure- resultaten UZL Soms doet palliatieve zorg de symptomen niet / niet voldoende verdwijnen : “refractaire symptomen”

2 Palliatieve sedatie: procedure- resultaten UZL “moeilijk behandelbare” “refractaire” symptomen -indien voor de patiënt de symptomen : - onaanvaardbaar blijven - een serene laatste levensfase verhinderen -én indien alle adviezen van competente experten reeds geïmplementeerd werden in de behandeling.

2 Palliatieve sedatie: procedure- resultaten UZL Palliatieve Sedatie : • Inductie van volledig bewustzijnsverlies • Intermittent of continue • Eén/meer refractaire symptomen • Bij terminale palliatieve patiënten • Zonder dood te veroorzaken/stervensproces te versnellen
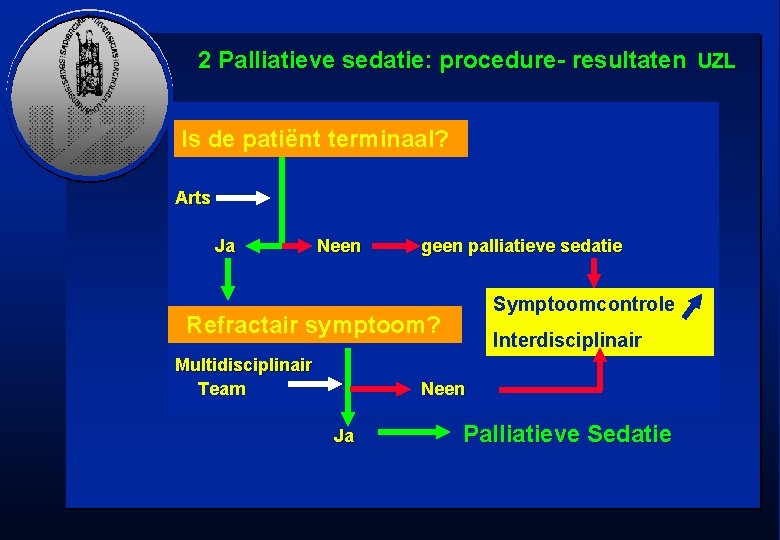
2 Palliatieve sedatie: procedure- resultaten UZL Is de patiënt terminaal? Arts Ja Neen geen palliatieve sedatie Symptoomcontrole Refractair symptoom? Multidisciplinair Team Interdisciplinair Neen Ja Palliatieve Sedatie
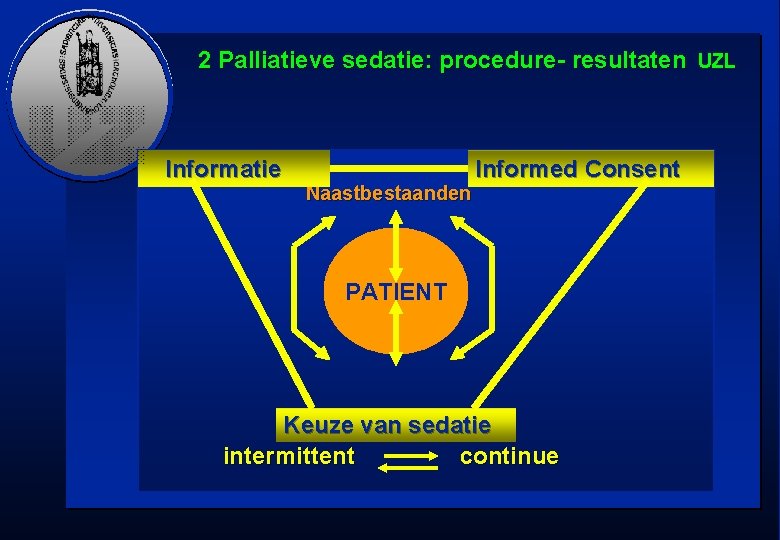
2 Palliatieve sedatie: procedure- resultaten UZL Informatie Naastbestaanden Informed Consent PATIENT Team Keuze van sedatie intermittent continue

2 Interval tussen indicatiestelling en start Communicatie Consensus -Doel, procedure in dossier -Formulier " Therapiebeperking" invullen # afscheidsritueel Liefst >24 u (eten, telefoon, ziekenzalving…) # nieuw gesprek: patiënt familie arts-verpleegkundigen Start palliatieve sedatie
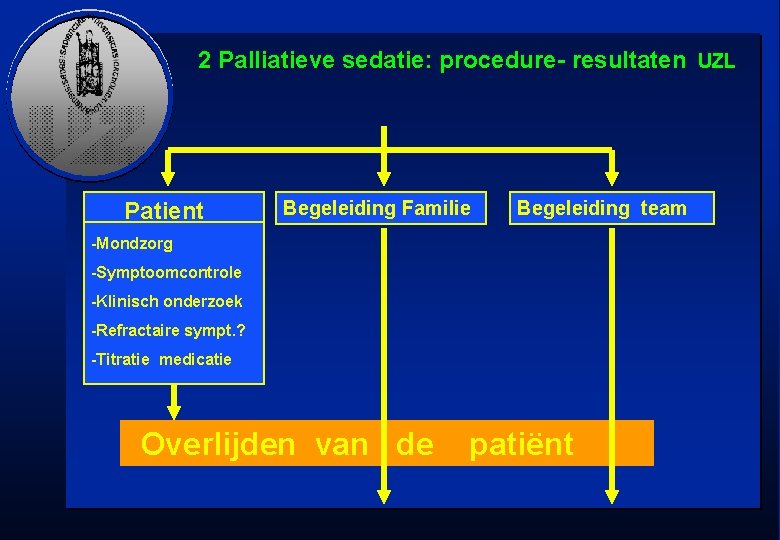
2 Palliatieve sedatie: procedure- resultaten UZL Patient Begeleiding Familie Begeleiding team -Mondzorg -Symptoomcontrole -Klinisch onderzoek -Refractaire sympt. ? -Titratie medicatie Overlijden van de patiënt
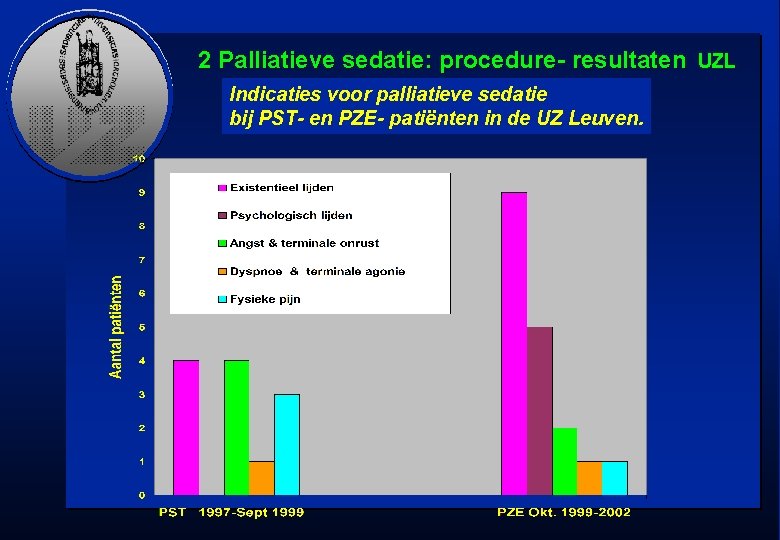
2 Palliatieve sedatie: procedure- resultaten UZL Indicaties voor palliatieve sedatie bij PST- en PZE- patiënten in de UZ Leuven.
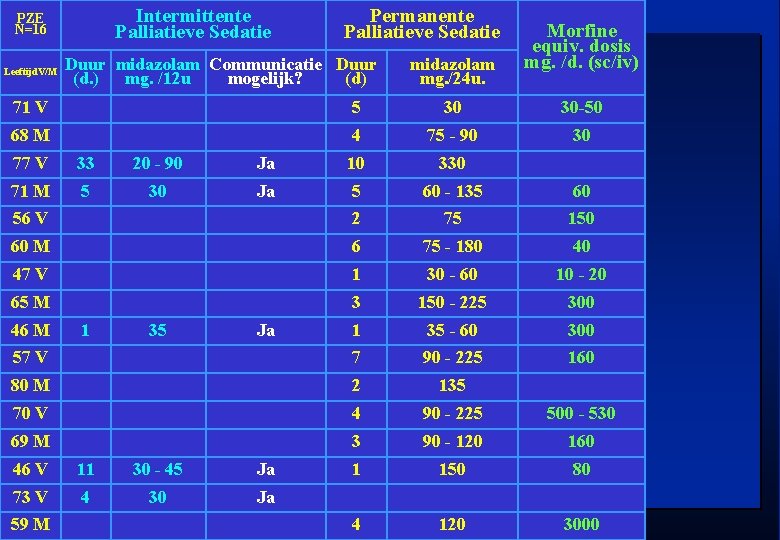
Intermittente Palliatieve Sedatie PZE N=16 Leeftijd. V/M Permanente Palliatieve Sedatie Duur midazolam Communicatie Duur (d. ) mg. /12 u mogelijk? (d) midazolam mg. /24 u. Morfine equiv. dosis mg. /d. (sc/iv) 71 V 5 30 30 -50 68 M 4 75 - 90 30 77 V 33 20 - 90 Ja 10 330 71 M 5 30 Ja 5 60 - 135 60 56 V 2 75 150 60 M 6 75 - 180 40 47 V 1 30 - 60 10 - 20 65 M 3 150 - 225 300 1 35 - 60 300 57 V 7 90 - 225 160 80 M 2 135 70 V 4 90 - 225 500 - 530 69 M 3 90 - 120 160 1 150 80 4 120 3000 46 M 1 35 Ja 46 V 11 30 - 45 Ja 73 V 4 30 Ja 59 M
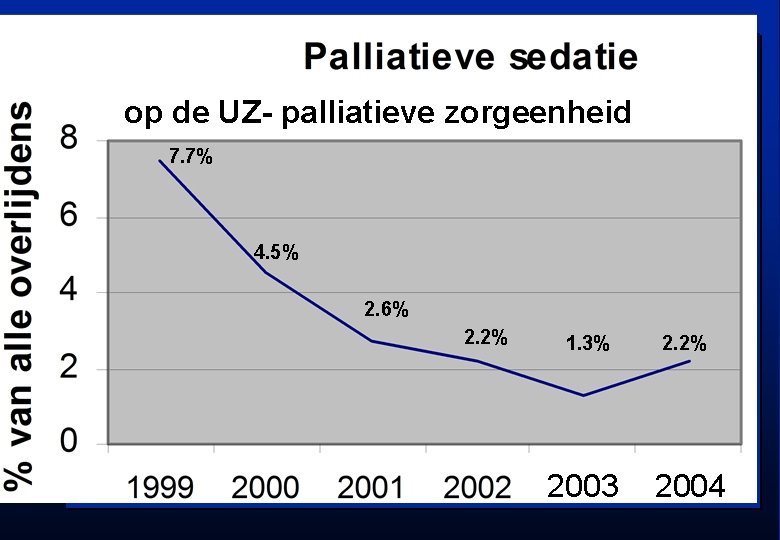
op de UZ- palliatieve zorgeenheid 7. 7% 4. 5% 2. 6% 2. 2% 1. 3% 2. 2% 2003 2004

2 Palliatieve sedatie: procedure- resultaten UZL Ethische beschouwingen : -uitzonderlijke behandeling ~ een uitzonderlijk symptoom -indicatie wordt interdisciplinair gesteld volgens protocol - soms fysieke pijn, frekwenter andere symptomen

2 Palliatieve sedatie: procedure- resultaten UZL Ethische beschouwingen : Palliatieve sedatie realiseert: • efficiënte controle van refractaire symptomen • met empathie van de familie en de hulpverleners • in een ethisch en wettelijk kader overal in de wereld

3 Practische aspecten van de Euthanasie behoort niet tot het normaal medisch handelen

3 Practische aspecten van de Euthanasie Hulpverleners en patiënt moeten zich realiseren dat: ü recht op euthanasie niet bestaat ü plicht tot euthanasie niet bestaat ü vragen hebben/stellen niet automatisch leidt tot daadwerkelijk euthanaserend handelen

3 Practische aspecten van de Euthanasieprocedure = stappenplan: Ø moet voldoen aan kwaliteitseisen van medisch handelen Ø zorgvuldige interdisciplinaire indicatiestelling en besluitvorming spelen een centrale rol ! Ø medisch-technisch perfecte uitvoering Ø adequate verslaggeving

3 Practische aspecten van de Euthanasie Ø Exploratie van de hulpvraag: Ø Wat heeft de patiënt precies bedoeld? Ø Wanneer stelde deze patiënt de vraag, nog als gezonde persoon ? • Ontluistering, aftakeling, pijn, angst voor dood? • Naastbestaanden sparen/niet tot last zijn? • Autonomie? Ø Deze exploratie leert familie en zorgverleners communiceren en afspraken maken !!!

New England Journal of Medicine; 1996 Vol 335 no 22, 1699 -1705
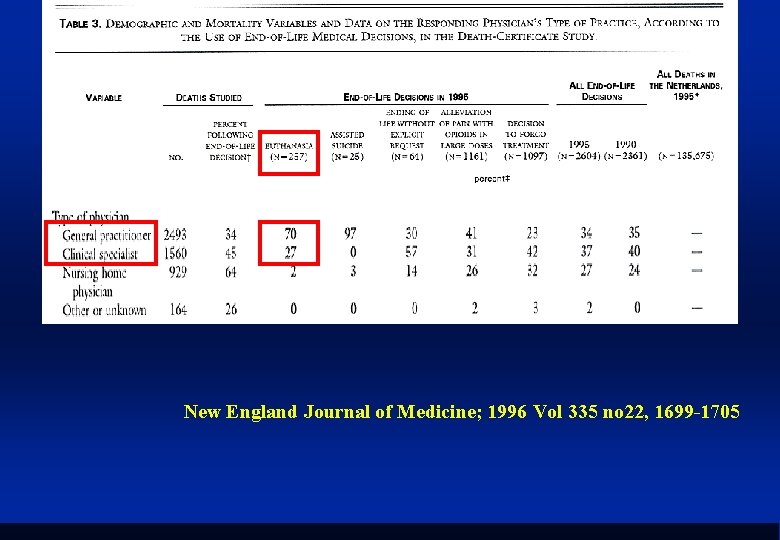
New England Journal of Medicine; 1996 Vol 335 no 22, 1699 -1705
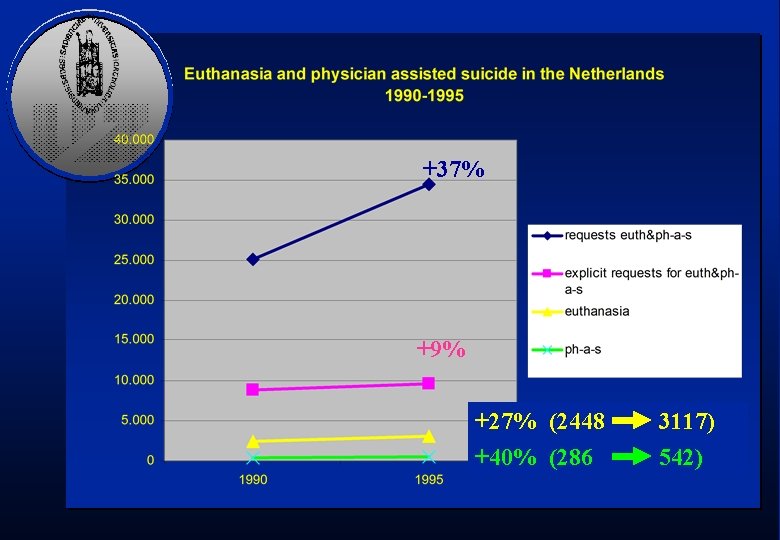
+37% +9% +27% (2448 +40% (286 3117) 542)
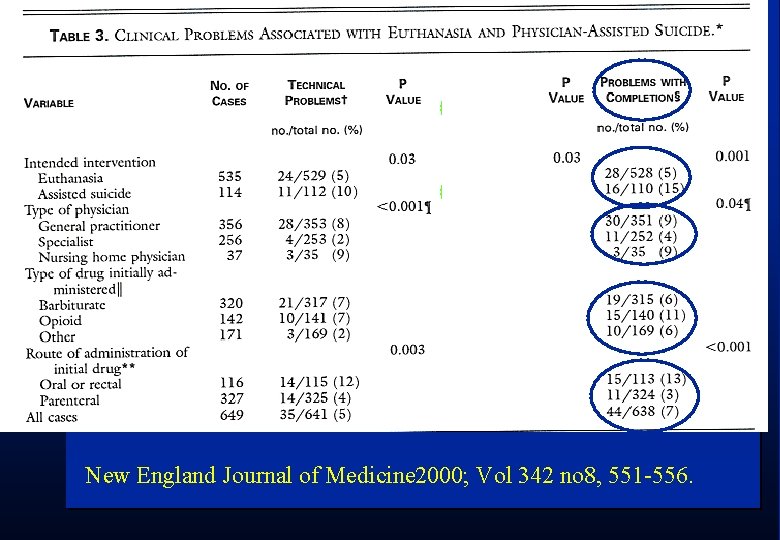
New England Journal of Medicine 2000; Vol 342 no 8, 551 -556.

3 Practische aspecten van de Euthanasie Extra UZ-maatregelen buiten de wettelijke voorzieningen: -Inschakelen van palliatief support team (palliatieve filter) -Interdisciplinair overleg -Behandelend arts informeert zijn diensthoofd -Arts vraagt stappenplan/evt. begeleiding aan PST -Arts vraagt recept aan PST -Arts zorgt begeleiding van patient/familie/hulpverleners -Arts geeft kopie evaluatieformulier aan voorzitter ethische commissie -zo geen euthanasie: -evaluatie andere therapeutische opties met PST -begeleiding van pt-fam -hulpverleners

Voorstel praktisch euthanasiestappenplan UZ Leuven Prof. Dr. Vermylen, Voorzitter Commissie Medische Ethiek Prof. Dr. E Vandermeersch, Diensthoofd Anesthesie Ap. F. Vanbeek, Diensthoofd Apotheek Ap. Th. Derijdt, Apotheek Dr. B. Morlion, Coördinator Multidisciplinair Pijncentrum Dr. J. Menten, Coördinator Palliatieve Zorg

3 Practische aspecten van de Euthanasie üBehandelend arts, in overleg met hulpverlenend team, -beoordeelt de vraag, -bouwt palliatieve filter in, -concludeert üBehandelend arts, -die oordeelt dat er geen andere mogelijkheden zijn -dat de vraag wettelijk is -en zelf bereid is de euthanasie uit te voeren -zal zelf zorgen voor organisatie en uitvoering van de procedure

3 Practische aspecten van de Euthanasie • Euthanasie gebeurt -binnen normale werkuren (08 -19 u), -in aanwezigheid van 1 of meer getuigen (fam. , Dr. , VPK, pastor, soc. werker, psycholoog, huisarts, …). • De behandelend geneesheer zal zelf de volledige procedure doen, hij kan dit nooit overlaten aan een assistent of VPK • Zorg voor begeleiding van patiënt, familie, hulpverleners.

3 Practische aspecten van de Euthanasie Voorschrift: -Linisol 2% tien milliliter -Infuus I : Pentothal vier gram in 100 ml. Na. CL 0, 9% II: Norcuron twintig milligr. in 100 ml. Na. CL 0, 9% Staflid apotheek overhandigt de infusen zelf in oververpakking aan behandelend medisch staflid

3 Practische aspecten van de Euthanasie • Doe nazorg voor alle betrokkenen, bespreek op volgende teamvergadering of zaaltoer • Vul registratieformulieren in : -Federale controle en evaluatiecommissie -kopij Voorzitter Commissie Medische Ethiek

3 Practische aspecten van de Euthanasie Besluit: De euthanasievraag: 1 - Is een moeilijk ethisch probleem voor: - patiënt/familie/hulpverleners 2 - Waar we als hulpverlener allemaal mee te maken krijgen 3 - Behandel - interdisciplinair - volgens vaste procedure

3 Practische aspecten van de Euthanasie Besluit: euthanasieprocedure: 1 - Is soms zeer moeilijk (practisch - ethisch – sociaal psychologisch, . . . ) 2 - Vraagt dezelfde zorgvuldigheid als normaal medisch handelen, 3 - Wordt steeds interdisciplinair volgens UZ- procedure gedaan 4 - Moet regelmatig geëvalueerd, zonodig gecorrigeerd worden ***
- Slides: 42