Reconocimiento del Paciente Grave Dr Christian Scheu Goncalves













































- Slides: 62

Reconocimiento del Paciente Grave Dr. Christian Scheu Goncalves Unidad de Paciente Critico Pediátrico Pontificia Universidad Católica de Chile

Objetivos Al final de esta clase los participantes deberán ser capaces de • Efectuar evaluación cardiopulmonar rápida • Reconocer los signos de dificultad respiratoria, falla respiratoria y shock • Identificar un paciente grave

Introducción • La gran pregunta siempre es como identificar al paciente que va a evolucionar mal • Las cosas no siempre son tan fáciles • • Politraumatizado Meningococcemia • Problema más importante • • • Pacientes de Servicio de Urgencia Sala de hospitalización general Consulta privada

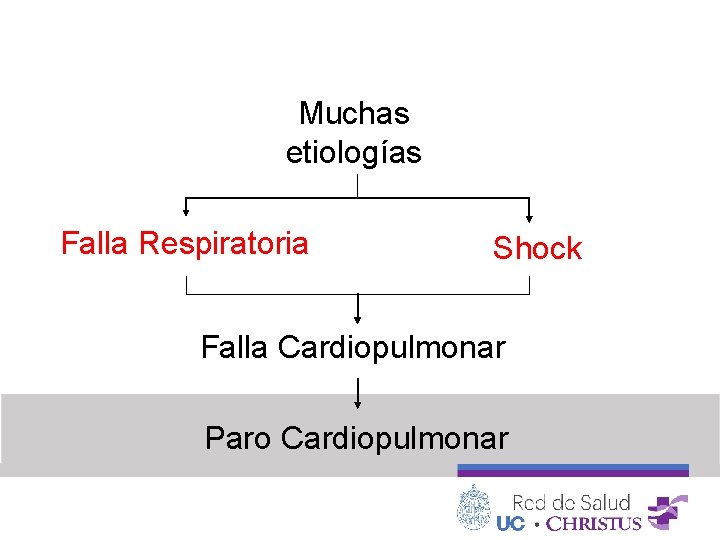
Generalidades 1 • Importancia de reconocimiento precoz • Capacidad de iniciar manejo precoz • Evitar progresión de la enfermedad • Evitar consecuencias graves: Paro cardiorrespiratorio • Muchas etiologías pueden conducir a falla respiratoria o shock

Muchas etiologías Falla Respiratoria Shock Falla Cardiopulmonar Paro Cardiopulmonar

Paro Cardiorrespiratorio • En el niño CASI NUNCA es episodio súbito. • Resultado del deterioro respiratorio y circulatorio progresivo.

Generalidades 2 • Pacientes pediátricos • Causas de consulta muy variadas • Primeros años de vida • Fiebre de causa infecciosa • Primeros 2 a 3 años de vida: 6 a 10 cuadros infecciosos por año

Paciente febril y cuadro grave • Riesgo de enfermedad grave bacteriana esta relacionado con la edad • Meningitis, ITU, bacteremia, neumonía • Prevalencia descrita < 3 meses • Enfermedad grave bacteriana: 5 -9% • Bacteremia oculta: 3 -4% • Organismo: estreptococo grupo B y E. coli

Paciente febril y cuadro grave • Pacientes entre 3 y 36 meses • • Bacteremia oculta con fiebre sin foco: 35% Estreptococo neumoniae y Neisseria meningitidis • Factores que aumentan el riesgo de bacteremia en pacientes sin foco • • Fiebre > 39ºC y > 15. 000 leucocitos Riesgo de bacteremia: 8 -15% 2

¿Cómo identificamos al paciente grave? • No siempre los pacientes tienen patología clásica • Politraumatismo, meningitis, crisis obstructiva, cirugía compleja, etc. • Mayoría de los pacientes, en especial febriles, son difíciles de identificar • Identificación es esencial • • Prioridades de manejo inicial y específico Necesidad de hospitalización

Identificación general del paciente grave • Evaluación cardiopulmonar rápida • • Lapso de 30 segundo a 1 minuto Determinar si condición “amenaza la vida” • Si: Prioridades de manejo y soporte inicial • No: Evaluación más completa e historia clínica • Pacientes febriles se han descrito criterios para identificar riesgo • • Criterios de Rochester Criterios de Mc. Carthy

Criterios de Rochester: Criterios de bajo riesgo • Valor predictivo negativo • • 98, 9% infecciones bacterianas graves 95, 5% bacteremia

Criterios de Mc. Carthy, 1982 • < 10: bajo riesgo; 11 -15: moderado; > 16: alto riesgo • Sensibilidad 77%-Especificidad 88% • Al combinarse con historia y examen físico: 92%

En resumen • La evaluación se inicia por un examen físico que evalúe su condición inicial • Medidas de apoyo y manejo inicial • Luego se realiza evaluación más completa • Historia y causa que motiva consulta • Prioridades de manejo y tratamiento

Enfrentamiento • Resulta muy útil utilizar la aproximación sugerida por el curso de Reanimación Pediátrica avanzada (PALS) para obtener de forma rápida y sistemática la información necesaria para evaluar a un paciente potencialmente grave.

Impresión inicial • Es una rápida mirada de aspectos clave del paciente, que toma pocos segundos y sin siquiera examinarlo todavía. • Busca identificar problemas graves que amenacen la vida del paciente en forma inminente. • Tres aspectos centrales: – Apariencia-conciencia – Respiración – Color



Apariencia-Conciencia • Evalúa nivel de conciencia aparente del paciente: • • Alerta Irritable Somnoliento Sin respuesta

Respiración • Mirar aspectos del patrón respiratorio del paciente: • Aumento del trabajo respiratorio: taquipnea, Polipnea. • Esfuerzo respiratorio disminuido o ausente: Bradipnea o Hipopnea. Apnea. • Ruidos respiratorios audibles sin fonendo.

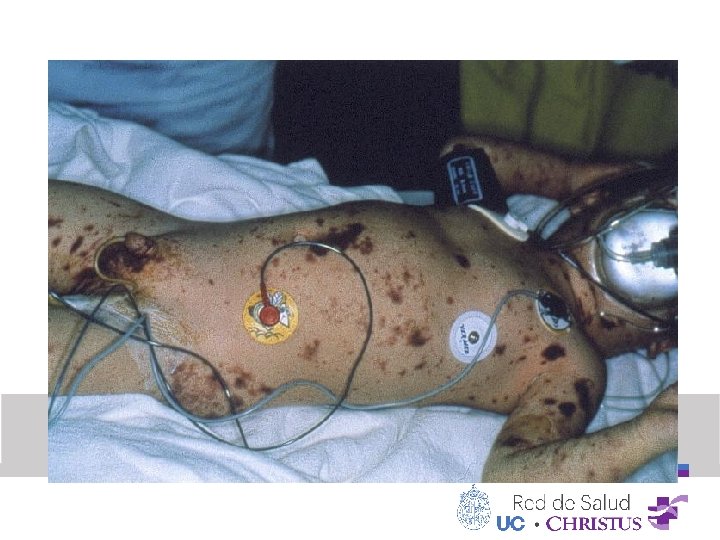
Color • Valoración visual de perfusión de la piel: • • Cianosis Piel reticulada Palidez Lesiones cutáneas

Luego de Impresión inicial: • Si el paciente no responde y no respira o presenta respiración tipo Gasping, se debe actuar según algoritmo PALS: • • • Pedir ayuda y activar equipo de respuesta de emergencias (código azul) Chequear pulso Iniciar RCP • Si no hay una condición que amenace la vida, se sigue con la evaluación del paciente.

Evaluación sistemática Evaluar - Impresión inicial - Evaluación primaria - Evaluación secundaria Identificar Intervenir

Evaluación sistemática • Evaluar: puntos críticos del examen físico e historia para definir condición del paciente. • Identificar: tipo de problema y la gravedad de este. • Intervenir: implementar las medidas apropiadas para solucionar el problema.

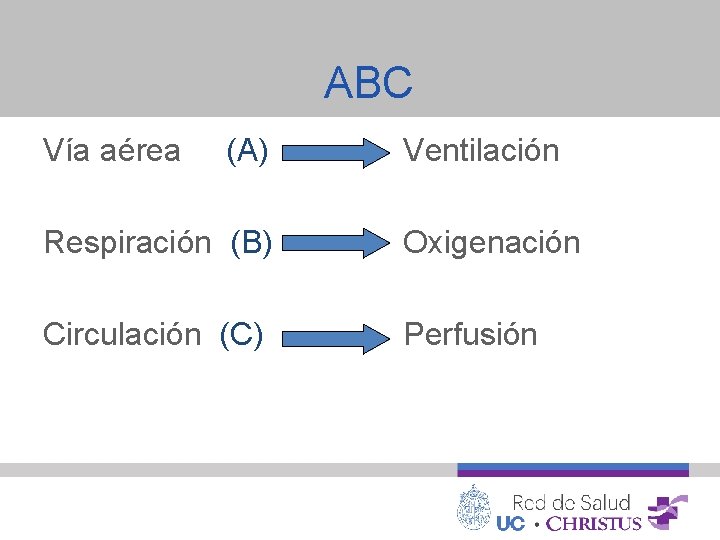
ABC Vía aérea (A) Ventilación Respiración (B) Oxigenación Circulación (C) Perfusión

Situaciones que “amenazan la vida” • • • Ausencia de pulso y/o mala perfusión Dificultad respiratoria o hipopnea Obstrucciones completas de la vía aérea Apnea Bradicardia o hipotensión Paciente inconsciente o que no responde Hipotermia Petequias Politraumatizado

Evaluación sistemática • Si en cualquier punto de la evaluación se pesquisa una condición que amenace la vida, se debe detener la evaluación y tomar las medidas adecuadas para el caso (RCP, procedimiento invasivo) • Si no es así, se procede con una evaluación primaria.

Evaluación Primaria • Es una valoración rápida de los aspectos más relevantes de la función respiratoria, circulatoria y neurológica del paciente, en busca de encontrar problemas que puedan condicionar riesgo mediato para el E A paciente. • Evaluación ABCDE D B C

Airway (vía aérea): • Determinar la permeabilidad de la vía aérea y asegurarla si no es así. • Vía aérea puede ser: • Permeable • Mantenible (con posicionamiento) • No mantenible intervenir la vía aérea para asegurarla.

Breathing (respiración): • Frecuencia y patrón: normal, taquipnea, bradipnea, apnea, respiración irregular. • Esfuerzo: normal, aumentado (aleteo nasal, retracción costal, quejido), disminuido (respiración superficial, llanto débil). • Movimiento torácico: normal, disminuido, asimétrico, espiración prolongada.

Breathing (respiración): • Sonidos: estridor, tos disfónica, sibilancias, roncus, crépitos, auscultación asimétrica. • Oximetría de pulso.

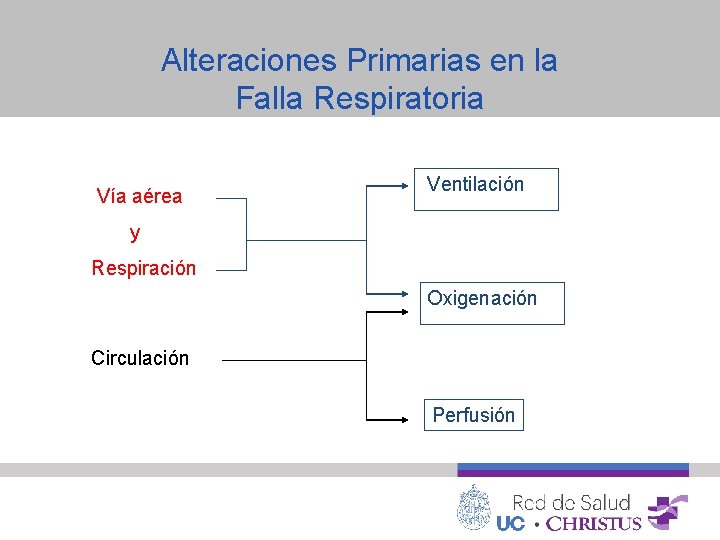
Alteraciones Primarias en la Falla Respiratoria Vía aérea Ventilación y Respiración Oxigenación Circulación Perfusión

Evaluación Respiratoria VM = VT x FR VM VT FR : volumen minuto : volumen corriente : frecuencia respiratoria

Frecuencia Respiratoria en las distintas edades Edad Frecuencia (respiraciones por minuto) Lactantes < 1 año 1 a 2 años Preescolares ( 2 a 5 años) Escolares > 12 años Adolescentes y adultos Modificado de Hazinski y Stack C. and Dobbs P. 30 -60 25 -35 25 -30 18 -30 15 -20 12 -15

Circulación: • Frecuencia y ritmo: normal, taquicardia, bradicardia, irregular. • Pulsos: se evalúan centrales y periféricos: normales, débiles o ausentes. • Llene capilar: normal (<2 seg), rápido, lento. • Color de la piel y temperatura: pálida, reticulada, cianótica, tibia, fría. • Presión arterial: normal, alta, baja.

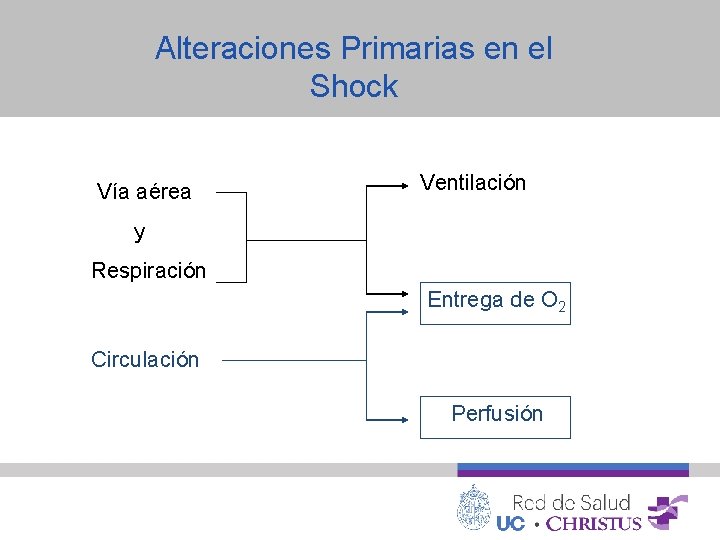
Alteraciones Primarias en el Shock Vía aérea Ventilación y Respiración Entrega de O 2 Circulación Perfusión

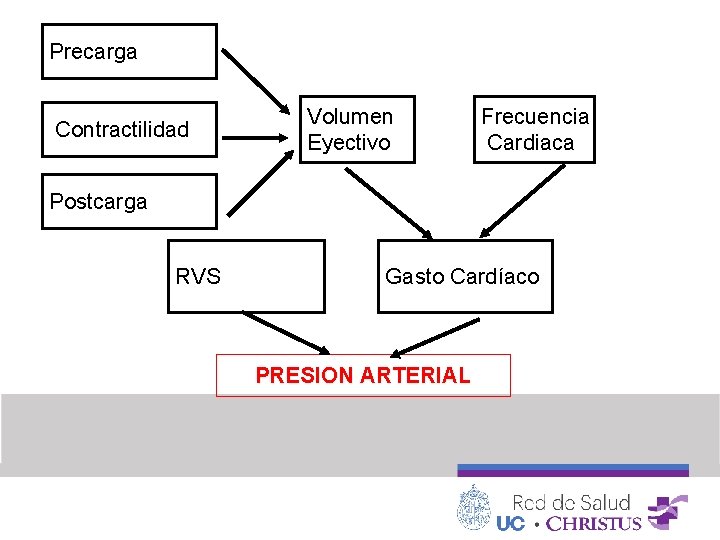
Precarga Contractilidad Volumen Eyectivo Frecuencia Cardiaca Postcarga RVS Gasto Cardíaco PRESION ARTERIAL

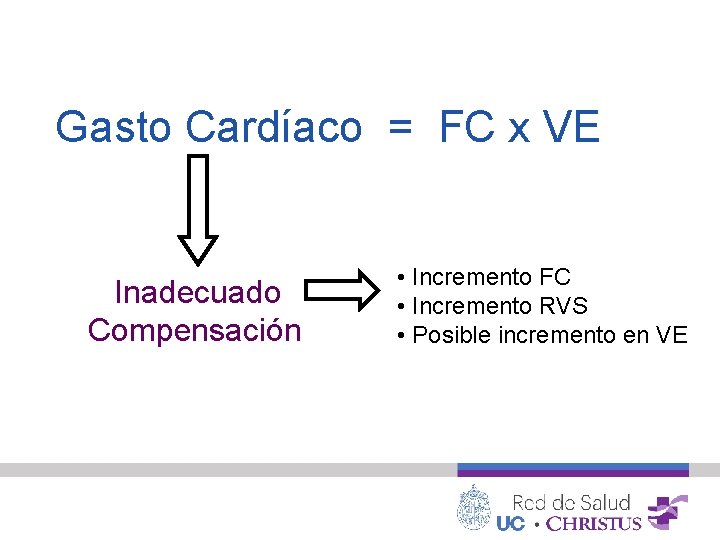
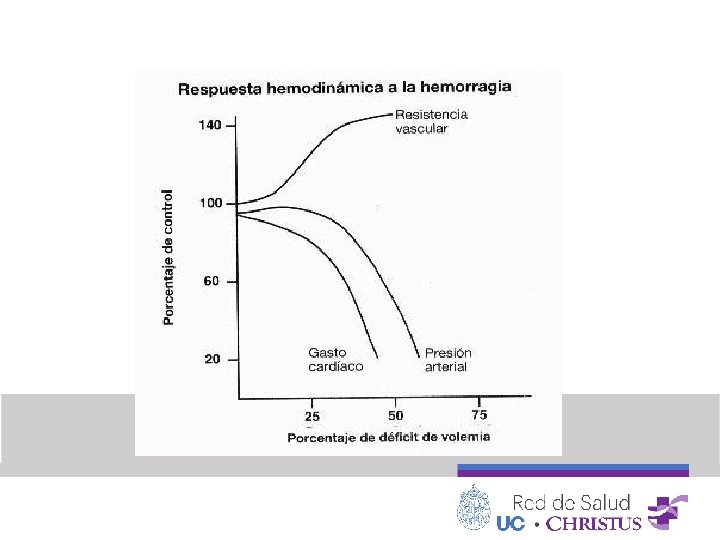
Gasto Cardíaco = FC x VE Inadecuado Compensación • Incremento FC • Incremento RVS • Posible incremento en VE

Frecuencia Cardíaca en las distintas edades Edad Neonato a 3 meses Frecuencia (latidos por minuto) 85 -205 Lactantes hasta 6 meses 100 -160 1 a 2 años 100 -150 2 a 10 años 60 -140 > 10 años 60 -100 Modificado de Hazinski, Stack C. and Dobbs P. y Libro PALS American Heart Association

Palpación de Pulsos Centrales y Distales

Perfusión Cutánea • Temperatura de extremidades • Llene capilar • Color Rosado Marmóreo Pálido Azulado

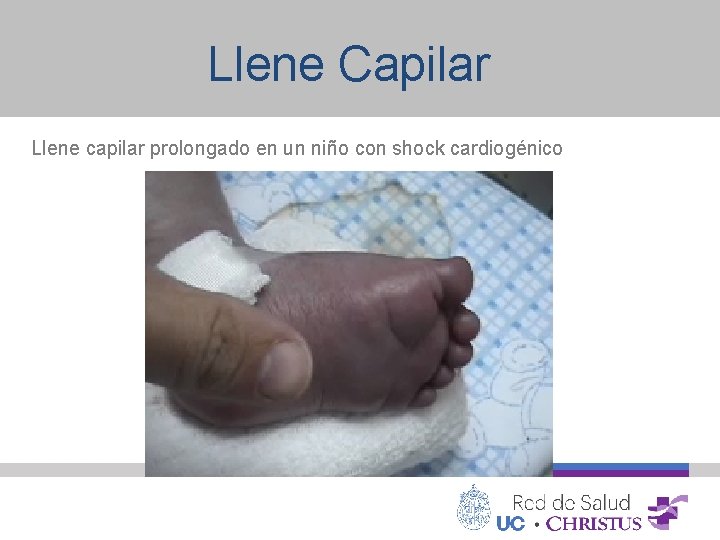
Llene Capilar Llene capilar prolongado en un niño con shock cardiogénico

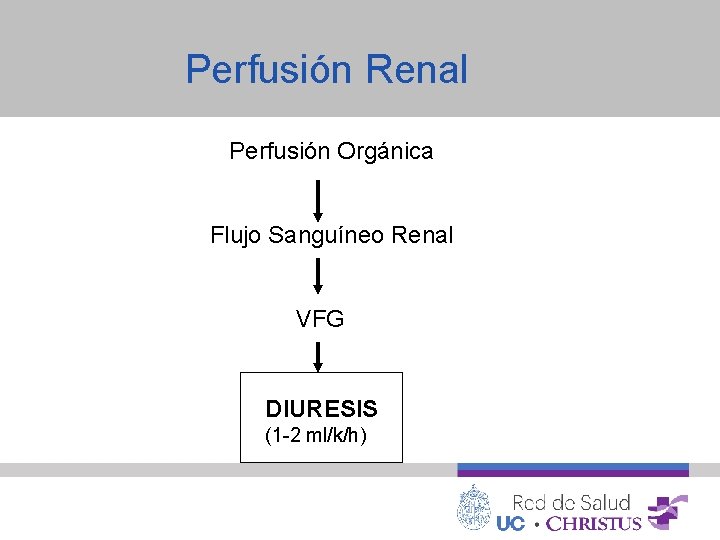
Perfusión Renal Perfusión Orgánica Flujo Sanguíneo Renal VFG DIURESIS (1 -2 ml/k/h)

Presión Arterial • ¿Cuál es una PA inadecuada? • ¿Qué información entrega la PA?

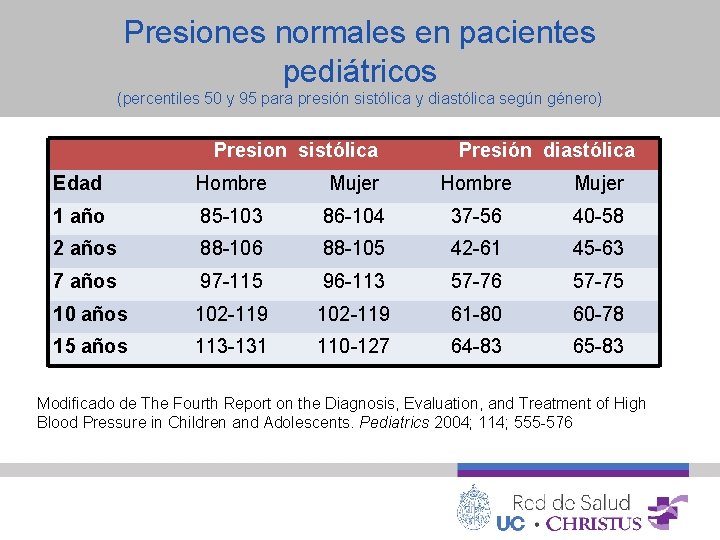
Presiones normales en pacientes pediátricos (percentiles 50 y 95 para presión sistólica y diastólica según género) Presion sistólica Presión diastólica Edad Hombre Mujer 1 año 85 -103 86 -104 37 -56 40 -58 2 años 88 -106 88 -105 42 -61 45 -63 7 años 97 -115 96 -113 57 -76 57 -75 10 años 102 -119 61 -80 60 -78 15 años 113 -131 110 -127 64 -83 65 -83 Modificado de The Fourth Report on the Diagnosis, Evaluation, and Treatment of High Blood Pressure in Children and Adolescents. Pediatrics 2004; 114; 555 -576

Presión Arterial Normal (mm. Hg) PA sistólica mínima (Pc 5) 0 -1 mes : 60 <1 mes - 1 año: 70 >1 año : 70 + (2 x edad en años) >10 años : 90

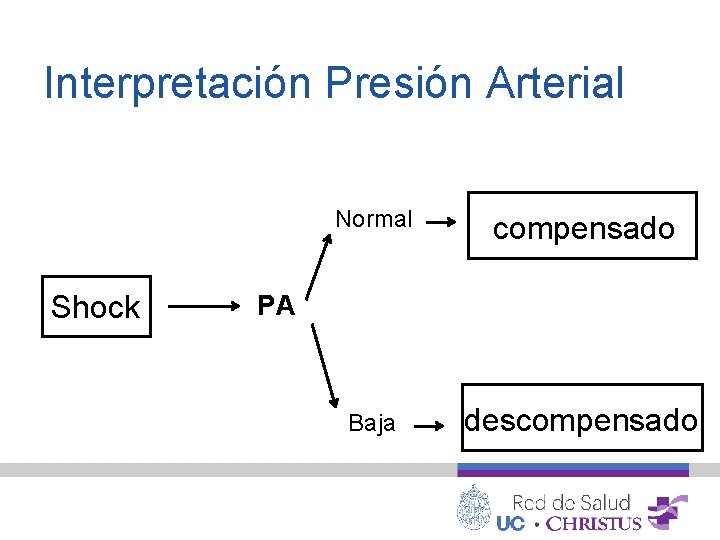
Interpretación Presión Arterial Shock Normal compensado Baja descompensado PA


Shock Descompensado • Mecanismos compensatorios insuficientes para mantener GC adecuado • Caída de presión arterial Si no es corregido puede causar daño irreversible


Disability (neurológico): • Nivel de conciencia: • • Alerta Responde a la Voz Responde al dolor (Pain) Sin Respuesta (Unresponsive) • Respuesta pupilar: reactivas, miosis, midriasis, anisocoria. • Dextro: normal, baja, alta.

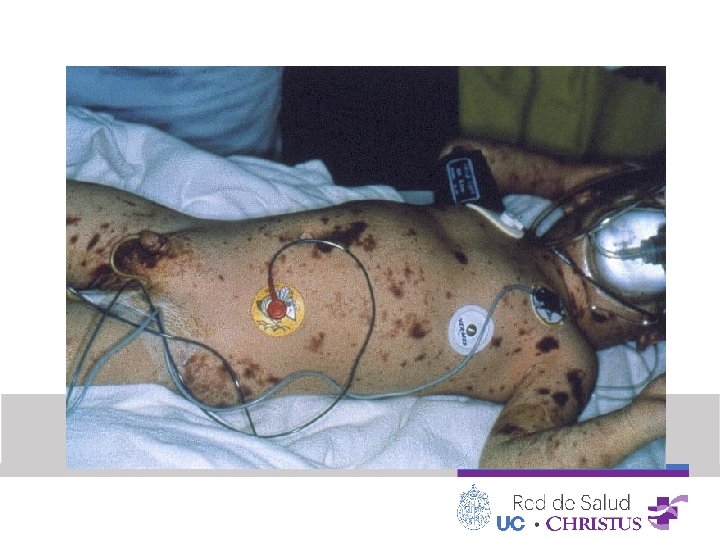
Exposición: • Temperatura: normal, alta, baja. • Piel: lesiones cutáneas (rash, púrpura, petequias), signos de trauma (sangrado, deformidades, heridas).

Evaluación sistemática Evaluar - Impresión inicial - Evaluación primaria - Evaluación secundaria Identificar Intervenir

Evaluación Secundaria • • • Signos y síntomas Alergias Medicamentos Past medical History (antecedentes) Last meal (última comida) Eventos precipitantes

Historia 1 • Momento de su realización es complejo • • Gravedad al inicio de la evaluación Ideal mandar a segundo o tercer operador • Si no esta grave, en conjunto o al finalizar evaluación cardiopulmonar • • • Historia dirigida Buscar al familiar “más adecuado” Se debe ser preciso y ordenado en lo que pregunta

¿Qué se debe preguntar? • Síntomas y signos que motivaron la consulta • Tiempo y tipo de inicio • Dificultad respiratoria, esfuerzo, tos, quejido, aleteo nasal • Fiebre y cuantía • Diarrea, vómitos • CEG, movimientos anormales

¿Qué se debe preguntar? 2 • Medicamentos: tipo, dosis y horario • Antipiréticos, antiespasmódicos y anticonvulsivantes • Alergias: alimentos o medicamentos • Enfermedades o condiciones preexistentes • Si existe un traslado • Condiciones del paciente previo al traslado: Buena entrega del paciente

Clasificación del Estado Fisiológico • Estable • Dificultad respiratoria • Falla respiratoria • Shock Compensado Descompensado • Falla cardiopulmonar

Prioridades Terapéuticas PACIENTE ESTABLE • Completar estudio • Tratamientos específicos según indicación • Reevaluación frecuente

Prioridades Terapéuticas Dificultad Respiratoria • Con cuidador • Posición cómoda • O 2 según tolere • Ayuno • Oximetría pulso • ¿Monitor cardíaco? Falla Respiratoria • Separar • Control vía aérea • O 2 100% • Asistir ventilación • Ayuno • Oximetría pulso • Monitor cardíaco • Acceso vascular

Prioridades Terapéuticas SHOCK • Vía aérea y ventilación adecuada + O 2 100% • Establecer acceso vascular • Expansión de volumen • Control de oxigenación, FC y diuresis • Considerar drogas vasoactivas

Conclusiones • Identificación del paciente grave no es compleja • • • Requiere pediatra entrenado Evaluación cardiopulmonar rápida Prioridades del manejo • Existen criterios y escalas de probabilidad de mala evolución en paciente febril • Nada remplaza un buen examen físico • Es esencial la asociación: • Examen cardiopulmonar, historia de la enfermedad y eventuales exámenes adicionales