Realizacja projektw finansowanych ze rodkw UE w ramach




























- Slides: 30

Realizacja projektów finansowanych ze środków UE w ramach OP 5 Zatrudnienie Poddziałanie 5. 4. 2. Zdrowie na rynku pracy RPO WP 2014 -2020 22 wrzesień 2017 r. Projekt współfinansowany z Europejskiego Funduszu Społecznego w ramach Regionalnego Programu Operacyjnego Województwa Pomorskiego na lata 2014 -2020 1

Wprowadzenie Zakres działań możliwych do realizacji w ramach projektu – aspekty psychospołeczne mgr psychologii Małgorzata Moczulska, PSYCHOPLASTYKON 2

Budowanie kultury organizacyjnej Do eliminowania zdrowotnych czynników ryzyka w organizacji, czyli zabezpieczania przed pojawieniem się patologicznych zachowań w miejscu pracy, prowadzą tylko działania: • • profilaktyczne, oparte na analizie czynników w konkretnym miejscu pracy, kompleksowe, długofalowe. Nie jest to wyłącznie reagowanie na stwierdzone incydenty patologicznych zachowań. 3

Prewencja pierwotna Łatwiej i taniej jest zabezpieczać się przed występowaniem niekorzystnych zjawisk w środowisku pracy niż radzić sobie z konsekwencjami i kosztami już powstałych patologii. (Kenny, 2002; Mayhew, Chappell, 2001 r. ) 4

Psychospołeczne zagrożenia zawodowe – to rodzaj interakcji zachodzących pomiędzy treścią pracy, organizacją pracy, systemami zarządzania, warunkami a kompetencjami, potrzebami i indywidualnymi właściwościami pracownika. (Międzynarodowa Organizacja Pracy, 1984 r. ) 5

Źródła stresu pracownika w miejscu pracy • przeciążenie ilościowe pracą (presja czasowa, tempo) • przeciążenie jakościowe pracą (kontakt z klientem, trudności, izolacja) • niedociążenie jakościowe pracą (mechaniczna, poniżej kwalifikacji) • ograniczony zakres kontroli nad pracą • niejasność, lub konflikt pełnionej roli zawodowej • brak wsparcia ze strony współpracowników i/lub przełożonego • fizyczne warunki pracy (hałas, brud, temperatura) 6

Chroniczny stres Pracownicy funkcjonujący w chronicznym stresie, po pewnym czasie zaczynają być mniej efektywni, mają poczucie, że wymagania i warunki pracy są istotnym źródłem ich dyskomfortu. Może to obniżać poziom ich motywacji do pracy i być źródłem konfliktów z przełożonymi. Funkcjonowanie w silnym i długotrwałym stresie sprawia, że pracownicy są nieustannie pobudzeni i poirytowani. 7

Stres a dolegliwości somatyczne – przykładowe korelacje. Do zagrożeń dolegliwości mięśniowo-szkieletowych zalicza się: • monotonną pracę, • zbyt duże obciążenie pracą, • presję czasu, • słabą kontrolę pracy, • brak wsparcia ze strony współpracowników. (Bongers i de Winter, 1993 r. ) Istnieje zależność pomiędzy takimi czynniki jak bezpieczeństwo pracy, czynniki fizyczne i ergonomiczne środowiska pracy, czynniki wynikające z reakcji praca-dom, styl kierowania przełożonego (i wsparcie instrumentalne od przełożonego) a dolegliwościami ze strony układu mięśniowo-szkieletowego. (Chen i wsp. , 2004 r. ). 8

Skutki długoterminowe • dolegliwości somatyczne (m. in. : bóle głowy, powracające migreny, choroby wrzodowe, wymioty, bezsenność, zakłócenia snu, wzrost napięcia mięśniowego oraz zaburzenia seksualne) • zaburzenia koncentracji uwagi • uzależnienia • zaburzenia lękowe (zespół lęku uogólnionego, fobia społeczna, lęk paniczny) • zespół wypalenia zawodowego (niskie poczucie osiągnięć osobistych, poczucie wyczerpania emocjonalnego, tendencja do depersonalizowania innych) • zespół zaburzeń po stresie urazowym • depresja reaktywna czy nawet myśli i próby samobójcze (Lanza, 1992; NWNL, 1993; Bjorkqvist, i wsp. 1994; Leymann, 1996; Leymann i Gustafsson 1996; RNANS, 1996; Barling, 1998; ICN, 1999; Hoel i wsp. , Mikkelsen i Einarsen 2002(a); Mikkelsen i Einarsen 2002(b); Einarsen i Mekkelsen, 2003) 9

Stres w pracy a depresja Okazało się, że: • dla kobiet czynnikami, które zwiększają prawdopodobieństwo wystąpienia depresji, jest niski poziom kontroli pracy oraz niski poziom wsparcia ze strony zwierzchników • w grupie mężczyzn istotnym predykatorem w zakresie zdrowia psychicznego okazał się jeden stresor – niepewność pracy. (Rugulies i wsp. , 2006 r. ) Stąd też różnice w sposobach motywowania przedstawicieli obu płci do pracy. 10

Rodzaje stresorów Analiza wyników wykazała, że takie stresory jak: • niski poziom swobody decydowania i niski poziom wsparcia • wysoki poziom wymagań stanowiły czynnik ryzyka dla subiektywnego poczucia zdrowia (gorszego) i długich okresów absencji chorobowej. Ponadto z wysokimi wymaganiami w pracy łączyło się większe prawdopodobieństwo wypadków w pracy. Z kolei gorszy stan zdrowia, korzystanie z długoterminowych zwolnień i wypadkowość w pracy korelował z takimi zagrożeniami jak mobbing. (Niedhammer i wsp. , 2008 r. ) 11

Wypalenie zawodowe Negatywny stosunek do pracy i innych, może doprowadzić do eskalacji frustracji i agresji. Stresujące środowisko pracy, w którym pracownik czuje się niedoceniany, sprzyja łamaniu norm i reguł funkcjonowania społecznego. 12

Standardy budujące kulturę organizacji (1) • skuteczna komunikacja w organizacji • okazywanie szacunku niezależnie od pozycji zawodowej, stanowiska czy wykształcenia • dobry przepływ informacji • demokratyzacja stylu zarządzania dająca pracownikom możliwość partycypowania w decyzjach, które bezpośrednio dotyczą ich samych bądź wykonywanej przez nich pracy • transparentny i powszechnie znany system oceny pracowników, budowania ich ścieżek kariery; system przyznawania nagród, premii oraz upomnień i kar regulaminowych 13

Standardy budujące kulturę organizacji (2) • budowanie i motywowanie zespołów pracowniczych • dbałość o taki podział środków, zasobów technicznych do wykonywania pracy, który pozostaje w zgodzie z zasadami współżycia społecznego • dbałość o warunki pracy i organizację pracy, tak aby nie były one źródłem dodatkowych niepotrzebnych obciążeń dla pracowników 14

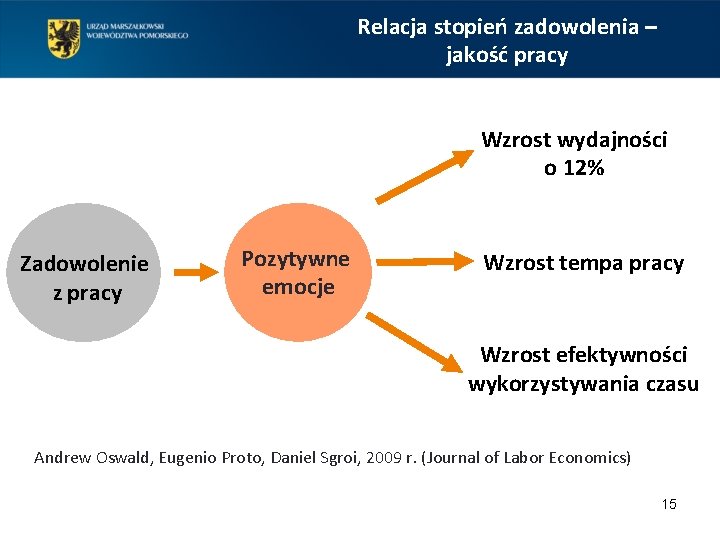
Relacja stopień zadowolenia – jakość pracy Wzrost wydajności o 12% Zadowolenie z pracy Pozytywne emocje Wzrost tempa pracy Wzrost efektywności wykorzystywania czasu Andrew Oswald, Eugenio Proto, Daniel Sgroi, 2009 r. (Journal of Labor Economics) 15

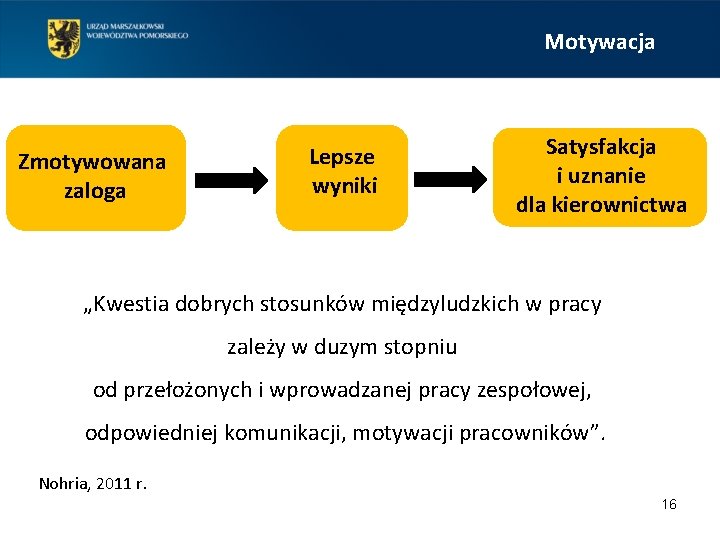
Motywacja Zmotywowana zaloga Lepsze wyniki Satysfakcja i uznanie dla kierownictwa „Kwestia dobrych stosunków międzyludzkich w pracy zależy w duzym stopniu od przełożonych i wprowadzanej pracy zespołowej, odpowiedniej komunikacji, motywacji pracowników”. Nohria, 2011 r. 16

Programy eliminowania zdrowotnych czynników ryzyka Przykłady kompleksowych programów eliminowania zdrowotnych czynników ryzyka (zawierających nie tylko aspekty psychologiczne) • • • wzmacnianie zasobów i umiejętności radzenia sobie ze stresem program prewencji agresji w organizacji program prewencji mobbingu profilaktyka wypalenia zawodowego rozwijanie kompetencji rozwiązywania konfliktów 17

Przykładowe formy realizacji wymienionych programów • warsztaty i szkolenia psychologiczne • przeszkolenie ogółu pracowników, szkolenia dla poszczególnych komórek organizacji, w których ryzyko zagrożeń jest największe, szkolenia dla kadry kierowniczej • punkt indywidualnych konsultacji psychologicznych dla pracowników • akcje edukacyjne promujące ochronę zdrowia psychicznego i fizycznego na terenie zakładu lub poza • wyjazdy szkoleniowo-integracyjny + równolegle zmiany na poziomie organizacji pracy 18

Przykład Program Promocji Zdrowia Wojewódzkiego Ośrodka Medycyny Pracy w Gdańsku „PROFILAKTYKA WYPALENIA ZAWODOWEGO PRACOWNIKÓW OCHRONY ZDROWIA” Cel programu Poprawa jakości świadczeń medycznych poprzez wyposażenie pracowników medycznych w wiedzę i umiejętności z zakresu przeciwdziałania powstawania i rozwoju objawów wypalenia zawodowego. 19

Przykład, cd. Badania poprzedzające Program – diagnozujące skalę zjawiska wypalenia zawodowego Badania ankietowe na próbie liczącej 460 pielęgniarek, pracujących na oddziałach, przeważnie w systemie zmianowym (68, 7% osób). Poziom zagrożenia ryzykiem wypalenia zawodowego według samooceny badanych: • 73, 5 % badanych potwierdziło występowanie u siebie objawów wypalenia zawodowego • 26, 5 % badanych nie zauważyło u siebie żadnych objawów. 20

Przykład, cd. Dane ankietowe, dotyczące objawów wypalenia zawodowego Badani wskazali u siebie następujące symptomy: • 58, 7 % uczucie nieprzerwanego zmęczenia • 33, 0 % częste bóle głowy • 27, 8 % bezsenność • 23, 0 % trudności z koncentracją • 20, 0 % agresja • 17, 2 % zaburzenia pokarmowe • 9, 8 % unikanie kontaktu osobistego. 21

Przykład, cd. Źródła zagrożeń rozwoju wypalenia zawodowego • • • ogólny brak perspektyw – 302 osoby (65, 7% badanych) kłopoty finansowe – 263 głosy (57, 2% grupy) przeciążenie pracą zawodową – 263 osoby (57, 2% ankietowanych) zła organizacja pracy – 42, 4% badanych brak umiejętności radzenia sobie ze stresem – ponad 1/5 ankietowanych • zaledwie 10, 4% pielęgniarek i położnych poszukuje przyczyn wypalenia zawodowego w trudnościach rodzinnych. 22

Przykład, cd. Wnioski z wcześniejszych badań dotyczących zjawiska wypalenia zawodowego w grupie zawodowej pielęgniarek i położnych „Trening sprawstwa i kontroli nad otoczeniem może hamująco działać na wypalenie i od razu poprawiać samopoczucie. ” „Poza wsparciem emocjonalnym konieczne jest dawanie wsparcia instrumentalnego, rzeczowego i informacyjnego. ” „Umiejętności ogólne, pozwalające rozwiązywać problemy relacyjne, hamują wypalenie w większym stopniu niż kompetencje specyficzne”. (M. Beisert, 2000 r. ) 23

Przykład, cd. Warsztaty psychologiczne • odbywały się na terenie szpitali i przychodni w małych grupach, 10 – 15 osób • przygotowani psychologowie uzgadniali terminy i miejsca przeprowadzenia warsztatów • na wstępie warsztaty odbyły pielęgniarki oddziałowe i tzw. funkcyjne, w czasie rannego dyżuru • terminy warsztatów dla pielęgniarek odcinkowych, lekarzy oraz innych grup pracowników medycznych, ustalono dogodnie dla uczestników najczęściej na styku zmian dyżurowych • każdy z uczestników korzystał z ośmiu godzin treningu w dwóch spotkaniach 24

Przykład, cd. Tematyka warsztatów psychologicznych • I stopień „Profilaktyka wypalenia zawodowego – czym jest zespół wypalenia i jak mu przeciwdziałać” • II stopień „Profilaktyka wypalenia zawodowego c. d. – profesjonalna obsługa klienta/pacjenta” • III stopień „Profilaktyka wypalenia zawodowego c. d. – rozwiązywanie konfliktów i przeciwdziałanie przemocy psychicznej. 25

Przykład, cd. Współpraca ze strony zakładów uczestniczących w Programie • • • pomoc w trakcie przeprowadzania badań ankietowych oddelegowanie zainteresowanych na konferencję szkoleniową udostępnienie lokalu na zajęcia warsztatowe tworzenie list uczestników grup warsztatowych niekiedy stwarzano możliwość udziału w warsztatach w trakcie godzin pracy • prowadzono wewnętrzną promocję programu 26

Przykład, cd. Liczba przeszkolonych pracowników w latach 2004 -2016 • Wojewódzki Ośrodek Medycyny Pracy w Gdańsku – 2 891 pracowników branży medycznej • Okręgowa Izba Pielęgniarek i położnych w Gdańsku (od września 2003 r. ) – 1 246 pielęgniarek i położnych • Okręgowa Izba Lekarska w Gdańsku (od stycznia 2015 r. ) – 222 lekarzy Ogółem przeszkolonych zostało 4 359 pracowników ochrony zdrowia. 27

Przykład, cd. Kontakty z firmami po realizacji Programu • stałe dobre kontakty, szczególnie z kadrą kierowniczą średniego szczebla • prośby o kontynuowanie ww. programu • gotowość do współpracy i odczuwalna przychylność przy nowych projektach • sygnalizowanie nowych problemów i tematów 28

Przykład, cd. Wnioski z otwartych wypowiedzi ankietowanych • powinno być więcej warsztatów tego rodzaju • powinny być takie zajęcia obowiązkowo dla przełożonych • potrzebne są psychologiczne konsultacje indywidualne Koordynator Programu – mgr Anna Raj, Wojewódzki Ośrodek Medycyny Pracy w Gdańsku 29

Dziękuję za uwagę. 30