REAGUDIZACIN INFECCIOSA DE LA EPOC Jos Mara Molero















- Slides: 28

REAGUDIZACIÓN INFECCIOSA DE LA EPOC José María Molero García CS San Andrés. DA Centro (MADRID)

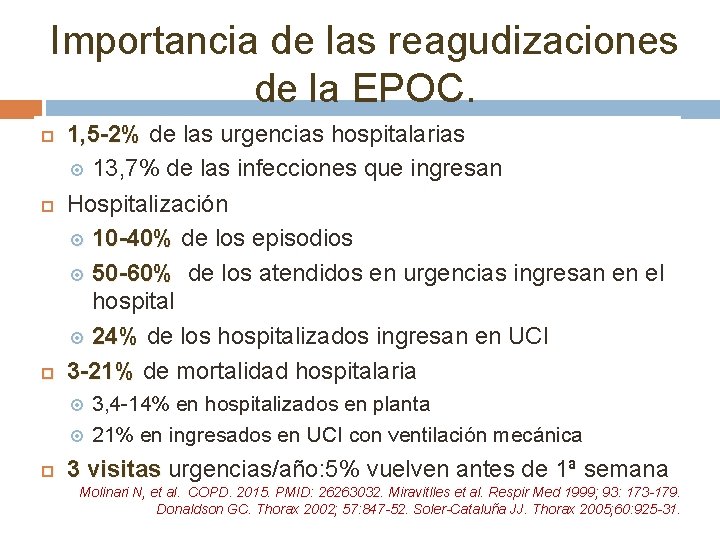
Importancia de las reagudizaciones de la EPOC. 1, 5 -2% de las urgencias hospitalarias 13, 7% de las infecciones que ingresan Hospitalización 10 -40% de los episodios 50 -60% de los atendidos en urgencias ingresan en el hospital 24% de los hospitalizados ingresan en UCI 3 -21% de mortalidad hospitalaria 3, 4 -14% en hospitalizados en planta 21% en ingresados en UCI con ventilación mecánica 3 visitas urgencias/año: 5% vuelven antes de 1ª semana Molinari N, et al. COPD. 2015. PMID: 26263032. Miravitlles et al. Respir Med 1999; 93: 173 -179. Donaldson GC. Thorax 2002; 57: 847 -52. Soler-Cataluña JJ. Thorax 2005; 60: 925 -31.

Origen de las exacerbaciones de la EPOC Primarias • Infección del árbol traqueobronquial ( Neumonía) • Contaminación ambiental Secundarias: • Respiratorias: neumonía, neumotórax, embolia pulmonar, derrame pleural. • Fracturas costales, traumatismo torácico, neumotórax • Obstrucción vía aérea superior • Empeoramiento de patologías asociadas o nuevas • Causas cardiacas: Insuficiencia cardiaca, arritmias cardiacas, cardiopatía isquémica aguda • Abandono del tratamiento • Fármacos: tranquilizantes, sedantes, hipnóticos, β-

Etiología infecciosa de las AEPOC Infecciones respiratorias: • 50% (leve-moderado) • 75 -80% (graves) Bacterianas • Haemophilus influenzae, parainfluenzae • Neumococo • Moraxella catarrhalis • Enterobacterias GRAM (-), incluida P. aeuroginosa • S. aureus Atípicos: Mycoplasma pneumoniae, Chlamydia pneumoniae Víricas: gripe, rhinovirus, parainfluenza, coronavirus, VRS Coinfección: virus + bacterias 20 -40% 10 -15% 50 -70% 15 -20% 1 -2% 5 -20% 25 -40% 25% de hospitalizados Sapey E, et al. Thorax. 2006; 61: 250 -8. Miravitlles Met al. Chest, 1999; 116: 40 -6. Sethi S, eta l. Am y J Respir (pacientes graves edad Crit Care Med. 2007; 176: 356– 36. . Shimizu K, et al. Int J Chron Obstruct Pulmon Dis 2015; 10: 2009 -16. . avanzada)

Traqueobronquitis

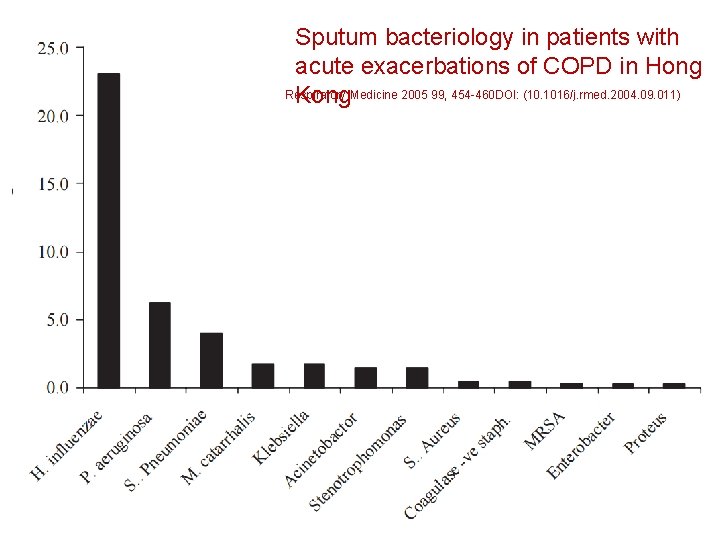
Figure 1 Sputum bacteriology in patients with acute exacerbations of COPD in Hong Respiratory Kong. Medicine 2005 99, 454 -460 DOI: (10. 1016/j. rmed. 2004. 09. 011)

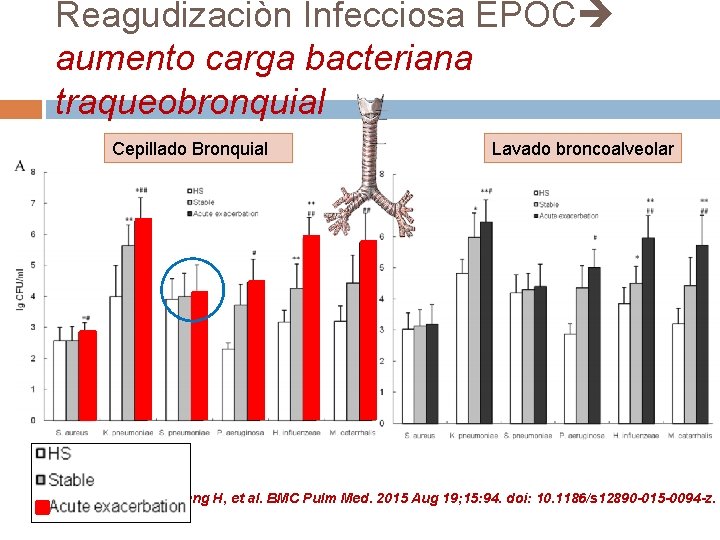
Reagudizaciòn Infecciosa EPOC aumento carga bacteriana traqueobronquial Cepillado Bronquial Lavado broncoalveolar Wang H, et al. BMC Pulm Med. 2015 Aug 19; 15: 94. doi: 10. 1186/s 12890 -015 -0094 -z.

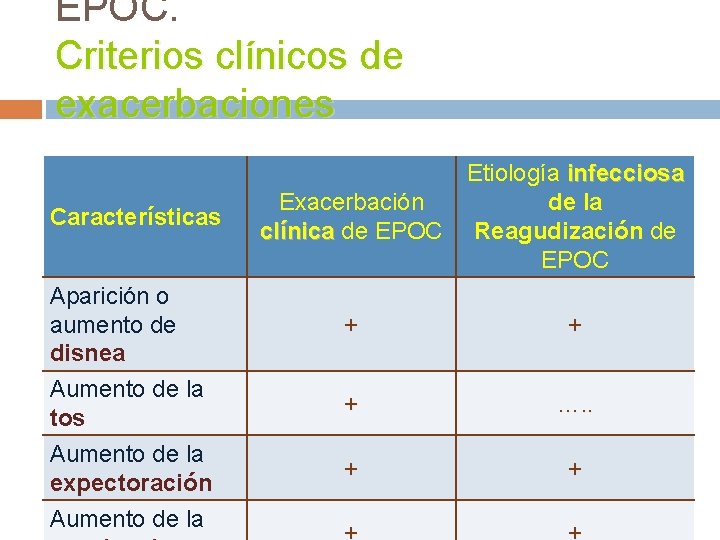
EPOC. Criterios clínicos de exacerbaciones Características Aparición o aumento de disnea Aumento de la tos Aumento de la expectoración Aumento de la Etiología infecciosa Exacerbación de la clínica de EPOC Reagudización de EPOC + + + …. . + +

EPOC Etiología de reagudizaciones Gravedad funcional Comorbilidad Progresión de la EPOC

EPOC. Etiología de reagudizaciones Relación con la función pulmonar NIVEL DE GRAVEDAD Leve Moderado Severo FEV 60 -80% FEV 40 -60% FEV <40% Neumococo H. Influenzae BGN Neumococo H. Influenzae Enterobacterias comunes BGN poco habituales (E. coli, Klebsiella (Pseudomona) pneumoniae) FEV <50%: x 6 probabilidad H. influenzae ó P aeruginosa Eller J. Chest 1998; 113: 1542 -48 // Miravitlles M. Chest 1999; 114: 40 -6

EPOC: Etiología de reagudizaciones. Relación con la COMORBILIDAD Edad > 65 Hospitalización reciente Comorbilidad: 80% de los pacientes con EPOC se estima tienen al menos una condición crónica comórbido • • DM I Renal crónica Cirrosis Neoplasias Desnutrición Aumentan la colonización faríngea por Gram (-) Fuertes asociaciones con la mortalidad y resultados clínicos en EPOC Putcha N, et al. Semin Respir Crit Care Med. 2015 ; 36(4): 575 -91. doi: 10. 1055/s-0035 -1556063.

EPOC. Etiología de las exacerbaciones Relación con la progresión de la EPOC Antibioterapia en 3 meses previos ó ≥ 4 en último año Tratamientos con corticoides orales prolongados ≥ 4 exacerbaciones al año Obstrucción grave (FEV 1 < 30%) Aumenta el riesgo de patógenos poco habituales: P. aeruginosa y ocasionalmenterobacterias con factores de resistencia añadidos (producción de betalactamasas de espectro extendido) Ewig S. Clin Pum Med 1999; 6: 1 -8. Monsó E. Epidemiol Infect 2003; 131: 799 -804. Consenso SEQ, SEPAR, SEMES, SEMG, SEMERGEN y SEMI. 2007

EPOC. Factores de riesgo de infección por Pseudomonas aeruginosa Enfermedad grave (FEV < 30% de lo esperado) > 4 ciclos de tratamiento antibiótico en el último año o utilización de ATB antipseudomonicos en los últimos 3 meses Bronquiectasias significativas Aislamiento de P. aeruginosa en agudización previa o colonización bronquial por P. eruginosa Uso concomitante de corticoides sistémicos Hospitalizaciòn reciente ( > 24 hora em último 3 meses) Soler-Cataluña JJ, Piñeira P, Trigueros JA, Calle M, Almagro P, Molina J, et al. Guía española de la enfermedad pulmonar obstructiva crónica (Ges. EPOC). Diagnóstico y tratamiento hospitalario de la agudización. Emergencias. 2013; 25: 301 -17.

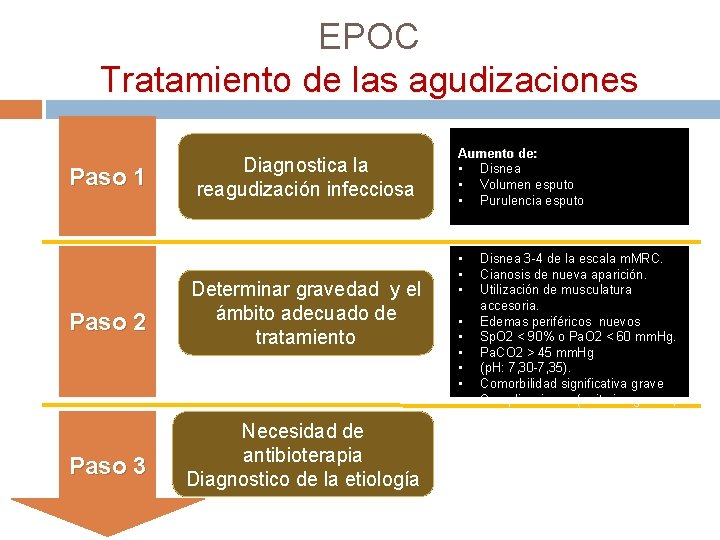
EPOC Tratamiento de las agudizaciones Paso 1 Paso 2 Paso 3 Diagnostica la reagudización infecciosa Determinar gravedad y el ámbito adecuado de tratamiento Necesidad de antibioterapia Diagnostico de la etiología Aumento de: • Disnea • Volumen esputo • Purulencia esputo • • • Disnea 3 -4 de la escala m. MRC. Cianosis de nueva aparición. Utilización de musculatura accesoria. Edemas periféricos nuevos Sp. O 2 < 90% o Pa. O 2 < 60 mm. Hg. Pa. CO 2 > 45 mm. Hg (p. H: 7, 30 -7, 35). Comorbilidad significativa grave Complicaciones (arritmias graves, etc. ).

EPOC. Factores de riesgo de fracaso y/o mala evolución de la reagudización EPOC Grave o muy grave (FEV 1 < 40%) ≥ 4 reagudizaciones al año Alta tasa de fracaso en tratamiento ambulatorio: Edad >70 años 15 -26% Comorbilidad grave Uso previo de antibiótico (15 días) Uso previo de corticoides (3 meses) Hospitalización por exacerbación el año previo Malas condiciones sociales del entorno familiar y domiciliario ALAT. Arch Bronconeumología 2004; 40: 315 -25 Wilson R. Thorax 2006; 61: 337– 42.

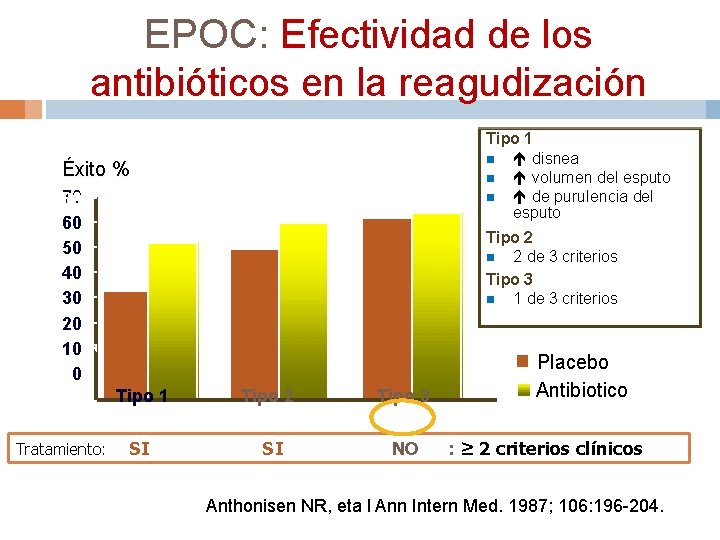
EPOC: Efectividad de los antibióticos en la reagudización Tipo 1 n disnea n volumen del esputo n de purulencia del esputo Éxito % 70 80 60 50 40 30 20 10 0 Tipo 2 n 2 de 3 criterios Tipo 3 n 1 de 3 criterios Tipo 1 Tratamiento: SI Tipo 2 SI Tipo 3 NO Placebo Antibiotico : ≥ 2 criterios clínicos Anthonisen NR, eta l Ann Intern Med. 1987; 106: 196 -204.

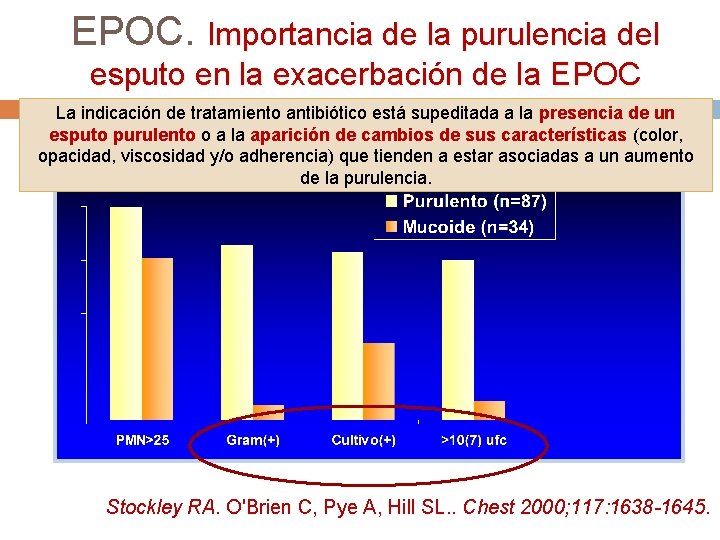
EPOC. Importancia de la purulencia del esputo en la exacerbación de la EPOC La indicación de tratamiento antibiótico está supeditada a la presencia de un esputo purulento o a la aparición de cambios de sus características (color, opacidad, viscosidad y/o adherencia) que tienden a estar asociadas a un aumento de la purulencia. % Stockley RA. O'Brien C, Pye A, Hill SL. . Chest 2000; 117: 1638 -1645.

Indicaciones de derivación hospitalaria de la agudización de la EPOC • Agudización con criterios clínicos de gravedad • Evolución desfavorable de los síntomas en las siguientes 24 -72 h pese al reajuste de tratamiento • Necesidad de descartar otros procesos • Imposibilidad de controlar la enfermedad en el domicilio por cualquier causa (social, sanitaria, médica)

Criterios de gravedad y factores de riesgo en la agudización de la EPOC Criterios de gravedad de la AEPOC • • EPOC muy grave Cualquier EPOC con: • Cianosis intensa • Signos y síntomas de hipercapnia • Frecuencia respiratoria > 30 rpm • Frecuencia cardíaca > 120 lpm • Sat O 2 < 90%, sin IR previa conocida • Respiración paradójica • Uso de la musculatura accesoria de la respiración • Signos de fracaso muscular ventilatorio • Signos de enfermedad subyacente descompensada • Sospecha de complicación pulmonar (neumonía, TEP, etc. ) o extrapulmonar (cardíaca, renal) • Fracaso del tratamiento inicial correcto Factores de riesgo de mala evolución de las agudizaciones EPOC • • EPOC grave y muy grave ≥ 4 agudizaciones en el último año Presencia de comorbilidad cardiovascular Historia de ingresos previos por agudización de EPOC Disnea grado 4 Edad mayor de 70 años Condiciones sociofamiliares desfavorables Miravitlles M, et al. Arch Bronconeumol. 2008; 44: 100 -8.

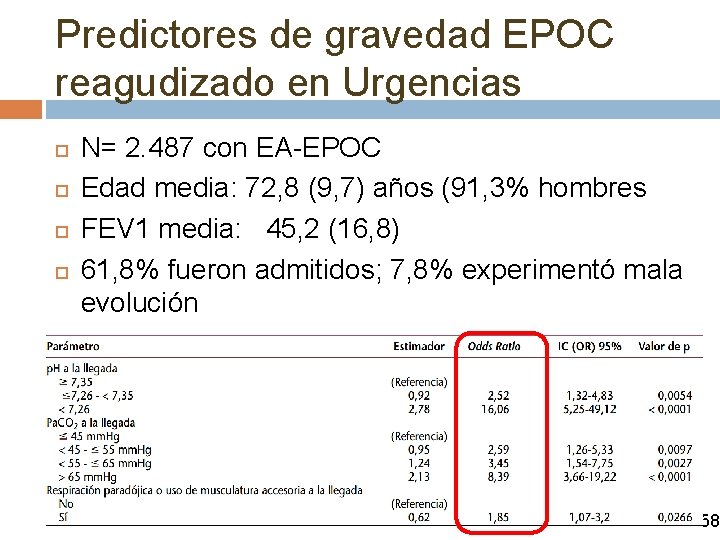
Predictores de gravedad EPOC reagudizado en Urgencias N= 2. 487 con EA-EPOC Edad media: 72, 8 (9, 7) años (91, 3% hombres FEV 1 media: 45, 2 (16, 8) 61, 8% fueron admitidos; 7, 8% experimentó mala evolución Predictores de mala evolución: p. H Pa. CO 2 Respiración paradójica o el uso de la musculatura accesoria a la llegada al SU Garcia S, et al. Emergencias 2014; 26: 251 -258

EPOC: Indicaciones del tratamiento antimicrobiano FR mala evolución/fracaso q q q q FEV 1 < 40% 4 reagudizaciones al año Edad >70 años Comorbilidad grave Corticoterapia previa (3 meses) Antibioterapia previa (15 días) Hospitalización por exacerbación el año previo q Malas condiciones sociales del entorno familiar y domiciliario Indicaciones de antibioterapia FEV 1: 60 -80%: 3 criterios de Anthonisen con/sin fiebre FEV 1: 40 -60%: 2 criterios* + fiebre en ausencia de otro foco ó algún factor de mal a evoluciòn FEV 1 < 40%: 1 criterio de Anthonisen* ó cualquier otro + Fiebreen ausencia de otro foco algún FR de fracaso al (*) óEsputo purulento tratamiento

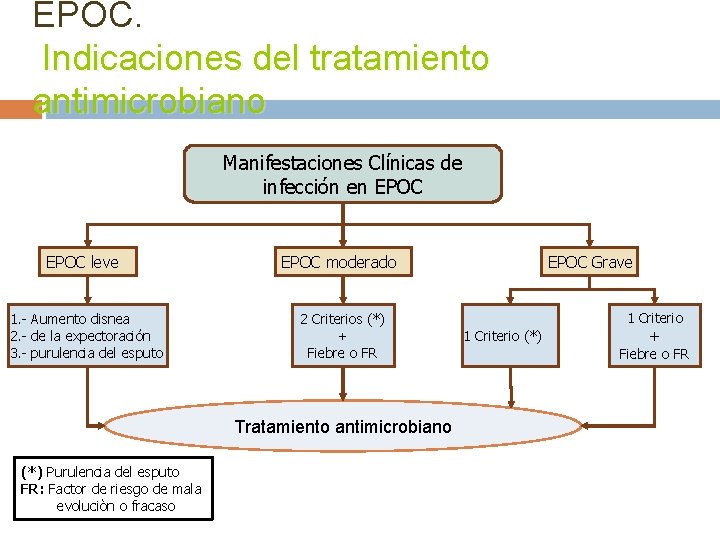
EPOC. Indicaciones del tratamiento antimicrobiano Manifestaciones Clínicas de infección en EPOC leve EPOC moderado 1. - Aumento disnea 2. - de la expectoración 3. - purulencia del esputo 2 Criterios (*) + Fiebre o FR Tratamiento antimicrobiano (*) Purulencia del esputo FR: Factor de riesgo de mala evoluciòn o fracaso EPOC Grave 1 Criterio (*) + Fiebre o FR

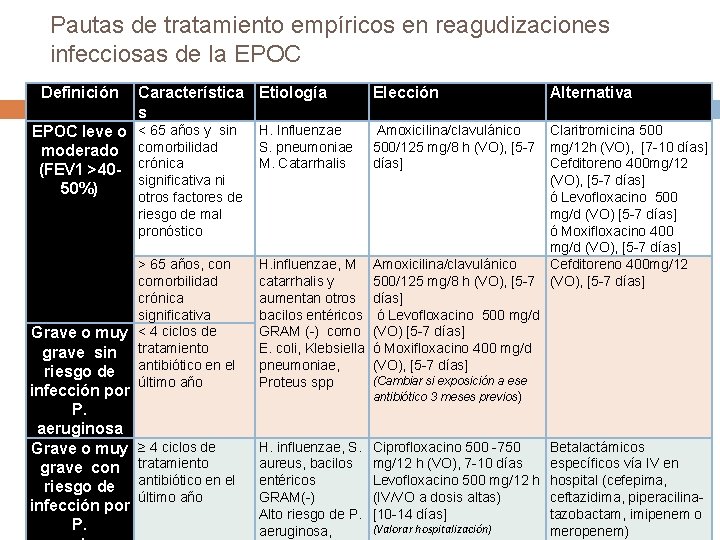
Pautas de tratamiento empíricos en reagudizaciones infecciosas de la EPOC Definición Característica Etiología s Elección Alternativa < 65 años y sin comorbilidad crónica significativa ni otros factores de riesgo de mal pronóstico H. Influenzae S. pneumoniae M. Catarrhalis Amoxicilina/clavulánico 500/125 mg/8 h (VO), [5 -7 días] > 65 años, con comorbilidad crónica significativa Grave o muy < 4 ciclos de grave sin tratamiento riesgo de antibiótico en el último año H. influenzae, M catarrhalis y aumentan otros bacilos entéricos GRAM (-) como E. coli, Klebsiella pneumoniae, Proteus spp Amoxicilina/clavulánico 500/125 mg/8 h (VO), [5 -7 días] ó Levofloxacino 500 mg/d (VO) [5 -7 días] ó Moxifloxacino 400 mg/d (VO), [5 -7 días] Claritromicina 500 mg/12 h (VO), [7 -10 días] Cefditoreno 400 mg/12 (VO), [5 -7 días] ó Levofloxacino 500 mg/d (VO) [5 -7 días] ó Moxifloxacino 400 mg/d (VO), [5 -7 días] Cefditoreno 400 mg/12 (VO), [5 -7 días] ≥ 4 ciclos de tratamiento antibiótico en el último año H. influenzae, S. aureus, bacilos entéricos GRAM(-) Alto riesgo de P. aeruginosa, Ciprofloxacino 500 -750 mg/12 h (VO), 7 -10 días Levofloxacino 500 mg/12 h (IV/VO a dosis altas) [10 -14 días] EPOC leve o moderado (FEV 1 >4050%) infección por P. aeruginosa Grave o muy grave con riesgo de infección por P. (Cambiar si exposición a ese antibiótico 3 meses previos) (Valorar hospitalización) Betalactámicos específicos vía IV en hospital (cefepima, ceftazidima, piperacilinatazobactam, imipenem o meropenem)

Tratamiento de la reagudización de EPOC que precisa hospitalización Definición EPOC leve o moderado (FEV 1 >50%) Grave o muy grave sin riesgo de infección por P. aeruginosa Grave o muy grave con riesgo de infección por P. aeruginosa Características Elección > 65 años, con Tratamiento parenteral comorbilidad o • Amoxicilina-ácido clavulánico (1 -2 g/6 -8 h) ó factores de riesgo • Cefotaxima (1 -2 g/8 h) o ceftriaxona (1 g/12 de mala evolución 24 h) ó ≤ 4 ciclos de • Levofloxacino (500 mg/12 h), tratamiento antibiótico en el Tratamiento Oral (si tolera) • Levofloxacino (500 mg/24 h) ó Moxifloxacino último año 400 mg/24 h > 4 ciclos de tratamiento antibiótico en el último año Ciprofloxacino 500/12 (VO) Vía parenteral: • Betalactámico activo frente a P. aeruginosa (cefepima, ceftacidima, piperacilina-tazobactam, imipenem o meropenem) +/ • Aminoglucósido (tobramicina o amikacina), asociado 3 -5 días • Duración 10 -14 días

Factores que predicen fallo precoz del tratamiento hospitalario AEPOC Aumentan riesgo • PCR al ingreso: ≥ 1 mg / dl (OR: 1, 07; IC 95%: 1, 011, 13) • Uso de penicilinas o cefalosporinas sl inicio del ingreso (OR: 5, 63; IC 95%: 1, 26 -25, 07) • Mala funciòn pulmonar Reduce el riesgo • Presencia de tos al ingreso (OR: 0, 20; IC 95%: 0, 050, 75) Crisafulli E, et al. Predicting In-Hospital Treatment Failure (≤ 7 days) in Patients with COPD Exacerbation Using Antibiotics and Systemic Steroids. COPD. 2015 Oct 9: 1 -11

La puntuación PSI se puede usar para predecir la mortalidad hospitalaria en pacientes AECOPD hospitalizados PLo. S One. 2015 Jul 17; 10(7): e 0133160. doi: 10. 1371/journal. pone. 0133160. Factores de riesgo de mortalidad hospitalaria: • • Edad >60 -69 años Pa. O 2 <60 mm. Hg, p. H <7, 35, Pa. CO 2≥ 50 mm. Hg Residencia hogar de ancianos Insuficiencia cardíaca congestiva Enfermedad hepática Sodio <130 mmol / L, FEV 1 <80% Alteración del estado mental

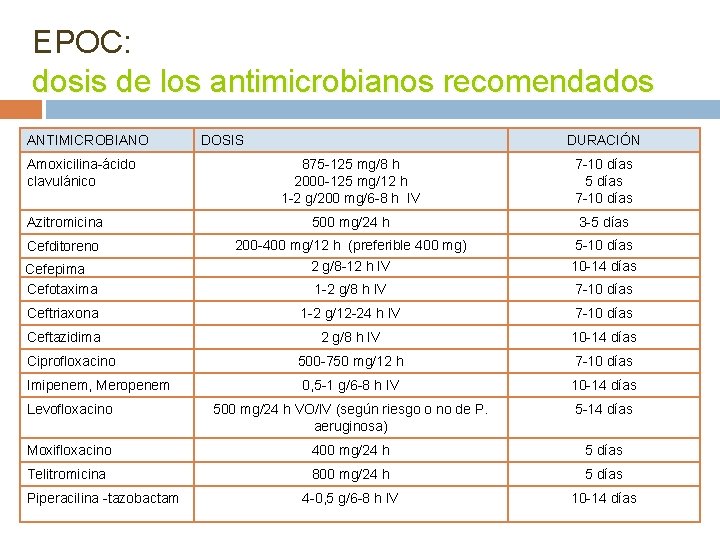
EPOC: dosis de los antimicrobianos recomendados ANTIMICROBIANO Amoxicilina-ácido clavulánico DOSIS DURACIÓN 875 -125 mg/8 h 2000 -125 mg/12 h 1 -2 g/200 mg/6 -8 h IV 7 -10 días 5 días 7 -10 días Azitromicina 500 mg/24 h 3 -5 días Cefditoreno 200 -400 mg/12 h (preferible 400 mg) 5 -10 días Cefepima Cefotaxima 2 g/8 -12 h IV 10 -14 días 1 -2 g/8 h IV 7 -10 días Ceftriaxona 1 -2 g/12 -24 h IV 7 -10 días Ceftazidima 2 g/8 h IV 10 -14 días 500 -750 mg/12 h 7 -10 días 0, 5 -1 g/6 -8 h IV 10 -14 días Levofloxacino 500 mg/24 h VO/IV (según riesgo o no de P. aeruginosa) 5 -14 días Moxifloxacino 400 mg/24 h 5 días Telitromicina 800 mg/24 h 5 días 4 -0, 5 g/6 -8 h IV 10 -14 días Ciprofloxacino Imipenem, Meropenem Piperacilina -tazobactam
