Reabilitao psicossocial nos CAPS Mrio Dinis Mateus Dep

Reabilitação psicossocial nos CAPS Mário Dinis Mateus Dep. de Psiquiatria – UNIFESP CAPS Prof. Luiz da R. Cerqueira

1. Reabilitação 2. Potencialidades nos CAPS 3. Obstáculos nos CAPS

Reabilitação psiquiátrica ou psicossocial ?

Modelos para a reabilitação do portador de transtorno mental grave 1. Baseado na saúde (medicina) ocidental contemporânea 2. Baseado na crítica ao “modelo biomédico” e na contracultura em geral 3. Baseado nos grupos de auto-ajuda (recovery model)

Reabilitação (ou Atenção, ou Clínica) Psicossocial n n n Recuperação de uma vida significativa Maior autonomia possível Estímulo da subjetividade Adaptação e aprendizagem de habilidades Atenção ao sofrimento e as diferentes necessidades do indivíduo Conscientização dos direitos e empowerment

Wulf Rossler “Psychiatric rehabilitation today: an overview” Duas estratégias fundamentais: n Centrada no indivíduo n Intervenções no ambiente Word Psychiatry. (2006) 5: 151 -155.

Wulf Rossler “Psychiatric rehabilitation today: an overview” Quatros aspirações fundamentais: n Ter sua própria moradia n Uma formação adequada e carreira no trabalho n Relações pessoais e sociais satisfatórias n Participação na comunidade com plenos direitos Word Psychiatry. (2006) 5: 151 -155.

Teorizações do modelo: Abílio da Costa. Rosa (2001): “modo psicossocial” Quatro parâmetros: 1. (. . . )“superação do modo de relação sujeitoobjeto característico do modelo médico e das disciplinas especializadas que ainda se pautam pelas ciências positivas” (. . . ) 2. No que diz respeito às formas de organização das relações intrainstitucionais preconiza-se a sua horizontalização (. . . )

Teorizações do modelo: Abílio da Costa. Rosa (2001): “modo psicossocial” 3. (. . . ) o Modo Psicossocial preconiza antes de tudo a integralidade das ações no território. (. . . ) A natureza da instituição como organização fica modificada e o local de execução de suas práticas desloca-se do antigo interior da instituição para tomar o próprio território como referência.

Teorizações do modelo: Abílio da Costa. Rosa (2001): “modo psicossocial” 4. (. . . ) preconiza a superação da ética da adaptação, que tem seu suporte nas ações de tratamento como reversibilidade dos problemas e na adequação do indivíduo ao meio e do ego à realidade. (. . . ) deixa firmada a meta da produção de subjetividade singularizada, tanto nas relações imediatas com o usuário propriamente dito, quanto nas relações com toda a população do território.

Os centros de atenção psicossocial 1987: CAPS Luiz R. Cerqueira (“Itapeva”) 2002: Portaria 336/GM normatiza os caps
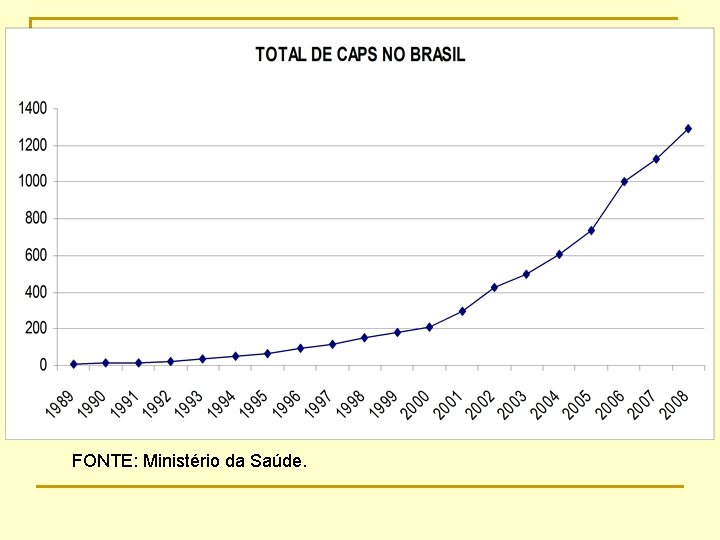
FONTE: Ministério da Saúde.

Potencialidades do modelo CAPS 1. Referência continuada 2. Ambiente terapêutico 3. Projeto terapêutico 4. Sinergismo da equipe interdisciplinar 5. Ações na comunidade 6. Flexibilidade do modelo: projetos especiais

1 - Referência continuada n n Contra o anonimato do sistema: para promover a adesão e a continuidade do cuidado Proteção do projeto terapêutico contratado, que muitas vezes gera resistências e sabotagens do paciente ou da instituição

Equipes de referência (Gastão Wagner Campos): n Gestão compartilhada do cuidado n Clínica ampliada n “Superando modelos de organização hierarquizados, fragmentados e autoritários” Equipes de referência e apoio especializado matricial. Um ensaio sobre a reorganização do trabalho em saúde. Ciência e Saúde Coletiva. 1999; 4(2): 393 -403.

Seguimento de caso EUA, 1977: Community Support Program insere no sistema de saúde mental o case management, que passa por várias propostas: n Modelo do “intermediário” (Broker model) n Modelo do seguimento de caso clínico n Tratamento comunitário assertivo Mueser, et al (1998). Models of Community care for Severe Mental Illness: A Review of Research on Case Management. Schizophrenia Bulletin. 24 (1): 37 -74.

2 - Projeto terapêutico 1. Levantamento das necessidades 2. Levantamento das potencialidades e projetos pessoais 3. Levantamento dos recursos necessários e possíveis 4. Contratação do projeto 5. Reavaliação periódica

Camberwell assessment of need n n n n n Acomodação Alimentação Cuidados com a casa Atividades diárias Cuidados pessoais Saúde física Sintomas psicóticos Informação sobre sua condição e tratamento Sofrimento psíquico Segurança em relação a si próprio e aos outros n n n n n Problemas com Álcool e drogas Companhia Relacionamento íntimo Expressão sexual Cuidados com crianças Educação básica Telefone Transporte Dinheiro Benefícios sociais

Intensidade no acompanhamento Perfis de uso, de acordo com as necessidades do paciente: (A) Não intensivo: consultas e/ou sessões psicoterápicas (B) Semi-intensivo: (A) + oficinas e outras atividades dirigidas (pode necessitar das refeições nos dias com mais de uma atividade) (C) Intensivo: (A) + (B) + ambiente terapêutico (grande benefício na convivência diária com técnicos e outros pacientes, ou com ambiente protegido)

3 - Ambiente terapêutico n Atividades e Ambiência n Acolhimento n “Regras da casa” e assembléia geral n Estímulo X Continência
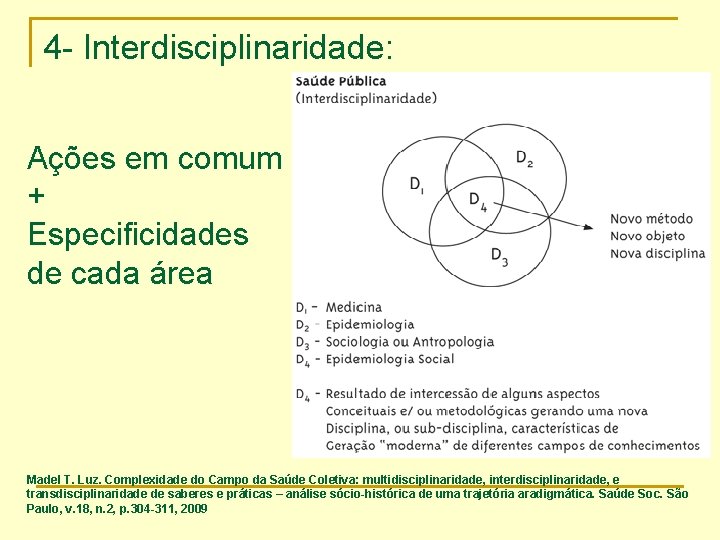
4 - Interdisciplinaridade: Ações em comum + Especificidades de cada área Madel T. Luz. Complexidade do Campo da Saúde Coletiva: multidisciplinaridade, interdisciplinaridade, e transdisciplinaridade de saberes e práticas – análise sócio-histórica de uma trajetória aradigmática. Saúde Soc. São Paulo, v. 18, n. 2, p. 304 -311, 2009

Gastão Wagner de Sousa Campos (2007): “Efeito torre de babel” Totalidade, integralidade, holismo, interdisciplinaridade ou transdisciplinaridade, todas são noções que pretendem representar o todo, indicam formas para absorver cada pedaço no todo. Em decorrência, e com grande freqüência, esquemas teóricos que as empregam tendem a desqualificar qualquer abordagem ou qualquer recorte que ouse falar de apenas um pedaço das coisas. Ciência & Saúde Coletiva, 12(3): 566 -585, 2007

5 - Ações na comunidade Parcerias com recursos de outros setores: n Desenvolvimento social n Educação n Esporte n Cultura

6 - Flexibilidade do modelo: projetos especiais no CAPS ITAPEVA Exemplo: n Programa para a Esquizofrenia Refratária (PROESQ) n Identificação dos casos n Consultas psiquiátricas n Supervisão das coletas de sangue pela enfermagem n Suporte continuado pela equipe n Psicoeducação com a família

Obstáculos a reabilitação no CAPS 1 - Premissas básicas como a existência da doença mental, benefício da medicação ou necessidade de medidas de proteção durante as crises são questionadas, ou pior, refutadas sem discussão pela equipe.

Obstáculos a reabilitação no CAPS 2 - Alguns usuários do CAPS ficam anos “convivendo dentro do CAPS”, se cronificando na instituição.

Obstáculos a reabilitação no CAPS 3 - Dentro da crítica à instituição hospitalar, o CAPS não pode oferecer um ambiente protegido e sim trabalhar no “território”: os usuários são dirigidos a atividades culturais, esportivas, de trabalho, etc fora do CAPS. Se esta pessoa não se adapta, a culpa é da família e comunidade que não lhe apoiam. . .

Obstáculos a reabilitação no CAPS 4 - Em nome de não “ir contra a equipe” e “impor um saber sobre os demais”, cada profissional diminui ao máximo as especificidades de sua especialidade, criando um “mínimo denominador comum” de cuidados com o paciente.

Obstáculos a reabilitação no CAPS 5 - Na ausência de diretrizes, a “equipe” se torna a instância de decisão das condutas, podendo gerar disputas e discussões intermináveis.

Obstáculos a reabilitação no CAPS 6 - Por vezes o psiquiatra se torna uma figura marginal e faz do CAPS um ambulatório: atende consultas marcadas, prescreve terapêuticas e pouco se relaciona com a equipe

O psiquiatra na equipe (. . . ) Existiam duas noções presentes no discurso de toda a equipe técnica e que estava relacionada a esta freqüente troca de médicos: 1) A possibilidade dos psiquiatras em serem substituídos - durante os períodos em que o CAPS ficava sem psiquiatras, eram feitos acordos junto à Secretaria Municipal para que outros médicos fornecessem receitas para os usuários do CAPS. Era freqüente também que as técnicas preenchessem receitas e enviassem para que o médico as assinasse e carimbasse. 2) O serviço prescindia do médico para ser gerido; ainda que fosse obrigatória a presença de psiquiatra para que um CAPS fosse credenciado. Conforme descrevia a coordenadora no período de estudo de campo: “ficamos um longo período sem psiquiatra e sentimos dificuldades em algumas coisas. Mas afinal foi bom porque sabemos agora que não precisamos deles”. (. . . ) Marcelo Kimati Dias, 2007

Medicina, jornal do CFM, outubro de 2010: “Saúde mental: diretor do CFM critica a política pública” (. . . )O tema foi abordado durante sessão plenária do CFM, em outubro. Fortes, também coordenador da câmara técnica de psiquiatria, enfatiza que a atividade na saúde mental deve ser coordenada por um profissional médico tanto nas instancias centrais como nas regionais e locais. (. . . ) “é preciso reagir. A medicina detém a autoridade para as prescrições e demais demandas e o médico precisa assumir seu papel legítimo dentro desta estrutura”, (. . . )

conclusão n As posições no debate sobre a reabilitação vão se clareando e polarizando em dois extremos. n Cabe a cada um tomar sua posição, que favorecerá ou não o diálogo com outros profissionais, mas principalmente com o portador e com a sociedade.
- Slides: 33