RCP BSICA INSTRUMENTALIZADA C S RAFALAFENA ENERO 2014

RCP BÁSICA INSTRUMENTALIZADA C. S. RAFALAFENA ENERO 2014 BELÉN GÓMEZ VIVES - R 4 MFYC TUTORA: BELÉN PERSIVA SAURA

ÍNDICE Introducción Epidemiología Cadena supervivencia RCP básica e instrumentalizada Algoritmo SVB DESA Ritmos en PCR Desfibrilación Ritmos desfibrilables Ritmos no desfibrilables Principales cambios en guías ANEXO: Algoritmo taquicardia y bradicardia

INTRODUCCIÓN CONCEPTOS: PCR: cese de forma brusca e inesperada de la circulación sanguínea y de la respiración espontánea RCP: conjunto de medidas a seguir de modo reglado y secuencial para sustituir y restablecer las funciones respiratoria, circulatoria y de prevención del daño cerebral hipóxico. • Básica: mantenimiento de la vía aérea permeable, respiración y circulación, sin equipo específico, solo nuestras manos y la boca (dispositivos de barrera para la vía aérea). • Instrumentalizada: con equipamiento elemental • Avanzada: con equipamiento y material especializado Básica e instrumentalizada se complementan con DESA

EPIDEMIOLOGÍA La PCR: una de las causas más frec. de muerte en Europa. Prevalencia: 700. 000 personas/año. Gran importancia de la prevención 60% en presencia de testigos rápida actuación mobimortalidad. (a los 5 min: supervivencia y >9 min: lesiones cerebrales) 75% hogar. La fibrilación ventricular: responsable inicial del 85% de los paros cardiacos extrahospitalarios.

CADENA DE SUPERVIVENCIA Acciones que unen a la víctima de una parada cardiaca súbita a la supervivencia
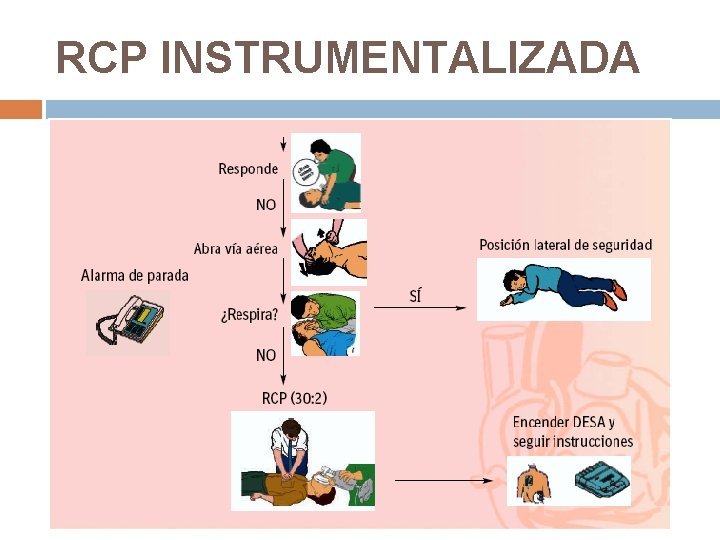
RCP INSTRUMENTALIZADA

1. APROXIMACIÓN A LA VÍCTIMA Garantizar seguridad propia y de la víctima
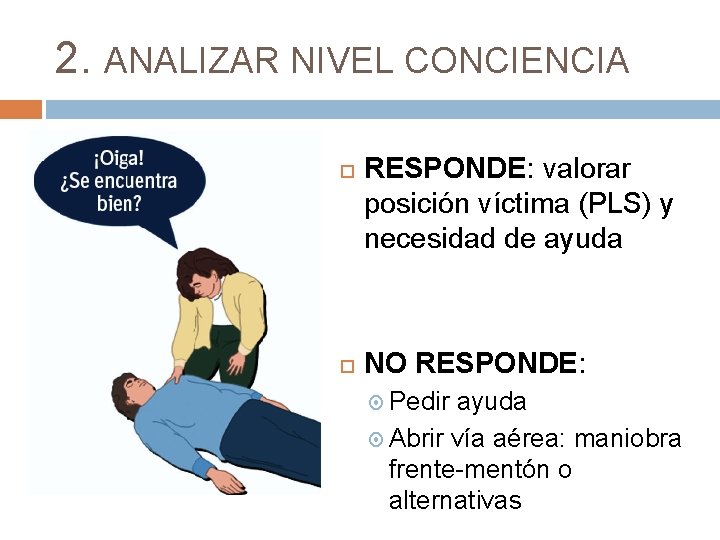
2. ANALIZAR NIVEL CONCIENCIA RESPONDE: valorar posición víctima (PLS) y necesidad de ayuda NO RESPONDE: Pedir ayuda Abrir vía aérea: maniobra frente-mentón o alternativas
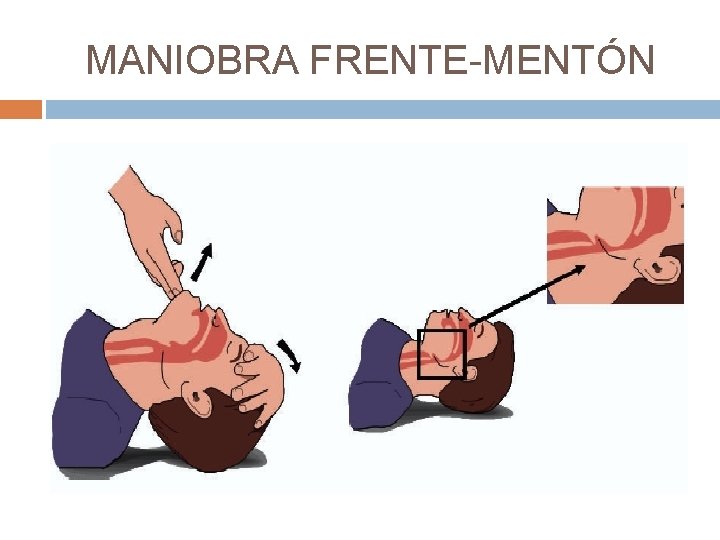
MANIOBRA FRENTE-MENTÓN
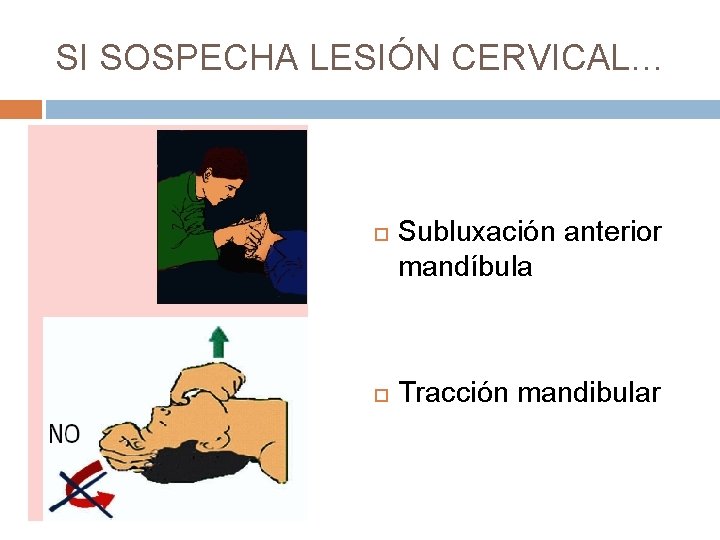
SI SOSPECHA LESIÓN CERVICAL… Subluxación anterior mandíbula Tracción mandibular
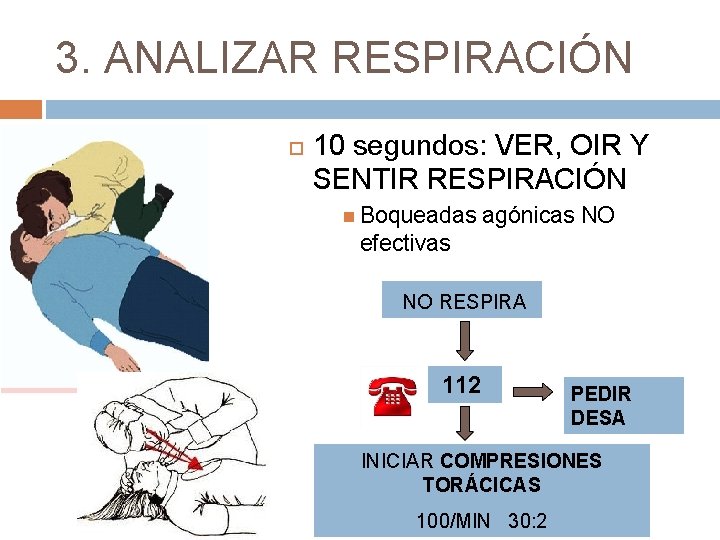
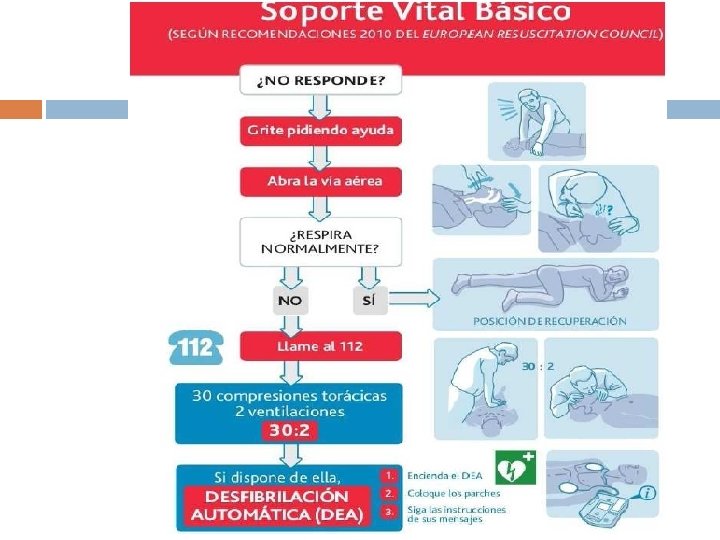
3. ANALIZAR RESPIRACIÓN 10 segundos: VER, OIR Y SENTIR RESPIRACIÓN Boqueadas agónicas NO efectivas NO RESPIRA 112 PEDIR DESA INICIAR COMPRESIONES TORÁCICAS 100/MIN 30: 2

4. PEDIR AYUDA 2 REANIMADORES: uno pide ayuda, otro inicia RCP 1 REANIMADOR: 1º pide ayuda y después inicia RCP excepto en: Niños Lactantes Ahogados o asfixiados 1º RCP durante un minuto y después pedir ayuda
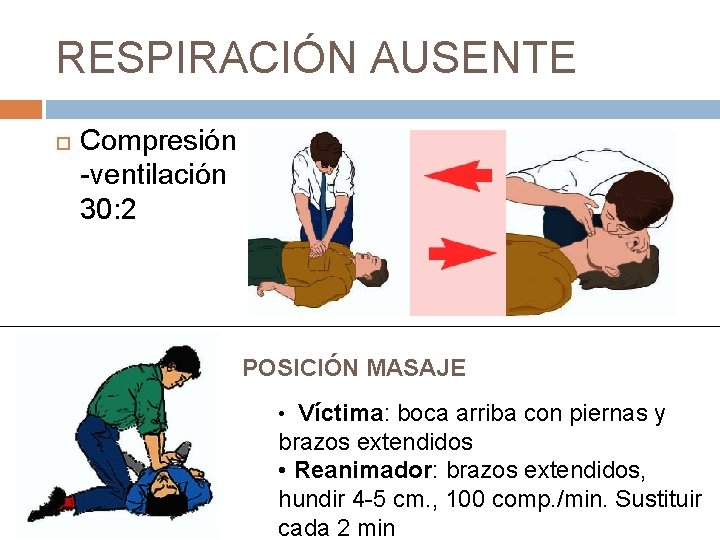
RESPIRACIÓN AUSENTE Compresión -ventilación 30: 2 POSICIÓN MASAJE • Víctima: boca arriba con piernas y brazos extendidos • Reanimador: brazos extendidos, hundir 4 -5 cm. , 100 comp. /min. Sustituir cada 2 min

5. MASAJE CARDIACO EXTERNO Talón de una mano en el centro del pecho (1/3 inferior del esternón). No en extremo de esternón, sobre abdomen, ni cartílagos condrocostales. Talón de la otra mano paralelamente, sobre la mano situada en el “centro del pecho”. Entrelazar dedos, sin que toquen el tórax.

6. VENTILACIONES CADA 30 COMPRESIONES, 2 VENTILACIONES SI NO CONSIGUE VENTILAR: No perder tiempo y efectuar compresiones torácicas. Al finalizar el bloque de las 30 compresiones, volver a intentar las 2 ventilaciones, comprobando antes: Si existe un cuerpo extraño accesible en la boca La apertura de vía aérea
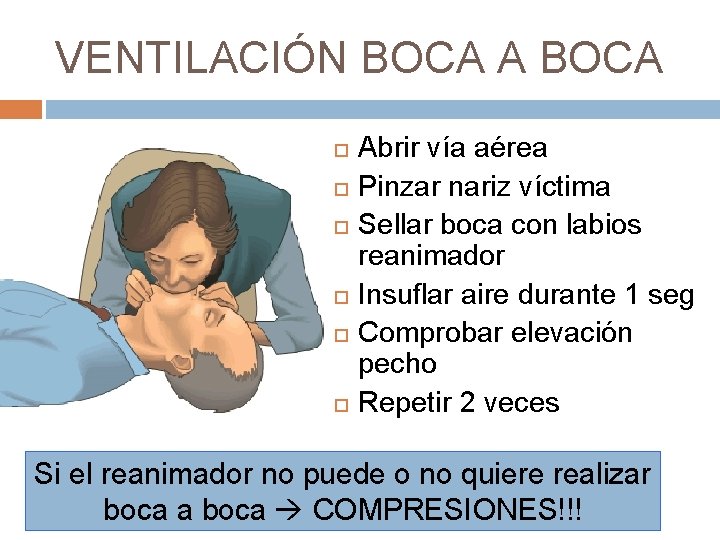
VENTILACIÓN BOCA A BOCA Abrir vía aérea Pinzar nariz víctima Sellar boca con labios reanimador Insuflar aire durante 1 seg Comprobar elevación pecho Repetir 2 veces Si el reanimador no puede o no quiere realizar boca a boca COMPRESIONES!!!
VENTILACIÓN CON AIRE ESPIRADO DISPOSITIVOS DE BARRERA: Dispositivos para la vía aérea Protectores faciales

CONTINUAR CON MASAJE HASTA… Que la víctima muestre signos de vida La llegada del equipo de parada (inicio SVA) Que el reanimador esté exhausto
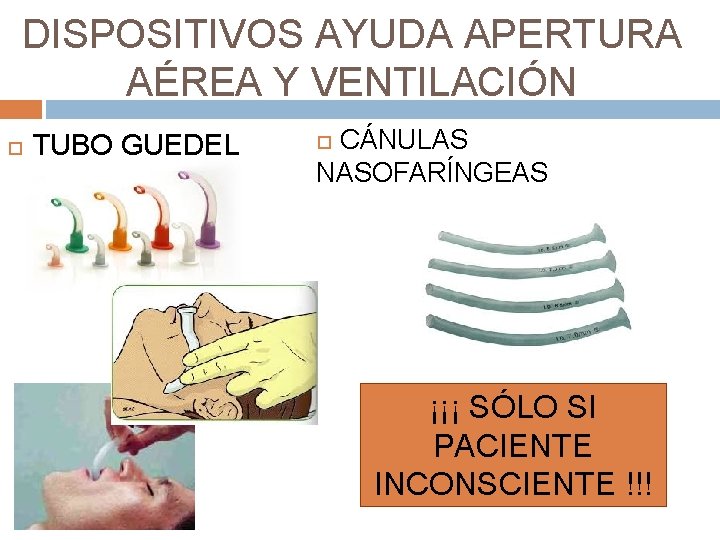
DISPOSITIVOS AYUDA APERTURA AÉREA Y VENTILACIÓN TUBO GUEDEL CÁNULAS NASOFARÍNGEAS ¡¡¡ SÓLO SI PACIENTE INCONSCIENTE !!!
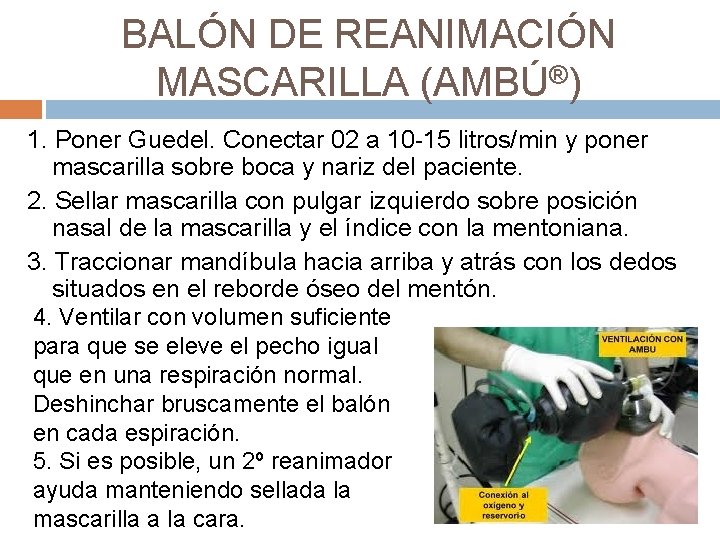
BALÓN DE REANIMACIÓN MASCARILLA (AMBÚ®) 1. Poner Guedel. Conectar 02 a 10 -15 litros/min y poner mascarilla sobre boca y nariz del paciente. 2. Sellar mascarilla con pulgar izquierdo sobre posición nasal de la mascarilla y el índice con la mentoniana. 3. Traccionar mandíbula hacia arriba y atrás con los dedos situados en el reborde óseo del mentón. 4. Ventilar con volumen suficiente para que se eleve el pecho igual que en una respiración normal. Deshinchar bruscamente el balón en cada espiración. 5. Si es posible, un 2º reanimador ayuda manteniendo sellada la mascarilla a la cara.
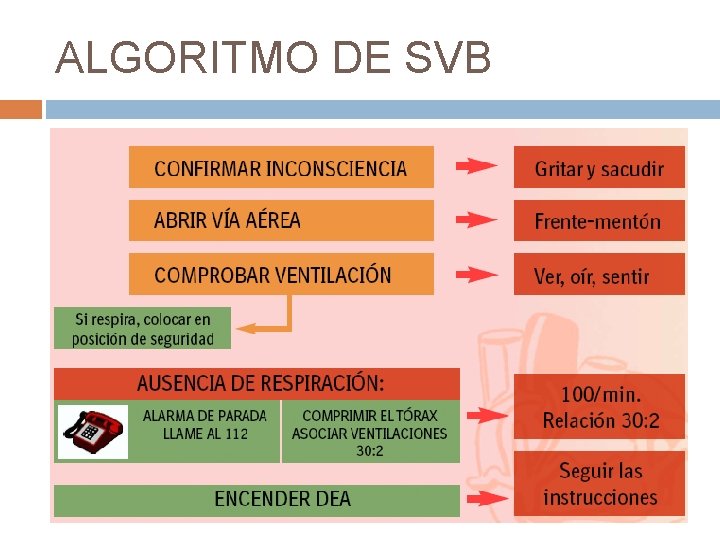
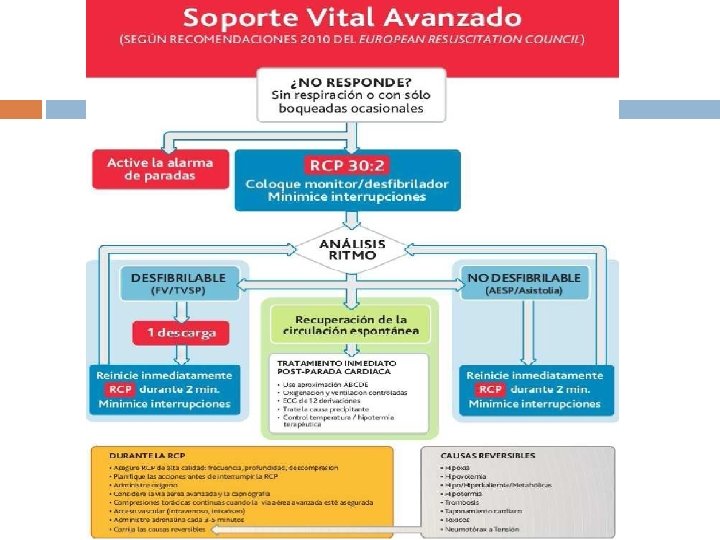
ALGORITMO DE SVB
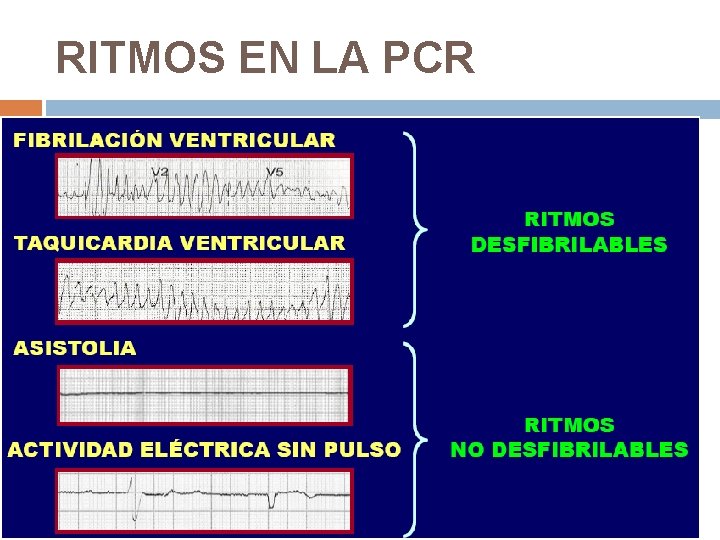
RITMOS EN LA PCR

FIBRILACIÓN VENTRICULAR Es el ritmo inicial más frecuente en la parada cardíaca del adulto (hasta un 90%). El corazón se contrae de una forma caótica e inefectiva, ocasionando una parada circulatoria que originará la muerte en pocos minutos.

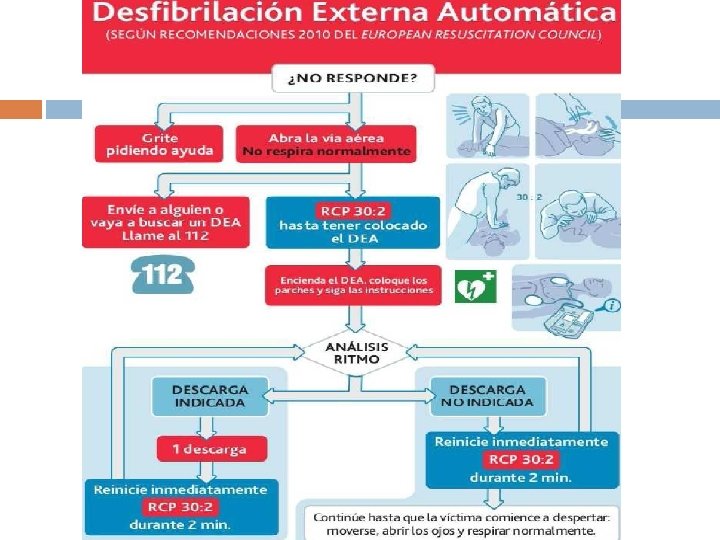
DESFIBRILACIÓN DESA EL ÚNICO TRATAMIENTO EFICAZ PARA REVERTIR UNA FV ES UNA DESFIBRILACIÓN PRECOZ. La FV evoluciona en muy pocos minutos a la asistolia. Revierte en un 90% si la desfibrilación se realiza en el 1º min. , ↓ eficacia en un 10% por cada min. de retraso en su ejecución; después de 12 min. la supervivencia ↓ 2%-5%. La desfibrilación se aplicará después de realizar el SVB. Aplicar DESA tras comprobar que la víctima “NO RESPONDE y NO RESPIRA”

Consideraciones generales Si parche de medicación, retirar. Si marcapasos o DAI colocar electrodo alejado más de 10 cm. Rasurar vello si dificulta la colocación de electrodos. Si el pecho estuviera húmedo secar Asegurarse que el paciente no está en contacto con ninguna estructura metálica.
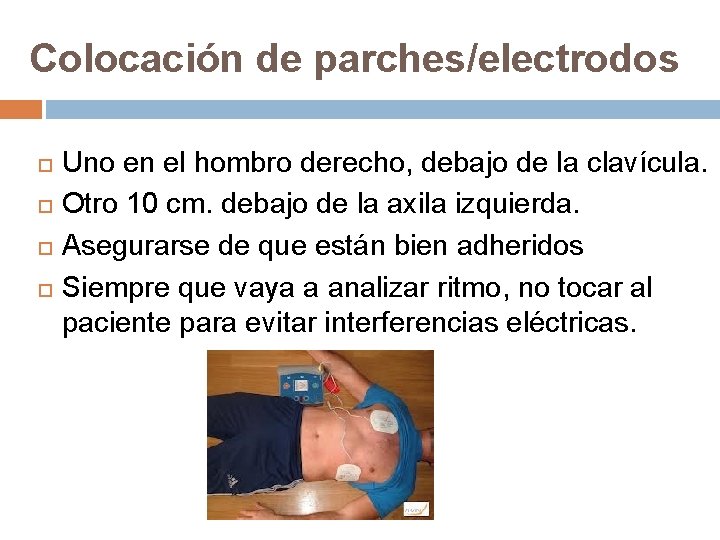
Colocación de parches/electrodos Uno en el hombro derecho, debajo de la clavícula. Otro 10 cm. debajo de la axila izquierda. Asegurarse de que están bien adheridos Siempre que vaya a analizar ritmo, no tocar al paciente para evitar interferencias eléctricas.

DESA Encender y seguir las instrucciones Conectar los cables al pecho del paciente. No tocar al paciente, mientras está analizando el ritmo. Si se detecta un ritmo que se debe desfibrilar, el aparato nos lo indica, se carga y, cuando está cargado, nos pide que demos un choque. • Asegurarnos de que nadie está en contacto con la víctima. • Avisar que va a realizar el choque. • Pulsar el botón de choque.

DESPUÉS DEL CHOQUE NO BUSCAR SIGNOS DE CIRCULACIÓN INICIAR COMPRESIONES Y VENTILACIONES (30: 2) DURANTE 2 MINUTOS DESA ANALIZA EL RITMO EL DESA AVISA QUE ESTÁ INDICADO DAR UN CHOQUE ELÉCTRICO: Apretar el botón de shock y repetir los pasos anteriores EL DESA INDICA QUE EL CHOQUE NO ESTÁ INDICADO: Iniciar inmediatamente compresiones y ventilaciones (30: 2). SI PIDE QUE BUSQUE LOS SIGNOS DE CIRCULACIÓN: Observar presencia de cualquier movimiento; deglución, tos o respiración. Buscar el pulso carotídeo (10 segundos)
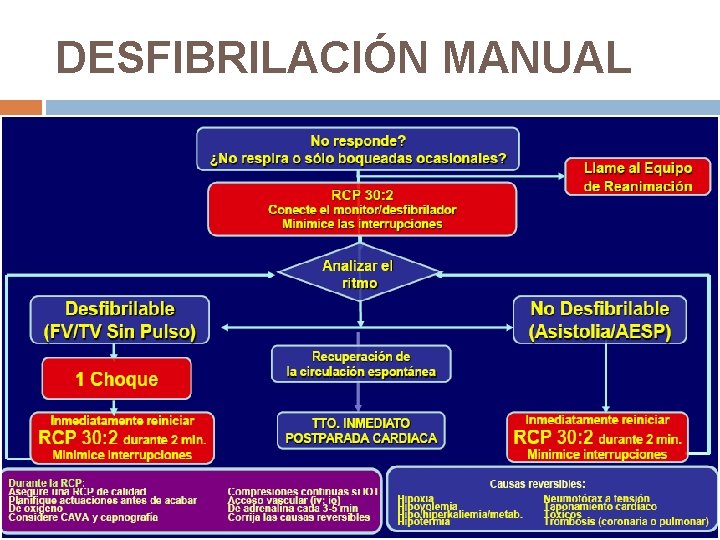
DESFIBRILACIÓN MANUAL

RITMOS DESFIBRILABLES 1º descarga: 360 J monofásica. 150 -200 J bifásica Reanudar Si persiste FV o TVSP: 2º descarga Reanudar RCP 2 min. y comprobar después pulso Si persiste: 3º descarga Reanudar compresiones torácicas +: 1 mg adrenalina ev 300 mg amiodarona Si persiste: cada 2 min. de RCP analizar ritmo +: Adrenalina 1 mg cada 3 -5 min (cada 2 ciclos)
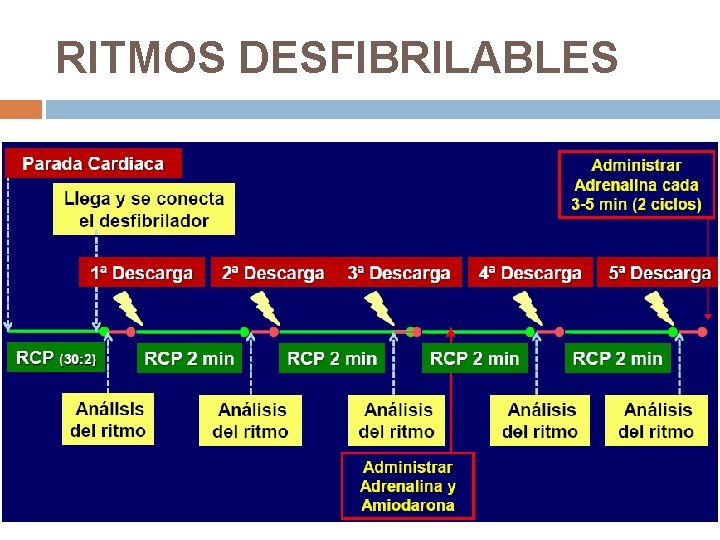
RITMOS DESFIBRILABLES
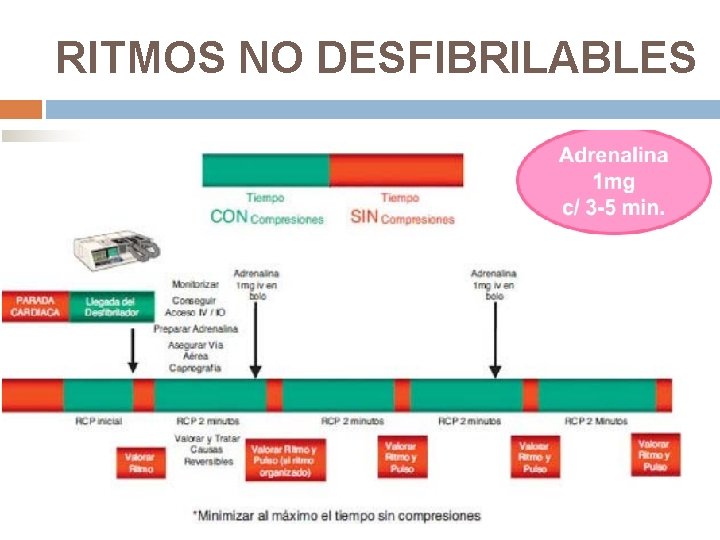
RITMOS NO DESFIBRILABLES
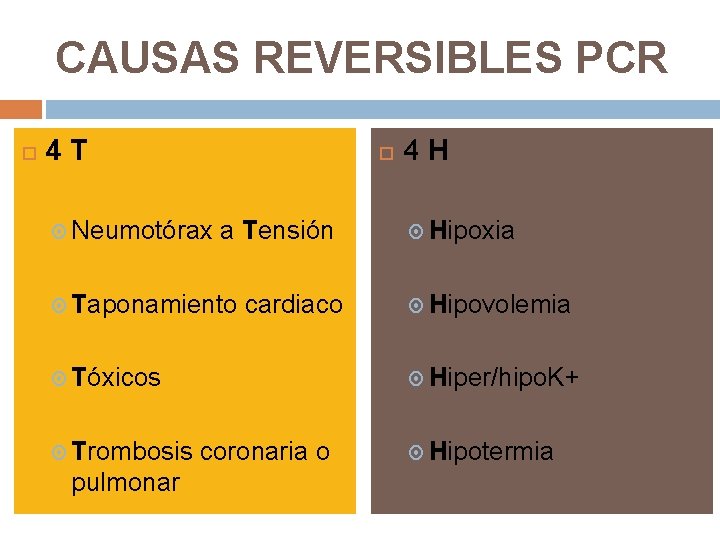
CAUSAS REVERSIBLES PCR 4 T Neumotórax a Tensión Taponamiento cardiaco Tóxicos Trombosis pulmonar 4 H Hipoxia Hipovolemia Hiper/hipo. K+ coronaria o Hipotermia

PRINCIPALES CAMBIOS EN SVB (CON GUÍAS DE 2005) Los teleoperadores de emergencias Importancia de boqueadas o “gasping” como signo de parada cardíaca. Aplicar compresiones torácicas de alta calidad: Profundidad de al menos 5 cm 100 compresiones/min Permitir el retroceso completo del tórax Reducir al máximo las interrupciones de las compresiones torácicas. Los reanimadores Entrenados: ventilaciones con relación 30: 2. No entrenados: RCP sólo compresiones torácicas guiada por teléfono. Uso de dispositivos con mensajes interactivos durante la RCP
CAMBIOS EN TERAPIAS ELÉCTRICAS Realización temprana de compresiones torácicas sin interrupciones. Minimizar duración de pausas antes y después de las descargas (no más de 5 seg sin compresiones): continuar compresiones durante la carga del desfibrilador. Se estimula un mayor desarrollo de los programas de DEA

ALGORITMOS TAQUICARDIA Y BRADICARDIA
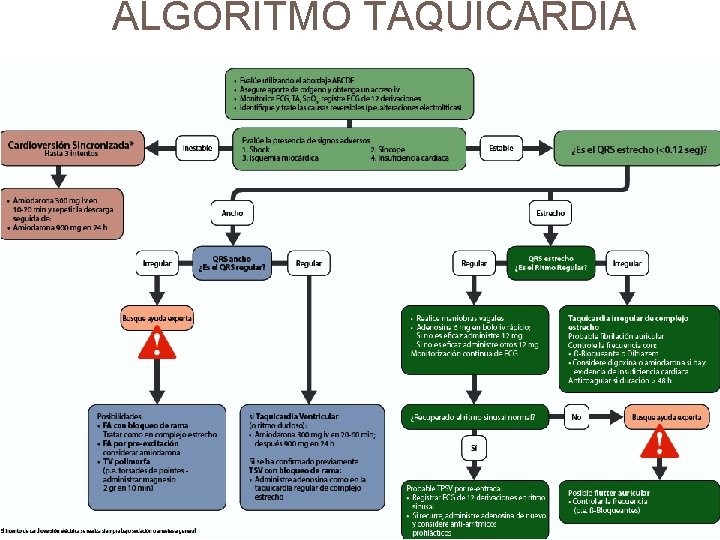
ALGORITMO TAQUICARDIA
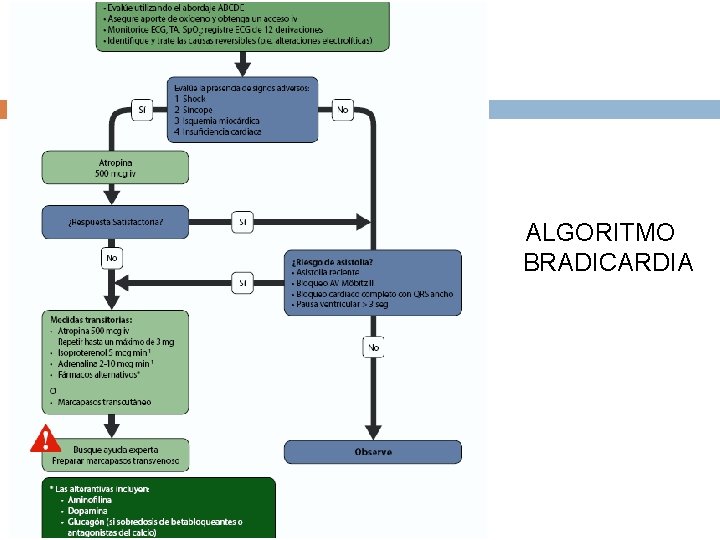
ALGORITMO BRADICARDIA

BIBLIOGRAFÍA GUÍAS 2010 PARA LA RESUCITACIÓN DEL EUROPEAN RESUSCITATION COUNCIL (ERC) Plan Nacional de RCP Soporte vital avanzado: algoritmos taquicardia y bradicardia de la ERC (2010) CURSO DE SVA SEMFYC

¡¡GRACIAS!!
- Slides: 43