Ranimation cardiorespiratoire New Guidelines for resuscitation CPR published

Réanimation cardio-respiratoire New Guidelines for resuscitation (CPR) published by the European Rescuscitation Council. 28 novembre 2005 L. Lacroix, 20. 10. 2009 1

Plan de la présentation 1. Introduction 2. Epidémiologie des arrêts cardiorespiratoires 3. Pronostics 4. Caractéristiques anatomophysiologiques 5. PALS 6. Médicaments et défibrillation 2

1. Introduction 3
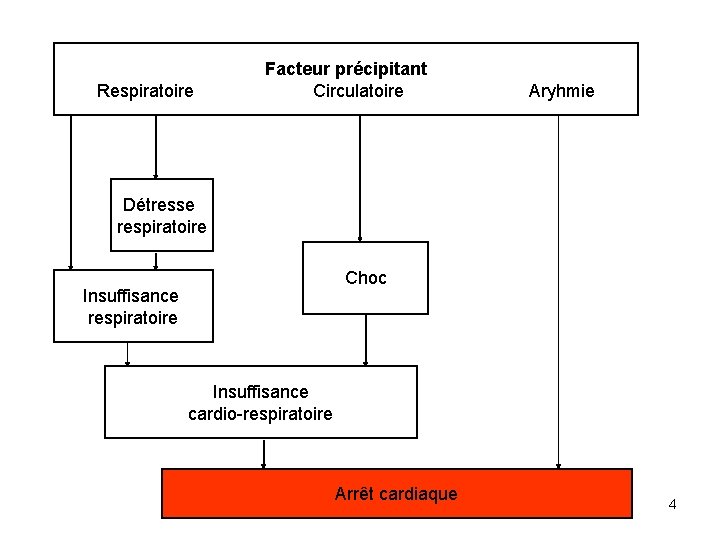
Respiratoire Facteur précipitant Circulatoire Aryhmie Détresse respiratoire Choc Insuffisance respiratoire Insuffisance cardio-respiratoire Arrêt cardiaque 4

Les 4 étapes de l’assessment • General assessment (inspection seule, qq sec): – apparence générale – mécanique respiratoire – circulation • Primary assessment: ABCDE (signes vitaux- Sa. O 2) • Secondary assessment: anamnèse ciblée, SAMPLE • Tertiary assessment: examens paracliniques 5

Catégorisation Type Sévérité Respiratoire -obstruction VAS -obstruction VAI -atteinte parenchymateuse -contrôle respiratoire -détresse respiratoire (SDR) -insuffisance respiratoire Circulatoire -choc hypovolémique -choc compensé -choc décompensé -choc distributif -choc cardiogène -choc obstructif 6

2. Epidémiologie des arrêts cardiorespiratoires (ACR) de l’enfant 7

Données démographiques • Incidence: – Extra-hosp: • 8 -20 enfants / 100’ 000 / an (USA) 10% survie x 100 – Intra-hosp • 2 -6% (PICU) 25 % survie • Age: 85% des enfants présentant un ACR ont moins de 4 ans: – Nouveau-né – 28 jours - 1 an – 1 an - 4 ans 10% 45% 30% • Sexe: 58% sont des garçons 8 Young et al. , Pediatrics 2004
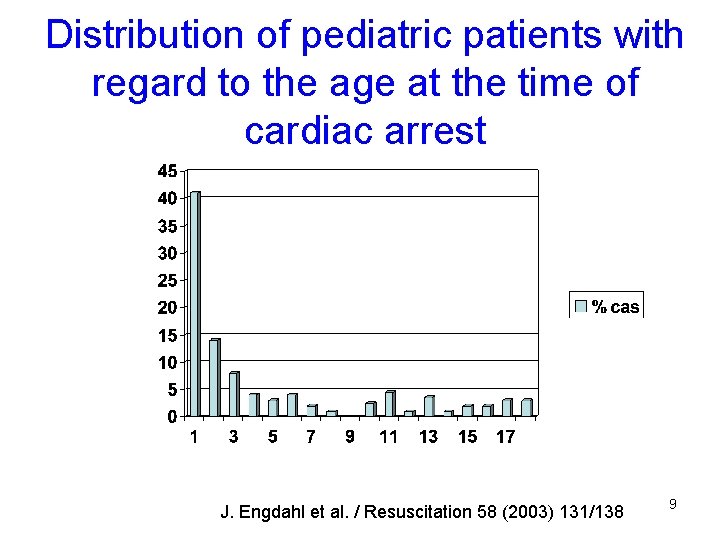
Distribution of pediatric patients with regard to the age at the time of cardiac arrest J. Engdahl et al. / Resuscitation 58 (2003) 131/138 9

Etiologies Rétrospective sur 1 an des ACR extrahospitaliers – Causes respiratoires : 38 % – – 24 % 19 % 10 % 2 % Causes médicales non-respiratoires : Accidents voie publique : Traumatismes pénétrants : Arrêts cardiaques : Babl, 2001, Boston 10

3. Pronostics 11

Survie • Taux de survie globale: 4 -8. 5% • Lieu de l’ACR= déterminant important de la survie • ACR en présence d’un témoin = meilleur taux de survie (16%) 12
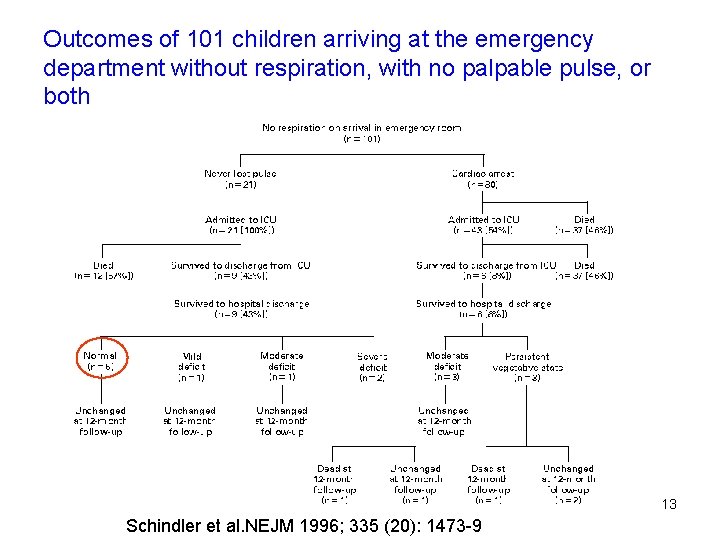
Outcomes of 101 children arriving at the emergency department without respiration, with no palpable pulse, or both 13 Schindler et al. NEJM 1996; 335 (20): 1473 -9
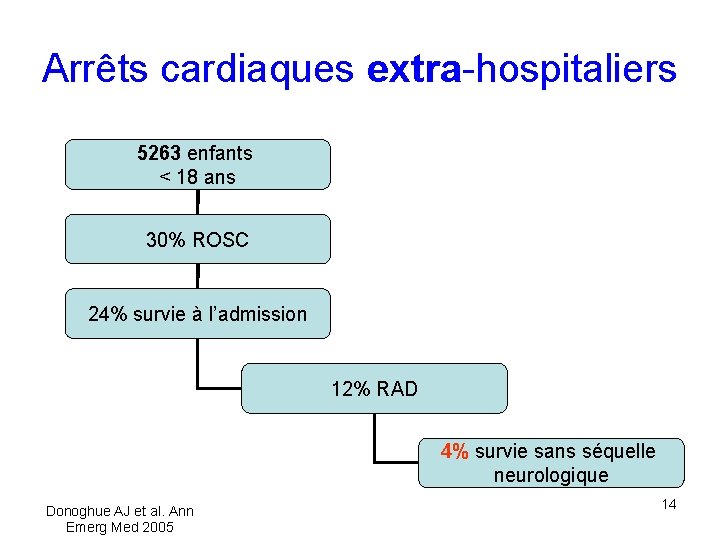
Arrêts cardiaques extra-hospitaliers 5263 enfants < 18 ans 30% ROSC 24% survie à l’admission 12% RAD 4% survie sans séquelle neurologique Donoghue AJ et al. Ann Emerg Med 2005 14
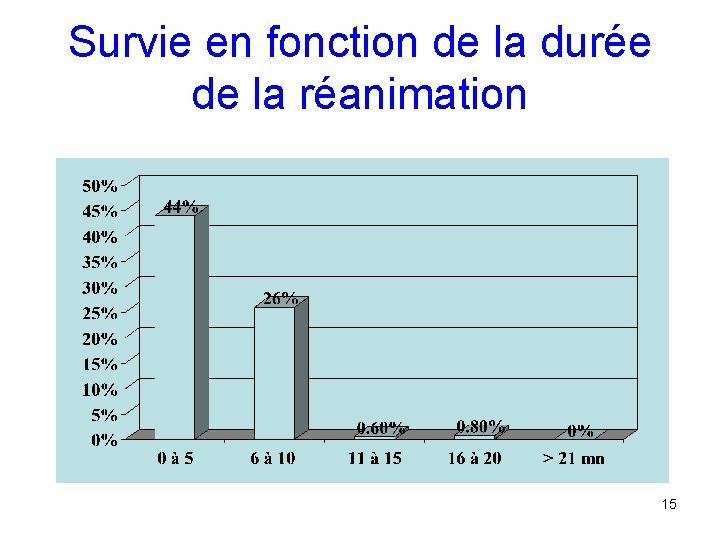
Survie en fonction de la durée de la réanimation 15

4. Caractéristiques anatomo-physiologiques de l’enfant de moins de 2 ans 16
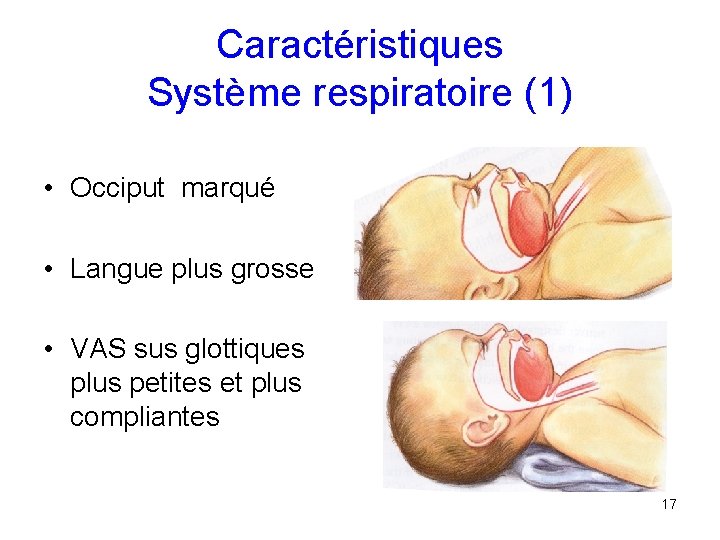
Caractéristiques Système respiratoire (1) • Occiput marqué • Langue plus grosse • VAS sus glottiques plus petites et plus compliantes 17

Caractéristiques Système respiratoire (2) • Côtes et sternum plus compliants • Dépendance vis-à-vis du diaphragme (CAVE distension gastrique, abdomen aigu) • Réserve O 2 diminuée 18

Caractéristiques Système respiratoire (3) • Résistance des voies aériennes Normal enfant adulte Oedème Résistance R ≈ 1/rayon⁴ Surface ↑ 16 x ↓ 75% ↑ 3 x ↓ 44% 19

Caractéristiques Système respiratoire (4) Fréquence respiratoire normale: – – – Nouveau-né <1 an Préscolaire 4 -5 ans Scolaire 6 -12 ans adolescent 40 - 60 30 - 60 22 - 34 18 - 30 12 - 16 /min ☝FR > 60/min= pathologique à n’importe quel âge 20

Caractéristiques Système respiratoire (5) • Ventilation minute= FR x volume courant • Hypoventilation peut résulter de – FR basse – Petits volumes courants (respiration superficielle, résistance accrue des voies aériennes, poumons peu compliants) 21
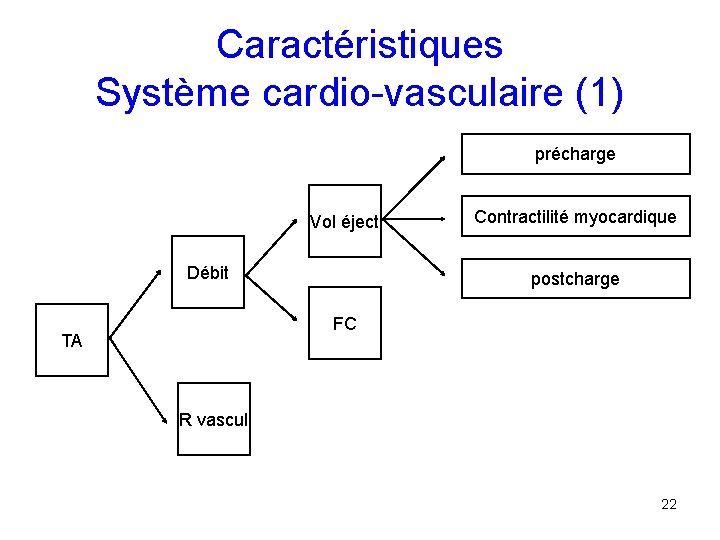
Caractéristiques Système cardio-vasculaire (1) précharge Vol éject Débit Contractilité myocardique postcharge FC TA R vascul 22
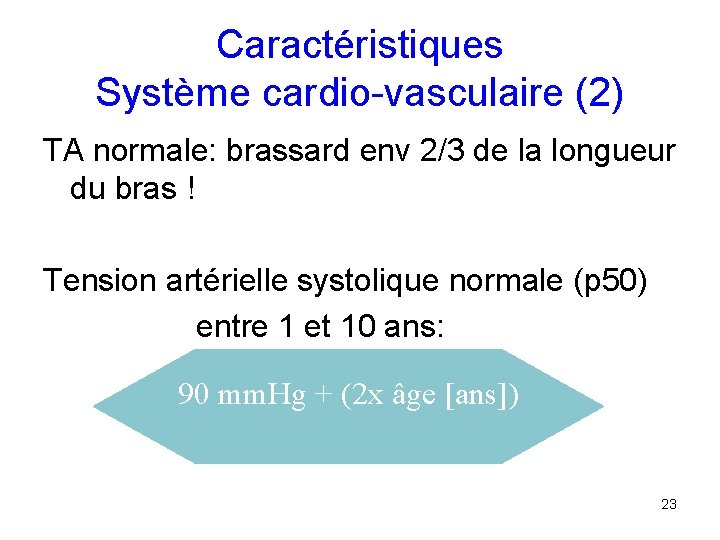
Caractéristiques Système cardio-vasculaire (2) TA normale: brassard env 2/3 de la longueur du bras ! Tension artérielle systolique normale (p 50) entre 1 et 10 ans: 90 mm. Hg + (2 x âge [ans]) 23

Caractéristiques Système cardio-vasculaire (3) • Fluctuation physiologique de la FC avec le rythme respiratoire = arythmie sinusale – Accélération à l’inspirium – Ralentissement à l’expirium 24
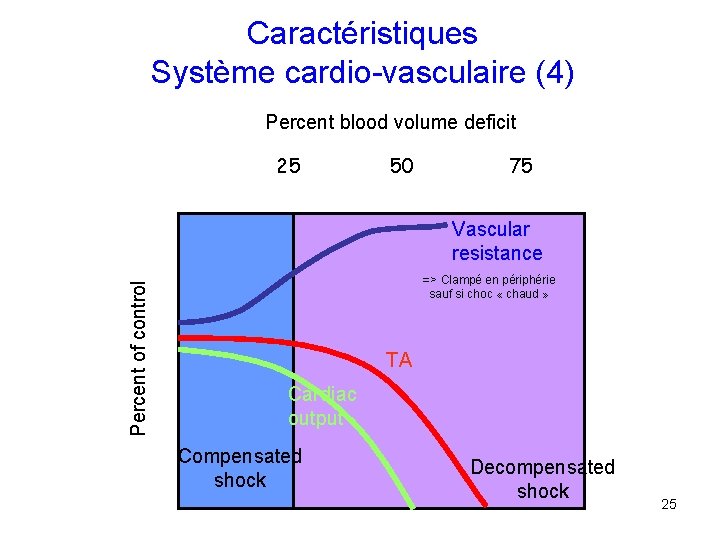
Caractéristiques Système cardio-vasculaire (4) Percent blood volume deficit 25 50 75 Percent of control Vascular resistance => Clampé en périphérie sauf si choc « chaud » TA Cardiac output Compensated shock Decompensated shock 25

5. PALS 26

Appel des secours (sauveteur isolé) • Enfants PHONE FAST RCP pendant 1 min puis appeler des secours • Adolescents (pubères) PHONE FIRST Appeler d’abord les secours et le AED… 27

Séquence • General Assessment • Primary survey: – ABCDE • Secondary assessment – SAMPLE • • Signs and symptoms Allergies Medications Past medical history (y compris status vaccinal) Last meal Exposure Tertiary assessment – – – Gazométrie Hémoglobine Sa. O 2 CO 2 expiré RX Thorax Peak Flow 28

Primary Survey • Evaluer la situation cardiorespiratoire en maximum 10 secondes… • • • A : AIRWAY (+ C-spine protection) B : BREATHING C : CIRCULATION D : DISABILITY E : EXPOSURE 29

A Airway 30

A Evaluation 31

Perméabilité des voies aériennes • • Réponse verbale de l’enfant ! Ecouter Sentir flux d’air Positionnement optimal – Head tilt chin – Jaw thrust • Bruits respiratoires anormaux – Corps étranger – Sécrétions – Vomitus 32
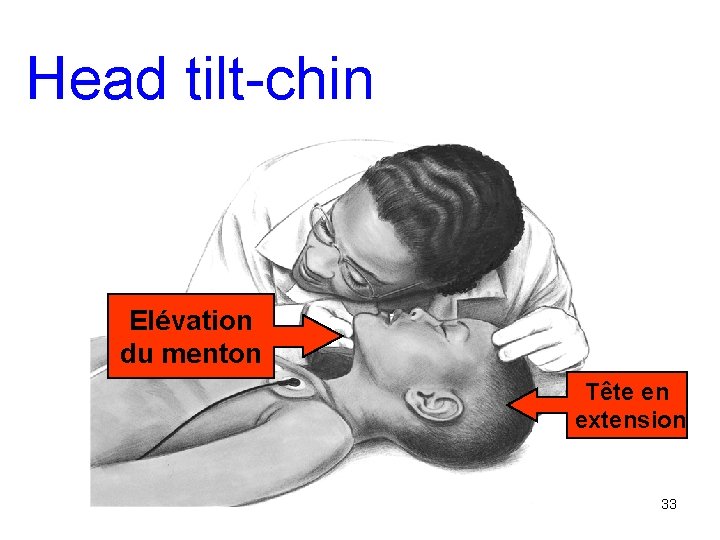
Head tilt-chin Elévation du menton Tête en extension 33
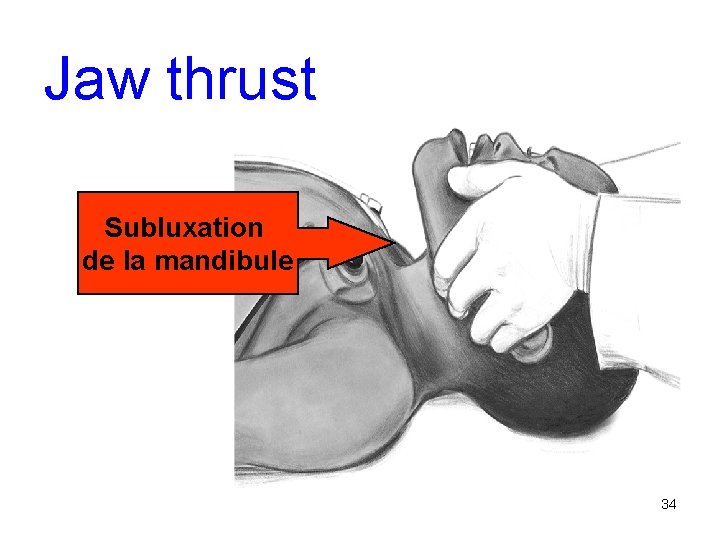
Jaw thrust Subluxation de la mandibule 34

A Action 35

Actions • Aspiration • Extraction de corps étranger – < 1 an: tapes dorsales-compressions thoraciques – > 1 an: compressions abdominales • Maintien de la perméabilité des voies aériennes – Canule de Guedel – Cricothyroïdotomie – Intubation 36

Manœuvres d’extraction d’un corps étranger 37

Manœuvres d’extraction d’un corps étranger Si l’enfant est inconscient: • 1 - Ouvrir la bouche et cher le CE • 2 - 5 « rescue breaths » • 3 - 5 tapes dorsales - 5 compressions thoraciques ou 5 x manœuvre de Heimlich • 4 - réouvrir a bouche et cher CE 38

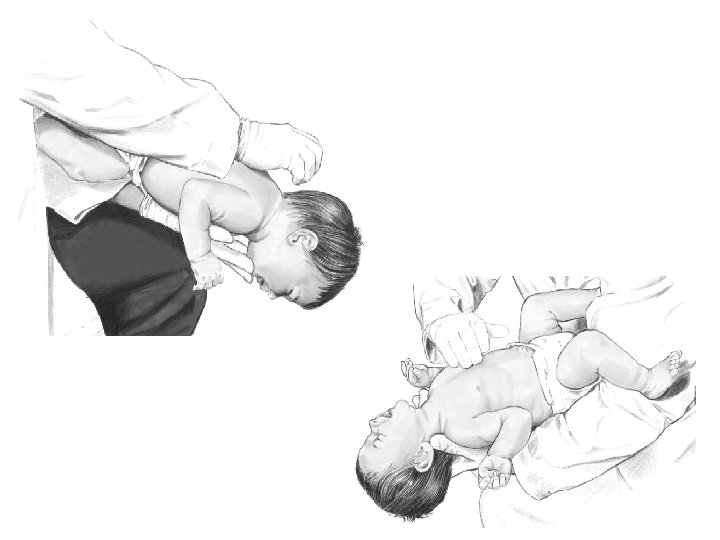
Manœuvres d’extraction d’un corps étranger • < 1 an: enchaînement : – 5 tapes sur le dos – Retourner l’enfant – 5 compressions thoraciques (1 / s) 39
40

Manœuvres d’extraction d’un corps étranger • > 1 an: - Compressions abdominales - Manoeuvre de Heimlich 41

Canule de Guedel 42

B Breathing 43

B Evaluation 44
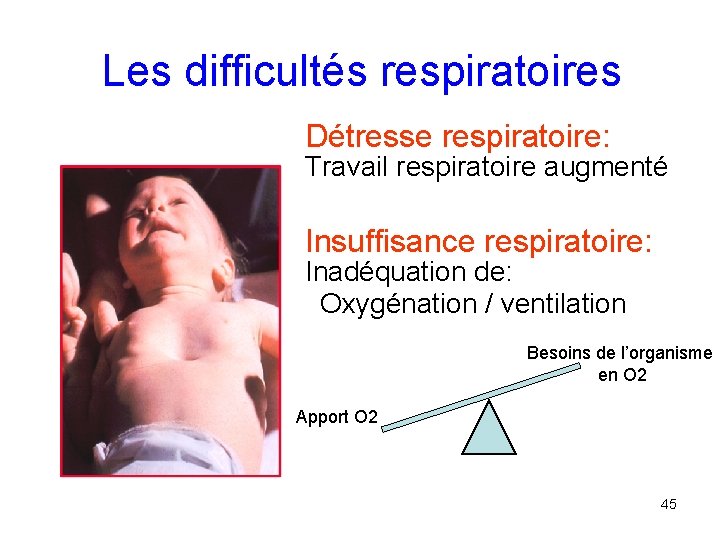
Les difficultés respiratoires Détresse respiratoire: Travail respiratoire augmenté Insuffisance respiratoire: Inadéquation de: Oxygénation / ventilation Besoins de l’organisme en O 2 Apport O 2 45

Evaluation de la détresse respiratoire • • • Fréquence respiratoire Mécanique respiratoire (tirage) Volume courant Bruits respiratoires Etat cutané: moiteur, pâleur, cyanose 46
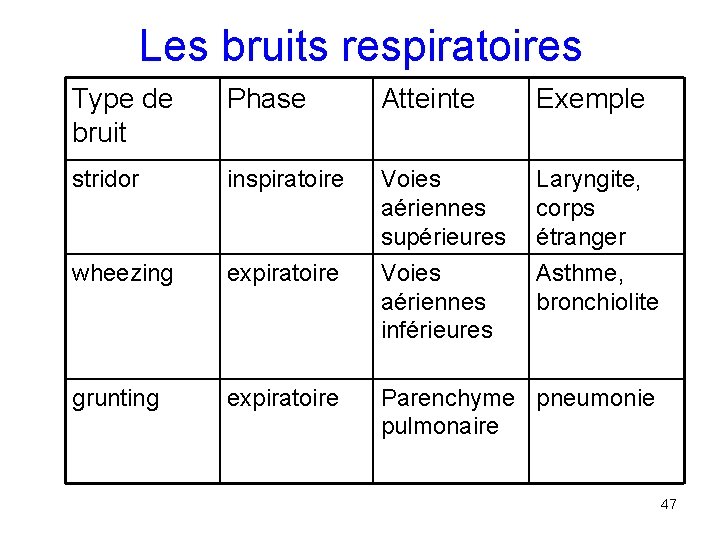
Les bruits respiratoires Type de bruit Phase Atteinte Exemple stridor inspiratoire Voies aériennes supérieures Laryngite, corps étranger wheezing expiratoire Voies aériennes inférieures Asthme, bronchiolite grunting expiratoire Parenchyme pneumonie pulmonaire 47

Evaluation Ø Observer (mouvements thoraciques) Ø Sentir Ø Ecouter 48

B Action 49
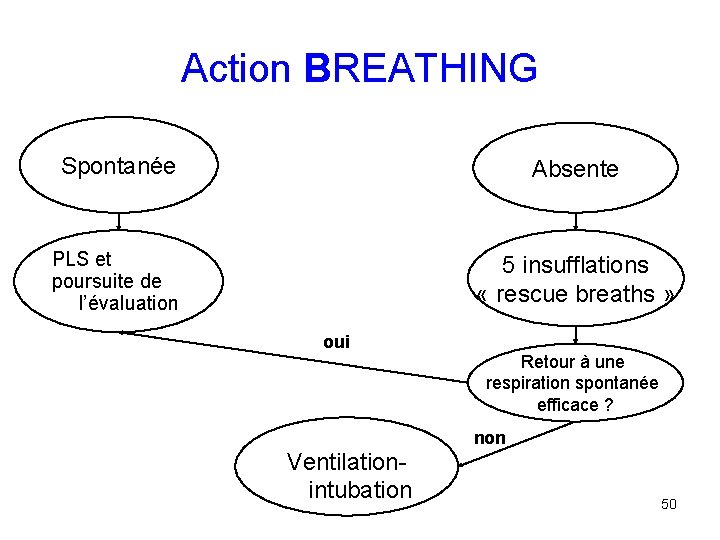
Action BREATHING Spontanée Absente PLS et poursuite de l’évaluation 5 insufflations « rescue breaths » oui Ventilationintubation Retour à une respiration spontanée efficace ? non 50

Position latérale de sécurité • CAVE TRAUMA • Protection contre la broncho-aspiration • Maintien de la liberté des VAS 51
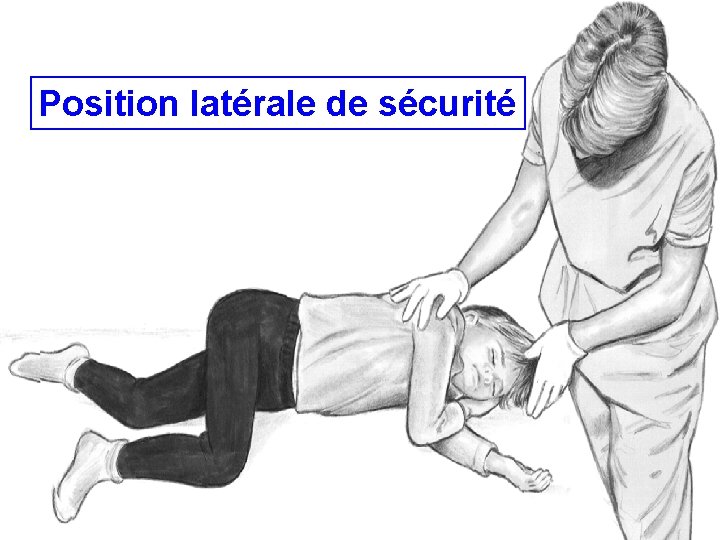
Position latérale de sécurité 52

En l’absence de respiration spontanée • 5 insufflations efficaces • Insufflations lentes (2 à 5 secondes) • Enfants < 1 an : Bouche à bouche et nez • Enfants > 1 an : Bouche à bouche Ou: ventilation au masque 100% FIO 2 53
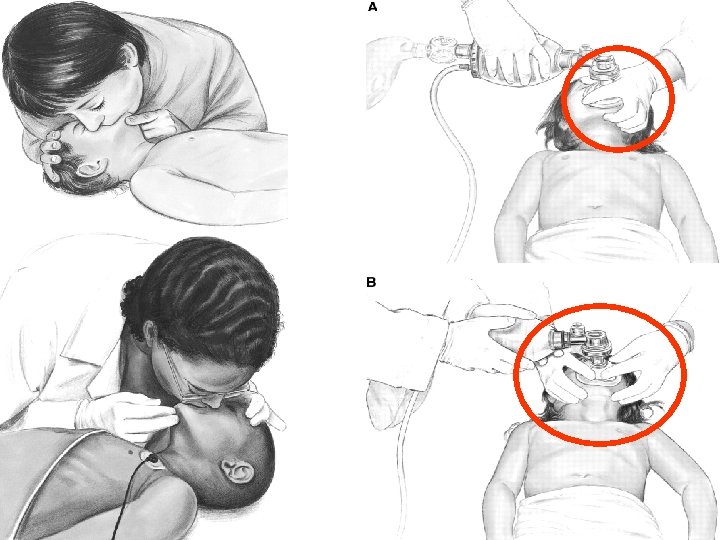
54

BREATHING • Evaluer l’efficacité de la ventilation – voir le haut du thorax se soulever – pas de distension gastrique (penser à la SNG) – expiration passive libre • Volume optimal de chaque insufflation = volume suffisant pour créer une élévation du haut du thorax. – Bébé –petit enfant: – Adulte: 10 ml/kg 6 -7 ml/kg 55
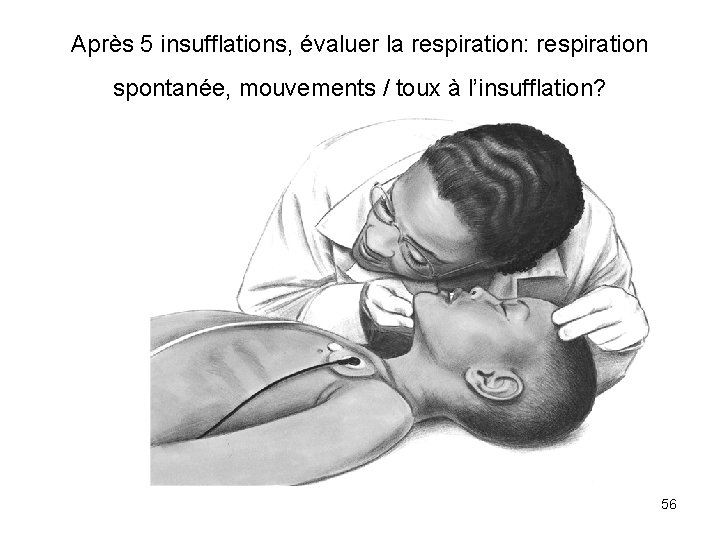
Après 5 insufflations, évaluer la respiration: respiration spontanée, mouvements / toux à l’insufflation? 56

BREATHING • Fréquence ventilatoire: N-né : 1 mois : 1 an : 40 / min 30 / min 20 / min 57

BREATHING • Ballons à réservoir d’O 2 (Jackson-Rees, Ambu): – Adultes : – Bébés : min. 10 -15 l/min d’O 2 min. 4 - 5 l/min d’O 2 • Fi. O 2 expiré du sauveteur = 16 -17% • Fi. CO 2 expiré du sauveteur =… 58
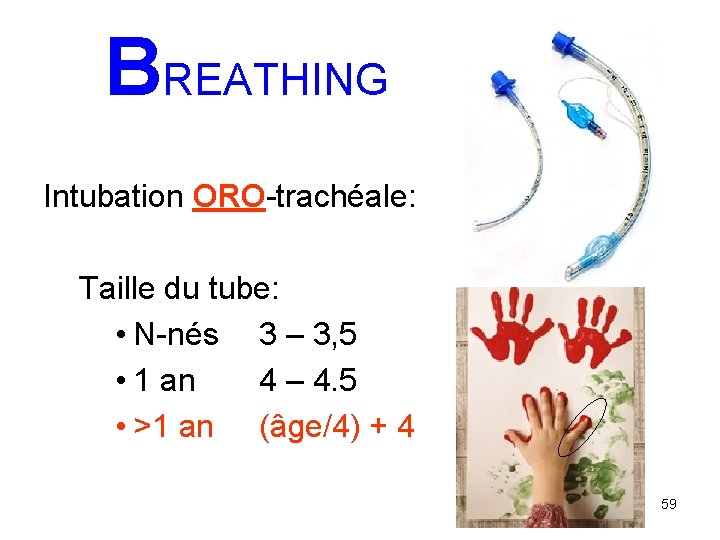
BREATHING Intubation ORO-trachéale: Taille du tube: • N-nés 3 – 3, 5 • 1 an 4 – 4. 5 • >1 an (âge/4) + 4 59

60

Intubation (RSI) • Confirmation d’un placement adéquat par: – Auscultation – Entrée d’air symétrique à l’inspection – Vapeur à l’extrémité buccale du tube endotrachéal en expirium – CO 2 expiré Normal capnogram. (A), Carbon dioxide cleared from the anatomic dead space; (B), dead space and alveolar carbon dioxide; (C), alveolar plateau; (D), end-tidal carbon dioxide tension (PETCO 2). 61

Management après intubation (RSI) • • Fixation du tube Ventilation adéquate RX Thorax (position du tube) Poursuite analgésie, sédation et paralysie 62

BREATHING Après intubation oro-trachéale: – Oxygénation / Fi. O 2: • Initiale : 100 % • Puis pour satu > 95% – DOPES Déplacement / Obstruction / Pneumothorax / Environnement /Stomac (estomac dilaté) 63

BREATHING • Intubation oro-trachéale: Drogues lipophiles en IT: NALA + 5 ml de Na. Cl 0, 9% + 5 ventilations (Naloxone / Adrénaline / Lidocaïne / Atropine) 64

C Circulation 65

C Evaluation 66

CIRCULATION Pouls si expérimenté (max. 10 sec. ) RCP autrement 67

CIRCULATION - POULS • < 1 an : a. humérale • > 1 an : a. carotide • Evaluer en moins de 10 secondes • Absence de pouls ou FC < 60/min: Massage cardiaque 68
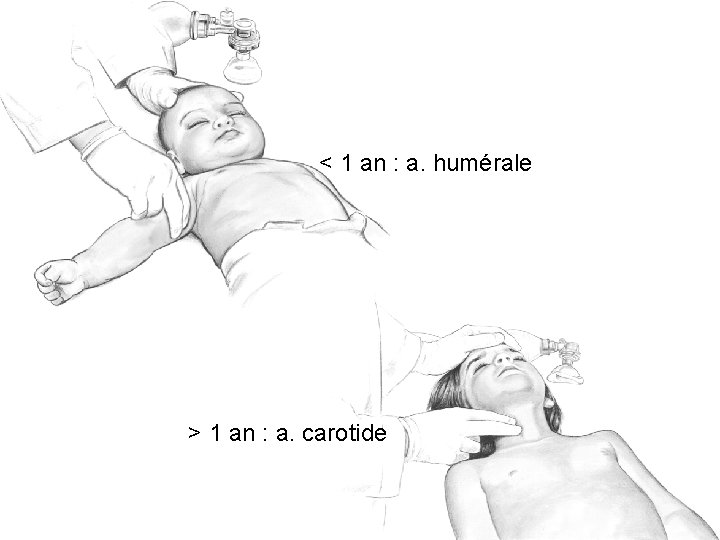
< 1 an : a. humérale > 1 an : a. carotide 69

Evaluation de la circulation • Présence et qualité du pouls • Fréquence cardiaque • Troubles du rythme cardiaque secondaires: – – Tachycardie sinusale le plus souvent. Bradycardie sinusale en cas d’hypothermie (surveiller hyper-K) TV ou FV si hypoxemie ou acidose Dissociation électromécanique post arrêt • Couleur de la peau et température • Perfusion d’organes: – Cerveau: AVPU – Peau. Couleur, température, recoloration capillaire – Rein: débit urinaire • TA 70

La fréquence cardiaque anormale N-né : < 80 0 -1 an : < 80 1 -8 ans : < 80 > 8 ans : < 60 ou > 200 /min ou > 180 /min ou > 160 /min 71

Couleur et température cutanées • 1 er signe d’hypoperfusion: extrémités fraîches, pâles, cyanosées (=acrocyanose), marbrées • Détérioration= extension de ces signes sur le tronc • Cave: si hypothermie, vasoconstriction périphérique produit les mêmes signes • Etat de choc possible avec un enfant bien perfusé, extrémités chaudes (= choc chaud: certains sepsis, choc neurogène) 72
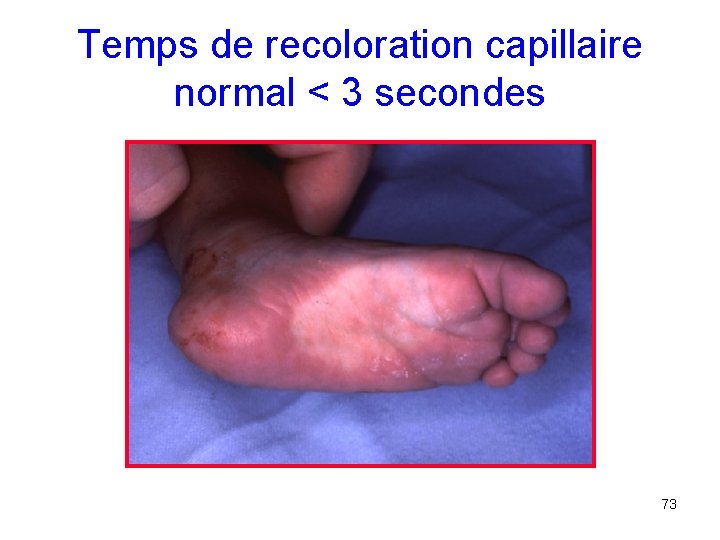
Temps de recoloration capillaire normal < 3 secondes 73
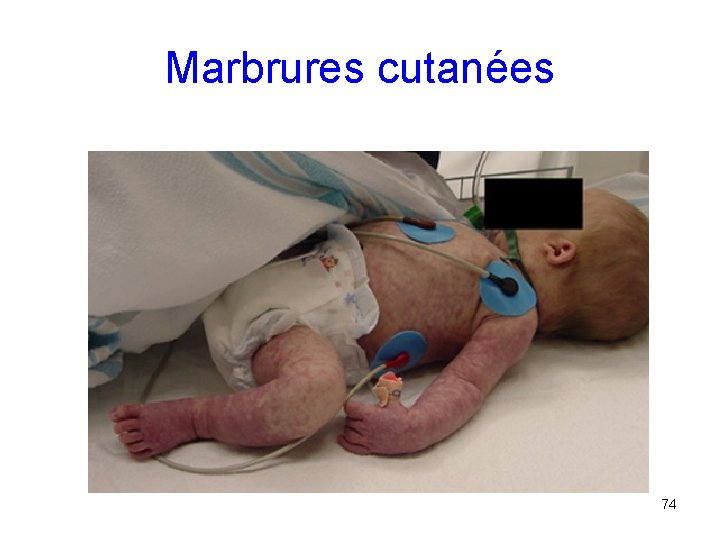
Marbrures cutanées 74

Cyanose centrale • Causes: – – Fi. O 2 basse (altitude) Hypoventilation (intoxication, Met. Hb>10 -15%) Trouble de la diffusion (pneumonie, OAP) Trouble du rapport ventilation/ perfusion (asthme, pneumothorax, embolie) – Shunt intracardiaque (FOP, CA, CIA, T 4 F, etc) • Apparente si > 5 g/ d. L d’Hb désaturée=> pas visible si anémie: – Si Hb 16 g/d. L: cyanose dès Sa. O 2 < 70 % 8 g/d. L: cyanose dès Sa. O 2 < 40% 75

L’hypotension artérielle Définition = TA systolique < P 3 N-né (0 -1 mois): 0 -1 an : 1 - 10 ans : > 10 ans : < 60 mm. Hg < 70 + (2 x âge) < 90 mm. Hg 76

L’état de conscience • A Alerte • V Voice • P Pain • U Unresponsive 77

Débit urinaire • Normal 1 - 2 ml/Kg/h • Un débit urinaire < 1 ml/kg/h en l’absence de maladie rénale connue = signe de mauvaise perfusion des organes 78

Différents types de choc • Choc hypovolémique – Ex: déshydratation, pertes sanguines • Choc distributif résistance vasculaire systémique basse: vasodilatation périphérique, peau chaude mais perfusion d’organes inadéquate – Ex: sepsis, anaphylaxie, trauma médullaire • Choc cardiogénique congestion veineuse pulmonaire et systémique • Choc obstructif ↑ PVC et mauvaise perfusion 79

C Action 80

Management du choc • Positionnement (Trendelenburg ou confort) • ↑ contenu en O 2 – Administration de 100 % FIO 2 – Transfusion sanguine – PEEP • VVP avec réanimation volémique – 20 ml/kg Na. Cl 0. 9% sur 5 -20 min (5 -10 ml/kg seulement chez cardiopathe !) – Eventuellement répéter pour obtenir TA et perfusion tissulaire adéquates • Monitoring ( Sa. O 2 ), FC, TA, GCS, T°centrale, débit urinaire • Ttt pharmacologique: vasoconstricteur, inotrope, diurétique, vasodilatateur selon le type de choc 81

Abords vasculaires • Très souvent difficile • Considérer la voie Intra Osseuse au plus tard après 90 sec. d ’essai VVP • Voie IO: – toujours pousser les bolus à la main – toujours flusher après les drogues – toujours garder un infusomat pour la perfusion 82
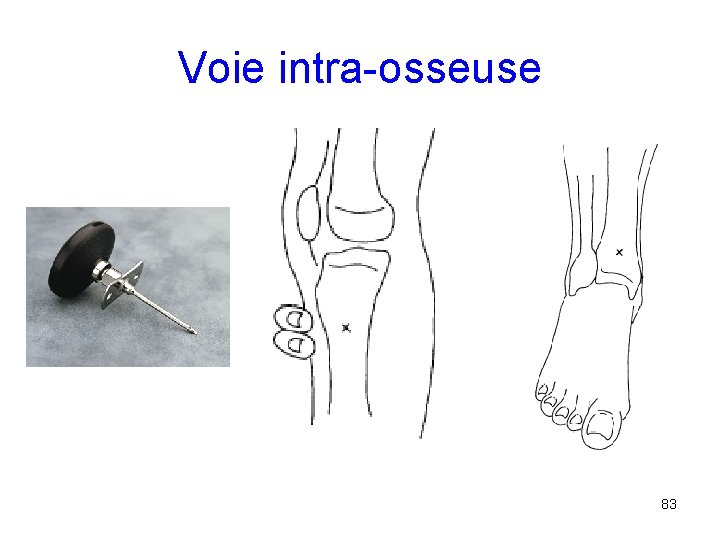
Voie intra-osseuse 83
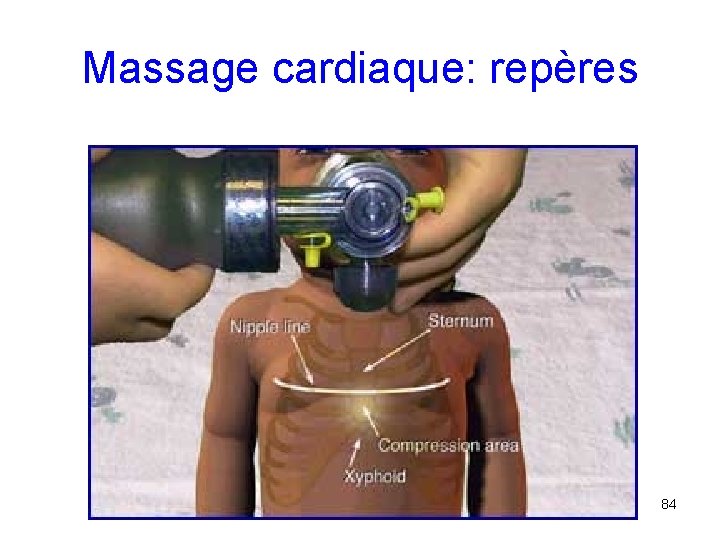
Massage cardiaque: repères 84

Circulation: Massage cardiaque externe • Planche de massage ou sol dur (=> pas sur un lit) ! • Profondeur de la compression : 1/3 - 1/2 du Ø antéropostérieur • Le massage cardiaque ne fournit que 25% du débit sanguin normal ! • Fréquence : 100 / min 85

Circulation: Massage cardiaque externe 1 seul sauveteur: – Compression : Relaxation = – Massage : Ventilation = 1 : 1 30 : 2 2 sauveteurs ou plus: – Compression : Relaxation = – Massage : Ventilation = 1 : 1 15 : 2 Après l’intubation, la ventilation et massage peuvent être fait en simultanés ! 86

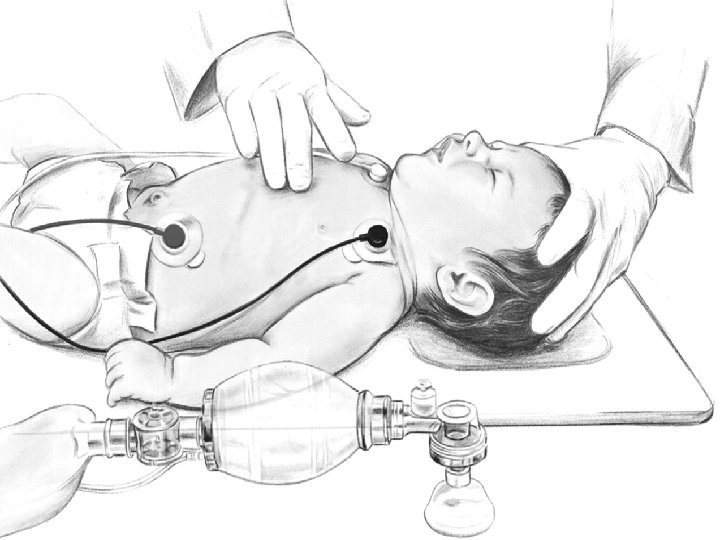
Circulation: Massage cardiaque < 1 an • Deux doigts Plus simple pour un sauveteur isolé • Deux pouces Préférable si deux sauveteurs Pression systolique plus élevée 87
88

89

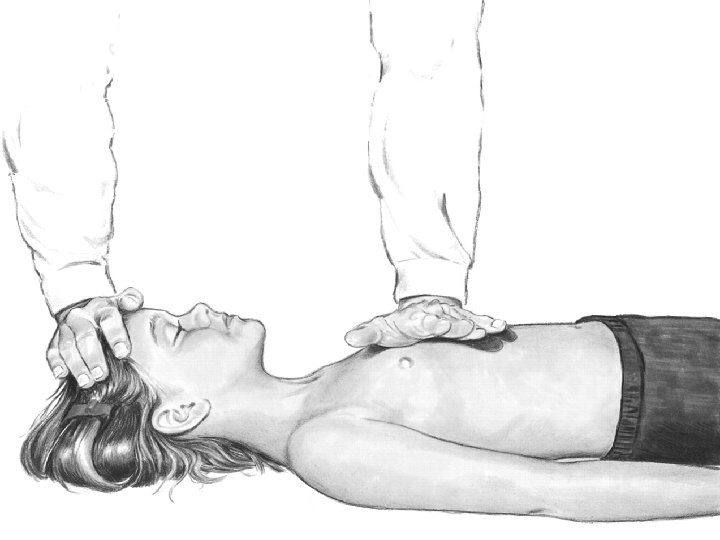
Circulation: Massage cardiaque > 1 an • Une main CAVE : Ne pas comprimer le xyphoïde • Deux mains 90
91

D Disability 92
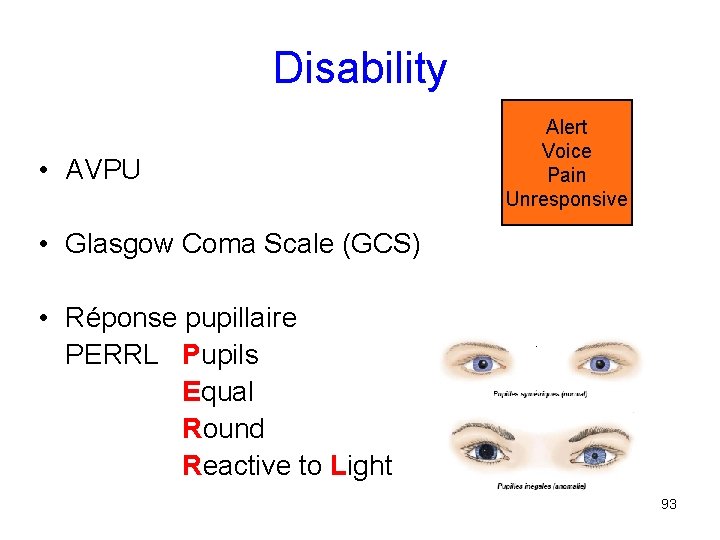
Disability • AVPU Alert Voice Pain Unresponsive • Glasgow Coma Scale (GCS) • Réponse pupillaire PERRL Pupils Equal Round Reactive to Light 93
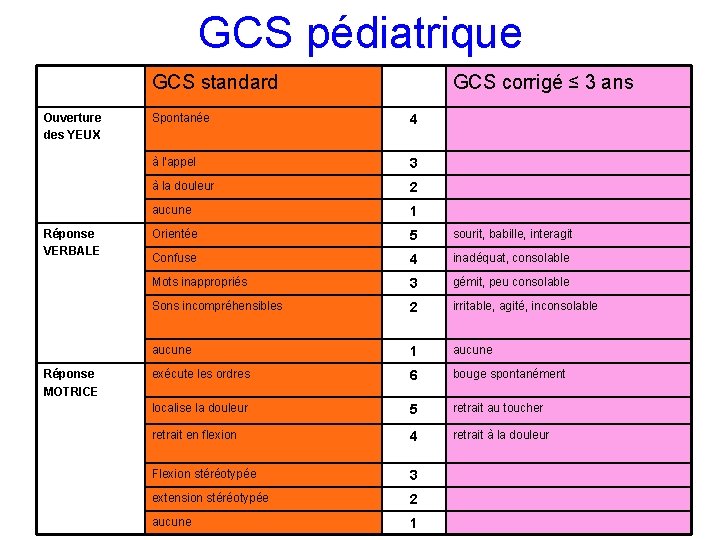
GCS pédiatrique GCS standard Ouverture des YEUX Réponse VERBALE Réponse MOTRICE GCS corrigé ≤ 3 ans Spontanée 4 à l'appel 3 à la douleur 2 aucune 1 Orientée 5 sourit, babille, interagit Confuse 4 inadéquat, consolable Mots inappropriés 3 gémit, peu consolable Sons incompréhensibles 2 irritable, agité, inconsolable aucune 1 aucune exécute les ordres 6 bouge spontanément localise la douleur 5 retrait au toucher retrait en flexion 4 retrait à la douleur Flexion stéréotypée 3 extension stéréotypée 2 aucune 1 94

Causes d’altération neurologique • • Traumatisme cranio-cérébral Encéphalite, méningite Etat post critique ou crise subclinique Trouble électrolytique (hypoglycémie) Intoxication médicamenteuse, toxique Hypoxémie Hypercarbie 95

E Exposure assessment 96

Exposure assessment • Déshabiller l’enfant • Examiner – Peau – Déformation ostéo-articulaire • Palper • Température centrale • Réchauffer (sécher, couvertures, lampes chauffantes) 97
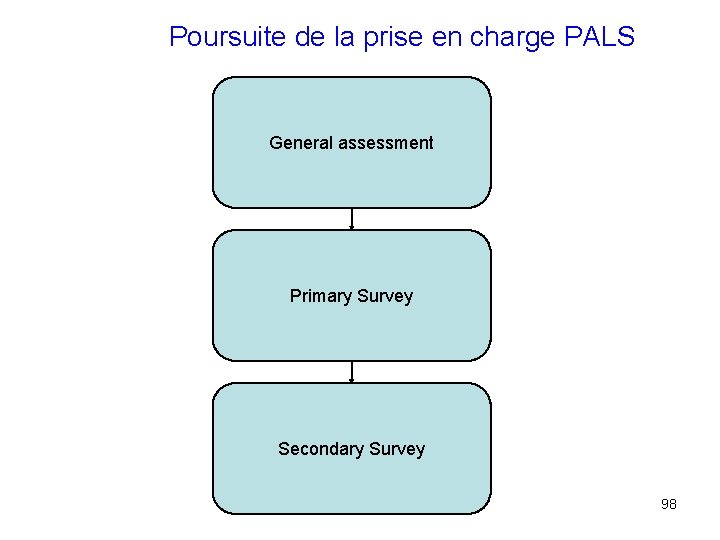
Poursuite de la prise en charge PALS General assessment Primary Survey Secondary Survey 98

Secondary Survey • Anamnèse – S igns and symptoms – A llergies – M edications – P ast medical history – L ast meal – E vents • Examen physique détaillé 99

Tertiary survey • Examens paracliniques – Glycémie – Peak-flow – Gazométrie – RX Thorax –… 100

6. Défibrillation et médicaments 101

Défibrillation • Défibrillateurs – Avec patchs pédiatriques ad 8 ans. – Modèles adultes > 8 ans • Très rarement nécessaire chez l’enfant • 4 J/kg en choc isolé dans la FV / TV sans pouls et faire suivre de 2 min. de CPR 102

Médicaments de l’asystolie • ADRENALINE IV, IO : 0. 01 mg/kg toutes les 3 - 5 min. IT: 0. 1 mg/kg Vasoconstricteur Inotrope positif CAVE jamais de Na. Bic (HCO 3) avec: - Adrénaline (car l’inactive) - Patient avec pb ventilatoire (car n’évacuera pas le CO 2 produit) 103
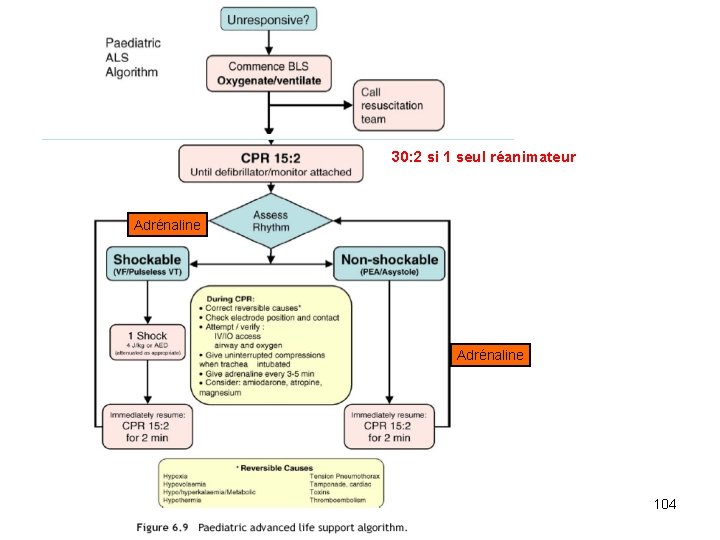
30: 2 si 1 seul réanimateur Adrénaline 104

Conclusions • Fréquence des problèmes respiratoires • Particularités anatomo-physiologiques chez l’enfant • Réserves moindres (même si la plasticité cérébrale est impressionnante) • Anticiper • Importance de la systématisation et de la réévaluation constante 105

Bibliographie • American Heart Association. Guidelines for cardiopulmonary resuscitation and emergency cardiovascular care. Part 12: Pediatric advanced life support. Circulation 2005; 112 (Suppl 24): IV 167– IV 187. • Young KD, Gausche-Hill M, Mc. Clung CD, Lewis RJ. A prospective, population-based study of the epidemiology and outcome of out-ofhospital pediatric cardiopulmonary arrest. Pediatrics 2004; 114: 157– 164. • Berg MD. Cardiopulmonary resuscitation in children. Curr Opin Crit Care. 2008 Jun; 14(3): 254 -60. • PALS course book 106
- Slides: 106