RADIOTERAPIA EN ENFERMEDADES BENIGNAS Dra Araceli Moreno Yubero

RADIOTERAPIA EN ENFERMEDADES BENIGNAS Dra. Araceli Moreno Yubero Servicio de Oncología Radioterápica Fundación IVO-Alcoy

¿POR QUÉ UTILIZAR RT EN ENFERMEDADES BENIGNAS?
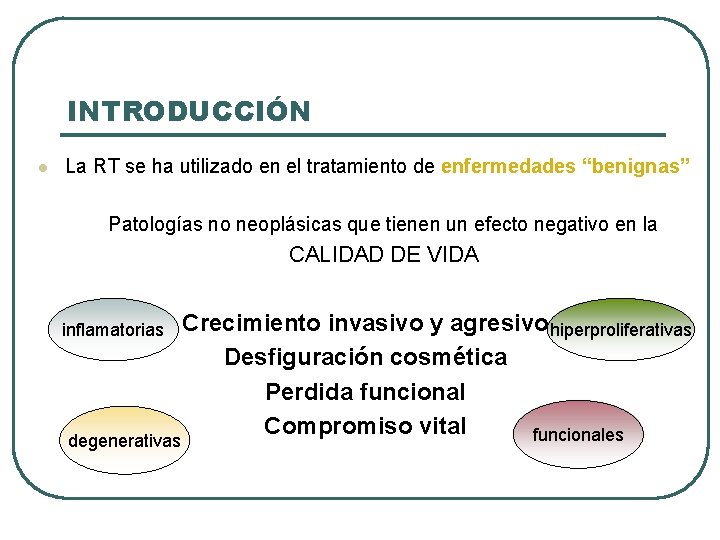
INTRODUCCIÓN l La RT se ha utilizado en el tratamiento de enfermedades “benignas” Patologías no neoplásicas que tienen un efecto negativo en la CALIDAD DE VIDA inflamatorias degenerativas Crecimiento invasivo y agresivo hiperproliferativas Desfiguración cosmética Perdida funcional Compromiso vital funcionales

l La RT se utiliza como alternativa cuando otros tratamientos han fallado o están contraindicados. l Minucioso análisis del riesgo-beneficio: • Toxicidad aguda y crónica • Tumores radioinducidos • Efectos en la reproducción (área pélvica) l Importante utilizar criterios de medicina basada en la evidencia para la utilización de RT en enfermedades no malignas.

EVOLUCIÓN HISTÓRICA l 1898 (Sokoloff and Stenbeck): 1ª descripción conocida de RT para alivio del dolor en artritis juvenil. l Concepto y dosis se establecieron de forma empírica a principio del siglo XX. l Utilizada en numerosas enfermedades benignas (hiperplasia tímica, de amigdalas o adenoides, acné, eczema, tiña capitis, mastitis postparto, hipertiroidismo) hasta 1970. l NO USO UNIVERSAL: Alemania y países del Este uso extensivo. • Estudios observacionales y retrospectivos. Pocos estudios randomizados. • Tumores radioinducidos

l 37. 410 pacientes de 137 instituciones alemanas en un año • 23. 752 (63. 5%) enfermedades degenerativas • 11. 051 (29. 5%) enfermedades funcionales • 1. 252 (3. 3%) enfermedades hipertróficas • 503 (1. 3%) enfermedades inflamatorias l Elaboración de un consenso de las potenciales indicaciones. Strahlenther Onkol. 2004 Nov; 180(11): 718 -30

CONSIDERACIONES RADIOBIOLÓGICAS

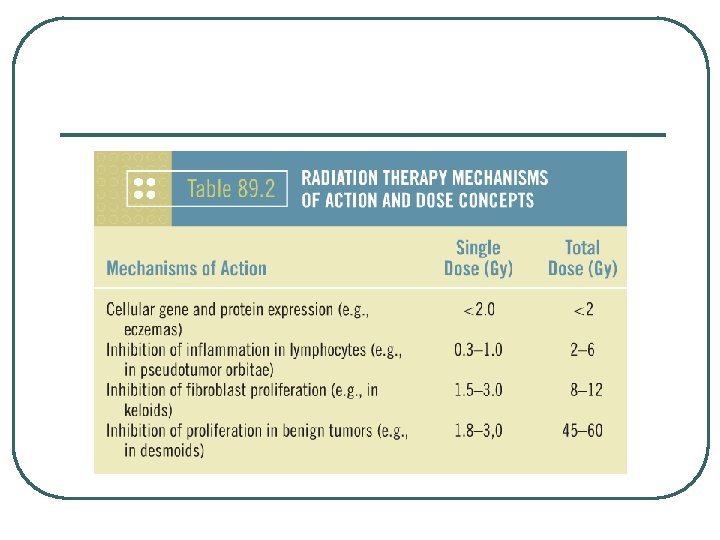
l Los mecanismos radiobiológicos y los efectos de la RT sobre las células cancerosas no son totalmente aplicables a las enfermedades benignas. l Se han propuesto varios mecanismos: Efecto antiinflamatorio Efecto anti-proliferativo Efecto inmunomodulador Efecto sobre el sistema vascular

MECANISMO DE RESPUESTA INFLAMATORIA l l l Interacción leucocito-células endoteliales: rodamiento, adhesión, migración. Regulación por receptores de membrana. Acúmulo de células inmunocompetentes (Linfocitos, granulocitos y monocitos /macrófagos). • Fagocitosis • Citotoxicidad • Presentacion de antígenos • Secreción de citoquinas • Proinflamatorias: IL-1, TFN-α • Anti Inflamatorias: IL-10, TGF-β 1 • Liberación de ROS • Producción de NO. Vasodilatación (dolor, eritema) y aumento de la permeabilidad vascular (edema).
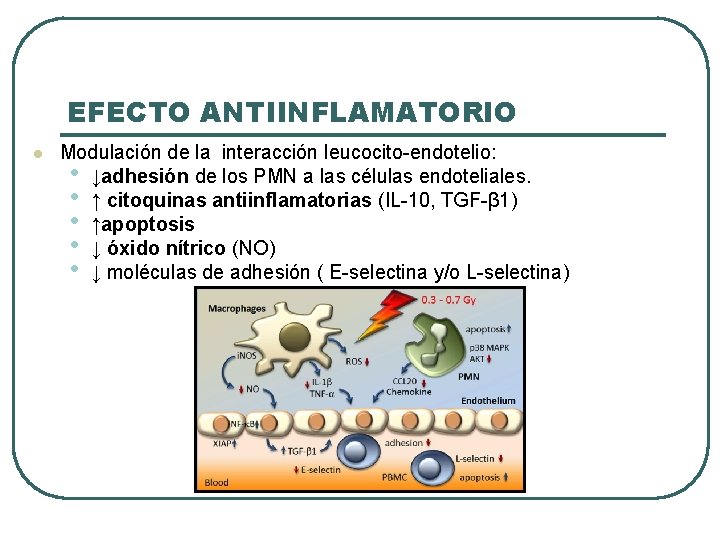
EFECTO ANTIINFLAMATORIO l Modulación de la interacción leucocito-endotelio: • ↓adhesión de los PMN a las células endoteliales. • ↑ citoquinas antiinflamatorias (IL-10, TGF-β 1) • ↑apoptosis • ↓ óxido nítrico (NO) • ↓ moléculas de adhesión ( E-selectina y/o L-selectina)

EFECTO ANTIINFLAMATORIO l En consecuencia • Disminución de la intensidad de la vasodilatación y la permeabilidad vascular. • Disminución de enzimas proteolíticos y de la necrosis de los tejidos inflamados. • Disminución del dolor, eritema y edema. l Sinovitis, tendinitis, osteoartitis l Dosis: 2 -6 Gy (0, 5 Gy/fx)
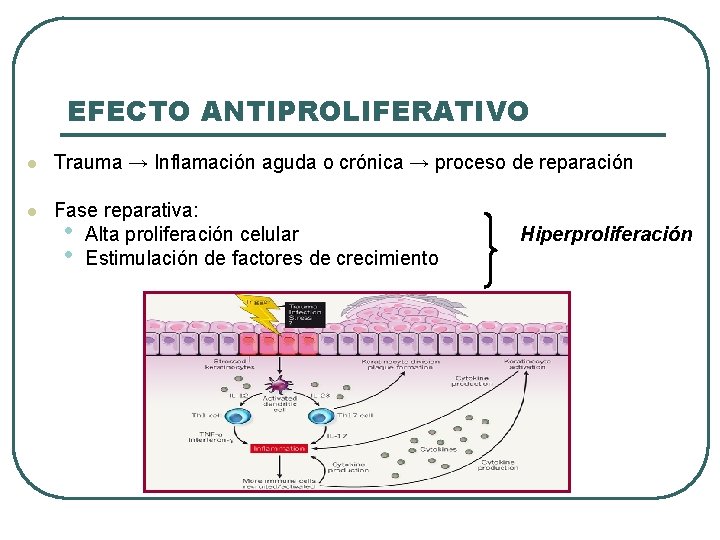
EFECTO ANTIPROLIFERATIVO l Trauma → Inflamación aguda o crónica → proceso de reparación l Fase reparativa: • Alta proliferación celular • Estimulación de factores de crecimiento Hiperproliferación
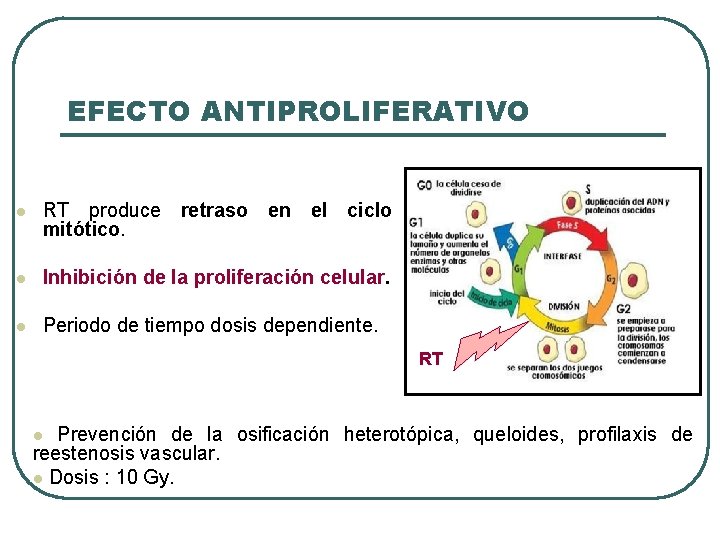
EFECTO ANTIPROLIFERATIVO l RT produce retraso en el ciclo mitótico. l Inhibición de la proliferación celular. l Periodo de tiempo dosis dependiente. RT Prevención de la osificación heterotópica, queloides, profilaxis de reestenosis vascular. l Dosis : 10 Gy. l
EFECTO INMUNOMODULADOR l Efecto sobre las células que regulan los estímulos antigénicos de los linfocitos. l Supresión del proceso autoinmune local. l Oftalmopatía de Graves, pseudotumor orbitario. l Dosis >10 Gy.
EFECTO SOBRE VASCULAR l Dosis altas de RT producen esclerosis y obliteración de vasos sanguineos. l Hemangiomas y malformaciones av l Dosis: 50 Gy EL SISTEMA
CARCINOGÉNESIS l Difícil estimar el riesgo de tumores radioinducidos: • • Efecto estocástico: No dosis umbral. Dosis dependiente. Radiosensibilidad del órgano Suceptibilidad individual. Edad en el momento de a exposición

TUMORES RADIOINDUCIDOS l l A dosis bajas no se han descrito: ¿no existen? ¿peso estadístico bajo? . Estimación a partir de exposición a dosis altas. Riesgo estimado en función de la dosis efectiva (Sievert Sv). Radiosensibilidad del tejido irradiado y el tipo de radiación. 10% por Sv administrado Incidencia 0, 5 - 40 x 1000 pacientes tratados (0. 05 -4%). Menor riesgo en pacientes de edad avanzada
ASPECTOS RADIOFÍSICOS l Se planifican siguiendo los mismos criterios clínicos, físicos y técnicos aplicados a tumores malignos.
l Dosis • Convencionales: 2 Gy/sesión, 50 Gy • A dosis bajas: 0. 3 -1 Gy /sesión • Patología aguda: 4 -5 sesiones/semana, dosis total de 3 -5 Gy • Patología crónica: 1 -3 sesiones/semana, dosis total 12 Gy. l Seleccionar el campo de tratamiento mas pequeño y la dosis efectiva mas baja. l Evitar irradiar niños y gente joven. l Evitar irradiar órganos radiosensibles: tiroides, ojos, gónadas, médula ósea, mama.

INDICACIONES DE RADIOTERAPIA EN PATOLOGIA BENIGNA

INDICACIONES l Tumores benignos l Enfermedades osteoarticulares l Enfermedades proliferativas o inflamatorias de tejidos blandos l Enfermedades del sistema vascular

TUMORES BENIGNOS

TUMORES BENIGNOS l Meningiomas l Adenoma hipofisario l Neurinoma del acústico (Schwanomas) l Craniofaringiomas Tumor del glomus carotídeo Angiofibroma nasofaringeo juvenil Ameloblastoma l l l
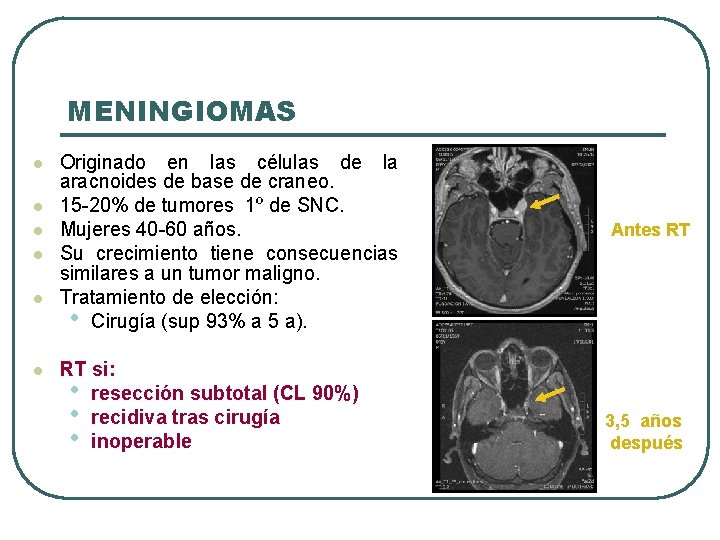
MENINGIOMAS l l l Originado en las células de la aracnoides de base de craneo. 15 -20% de tumores 1º de SNC. Mujeres 40 -60 años. Su crecimiento tiene consecuencias similares a un tumor maligno. Tratamiento de elección: • Cirugía (sup 93% a 5 a). RT si: • resección subtotal (CL 90%) • recidiva tras cirugía • inoperable Antes RT 3, 5 años después
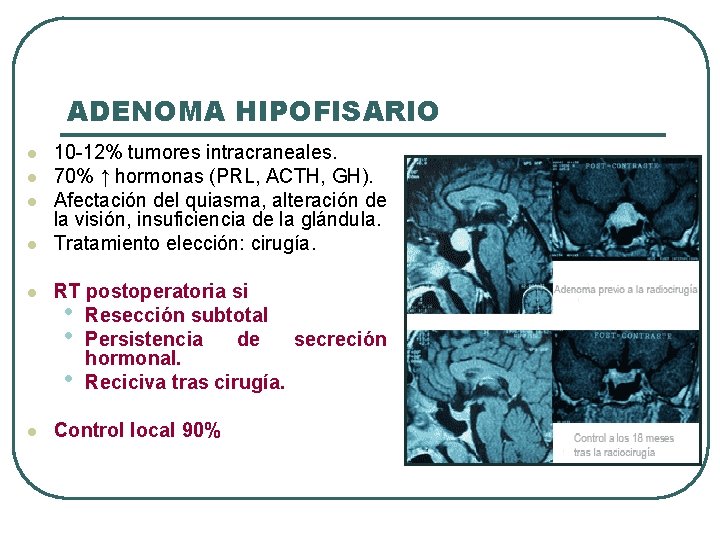
ADENOMA HIPOFISARIO l l 10 -12% tumores intracraneales. 70% ↑ hormonas (PRL, ACTH, GH). Afectación del quiasma, alteración de la visión, insuficiencia de la glándula. Tratamiento elección: cirugía. l RT postoperatoria si • Resección subtotal • Persistencia de secreción hormonal. • Reciciva tras cirugía. l Control local 90%
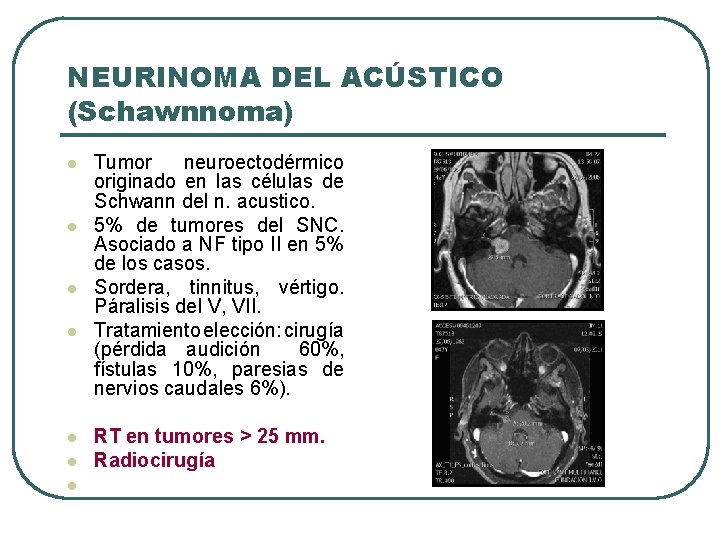
NEURINOMA DEL ACÚSTICO (Schawnnoma) l l l l Tumor neuroectodérmico originado en las células de Schwann del n. acustico. 5% de tumores del SNC. Asociado a NF tipo II en 5% de los casos. Sordera, tinnitus, vértigo. Páralisis del V, VII. Tratamiento elección: cirugía (pérdida audición 60%, fístulas 10%, paresias de nervios caudales 6%). RT en tumores > 25 mm. Radiocirugía
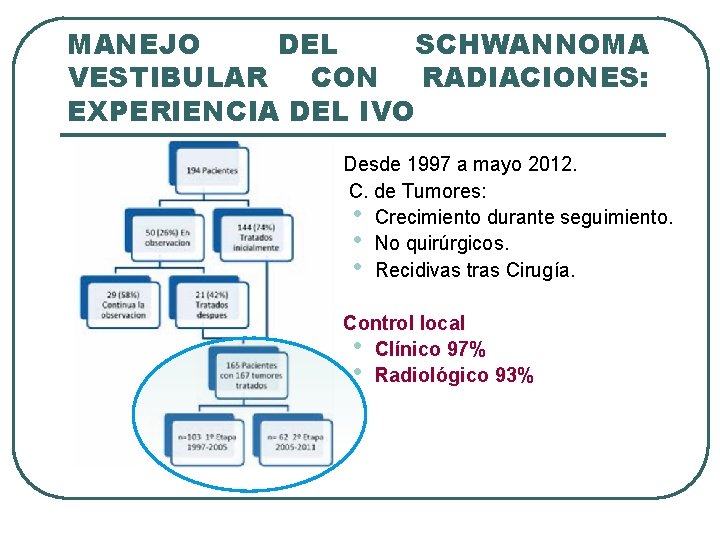
MANEJO DEL SCHWANNOMA VESTIBULAR CON RADIACIONES: EXPERIENCIA DEL IVO l l l Desde 1997 a mayo 2012. C. de Tumores: • Crecimiento durante seguimiento. • No quirúrgicos. • Recidivas tras Cirugía. Control local • Clínico 97% • Radiológico 93%

ENFERMEDADES OSTEOARTICULARES

ENFERMEDADES OSTEOARTICULARES l Osteoartritis degenerativa l Osificación heterotópica l Tendinitis y bursitis Síndrome del manguito de los rotadores Codo de tenista o de golfista Espolón del calcáneo l l l
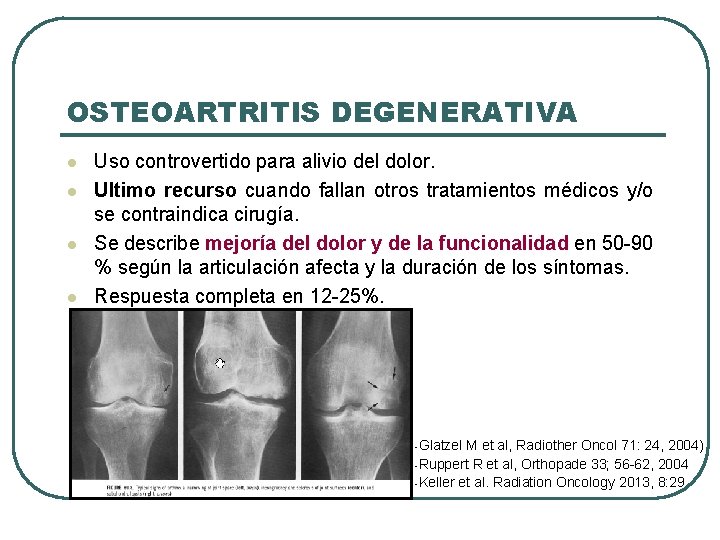
OSTEOARTRITIS DEGENERATIVA l l Uso controvertido para alivio del dolor. Ultimo recurso cuando fallan otros tratamientos médicos y/o se contraindica cirugía. Se describe mejoría del dolor y de la funcionalidad en 50 -90 % según la articulación afecta y la duración de los síntomas. Respuesta completa en 12 -25%. -Glatzel M et al, Radiother Oncol 71: 24, 2004) -Ruppert R et al, Orthopade 33; 56 -62, 2004 -Keller et al. Radiation Oncology 2013, 8: 29
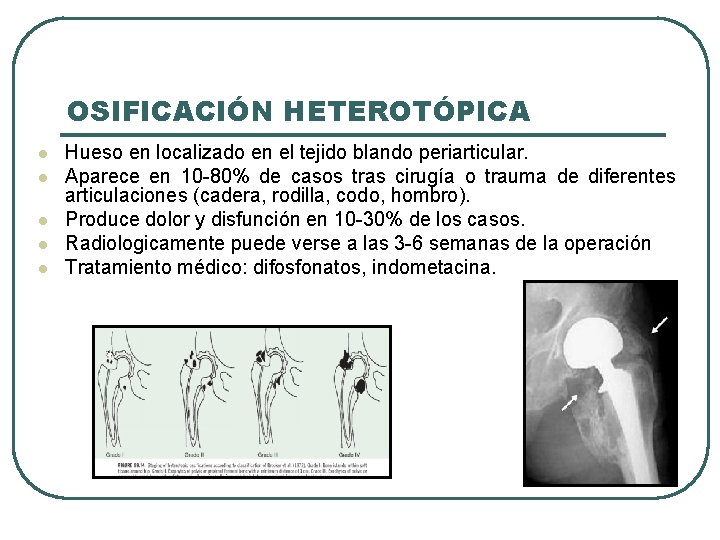
OSIFICACIÓN HETEROTÓPICA l l l Hueso en localizado en el tejido blando periarticular. Aparece en 10 -80% de casos tras cirugía o trauma de diferentes articulaciones (cadera, rodilla, codo, hombro). Produce dolor y disfunción en 10 -30% de los casos. Radiologicamente puede verse a las 3 -6 semanas de la operación Tratamiento médico: difosfonatos, indometacina.
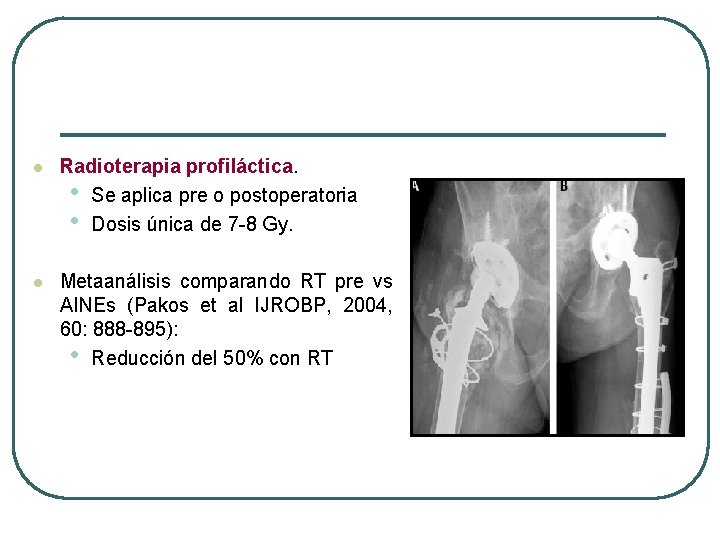
l Radioterapia profiláctica. • Se aplica pre o postoperatoria • Dosis única de 7 -8 Gy. l Metaanálisis comparando RT pre vs AINEs (Pakos et al IJROBP, 2004, 60: 888 -895): • Reducción del 50% con RT

ENFERMEDADES PROLIFERATIVAS O INFLAMATORIAS DE TEJIDOS BLANDOS

ENFERMEDADES PROLIFERATIVAS O INFLAMATORIAS DE TEJIDOS BLANDOS l Oftalmopatía de Graves l Queloides l Hidrosadenitis supurativa l Tumores desmoides (fibromatosis agresiva). Pseudotumor orbitario Pterigion Enfermedad de Peyronie Enfermedades de Dupuytren y de Ledderhose Ginecomastia Quiste óseo aneurismático Sinovitis villonodular pigmentada l l l l
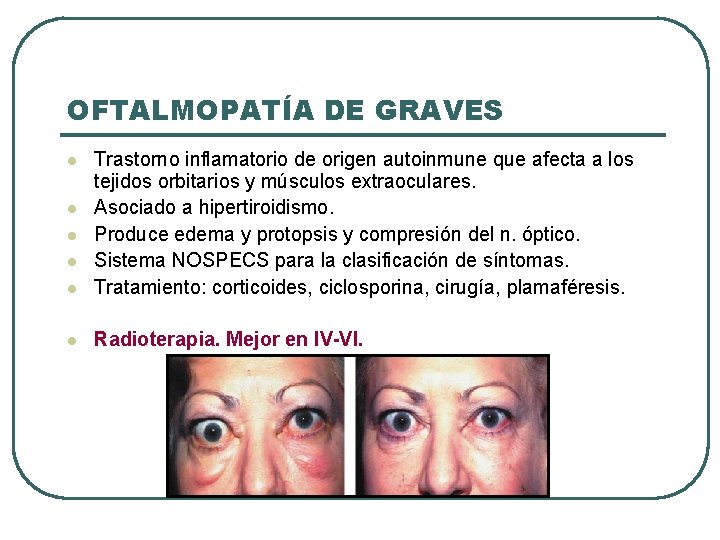
OFTALMOPATÍA DE GRAVES l Trastorno inflamatorio de origen autoinmune que afecta a los tejidos orbitarios y músculos extraoculares. Asociado a hipertiroidismo. Produce edema y protopsis y compresión del n. óptico. Sistema NOSPECS para la clasificación de síntomas. Tratamiento: corticoides, ciclosporina, cirugía, plamaféresis. l Radioterapia. Mejor en IV-VI. l l

QUELOIDES l l l Proliferación excesiva del tejido conectivo durante el proceso normal de cicatrización. Patrón de crecimiento infiltrativo que ocasiona dolor e inflamaciión. Localizado en zonas de tensión: esternón, lóbulo de la oreja. Tratamiento: • Excisión quirúrgica acompañada de bandas de silicona de presión, inyección local de corticoides, o extractos de plantas. • 50% recurrencias indendientemente del tipo de cirugía. Radioterapia • Indicada en recurrencia repetida o situaciones especiales que requieran cirugía complicada. • Profilaxis tras cirugía (control local en 80 %) • Dosis 10 -20 Gy, en 1 -5 fx, con BT o RTE.
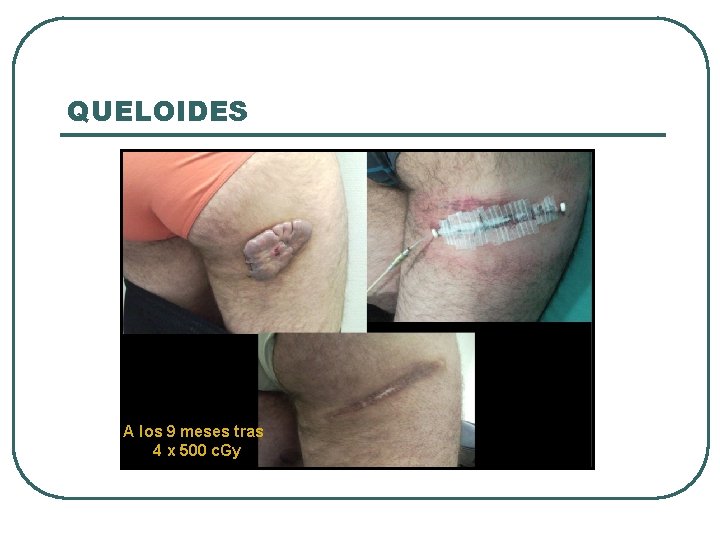
QUELOIDES A los 9 meses tras 4 x 500 c. Gy
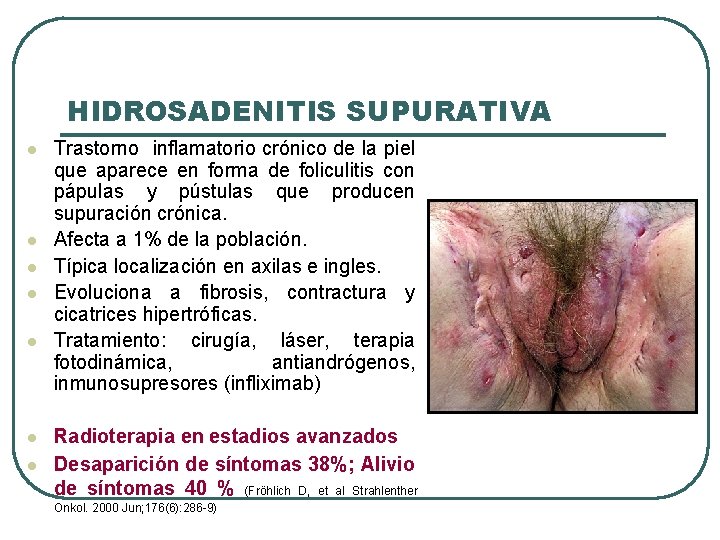
HIDROSADENITIS SUPURATIVA l l l l Trastorno inflamatorio crónico de la piel que aparece en forma de foliculitis con pápulas y pústulas que producen supuración crónica. Afecta a 1% de la población. Típica localización en axilas e ingles. Evoluciona a fibrosis, contractura y cicatrices hipertróficas. Tratamiento: cirugía, láser, terapia fotodinámica, antiandrógenos, inmunosupresores (infliximab) Radioterapia en estadios avanzados Desaparición de síntomas 38%; Alivio de síntomas 40 % (Fröhlich D, et al Strahlenther Onkol. 2000 Jun; 176(6): 286 -9)

ENFERMEDADES DEL SISTEMA VASCULAR

ENFERMEDADES DEL SISTEMA VASCULAR l Malformaciones arteriovenosas (MAV) l Hemangiomas vertebrales l Prevención de la reestenosis vascular Hemangioma coroideo Degeneración macular senil Fístulas linfáticas l l l

MALFORMACIONES VENOSAS (MAV) ARTERIO- l Lesión vascular congénita caracterizada por una comunicación directa entre arterias y venas sin paso previo por un sistema capilar. l Riesgo de sangrado de 2 -5% /año. l Mortalidad 30% neurológicas. l Tratamiento no RT: excisión completa de MAV con microcirugía o embolización. l Radiocirugía: • MAV de pequeño tamaño o localización profunda. • Obliteración 65 -95% y 10 -20% secuelas
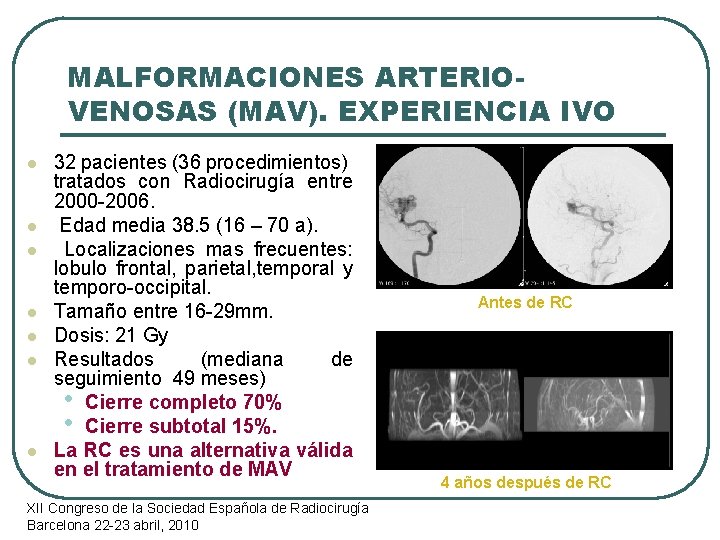
MALFORMACIONES ARTERIOVENOSAS (MAV). EXPERIENCIA IVO l l l l 32 pacientes (36 procedimientos) tratados con Radiocirugía entre 2000 -2006. Edad media 38. 5 (16 – 70 a). Localizaciones mas frecuentes: lobulo frontal, parietal, temporal y temporo-occipital. Tamaño entre 16 -29 mm. Dosis: 21 Gy Resultados (mediana de seguimiento 49 meses) • Cierre completo 70% • Cierre subtotal 15%. La RC es una alternativa válida en el tratamiento de MAV XII Congreso de la Sociedad Española de Radiocirugía Barcelona 22 -23 abril, 2010 Antes de RC 4 años después de RC
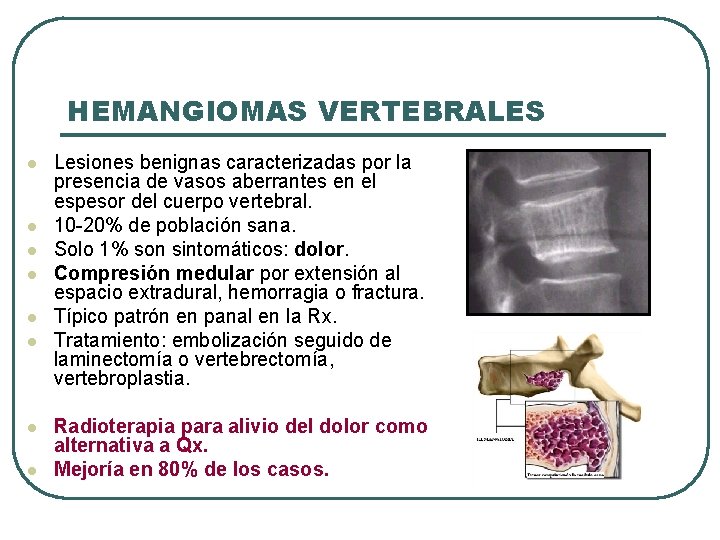
HEMANGIOMAS VERTEBRALES l l l l Lesiones benignas caracterizadas por la presencia de vasos aberrantes en el espesor del cuerpo vertebral. 10 -20% de población sana. Solo 1% son sintomáticos: dolor. Compresión medular por extensión al espacio extradural, hemorragia o fractura. Típico patrón en panal en la Rx. Tratamiento: embolización seguido de laminectomía o vertebrectomía, vertebroplastia. Radioterapia para alivio del dolor como alternativa a Qx. Mejoría en 80% de los casos.

CONCLUSIONES l La RT es un tratamiento eficaz en determinadas enfermedades benignas que ocasionan deterioro grave en la calidad de vida. l Es una alternativa a considerar cuando fracasen otros tratamientos o supongan mayor riesgo que la RT o la abstención terapéutica sea una opción inaceptable.


¡GRACIAS POR VUESTRA ATENCION!
- Slides: 47