Racionalna terapija infekcija donjih disajnih puteva Prof dr





























































- Slides: 66

Racionalna terapija infekcija donjih disajnih puteva Prof. dr Zorica Lazić Interna klinika, centar za plućne bolesti KC Kragujevac

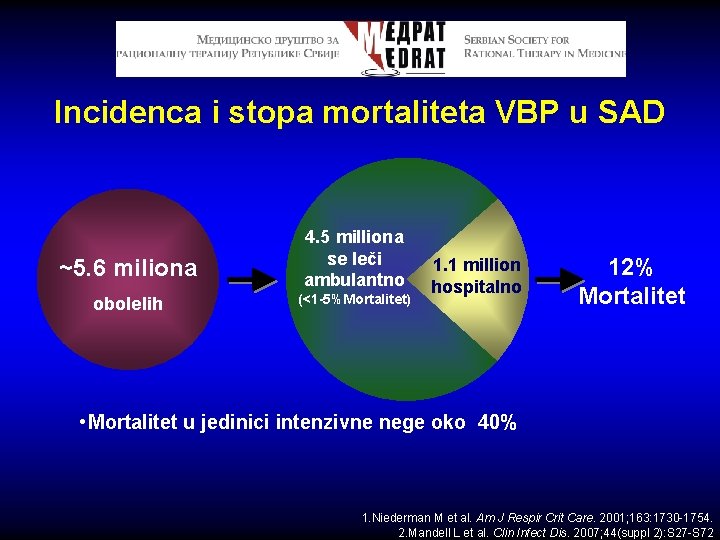
Incidenca i stopa mortaliteta VBP u SAD ~5. 6 miliona obolelih 4. 5 milliona se leči ambulantno (<1 -5%Mortalitet) 1. 1 million hospitalno 12% Mortalitet • Mortalitet u jedinici intenzivne nege oko 40% 1. Niederman M et al. Am J Respir Crit Care. 2001; 163: 1730 -1754. 2. Mandell L et al. Clin Infect Dis. 2007; 44(suppl 2): S 27 -S 72

Procena stope mortaliteta European Respiratory Society. White Book

Podela pneumonija • Vanbolničke stečene pneumonije • Bolnički stećene pneumonije

Definicija vanbolnički stečene pneumonije- IDSA/ATS 2007 n “Akutna infekcija plućnog parenhima, sa simptomima akutne infekcije i pojavom akutne infiltracije u plućnom parenhimu vidjenom na rendgenogramu pluća ili auskultatornim nalazom suspektnim na pneumoniju (izmenjen disajni zvuk i/ili lokalizovani pukoti) kod bolesnika koji nisu bili u u bolnici ili u kolektivu (domu) najmanje 14 dana pre pojave simptoma”

Najčešći uzročnici VAB pneumonije Streptococcus pneumoniae Mycoplasma pneumoniae Haemophilus infuenzae Clamydia pneumoniae Respiratorni virusi Ambulantno S. pneumoniae M. pneumoniae C. pneumoniae H. Influenzae Legionella species Aspiracija Respiratorni virusi Hospitalno S. pneumoniae Staphyloccocus aureus Legionella species Gram – negativni bacili H. influenzae U JIN

Antibiotska rezistencija • Rezistencija bakterija na antibiotike je problem široko rasprostranjen u svetu – direktno odgovoran za povećanje • Morbiditeta • Mortaliteta • Bolničkih troškova • Pojavljivanje i širenje rezistentnih patogena se javlja ne samo u bolnicama već i u vanbolničkoj sredini IDSA White Paper, July 2004. Cosgrove SE Arch Intern Med. 2002; 162: 185 -190. Fridkin SK et al. Clin Infect Dis. 1999; 29: 245 -252. Ben-David D and Rubenstein E. Curr Opin Infect Dis 2002; 15: 151 -156. Colodner R et al. Eur J Clin Microbiol Infect Dis. 2004; 23: 163 -167.

Faktori rizika za pneumoniju izazvanu pneumokokom rezistentnim na antibiotike • Osobe starije od 65 godina • Osobe lečene beta laktamskim antibioticima u poslednja Nedavna ili ponovljena terapija sa 3 meseca beta laktamskim antibioticima, makrolidima • Stanje imunosupresije (kao rezultat bolesti ili primene ili fluorohinolonima predstavlja rizik kortikosteroidne terapije) za nastanak rezistencije na istu grupu antibiotika • Veći broj pridruženih bolesti • Alkoholizam • Zaposleni u dečijim kolektivima

Rezistencija na Penicilin

Faktori rizika za infekciju Gram – negativnim bakterijama • • • Skora primena antibiotika Oboljenje kardiorespiratornog sistema Boravak u kolektivu – domu Brojni komorbiditet Hospitalizacija

Preterana upotreba cefalosporina i hinolona dovela je do razvoja multirezistentnih mikroorganizama u bolničkoj sredini

Faktori rizika za P. aeruginosa infekciju • Strukturne promene pluća kao što su bronhiektazije • Primena antibiotika širokog spektra u prethodnom mesecu u trajanju od najmanje 7 dana • Primena kortikosteroida : prednizon 10 mg/dnevno - najmanje • Malnutricija

Multirezistencija Uzročnik (najčešće S. pneumoniae) rezistentan na: Beta laktamska antibiotike Makrolide Doksiciklin U novije vreme i na fluorohinolone

Savremeni pristup u lečenju • Pouzdana dijagnoza • Procena težine bolesti Izbor inicijalne terapije

Najnovije smernice – vanbolnički stečene pneumonije • 2005 –Britansko torakalno društvo (BTS)- Smernice za lečenje van bolnički stečenih pneumonija kod odraslih ( kod dece- posebne smernice) • 2005 – Evropsko respiratorno društvo (ERS)- Smernice za lečenje infekcija donjeg dela respiratornog trakta kod odraslih • 2007 – Udruženje infektologa Amerike/Američko torakalno udruženje (IDSA/ATS) Smernice za lečenje vanbolnički stečenih pneumonia kod odraslih

Dijagnostički postupci za dokazivanje uzročnika pneumonije 1. Neinvazivne metode 2. Invanzivne metode

Radiografska ispitivanja • • • Rendgenografija pluća (PA i profil) Radiografske promene ne omogućavaju pouzdano predvidjanje etiološkog uzročnika Prisustvo multilobularnih infiltrata zahteva hospitalizaciju Često se sporije povlače od kliničkog poboljšanja Radiografija se ponavlja posle 6 nedelja ako je dobar klinički odgovor CT samo kod komplikovanih pneumonija ili kod visokog rizika od maligne bolesti (pušači, stariji od 50 godina)

Mikrobiološka ispitivanja • IDSA preporučuje rutinski pregled sputuma • ATS samo ako se sumnja na rezistenciju (mikrobiološki uzročnici se otkriju u 40 -50% bolesnika, 3 -40% atipični mikroorganizmi).

Dijagnostika pneumonije u hospitalnim uslovima • Hemokulture (u toku prvih 24 h) • Merenje saturacije hemoglobina kiseonikom i analiza respiratornih gasova u arterijskoj krvi • Hematološke analize • Biohemijske analize • Pleurocenteza ( kod izliva većeg od 10 mm u lateralnom dekubitusu) • Pregled sputuma – Gram i kultura (različiti stavovi) • Serološke analize – kod sumnje na “atipične uzročnike” a nepovoljan tok bolesti • Urinarni antigen – kod sumnje na infekciju Legionellom

Invazivni dijagnostički postupci kod pneumonija u hospitalnim uslovima • • • Transtrahealna aspiracija (TTA) Bronhoskopija Ttranstorakalna iglena aspiracija (TTNA) Biopsija pluća (LB) Videoasistirana torakoskopija (VATS)

Inicijalna procena težine bolesti Zašto • Optimalno mesto • Smanjiti nepotreban prijem bolesnika lečenja sa malim rizikom smrti (izbeći moguće komplikacije- tromboembolija, superinfekcija) • ambulantno • hospitalizacija • JIN • Kod hospitalizovanih: izbor inicijalne antimikrobne terapije, način aplikacije leka, dodatna dijagnostika 80% se može leči ambulantno

Troškovi lečenja u zavisnosti od težine VBP Bauer et al Chest 2005; 128: 2238 -2246

KAKO PROCENITI TEŽINU BOLESTI

Procena težine pneumonije • Lekari često precenjuju težinu bolesti i hospitalizuju značajan broj bolesnika sa malim rizikom od letalnog ishoda • Indeks težine pneumonije (Pneumonia severity index -PSI • Preporuke Britanskog Torakalnog Udruženja

Indeks težine pneumonije (ITP) • Model za predviđanje malog rizika za letalni ishod • • Selektuje pacijente za bolničko lečenje Determiniše rizik smrtnosti kod pacijenata sa VBP Stratifikuje bolesnike u PET rizičnih grupa PET na osnovu: demografskih karakteristika, prisustva pet hroničnih bolesti, pet nepovoljnih kliničkih karakteristika, sedam laboratorijskih i/ili radiografskih nalaza

Indeks težine pneumonije (ITP) • ITP je rezultat zbira godina pacijenta sa poenima dobijenim za svaku analiziranu karakteristiku sva ispitivanja urađena u prvih 24 h

Demografske karakteristike • Starost bolesnika • muškarci broj godina • žene broj godina - 10 • živi u staračkom domu broj godina + 10

Pridružene bolesti • • • Malignitet + 30 Bolesti jetre + 20 Srčana insuficijencija + 10 Cerebrovaskularne bolesti + 10 Bubrežne bolesti + 10

Klinički nalaz • • • Izmenjen mentalni status +20 Broj respiracija > 30/min. +20 Sistolni pritisak < 90 mm. Hg +20 Temperatura < 350 C > 400 C +15 Puls >135/min. +20

Skraćen mentalni test skor za akutno nastalu konfuziju 8 • • • Koliko imate godina? Kog ste datuma rođeni? Koliko ima sati? Koja je sada godina? Da li znate ime ove bolnice? Da li znate ko smo mi? Koja je vaša kućna adresa? Da li znate kada je bio Prvi svetski rat? Da li znate ime našeg kralja? Brojite unazad, od 20 do 1. Hodkinson, HM "Evaluation of mental test score for assesment of mental impairment in the elderly" Age and Ageing 1972;

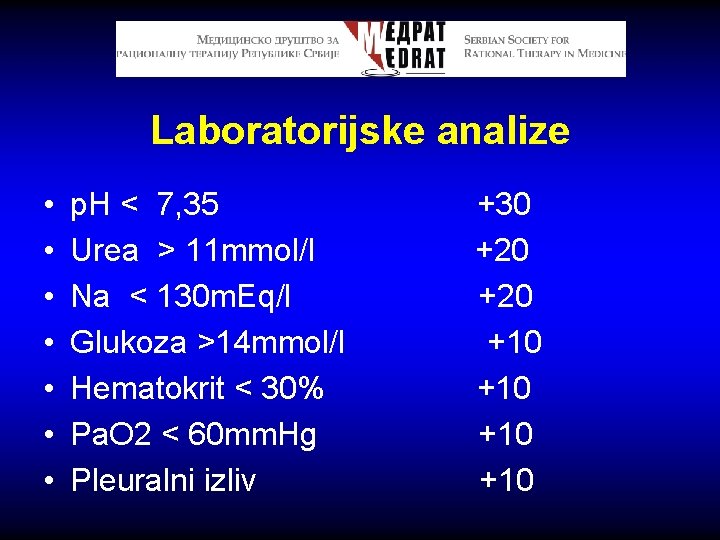
Laboratorijske analize • • p. H < 7, 35 +30 Urea > 11 mmol/l +20 Na < 130 m. Eq/l +20 Glukoza >14 mmol/l +10 Hematokrit < 30% +10 Pa. O 2 < 60 mm. Hg +10 Pleuralni izliv +10

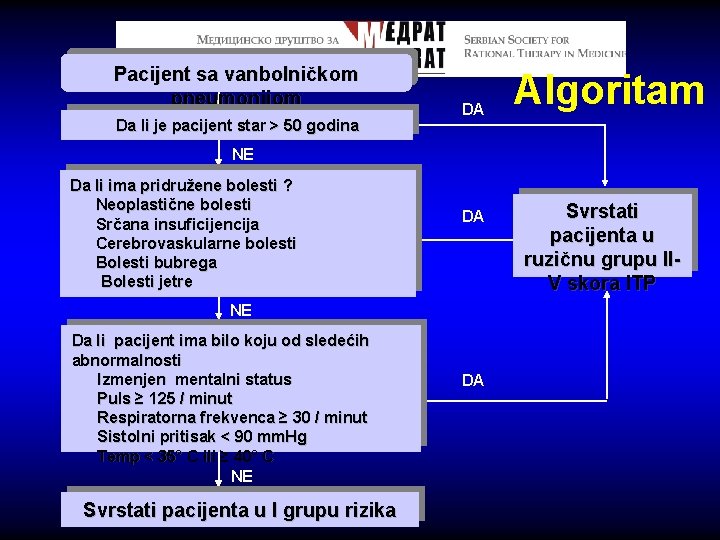
Pacijent sa vanbolničkom pneumonijom Da li je pacijent star > 50 godina DA Algoritam NE Da li ima pridružene bolesti ? Neoplastične bolesti Srčana insuficijencija Cerebrovaskularne bolesti Bolesti bubrega Bolesti jetre DA NE Da li pacijent ima bilo koju od sledećih abnormalnosti Izmenjen mentalni status Puls ≥ 125 / minut Respiratorna frekvenca ≥ 30 / minut Sistolni pritisak < 90 mm. Hg Temp < 35° C ili ≥ 40° C NE Svrstati pacijenta u I grupu rizika DA Svrstati pacijenta u ruzičnu grupu IIV skora ITP

Gde lečiti? Skor ITP Prema algoritmu ≤ 70 Grupa I Tretman Kućno lečenje II Kućno lečenje 71 -90 III 24 h opservacija 91 -130 IV >130 V Hospitalizacija Odeljenje Hospitalizacija Intenzivna nega

Modifikovane preporuke BTS CURB indeks Konfuzija C U Urea > 7 mmol/l R Respiratorna frekfenca > 30/min B Sistolni pritisak< 90 mm. Hg Dijastolni < 60 mm. Hg 1 bod za svaki parametar

CURB index Prednosti u odnosu na PSI • Brža i jednostavnija procena težine bolesti i mesta lečenja bolesnika • 4 parametra (tri klinička i jedan laboratorijski nalaz)

Modifikacije CURB indexa CURB-65 i CRB-65 • CURB-65 - pored navedenih parametara za CURB index, prati i godine starosti bolesnika (≥ 65) • CRB-65 – izostavljena koncentracija uree u krvi, izuzetno pogodan za primenu u ustanovama bez mogućnosti za brzo dobijanje laboratorijskih nalaza

Procena težine pneumonije u bolnici (SKOR CURB-65) Bilo koji od: • • • konfuzija urea > 7 mmol/l respiratorna frekvenca 30/min krvni pritisak (sistolni < 90 mm. Hg ili dijastolni 60 mm. Hg) starost 65 godina Jedan bod za svaki postojeći nalaz 0 ili 1 Moguće kućno lečenje 2 Razmotriti bolničko lečenje 3 ili više Bolničko lečenje kao teška pneumonija Prijem u JIN ako je skor 4 ili 5

Procena težine pneumonije van bolnice (SKOR CRB-65) Bilo koji od: • • konfuzija respiratorna frekvenca 30/min krvni pritisak (sistolni < 90 mm. Hg ili dijastolni 60 mm. Hg) starost 65 godina Jedan bod za svaki postojeći nalaz 0 Moguće lečenje u kući 1 ili 2 Razmotriti bolničko lečenje 3 ili 4 Hitan prijem u bolnicu

CURB, CRB-65, i PSI - Uporedna analiza • Prospektivna studija 1100 hospitalizovanih i 676 ambulantno lečenih bolesnika od VBP • CURB, CRB-65, i PSI značajno koreliraju u predvidjanju smrtnog ishoda. • Klinički znaci VBP i broj pridruženih bolesti su u korelaciji sa CRB-65 skorom. Capelastegui A. ERJ 2006; 27: 151 -57

Identifikacija bolesnika sa najvišim rizikom smrti Prijem u Jedinicu Intenzivne Nege

Kriterijumi za prijem u JIN- IDSA/ATS • Minor kriterijumi • • • Major kriterijumi • Potreba za invazivnom Respiratorna frekfenca >30/min mehaničkom ventilacijom Pa. O 2/Fi. O 2< 250 • Septički šok i potreba za Multilobularni infiltrati vazopresornim lekovima Konfuzija Uremia (urea>20 mg/dl) leukopenia (Le<4000/mm 3) Trombocitopenija (Tr <100000/mm 3) najmanje 3 minor ili 2 major kriterijuma apsolutna indikacija Hipotermia(T< 36 o. C) za prijem u JIN Hipotenzija koja zahteva veliku naadoknadu tečnosti

ANTIMIKROBNA TERAPIJA PNEUMONIJA 1. Empirijska terapija (inicijalna) 2. Prema izolovanom uzročniku infekcije i dokazanoj osetljivosti na lekove

Empirijska terapija • Preporuke – prema početku bolesti, faktorima rizika za multirezistenciju • Podaci o lokalnoj rezistenciji i uzročnicima • Nikada – antibiotik koji je korišćen poslednje 2 nedelje • Kombinacija lekova je bolja od monoterapije • Monoterapija samo ako nema MRD

Pravovremena primena antibiotika značajno smanjuje smrtnost hospitalizovanih bolesnika Lečenje započeti unutar 8 sati od početka bolesti

Ambulantno lečenje pneumonija

Lečenje lake pneumonije ERS smernice • Izbor Alternativa Amoksicilin Co-amoksiklav ili ili Tetraciklin Makrolid ili Levofloksacin ili Moksifloksacin

Smernice za lečenje pneumonije IDSA/ATS 2007 Prethodno zdrava osoba bez faktora rizika za S. pneumoniae rezistenciju (DRS) A. Makrolidi B. Doksiciklin azitromicin, klaritromicin ili eritromicin nivo III dokaza (nivo I dokaza)

Smernice za lečenje pneumonije IDSA/ATS 2007 Prisutan komorbiditet: n n n Hronično srčano oboljenje Hronično plućno oboljenje Oboljenje jetre Diabetes mellitus Alkoholizam n Imunosupresivno stanje ili primena imunosupresivnih lekova n Primena antibiotika u prethodna 3 meseca n Malignitet n Asplenia

Ambulantno lečenje – prisutan komorbiditet IDSA/ATS • A. Respiratorni fluorohinoloni : (moksifloksacin, gemifloksacin ili levofloksacin (750 mg)- preporuka; nivo dokaza I • B. Beta-laktam + makrolid : preporuka; nivo dokaza I (visoke doze amoksicilina npr. 3 x 1 gr. dnevno, ili amoksicilin/klavulanat 2 x 2 gr. dnevno Alternative: ceftriakson, cefpodoksim i cefuroksim (2 x 500 mg dnevno); doksiciklin (nivo II dokaza) je alternativa makrolidima u zemljama sa visokom rezistencijom S. pneumoniae na makrolide

Hospitalno lečenje pneumonija

Terapija umereno teške pneumonije u bolničkim uslovima- ERS 2005 • Lek izbora • Alternativni lek 1. Penicilin. G ± makrolidi 1. Levofloksacin 2. Aminopenicilin ± makrolid 2. Moksifloksacin 3. Aminopenicilin/beta laktamaza inhibitor ± makrolid 4. Cefalosporin (II ili III generacije ± makrolid

Lečenje teške pneumonije- ERS 2005 n. Bez rizika za P. aeruginosa infekciju 1. Cefalosporini III + makrolidi 2. Cefalosporini III + hinoloni (moksifloksacin ili levofloksacin) n. Sa rizikom za P. aeruginosa infekciju 1. Antipseudomonasni cefalosporini + ciprofloksacin 2. Acilureidopenicilin/beta laktamaza inhibitor + ciprofloksacin 3. Karbapenem + ciprofloksacin

Hospitalno lečenje – odeljenje (IDSA/ATS 2007) Respiratorni fluorohinoloni • Beta-lactam /cefotaksim, ceftriakson i ampicillin, ertapenem ) • moksifloksacin • gemifloksacin • levofloksacin (nivo dokaza I) + makrolid • (nivo dokaza I) Doksiciklin-alternativa makrolidima-(nivo dokaza III) Respiratorni fluorohinoloni –kod pacijenata alergičnih na penicilin

Hospitalizovani bolesnici - JIN IDSA/ATS 2007 bez rizika za Pseudomonas infekciju n Beta-laktam cefotaksim, ceftriakson, ili ampicilin-sulbaktam + • azithromycin (nivo dokaza II) ili • fluorohinolon (nivo dokaza I) n Za pacijente alergične na penicilin, respiratorni fluorohinoloni i aztreonam

Hospitalizovani bolesnici- JIN IDSA/ATS Pseudomonas infekcija n Antipseudomonas beta-lactam (piperacilintazobactam, cefepim, imipenem, ili meropenem) + ciprofloksacin ili levofloxacin (750 mg dosa) ili n Beta-lactam + aminoglicozid + azitromicin ili n Beta-lactam + aminoglicozid + antipneumokokni fluorohinolon n (kod alergije na penicilin, supstitucija aztreonam za beta-lactam ( nivo dokaza III)

Hospitalizovani bolesnici-JIN IDSA/ATS 2007 Methicilin-rezistentan Staphylococcus aureus dodati Vancomicin ili Linezolid (Nivo dokaza III)

Nečin primene terapije • PERORALNO uvek kada je moguće • PARENTERALNO - samo kada se ne može sprovoditi - peroralna terapija i kada je to težak oblik bolesti (intenzivna terapija) • Prelazak sa parenteralne na peroralnu terapiju 24 h nakon postizanja kliničke stabilnosti (2/3 pacijenata ispunjavaju kriterijume u prva 3 dana)

Kriterijumi kliničke stabilnosti IDSA/ATS 2007 • • Temperatura <37, 8 o C Srčana frekfenca < 100/min Respiratorna frekfenca < 24/min Sistolni pritisak > 90 mm. Hg Saturacija kiseonikom > 90%, Pa. O 2 >60 mm. Hg Mogućnost oralnog unosa Očuvan mentalni status

• Koliko dugo davati antibiotike?

• Što kraće

Dužina primene antibiotika S. pneumoniae 7 - 10 dana Atipične pneumonije 10 – 14 dana Infekcije legionelom 14 - 21 dana S. aureus i gram negativne bakterije 14 -21 dan

Modifikacija terapije • Mikrobiološki rezultat (krv ili kultura iz respiratornog trakta) • Empirijsku terapiju modifikovati samo ako je izolovani uzročnik rezistentan na empirijsku terapiju ili odgovor na terapiju nije adekvatan

Zašto je potrebno posebnu pažnju obratiti na neresoptivne pneumonije ? ? ? Karcinom bronha je otkriven u Rezolucija kod CAP -a nastaje za: 6 -13% neresorptivnih pneumonija 2 nedelje u 51% slučajeva 4 nedelje u 64% slučajeva 6 nedelja u 73% slučajeva

Adekvatno lečenje pneumonije značajno smanjuje tročkove lečenja Troškovi lečenja za jednog bolesnika u SAD: • Ambulantno lečenje: 150 -350$ • Bolničko lečenje: 7500$ 8, 4 -10 biliona dolara godišnje

pouzdana dijagnoza i procena težine povoljan ishod Umetnost medicine adekvatna terapija

Za kraj… Dobra vest je da su vam CT glave, toraksa, abdomena uredni. Loša je da sada imate radijacionu bolest.