Qumica Biolgica Patolgica Hiperbilirrubinemias Hereditarias Tema 4 Bolilla

Química Biológica Patológica Hiperbilirrubinemias Hereditarias Tema 4 - Bolilla 4 Dra. Silvia Varas silvia. varas@gmail. com

METABOLISMO DE BILIRRUBINA
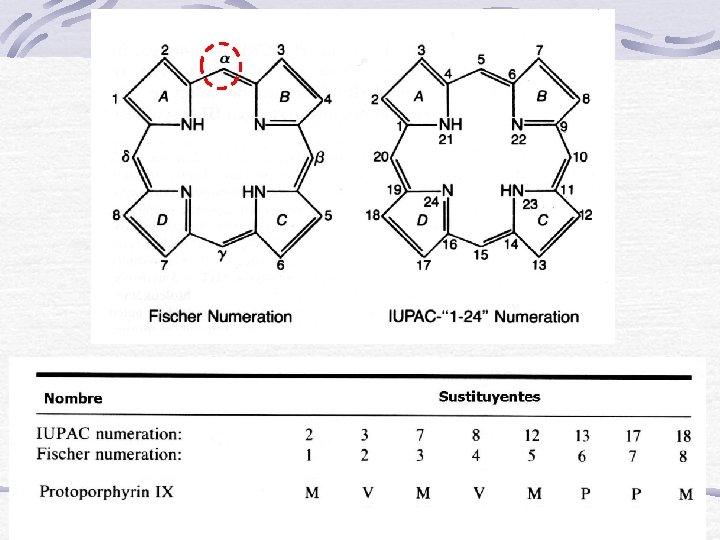
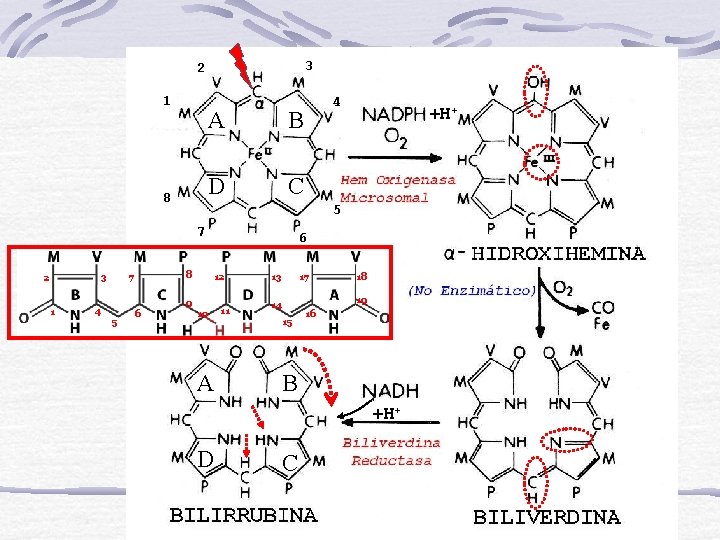
3 2 1 8 A B D C 1 3 4 8 7 6 12 9 5 6 +H+ 5 7 2 4 10 A 11 13 17 14 15 18 19 16 B +H+ D C



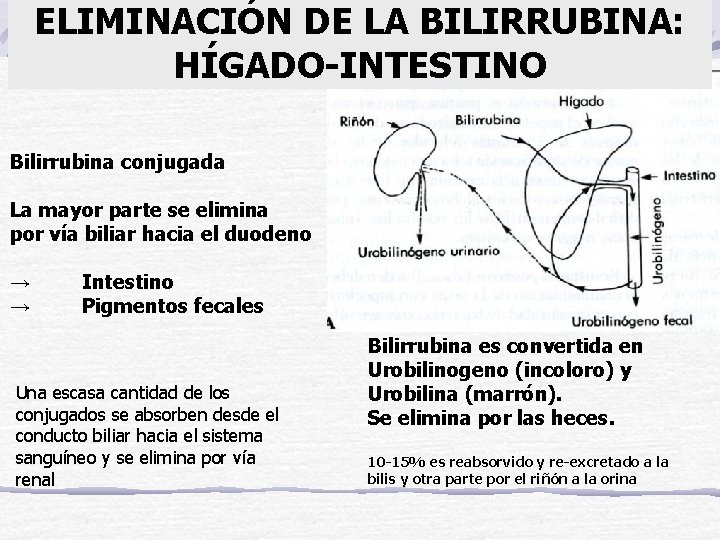
ELIMINACIÓN DE LA BILIRRUBINA: HÍGADO-INTESTINO Bilirrubina conjugada La mayor parte se elimina por vía biliar hacia el duodeno → → Intestino Pigmentos fecales Una escasa cantidad de los conjugados se absorben desde el conducto biliar hacia el sistema sanguíneo y se elimina por vía renal Bilirrubina es convertida en Urobilinogeno (incoloro) y Urobilina (marrón). Se elimina por las heces. 10 -15% es reabsorvido y re-excretado a la bilis y otra parte por el riñón a la orina
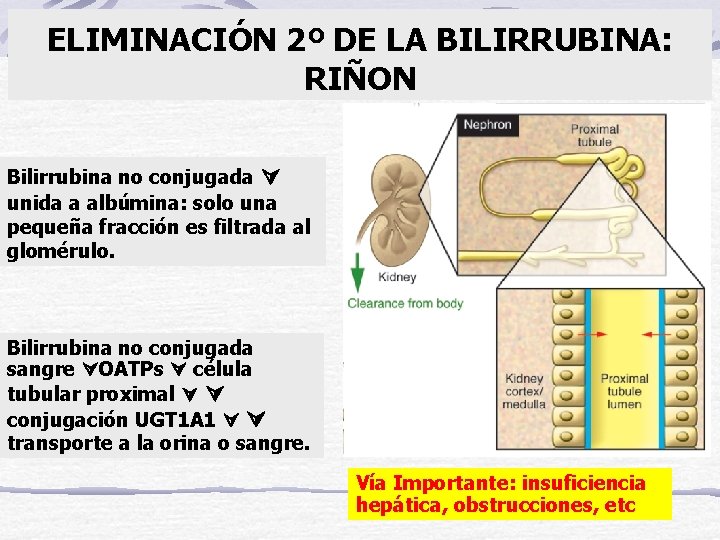
ELIMINACIÓN 2º DE LA BILIRRUBINA: RIÑON Bilirrubina no conjugada unida a albúmina: solo una pequeña fracción es filtrada al glomérulo. Bilirrubina no conjugada sangre OATPs célula tubular proximal conjugación UGT 1 A 1 transporte a la orina o sangre. Vía Importante: insuficiencia hepática, obstrucciones, etc
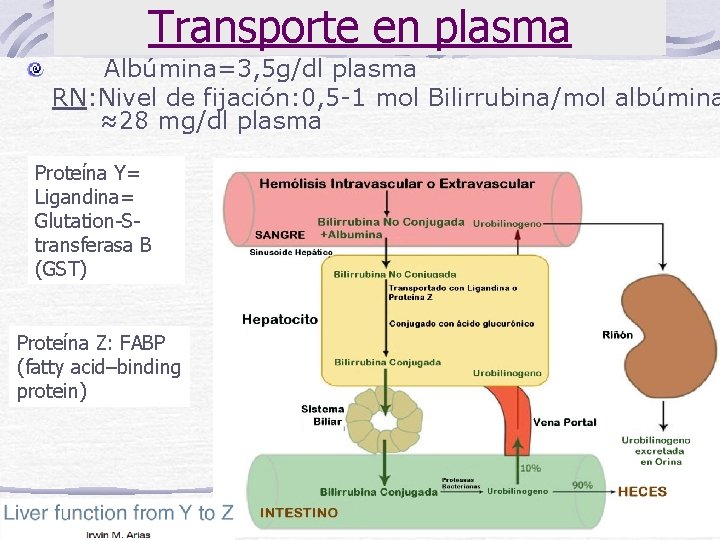
Transporte en plasma Albúmina=3, 5 g/dl plasma RN: Nivel de fijación: 0, 5 -1 mol Bilirrubina/mol albúmina ≈28 mg/dl plasma Proteína Y= Ligandina= Glutation-Stransferasa B (GST) Proteína Z: FABP (fatty acid–binding protein)

Protagonistas Principales: Transportadores de la Familia SLC Fijadores intra-citoplasmaticos Enzima que conjuga BNC Transportadores de la Familia ABC


Proteína: OATP B 1 y B 3 SLCO 1 B 1/B 3: solute carrier organic anion transporter family member 1 B 1/B 3 Los Polipéptidos Transportadores de Aniones Orgánicos (OATPs) (solute carrier organic anion transporter family) son transportadores de captación de una amplia variedad e compuestos endógenos y exógenos OATP B 1 y B 3 se expresan selectivamente en la cara sinusoidal del hepatocito y están involucrados en la depuración de compuestos unidos a albúmina: BNC
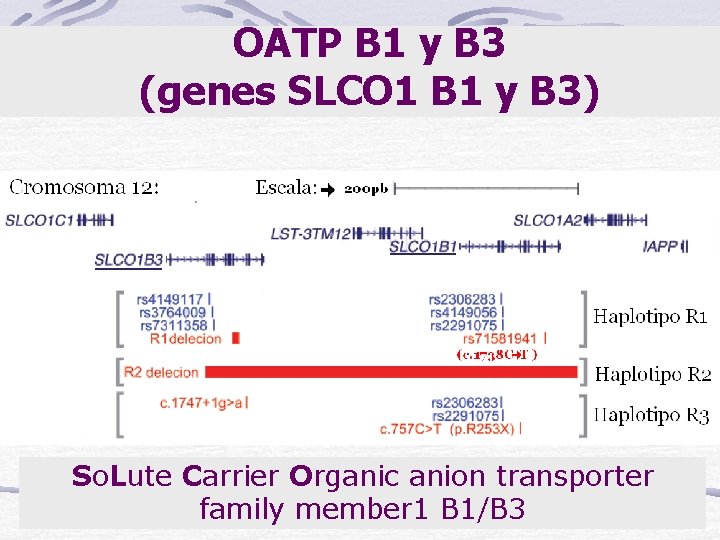
OATP B 1 y B 3 (genes SLCO 1 B 1 y B 3) So. Lute Carrier Organic anion transporter family member 1 B 1/B 3


Protagonistas: Transportadores de la Familia SLC Enzima que conjuga BNC Transportadores de la Familia ABC
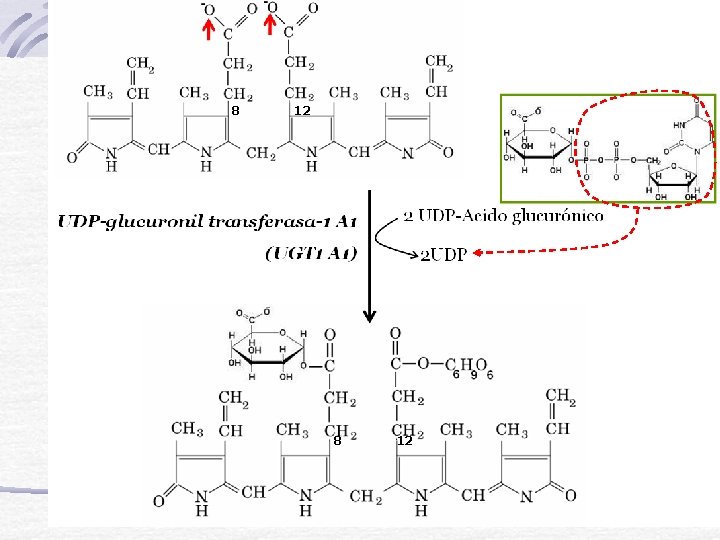
8 12

Gen UDP-Glucuronosil-Transferasa 1 - A 1 (UGT 1 -A 1) 1º Exón Variable (Especifico de Sustrato) Exones Comunes

UGT 1 A 1 (RNAm UGT Bilirrubina) locus UGT 1 A Transcripto 1 Transcripto 6 UGT 1 A 6 (RNAm UGT- Fenol) 1 A 6 2 3 4 5

Protagonistas: Transportadores de la Familia SLC Enzima que conjuga BNC Transportadores de la Familia ABC
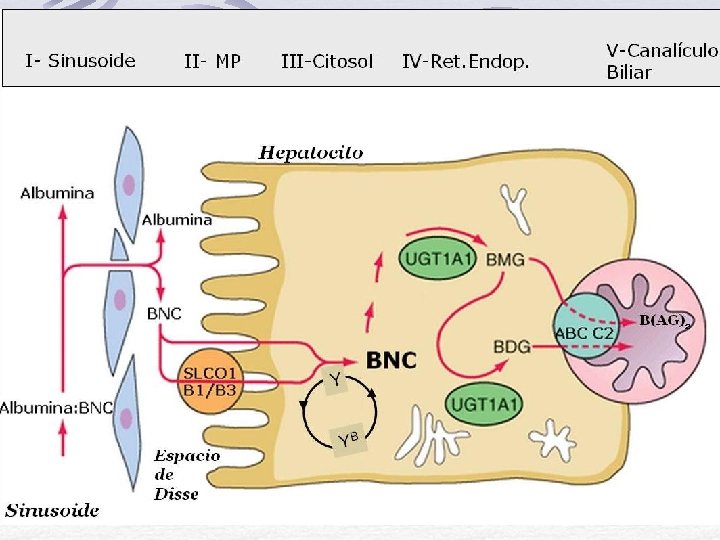

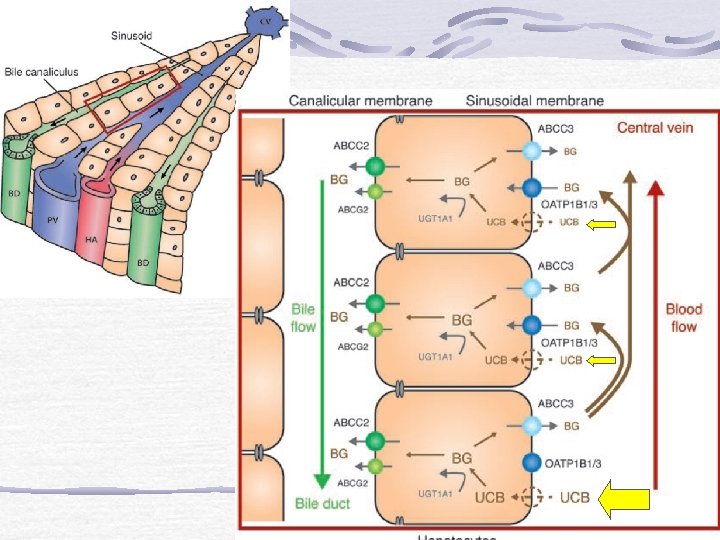
Multidrug resistance- related protein (MRP 2) = ABCC 2 [o canalicular multispecific organic anion transporter (c. MOAT)]: transporta la mayoría de aniones que no sean ácidos biliares, incluyendo bilirrubina conjugada. Familial Intrahepatic Cholestasis 1: transloca FL (como fosfatidilserina y fosfatidiletanolamina) Bile salt export pump (BSEP) = ABC B 11 [o as sister of p-glycoprotein (SPGP)]: Es el mayor transportador de ácidos biliares. MDR, multi drug resistance 3= ABC C 3: Transporta FL desde la cara interna a la externa (hacia el canalículo biliar)
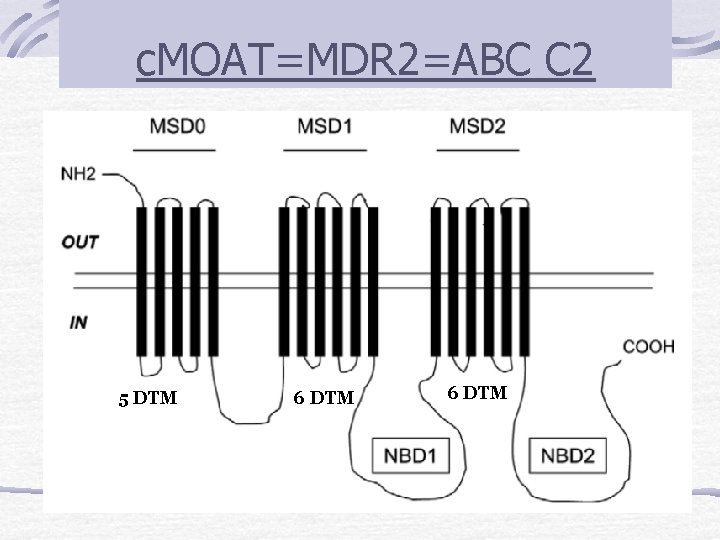
c. MOAT=MDR 2=ABC C 2 5 DTM 6 DTM

HIPERBILIRRUBINEMIAS

Historia - La Ictericia Neonatal se ha reconocido por centurias 1875: Primera descripción anatómica de cerebros ictéricos por Johannes Orth. 1904: El termino Kernicterus fue acuñado por Christian Georg Schmorl después de la examinación postmortem de 120 cerebros ictéricos de infantes. 1950 -60: Aumenta el conocimiento del metabolismo de bilirubina. 1958: Fototerapia para ictericia. Hna Jean Ward, Dr. Cremer, y Jerry Lucey (1968).
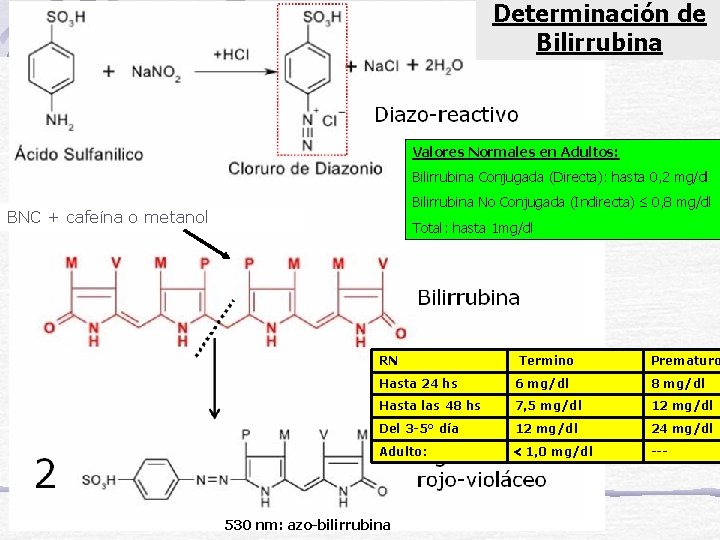
Determinación de Bilirrubina Valores Normales en Adultos: Bilirrubina Conjugada (Directa): hasta 0, 2 mg/dl Bilirrubina No Conjugada (Indirecta) 0, 8 mg/dl BNC + cafeína o metanol Total: hasta 1 mg/dl RN Termino Prematuro Hasta 24 hs 6 mg/dl 8 mg/dl Hasta las 48 hs 7, 5 mg/dl 12 mg/dl Del 3 -5° día 12 mg/dl 24 mg/dl Adulto: 1, 0 mg/dl --- 530 nm: azo-bilirrubina

ICTERICIA Coloración amarillenta de la piel, mucosas y conjuntivas causadas por cifras de bilirrubina en sangre superiores a las normales. Cuando la Bilirrubina Total > 2, 5 mg/dl los tejidos toman el color de la Bilirrubina.

ICTERICIA la producción de pigmentos biliares Hay una falla hepática para conjugar y excretar pigmentos biliares Excreción de pigmentos debido a obstrucciones

Tipos de Ictericia Hemolítica Hepática Obstructiva Congénita no hemolítica

Tipos de Ictericia Hemolítica: destrucción GR formación bilirrubina Ej: Deficiencia G 6 PD Ictericia Hepática Disfunción Hepática Daño parénquima Conjugación de Bilirrubina

Tipos de Ictericia Obstructiva: Hay bloqueo de conductos biliares (litiasis, tumor, etc) Falla de la excreción de BC hacia los canalículos biliares Neonatal Congénita GT en hígado Conjug y excreción de Bilirrubina BNC en plasma SIEMPRE periodo neonatal Fototerapia

ICTERICIAS DEL RECIÉN NACIDO Ictericia: alteración clínica mas frecuente en el periodo neonatal Todos los RN presentan Bilirrubina. Total > 2 mg/dl en la 1ª semana de vida 25 -50 % supera los 7 mg/dl < 10 % RN ictericia patológica
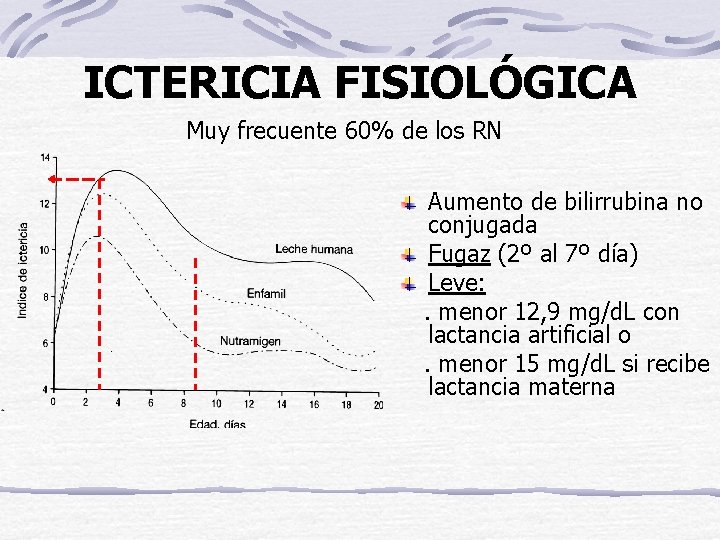
ICTERICIA FISIOLÓGICA Muy frecuente 60% de los RN Aumento de bilirrubina no conjugada Fugaz (2º al 7º día) Leve: . menor 12, 9 mg/d. L con lactancia artificial o. menor 15 mg/d. L si recibe lactancia materna

CRITERIOS DE ICTERICIA NO FISIOLÓGICA Una ictericia no es fisiológica si: Aparece en la primeras 24 horas de vida (hemólisis) Supera el valor máximo de 15 mg/dl (si está amamantado con leche materna) Persistencia de la ictericia durante mas de 2 semanas Incrementos en la bilirrubinemia > 5 mg/dl por día

SIGNOS DE ALARMA EN EL R. N. ICTÉRICO Historia familiar de enfermedad hemolítica Vómitos Letargia Rechazo del alimento Fiebre o hipotermia Inicio de la ictericia en el primer día o prolongación después de diez días Coluria Acolia

TOXICIDAD DE LA BILIRRUBINA Bilirrubina, en la célula: Descopla la fosforilación oxidativa en las mitocondrias cerebrales. Inhibe la actividad de ATPasa de las mitocondrias del cerebro Induce la inflamación en el cerebro Necrosis y muerte celular. NEUROTOXICIDAD “KERNICTERUS”
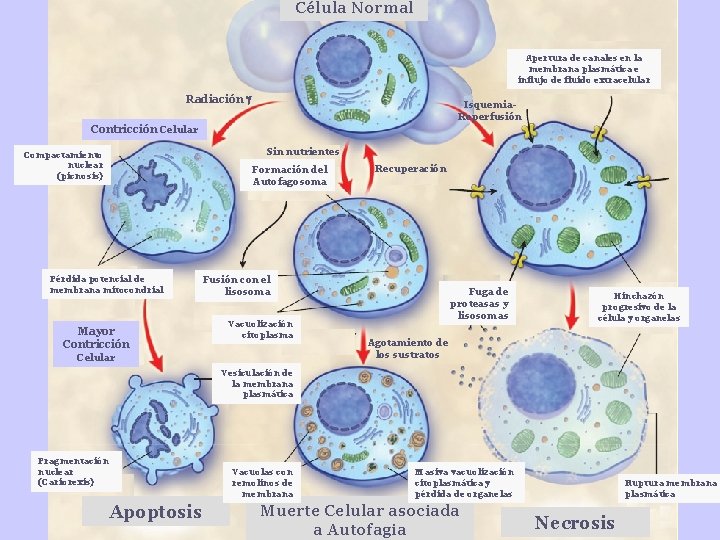
Célula Normal Apertura de canales en la membrana plasmática e influjo de fluido extracelular Radiación Isquemia. Reperfusión Contricción Celular Sin nutrientes Compactamiento nuclear (picnosis) Formación del Autofagosoma Pérdida potencial de membrana mitocondrial Mayor Contricción Recuperación Fusión con el lisosoma Vacuolización citoplasma Celular Fuga de proteasas y lisosomas Hinchazón progresivo de la célula y organelas Agotamiento de los sustratos Vesiculación de la membrana plasmática Fragmentación nuclear (Cariorexis) Vacuolas con remolinos de membrana Apoptosis Masiva vacuolización citoplasmática y pérdida de organelas Muerte Celular asociada a Autofagia Ruptura membrana plasmática Necrosis

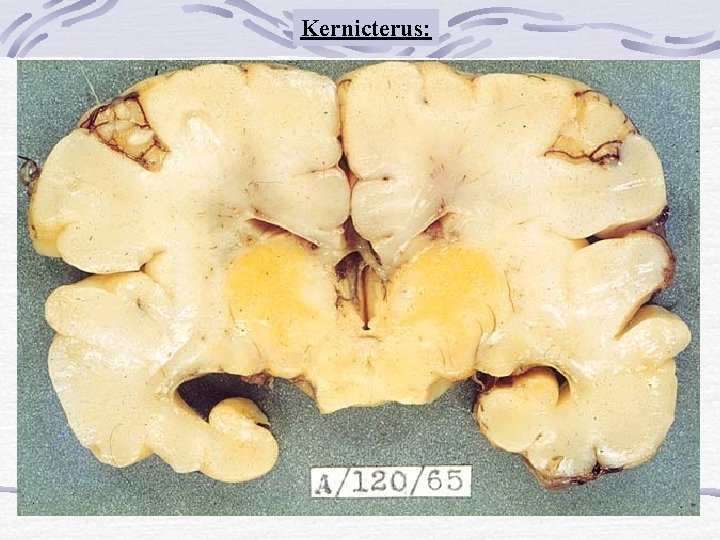
Ictericia Nuclear de Schmorl o Kernicterus: muerte por necrosis de los núcleos extrapiramidales de la base del encéfalo por impregnación de Bilirrubina sin conjugar

CLÍNICA DEL KERNICTERUS Se observan 3 Fases: (1) Hipotonía, letargia, llanto agudo, mala succión. (2) Hipertonía musculatura extensora (opistotonos), fiebre, convulsiones. (3) Hipotonía Secuelas: Diplejía espática. Encefalopatía crónica: Atetosis, sordera neurosensorial
Médula N. Estriado, Hipocampo
Kernicterus:

Tipos de Ictericia Hemolítica Hepática Obstructiva Congénita no hemolítica

HIPERBILIRRUBINEMIAS NO HEMOLITICAS: CAUSAS 1. Alteraciones en la conjugación hepática 2. Alteración de la excreción biliar de Bilirrubina conjugada 3. Captación y transporte defectuoso por los hepatocitos

Clasificación: Hiperbilirrubinemias No Conjugadas Síndrome de Gilbert Síndrome de Crigler-Najjar, tipo I y II Hiperbilirrubinemias Conjugadas Síndrome de Dubin-Johnson Síndrome de Rotor


Síndrome de Gilbert El síndrome de Gilbert es clásicamente definido como una hiperbilirrubinemia intermitente crónica, suave sin signos manifiestos de hemólisis. Esta condición esta asociada con una variedad de síntomas, tales como fatiga, astenia, dispepsia y letargo. Clínicamente su comienzo ocurre en la pubertad y consiste en manifestaciones de ictericia intermitente con variables elevaciones de bilirrubina no conjugada de 1 -4 mg/dl

Síndrome de Gilbert Laboratorio: Hepatograma, (transaminasas (GOT/GPT), FAL, -GTP): normales Curvas de depuración anormales
Bromosulfoftaleína (BSP) Verde de indocianina (ICG)
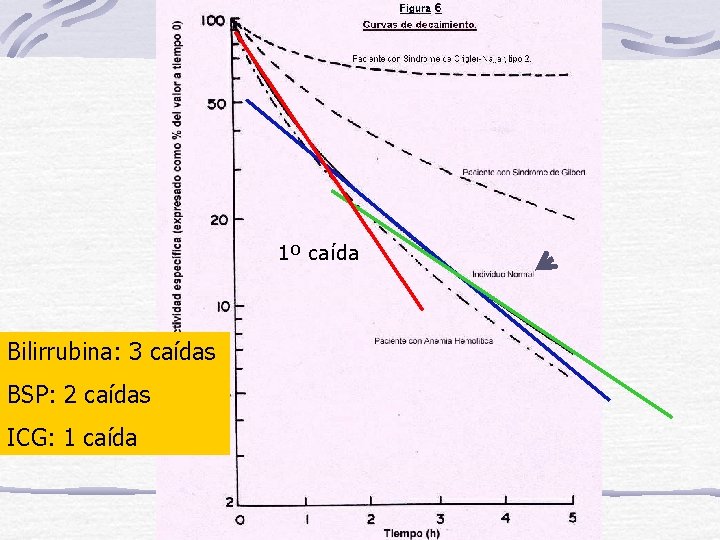
1º caída Bilirrubina: 3 caídas BSP: 2 caídas ICG: 1 caída
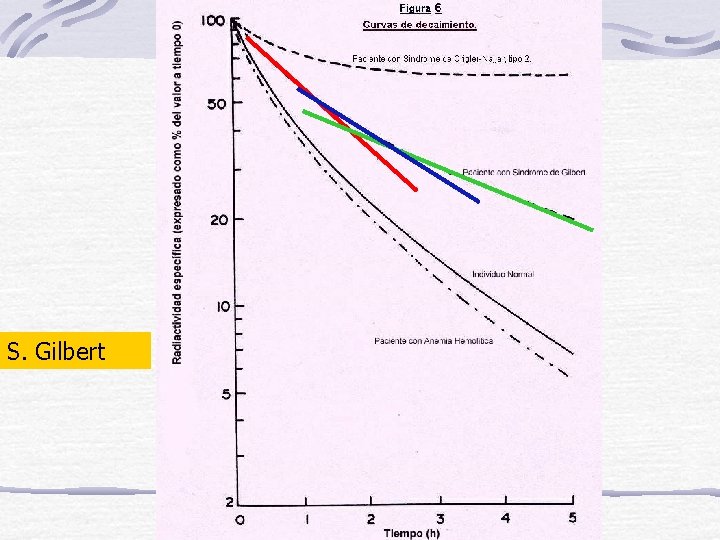
S. Gilbert

Síndrome de Gilbert Laboratorio: Curvas de depuración anormales: Algunos pacientes poseían anormal el primer exponencial indicando un problema en la captación (quizás en la permeasa? ) Otros encontraban anormal el segundo exponencial reflejando esto una deficiente biotransformación (baja actividad de la UDPGt ? ) y Otros autores hallaban que tanto el primer como el segundo exponencial eran anormales
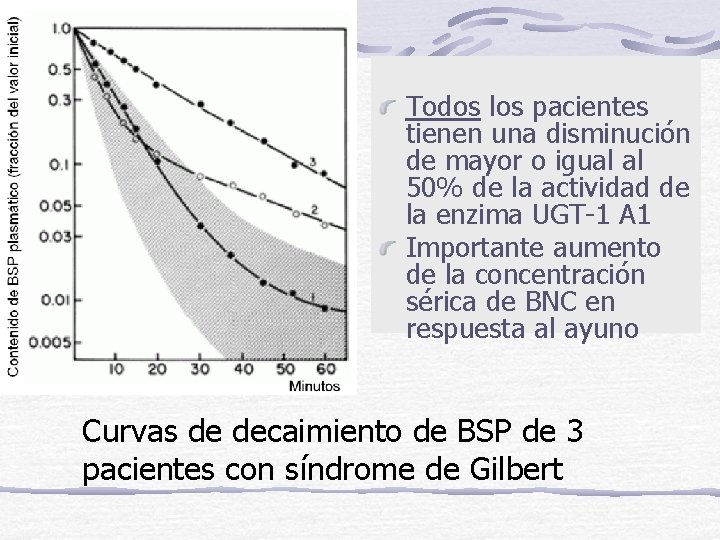
Todos los pacientes tienen una disminución de mayor o igual al 50% de la actividad de la enzima UGT-1 A 1 Importante aumento de la concentración sérica de BNC en respuesta al ayuno Curvas de decaimiento de BSP de 3 pacientes con síndrome de Gilbert

Síndrome de Gilbert Defecto Molecular: Alelo A(TA)7 TAA (inserción TA); 30% de la actividad de UGT 1 -A 1

Síndrome de Gilbert Laboratorio: Test de ácido nicotínico (sobrecarga de B)

Síndrome de Crigler-Najjar El defecto metabólico es la ausencia de actividad en hígado de Bilirrubina. Uridin Difosfatoglucuronosil transferasa (UDP-Gt). Se hereda AR Hay 2 tipos: Tipo I: severa y Tipo II con 10% actividad
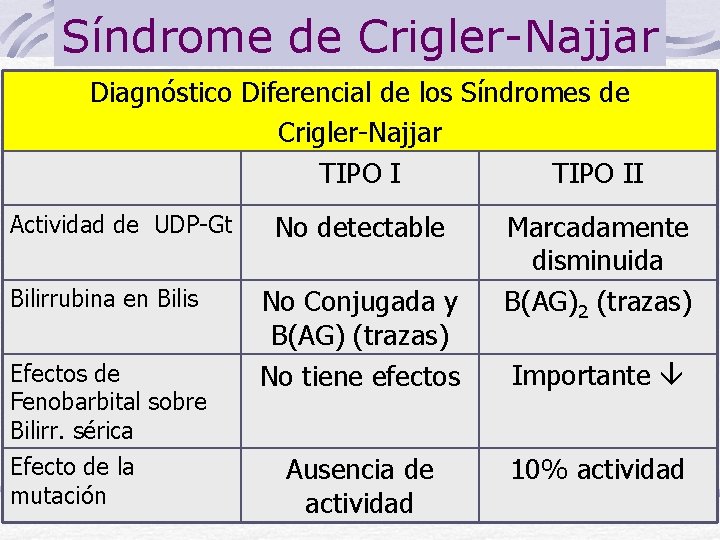
Síndrome de Crigler-Najjar Diagnóstico Diferencial de los Síndromes de Crigler-Najjar TIPO II Actividad de UDP-Gt Bilirrubina en Bilis Efectos de Fenobarbital sobre Bilirr. sérica Efecto de la mutación No detectable No Conjugada y B(AG) (trazas) No tiene efectos Ausencia de actividad Marcadamente disminuida B(AG)2 (trazas) Importante 10% actividad

Síndrome de Crigler-Najjar Características Clínicas Tipo I Severa ictericia que aparece entre el 1 er y 3 er día después del nacimiento La [bilirrubina]= 25 -45 mg /dl Hay kernicterus o encefalopatía por bilirrubina Tipo II - La [bilirrubina]= 15 -25 mg/dl - kernicterus: raro - Presentan una mayor respuesta a drogas que estimulan la hiperplasia del RE por ejemplo fenobarbital o dilantina
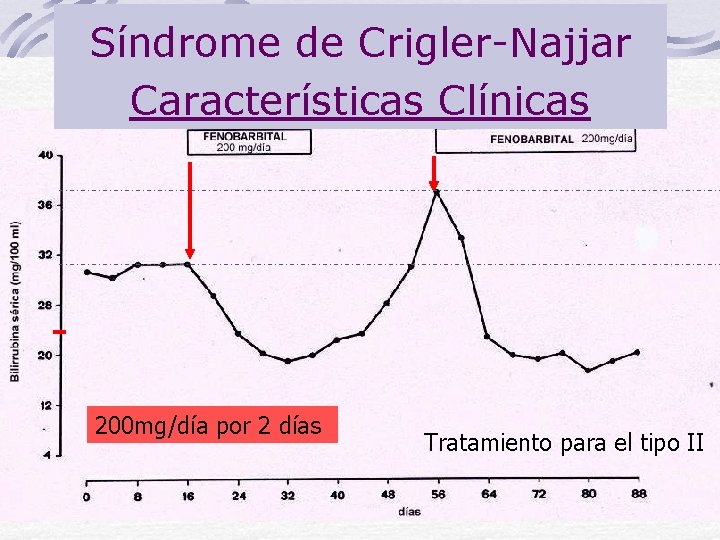
Síndrome de Crigler-Najjar Características Clínicas 200 mg/día por 2 días Tratamiento para el tipo II
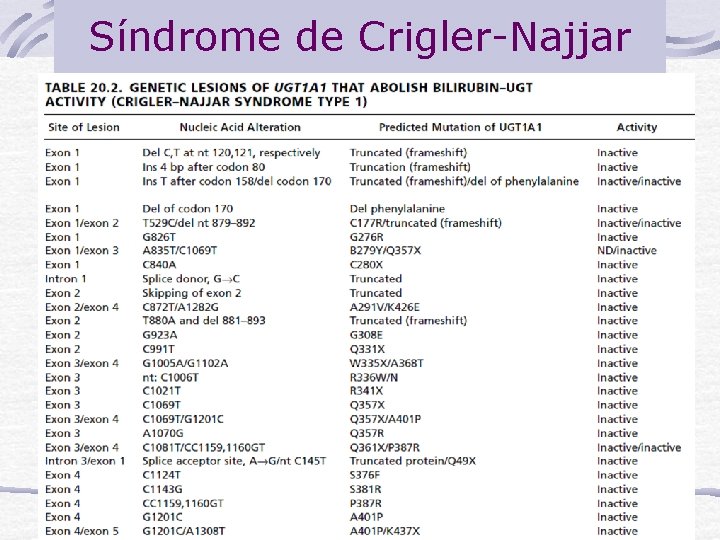
Síndrome de Crigler-Najjar Biología Molecular
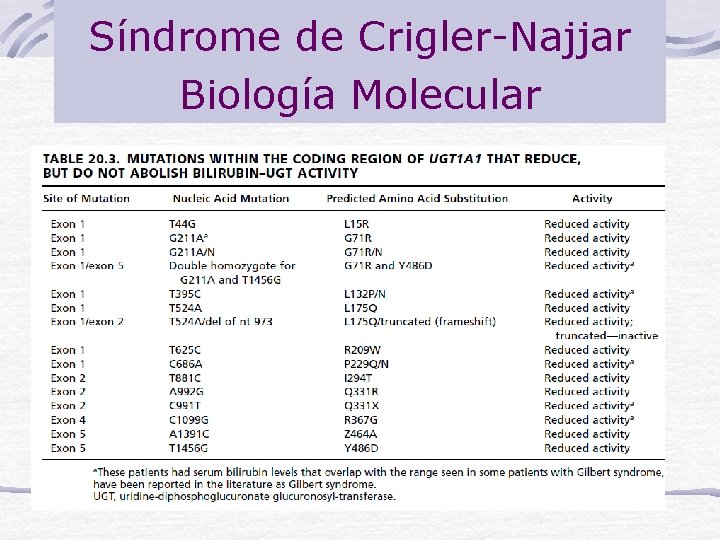
Síndrome de Crigler-Najjar Biología Molecular

Síndrome de Crigler-Najjar Laboratorio: Los niños con síndrome de Crigler. Najjar con bilirrubina sérica mayor de 20 mg/dl se consideran clínicamente como pacientes de alto riesgo Descartar otras causas de hiperbilirrubinemias, durante el rastreo neonatal

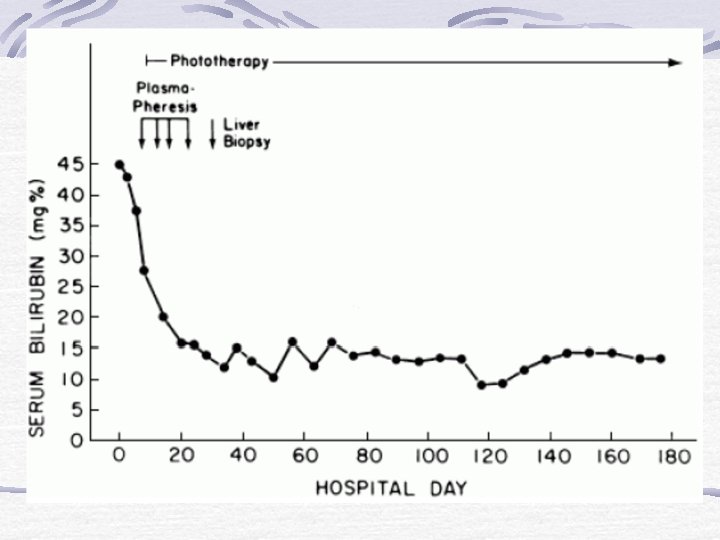
Síndrome de Crigler-Najjar Tratamiento para el tipo I: Transplante de hígado. Plasmaféresis. Exanguinotransfusión. Fototerapia en el recién nacido. Sn protoporfirina IX (en etapa experimental)

TRATAMIENTO DE UNA ICTERICIA NEONATAL Eliminar la bilirrubina no conjugada: FOTOTERAPIA En 1950 la Hna Ward del Hospital General de Rochford en Essex, notó que la luz diurna, desvanecía la coloración amarillenta de la piel de los recién nacidos
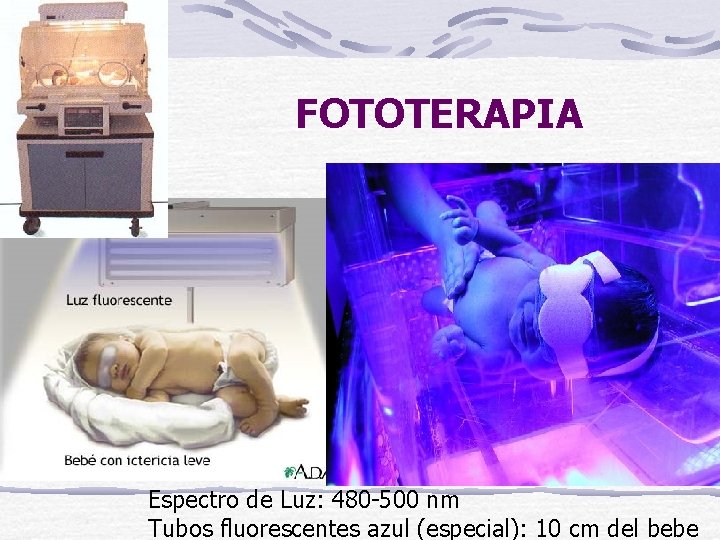
FOTOTERAPIA Espectro de Luz: 480 -500 nm Tubos fluorescentes azul (especial): 10 cm del bebe
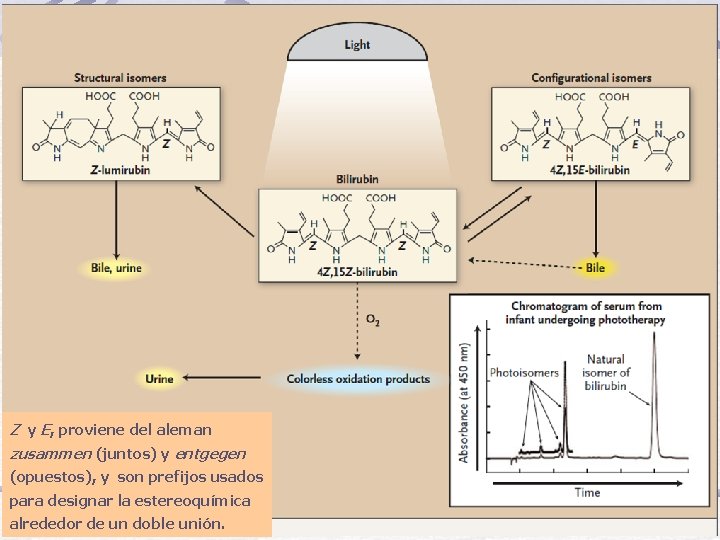
Z y E, proviene del aleman zusammen (juntos) y entgegen (opuestos), y son prefijos usados para designar la estereoquímica alrededor de un doble unión.


INDICACIONES DE LA FOTOTERAPIA


Plasmaféresis El procedimiento básico consiste en la extracción de sangre, separación de las células sanguíneas del plasma, y la devolución de estas células de la sangre a la circulación del cuerpo, diluido con plasma fresco o en un sustituto. El sustituto más común es una solución salina esterilizada con proteína de albúmina humana. Durante el curso de una misma sesión, dos a tres litros de plasma se retira y se sustituye. La plasmaferesis es el método más eficiente para reducir la concentración de bilirrubina sérica durante la crisis de los pacientes con C-N tipo I

Clasificación: Hiperbilirrubinemias No Conjugadas Síndrome de Gilbert Síndrome de Crigler-Najjar, tipo I y II Hiperbilirrubinemias Conjugadas Síndrome de Dubin-Johnson Síndrome de Rotor

Síndrome de Dubin-Johnson Herencia: AR, con una alta prevalencia estimada en un mínimo de 0, 07 % (1/1400) y está frecuentemente asociado (60%) con deficiencia del factor VII de coagulación. Bilirrubina= 2 -6 mg /dl ( BC) Defecto: MRP 2=c. MOAT= ABC C 2 Colecistografía Oral: uso de ácido Iopanoico (Colesom), tiene la particularidad de ser excretado por el hígado hacia las vías biliares y acumulación en la vesícula. Es (-) para los pacientes con D-J. Hay acumulación de Pigmentos en Hígado Curva de BSP anormal: 60 -90 min hay regurgitación
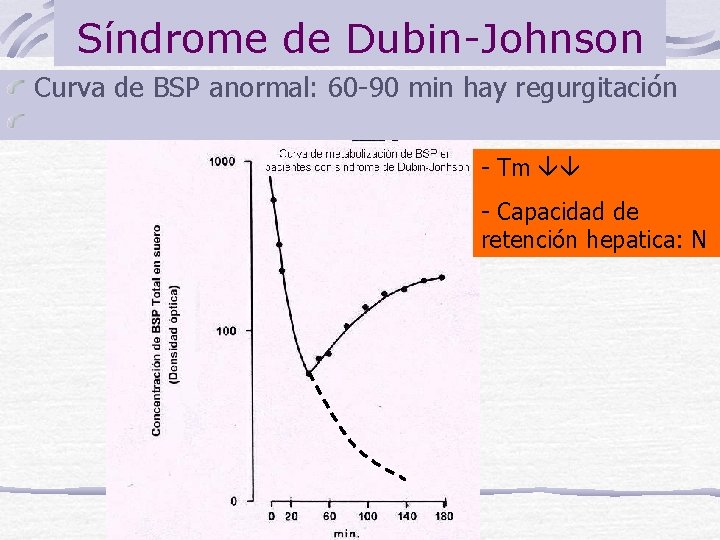
Síndrome de Dubin-Johnson Curva de BSP anormal: 60 -90 min hay regurgitación - Tm - Capacidad de retención hepatica: N

Síndrome de Dubin-Johnson Excreción Urinarias de Copro Anormal: Solo D-J altera el patrón de excreción siendo 80% de esas Copro de tipo I TRATAMIENTO: No posee terapias, ya que es de evolución benigna.

Síndrome de Dubin-Johnson Biología Molecular:

Síndrome de Rotor Herencia: AR Defecto: El nombre oficial del gen es SLCO 1 B 1 y SLCO B 3 (“solute carrier organic anion transporter family, member 1 B 1/B 3. ”). Ha tenido otros nombres: ORGANIC ANION TRANSPORTER 1 B 1/B 3, (OATP 1 B 1/B 3) Función: La proteína codificada es un transportador de membrana que media la captación (independiente de sodio) de numerosos compuestos endógenos incluyendo bilirrubina, 17 - glucuronosil estradiol, taurocolato, metotrexato, sulfato de dehidroepiandrosterona, sulfato de estrona, la prostaglandina E 2, el TX B 2, LTs C 3, E 4, T 4 y T 3. Esta proteína también está implicada en la eliminación de fármacos complejos tales como las estatinas, bromosulfoftaleína y rifampicina de la sangre hacia los hepatocitos.


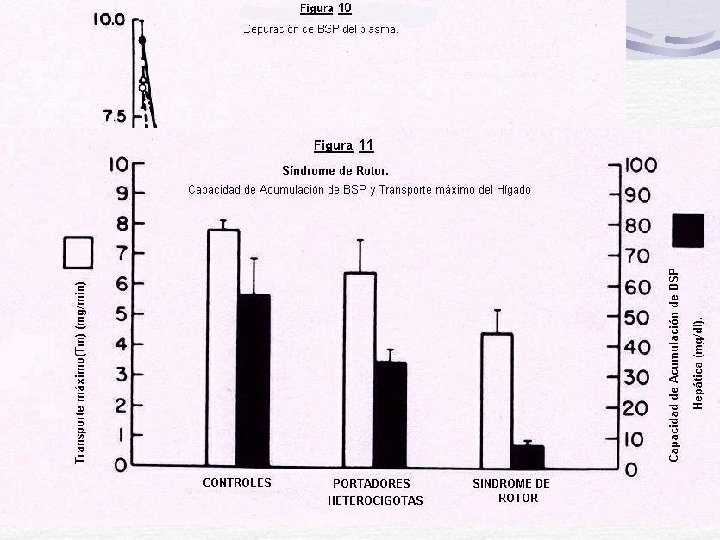

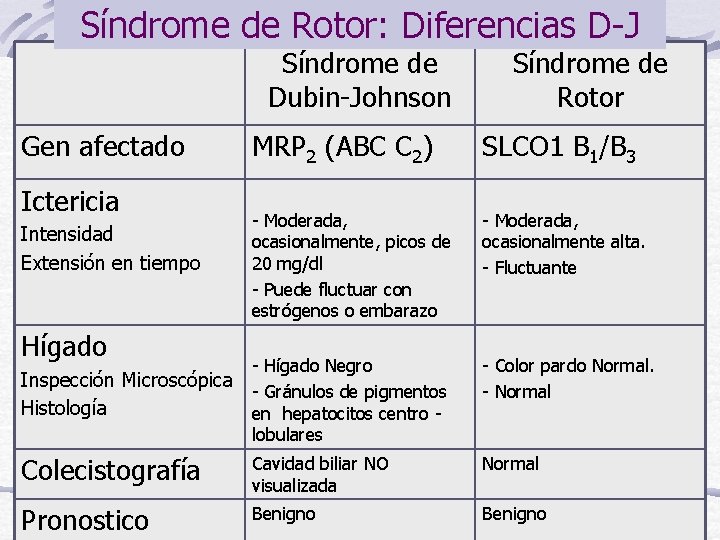
Síndrome de Rotor: Diferencias D-J Síndrome de Dubin-Johnson Gen afectado Ictericia Intensidad Extensión en tiempo Hígado Síndrome de Rotor MRP 2 (ABC C 2) SLCO 1 B 1/B 3 - Moderada, ocasionalmente, picos de 20 mg/dl - Puede fluctuar con estrógenos o embarazo - Moderada, ocasionalmente alta. - Fluctuante - Hígado Negro - Color pardo Normal. - Normal Inspección Microscópica - Gránulos de pigmentos Histología en hepatocitos centro lobulares Colecistografía Cavidad biliar NO visualizada Normal Pronostico Benigno

RESUMEN GENERAL

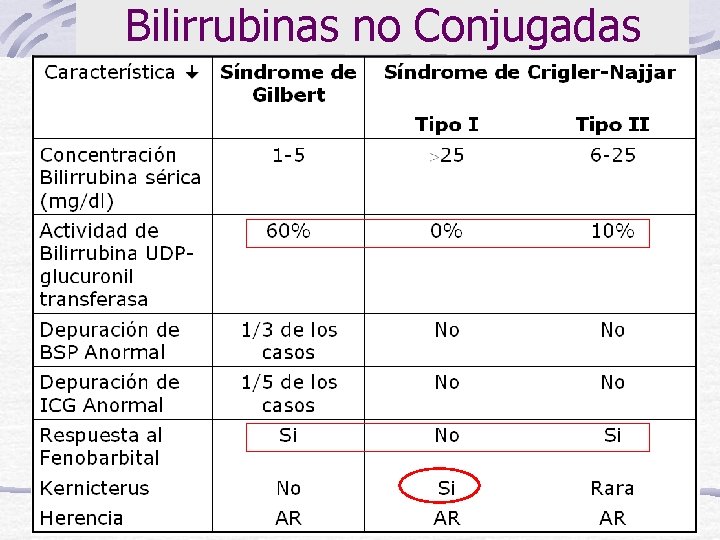
Bilirrubinas no Conjugadas

Bilirrubinas Conjugadas

Bibliografia: Lajos Okolocsanyi, Gino Nassuato and Mario Strazzabosco: Familial Hyperbilirubinemias. Clinical Aspects. Chapter 44. Hepatic transport and Bile secretion: Physiology and Pathophysiology. Raven Press, Ltd. , New York. 1993. Gerard Odell and Glenn Gourley: Hereditary hyperbilirubinemia. Chapter 67. Texbook of Gastroenterology and Nutrition in Infancy. Edited by E. Lebenthal. Raven Press, Ltd. , New York. 1989 Donald Ostrow, Pesupati Mujerjee and Claudio Tiribelli: Structure and binding of unconjugated bilirubin: relevance for physiological and pathophysiological function. Review. J. Lipid Res 1994, 35; 1715 -1737. Charles R. Scriver, William S. Sly, Barton Childs, Arthur Beaudet, William Sly, David Valle, Kenneth W. Kinzler Ph. D, Bert Vogelstein MD. 2001. The Metabolic and Molecular Bases of Inherited Disease, 4 volume set New York, Mc. Graw Hill; pag. 967 -1000 van den Bergh AAH, Muller P: Ueber eine direkte und eine indirekte Diazoreaktion auf Bilirubin. Biochem Z. 77: 90, 1916. Schmorl G: Zur Kenntnis des ikterus neonatatorum, inbesondere der dabei auftreten den gehirnveranderungen. Verh Dtsch Ges Pathol. 6: 109, 1903. Jayanta Roy Chowdhury, Allan W. Wolkoff, Namita Roy Chowdhury, Irwin M. Arias. PART 13: PORPHYRINS - Chapter 125: Hereditary Jaundice and Disorders of Bilirubin Metabolism. En Scriver CR, Beaudet AL, Sly W S, Valle D (eds). The online metabolic & molecular bases of inherited disease. New York, Mc. Graw Hill, 2012; pag. 1 -90. Giovanni Agati and Franco Fusi: New Trends in photobiology. Recents advances in bilirubin photophysics. J. Photochem. Photobiol 1990, 7: 1 -14. PA Gustafson and DW Boyle: Bilirubin Index. Medical Hypotheses 1995, 45: 409 -416. A Robertson, W Karp and R Brodersen: Bilirubin displacing effect of drugs in neonatology. Acta Paediatr Scand 1991: 80: 119 -1127. Burchell A, Hume R. 1999. Molecular genetics basis of Gilbert’s syndrome. J Gastroenterol. Hepatol. 14, 960 -966. Sampietro M, Lupica L, Pettero L, Romano R, Molteni V, Fionelli G. 1998. TATA-box promoter mutant in the promotor of UDP-glucuronyltransferase gene in Italian patients with Gilbert’s síndrome. Ital J Gastroenterol Hepatol. 30: 194 -8. Beutler E, Gelbert T, Demina A. 1998. Racial in the UDP-glucuronyltransferase 1 promoter: a balanced polymorfism for regulation of bilirrubin metabolism. PNAS, USA 95: 8170 -4. Tukey RH, Strassburg CP. 2000. Human UDP-Glucuronosyl-transferases: Metabolism, Expression and Disease. Annu. Rev. Pharmacol. Toxicol. 40, 581 -616 Namita Roy Chowdhury, Irwin M. Arias, Allan W. Wolkoff and Jayanta Roy Chowdhury. 2001 -The Liver. Biology and Pathobiology, Fourth Edition- Chapter 20. DISORDERS OF BILIRUBIN

Alguna pregunta? ? Muchas gracias por su atención!
- Slides: 88