Quand Luk SPV rencontre Luk FPV Tours ARCO



















- Slides: 33

Quand Luk. S-PV rencontre Luk. F-PV…. Tours ARCO juin 2008

Jonathan 16 ans

ANAMNESE: Depuis 5 jours: gêne respiratoire avec myalgies, douleur basi thoracique droite Diagnostic suspecté: rhinopharyngite Traitement symptomatique: thiovalone®, rhinadvil®, rhinotrophyl®, avec adjonction de zeclar® la veille de l’hospitalisation ATCD: Naissance prématurée à 32 SA avec maladie des membranes hyalines acné

AUX URGENCES: 5/02/08 - Glasgow 15 - Pa=107/67 mm. Hg, Fc=140/min, FR=40/min, θ=37 °C, sat=97% au MHC - Tirage intercostal, sus claviculaire, expectoration mucopurulente striée de sang, foyer de crépitants au sommet droit et en base gauche - Erythrodermie diffuse (après prise de clarithromycine ? ) Examens complémentaires: GDS: (12 L/MIN MHC) p. H=7, 32 PCO 2= 50 P 02= 73 mm. Hg lactates= 2, 2 NFS: GB= 12600, Thrombopénie= 124000 Ionogramme sanguin: Créatinine= 237 Urée= 24

DIAGNOSTIC SUSPECTE: PNO communautaire avec signes de gravité Germe suspecté : pneumocoque Antigène legionnelle et pneumocoque urinaire négatifs ANTIBIOTHERAPIE: ROCEPHINE ® / ROVAMYCINE®

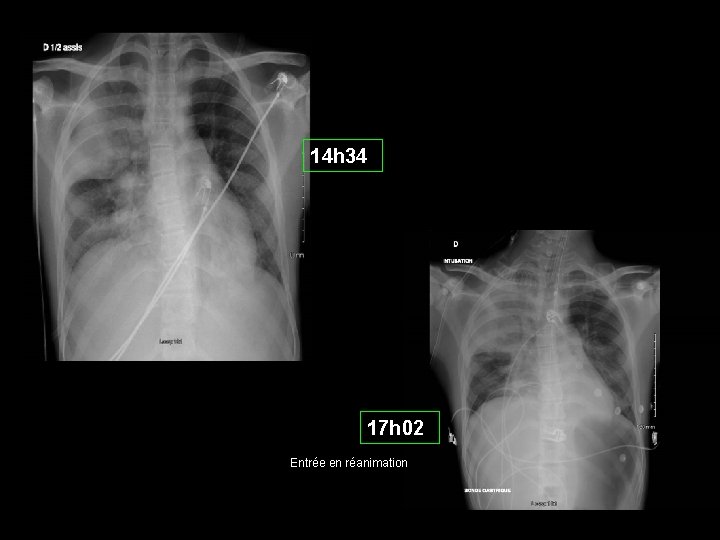
14 h 34 17 h 02 Entrée en réanimation

EVOLUTION : 6/02/08 Tableau de détresse respiratoire nécessitant une ventilation mécanique Quelques lésions nécrotiques sur les points d’appui (doigts, coudes, oreilles) Aspiration bronchique (07/02/08): Cocci Gram + Que faites-vous ? Introduction d’un traitement par Oxacilline/gentamycine

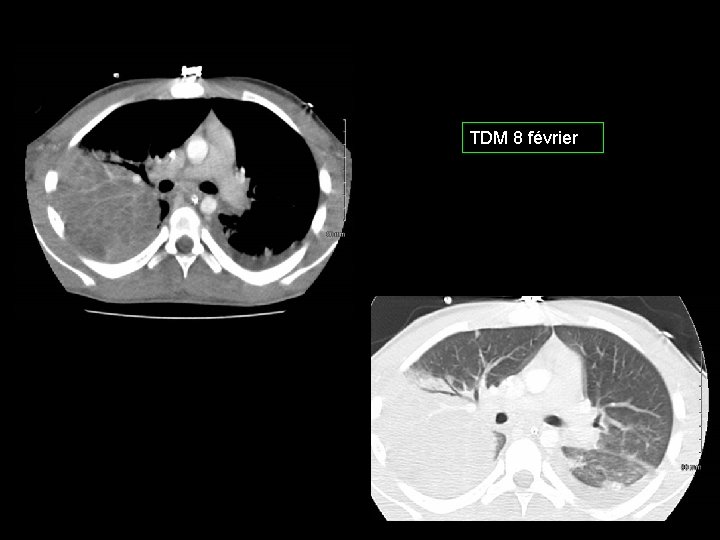
TDM 8 février

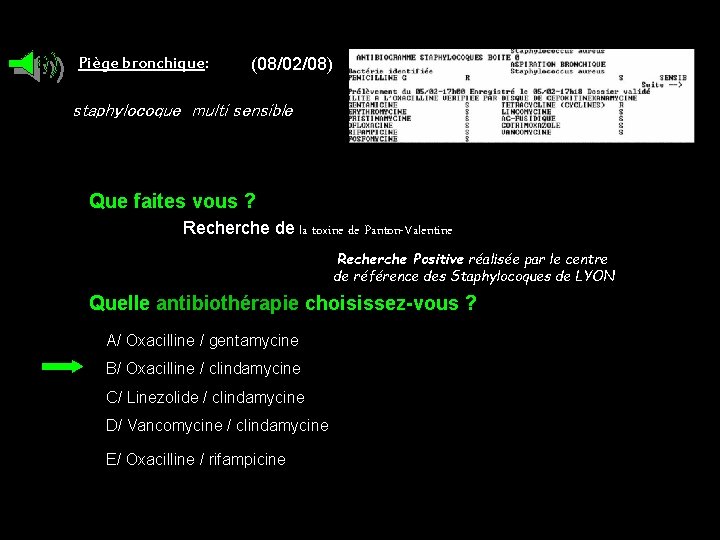
Piège bronchique: (08/02/08) staphylocoque multi sensible Que faites vous ? Recherche de la toxine de Panton-Valentine Recherche Positive réalisée par le centre de référence des Staphylocoques de LYON Quelle antibiothérapie choisissez-vous ? A/ Oxacilline / gentamycine B/ Oxacilline / clindamycine C/ Linezolide / clindamycine D/ Vancomycine / clindamycine E/ Oxacilline / rifampicine

EVOLUTION Pneumopathie nécrosante à SAMS avec toxine de Panton-Valentine + Hépatite B , hépatite C, HIV = négatif Sérologie chlamydiae, mycoplasme, legionnella négatives Pas de déficit immunitaire mis en évidence Recherche de virus respiratoire: metapneumovirus positif Épanchements pleuraux bilatéraux Abcédation Pneumothorax multiples Foyers de condensation alvéolaire bilatéraux

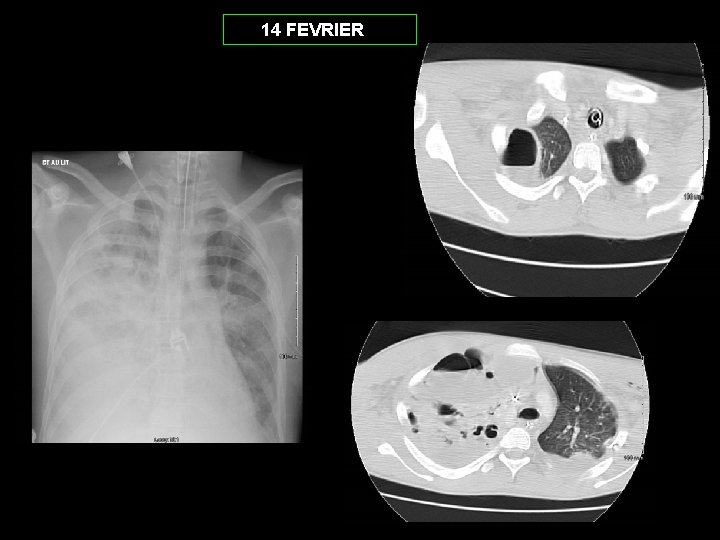
14 FEVRIER

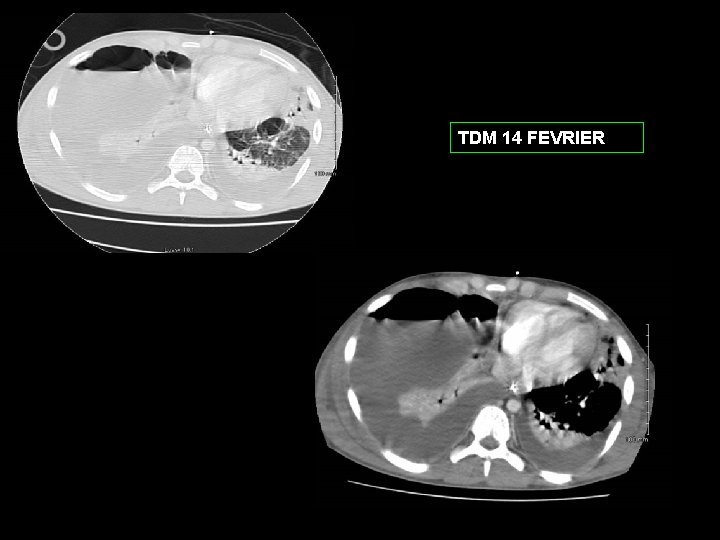
TDM 14 FEVRIER

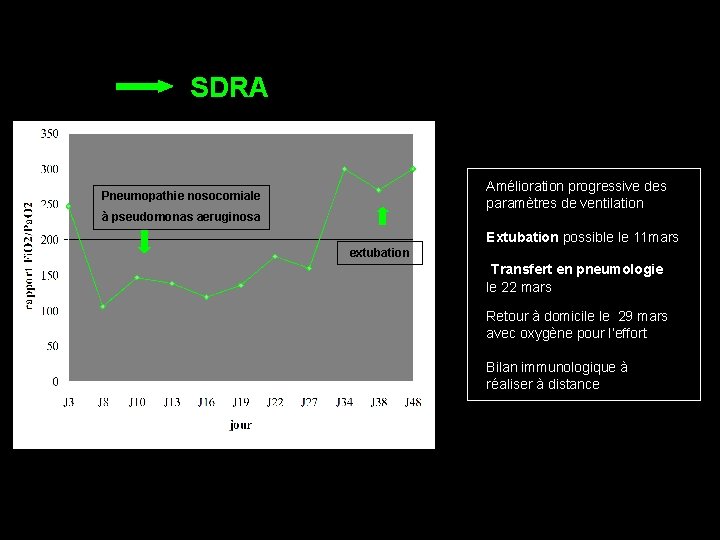
J 11= Pneumopathie nosocomiale à pseudomonas aeruginosa Aspiration bronchique + Prélèvement sur sinus droit + Hémoculture : 1 paire + Culture du drain pleural +

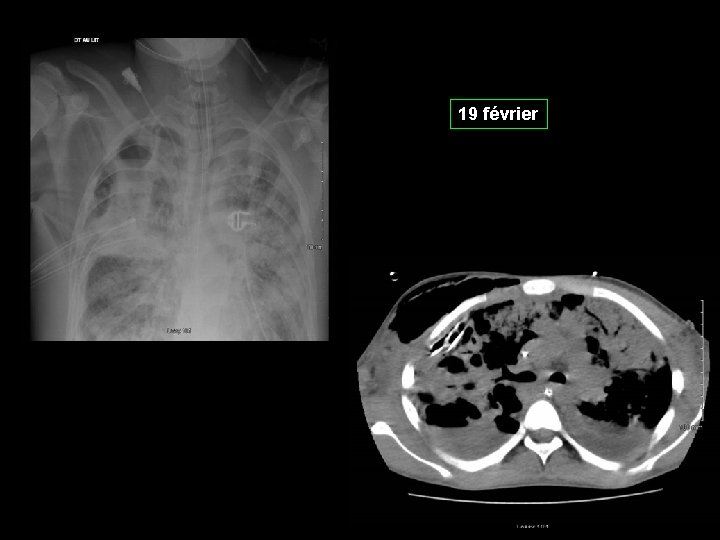
19 février

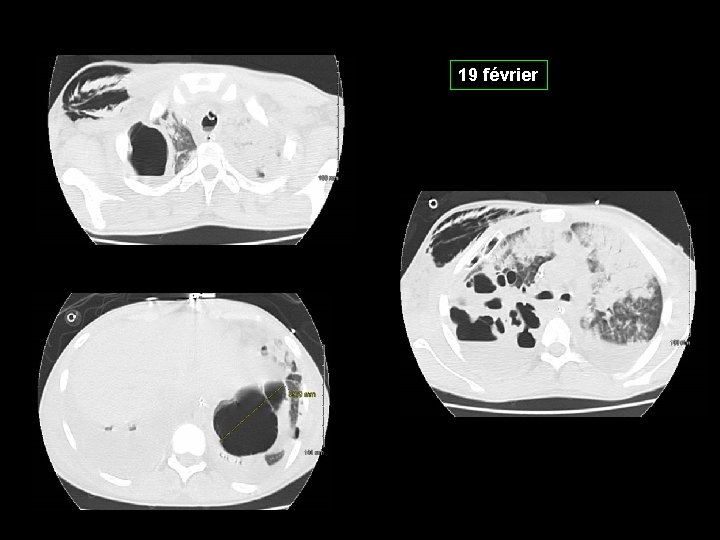
19 février

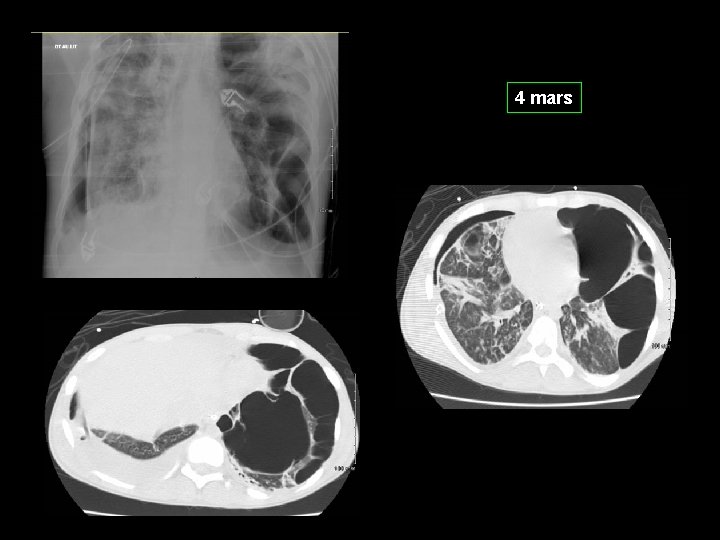
4 mars

SDRA Amélioration progressive des paramètres de ventilation Pneumopathie nosocomiale à pseudomonas aeruginosa Extubation possible le 11 mars extubation Transfert en pneumologie le 22 mars Retour à domicile le 29 mars avec oxygène pour l’effort Bilan immunologique à réaliser à distance

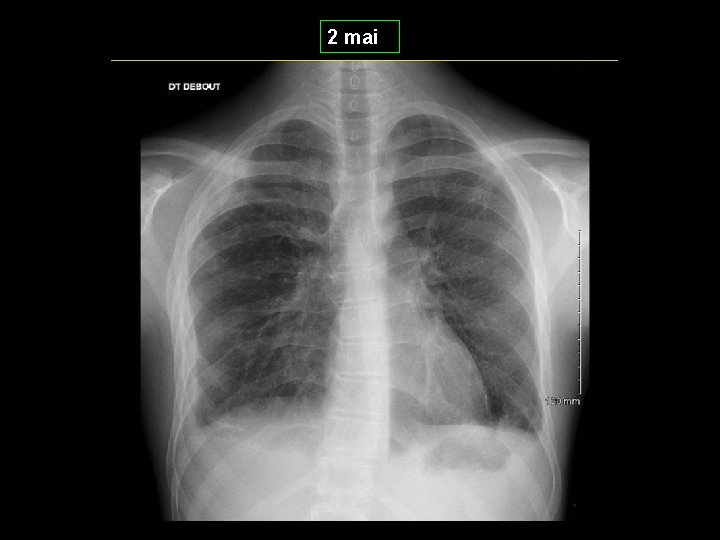
2 mai

2 questions : Quels signes cliniques doivent faire penser à la toxine de Panton-Valentine? L’antibiothérapie probabiliste était-elle adaptée?

ANAMNESE: Sujet jeune Depuis 5 jours: gêne respiratoire avec myalgies , douleur basi thoracique droite Diagnostic suspecté: rhinopharyngite Traitement symptomatique: thiovalone®, rhinadvil®, rhinotrophyl®, avec adjonction de zeclar® la veille de l’hospitalisation ATCD: Naissance prématurée à 32 SA avec maladie des membranes hyalines acné

AUX URGENCES: 5/02/08 - Glasgow 15 - Pa=107/67 Fc=140/min FR=40/min θ=37 °C, sat=97% au MHC - expectoration mucopurulente striée de sang - Tirage intercostal, sus claviculaire, foyer de crépitants au sommet droit et en base gauche - Erythrodermie diffuse (après prise de clarithromycine ) Examens complémentaires: GDS: p. H=7, 32 PCO 2= 50 P 02= 73 mm. Hg lactates= 2, 2 NFS: GB= 12600, Thrombopénie= 124000 Ionogramme sanguin: Créatinine= 237 Urée= 24


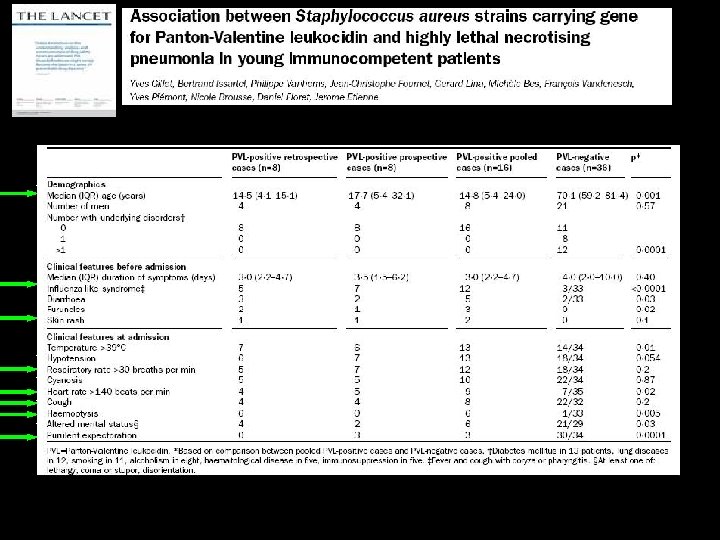
Rappel sur la toxine de Panton-Valentine: Cytotoxine produite par 5 % des colonies de staphylocoques aureus Le plus souvent associé à des infections de peau et des pneumopathies nécrosantes. Incidence : 71 cas dans la littérature Mortalité élevée : 75 % Gillet, Lancet, 2002 Facteurs de mortalité: Leucopénie, erythrodermie et hémoptysie Gillet, Clin. Infect. Dis. 2007

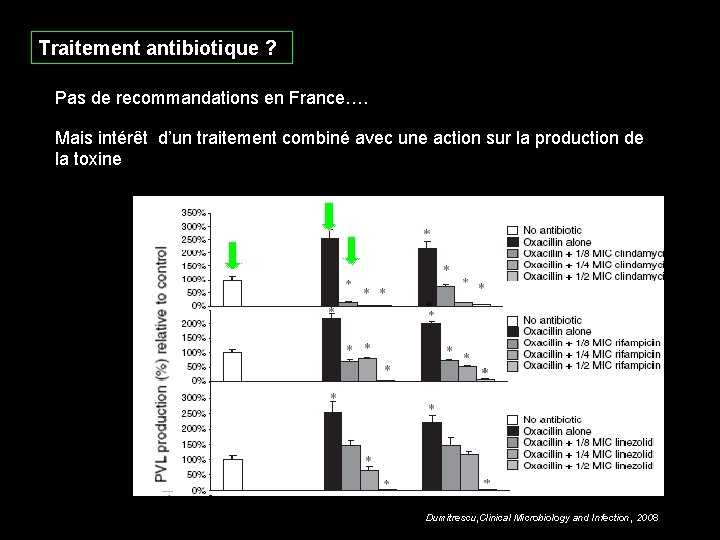
Traitement antibiotique ? Pas de recommandations en France…. Mais intérêt d’un traitement combiné avec une action sur la production de la toxine Dumitrescu, Clinical Microbiology and Infection, 2008

« Recommandations » en Angleterre : Morgan, International Journal of Antimicrobial Agents 2007 Traitement empirique : Doit couvrir le staphylocoque aureus méti-R 47% des souches de S. aureus sont résistants à la méticilline Holmes A, J Clin Microbiol 2005 Recher une résistance à la clindamycine de la souche Clindamycine IV 1, 2 g-1, 8 g toutes les 6 heures Linezolide 600 mg IV toutes les 12 heures

Autres traitements : Immunoglobulines intraveineuses: Neutralise in vitro la formation de pores et l’effet cytopathogène de LPV Dose optimale inconnue, utilisation documentée dans 6 cas de la littérature Dose de 2 g/kg à répéter à 48 heures si persistance de signes en faveur d’un sepsis Morgan, International Journal of Antimicrobial Agents 2007

Autres traitements : Possible rôle de la protéine C activée ? Voies de recherche : Immunoglobulines nébulisées Glycérol monolaurate Vaccination contre le staphylocoque

1918 = épidémie de grippe au Camp Jackson en Californie aux Etats-Unis 385 morts S. aureus isolé dans les cultures pulmonaires de 153 soldats (post-mortem) avec la même description des lésions du parenchyme pulmonaire que celles décrites par l’équipe de Gillet

« The treatment of staphylococcus aureus of the lung is extremely ineffectual »

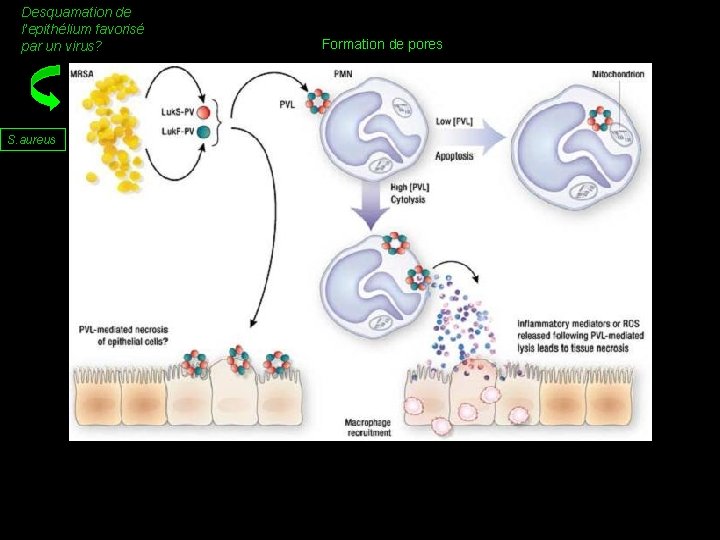
Desquamation de l’epithélium favorisé par un virus? Formation de pores S. aureus ? ? Libération de cytotoxines

Emergence récente en Europe et Outre-Atlantique de SAMR communautaires, génétiquement différents des SARM hospitaliers et pouvant produire de la PVL 17 cas aux Etats-Unis durant l’hiver 2003 -2004 Vandenesch, Emerg Infect Dis 2003 Community-acquired methicillin-resistant S-aureus carrying Panton-Valentine leukocidin genes: a worlwide emergence? En France : En 2006, 6 cas de pneumopathie nécrosante PVL+ dont 1 cas dû à une souche résistante à la méticilliine Centre National de référence des Staphylocoques Lyon

Oui, mais … 40% Centre National de référence des Staphylocoques Lyon

Pourquoi pas la vancomycine ? Pénétration pauvre dans le parenchyme pulmonaire Alors que l’objectif est d’atteindre une concentration supérieure à 90% de la CMI du SARM Wargo, CID 2005 Linezolide Concentration atteinte dans le parenchyme pulmonaire Conte, Antimicrob Agents Chemother 2002