Qu hay de nuevo en la ENFERMEDAD CELIACA



















- Slides: 27

¿Qué hay de nuevo en la ENFERMEDAD CELIACA? Cristina J. Blázquez Gómez Residente de Pediatría AGC HUCA

DEFINICIÓN: ¿Qué ha cambiado? ESPGHAN(2015) : ENTEROPATÍA: ENFERMEDAD SISTEMICA INTOLERANCIA PERMANENTE AL GLUTEN provocada por el gluten y prolaminas relacionadas, en individuos genéticamente susceptibles PILARES BÁSICOS : 1. Manifestaciones clínicas dependientes del gluten 2. Anticuerpos específicos de EC : estáticos 3. Haplotipos HLA DQ 2 o DQ 8 : VPN ALTO 4. Enteropatía: lesión ID: Malabsorción 5. Tratamiento: normalización anatomía patológica y Tratamiento clínica de los pacientes

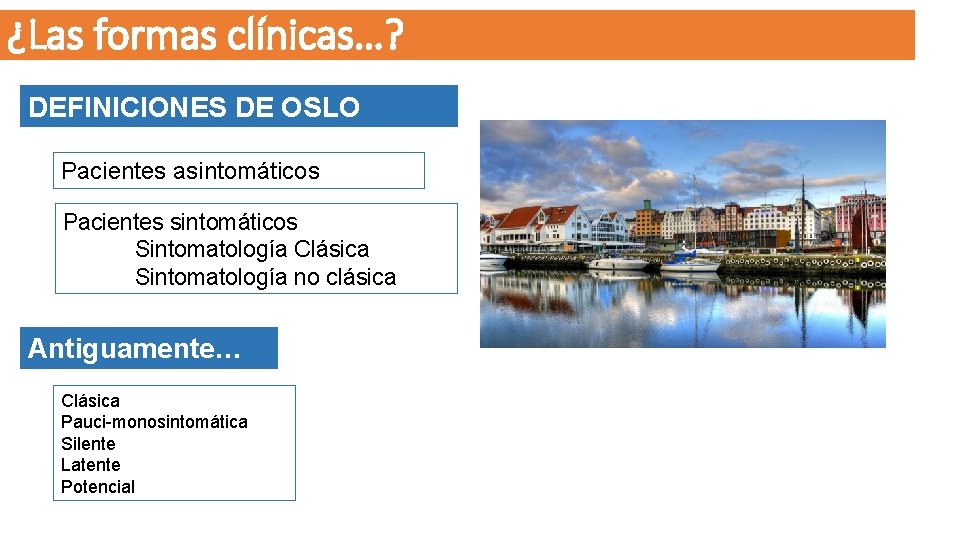
¿Las formas clínicas…? DEFINICIONES DE OSLO Pacientes asintomáticos Pacientes sintomáticos Sintomatología Clásica Sintomatología no clásica Antiguamente… Clásica Pauci-monosintomática Silente Latente Potencial

¿Las formas clínicas…? ¿Cómo han cambiado a lo largo de estos años?

¿Cuándo introducimos el gluten en la dieta? ¿Recién nacido? ¿ 4 -6 meses? ¿ 5 -7 meses? ¿Lactancia materna? La introducción del gluten en la dieta del lactante. Recomendaciones de un grupo de expertos The introduction of gluten into the infant diet. Expert group recommendations C. Ribes Koninckxa, , , J. Dalmau Serrab, J. M. Moreno Villares c, J. J. Diaz Martín d, G. Castillejo de Villasantee, I. Polanco Alluef

¿De que cifras hablamos? § 5 veces más frecuente en niños § Relación mujer/varón de 2: 1 § Según la FACE hay 40. 000 personas diagnosticadas de EC en España. La prevalencia mundial, se estima en 1/266, mientras que en España oscila entre 1/118 en la población infantil y 1/389 en la población §Casos por cribado serológico: 1/100 sabían) (RN 1/79 celiacos y no lo -Datos incidencia en España: (Dra. López. Acta Pediátrica 2013): 1981 -1990: 6, 87/100, 000 años <15 años 1991 -1999: 16, 04/100, 000 <15 años

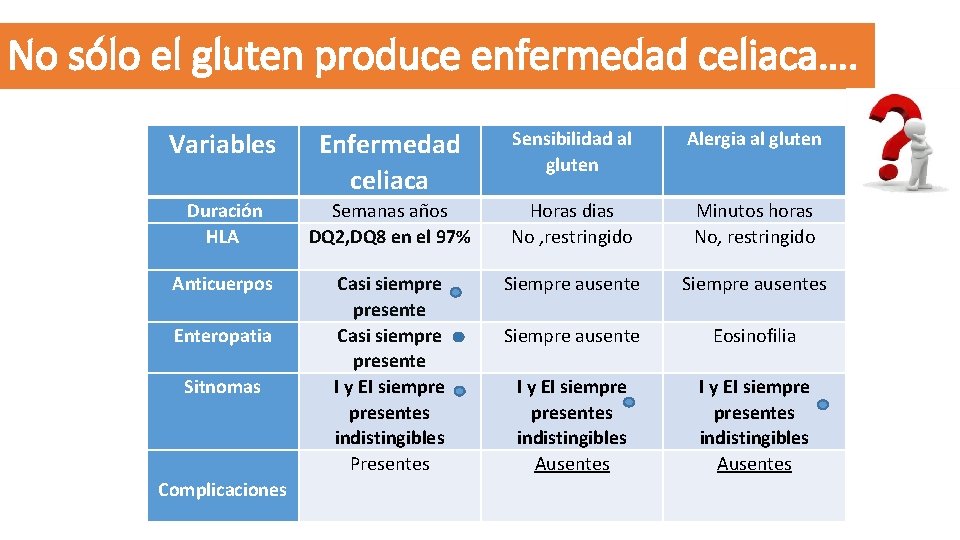
No sólo el gluten produce enfermedad celiaca…. Variables Enfermedad celiaca Sensibilidad al gluten Alergia al gluten Duración HLA Semanas años DQ 2, DQ 8 en el 97% Horas dias No , restringido Minutos horas No, restringido Anticuerpos Casi siempre presente I y EI siempre presentes indistingibles Presentes Siempre ausentes Siempre ausente Eosinofilia I y EI siempre presentes indistingibles Ausentes Enteropatia Sitnomas Complicaciones

¿Dónde están los celiacos de libro? ANTES…. Polisintomáticos Y AHORA QUÉ? Monosintomáticos… Intestinales Diarrea crónica intermitente Falta de apetito con altibajos Nauseas y vómitos mantenidos Estreñimiento / diarrea Flatulencia Extraintestinales Estomatitis aftosas : recurrentes no infecciones Dermatitis herpetiforme Déficit de hierro o ferritina baja o B 12 o Vitamina K Malnutrición Estancamiento ponderoestatural Talla baja Artritis y artralgias Osteopenias: Fracturas patológicas Defecto esmalte dentario Astenia, alteraciones del carácter, irregularidad menstruación.

Así que 2 grupos de pacientes: SINTOMÁTICOS Aliviar los sintomas Consecuencias a largo plazo ASINTOMÁTICOS / FACTORES de RIESGO Consecuencias a largo plazo

Puntos de interés en el diagnóstico…. • Anticuerpos antitransglutaminasa tipo 2: • Especificidad condicionada por el título detectado. • Altos niveles : específicos de EC. • Bajos : enfermedades autoinmunes, infección, tumores, enfermedades cardiacas o hepáticas y psoriasis. • Confirmarse con EMA • HLA-DQ 2/HLA-DQ 8 • Condición necesaria pero no suficiente • Alto valor predictivo negativo • Así del 30% al 40% de la población caucásica presenta el HLA-DQ 2 y sólo el 1% desarrolla EC

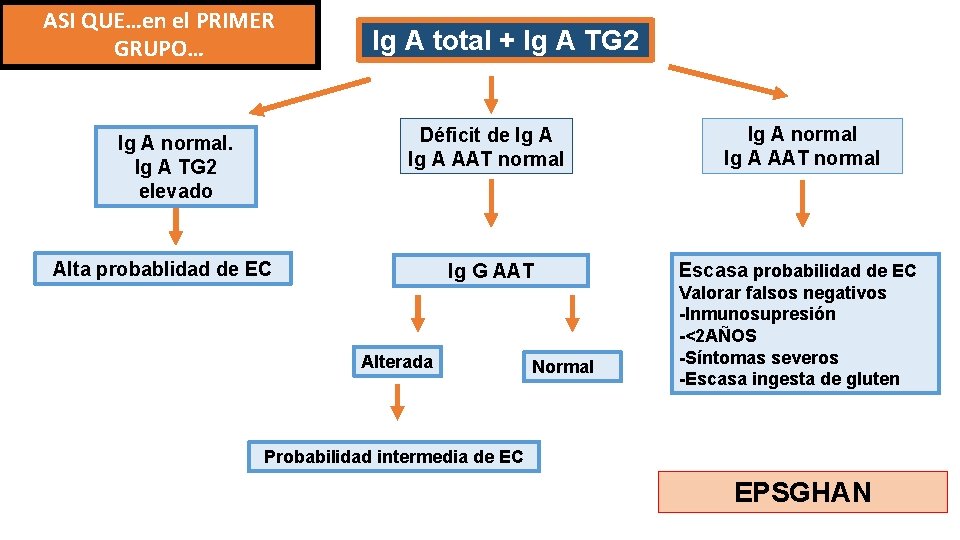
ASI QUE…en el PRIMER GRUPO… Ig A normal. Ig A TG 2 elevado Ig A total + Ig A TG 2 Déficit de Ig A AAT normal Ig G AAT Escasa probabilidad de EC Alta probablidad de EC Alterada Normal Valorar falsos negativos -Inmunosupresión -<2 AÑOS -Síntomas severos -Escasa ingesta de gluten Probabilidad intermedia de EC EPSGHAN

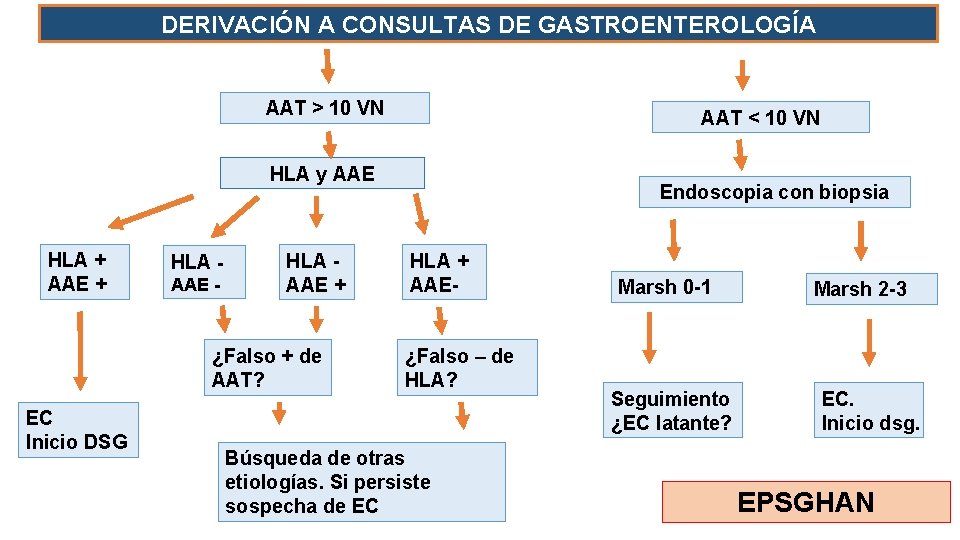
DERIVACIÓN A CONSULTAS DE GASTROENTEROLOGÍA AAT > 10 VN AAT < 10 VN HLA y AAE HLA + AAE + HLA AAE - HLA AAE + ¿Falso + de AAT? EC Inicio DSG Endoscopia con biopsia HLA + AAE¿Falso – de HLA? Búsqueda de otras etiologías. Si persiste sospecha de EC Marsh 0 -1 Seguimiento ¿EC latante? Marsh 2 -3 EC. Inicio dsg. EPSGHAN

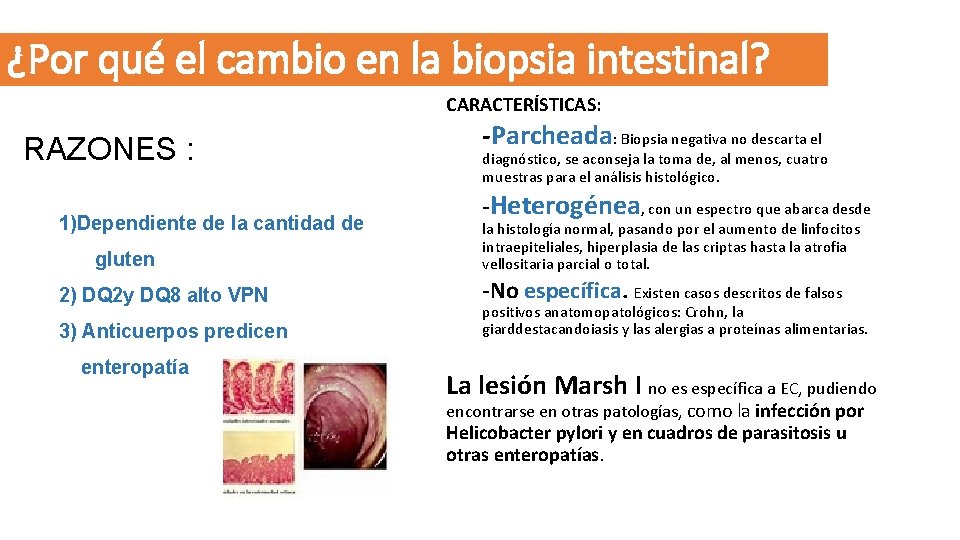
¿Por qué el cambio en la biopsia intestinal? CARACTERÍSTICAS: RAZONES : 1)Dependiente de la cantidad de gluten 2) DQ 2 y DQ 8 alto VPN 3) Anticuerpos predicen enteropatía -Parcheada: Biopsia negativa no descarta el diagnóstico, se aconseja la toma de, al menos, cuatro muestras para el análisis histológico. -Heterogénea, con un espectro que abarca desde la histología normal, pasando por el aumento de linfocitos intraepiteliales, hiperplasia de las criptas hasta la atrofia vellositaria parcial o total. -No específica. Existen casos descritos de falsos positivos anatomopatológicos: Crohn, la giarddestacandoiasis y las alergias a proteínas alimentarias. La lesión Marsh I no es específica a EC, pudiendo encontrarse en otras patologías, como la infección por Helicobacter pylori y en cuadros de parasitosis u otras enteropatías.

¿A quiénes seleccionamos? ¿ A toda la población? • No se recomienda EL CRIBADO SISTEMÁTICO DE LA EC en la población general: bajo umbral para identificación de celiacos Calidad de la evidencia II-3; fuerza de la Recomendación: C según la clasificación de la Canadian Task Force on Preventive Health Care • SÍ el cribado en los adultos y niños definidos como población de alto riesgo Calidad de la evidencia II-3; fuerza de la recomendación C • Familiares de primer y segundo grado consanguíneo de personas con EC • Enfermedades asociadas

Entonces, el segundo grupo son…. 1. LOS FAMILIARES DE PRIMER GRADO • 2 miembros de la misma familia x 3 el riesgo • Niño con EC: un estudio familiar de forma sistemática, incluyendo, a los familiares de primer grado, ASINTOMÁTICOS/ SINTOMÁTICOS • Hermanos celiacos, el “corte de edad” pasados los 2 -6 años de vida o bien cuatro años desde la introducción del gluten.

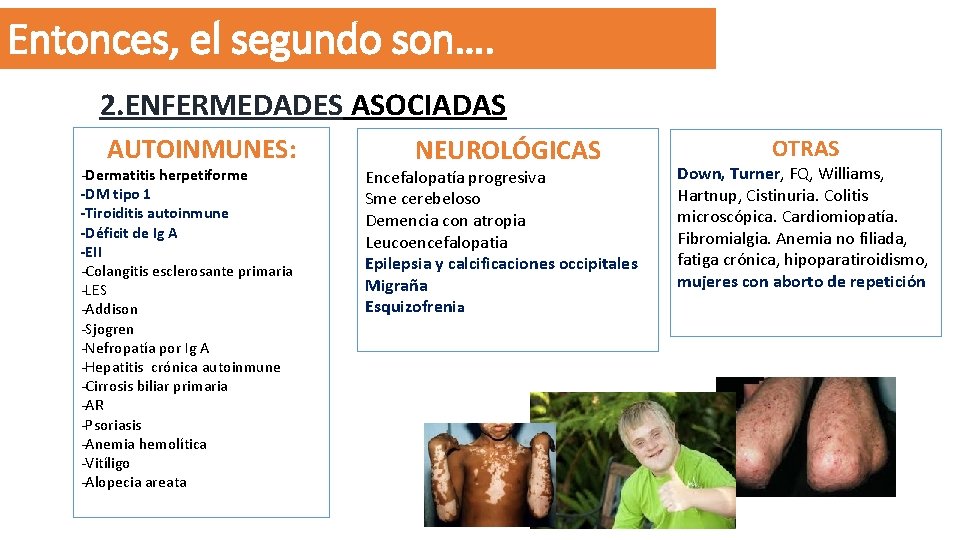
Entonces, el segundo son…. 2. ENFERMEDADES ASOCIADAS AUTOINMUNES: -Dermatitis herpetiforme -DM tipo 1 -Tiroiditis autoinmune -Déficit de Ig A -EII -Colangitis esclerosante primaria -LES -Addison -Sjogren -Nefropatía por Ig A -Hepatitis crónica autoinmune -Cirrosis biliar primaria -AR -Psoriasis -Anemia hemolítica -Vitíligo -Alopecia areata NEUROLÓGICAS Encefalopatía progresiva Sme cerebeloso Demencia con atropia Leucoencefalopatia Epilepsia y calcificaciones occipitales Migraña Esquizofrenia OTRAS Down, Turner, FQ, Williams, Hartnup, Cistinuria. Colitis microscópica. Cardiomiopatía. Fibromialgia. Anemia no filiada, fatiga crónica, hipoparatiroidismo, mujeres con aborto de repetición

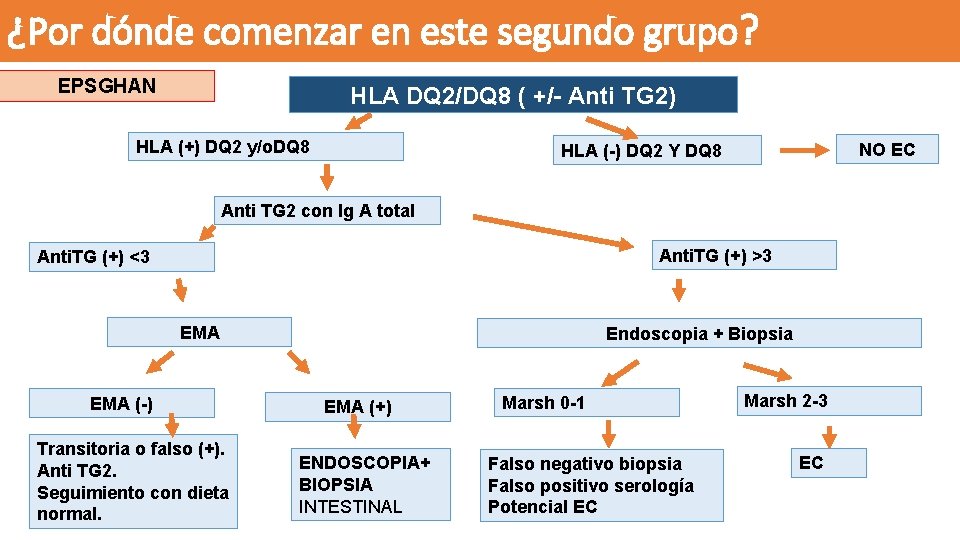
¿Por dónde comenzar en este segundo grupo? EPSGHAN HLA DQ 2/DQ 8 ( +/- Anti TG 2) HLA (+) DQ 2 y/o. DQ 8 NO EC HLA (-) DQ 2 Y DQ 8 Anti TG 2 con Ig A total Anti. TG (+) >3 Anti. TG (+) <3 EMA (-) Transitoria o falso (+). Anti TG 2. Seguimiento con dieta normal. Endoscopia + Biopsia EMA (+) ENDOSCOPIA+ BIOPSIA INTESTINAL Marsh 0 -1 Falso negativo biopsia Falso positivo serología Potencial EC Marsh 2 -3 EC

¿A quién provocar? 1. Marcadores serológicos negativos en el momento de la sospecha inicial 2. Lesión histológica de bajo grado (Marsh 0 o Marsh 1), o dificultad para valorar la biopsia (problemas técnicos, de orientación etc. . . ) 3. Excluir EC en pacientes sintomáticos con serología negativa y biopsia normal 4. Seleccionar individuos de alto riesgo entre familiares de pacientes con enfermedades asociadas a EC, con serología positiva y biopsia normal 5. Pacientes con biopsia intestinal compatible con EC y serología dudosa o negativa. 6. Pacientes asintomáticos a los que se ha retirado el gluten sin biopsia intestinal previa. 7. Personas con anticuerpos positivos que rechacen la biopsia

¿Cómo provocar? • No debe realizarse la provocación con gluten antes de los 5 años o durante la adolescencia • Debe ser alrededor de 15 gr/día

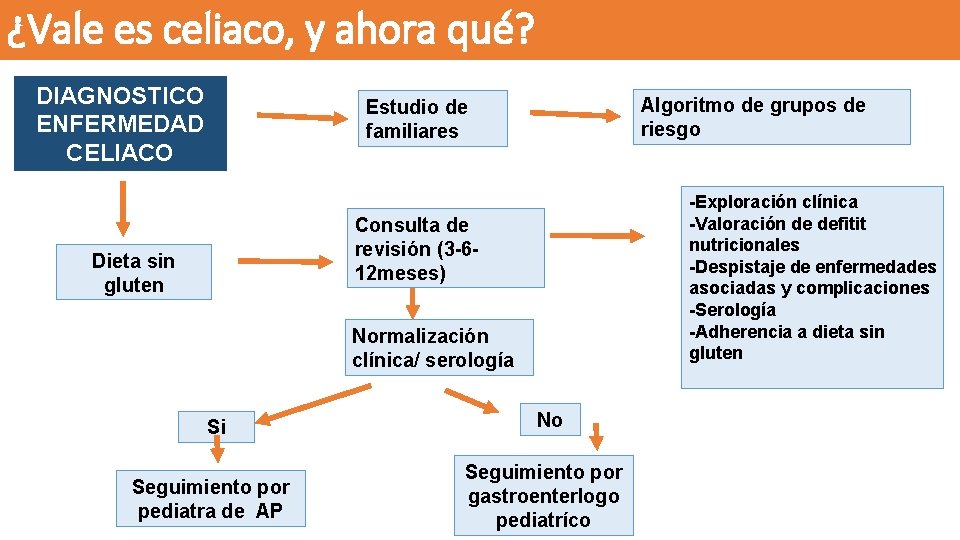
¿Vale es celiaco, y ahora qué? DIAGNOSTICO ENFERMEDAD CELIACO Algoritmo de grupos de riesgo Estudio de familiares -Exploración clínica -Valoración de defitit nutricionales -Despistaje de enfermedades asociadas y complicaciones -Serología -Adherencia a dieta sin gluten Consulta de revisión (3 -612 meses) Dieta sin gluten Normalización clínica/ serología Si Seguimiento por pediatra de AP No Seguimiento por gastroenterlogo pediatríco

Y, si seguimos el tratamiento…. • La seroconversión en 6 meses y la alteración histológica en 1 -2 años de la dieta sin gluten, puede ser incluso de 6 a 12 meses. • No es necesario, realizar nueva obtención de biopsia digestiva • Cuando la serología ha sido positiva, los controles con determinaciones de anti-TG 2. • Cuando la clínica persiste, recidiva, o encontramos un nuevo aumento, descartar transgresiones de gluten • Si se produce un incremento en los títulos de anticuerpos y expresividad clínica o histológica debe considerarse como recaída y por lo tanto confirmación diagnóstica de EC.

Y, si no seguimos el tratamiento…. 1) 2) 3) 4) Linfomas, neoplasias de intestino delgado , tumores orofaríngeos. Infertilidad no explicada Osteoporosis, fracturas óseas Aumentan las enfermedades autoinmunes *Hipoesplenismos: Mayor riesgo neumococo, meningococo. *Algunos seroconversión deficitaria tras la vacunación de VHB

Y hacia dónde vamos… • PEPTIDOS INMUNOGÉNICOS DEL GLUTEN EN HECES y/o orina : • ELISA competitivo. • ¿FASES DE LATENCIA EN LA SEROLOGIA DE LA CELIACA? : • ¿ NO EN SANGRE SI EN TEJIDO?

Y hacia dónde vamos, nuevos tratamientos… • Proteasas exógenas • Están siendo probadas 2 glutenasas en ensayos clínicos en fase II (ALV 003 y AN-PEP. • Polímeros, P(HEMA-co-SS). • Reducir la permeabilidad intestinal: zonulina • ALBA Therapeutics está desarrollando un antagonista de los receptores zonulina. • Inhibidores de la TG 2.

Y hacia dónde vamos… • Vacuna : Nexvax 2: Respuesta tolerogénica. • Lactococcus lactis.

Recopilando… • Enfermedad SISTÉMICA : 5 pilares básicos (Serología, genética, anatomía patológica, clínica). • Incremento del diagnóstico de enfermedad celiaca • Formas clínicas: Sintomática, paucisintomática, latente, potencial • Cambio en la sintomatología : de intestinales a extraintestinales • Diagnóstico serológico en sintomáticos VS genético en los que tienen factores de riesgo potenciales • Seguimiento: déficits nutricionales, estudio familiar, serología, clínica, adherencia al gluten • Complicaciones a largo plazo • Nuevos tratamientos.

GRACIAS POR SU ATENCIÓN Cristina Blázquez Gómez Residente de Pediatría AGC HUCA