Pulmonolgia A fejlett orszgokban a lakossg kb 10a

Pulmonológia • • • A fejlett országokban a lakosság kb. 10%-a pulmonológiai betegségben hal meg Leggyakrabban: bronchuscc. , pneumonia, krónikus obstruktív léguti megbetegedésben a foglalkozási betegségek 30%-át adja

• • A diagnosztika Anamnézis, status labor: kémia és szerológia Légzésfunkció és vérgáz analízis Képalkotó vizsgálatok: – UH: pleura folyadék? – kétirányú rtg. – CT, spirál CT (3 D képek, virtuális bronchoscopia), MR – bronchographia – perfúziós és ventillációs scintigraphia – angiographia Mikrobiológiai vizsgálatok Allergológiai vizsgálat (össz Ig. E, spec. Ig. E – RAST, l. ott!) Endoszkópiák – bronchoscopia: bronchoalveolaris lavage (BAL), bakteriológia, citológia, biopszia – pleurapunctio és cytológia, biopszia – thoracosopiia, transthorakális tüdőpuncio és biopszia – mediastinoscopia A jobbszívfél kiegészítő diagnosztikája: echo és jobbszívfél katéterezés
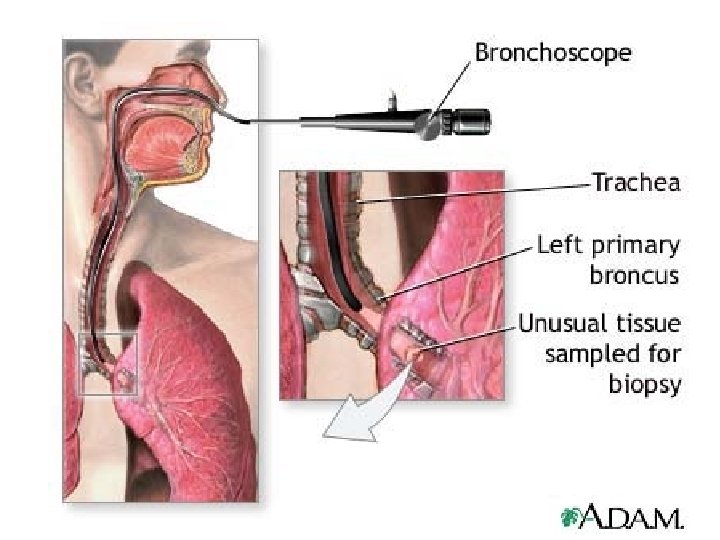

A tüdőbetegségek klinikai jellemzői • Általános tünetek: – étvágytalanság, – láz, éjszakai verejtékezés – gyorsult süllyedés, leukocytosis, dysproteinaemia • Négy specifikus tüdőtünet – – száraz köhögés köpettel (produktív) dyspnoe Mellkasi fájdalom • Fizikális vizsgálattal az infiltrátum jelei – bronchiális légzés, szörtyzörejek, pozití perctoral fremitus, bronchophonia („mondja azt, hogy harminchárom – tapintom, vagy hallgatom!”)

Ventillációs zavar: a dyspnoe • Okai: – pharyngotracheális: gégeödéma, trachea stenosis – pleuro-pulmonalis: tüdőbetegségek, pneumothorax, pleura-folyadék – a mellkasváz-rekesz betegségei: mellkasi deformitások, bordatörés, izombetegségek, magas rekeszállás – szív eredetű: balszívfél elégtelenség, tüdőembolis – centrális: encephalitis, központi idegrendszeri zavarok – fokozott oxigén-igény: fokozott testmozgás, láz – csökkent oxigénkínálat: magaslat, anaemia – pszichogén: hyperventilláció • Diagnosztikus jelek: – stridor: inspiratorikus léguti stenosisnál, exspiratorikus asztmában – egyik oldalon légzés nem hallható: tompulattal=atelektázia vagy pleurális folyadék, dobos kopogtatási hang: pneumothorax – bázisok felett tompulat és szörtyzörejek: lázzal=pneumonia, apróhólyagú szörtyölés=decomp. cordis vagy tüdőembolia – tetania=hyperventillatio – dyspnoe fizikális eltérés nélkül: centralis pneumonia? tüdőembolia

A ventillációs zavarok felosztása • Obstrukciós, a légutak szűkülete: 90% (minden 2. dohányosnál) – felső léguti stridor (nyelv, gégeoedema, psuedokrupp, aspiráció, recurrens paresis, alvási apnoe – alsó-léguti: • endobronchiális (izomspazmus és nyh-ödéma asztmában, fokozott nyákképződés krónikus bronchitisben) • exobronchiális: a kishörgők collapsusa emphysemában • Restrictív ventillációs zavar: a légzőfelület csökkenése – pulmonalis tüdő-resectio, fibrózis, oedema – pleuralis callus, hydrothorax – thoracalis kyphoscoliosis, magas rekeszállás, a légzőizmok neuro-muscularis zavara, – extrathoracalis elhízás • Kombinált

A légzésfunkciós vizsgálat: mit akarunk megtudni? • • • Klinikailag releváns a ventillációs zavar? Obstruktív vagy restriktív? Reversibilis az obstrukcio? Javul a ventilláció a kezelésre? Mennyire terhelhető a beteg? Operálható?

Spirometria • Vitális kapacitás (VC): lassú maximális kilégzést követően lassú maximális belégzés= a maximálisan mobilizálható tüdővolumen • FEV 1 (forszírozott exspriációs volumen, Tiffenau-teszt), max. belégzést után 1 mp alatt a levegő hány %-át tudom kilélegezni (norm: >75%, időseknél >70). Csökken: obstrukció, izomgyengeség, stb. • Rezisztencia Léguti ellenállás: mekkora intrabronchiális nyomás kell 1 l levegő 1 mp. alatt történő kilélegzéséhez (norm: 0. 35 k. Pa/l/s). Az obstructio mértékét jelzi • Compliance, a tüdő tágulóképessége: mennyire nő a nyelőcsőben a nyomás belégzésre.

restrictio obstructío VC ( ) FEV 1 normális TLC, TGV, RV rezisztencia normális compliance normális

• Ergospirometria: a teljesítőképesség mérése: mekkora a maximális oxigén felvételi képesség, és mekkora ez az úgynevezett „anaerob küszöbnél”, amikor a kilégzett CO 2>O 2 • Vérgázanalízis: a kapillarisvér O 2 nyomás mérése és a Hb O 2 telítettség mérése: ez mutatja a légzés hatékonyságát, hiszen a légzés célja a vér oxigénnel való telítése és a széndioxid eltávolítása. Módszer: ujjra helyezett pulzoximéterrel

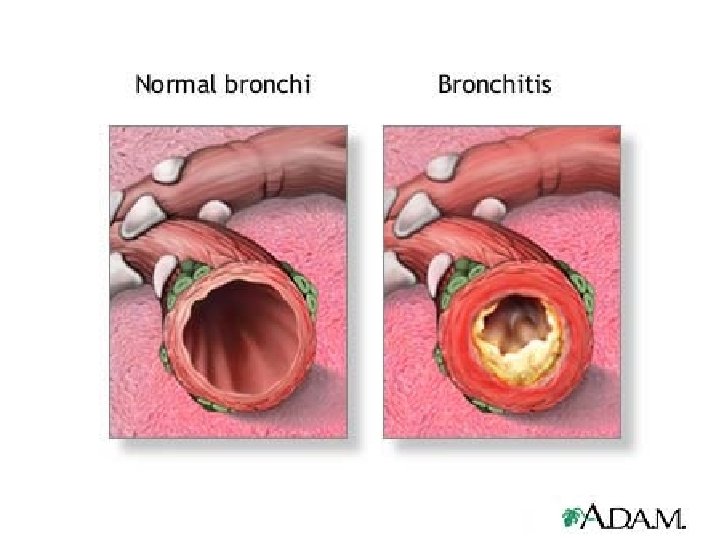
Acut bronchitis • • • Aetiológia: – 90% vírusos (gyermek: adeno- coxsackie- ECHO-; felnőtt: rhino- corona- influenzaparainfluenza. – ritkább: mykoplasma, chlamydia – kórházban fekvő vagy ismert tüdőbetegnél bakteriális lehet: peumococcus, haemophilus influenzae, moraxella catarrhalis, staphylococcus aureus, esetleg Gr. Klinikum: – köhögési inger, fájdalommal, nyúlós, kevés köpet (bacteriális fertőzésnél gennyes), láz, izom- és végtagfájdalmak + felsőléguti hurut jelei – neutrophilszám , CRP általában normális Terápia: – expectoráns: • szekretolitikum (csökkent viszkozitású váladék eltávolítása – kamillaolaj inhalálás, ambroxol • mukolitikum: a váladék elfolyósítása, Acetilcistein • – izzasztás, párakötések – antibiotikum indokolt: kórházi betegek, bakteriális fertőzés gyanúja esetén (CRP ), tüdőbetegnél, leggyengült betegnél: makrolid (clarithromycin-Claritin), kefalosporin, aminopenicillin+bétalaktamáz-gátló (Augmentin, Aktil, Curam); Második vonal: fluorokinolonok – kifejezett spastikus bronchitis esetén szteroid-inhaláció, bronchospazmolytikus kezelés, mint asztmánál. (gázok okozta bronchitis: inhalációs szteroid kezelés és hospitalizáció, mert tünetmentes intervallum után tüdőoedema jelentkezhet
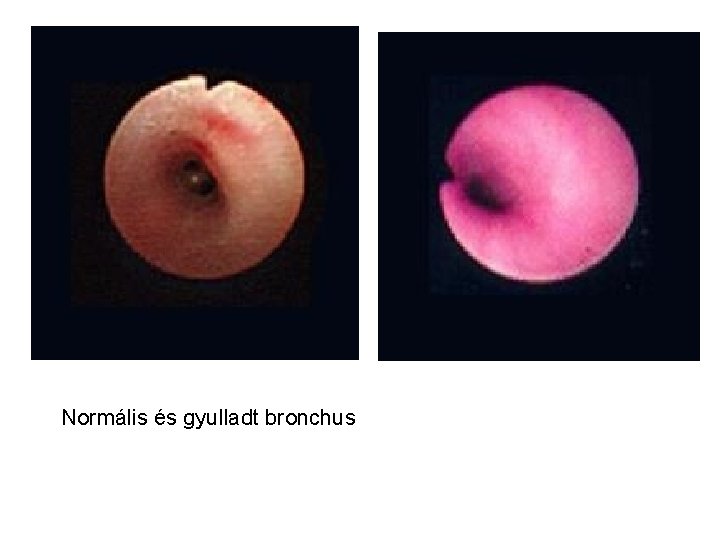
Normális és gyulladt bronchus

Krónikus obstruktív légzőszervi betegség COLD-chronic obstructive lung disease COPD-chronic obstructive pulmonary disease • 4. legyakoribb halálok • a cor pulmonale és a respiratórikus elégtelenség leggyakoribb oka • minden 2. 40 év feletti dohányosnak van

Krónikus bronchitis= WHO: két egymásutáni évben legalább 3 hónapos produktív köhögéses periodus. Az ipari országokban a populáció 10%-ában • • • Aetiológia: multifaktoralis: 1. dohányzás, 2. légszennyezés (kéndioxid, por, hideg-nedves klima, bánya), 3. recidiváló bronchopneumoniák Pg: mukociliáris elégtelenség a csillószőrős hengerhám károsodása fokozott nyáktermelés, a bronchus nyálkahártya hypertrophiája, majd atrophiája elvékonyodó, kilégzéskor collabáló bronchusfal (endo- mellett exobronchiális obstructio is) Klinikum: 3 fázisú – krónikus, nem obstructiv bronchitis (reggeli produktív köhögés, még reversibilis) – krónikus obstruktív bronchitis, terhelési fulladással (már nem reversibilis) – késői szövődmény: obstruktív emphysema, légzési elégtelenség, cor pulmonale • • • Hallgatózás: száraz vagy nedves szörtyzörejek: az obstructio, a szekréció ill. gyulladásos infiltrátumok függvényében Köpet vizsgálat: reggel, vizes toroköblítés után, vagy endobronchiáls váladékvétel Kórokozók: Haemophlius influenzae, Pneumococcus, (ritkábban Staphylococcus), előrehaladott állapotban Enterobacter Proteus, Klebsiella, Pseudomonas) Esetleg vírus, gomba Rtg: negatív, esetleg kisebb infiltrátumok Vérgáz: részleges légzési elégtelenség esetén PO 2 , előrehaladottnál CO 2
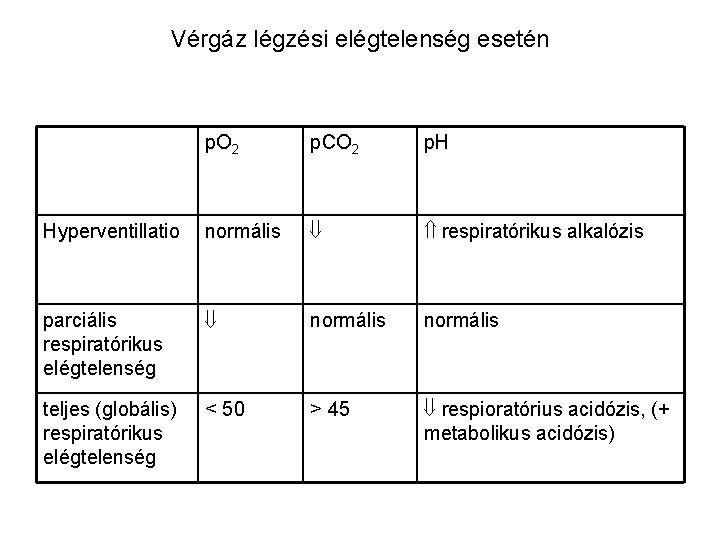
Vérgáz légzési elégtelenség esetén p. O 2 p. CO 2 p. H Hyperventillatio normális respiratórikus alkalózis parciális respiratórikus elégtelenség normális teljes (globális) respiratórikus elégtelenség < 50 > 45 respioratórius acidózis, (+ metabolikus acidózis)

Krónikus bronchitis kezelése • Dohányzás elhagyása, az infekciók (pl. krónikus sinusitis) sanálása • Antibiotikum (első vonal): kefalosporin, aminopenicillin+béta laktamáz-gátló, fluorkinolon • A COPD háromlépcsős kezelése: – I: szükség esetén inhalációs béta-mimetikum, esetleg antikolinerg szerrel (Atrovent) kombinálva – II: tartós bétamimetikum, próbaszerű inhalációs szteroid (nő-e a FEV 1? ) – III: respiratórikus elégtelenség kezelése: • intermittáló nem-invazív lélegeztetés (maszk, tubus) • invazív lélegeztetés intubálással • tartós O 2 kezelés: indikáció Pa. O 2 < 55 Hg mm, O 2 telítettség <88% • a szövődmények kezelése (szisztémás szteroid, teofillin erősen spasticus állapotban) • köptetésre: sokat inni, aerosol, de nem szekretolitikum! • légzőtorna, ütögető mellkas massage, • aktív immunizálás pneumococcus (Pneumovax) és influenza ellen

Emphysema pulmonum • A tüdő terminalis bronchiolusoktól distális légterének irreversibilis kitágulása falpusztulás miatt (csökkenő gázcsere felület) • a boncolások 10%-ában

Proteáz↔ antiproteáz rendszer az emphysema kialakulásában • bronchopulmonális fertőzések neutrofil eredetű proteázok , megemésztik a tüdőt • az anti-proteázok (α-1 -antitripszin –AAT-) ezt gátolnák, de. . • dohányzás inaktiválja az α-1 -antitripszin-t! (centrolbularis emphysema) • veleszületett AAT hiány: homozigóta cirrhosis és emphysema (panlobularis emphysema), heterozigóta csak noxa esetén beteg
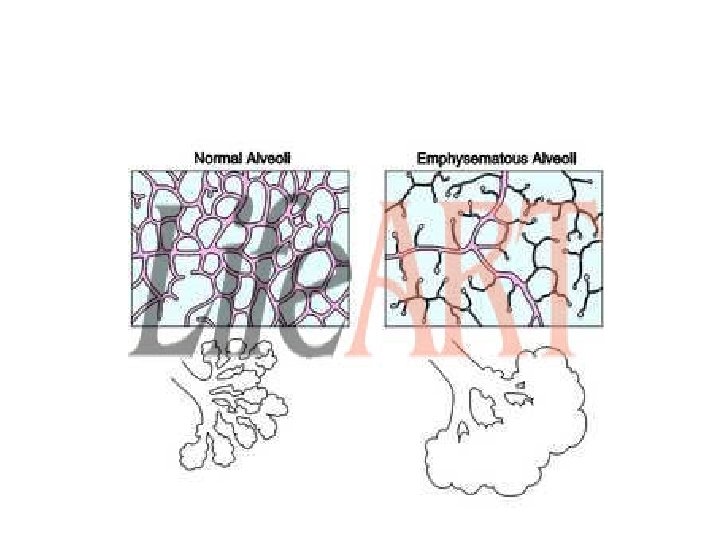

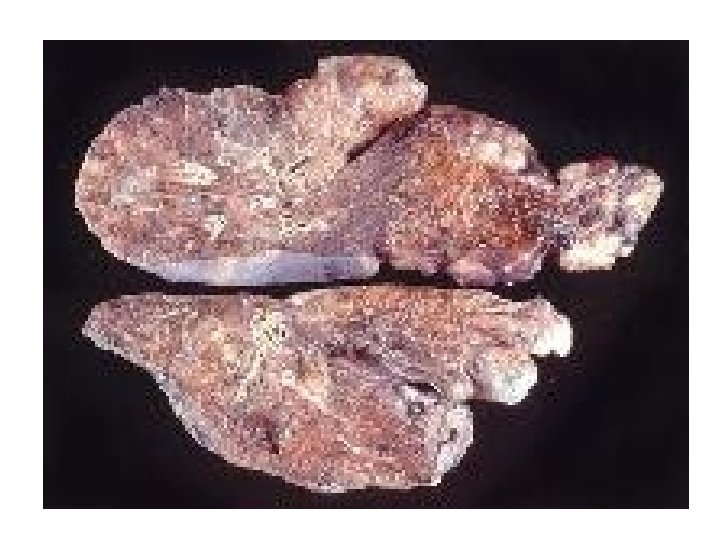

Az emphysema diagnosztikája • „pink puffer” típus: dyspnoe + cachexia (részleges légzési elégtelenség, csak O 2 • „blue bloater” bronchitises jellegű, kövér, cyanosis, poliglobulia, alig fullad, produktív köpet, teljes légzési elégtelenség (O 2 , CO 2 ). Korán jelentkezik nála cor pulmonale • Status: hordó mellkas, kitöltött nyaki gödrök, cm-rel mért különbség a be- és kilégzés között kicsi, megnyúlt kilégzés • Kopogtatás: dobozos kopogtatási hang, mélyen álló renyhén mozgó rekesz, ezért a máj tapintható, abszolút szívtompulat kicsi, • Hallgatózás: gyengült légzés, halk szívhangok, esetleg száraz szörtyzörejek • rtg: transzparens tüdők, mélyen álló rekesz, (CT : a legérzékenyebb) • Légzésfunkció: l. előbb 3 fázisú

Emphysemás kezelése • Megelőzés, noxák kerülése, kr. bronchitis kezelése, aktív immunizálás (l. ott) • Tüneti kezelés (: – broncholithikus kezelés (l. kr. bronchitis) – Légzéstechnika Ajak-fék (csücsörítés) – a kilégzési bronchuscollapsus elkerülésére. (positive exspiratory pressure – készülék) – cor pulmonale kezelése – hypoxia kezelése („blue bloater”-nél óvatosan, mert a CO 2 a legfontosabb légzöközpont ingerlő!) – Fenyegető légzési elégtelenség: kórházi kezelés • intermittáló nem-invazív lélegeztetés (maszk, tubus) • invazív lélegeztetés intubálással • tartós O 2 kezelés: indikáció Pa. O 2 < 55 Hg mm, O 2 telítettség <88% • A tüdővolumen 20%-os műtéti redukciója javítja a funkciót • esetleg tüdőátültetés • Prognózis: átlagos várható élettartam dohányzó emphysemásoknál 48 év, nem-dohányzóknál 67 év

q. Asthma bronchiale: 3 jellemző -krónikus léguti gyulladás. -Praedispositio esetén a gyulladás rohamszerű bronchiolus constictiohoz vezet, amely spontán vagy kezelésre szünik. -A gyulladás hyperreaktivitáshoz is vezet (más ingerekre • Előfordulás • A felnőttek 5, gyermekek 10%-ánál, ffi: nő=2: 1 • a gyermekkori, asztma allergiás, a felnőttkori nem allergiás, infect-asztma • A felnőttkori 80%-ban kevert intrinsic és extrinsic.

Aetiológia és patogenezis • Extrinsic, allergiás: környezeti vagy munkahelyi tényezők • intrinsic, nem-allergiás: főleg légúti gyulladások, esetleg analgetikumok, toxikus anyagok, reflux betegség, • Kevert • Pg: lásd az allergia előadásban! • gyulladás (allergiás vagy infect), • bronchus obstructio (spasmus, és nyh. -oedemagyulladás, nyák hypersecretio • hyperreactivitás (nespecifikus, de jellemző)

Immunológiai osztályozás: • I-es típusú Ig. E-mediált, azonnali (percek alatt): a hízósejt receptorain ülő Ig. E-molekulák aktiválódnak az antigéntől hízósejtek degranulálódnak, mediátorok (pl. histamin áramlik ki) vasodilatáció, visceralis simaizom contractio (l. asztma!) váladékképződés, érpermeabilitas, gyulladásos reakcio. • Későbbi (órák múlva): arachidonsav metabolitok és citokinek okoznak gyulladásos reakciót: egymagvú, basophil és eozinophil sejtes beszűrődés mediátorok idűltté váló gyulladás „priming” (az allergénnel szembeni érzkenység fokozása).

Az Ig. E-mediálta (I-es típus) válasz: atopia vagy anaphylaxia • Atopia: – örökletes hajlam, gyakori családi halmozódás, többfajta allergia egyénben – allergének: léguti: pollen, állati eredetű allergénak, háziopor-akta – megnyilvánulás: allergiás rhinitis, asthma, dermatitis – a reakció csak a a célszervre lokalizálódik • anaphylaxia: – allergének: gyógyszer, rovarméreg, ételek – generalizált válasz: hypotensio, shock, (a vasodilatatió miatt), bronchusspasmus (fulladás), gastrointestinalis tünetek, urticaria (nagy, viszkető erythemák), angiooedema (subcutan oedema, periorbitalis, száj körüli), visceralis oedema. Halálos lehet: – Az anaphylaxia lokális formája urticaria vagy angiooedema – atopiás és nem atopiás egyéneken egyaránt előfordulhat:

Gyógyszer okozta asztma (pseudoallergiás) • szalicil és nemszteroid gyulladásgátlók. • nem kell hozzá sensibilizálás, „elsőre jön” • fokozott leukotrien szintézis (bronchusgörcsöt okozó hizosejtből felszabaduló mediátor) • Leukortrien antagonista hatásos

Acut asztmás rohamot kivált: • antigén expositio • léguti vírusinfectio • gyógyszerek (aszpitin, bétablokkoló, parasymphatomimeticum) • fizikai terhelés • hideg levegő • inadekvát kezelés

Asthma bronchiale klinikum-diagnózis • • rohamszerű fulladás, a kilégzés nehezített kínzó köhögési inger ülő helyezben erőlteti a kilégzést tachycardia, EKG: jobbkamra terhelése jelei (p-pulmonale) hypersonor kopogtatási hang Kevés, sűrű köpet Labor: – eozinophilia vérben ésköpetben – allergiás asztmában össz és spec. Ig. E – nem allergiás asztmában leukocytosis Sü/CRP – Légésfunctio: FEV 1 , de reversibilis, legalább 20%-kal javul béta 2 agonistára – előrehaladott obstuctio esetén csökken a vitálkapacitás, fokozódik a rezisztencia – Vérgáz: l. előbb • Szövődmény: status asthmaticus, obstructiv emphysema, pulmonalis hypertonia-cor pulmonale, respiratórikus elégtelenség • A súlyos akut asztma kritériumai: >120/min szivfrekvencia, >25/min légzésszám, a beszéd is fulladást okoz

Asthma bronchiale specifikus diagnosztikája • A bronchiális hyperreactivitás vizsgálata: gyanús aszmára, de normális a FEV 1 és a rezisztencia metakolin (acetilkolin) vagy bétamimetikum inhalálása +, ha a FEV 1 20%-kal csökken, rezisztencia megduplázódik

Atopiás betegségek általános diagnosztikája • Nem-immunológiai mechanizmussal is előfordul asztma (por-gáz-időjárás-vírusfertőzés), contact dermatitis (fizikai-kémiai behatás okozta hízósejt degranuláció) differencálás! • Kérdések: 1/milyen jellegű betegség? 2/ Ig. E-mediált? 3/ Mi az allergén? • Részletes anamnézis: allergiás történések? életmódi szokások? hobby? környezet? családi hajlam? gyógyszerszedés? • Az allergiás állapot bizonyítása: in vivo, in vitro tesztekkel (főleg léguti-, esetleg étel-, gyógyszer-, rovarcsipés- allergia esetén) – in vivo: Epikutan, majd (ha nem pozitív) intracutan teszt a rutin – in vitro: radioallergosorbens teszt: szilárd fázishoz kötött Ag + beteg széruma = a specifikus Ig. E hozzákötődik kicsapjuk ha jelőlt anti Ig. E hozzákapcsolódik, a teszt pozitív

Szokásos allergének asthma bronchiale-ban • Pollenek: – tavasszal: mogyoró, kőris, éger, nyírfa – nyár elején: fű- és gabonafélék – késő ősszel: üröm, fészkesvirágzatúak • házipor, atka, penészgomba, állati szőr és bőr • foglalkozási: liszt, sütőipari termékek, takarmányok pora, fűrészpor, parafa-por, állati antigének, izocianát, fodrászati, kozmetikai szerek

Asthma bronchiale kezelése • oki (hatékonyság): allergének kiiktatása, infekciók kerülése, és sanálása (sinusitis). Reflux kezelése • Tüneti 4 fokozatban: minden esetben rövidhatású béta 2 mimetikum szükség szerint • I: + semmi • II: + tartósan kisdózisú inhalációs szteroid, • III: + tartósan nagyobb dózisú inhaláció szteroid, hosszúhatású béta 2 -mimetikum, teofillin (Euphylong), leukotrien-receptor antagonisták • IV: mind a III. fokozatban, de nagydózisú inhalációs szteroid + oralis szteroid kezelés •

Gyulladásgátlók: • Glucocorticoidok: gyulladásgátló, anti-allergiás és immunszuppressziv hatás, fokozzák a status asthmaticusban csökkent bétareceptor érzékenységet • A Cushing-küszöb 7. 5 mg prednizolon • status asthmaticusban 100 -250 mg iv. , majd 4 x 50 mg • lokális kezelés pl. budenosid (Pulmicort) kis- közép, nagy adagja 400 -800 -1600 g/die • Hízósejt stabilizátor és antiallergiás szerek – nátrium kromoglikát: Intal tabl, Taleum spray – nedocromil (Tilade spray) – ketotifen (Zaditen) + antihistamin is

Bronchodilatatorok • • béta 2 -receptor agonisták adenilcikláz aktiválás c. AMP/c. GMP arány nő bronchus ellazul rövidhatású (4 -6 óra) fenoterol-Berotec, salbutamol, terbutalin. Bricanyl hosszúhatású: (8 -12 óra) formoterol (Oxis), salmeterol (Serevent), az éjszakai roham megelőzésére (teofillin kiváltására), akut rohamban nem hatásos Nagy dózisok kerülendőek mert növekedhet a mortalitás! teofillin: spasmolysis, hízósejt stabilizátor, légzés/légzőizom stimuláció, pozitív inotop-chronotrop (cave tachycardia) 400 -800 mg oralis retard-tabletta pl. Euphylong, Egifilin, Retafílin, Theospirex, 200 mg 5 perc alatt lassan iv. Parasymphaticolitikum: apratropiumbromid (Atrovent) spray gyengébb hatású, mint a béta-mimetikum

Más asthma ellenes szerek • Luekotrien-receptor antagonisták csak profilaktikus kezelésre, pl. Accolate • Anit-Ig. E-At: Omalizumab

További kezelési eljárások asztmában • antibiotikus kezelés (l. bronchitis) • expectoráns kezelés (l. bronchitis) • légzés-oktatás (l. bronchitis és emphysema) • refluxbetegség kezelése • pszichszomatikus kezelés, klima-váltás

Status asthmaticus kezelése • • • intenziv osztályon ültetni nyugtatás, nem gyógyszerrel oxigén kezelés pulsoximeter kontroll mellett, cave légzés -depressio glucocorticoid iv. 150 -200 mg rövidhatású bétamimetikum 30 percenként 3 puff bő folyadékbevitel: secretum oldása sz. e. antibiotikum sz. e. lélegeztetés, leszívás, bronchus-lavage (átmosás)


Asthma bronchiale megelőzése 1. 2. 3. 4. 5. 6. bronchus hiperreaktivitás esetén az ingerek kerülése: allergének kiküszöbölése, dohányzás elhagyása, hideg, nedveség, por kerülése, fertőzés kerülése, pneumococcus-influenza ellen oltás, túlzott fizikai terhelés kerülése, reflux kezelése a cscsemők atopia prevencioja 50%-kal csökkenti az asthma előfordulását: sokáig szoptasson, ne legyen háziállat, passiv dohányzás (l. ételallergia) pollenallergia esetén a keresztallergiák ismerete szalicil, NSAID, bétablokkoló kerülése életveszélyes allergiák: (rovarcsípés) acut-set legyen a betegnél hyposensibilizálás <55éves, <5 éves panaszok, monovalens allergia: legalább 3 évig kezelni, 75 -os siker.

Asthma bronchiale prognózisa • Gyermekkori: >50%-os gyógyulás • Felnőttkori: 20% gyógyul, 40% javul

Pneumonia • Meghatározás: Az alveolaris teret és az interstitiumot érintő akut vagy krónikus gyulladás • 3. leggyakoribb halálok, a fertőző betegségek közül leggyakoribb • A felosztások: – Patológiai szerint : • Lokalizáció: alveoláris (gyakran bakteriális) és interstitialis (gyakran vírusos) • Kiterjedtség: lobaris (lebeny-), lobuláris (góc-) – Aetiológia szerint: • infekciós (vírus, baktérium, gomba, parazita • fizikai behatás: besugárzás, idegentest (aspirációs pneumonia) • kémiai noxa (ártalom, kór): pl. gázártalom, gyomorsav aspiráció – Klinikai felosztás: • primaer, ill. secundaer: keringési zavar, bronchus carcinoma, aspiráció, bakterális superinfekció • acut, ill. krónikus

Az infekciós pneumoniák felosztása a klinikai gyakorlat számára: Ambulantaer szerzett („community acquired”) • újszülött/csecsemő: – pneumococcus, haemophilus influenzae, staphylococcus aureus, chlamydia, pneumocystitis carini, virusok • Nem idős felnőtt: – – pneumococcus (30 -60%) és haemophilus influenzae; Chlamidia pneumoniae (10%); Legionellák (5%-ig), Mycoplasma pneumoniae; virusok: adenovirus, parainfluenza, influenza • >65 éves betegeknél – a fentiek + gramnegatív baktériumok: Klebsiella, Enterobacter, Escherichia coli

Az infekciós pneumoniák felosztása a klinikai gyakorlat számára: Kórházban szerzett („hospital acquired”) nosocomiális, • per definitionem a 3. naptól jelentkező pneumonia: • Oka: a 4 -5. napra az oropharynxba Gr- bélbacteriumok telepednek mikro-aspiráció miatt: Pseudomonas, Enterobacter, E. cli, Proteus, Serratia, Klebsiella (esetleg Staphylococcus aureus, anaerob baktériumok) • Ha korai a pneumonia (a 3. napon), akkor az otthonról hozott fertőzés okozza, ugyanazokkal a bactériumokkal, mint otthon opportunista kórokozók, amelyek csak legyengült immunstatus (AIDS, limfómák, leukémiák, alkoholizmus, szteroid kezelés, diabetes) esetén okoznak pneumoniát – Pneumocystitis carini, – vírusok (Cytomegalovirus, Herpes simplex, varicella/zooster vírus – mycobacteriumok

A lobáris pneumonia klinikuma • • • Tüdő-morfológia (napok): (1. nap. vérbőség, 2 -3 nap fibringazdag exsudatum, 4 -8 nap: leukocyta infiltráció, (8. naptól), lysis, a váladék-genny oldódása, kiköhögés, feltisztulás Klinium hirtelen kezdet: hidegrázás, magas láz (kb. egyhetes continua-láz) köhögés, fulladásérzet, gyakran labiális herpes kiséri lézgési fájdalom a kísérő pleuritis miatt rozsdaszínű köpet a 2. naptól (sok leukocytáva) Kopogtatással tompulat, bronchiális légzés, nedves szörtyzörejek, fokozott pectoralis fremitus Röntgen: beszűrődés Labor: sűllyedés, CRP, leukocytosis, „balratolt” vérkép, hypoxia (pulsoximetria, vérgáz vizsgálat) a 7 -10 napon krítikus: láztalanná válik, de ilyenkor jelentkezhet cardiális decompensatio. Antibiotikus kezelés mellett gyors láztalanodás, enyhébb klinikai kép, de a tüdő morfológiai ugyanaz marad, nem gyorsabb a gyógyulás

Atípusos pneumonia: chlamydia, mycoplasma, Legionella, vírus • lassú kezdet, száraz köhögés, kevés köpet, • ennek ellenére kifejezett röntgen eltérés (beszűrődés): lehet centralis pneumonia, vagy többgócú

A kórokozó kimutatása pneumoniában • a kórokozó tenyésztése, antibiotikum rezisztencia vizsgálat: – köpet, bronchoscopos váladékvétel. bronchus átmosás (lavage), ritkán tüdőszövet biopsia, vérmintából, pleurofolyadékból leoltás • Szerológiai diagnosztika: – antitest kimutatás (hátránya, hogy immunszupprimált betegen nem alakul ki, ill. , hogy az At kialakulása legalább egy hét – antigén kimutatás
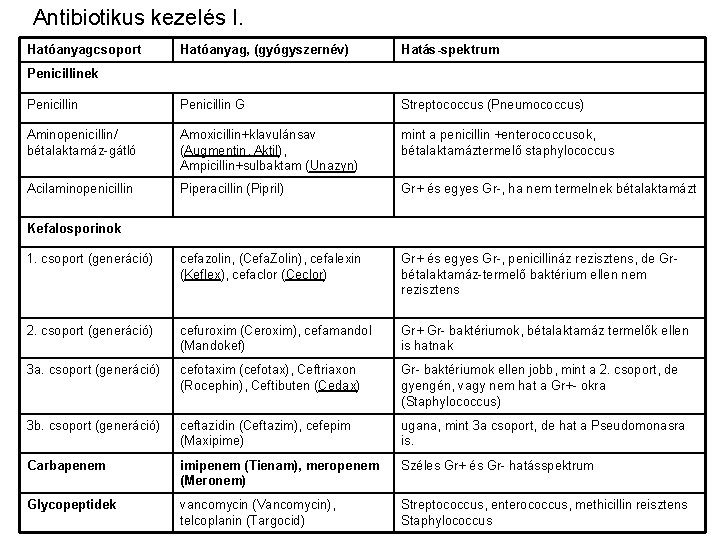
Antibiotikus kezelés I. Hatóanyagcsoport Hatóanyag, (gyógyszernév) Hatás-spektrum Penicillin G Streptococcus (Pneumococcus) Aminopenicillin/ bétalaktamáz-gátló Amoxicillin+klavulánsav (Augmentin, Aktil), Ampicillin+sulbaktam (Unazyn) mint a penicillin +enterococcusok, bétalaktamáztermelő staphylococcus Acilaminopenicillin Piperacillin (Pipril) Gr+ és egyes Gr-, ha nem termelnek bétalaktamázt 1. csoport (generáció) cefazolin, (Cefa. Zolin), cefalexin (Keflex), cefaclor (Ceclor) Gr+ és egyes Gr-, penicillináz rezisztens, de Grbétalaktamáz-termelő baktérium ellen nem rezisztens 2. csoport (generáció) cefuroxim (Ceroxim), cefamandol (Mandokef) Gr+ Gr- baktériumok, bétalaktamáz termelők ellen is hatnak 3 a. csoport (generáció) cefotaxim (cefotax), Ceftriaxon (Rocephin), Ceftibuten (Cedax) Gr- baktériumok ellen jobb, mint a 2. csoport, de gyengén, vagy nem hat a Gr+- okra (Staphylococcus) 3 b. csoport (generáció) ceftazidin (Ceftazim), cefepim (Maxipime) ugana, mint 3 a csoport, de hat a Pseudomonasra is. Carbapenem imipenem (Tienam), meropenem (Meronem) Széles Gr+ és Gr- hatásspektrum Glycopeptidek vancomycin (Vancomycin), telcoplanin (Targocid) Streptococcus, enterococcus, methicillin reisztens Staphylococcus Penicillinek Kefalosporinok
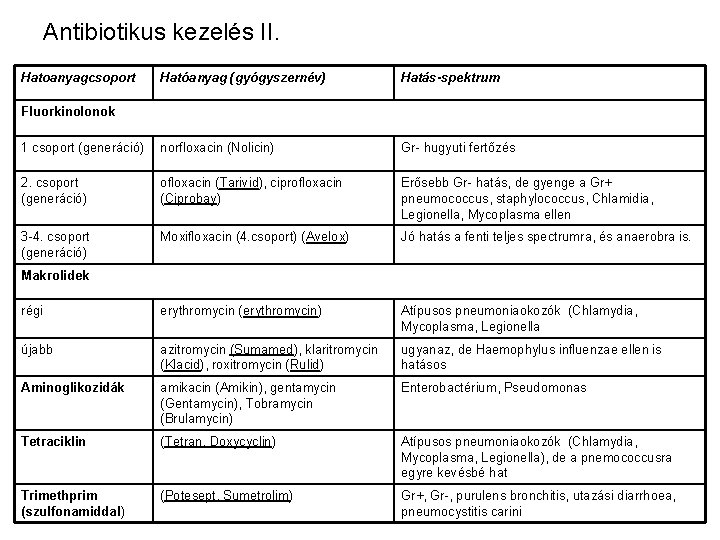
Antibiotikus kezelés II. Hatoanyagcsoport Hatóanyag (gyógyszernév) Hatás-spektrum 1 csoport (generáció) norfloxacin (Nolicin) Gr- hugyuti fertőzés 2. csoport (generáció) ofloxacin (Tarivid), ciprofloxacin (Ciprobay) Erősebb Gr- hatás, de gyenge a Gr+ pneumococcus, staphylococcus, Chlamidia, Legionella, Mycoplasma ellen 3 -4. csoport (generáció) Moxifloxacin (4. csoport) (Avelox) Jó hatás a fenti teljes spectrumra, és anaerobra is. régi erythromycin (erythromycin) Atípusos pneumoniaokozók (Chlamydia, Mycoplasma, Legionella újabb azitromycin (Sumamed), klaritromycin (Klacid), roxitromycin (Rulid) ugyanaz, de Haemophylus influenzae ellen is hatásos Aminoglikozidák amikacin (Amikin), gentamycin (Gentamycin), Tobramycin (Brulamycin) Enterobactérium, Pseudomonas Tetraciklin (Tetran, Doxycyclin) Atípusos pneumoniaokozók (Chlamydia, Mycoplasma, Legionella), de a pnemococcusra egyre kevésbé hat Trimethprim (szulfonamiddal) (Potesept, Sumetrolim) Gr+, Gr-, purulens bronchitis, utazási diarrhoea, pneumocystitis carini Fluorkinolonok Makrolidek

• • Az egyes kórokozók okozta pneumoniák jellemzői Pneumococcus: – évi 2. 0 M halál (meningitis és otitis media leggyakoribb oka is) – lehülés (stressz) miatt csökken a szervspecifikus rezisztencia, aktiválódik a szájüregben „lakó” pneumococcus – Kezelés: Augmentin-Aktil (tenyésztés+rezisztencia vizsgálat jav. ) – Megelőzés: Pneumvax oltás (hatéves védelem) Haemophilus influenzae (Gr- pálca): nasopharyngitis gyakori oka is. Kisgyermekeknél, legyengült felnőttnél gyakoribb, mint a pneumonia oka. Th: fluorkinolon (3/4), kefalosporin (3 csoport) Mycoplasma: (járványos időben gyakoribb 20%) (a legkisebb nem intracellularison osztódó élőlény (sejtfal nélkül). Th: legalább 2 hétig makrolid vagy doxycyclin Legionella (légiós öregfiúk találkozója 1976 -ban): vizben él, 20 -50 fokon osztódik. Cseppfertőzés a környezetből (légkondicionáló, tusrózsa, öntözőrendszer, víztisztító rendszer, Emberről-emberre nem terjed. Th: makrolid, fluorkinolon (3/4) Chlamydia pneumoniae (ambuláns pneumoniák 10%-a), obligátan intracellularis, leggyakrabban enye. Th: Doxycylin, Makrolid Chlamydia psittaci (papagálykór), súlyos pneumonia Anthrax (lépfene) zoonosis, bacullus anthracis, pneumonia, bőr-ulcus, Th: Ciprofloxacin, Doxycyclin Adenovirus infekció, felső léguti hurut – conjunctivitis, esetleg pneumonia.

A pneumoniák kezelése • általános: láz esetén ágynyugalom, thrombozis profilaxis időseknél • szekretolitikum, mukolitikum, légzőtorna, inhalációs kezelés • szívelégtelenség kezelése • hypoxia esetén oxigén adása, ARDS esetén lélegeztetés • bő folyadékpótlás (láz miatt is) • Antibiotikus kezelés: • Ambuláns (community acquired) pneumonia: 65 év alatt, szövődménymentes: kefalosporin (2 generációs ), Aminopenicillin+Bétalaktamáz-gátló, fluorkinolon (3/4) • Kórnázi (hospital acquired): a fentiek + clindamycin (Dalacin) pseudomonas esetén +aminoglyosid, carbapenem
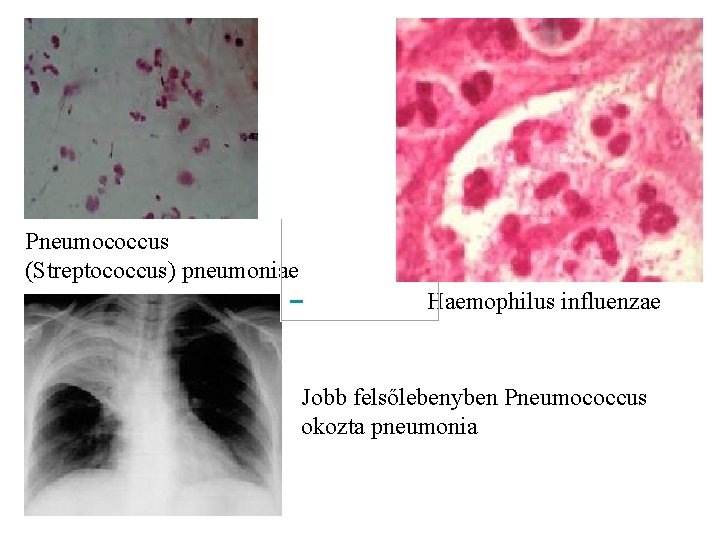
Pneumococcus (Streptococcus) pneumoniae Haemophilus influenzae Jobb felsőlebenyben Pneumococcus okozta pneumonia
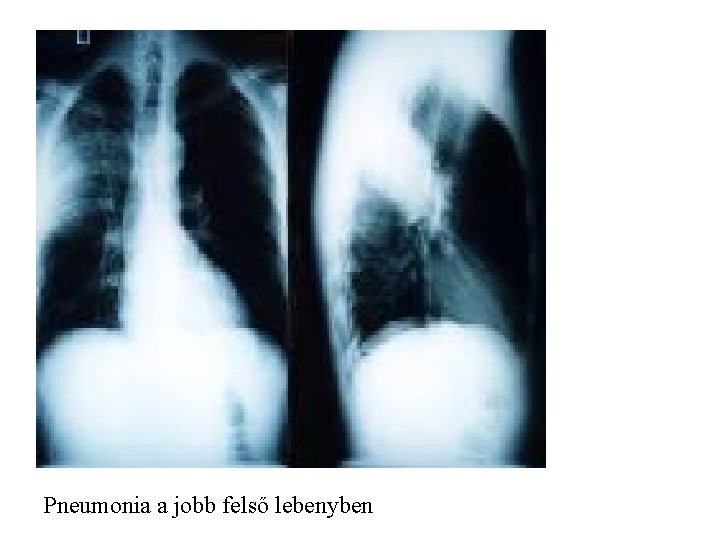
Pneumonia a jobb felső lebenyben

Hospital- aquired rigth lobe pneumonia. Gyakran gram- baktériumok okozzák!
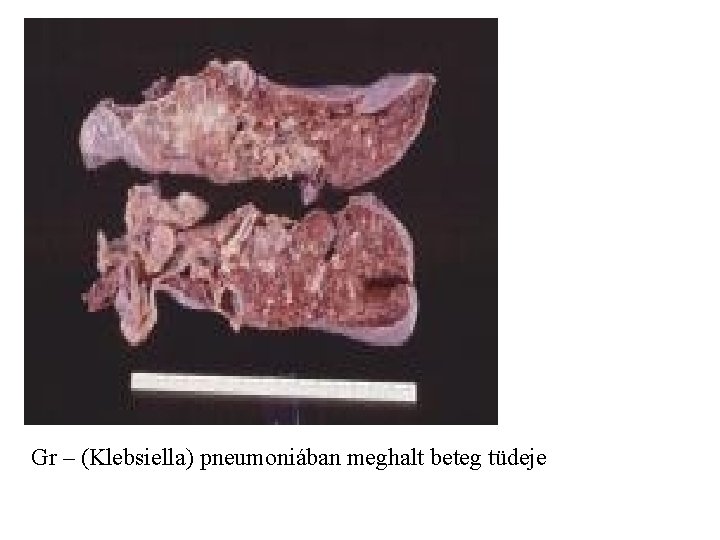
Gr – (Klebsiella) pneumoniában meghalt beteg tüdeje
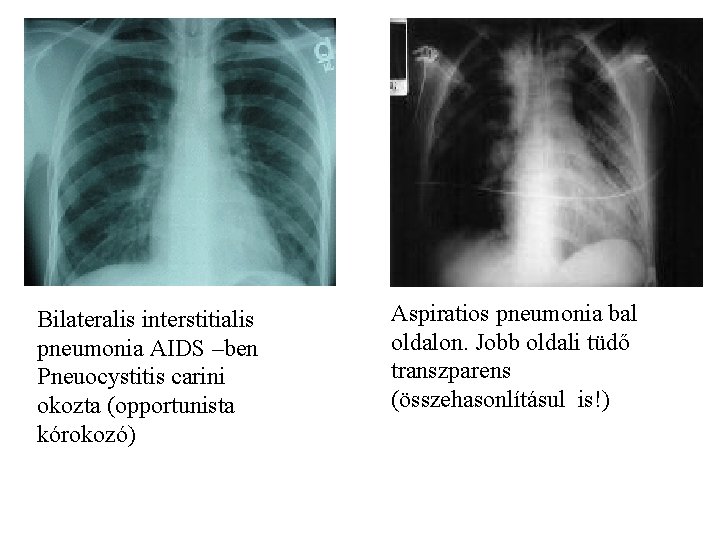
Bilateralis interstitialis pneumonia AIDS –ben Pneuocystitis carini okozta (opportunista kórokozó) Aspiratios pneumonia bal oldalon. Jobb oldali tüdő transzparens (összehasonlításul is!)
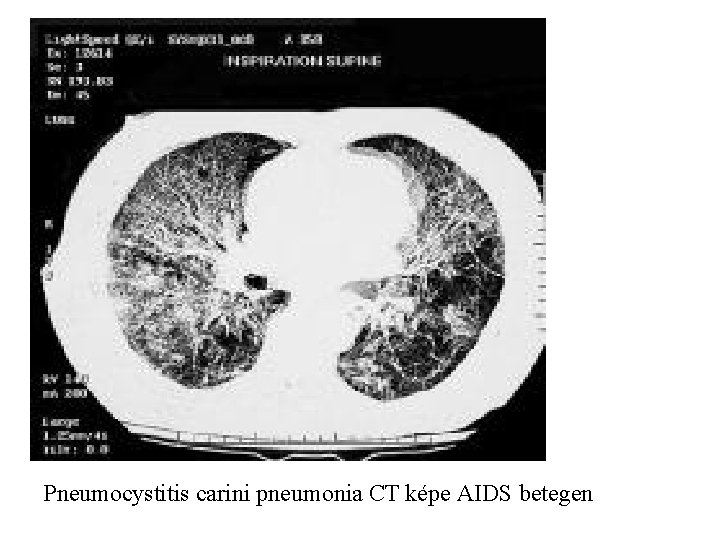
Pneumocystitis carini pneumonia CT képe AIDS betegen
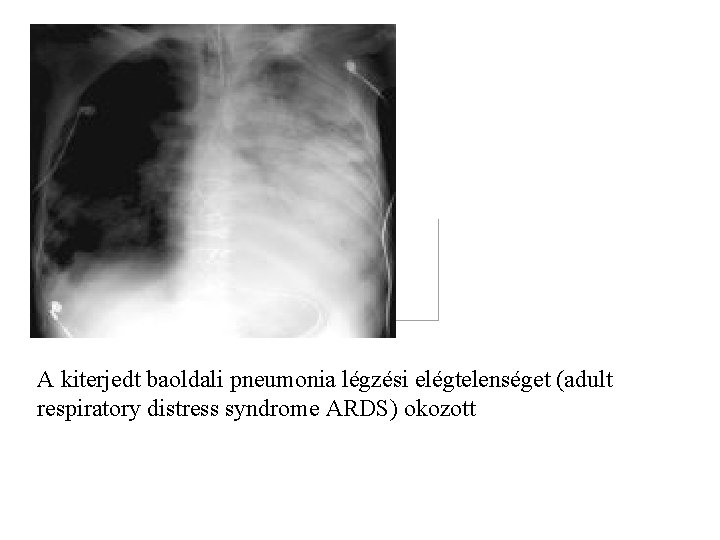
A kiterjedt baoldali pneumonia légzési elégtelenséget (adult respiratory distress syndrome ARDS) okozott

Szisztémás gombás fertőzések: • candidiasis: fakultatív patogén (betegség csak legyengült betegen). Candida albicans. Mucocutan candidiasis és szisztémás: szájüregi soor, nyelőcső. Hosszas antibiotikus kezelés, granulocytopenia esetén sepszis • aspergillosis: fakultatív patogén, növényi környezetből (pl. virágföld, komposzt, trágya) inhalált sporák asztma, allergiás alveolitis, pneumonia, aspergilloma (gócos rtg. eltérés) • cryptococcus fertőzés: obligát patogén élesztőgomba, USA-ban AIDS-es betegen viszonylag gyakori Kezelés: Amphotericin B, flucitosin (Ancotil) a szisztémás gombás fertőzéseknél. Cancdida fertőzéseknél –ha nincs neutropeniaflukonazol (Diflucan)
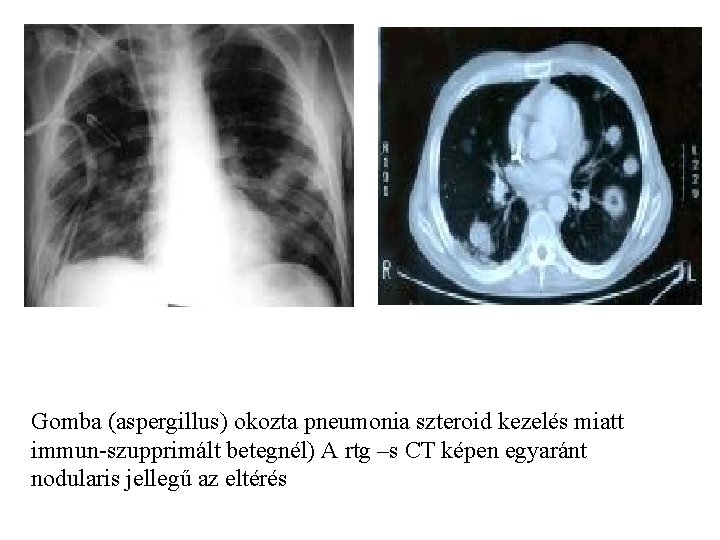
Gomba (aspergillus) okozta pneumonia szteroid kezelés miatt immun-szupprimált betegnél) A rtg –s CT képen egyaránt nodularis jellegű az eltérés

Interstitialis tüdőbetegségek és fibrózisok • Meghatározás: a kötőszövet gyulladás, amely érinti alveolo-kapilláris membrant. A kötőszövet felszaporodása fibrózishoz vezet. Végstádium: honey comb lung (lépesméz tüdő) • Okok: – infekció: pneumocystitis carini, virus, – inhalációs noxák: anorganikus porártalom, organikus porártalom: allergiás alveolitis – gyógyszerek Bleomycin, Busulfan, gyomirtó szerek, ionizáló sugárzás – keringési okok: balszívfél elégtelenség pangás a tüdőben, uraemiás tüdő-oed ema, ARDS – szisztémás betegségek: szarkoidosis, rheumatoid arthritis, kollagenosisok, vasculitisek, tárlási betegségek – Az esetek felében az ok ismeretlen!

Interstitialis tüdőbetegségek és fibrózisok klinikuma és diagnózisa Tünetek: • progrediáló terheléses dyspnoe, később nyugalmi és tachypnoe, felületes légzés • száraz köhögés • végstádiumban cyanosis, dobverő ujjak, óraüveg körmök, cyanosis, cor pulmonale Diagnózis: Fő kritériumok: – van ok: l. ott – restriktív ventillációs zavar – CT: reticularis (hálószerű) rajzolat, kis tejüvegszerű dúsításokkal, – transbronchialis biopsia nem talál más okot • Mellékes kritériumok: – >50 éves – tisztázatlan eredetű, fokozódó terhelési fulladás – >3 – éves betegség fennállás – kétoldali belégzési zörgés Kezelés: oki, ill. alapbetegség, ill. szteroid + azathioprin (Imuran), Cyclophosphamid, Interferon-gamma, esetleg transzplantáció

• Pneumokoniosis: • Szilikózis: kvarckristály por lerakódás (fémipari formák, bányászat, porcellán-kerámiaipar – A <7 m nagyságú szemcséket a makrofágok felveszik, elhalnak, szétesnek, ez gócos (rtg: kis kerekárnyékok) fibrózist aktivál – Diagnózis: munkahely+Klinikum+rtg. – Therápia: mint a krónius obstrictív bronchitisnél, asthmánál • Azbesztosis: >15 m-es azbesztszállak nagyobbak, mint a makrofág, nem tudja eliminálni őket, fibrózist, bronchus cc-t, pleura mesotheliomát indukálnak.

Exogén allergiás alveolitis: foglalkozási betegség • Nem-atópiás, nem- asztmatikus • Farmer- gombatermesztő- malátaerjesztő- papíripari munkás- fűrészipar-, sajtkészítő- gyümölcstermesztőaszúszüretelú- hulladékfeldolgozó- madártenyésztő- tüdő • porforrás általában penészes nyersanyag por, antigén: penicillin, gombaspórák, állapit proteinek • tüdőgyulladás klinikuma 4 -8 órával az expositio után: általában acut 15%-ban fokozatosan kialakuló. Ismételt expositio krónikus légzései elégtelenséghez vezethet. • Rtg. tüdőbiopsia lehet diagnosztikus • Kezelés a noxa kiiktatása, ill. kisdózisú tartós szteroid

Tüdőrák (=bronchus carcinoma) epidemiológia, patológia • 80/100000/év, ffi-nő: 3: 1, A rákok 25%-a, férfiakon a rákhalálozás leggyakoribb oka. Az előfordulás max. 55 -60 év között, • Karcinogén: 85%-ban a dohányzás a felelős, latenciaideje 30 év! Passzív dohányzás: 1. 5 -2. 0 X rizikó. • Egyéb karcinogének: króm, arzén, halogenált éterek, mustárgáz, ionizáló sugárzás, kvarcpor, azbeszt, nikkel, policiklikus aromás szénhidrogének • genetikai predispositio: 2 -3 -szoros • Pathogenezis: karcinogén expositio genetikai károsodás (pl. DNS adduktok) epithelium dysplasia cc. in situ. • Histológia: kissejtes „small cell lung cancer” (SCLC) (25%) és „non small cell lung cancer” (NSCLC) (75%) • G 1 jól, G 2: mérsékelten, G 3: rosszul differenciált G 4: nem differenciált • TNM beosztás

Tüdőrák klinikuma • nincs korai jele! • a köhögés, dyspnoe, thoraxfájdalom, véres köpet már késői jel • 40 év felett minden újonnan jelentekező, visszatérő tüdőbetegség mögött cc. lehet! • a recurrens paresis, phrenicus paresis, mellkasi folyadékgyülem már inoperabilitas jelei • a tüdőcsúcs perifériás cc-je esetén (Pancoast-szindróma), Horner triász, váll-kar fájdalom, kar megduzzadása lehet • Paraneoplasiás szindróma (SCLC): (vsz. az APUD rendszerből származik) ectopiás ACTH, ADH termelés (Cushing, SIADH), polymyositis, dermatomyositis, myasthenia-szerű állapot, thrombocytosis

A tüdőrák diagnosztikája • Mikor gyanús tumorra egy kerekárnyék? lényegében mindig, de különösen, ha dohányzó, >40 éves, nem meszes, növekvő a göb • Tumor-markerek: csak a nyomonkövetésben hasznosak: NSE (neurospecifikus enolase) SCLC esetén; CYFRA 21 -1 NSCLC esetén • Lokalizáció: rtg. kétirányú, CT: (3 D képek=virtuális bronchoscopia), PET: carcinoma of unknow primary keresésében a legérzékenyebb; • Szövettani diagnózis: bronchoscopia (autofluorescens technika segitheti), endoscopos ultrahang vezérelte vékonytü biopsia mediastinalis nycs-ból, video-asszisztált thoracoscopia és mediastinoscopia, diagnosztikus thoracotomia szövettani mintavételre • Távoli metasztázisok kizárása: hasi UH, koponya CT, csont izotop, PET, csontvelő vizsgálat • Praeoperativ légzésfunkció: Ha a FEV-1 2 liter felett van, a tüdő rezekció rizikója viszonylag kicsi!
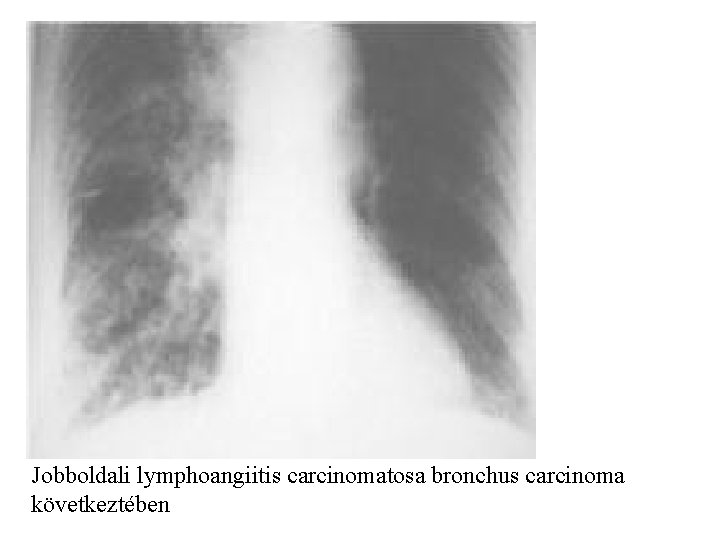
Jobboldali lymphoangiitis carcinomatosa bronchus carcinoma következtében
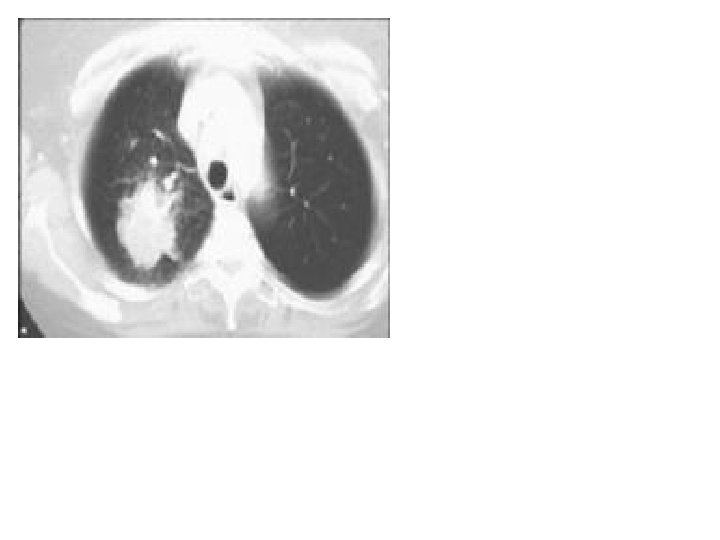
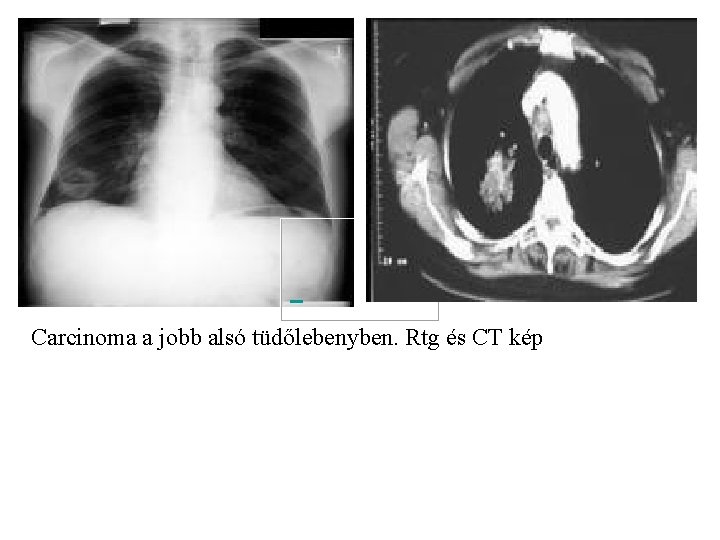
Carcinoma a jobb alsó tüdőlebenyben. Rtg és CT kép
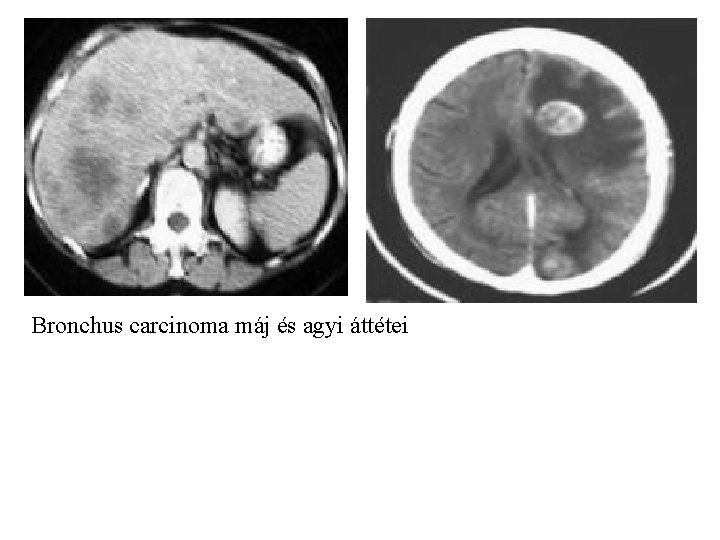
Bronchus carcinoma máj és agyi áttétei

A tüdőrák kezelése • NSCLC: – ha a tumor nem infiltrál életfontosságú szervet és eltávolítható, ha csak lokális peribronchiális és azonoz oldali mediastinalis nycs. metastasisok vannak, műtét kuratív céllal – ennél előrehaladottabb esetben palliatív műtét és/vagy radio és kemoterápia • SCLC: – primaeren radio-kemoterápia (mert a diagnózis idején már disseminált. – Ha a tumor kiterjedt, csak kemoterápia (ACO: adriamycin + cyclophosphamid + vincristin) • Palliatív kezelések: – externalis vagy endoluminális 192 -Indium besugárzás – kemoterápia – bronchoscopiás lazer-kezelés, foto-szenzibilizáló anyaggal történő előkezeléssel – bisfoszfonátok csontmetasztázisok kezelésére – fájdalomcsallapítás • Prognózis: 5 éves túlélés átlagosan 5%!, De: NSCLC T 1 N 0 M 0 esetén 60%, a nem kiterjedt SCLC esetek 5 -10%-a gyógyul. Lényegt a korai diagnózis és méginkább a profilaxis
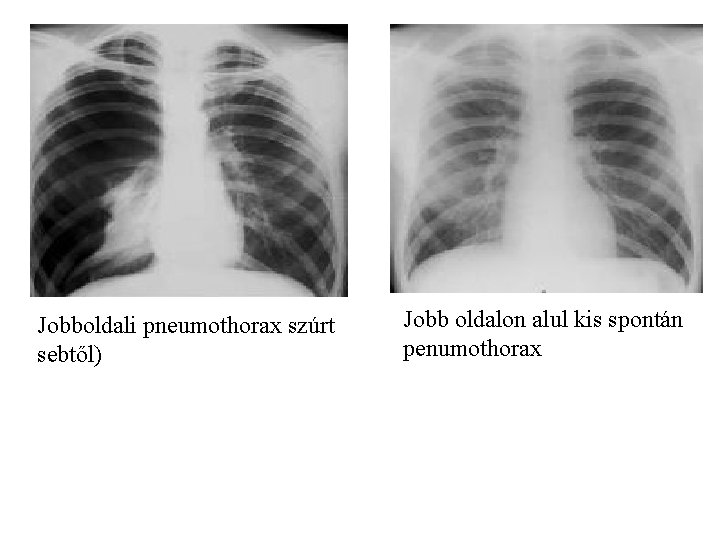
Jobboldali pneumothorax szúrt sebtől) Jobb oldalon alul kis spontán penumothorax

Tüdő-ödema • leggyakrabban balszivfél-elégtelenség miatt • más okok – alacsony onkótikus nyomás esetén uraemiában – csökkent alveolaris nyomás (a hydrothorax gyors leszívása – csak másfél litert szabad naponta!) – fokozott permeabilitas: allergia, toxikus, • Stádiumai tünetek: – interstitialis oedema (tachypnoe, dyspnoe, orthopnoe, köhögés – asthma cardiale- ) – alveolusokban exsudatum és transsudatum habképződés fokozza a volumenét, asphyxia (erős dyspnoe, cyanosis, félelem, nedves szörtyzörejek, habos köpet, hypertonia vagy shock) • Kezelés: ülő helyzet; sedálás (Seduxen vagy morfium de cave légzésdepresszió!); Oxigén szondán; szekretum leszívása; kardiális ödéma esetén praeload csökkentésére nitroglycerin spray, sublinqualisan vagy infuzió; furosemid, 20 -40 mg iv. ; allergiás oedemánál szteroid; esetleg túlnyomásos lélegeztetés • Oki kezelés: afterload csökkentés nitroglycerinnel hypertoniás krízis esetén, bal szívfél elégtelenség kezelése (l. ott), ritmuszavar kezelése, uraemia kezelése dialyzissel

Cor pulmonale chronicum • A pulmonalis hypertonia: az art. pulmonalis középnyomás nyugalomban >20 Hgmm, >30 Hgmm terhelésre, fokozott tüdő vascularis rezisztencia • Okai: • art. pulmonalis hypertonia: primaer (ritka), betegség-asszociált (kollagenozis, AIDS, portalis hypertonia, shunt) • véna pulmonalis hypertonia (pl. mitralis insuff) • tüdőbetegségek okozta pulmonalis hypertonia: krónikus obstruktív tüdőbetegség (COPD), interstitialis tüdőbetegségek, alvási apnoe, hypoventillatio, • pulmonalis hypertonia acut vagy krónikus tüdőemboliák miatt • Tünetek:
- Slides: 77