Psychologick aspekty poskytovn slueb ve zdravotnictv Osobnost pacienta

Psychologické aspekty poskytování služeb ve zdravotnictví

Osobnost pacienta. �Jedná se o konkrétní projevy osobnosti ve specifickém prostředí a ve specifických podmínkách. �Ráz onemocnění: onemocnění akutní, chronické, intermitentní, s infaustní prognózou. �Okolnosti, za nichž nemoc probíhá: problémy nejistoty z budoucnosti, zavinění choroby, prostředí v němž se choroba rozvíjí nebo vznikla. �Premorbidní osobnost pacienta : věk, stupeň celkové citlivosti, ráz citové reaktivity, charakter a stupnice hodnot.

Zdravotnické prostředí. �Jde o soubor podmínek materiální i lidské povahy. �Lidským faktorem, jsou zdravotníci, jejichž osobnost a vnější projevy ovlivňují důvěru pacienta. �Materiální faktory: budovy, prostory a jejich architektonické a barevné řešení, komfort vybavení, zejména hygienických zařízení, dostupnost ambulancí a lůžek, dostupnost občerstvení, tisku a dalších služeb apod.

Osobnost sestry. � Sestra je nejen asistentka lékaře, ale i samostatná odbornice a také „důstojník prvního styku“. � Typy sester: 1. Rutinní typ 2. Herecký typ 3. Nervózní sestra, 4. Mužský, robustní typ, 5. Mateřský typ, 6. Specialistka

Osobnost lékaře. � Je to odborník a člověk odkterého pacient očekává pomoc. � Typy osobnosti lékaře: 1. Učitel – výchova pacienta, radí, instruuje. 2. Mentor – strraší přítel- radí, doporučuje, vede, poskytuje sociální oporu. 3. Tutor – trenér - přikazuje, kontroluje, kritizuje. 4. Monitor – poradce – upozorňuje na možné chyby, nedostatky a odchylky, radí, povzbuzuje. � Pozoruje škálu postojů od bagatelizace k přehnané starostlivosti.

Profesionální deformace. �Je dána rolí, kterou zdravotníci v očích laiků hrají – šaman, magický jev, má moc nad životem i smrtí. �Dva typy vlivu: zdravotnická laborgenie a iatrogenie. �IATROGENIE – negativní poškození pacienta zdravotnickým prostředím (somatické i psychické. Pozitivní kladné působení na pacienta a jeho stav. �ZDRAVOTNICKÁ LABORGENIE negativní je vlastní profesní deformace, pozitivní zdravotnické prostředí má na zaměstnance dobrý vliv.

Syndrom vyhoření. Krajní projev iatropatogenie nebo laborpatogenie. Je to komplexní emoční porucha, která se rozvíjí v průběhu vykonávání emočně vypjaté a náročné činnosti ve zdravotnictví i jiných oblastech lidské činnosti. � Do projevů patří: dlouhodobá únava, subdepresívní ladění, emoční exhausce, nespokojenost se sebou, odstup v sociálních vazbách, profesní cynismus. � Jde o tří fáze: 1. Nováček je neustále v kontaktu s pacientky, zůstává přes čas, má nápady a sílu je realizovat, profese ho naplňuje. 2. Dodržuje pracovní dobu, s pacientky udržuje nezbytný, ale ještě dobrý, kontakt, nevyhýbá se jim. Ve volném čase se zabývá jinými problémy. 3. Vyhýbá se styku s pacienty, je odměřený, podrážděný, věnuje se administrativě. Emočně vyprahlý, vyhaslý. � �

Placebo efekt. �Jedná se o nespecifický lékový efekt, který vyvolá objektivně neutrální látka. Její efekt spustí sugestivní vliv zvnějšku. Ten spustí sebeúzdravné procesy. �Mezi nejpůspbivější faktory patří: autoritativní styl instrukce, vysoká cena, obtížnost dosažení, zahraniční provenience, novinka převratného významu (aktuálně USA). �Nejlépa zbírá u úzkostně laděný extravertů a zvýšeně sugestibilních subjektů – děti, senioři.

Psychologický přístup k nemocnému. �Hlavním tématem je interakce mezi lidmi, kteří zastávají různé role ve zdravotnictví. �Role pacienta �Role lékaře �Role sestry �Jiného zdravotnického pracovníka. � Rodiny.

Pacient. � � 1. 2. 3. 4. 5. 6. 7. 8. Je to člověk, hledající pomoc, když se cítí špatně. Očekává: V lékaři nalezne člověka, který mu bude ochoten naslouchat. Pacient přichází se všemi svými osobnostními zvláštnostmi. Očekává vedle vyšetření i sociální podporu. Přichází s vlastní představou, co je problémy způsobilo Implicitní teorie nemoci. Očekává příjemnou atmosféru v čekárně i ordinaci. Chce znát příčiny svéhostavu. Postoj k nemoci i vlastními stavu prochází vývojem. U chronickýc nemocí je návštěva lékaře spojena s nadějí.

Lékař. � Je to expert, kterého vyhledávají. � Je vychován k uznávání především somatických projevů. � Má odbornou teminologii, ve které se vyjadřuje. � Způsob jednání lékařů je významně ovlivněn způsoby jeho učitele. � V interakci s pacientem má jistou míru sebevědomí, proto je těžké přiznat omyl. � Lékař je vychován k neustálému ověřování a kontrole svých závěrů. Jeho osobnost je typická vysokou mírou sebekritičnosti a tím i úzkosti. � Bývají výrazně stresování neúspěchem nebo neefektivním postupem. � Zaměření na somatické příznaky omezuje komplexní pojetí nemoci – vede k rezignaci na podpůrnou psychoterapii nebo používá „zdravý selský rozum“.

Pracovní společenství lékař – pacient. �Všechny strany interakce mají zájem na pozitivním průběhu a výsledku diagnostickoterapeutického procesu. �Pacient i jeho blízcí s lékařem aktivně spolupracují, dodržují pokyny, dodporučení a dohody. �Pacient a jeho blízcí jsou sdílní a pravdomluvní.

Klíčová slova vztahu zdravotníka a pacienta: �Naděje �Autorita a pravdivost �Úcta a respekt �Porozumění.

Naděje. � Je o naplnění principu lidské vzájemnosti „jednejte tak, jak byste si přáli, aby s vámi jednali jiní v téže situaci“. . � Naděje má stránku kognitivní a emoční. � Kognitivní – racionální rozvaha o míře pravděpodobnosti, s níž dosáhneme a naplníme očekávaný cíl. � Emoční – vyjadřuje pozitivní, stenické city – dosažení cíle vnímáme jako možné. � Reálná naděje – pozitivní hodnocení zdravotního stavu a situace, převažuje kognitivní složka. � Nereálná naděje – objevuje se v situaci, kdy objektivní podmínky nesvědčí pro změnu, víra v zázrak nebo zásah shůry.

Autorita a pravdivost. � Autorita znamená, že jsme pro jiné vzorem, zárukou, jistotou. � Jde o takový projev, který v ostatních vyvolává přirozenou převahu, jíž se partner dobrovolně podvolí. � Autorita buď je nebo není. Nelze natrénovat. � Pravdivost s autoritou souvisí. Týká se nejen způsobu komunikace s pacientem a jeho rodinou, ale celkového projevu zdravotníka. � Nejde jen o právo na pravdivé informace, ale zejména na míru taktu a respektu k pacientově osobnosti. � Vystupujeme sami za sebe a v souladu se sebou – pak jsme pravdiví a máme autoritu.

Úcta a respekt. �Znamená vnímat pacienta jako jedinečnou, cennou a plnohodnotnou lidskou bytost, která je nám principiálně rovna. �Jde o přástup k pacientu jako vítanému hostu, o kterého se osobně zajímáme. �Respekt k intimitě pacienta jak fyzické, tak i psychické se během praxe medika, sestry a zdravotníka někdy vytrácí. �Projevem úcty a respektu zamezujeme asymetričnosti vztahu lékař-pacient a tím umožňujeme pacientu sdělovat i velmi důvěrné a choulostivé informace.

Porozumění. �Porozumět znamená pomáhat. �Musí zahrnovat složku osobní, vztahovou a sociální. �Osobní – vřelost, empatie, vstřícný přístup. �Vstřícnost – lidsky porozumět, neztotožnit se s pacientem. �Vztah – porozumět, co se děje mezio zdravotníkem a pacientem �Sociální – poznání sociálního prostředí pacienta

Sdělování nepříznivých informací. �Nepříznivá zpráva je takový typ informace, jejímž obsahem je nežádoucí skutečnost hodnocená příjemcem jako újma různé závažnosti. �Přijímá se úkorně, doprovází ji zklamání. , úzkost, strach, rozčarování, deprese.

Obecné zásady sdělování nepříznivých informací. �Předem se připravíme tím, že si promyslíme obsah sdělení s ohledem na osobu příjemce. �Informaci podává ošetřující lékař nebo osoba, která zná pacienta nejlépe. �Sdělení musí být podáno srozumitelně a přesně. �Umožníme příjemci, aby se mohl zeptat, vyjádřit své pochybnosti a projevit své emoce.

Bezprostřední reakce na nepříznivou zprávu � Pacient nebo jeho blízký může informaci přijmout nebo odmítnou na úrovni emoční nebo kognitivní. � Informace je přijata na obou úrovních – přijetí je doprovázeno emoční reakcí, ale po chvíli se začnou ptát na další vývoj a možnou spolupráci. � Informace je přijata racionálně, ale emočně zamítnuta – reakce může vypadat jako klidná, téměř bez emocí. � Informace je odmítnuta racionálně i emočně – typické pro fázi popření. Může se chovat neadekvátně. � Informace je emočně přijata a racionálně odmítnuta – emoční doprovod je velmi bouřlivý. Reakce je obtížně zvadatelná. � Zamření emoční reakce příjemce může být extrapunitivní, impunitivní nebo intropunitivní.

Nepříznivé zprávy v pediatrii. �Dvojí typ zpráv: sdělujeme dítěti nebo rodičům. �Při sdělování informace dítěti musíme respektovat jeho věk a vývojovou úroveň. �Dítě, které je těžce nemocné nebo umírá je sto pochopi informaci, která by jinak oslovila dítě výrazně starší. �Používáme názorné pomůcky. �Reakce dětí jsou v mnohém, odlišné – mohou zlobit, provokovat namísti skleslosti a smutku.

Sdělování nepříznivých zpráv rodičům. �Vyčleníme si dostatek času a klidný prostor. �Sdělujeme bez přílišného odkladu, a to oběma rodičům naráz. Pokud má dítě jen matku, přizveme jiné příbuzné. �Preferujeme podávání informace v týmu (psycholog, sestra, sociální pracovník). �Při prvním kontaktu podáváme jen zaručení informace. Detaily si necháme na další rozhovor. �Zaměříme se na budoucnost, dáme najevo co rodiče čeká a v čem mohou pomoci. �Dáme jasně najevo, že se na nás mohou kdykoliv obrátit, stejně jako na další přítomné odborníky.

Extrémně špatné zprávy �S nimi se člověk velmi špatně vyrovnává. A někdy není schopen se nimi vůbec vyrovnat. �Reakce na ni je vždy individuální a subjektivní. �Při jejím sdělování mluvíme zásadně pravdu o závažnosti stavu pacienta nebo příbuzného. �Pravdivost by se měla týkat především prognózy. �Důležité je informovat taktně a šetrně s ohledem na stav pacienta a jeho psychické možnosti. �Především neškodit!

Hlavní zásady sdělování extrémně špatných zpráv. �Klid, dostatek času a soukormí. �Sdělování v týmu (ošetřující lékař, psycholog, rodinný příslušník nebo důvěrník pacienta). �Pravdivá informace má být stručná. Ale jasně a srozumitelně formulovaná v atmosféře bezpečí a důvěrnosti. �Dotazy zodpovíme co nejšířeji a nejdůkladněji, zabýváme se hodně perspektivou. �Náš postoj je empatický a autentický. �Pacientu i rodině nabídneme možnost dalších kontaktů, dohodneme další setkání.

Fáze vyrovnávání se s těžkou životní situací. �Fáze před stanovením diagnózy. �Šok �Popření �Zlost �Úzkost, deprese �Stadium rovnováhy �Stadium reorganizace.

Ordinace praktického lékaře pro dospělé � Ordinační hodiny rozčleníme na hodiny vyhrazené akutním stavům a � � � � kontrolám. Při příchodu pacienta do ordinace dodržujeme pravidla společenského chování kombinované vstřícností a zájeme o pacienta. Na straně pacienta se mohou projevit jeho osobní vlastnosti v exponované poloze. Lékař musí pacientu pomoci, aby překonal zábrany. Vyhýbá se chybám při hodnocení pacienta během prvního kontaktu. Nevytváříme implicitní teorie osobnosti. Po sdělení problému sejmeme anamnézu (1. kontakt) Vyšetření – informujeme co a jak budeme vyšetřovat, respektujeme zásadu úcty a respektu. Po skončení vyšetření informujeme o našich závěrech, event sdělíme diagnózu a způsob léčení. Předáme recepty a informační materiály k pročtení doma. Nabídneme další kontakt. Rozloušení – zdvořilostní záležitost, nezapomenout podat ruku.

Ordinace praktického lékaře pro děti a dorost. �Do ordinace jde s dítětem zpravidla aspoň matka, někdy oba rodiče. �Sdělení potíží může znamenat emočně mnohem vypjatětší situaci než u dospělých. �Anamnéza může být problém, jestliže není přítomna matka dítěte. �Vlastní vyšetření – doprovázeno často křikem a obranou, zejména malých dětí. �Informace o zdravotní stavu sdělujeme ihned. Pokud je nutné sdělujeme další postup. �Rozloučení doprovátí předání obrázku dítěti k uklidnění a pozitivní motivaci a zprávy rodičům.

Ordinace psychiatra. � Je obestřen různými předsudky a obavami. � Pacienta ujistíme, že cokoli sdělí, je důvěrné a nikdo se to nedoví, pokud nedovolí. Uvedeme pouze vyjimky. � Ordinace tvoří uzavřený prostor, zvukově izolovaný proti čekárně. Pacient je zde sám. � Akceptujeme pacientovy obtíže, ať jsou bizarní a iracionální. � Vyhýbáme se moralizování, jednoduchým receptům a radám „zdravého rozumu“. � Respektujeme pacientovo postižení i jeho rozsah. � Mluvíme srozumitelně a používáme slova, kterým pacient rozumí. � Během rozhovoru se snažíme o příjemnou, klidnou a bezpečnou atmosféru příznivou sdělování důvěrných informací. � Dodržujeme pravidla společenského chování, ať se pacient chová jakkoliv.

Kvalita života pacienta. �Stavem psychické a fyzické pohody vs. bolest, deprese, strach. �Úroveň sebeobsluhy – schopen – neschopen. �Pohyblivost – zachována – omezená, nepohyblivý. �Sociální zapojenost – hodně lidí za ním chodí – samota. �Aktivita vs. Pasivita pacienta v hledání dalších informací, spolupráci. �Realista vs. bolestín, citový vyděrač, hypochondr.
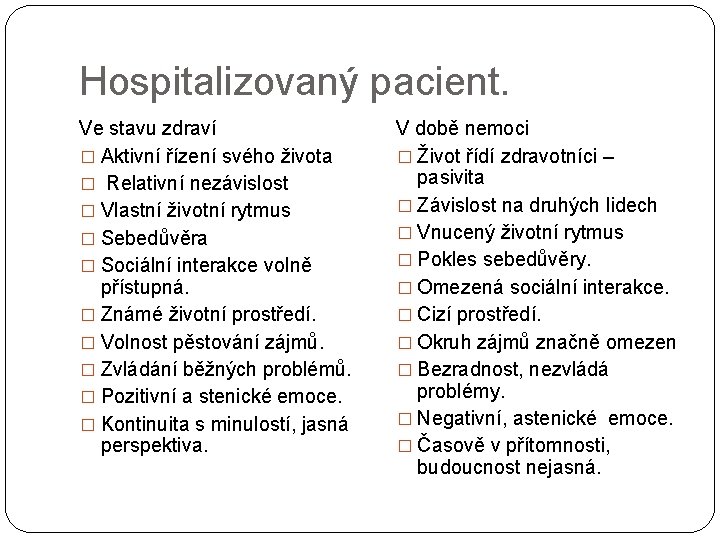
Hospitalizovaný pacient. Ve stavu zdraví � Aktivní řízení svého života � Relativní nezávislost � Vlastní životní rytmus � Sebedůvěra � Sociální interakce volně přístupná. � Známé životní prostředí. � Volnost pěstování zájmů. � Zvládání běžných problémů. � Pozitivní a stenické emoce. � Kontinuita s minulostí, jasná perspektiva. V době nemoci � Život řídí zdravotníci – pasivita � Závislost na druhých lidech � Vnucený životní rytmus � Pokles sebedůvěry. � Omezená sociální interakce. � Cizí prostředí. � Okruh zájmů značně omezen � Bezradnost, nezvládá problémy. � Negativní, astenické emoce. � Časově v přítomnosti, budoucnost nejasná.

Chronicky nemocný pacient. �Jeho nemoc je léčitelná a není vyléčitelná. �Pacient se dostává do dlouhodobého stresu, se kterým se musí postupně vyrovnat. �Na svou nemoc denně myslí, a to jak v přítomnosti, tak s výhledem do budoucnosti. �Zasahuje významně sebepojetí pacienta. �Pacient volí strategii vyrovnání se – coping. Strategie může být adaptivní i maladaptivní. �Chronická nemoc člena rodiny ovlivní atmosféru celé rodiny (pocity viny za jeho onemocnění).

Umírající pacient. � Umírání je postupné a nevratné selhávání důležitých životních funkcí, orgánů a tkání. Může trvat různě dlouho. � Modely umírání – nemocnice vs. Domácí prostředí. � Cíl: Nikdo by neměl umírat sám. � Proces umírání lze rozdělit do 3 fází: 1. Pre finem – špatná prognóza, fáze vyrovnávání se. 2. In finem – okamžik smrti, reakce blízkých. 3. Post finem – období truchlení, norma a patologie.

Fáze vyrovnávání se u terminálně nemocného pacienta. �Období latence – pacient tuší, že se jeho stav zhoršuje, ale doufá. �Šok – doví se, že zemře. �Popření – odmítne věřit nezvratnosti konce života. �Hněv – útočí na okolí, kritizuje, že nemá dobrou péči. �Deprese – Pacient uvěří nezvratnosti smrti a ztrácí naději. �Smlouvání – snaha smrt oddálit, uvnitř doufá v zázrak (významné události). �Vyrovnání se – smíření se životem, smrt.

Fáze vyrovnávání se u rodiny umírajícího. �Šok – sdělení zprávy, intenzívní emoční reakce. �Popření smrti – rodina nevěří zprávě. �Pocity viny – rodina se obviňuje, že neudělal pro blízkého dost. �Popření pocitů viny – rodina se ujišťuje, že více udělat nemohla. �Pocity marnosti – depresívní ladění, beznaděj. �Smíření – dominuje přání, aby blízký člověk netrpěl. �Oplakávání – delsí období truchlení po smrti blízkého člověka.

Vývoj pojmu smrti během života. � 0 -2 roky – separační úzkost. � 3 -6 let – smrt je něco vzdáleného, je to přechodný stav. U nemocných obavy, úzkost. � 6 let – smrt jako pohádková bytost. První záblesky uvědoměním si možnosti vlastní smrti a nevratnosti stavu. � 7 let – uvědomují si rozpad těla, ale ještě nezobecňují. � 8 let - spojeno s dobrodružstvím, možnost nesmrtelnosti. � Od 10 let – smrt se může týkat jich samých, nevratný proces. � Od 14 let – filozofování o životě a smrti, možnosti posmrtného života, reinkarnace. � Po 20 letech – dospělé chápání, co po mě zbude, jak jí mohu zabránit. � Nad 65 – bilancování života, postupné smiřování se s koncem života, ztráta vrstevníků.

Poslední dny dětí. �Ujištění, že smrt nebolí. �Nebude samo. �Nezmizí ze světa, bude žít ve vzpomínkách. �Pláč a smutek je normální projev, nebráníme se. �Může být klidně úplně ticho. �Nechat dítě vypovídat, držet za ruku.

A co rodiče. �Musíme znát její způsob života a hodnotovou orientaci. �Filozofický, světový názor. �Rodinné vazby, sociální síť. �Mají zkušenosti ze zvládáním těžké životní situace? Jako mají strategii? �Mají zkušenost se smrtí v rodině nebo okolí? �Vyslechnout, nenabízet hned rady.

Poslední dny dospělých. �Ubývá fyzických i psychických sil �Vítaný je rozhovor o aktuálních starostech. �Důležitý je fyzický kontakt. �Respektovat potřebu samoty. �Může se objevit motorický neklid, euforie, jakoby se uzdravoval a pak následuje smrt. �V komatu nevidí, ale slyší, sluch umírá poslední! �Důležitost posledního rpozloučení se zesnulým poté, co je připraven.

Problémový pacient. �Nedodržuje pravidla léčby. �Nejčastěji: �Agresívní �Úzkostní �Depresívní �Narcističtí.

Agresívní pacient �Nadává, kritizuje, napadá, vyhrožuje, nespolupracuje. �Nereagovat okamžitě. �Proč je agresívní – osobnost, fáze vyrovnávání. �Pokud si stěžuje oprávněně – omluva. �Pokud strach a úzkost – umožníme vhodně odreagovat. �U opilých, nadrogovaných či jinak napadajících pacientů nutno volat ochranku nebo Policii.

Úzkostný pacient. �Prohlubují se jeho potíže, přidává se např. nespavost, obavy. �Jsme vlídní, ale pevní a důslední. �Udržujeme oční kontakt, hovoříme klidně a rozhodně. �Objasňujeme, vysvětlujeme, používáme názorné pomůcky. �Nepoužíváme „zdravý rum a laické fráze“.

Depresívní pacient �Skleslý, smutný, nekomunikuje. Dlouhé latence. �Pozorovat, zda se stav zhoršuje. �Nabídnout psychiatrickou nebo psychologickou péči. �Sebevražedné myšlenky bereme vážne. �Neponecháme ho bez dohledu.

Narcistický pacient �Zahleděný sám do sebe, může být manipulativní. �Jasná dohoda o pravidlech, postupech a očekávaných výsledcích. �Jeho sebeobdiv využít v léčbě.
- Slides: 43









































