Psiholoka stabilnost graana u uslovima izazvanim vanrednom situacijom

Psihološka stabilnost građana u uslovima izazvanim vanrednom situacijom Prim dr Periša Simonović Institut za javno zdravlje Srbije „Dr Milan Jovanović Batut“ Banja Koviljača, 23. 10. 2020. godine

Vanredna situacija Stanje koje nastaje kada su: • Rizici, pretnje ili posledice po: 1. Stanovništvo; 2. Životnu sredinu i 3. materijalna i kulturna dobra. • Obima i intenziteta koji nije moguće sprečiti ili otkloniti redovnim delovanjem nadležnih organa i službi; • Za ublažavanje i otklanjanje neophodno upotrebiti posebne mere, snage i sredstva uz pojačan režim rada • Proglašava je teritorijalno nadležni organ * Zakon o smanjenju rizika od katastrofa i upravljanju vanrednim situacijama, ("Sl. glasnik RS", br. 87/2018) *

Klasifikacija vanrednih situacija • Prema broju izloženih pojedinaca: – Akcident (1 -1000 osoba gine ili strada); – Dizaster (masovne nesreće) (strada 1000 do milion ljudi) – Katastrofa (strada preko milion ljudi) • Prema poreklu: – – – Meteo (oluje, vrućine, suše, snežne oluje) Topološke (odroni, poplave, nanosi leda); Kopnene (tektonske ) (zemljotresi, vulkani); Zadesne (havarije zgrada, brana, tunela, rudnika, požari, sudari); Ratovi, terorizam, masovno izbeglištvo; • Prema posledicama (stradanje ljudi, životinja, poremećaj ili prekid rada komunalnih službi, šteta imovini, prekid komunikacija, bolesti)

Oblici psihičkih reakcija i poremećaja u vanrednim situacijama • Strah i anksiozni poremećaji • Panika i • Reakcije na snažan stres i reakcija prilagođavanja (nekada zvani reaktivna ili krizna stanja)

Uzroci straha • Opažanje opasnog objekta ili pretnje(uzrok straha - nedostatak moći za borbu sa opasnošću, nemogućnost izlaska iz opasne situacije, nepoznavanje načina odbrane od opasnosti); • Promene (iznenadne i neočekivane) u okolini; • Nepoznate pojave (strah kao primitivna pojava); • Opažanje (vidom ili sluhom) da je neko drugi u stanju straha PANIKA: – – – • Intenzivan strah; Iznenadna pojava straha i Neproporcionalnost straha uzroku Može da bude i grupni ili masovni, naglo nastali strah koji ne može da se kontroliše i koji simultano doživljavaju pojedinci u grupi izloženi iznenadnoj realnoj ili imaginarnoj opasnosti

Prevencija i kontrola poremećaja u vanrednim situacijama • Realistička i pravovremena obuka u suprostavljanju opasnostima koje se mogu pojaviti u vanrednim situacijama; • Dobra i pravovremena obaveštenost o zbivanjima u vanrednim situacijama (osnov za realnu ili adaptivnu anksioznost u odnosu na nove opasnosti, širenje glasina); • Aktivnost kao osnov održavanja kontakta sa stvarnošću; • Solidarnost ljudi izloženih vanrednoj situaciji; • Veština rukovođenja; • Plan mera i postupaka koje se preduzimaju u određenim vanrednim situacijama; • Učešće psihološko/psihijatrijske službe u formiranim operativnim štabovima za odbranu od opasnosti

Osnovni principi lečenja • Lečenje na licu mesta ili u mestima primarnog zbrinjavanja; • Trijaža na osnovu oblika i stepena izraženosti psihičkih poremećaja; • Vršiti hospitalizaciju samo osoba sa najtežim (psihotičnim, na pr. ) poremećajima; • Lakši poremećaji se tretiraju površinskim psihološkim metodama uz zadovoljavanje potreba za hranom i odmorom; • Odvajanje osoba sa očiglednim psihičkim poremećajima od pacijenata sa organskim (telesnim) simptomima; • Utvrđivanje žarišta moguće panike; • Primena jednostavnih i efikasnih metoda lečenja na terenu.

Pandemija izazvana SARS-Co. V-2 virusom • Covid 19 infekcija ima razmere katastrofe, sa rušilačkim uticajem na: • Zdravlje pojedinca i celokupne zajednice; • Život na planeti; • Svetsku ekonomiju; • Društveno-ekonomske odnose; • Slobodu, jednakost i bratstvo; • Moć efikasnog odgovora na višestruke destrukcije koje izaziva, a posebno na • Odgovor zdravstvene službe

Pristupi za prevazilaženje poremec aja Ključne mere • Odredite koordinatora za ključne zdravstvene usluge COVID-19; • Uspostaviti kanale za koordinaciju i komunikaciju između štaba COVID 19, rukovodioca osnovnih zdravstvenih usluga i pružalaca usluga iz javnog i privatnog sektora; • Uspostaviti (ili prilagoditi) mehanizme i protokole koji c e usmeravati pružanje osnovnih zdravstvenih usluga u koordinaciji sa protokolima odgovora, uključujuc i jačanje napora na prevenciji infekcije. • Uspostaviti kriterijume / pragove za faznu preraspodelu kapaciteta sa svakodnevnih integrisanih usluga na osnovne usluge i za dalje proširivanje i promenu usluga kako pandemija evoluira. • Uspostaviti mehanizme za prac enje kontinuiranog pružanja osnovnih zdravstvenih usluga i unošenje podataka u proces donošenja odluka; • Uspostaviti ili održavati mehanizme koordinacije između finansijskih i zdravstvenih vlasti kako bi se obezbedilo finansiranje osnovnih zdravstvenih usluga i olakšala brza adaptacija, oporavak i promena usluga.

Istraživanje Svetske zdravstvene organizacije o uticaju COVID 19 na usluge za mentalne, neurološke i poremećaje u vezi sa zloupotrebom supstanci* *Source: The impact of COVID-19 on mental, neurological and substance use services: results of a rapid assessment. Geneva: World Health Organization; 2020. Licence: CC BY-NC-SA 3. 0 IGO
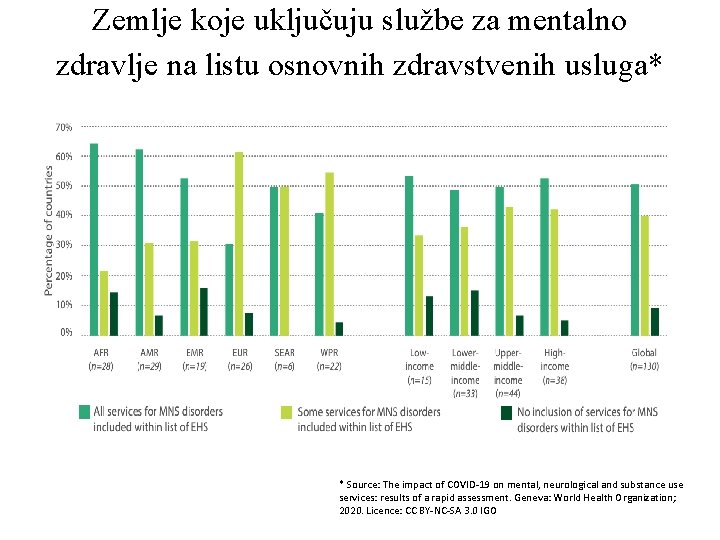
Zemlje koje uključuju službe za mentalno zdravlje na listu osnovnih zdravstvenih usluga* * Source: The impact of COVID-19 on mental, neurological and substance use services: results of a rapid assessment. Geneva: World Health Organization; 2020. Licence: CC BY-NC-SA 3. 0 IGO

Službe za mentalno zdravlje tokom pandemije COVID-19 • Vodec i uzroci poremec aja u službi* Smanjenje ambulantnog obima rada sa pacijentima 62, 3% Ograničenja putovanja otežavaju pristup zdravstvenim ustanovama za pacijente 53, 8% Smanjenje stacionarnog obima zbog otkazivanja zdravstvenih usluga 46, 9% Zatvaranje ambulantnih usluga prema direktivi zdravstvenih vlasti 33, 8% Zatvaranje ambulantnih klinika za ambulantne usluge 33, 1% Kliničko osoblje povezano sa mentalnim poremec ajima raspoređeno na poslove pomoći u vezi 31, 5% sa COVID-19 u drugim službama Nedovoljno osoblja za pružanje usluga 31, 5% Nedovoljna lična zaštitna oprema dostupna zdravstvenim radnicima 27% Zatvaranje programa na nivou stanovništva 24, 6% Nedostupnost zdravstvenih usluga u zdravstvenim ustanovama 23, 8% Klinička pretvorene u ustanove za lečenje COVID-19 19, 2% Stacionarne usluge / bolnički kreveti nisu dostupni 12, 3# *Adaptirano prema: The impact of COVID-19 on mental, neurological and substance use services: results of a rapid assessment. Geneva: World Health Organization; 2020. Licence: CC BY-NC-SA 3. 0 IGO Geneva: World Health Organization;

Prekidi u službama za mentalno zdravlje prema kategorijama* *Adaptirano prema: The impact of COVID-19 on mental, neurological and substance use services: results of a rapid assessment. Geneva: World Health Organization; 2020. Licence: CC BY-NC-SA 3. 0 IGO

Pristupi za prevazilaženje poremec aja u intervencijama / uslugama vezanim za mentalno zdravlje • • • Primena tele-medicine / tele-terapije za zamenu ličnih konsultacija Uspostavljene linije za pomoc za mentalno zdravlje i psihosocijalnu podršku Mere za prevenciju i kontrolu infekcija u službama za mentalno zdravlje Samopomoc ili digitalni format psiholoških intervencija Pokušaj utvrđivanja prioriteta Pružaoci zaštite COVID-19 obučeni za osnovne psihosocijalne veštine Otpuštanje ili preusmeravanje pacijenata u alternativne zdravstvene ustanove Promena zadataka / delegiranje uloga Usluge informisanja kod kuc e ili zajednice Novi lanci snabdevanja / pristupi izdavanju lekova za poremec aje MNS Zapošljavanje dodatnog osoblja 70. 0% 67. 7% 65. 4% 53. 8% 49. 2% 44. 6% 37. 7% 33. 1% 32. 3% 20. 8%

Zaključci istraživanja • Pandemija COVID-19 poremetila je ili zaustavila kritične službe za mentalno zdravlje u 93% zemalja širom sveta; • Potražnja za uslugama zaštite mentalnog zdravlja raste, prema novom istraživanju SZO. • Istraživanje u 130 zemalja pruža prve globalne podatke koji pokazuju razarajuc i uticaj COVID-19 na pristup uslugama mentalnog zdravlja i podvlači hitnu potrebu za povec anim finansiranjem. . • Ionako nedovoljno razvijene ambulantne i službe mentalnog zdravlja u zajednici pogođene su najviše. • Programi prevencije i promocije mentalnog zdravlja osetili su najteže posledice u vreme kada su države najpotrebnije. • Sistemi mentalnog zdravlja su ugroženi u trenutku kada su oni najpotrebniji.

Zaključci istraživanja • Inovativne metode putem teleusluga i linija za pomoc sve su češće, ali ograničeni resursi predstavljaju izazov za upotrebu ovih alata u zemljama sa nižim resursima. • Postoji jaz u finansijskim i ljudskim resursima za integrisanje mentalnog zdravlja u urgentnu zdravstvenu zaštitu • Pandemija COVID-19 naglašava vrednost uključivanja mentalnog zdravlja ne samo kao odgovor na vanredne situacije i oporavak, već i potrebu za integrisanjem u planove i mere pripremljenosti za vanredne situacije.

Domaća iskustva* (najčešća pitanja i kontraverze na Forumu**) • poverenje / nepoverenje građana u zdravstveni sistem • sindrom sagorevanja među zdravstvenim radnicima • zaključavanje svih, posebno ljudi starijih od 65 godina • zdravstvena pismenost i zdravstvena kultura (nošenje maski) • socijalna / fizička udaljenost (pojmovi i razlike) *Adaptirano prema Jevtić: Covid 19 and mental health, 2020, **Forum za mentalno zdravlje (osnivač Medicinski fakultet Univerziteta u Novom

Aktivnost Saveza društava psihoterapeuta u Srbiji* Besplatna psihoterapijska pomoć građanima Više od 400 dobrovoljaca. Preko 2000 intervencija (još uvek u toku) *Videti više na: https: //podrskapsihoterapeuta. com/home
- Slides: 18