Prventive Arbeit mit Familien mit psychisch krankem Elternteil

Präventive Arbeit mit Familien mit psychisch krankem Elternteil 10 Jahre Mangold Praxisteam Kinder- und Jugendpsychiatrie und -psychotherapie Dr. Hanna Christiansen

Strukturelle Faktoren psychischer Gesundheit „Warum nicht den Fluss hinaufgehen und den suchen, der die Leute hineinstößt? Das ist mit Prävention gemeint. “ (Rappaport, 1977, S. 62)

Strukturelle Faktoren psychischer Gesundheit Obschon die Risiken und Widersprüchlichkeiten im Leben nach wie vor sozial produziert werden, ist die Verantwortung, mit diesen umzugehen und sie zu bewältigen, auf das Indiviudum übertragen worden. (Zygmunt Bauman, 2007) Je höher der SÖS, desto besser ist die physische & psychische Gesundheit. Unterschiede in der Gesundheit sind ein Resultat sozialer Unterschiede.
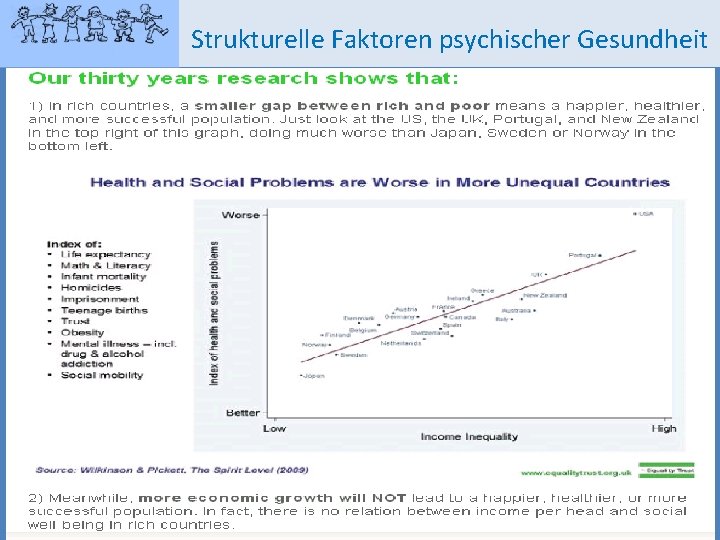
Strukturelle Faktoren psychischer Gesundheit

Strukturelle Faktoren psychischer Gesundheit
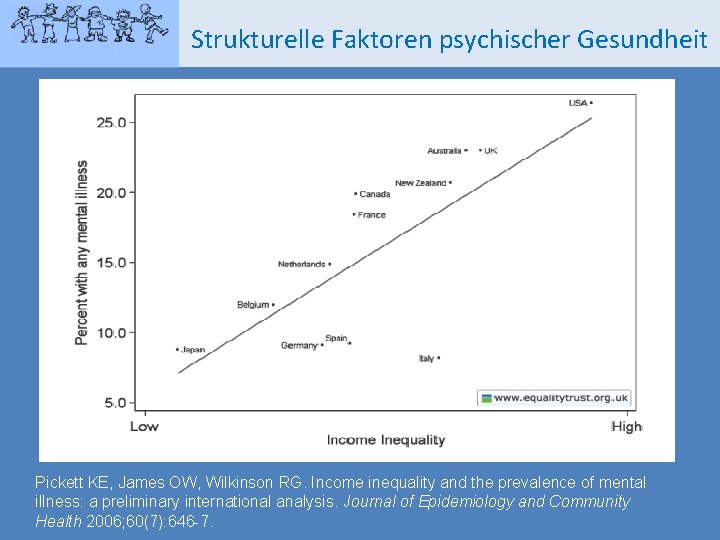
Strukturelle Faktoren psychischer Gesundheit Pickett KE, James OW, Wilkinson RG. Income inequality and the prevalence of mental illness: a preliminary international analysis. Journal of Epidemiology and Community Health 2006; 60(7): 646 -7.
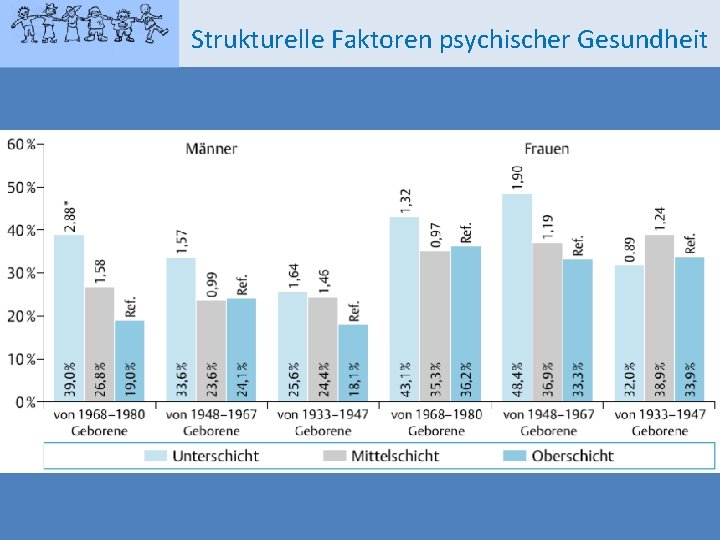
Strukturelle Faktoren psychischer Gesundheit
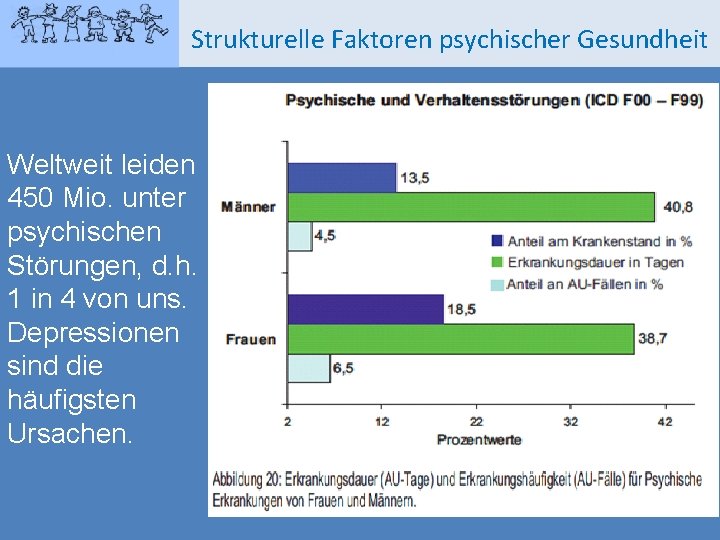
Strukturelle Faktoren psychischer Gesundheit Weltweit leiden 450 Mio. unter psychischen Störungen, d. h. 1 in 4 von uns. Depressionen sind die häufigsten Ursachen.
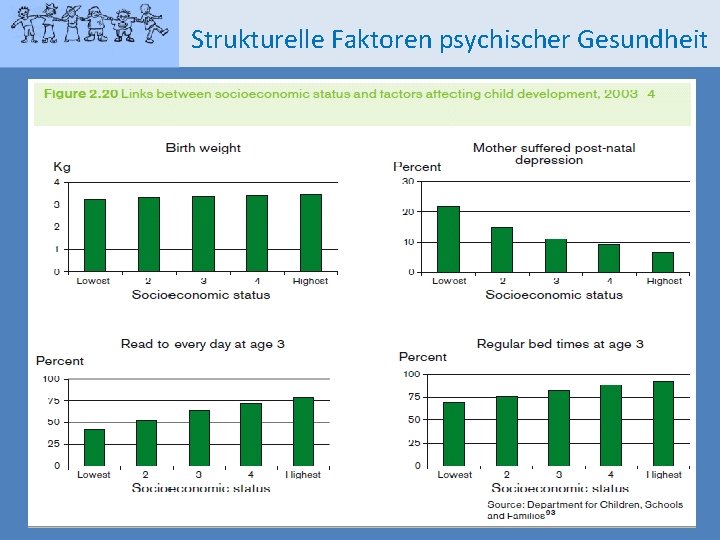
Strukturelle Faktoren psychischer Gesundheit
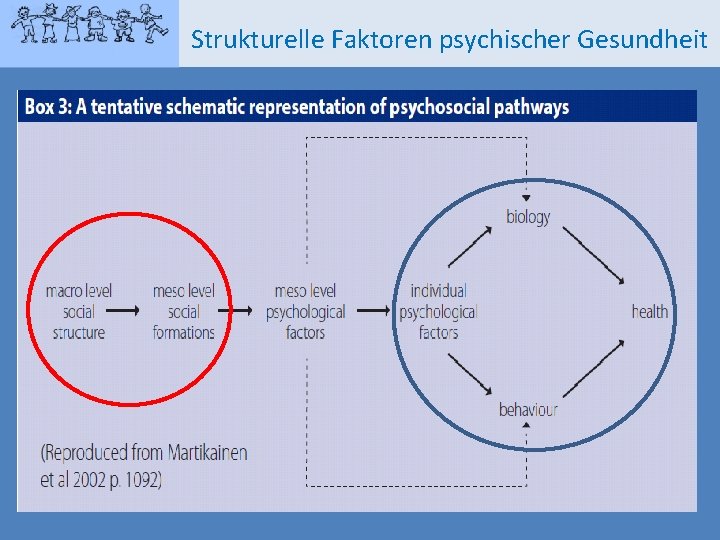
Strukturelle Faktoren psychischer Gesundheit

Strukturelle Faktoren psychischer Gesundheit Die Reduktion gesundheitlicher Ungleichheit hat 6 Ziele: 1. Beste Startchancen für alle Kinder; 2. Volle Ausschöpfung von Fähigkeiten und Kapazitäten aller Kinder und Erwachsener; 3. Faire und gute Arbeitsbedingungen für alle; 4. Sicherstellung gesunder Lebensstandards für alle; 5. Schaffung und Ausbau gesunder und nachhaltiger Städte und Gemeinden; 6. Ausbau der Gesundheitsprävention und Betonung ihrer gesellschaftlichen Bedeutung.

Präventive Ansätze International wurde eine Vielzahl präventiver Interventionen für Familien mit psychisch kranken Eltern entwickelt. Formal lassen sich kind- oder elternzentrierte sowie bifokal angelegte Programme unterscheiden. (Christiansen et al. , 2010; Röhrle & Christiansen, 2009; Gladstone & Beardslee, 2009; Garber et al. , 2009; Lenz, 2007; Fraser et al. , 2006)

Präventive Ansätze Gemeinsame Komponenten dieser präventiven Maßnahmen sind: – Screenings – Edukation – Innerfamiliäre Entlastungen – Unterstützung beim Umgang mit Gefühlen – Intensivierung familienexterner Kontakte – Familiäre Dezentrierung und Förderung kindlicher Autonomie – Therapie, Frühintervention und Rückfallprophylaxe – Strukturelle Maßnahmen

Kritik der bestehenden Interventionsprogramme - Die Mehrzahl der bestehenden Programme basiert nicht auf evidenzbasierten Forschungskriterien, d. h. Interventions- und Präventionsstrategien beruhen vielfach auf Erfahrungen im Kontext von Projektberichten, nicht auf kontrollierten Studien. - International liegen zwar über 5000 Studien zu dem Thema vor, aber nur 19 RCTs mit follow-up. Messzeitpunkten; diese Studien sind insgesamt sehr heterogen. - Metaanalytische längsschnittliche Effekte liegen im mittleren Bereich (g =. 45; k = 27). (Christiansen et al. , 2010 & 2009; Röhrle & Christiansen, 2009; Fraser; Anderson, Lloyd & Judd, 2006)

Screening-Instrument - Insgesamt 137 Familien füllten ein Screening. Fragebogen für Eltern mit psychischen Erkrankungen aus (45 Patienten). - Es ließen sich 2 Dimensionen extrahieren, auf denen sich Eltern mit und ohne psychische Erkrankung signifikant voneinander unterscheiden: Rückzug/Isolation und Erziehungsverhalten. - Eltern mit psychischen Erkrankungen lebten zudem weniger häufig in festen Beziehungen.

F(1, 128) = 10. 55, p <. 001, 2. 076 Items der Skala Isolation/Rückzug 1. Ich will nicht, dass mein Kind mit Außenstehenden über Probleme innerhalb der Familie spricht. 2. Ich würde mir wünschen, dass mein Kind mehr Rücksicht auf mich nimmt, wenn es mir schlecht geht. 3. Wenn ich mich nicht gut fühle, dann nervt mein Kind mich oft. 4. Es ist in Ordnung, mit Außenstehenden über unsere familiären Probleme zu sprechen. 5. Wenn ich mich nicht gut fühle, möchte ich, dass mein Kind mich in Ruhe lässt. 6. Ich kann mit Angehörigen oder Freunden über familiäre Probleme reden. 7. Ich finde, das Wissen über eine psychische Erkrankung innerhalb der Familie sollte auch ausschließlich innerhalb der Familie bleiben. 8. Ich muss erst laut werden, damit mein Kind tut, was es soll.

F(1, 134) = 13. 58 p <. 001 2. 092


Projekt SONNE Gruppenprogramm mit jeweils 3 -5 teilnehmenden Familien I. Diagnostik für Eltern & Kinder: 1 – 2 Termine II. Gruppensitzungen Eltern: 2 Termine (je 90 Min. ) III. Gruppensitzungen Kinder: 5 Termine (je 90 Min. ) IV. Individuelle Familiensitzung 1 Termin (90 Min. )

Projekt SONNE Annahmen: Wissen über die Erkrankung entlastet! „Geteiltes Leid ist halbes Leid“ Innerhalb der Familien bestehen Redeverbote, nicht geäußerte Sorgen/Ängste bei Kindern & Eltern! Alle Familien haben Ressourcen!

Kindersitzungen Sitzung 1 Kennenlernen & Gruppenregeln – Bildung einer Gruppenidentität Sitzung 2 & 3 kindgerechte Informationsvermittlung über psychische Störung & Austausch von Erfahrungen Sitzung 4 Sitzung 5 Gefühlswahrnehmung & – ausdruck; Gefühlsbewältigungsstrategien Vorbereitung Familiensitzung & Krisenplan; Abschied (Party) Psychoedukation Störungsspezifisch Emotionen Störungsunspezifisch Soziale Unterstützung Störungsunspezifisch

Informationsvermittlung Kinder - Die Informationsvermittlung fand mit Hilfe einer kindgerechten, fiktiven Geschichte (Sarah, 9 Jahre) - oder für Ältere mit einer Jugendzeitschrift und Leserbriefen statt.

Gefühlswahrnehmung & -ausdruck Zentral, dass man nicht immer wissen muss, warum man traurig, fröhlich, wütend oder ängstlich ist, dass man auch durcheinander sein kann und es v. a. darauf ankommt, anderen seine Gefühle mitzuteilen.

Krisenplan

Inhalte Elternsitzungen Krankheitsspezifische Erfahrungen & Psychoedukation – eigene krankheitsspezifische Erfahrungen und Sicht des gesunden Partners auf die Erkrankung des Partners – elterliche Wahrnehmung des psychosozialen Funktionsniveaus des Kindes • Stärken und Schwächen der Kinder • Risiko- und Resilienzfaktoren (Schutzfaktoren) – Vorbereitung der Familiensitzung

Familiensitzung - Ziel der Sitzung ist der gegenseitige Austausch von Eindrücken und Gefühlen innerhalb der Familie. - Die Familie soll miteinander ins Gespräch kommen und dadurch zur Perspektivenübernahme befähigt werden.

Familiensitzung Mögliche Fragen an jedes Familienmitglied: - Was kann der andere besonders gut? - Was soll sich im Alltag verändern? - Wie nimmst du die Erkrankung wahr? Außerdem wird in der Familiensitzung ein Krisenplan ausgearbeitet.

Pilotstudie - In Kooperation mit der Klinik für Psychiatrie und Psychotherapie der Rheinischen Kliniken Essen und der Hephata-Klinik Schwalmstadt nahmen insgesamt 18 Familien teil. - 30 gesunde Familien nahmen als Kontrollstichprobe teil.

Pilotstudie - 24 Familien der KG aber nur 2 Familien der EG verfügten über ein Einkommen von > 40. 000 Euro. - Eltern aus 10 Familien der KG und keine Familie aus der EG hatten ein abgeschlossenes Hochschulstudium. - 29 Familien der KG und 1 Familie der EG waren Teil- oder Vollzeit beschäftigt. - Die Kinder waren im Mittel 10 Jahre alt und hatten einen durchschnittlichen IQ. - Im Vergleich zur KG hatten die Kinder EG signifikant erhöhte Werte in der CBCL/im SDQ und im DIKJ.

Pilotstudie - Alle Kinder zeigten nach der Intervention einen signifikanten Zuwachs an Wissen über die elterliche Erkrankung. - Es zeigte sich keine Veränderung in der Symptomatik (CBCL/SDQ/DIKJ). - Aber es gab einen positiven Zusammenhang zwischen dem Wissenszuwachs und Verhaltensauffälligkeiten, d. h. je größer der Wissenszuwachs, desto geringer die Verhaltensauffälligkeiten. - Der Zuwachs an Wissen hing in Gleicherweise mit der Einschätzung der gesundheitsbezogenen Lebensqualität der Kinder durch die Eltern zusammen. - Die Zufriedenheit mit der Programmteilnahme war bei allen Eltern und Kindern sehr hoch.

Pilotstudie Durchführungsprobleme - ADHS-Symptomatik der Kinder - häufig komorbide LRS-Symptomatik der Kinder - große Altersspanne in der Kindergruppe - Entfernung zur Klinik - Schweinegrippe

Pilotstudie Vorläufiges Fazit - Multiple Belastungen von Eltern & Kindern – Eignung ambulantes Gruppenprogramm? - Eltern wollten nicht, dass ADHS als Krankheit bezeichnet wird. - Wissen der Kinder zu ADHS beschränkte sich darauf, dass sie Medikamente nahmen; in Gruppe erstmals Aufklärung über Störungsbild. - Sowohl Eltern als auch Kinder äußerten sich sehr positiv über die Programmteilnahme und gaben an, dass sie trotz anfänglicher Bedenken gern gekommen seien und Spaß an der Teilnahme gehabt hätten. - 100 % Rücklauf Postbefragung

Fazit - Wir brauchen ein gesundheitspolitisches Umdenken und strukturelle Präventionen, die wahrscheinlich sehr viel mehr und langfristig erreichen können. - Bis das erreicht ist, brauchen wir sehr gute Interventionen für Kinder psychisch kranker Eltern. - Wir brauchen gute Studien, die Wirksamkeit von Intervention belegen, um gesundheitspolitisch eine Regelversorgung für diese Familien fordern zu können. - Wir brauchen Kooperationen mit Kliniken, Beratungsstellen, Ambulanzen, Praxen, Jugendämtern, Initiativen und Projekten, die mit diesen Familien arbeiten, um die Wirkung von Interventionen im klinischen Alltag erproben und verbessern zu können.

Vielen Dank für Ihre Aufmerksamkeit! hanna. christiansen@staff. uni-marburg. de

Diskussionspunkte Workshop Welchen Bedarf haben Sie? Wie können wir betroffene Familien erreichen? Welche Angebote brauchen welche Familien? Wie können Interventionen erfolgreich in der Praxis verankert werden? Welche strukturellen, finanziellen, gesundheitspolitischen Voraussetzungen sind dafür notwendig? Was ist realisierbar? Was ist realistisch? Wie können Kooperationen zwischen Forschung und Praxis aussehen (therapeutische Praxis und methodische Probleme)?

Diskussionspunkte Workshop In der Praxis trifft man häufig auf 3 Gruppen: 1. Es bestehen vorherige Kontakte, die eine mögliche Programmteilnahme erleichtern 2. Schwierige Gruppen: Patienten ohne Einsicht in Problematik suchen keine Hilfe & 3. Familien, die wissen, das etwas schief läuft, aber Angst haben, dass ihnen die Kinder weggenommen werden Hilfreich: Kontakte zu Familien über persönliche Kontakte (SPFH, PPM) herstellen Niedrigschwellige Angebote, z. B. instrumentelle Hilfe bei konkreten Alltagsproblemen und darüber dann Vertrauen aufbauen und dann auf Programm hinweisen

Diskussionspunkte Workshop Familienhebammen informieren und in die Planung einbeziehen; Hebammen können bis zum 9. Lebensmonat betreuen und mit ärztlichem Rezept auch darüber hinaus; Kurzinformationen als Erstkontakt in den Vorbereitungskursen Gesellschaften für postpartale Depression (z. B. Marçe) & Selbsthilfegruppe für Mütter (Schatten & Licht) Erstkontakte in Klinik herstellen, in denen Eltern in Behandlung sind. Rückmeldung aus der Angehörigenbewegung: schwierig, Ärzte & Klinikpersonal zu erreichen und Verständnis zu wecken, dass die ganze Familie Hilfe braucht (Schweigepflicht); kann ganze Familie bei Entlassgesprächen anwesend sein und Empfehlungen für die Zeit nach dem Aufenthalt bekommen?

Diskussionspunkte Workshop In Entwicklungsberatung Prognose zum Verlauf (was passiert, wenn… - wird positiv von Patienten aufgenommen) In Kindergärten/Kindertageseinrichtungen sind z. T. Therapeuten vorhanden – Ansprechpartner für frühe Hilfen & persönlicher Kontakt Viele Familien landen nicht in Klinik; sozialpsychiatrische Dienste haben eher Kontakt; viele Familien nur bei niedergelassenen Psychiatern/Psychotherapeuten in Behandlung – zu denen Kontakt aufnehmen. Viele Patienten kommen „nur“ mit Symptomen zu Hausärzten, Kinderärzten und weiteren Behandlern – dort Kontakt aufnehmen Schulen (Lehrer); Kindertageseinrichtungen

Diskussionspunkte Workshop Nicht vergessen: viele Familien landen doch in Behandlung und Familien sind initiativ! Beratungsstellen (niedrigschwellig, anonyme Kontakte ohne Aufnahme von Daten möglich, aber Frage der Beziehungsanbahnung und Zeitinvestition – behutsames Vorgehen) Ambulante psychiatrische Pflege – Angst, wenn nach Kindern gefragt wird, Angst vorm JA, dass Kinder weggenommen werden (schwierig: Auftrag von Nervenarzt (Kontrollaufgabe) vs. vertrauensvoller Kontakt zu Familie (Hilfen leisten)) Betroffene: Behandlungserklärung mit Klinik und Vereinbarung mit JA, was passiert, wenn sie in die Klinik muss

Diskussionspunkte Workshop Jugendämter: Angebote über Informationen werden für behandelnde Institutionen zur Verfügung gestellt; das JA hat kein Interesse, hinter dem Rücken der Eltern „Dinge auszukegeln“ JA ermöglicht außerdem anonyme Beratungen Als Profi in kranken Familien bin ich verpflichtet, das schwächste Glied zu schützen: offen mit Familie ansprechen, dann lassen sich u. U. Konflikte vermeiden Profis, die nicht zum JA gehören sollten positiv über das JA reden, welches Hilfen zur Erziehung stellt und eine Kontrollfunktion innehat; die Wegnahme von Kindern nicht das primäre Anliegen des JA Deutscher Kinderarztkongress – auf Sektion Psychiatrie/Psychotherapie Projekte vorstellen

Diskussionspunkte Workshop Zusammenarbeit mit Angehörigengruppen – eindrucksvoller wenn Betroffene helfen Wir bieten Fortbildung für Einrichtungsträger/Leistungserbringer an (z. B. betreutes Wohnen etc. ) und die führen dann Programm durch Titel der Flyer ändern – Gefahr der Stigmatisierung ; besser z. B. „ADHS – ein Problem der ganzen Familie? “; Fokus darauf, dass wir helfen, damit Familie mit der Kindererziehung besser klarkommt (oftmals wird Erziehung von psychisch kranken Eltern als Belastung erlebt). Kontakt zu Bündnissen, z. B. Essener/Marburger Bündnis gegen Depression
- Slides: 41