Prvention de la thrombose veineuse en chirurgie orthopdique

Prévention de la thrombose veineuse en chirurgie orthopédique Avec la collaboration de C Vielpeau

La Thrombose…une réalité qui tue La maladie thrombo-embolique tue plus que le cancer du sein, le cancer de prostate, le SIDA et les accidents de la route réunis 1, 5 million « d’évènements thromboemboliques par an dans l’Union Européenne – 684. 000 Thromboses Veineuses Profondes (TVP) – 435. 000 Embolies Pulmonaire (EP) – Plus de 500. 000 décès/an Etude VITAE (VTE Impact Assesment Group in Europe) La loi de Santé Publique d’août 2004 vise à obtenir une réduction de 15% de la mortalité associée aux TVP jusqu’en 2008
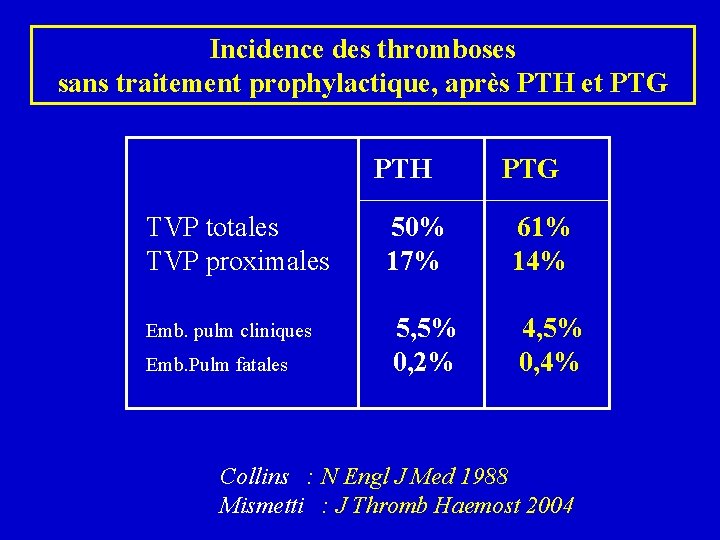
Incidence des thromboses sans traitement prophylactique, après PTH et PTG PTH TVP totales TVP proximales Emb. pulm cliniques Emb. Pulm fatales PTG 50% 17% 61% 14% 5, 5% 0, 2% 4, 5% 0, 4% Collins : N Engl J Med 1988 Mismetti : J Thromb Haemost 2004

La chirurgie orthopédique majeure comporte un haut risque thrombo-embolique malgré une couverture thromboprophylactique par héparine de bas poids moléculaire • L'incidence des thromboses veineuses profondes (TVP) asymptomatiques reste élevée asymptomatiques – 16 à 30 % selon les études – avec un risque d'embolie pulmonaire de 0, 1 à 0, 4 % • Toutefois, les TVP symptomatiques sont plus rares symptomatiques Nicolaides AN : Prevention of venous thromboembolism. International Consensus Statement. Guidelines compiled in accordance withe scientific evidence. Int Angiol, 2001, 20, 1 -37. W Geerts et al Prevention of venous thromboembolism Chest. 2005 Nov ; 128 (5): 3775 -6 16304350

Dépistage de la thrombose veineuse Fibrinogène marqué En 1970, Kakkar utilise la méthode du fibrinogène marqué pour étudier et dépister les thromboses veineuses. Phlébographie • 9 études cliniques ont montré qu'il existait une corrélation statistique entre le nombre de phlébographies positives sans signe clinique et celui des évènements symptomatiques. • La phlébographie reste un bon critère de substitution pour évaluer le risque d'évènements thrombo-emboliques avec traduction clinique. • Dans tous les essais contrôlés évaluant les antithrombotiques, la découverte d'une phlébographie positive a entraîné systématiquement la mise en place d'un traitement héparinique, ce qui rend difficile l'analyse du devenir de ces phlébographies positives chez des sujets asymptomatiques. Eikelboom et al, Cohen et al.

Historique de la prophylaxie de la thrombose • 1970 : L'héparine non fractionnée est utilisée en par voie sous-cutanée. • 1980 : marque le début de l'ère des héparines de bas poids moléculaire utilisées en chirurgie générale, puis en chirurgie orthopédique. • 1987 -1989 : premières études avec la daltéparine sodique en thromboprophylaxie dans la chirurgie de la hanche • L'énoxaparine est utilisée dès 1986, la nadroparine calcique en 1991

Historique de la prophylaxie de la thrombose • Malgré ce recul, il n'existe pas un consensus international et des pratiques différentes subsistent. • Les antivitamines K (AVK) sont encore utilisées en particulier aux États-Unis en chirurgie orthopédique, bien qu'elles perdent du terrain au profit des HBPM.

Historique de la prophylaxie de la thrombose • Les Européens privilégient les HBPM à raison d'une injection souscutanée par jour, alors que les Américains sont, par exemple pour l'énoxaparine, à 2 injections par jour, du fait qu'ils l'utilisent en postopératoire et en raison de la pharmacocinétique du produit (demi-vie de 3 à 4 heures). • Le développement de l'anesthésie loco-régionale a soulevé le problème du moment de la première injection de l'HBPM ; de ce fait, celle-ci est de plus en plus pratiquée 6 à 8 heures après la fin de l'acte opératoire (Samama et al. ) • La durée de la thromboprophylaxie est encore discutée (7 à 10 jours versus 30 à 40).

RAPPELS SUR LE MÉCANISME DE LA COAGULATION ET LA PLACE DES ANTITHROMBOTIQUES M. -M. Samama Prévention de la maladie thrombo-embolique veineuse après chirurgie orthopédique majeure : état des lieux et place d'un inhibiteur synthétique et spécifique du facteur Xa Revue de chirurgie orthopédique 2003; 89: 712 -724

RAPPELS SUR LE MÉCANISME DE LA COAGULATION ET LA PLACE DES ANTITHROMBOTIQUES • Le temps de céphaline + activateur explore la voie intrinsèque dans sa totalité. C'est un test global de coagulation. Il permet la surveillance d'un traitement anticoagulant. • Le temps de Quick ou temps de coagulation évalue la voie extrinsèque et renseigne sur la quantité de prothrombine plasmatique facteur II et de 3 autres facteurs : facteur VII ou proconvertine, facteur X Stuart et proaccélérine ou facteur Va. Ce dernier est le seul dont la synthèse ne nécessite pas l'intervention de vitamine K.

Mécanismes de la coagulation et points d'impact des différents antithrombotiques M. -M. Samama Revue de chirurgie orthopédique 2003; 89: 712 -724 Les points d'action des principaux antithrombotiques L'héparine non fractionnée a une action équivalente antithrombine et anti-Xa Les HBPM ont une action anti-Xa bien supérieure à leur action antithrombine Le fondaparinux sodique est un anti-Xa sélectif

HÉPARINES, HBPM ET FONDAPARINUX SODIQUE • L'héparine est le plus ancien anticoagulant actif par voie veineuse, utilisé plus tard par voie sous-cutanée. • L'héparine standard non fractionnée (HNF) est un polysaccharide sulfaté naturel présent dans les mastocytes et extrait industriellement de l'intestin de porc. Le poids moléculaire des chaînes d'héparine varie de 4 000 à 30 000 Da avec un pic de poids moléculaire moyen compris entre 12 000 et 15 000 Da. • L'héparine n'agit qu'une fois liée à l'antithrombine III, aujourd'hui appelée antithrombine. L'antithrombine, anticoagulant naturel physiologique lent, devient, en présence d'héparine, une molécule d'action immédiate et puissante.

HÉPARINES, HBPM ET FONDAPARINUX SODIQUE • Les HBPM sont moins hétérogènes que l'héparine standard. • Elles sont constituées de molécules dont les poids moléculaires se situent entre 2 000 et 12 000 Da (poids moléculaire moyen : 4 0005 000 Da). • Leur activité est plus prévisible, leur biodisponibilité voisine de 100 % contre seulement 25 % avec l'HNF, • leur durée de vie plus longue permet l'administration en une seule injection par jour dans la prophylaxie des accidents thromboemboliques veineux.

HÉPARINES, HBPM ET FONDAPARINUX SODIQUE • L'hétérogénéité des molécules d'héparine (poids moléculaires variables, structures moléculaires variables), a conduit à recher le mécanisme d'action et il est apparu qu'une structure de 5 unités saccharidiques (pentasaccharide), distribuée au hasard sur les chaînes d'héparine était responsable de son action. C'est grâce à cette structure que l'héparine se lie à l'antithrombine et exerce ses effets anticoagulants fig. 5 et 6. • Dans les préparations d'héparine NF, 30 % environ des molécules comportent cette séquence pentasaccharide. Avec les héparines de bas poids moléculaire, ce pourcentage serait encore moindre. Au moment de la dépolymérisation de la structure des molécules d'héparine, si la coupure a lieu au travers de la séquence pentasaccharidique, les molécules ne contiendront pas de pentasaccharide.

HÉPARINES, HBPM ET FONDAPARINUX SODIQUE • C'est pour ces raisons qu'a été réalisée la synthèse, par voie chimique, d'un pentasaccharide doté de caractéristiques bien définies par rapport aux variations rencontrées avec l'héparine ou les HBPM. • Le fondaparinux sodique (Arixtra® Sanofi-Synthelabo et Organon) est un inhibiteur synthétique et sélectif du facteur Xa • Une fois lié à l'antithrombine, il augmente de plus de 300 fois l'activité inhibitrice naturelle de celle-ci sur le facteur X activé (Xa), empêchant ainsi l'activation de la prothrombine (facteur II) en thrombine (facteur IIa). • La demi-vie d'élimination du fondaparinux sodique, indépendante de la dose administrée, est de l'ordre de 13 à 17 heures. Les taux plasmatiques maintenus à 2 heures indiquent que l'injection unique journalière est adaptée (Boneu et al ) • Les essais cliniques réalisés en prévention de la maladie thrombo-embolique veineuse après chirurgie orthopédique majeure ont montré sa supériorité comparativement à une héparine de bas poids moléculaire, sans entraîner une augmentation des hémorragies cliniquement pertinentes, si l'horaire de la première injection est bien respectée. Samama MM, Gerotziafas GT, Horellou MH : Prophylaxie de la maladie thrombo-embolique. Rev Prat, 2003, 51 -57.

Nombreuses sources d’informations Il n’y a pas de consensus, on se bornera donc à exposer les principales études et conclusions actuelles, très certainement provisoires

Claude Vielpeau, Benoît Lebel , Marie-Thérèse Barrelier, Michel Pégoix Thromboses veineuses profondes, dépistées par écho-doppler, après chirurgie prothétique du genou et de la hanche : à propos de 1590 cas Revue de chirurgie orthopédique 2006; 92: 153
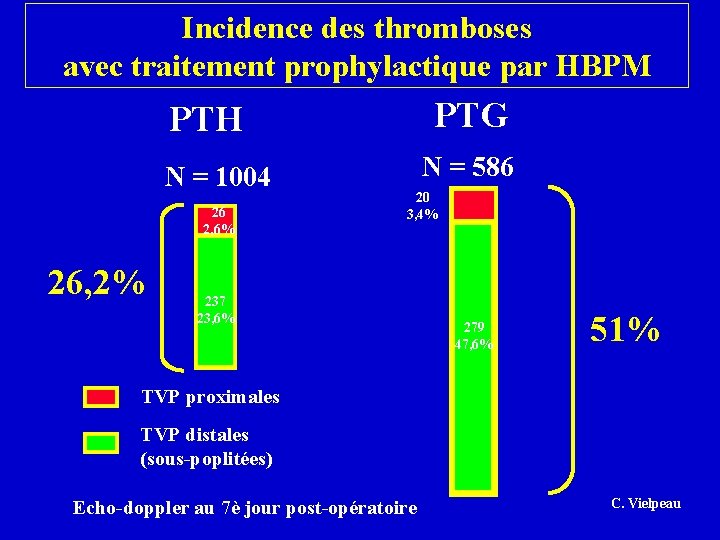
Incidence des thromboses avec traitement prophylactique par HBPM PTG PTH N = 1004 26 2, 6% 26, 2% N = 586 20 3, 4% 237 23, 6% 279 47, 6% 51% TVP proximales TVP distales (sous-poplitées) Echo-doppler au 7è jour post-opératoire C. Vielpeau
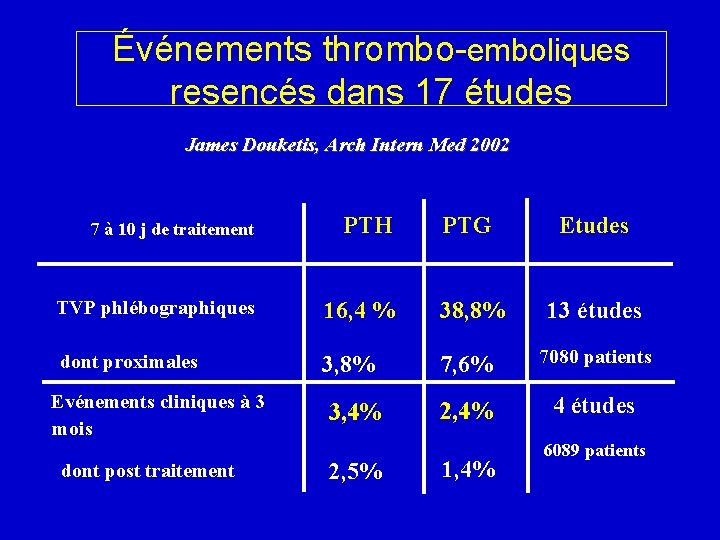
Événements thrombo-emboliques resencés dans 17 études James Douketis, Arch Intern Med 2002 7 à 10 j de traitement PTH TVP phlébographiques dont proximales Evénements cliniques à 3 mois dont post traitement PTG Etudes 16, 4 % 38, 8% 13 études 3, 8% 7, 6% 7080 patients 3, 4% 2, 4% 4 études 2, 5% 1, 4% 6089 patients

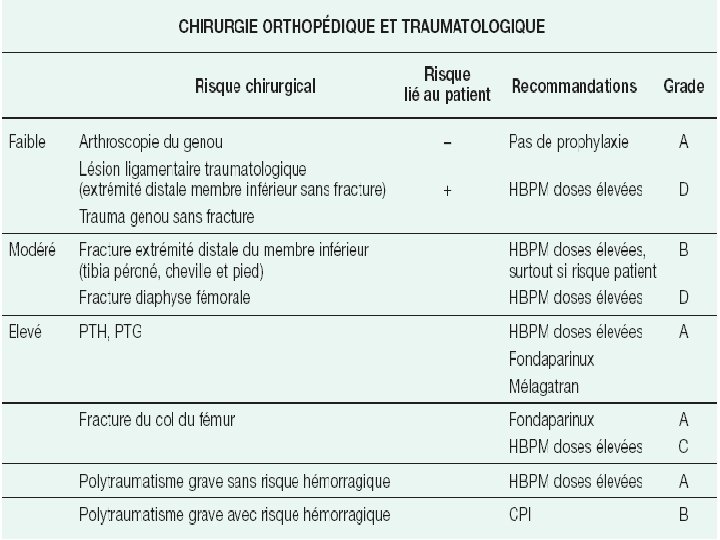
Risque thrombo-embolique en fonction de la thromboprophylaxie et du type de chirurgie 6 e conférence de consensus de l'American College of Chest Physicians (ACCP) sur la thérapeutique antithrombotique, Pour la PTH, la prévalence des TVPP asymptomatiques et/ou symptomatiques objectivées par phlébographie est de - 26, 6 % dans le groupe placebo/contrôle - 10, 2 % sous héparine non fractionnée (HNF) à doses ajustées - 5, 9 % sous héparine de bas poids moléculaire (HBPM) Rosencher N, Barré J, Osman M, Samama M : Prévention thromboembolique en chirurgie orthopédique prothétique du membre inférieur. Maîtrise orthopédique, 2002, 117, 24 -28 Geerts et al,

Risque thrombo-embolique en fonction de la thromboprophylaxie et du type de chirurgie 6 e conférence de consensus de l'American College of Chest Physicians (ACCP) sur la thérapeutique antithrombotique, Geerts et al. • Pour la chirurgie orthopédique majeure, le nombre d'évènements thrombo-emboliques reste important malgré une thromboprophylaxie bien menée par HBPM. La figure 2 indique Les taux de thromboses veineuses profondes totales (1 re colonne) et proximales (2 e colonne) dans trois types de chirurgie : – prothèse totale de hanche – fracture du col du fémur – prothèse totale du genou Geerts et al, Rosencher et al.

COMPLICATIONS VEINEUSES THROMBO-EMBOLIQUES ET MORTALITÉ après chirurgie pour fracture de hanche (1) N Rosencher, C Vielpeau, J Emmerich, F Fagnani, CM Samama. Complications veineuses thrombo-emboliques et mortalité après chirurgie pour fracture de hanche : l’étude ESCORTE. J Thromb Haemost 2005 ; 3 : 2006 -2014.

Pourquoi E. S. C. O. R. T. E. ? Évolution récente des techniques anesthésiques et chirurgicales, de la prise en charge thérapeutique et médicale globale des patients opérés pour fracture de hanche La plupart des données épidémiologiques sont rétrospectives ou antérieures aux stratégies péri-opératoires actuellement utilisées dans le traitement de la fracture de hanche Les essais cliniques randomisés portent sur des patients sélectionnés ne reflétant peut-être pas ceux de la population quotidienne Qu’est-ce que E. S. C. O. R. T. E. ? Une étude épidémiologique française réalisée dans les conditions actuelles de prise en charge de la fracture de hanche
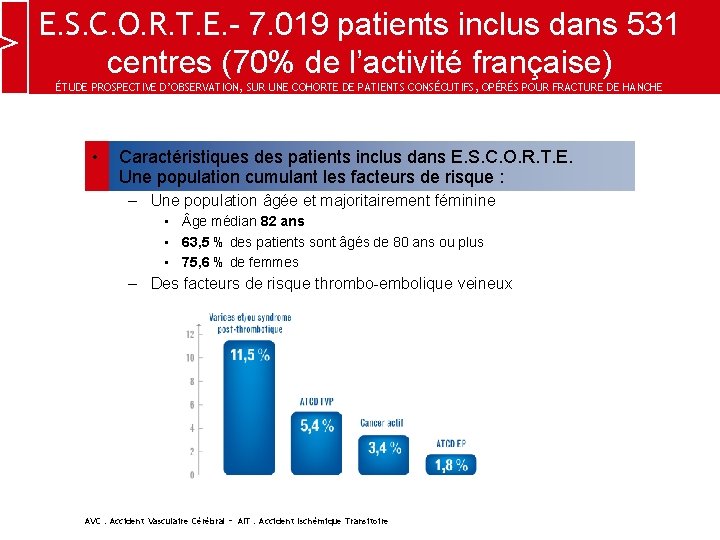
E. S. C. O. R. T. E. - 7. 019 patients inclus dans 531 centres (70% de l’activité française) ÉTUDE PROSPECTIVE D’OBSERVATION, SUR UNE COHORTE DE PATIENTS CONSÉCUTIFS, OPÉRÉS POUR FRACTURE DE HANCHE • Caractéristiques des patients inclus dans E. S. C. O. R. T. E. Une population cumulant les facteurs de risque : – Une population âgée et majoritairement féminine • ge médian 82 ans • 63, 5 % des patients sont âgés de 80 ans ou plus • 75, 6 % de femmes – Des facteurs de risque thrombo-embolique veineux AVC : Accident Vasculaire Cérébral – AIT : Accident Ischémique Transitoire
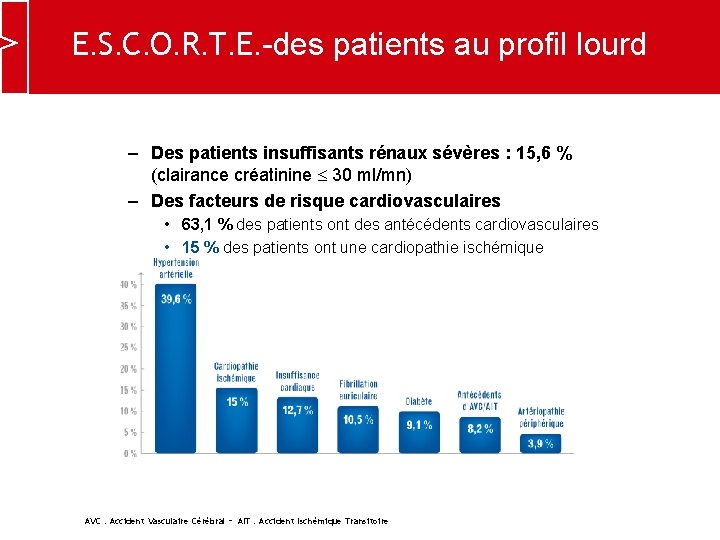
E. S. C. O. R. T. E. -des patients au profil lourd – Des patients insuffisants rénaux sévères : 15, 6 % (clairance créatinine 30 ml/mn) – Des facteurs de risque cardiovasculaires • 63, 1 % des patients ont des antécédents cardiovasculaires • 15 % des patients ont une cardiopathie ischémique AVC : Accident Vasculaire Cérébral – AIT : Accident Ischémique Transitoire
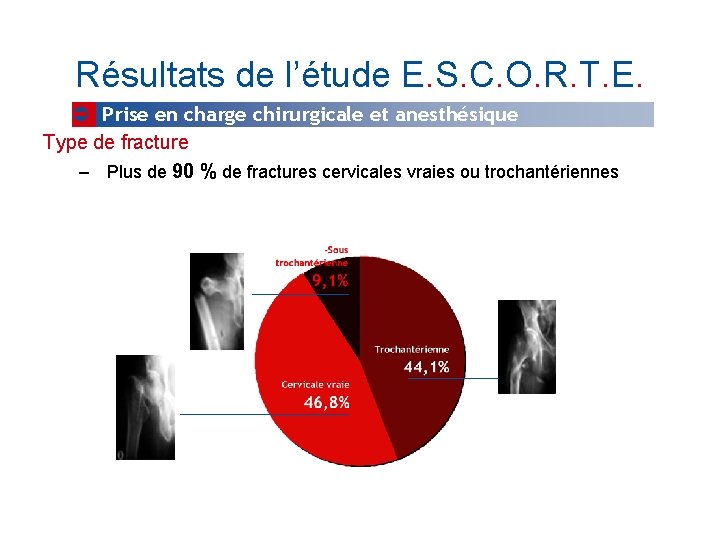
Résultats de l’étude E. S. C. O. R. T. E. Prise en charge chirurgicale et anesthésique Type de fracture – Plus de 90 % de fractures cervicales vraies ou trochantériennes
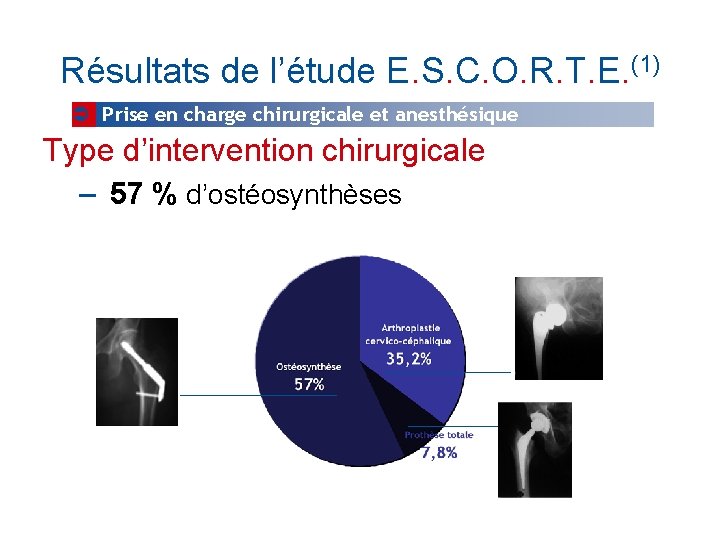
Résultats de l’étude E. S. C. O. R. T. E. (1) Prise en charge chirurgicale et anesthésique Type d’intervention chirurgicale – 57 % d’ostéosynthèses
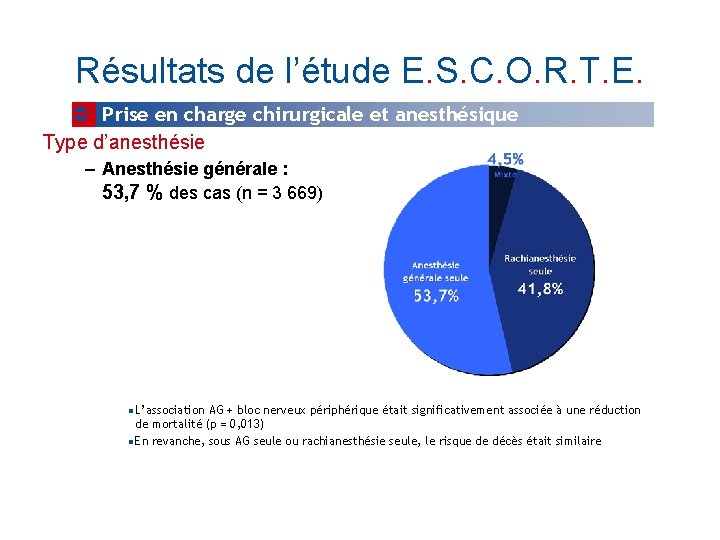
Résultats de l’étude E. S. C. O. R. T. E. Prise en charge chirurgicale et anesthésique Type d’anesthésie – Anesthésie générale : 53, 7 % des cas (n = 3 669) L’association AG + bloc nerveux périphérique était significativement associée à une réduction de mortalité (p = 0, 013) En revanche, sous AG seule ou rachianesthésie seule, le risque de décès était similaire
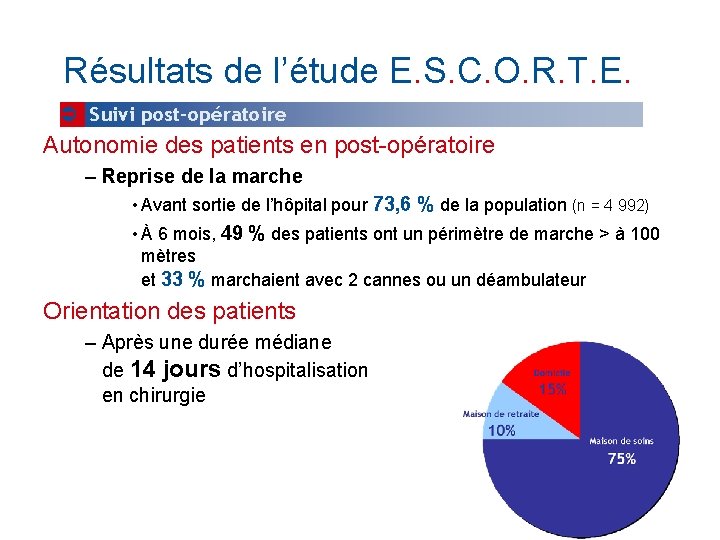
Résultats de l’étude E. S. C. O. R. T. E. Suivi post-opératoire Autonomie des patients en post-opératoire – Reprise de la marche • Avant sortie de l’hôpital pour 73, 6 % de la population (n = 4 992) • À 6 mois, 49 % des patients ont un périmètre de marche > à 100 mètres et 33 % marchaient avec 2 cannes ou un déambulateur Orientation des patients – Après une durée médiane de 14 jours d’hospitalisation en chirurgie

Résultats de l’étude E. S. C. O. R. T. E. Prise en charge thrombo-prophylactique Thrombo-prophylaxie – 97, 6 % (n = 6 664 / 6 828) des patients étaient sous HBPM en péri-opératoire – Début de la thrombo-prophylaxie • pré-opératoire : 49, 4 % des cas • post-opératoire : 50, 6 % des cas – Durée de la thrombo-prophylaxie Parmi les 5 325 patients traités par HBPM, 69, 5 % (n = 3 702) ont reçu le traitement pendant au moins 4 semaines

Résultats de l’étude E. S. C. O. R. T. E. Un faible taux d’événements thrombo-emboliques veineux symptomatiques confirmés (critère principal) 1, 34 % à 3 mois [1, 04 – 1, 64 %] (taux actuariel, n = 85) – 75 cas de TVP symptomatiques, confirmées (1, 18 %) – 16 cas d’EP symptomatiques, confirmées (0, 25 %) Survenue des événements – 67 % dans le 1 er mois suivant la chirurgie – 15, 3 % entre le premier et le 2 e mois suivant la chirurgie – 17, 6 % entre le 2 e et le 3 e mois suivant la chirurgie TVP : Thrombose Veineuse Profonde - EP : Embolie Pulmonaire

Résultats de l’étude E. S. C. O. R. T. E. Un faible taux d’événements hémorragiques – 0, 8 % d’hémorragies majeures pendant l’hospitalisation – 1, 2 % d’hémorragies majeures (81 cas) à 6 mois • 0, 2 % de décès (16 cas) à 6 mois – 1, 0 % d’hémorragies mineures (68 cas) à 6 mois – 79 % des saignements sont survenus en cours d’hospitalisation (116/149)
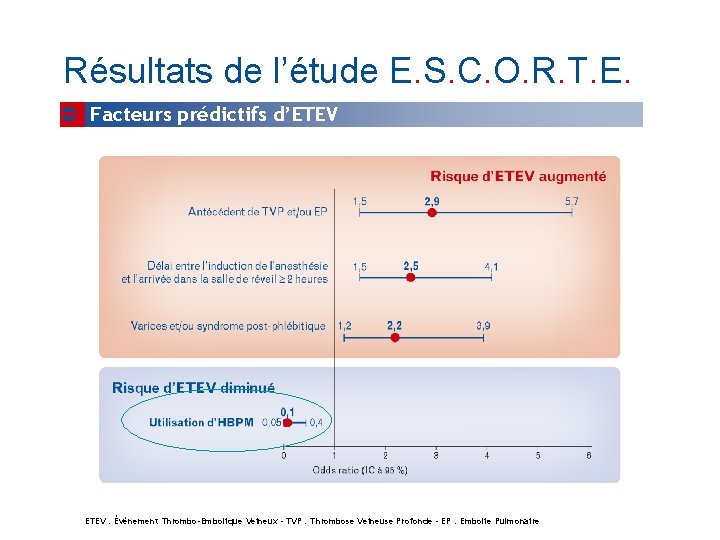
Résultats de l’étude E. S. C. O. R. T. E. Facteurs prédictifs d’ETEV : Événement Thrombo-Embolique Veineux - TVP : Thrombose Veineuse Profonde - EP : Embolie Pulmonaire

Résultats de l’étude E. S. C. O. R. T. E. Une mortalité principalement liée à des affections cardiovasculaires, chez des patients âgés à risque 5, 2 % à 1 mois, 14, 7 % à 6 mois toutes causes confondues (1 006 décès) dont : – 4 % en péri-opératoire (n = 40) – 36, 4 % le 1 er mois (n = 366) – 34, 6 % entre le 1 er et le 3 e mois (n = 348) – 29 % entre le 3 e et le 6 e mois (n = 292) Les 3 principales causes de décès à 6 mois – d’origine cardio-vasculaire : 26, 8 % (n = 270) – syndrome de glissement avec altération de l’état général : 14, 5 % (n = 146) – infections pulmonaires : 5, 5 % (n = 55)

Conclusion de l’étude E. S. C. O. R. T. E. (1) Conclusion générale –Une population très âgée –Plus de la moitié des patients (63, 1 %) ont des antécédents cardio-vasculaires –Environ 40 % des patients ont un état général médiocre –Une mortalité de 14, 6 % à 6 mois ; elle est principalement d’origine cardiovasculaire

Conclusion de l’étude E. S. C. O. R. T. E. (1) Conclusion sur la thrombo-prophylaxie – La thrombo-prophylaxie par HBPM est initiée en pré-opératoire chez 1 patient sur 2 – La très grande majorité des patients a bénéficié d’une prophylaxie prolongée par HBPM : 97, 6 % des patients étaient sous traitement anti-thrombotique à la sortie de l’hôpital dont 96, 7 % sous HBPM – Parmi les patients traités par HBPM à la sortie de l’hôpital, 69, 5 % (n = 3 702) ont reçu le traitement pendant au moins 4 semaines – Le taux d’ETEV est faible : 1, 34 % d’ETEV symptomatiques à 3 mois [1, 04 -1, 64] – Le taux d’événements hémorragiques est faible : 0, 8 % d’hémorragies majeures pendant l’hospitalisation, 1, 2 % à 6 mois. ETEV : Événement Thrombo-Embolique Veineux (1) N. Rosencher, C. Vielpeau, J. Emmerich, F. Fagnani, C. M. Samama. Complications veineuses thrombo-emboliques et mortalité après chirurgie pour fracture de hanche : l’étude ESCORTE. J Thromb Haemost 2005 ; 3 : 2006 -2014.

ETUDE « URGENCE » étude nationale, multicentrique, longitudinale, prospective Evaluation de la fréquence des événements thromboemboliques, des attitudes thérapeutiques et des modalités de prévention du risque thromboembolique chez des patients souffrant d’un traumatisme de la jambe ou du pied nécessitant une contention sans intervention chirurgicale ECHO Doppler systématique à l’ablation de l’immobilisation 750 investigateurs urgentistes (450 centres) Comité Scientifique • Pr B Riou, anesthésiste, SAU, CHU Pitié-Salpétrière, Paris • Dr N Lecoules, Urgentiste, SAU, CHU Purpan, Toulouse • Dr C Rothmann, Urgentiste, SAU, CHU Bon Secours, Metz • Pr M Samama, Anesthésiste, DAR, Hôp. Avicenne, Bobigny • Dr M Hamadouche, Chirurgien orthopédiste Hôp. Cochin, Paris • Dr P Ravaud, Epidémiologiste Inserm, Paris • Dr E Bouvat, Urgentiste, médecin du sport CHU Grenoble • Dr JL Bosson, Angiologue CHU Grenoble

Etude « urgence » • • • 3698 patients inclus 2761 patients évaluables pour le critère principal (75 %) Hommes: 1391 (51%) / Femmes: 1358 (49%) Age : 37 ans (18 – 89) ETIOLOGIE • Entorse bénigne de cheville • Entorse grave de cheville • Fracture avant et médio-pied 18 % • Fracture de cheville uni-malléolaire • Entorse avant et médio-pied • Fracture de jambe • Fracture arrière pied 2 % • Divers 29 % 26 % 15 % 3 % 2 % 5 %
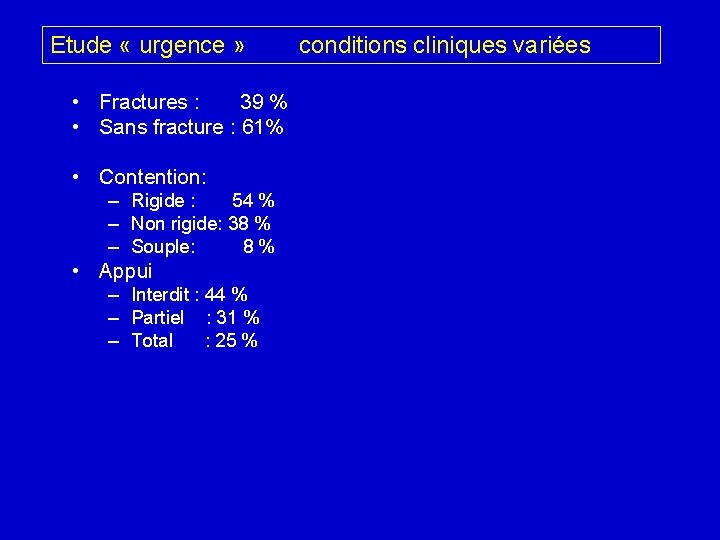
Etude « urgence » conditions cliniques variées • Fractures : 39 % • Sans fracture : 61% • Contention: – Rigide : 54 % – Non rigide: 38 % – Souple: 8 % • Appui – Interdit : 44 % – Partiel : 31 % – Total : 25 %
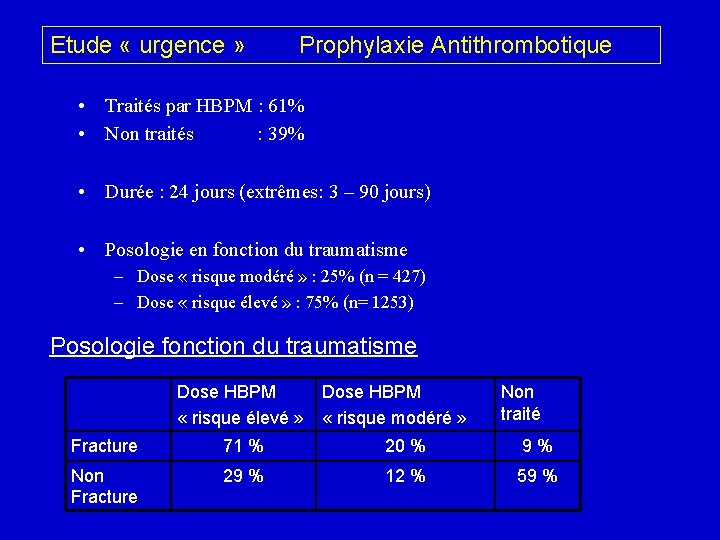
Etude « urgence » Prophylaxie Antithrombotique • Traités par HBPM : 61% • Non traités : 39% • Durée : 24 jours (extrêmes: 3 – 90 jours) • Posologie en fonction du traumatisme – Dose « risque modéré » : 25% (n = 427) – Dose « risque élevé » : 75% (n= 1253) Posologie fonction du traumatisme Dose HBPM « risque élevé » Dose HBPM « risque modéré » Non traité Fracture 71 % 20 % 9 % Non Fracture 29 % 12 % 59 %

Etude « urgence » INCIDENCE TVP/EP TVP (écho-doppler) 6. 4 % – TVP Distale : 97 % – TVP symptomatique 1. 0 % Embolie Pulmonaire : 1 (0. 04 %) Fracture: 13 % Non fracture: 2. 3 %
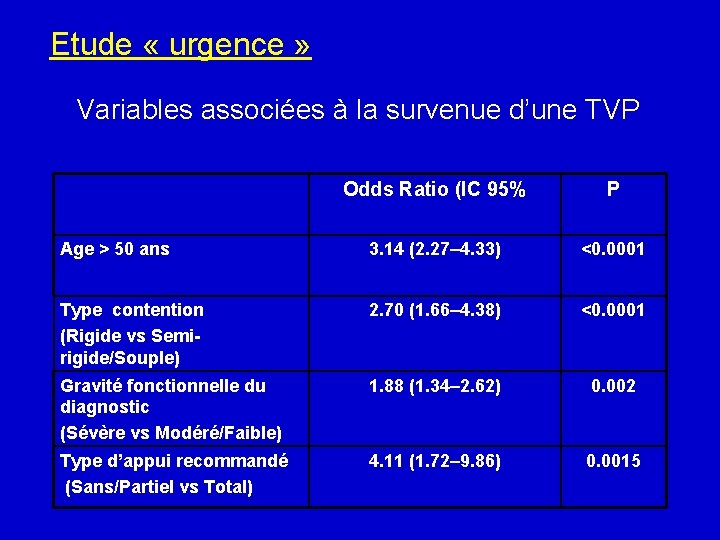
Etude « urgence » Variables associées à la survenue d’une TVP Odds Ratio (IC 95% P Age > 50 ans 3. 14 (2. 27– 4. 33) <0. 0001 Type contention (Rigide vs Semirigide/Souple) 2. 70 (1. 66– 4. 38) <0. 0001 Gravité fonctionnelle du diagnostic (Sévère vs Modéré/Faible) 1. 88 (1. 34– 2. 62) 0. 002 Type d’appui recommandé (Sans/Partiel vs Total) 4. 11 (1. 72– 9. 86) 0. 0015

COMPLICATIONS des ANTICOAGULANTS • Hémorragie: 11/1680 (0. 6 %) • Hémorragie sévère: 2/1680 (0, 1%)

Etude « urgence » CONCLUSION • Incidence non négligeable de TVP/EP: 6, 4 % • Malgré une anticoagulation « adaptée » • Principaux facteurs de risque: - âge - diagnostic de sévérité (fracture) - contention rigide - absence d’appui autorisé • Faible risque de l’anticoagulation

Recommandations pour la Pratique Clinique (RPC) Sous l’égide de la HAS Prévention de la maladie thrombo-embolique veineuse périopératoire et obstétricale 2005

Début de la prophylaxie • Absence d’argument pour privilégier un début préopératoire versus début post-opératoire • L’injection pré-opératoire peut être faite mais n’est pas obligatoire • En cas d’anesthésie loco-régionale, la thrombo-prophylaxie peut être débutée après la chirurgie (Grade B)

Durée de la prophylaxie Pour la prothèse totale de hanche 5 à 6 semaines Pour la chirurgie de la fracture du col du fémur 5 à 6 semaines Pour la chirurgie du genou Pas de prophylaxie systématique au delà de 2 semaines

Facteurs de Risque Les chapitres diagnostic et Fd. R devraient être traité par HAS qui a suspendu son travail Ont donc été retenus les Fd. R parfaitement décrits dans la littérature

RPC SFAR-ANAES chirurgie ambulatoire (arthroscopie genou) compte tenu du risque thromboembolique faible, prophylaxie systématique non justifiée : B prophylaxie si risque surajouté : B si prophylaxie indiquée, HBPM : B

Voir aussi Méta-analyse sur données individuelles des essais randomisés Enoxaparine versus Héparine Non Fractionnée chez des patients présentant une TVP EP

Facteurs extérieurs intervenant dans la thrombose • • • Rôle de l’expérience du chirurgien Garrot Marche ou décubitus Traumatisme opératoire des grosses veines Incidence de la durée du traitement C Vielpeau
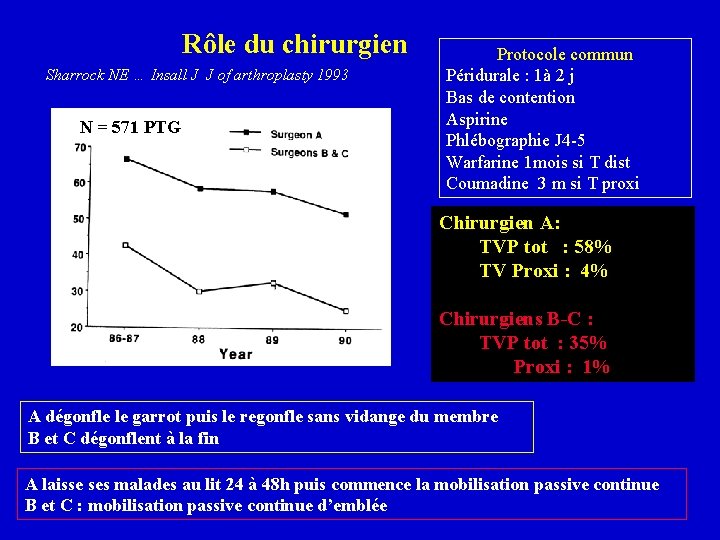
Rôle du chirurgien Sharrock NE … Insall J J of arthroplasty 1993 N = 571 PTG Protocole commun Péridurale : 1à 2 j Bas de contention Aspirine Phlébographie J 4 -5 Warfarine 1 mois si T dist Coumadine 3 m si T proxi Chirurgien A: TVP tot : 58% TV Proxi : 4% Chirurgiens B-C : TVP tot : 35% Proxi : 1% A dégonfle le garrot puis le regonfle sans vidange du membre B et C dégonflent à la fin A laisse ses malades au lit 24 à 48 h puis commence la mobilisation passive continue B et C : mobilisation passive continue d’emblée

Incidence de l’expérience du chirurgien comparaison - jeunes chirurgiens (CCA 1ère ou 2ème année) - séniors (PUPH ou PH) PTH Jeunes (n=216) Séniors (n=171) ED+: 25% ED+: 23, 5% PTG Jeunes (n=92) Séniors (n=194) ED+: 53, 2% ED+: 52% Département d’orthopédie - CHU Caen C. Vielpeau

Pendant la PTH Position forcée en - adduction - flexion - rotation externe (luxation en AV) - adduction - flexion - rotation interne (luxation en AR) - angulation et rétrécissement de la veine fémorale en regard du petit trochanter (voie ant. ou post. ) avec ralentissement du flux et souvent remplissage du réseau superficiel saphène (phlébographies per op - Stamatakis 1977 - Johnson 1978) Travaux cadavériques (A. Planés 1990) C. Vielpeau
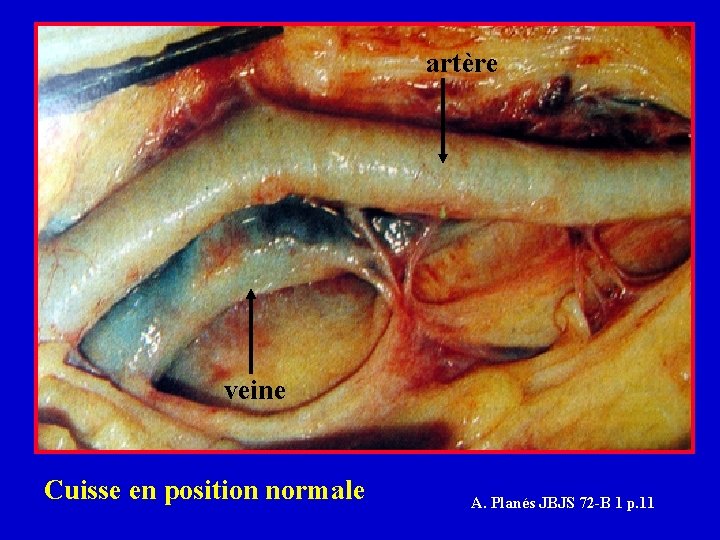
artère veine Cuisse en position normale A. Planés JBJS 72 -B 1 p. 11
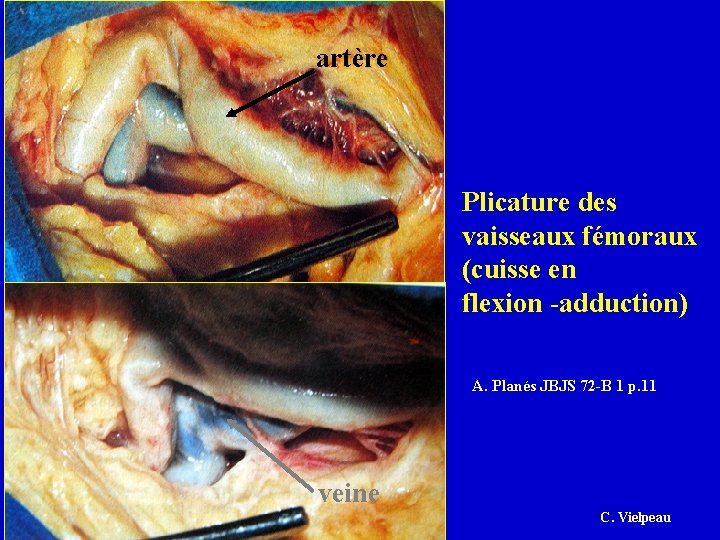
artère Plicature des vaisseaux fémoraux (cuisse en flexion -adduction) A. Planés JBJS 72 -B 1 p. 11 veine C. Vielpeau

Conséquences du garrot ? données contradictoires Le garrot augmente l’incidence des TVP Cohen (1973), Mc Kenna (1976, 1980), Price (1980) Avec garrot : 10% TVP Sans garrot : 30% (phlébograpie) Fahmy (1981) Le garrot diminue l’incidence des complications thrombo-emboliques Nakahara (1967), Kroese (1976), Klenerman (1977) Pas de différence avec ou sans garrot Wakankar HM 1999 Le garrot ne semble pas augmenter les TVP, sauf si le membre inférieur n’a pas été complètement exsanguiné Sharrock J. of Arthr 1993, Cohen JBJS 1973 Avec garrot : D Dimères + hauts (PTG unilat ou bilat) Nischiguchi Thromb res 2005

Pas de différence avec ou sans garrot Wakankar HM 1999 Durée op Douleur post-op (prise d’antalgiques) Saignement (drainage) Gonflement Complications Cicatrice Sans garrot : Meilleure mobilité après 1 semaine mais idem après 6 sem et 4 mois

Incidence du garrot sur les marqueurs de la génération de thrombine et de la fibrinolyse Mesures avant op, après coupes osseuses, après cimentation sans garrot ou 2 mn après dégonflage du garrot et 1 heure post-op Les marqueurs sont augmentés avec et sans garrot mais plus avec garrot Sans garrot : les marqueurs augmentent pendant l’opération Avec garrot : ils commencent à monter après dégonflage Aglietti P Clin Orthop 2000

Cinétique d’apparition des Evénements Thrombo-Emboliques dans les PTH et PTG

Complications Thrombo-emboliques symptomatiques après PTH et PTG Données en réseau (Etat de Californie) des TVP ou EP jusqu’à la sortie et pendant les 3 mois après chirurgie (entre 1991 et 1993) 19 586 PTH : Évènements Thrombo-Emboliques : 2. 8 % - diagnostiqués après sortie de l’hôpital: 76 % diagnostiqués à 17 jours (médiane) incidence diminue pour atteindre un plateau à 10 semaines 24 059 PTG : Évènements Thrombo-Emboliques: 2. 1 % - diagnostiqués après sortie de l’hôpital: 47 % diagnostiqués à 7 jours (médiane) incidence diminue pour atteindre un plateau à 4 semaines White et al. Arch Intern Med 1998
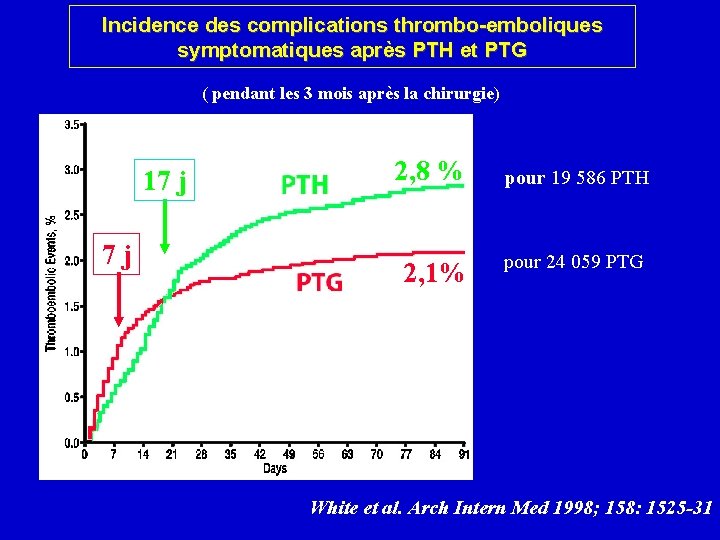
Incidence des complications thrombo-emboliques symptomatiques après PTH et PTG ( pendant les 3 mois après la chirurgie) 17 j 7 j 2, 8 % 2, 1% pour 19 586 PTH pour 24 059 PTG White et al. Arch Intern Med 1998; 158: 1525 -31
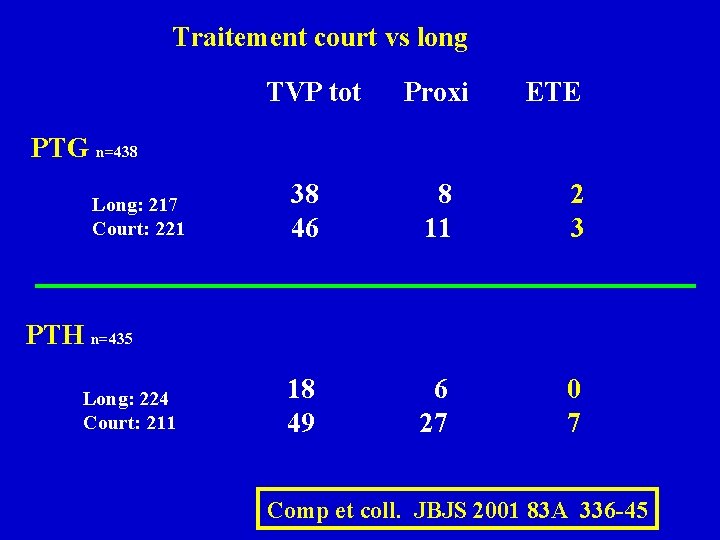
Traitement court vs long TVP tot Proxi ETE PTG n=438 Long: 217 Court: 221 38 46 8 11 2 3 18 49 6 27 0 7 PTH n=435 Long: 224 Court: 211 Comp et coll. JBJS 2001 83 A 336 -45

PTG TVP + fréquentes (images) + précoces + distales - d’événements cliniques + précoces Conséquences sur la durée de la prophylaxie Caractère pathogène des thromboses distales
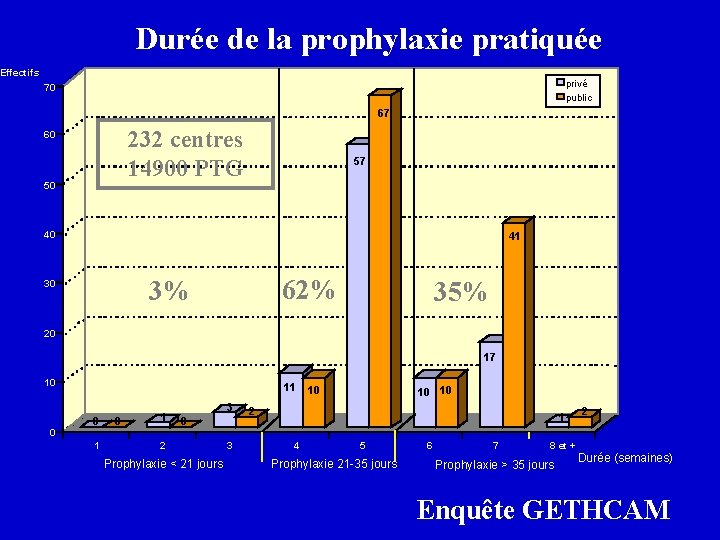
Durée de la prophylaxie pratiquée Effectifs privé public 70 67 232 centres 14900 PTG 60 50 57 40 41 62% 3% 30 35% 20 17 10 11 0 0 1 3 0 10 10 10 2 1 2 0 1 2 Prophylaxie < 21 jours 3 4 5 Prophylaxie 21 -35 jours 6 7 8 et + Prophylaxie > 35 jours Durée (semaines) Enquête GETHCAM

DUREE de la prophylaxie PTH J 42 Grade A PTG : prescription systématique après J 14 non recommandée Grade B Mais peut-être envisagée après J 14 si risque TE surajouté Grade B Ann. Françaises Anest. Réa 2005

Recommandations Nord-Américaines PTG: 10 jours PTH: 28 à 35 jours 7è conférence Nord Américaine Chest sept 2004
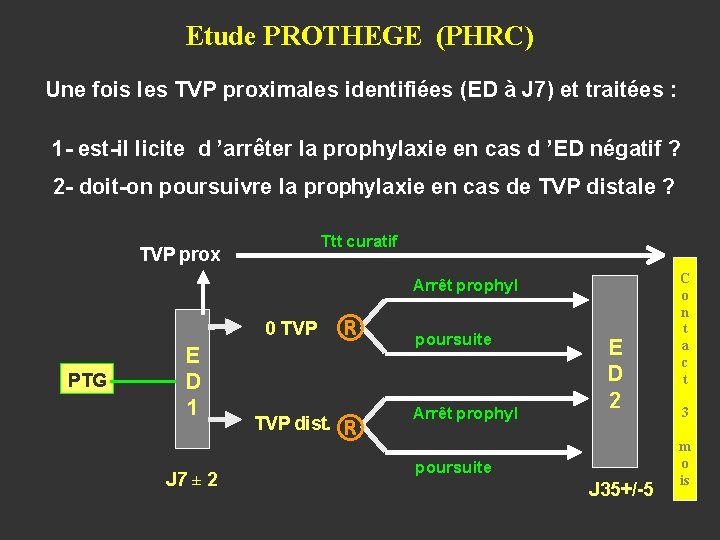
Etude PROTHEGE (PHRC) Une fois les TVP proximales identifiées (ED à J 7) et traitées : 1 - est-il licite d ’arrêter la prophylaxie en cas d ’ED négatif ? 2 - doit-on poursuivre la prophylaxie en cas de TVP distale ? Ttt curatif TVP prox Arrêt prophyl 0 TVP PTG E D 1 J 7 ± 2 TVP dist. ® ® poursuite Arrêt prophyl E D 2 poursuite J 35+/-5 C o n t a c t 3 m o is
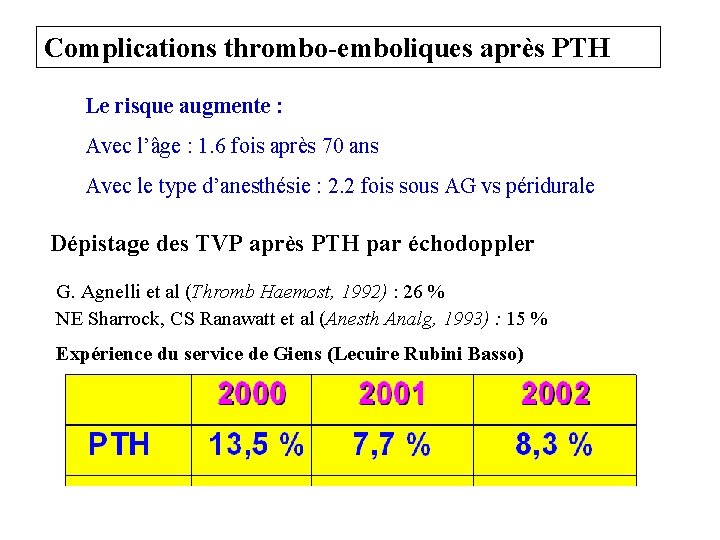
Complications thrombo-emboliques après PTH Le risque augmente : Avec l’âge : 1. 6 fois après 70 ans Avec le type d’anesthésie : 2. 2 fois sous AG vs péridurale Dépistage des TVP après PTH par échodoppler G. Agnelli et al (Thromb Haemost, 1992) : 26 % NE Sharrock, CS Ranawatt et al (Anesth Analg, 1993) : 15 % Expérience du service de Giens (Lecuire Rubini Basso)
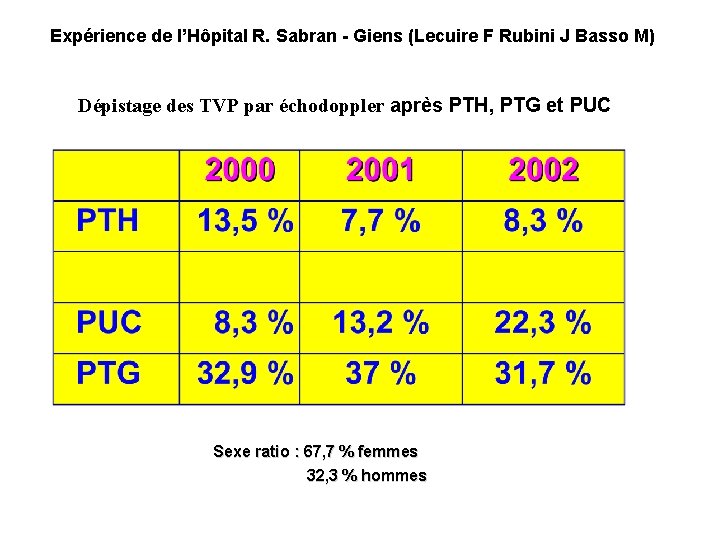
Expérience de l’Hôpital R. Sabran - Giens (Lecuire F Rubini J Basso M) Dépistage des TVP par échodoppler après PTH, PTG et PUC Sexe ratio : 67, 7 % femmes 32, 3 % hommes
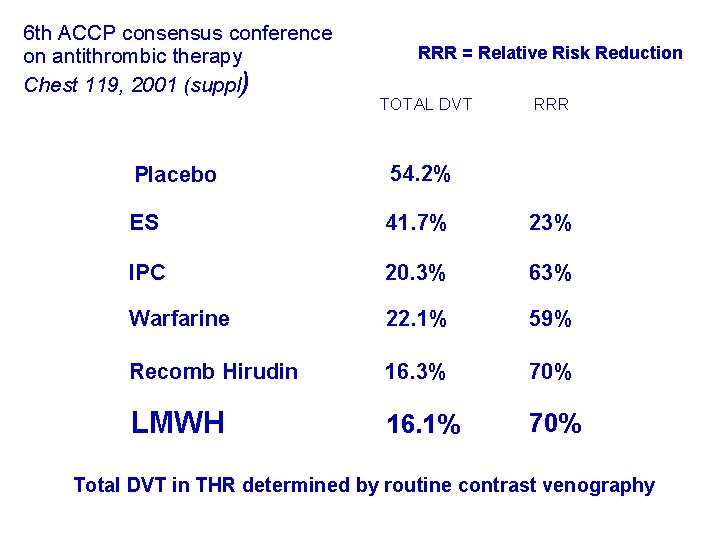
6 th ACCP consensus conference on antithrombic therapy Chest 119, 2001 (suppl) RRR = Relative Risk Reduction TOTAL DVT RRR Placebo 54. 2% ES 41. 7% 23% IPC 20. 3% 63% Warfarine 22. 1% 59% Recomb Hirudin 16. 3% 70% LMWH 16. 1% 70% Total DVT in THR determined by routine contrast venography
- Slides: 73