Protocollo somministrazione farmaci in orario ed ambito scolastico

Protocollo somministrazione farmaci in orario ed ambito scolastico DIABETE MELLITO TIPO 1 insulino dipendente

COS’E’ IL DIABETE MELLITO • SINDROME (RICONOSCE DIVERSE CAUSE) • CARATTERIZZATA DALLA MANCANZA DI INSULINA O DELLA SUA AZIONE • CONDIZIONA UNA GRAVE ALTERAZIONE DEL METABOLISMO, PRINCIPALMENTE GLUCIDICO • SI MANIFESTA CON IPERGLICEMIA E CON LE SUE CONSEGUENZE • E’ CRONICO • PUO’ DIVENTARE INVALIDANTE
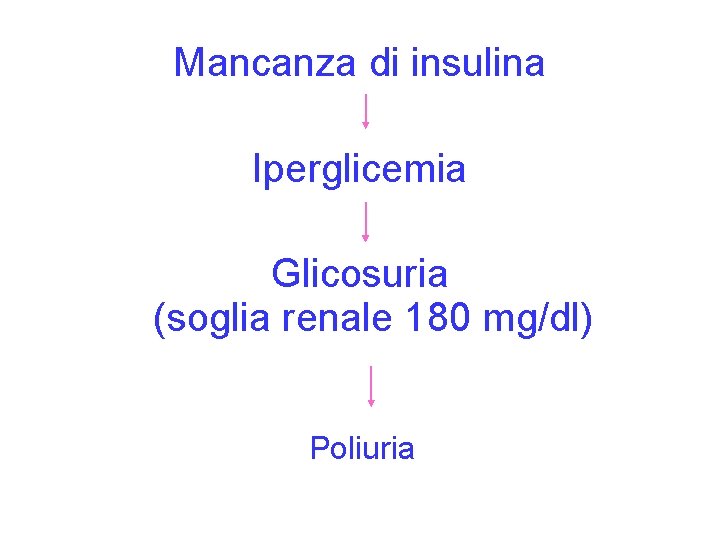
Mancanza di insulina Iperglicemia Glicosuria (soglia renale 180 mg/dl) Poliuria

QUALI SINTOMI DEL DMT 1? POLIURIA NICTURIA – ENURESI SECONDARIA POLIDIPSIA

POLIFAGIA ASTENIA CALO PONDERALE

QUALE TERAPIA PER IL DMT 1? • • • Educazione Terapia sostitutiva (insulina) Autocontrollo domiciliare Adeguata alimentazione (dieta equilibrata) Attività fisica regolare e programmata Equipe multidisciplinare integrata (medico, dietista, infermiere, psicologo, genitori e scuola ).
Terapia insulinica

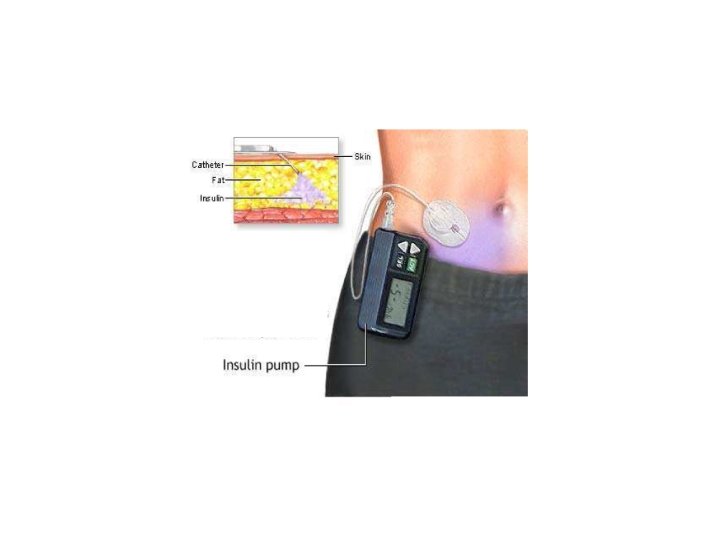
Terapia multiiniettiva (MDI)

OBIETTIVI GLICEMICI Quali sono le glicemie “buone”? A digiuno e prima dei pasti: 90 – 120 mg/dl Post-prandiali (2 ore dopo): 140 – 160 mg/dl Bed-time: 140 – 160 mg/dl

CHE COS’E’ UN’IPOGLICEMIA? E’ una glicemia inferiore a 70 mg/dl Quando compaiono di solito i sintomi? Quando la glicemia scende sotto i 60 mg/dl E quando si ha una compromissione delle funzioni del sistema nervoso centrale (SNC)? Quando la glicemia scende sotto i 50 mg/dl
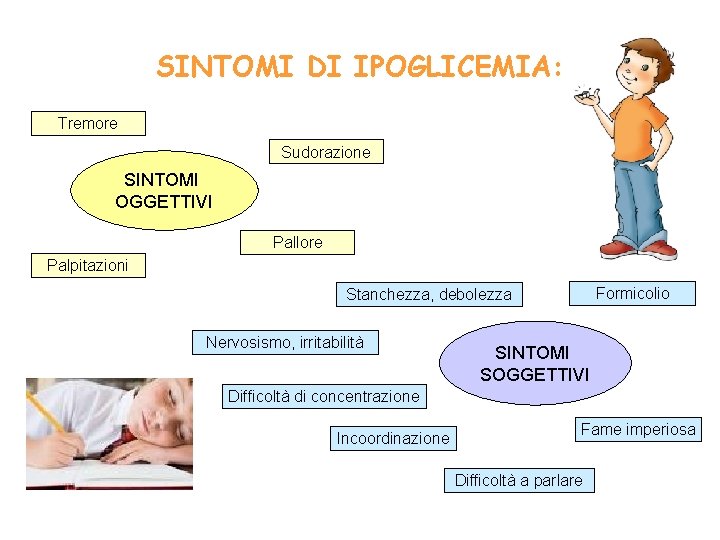
SINTOMI DI IPOGLICEMIA: Tremore Sudorazione SINTOMI OGGETTIVI Pallore Palpitazioni Formicolio Stanchezza, debolezza Nervosismo, irritabilità SINTOMI SOGGETTIVI Difficoltà di concentrazione Incoordinazione Fame imperiosa Difficoltà a parlare
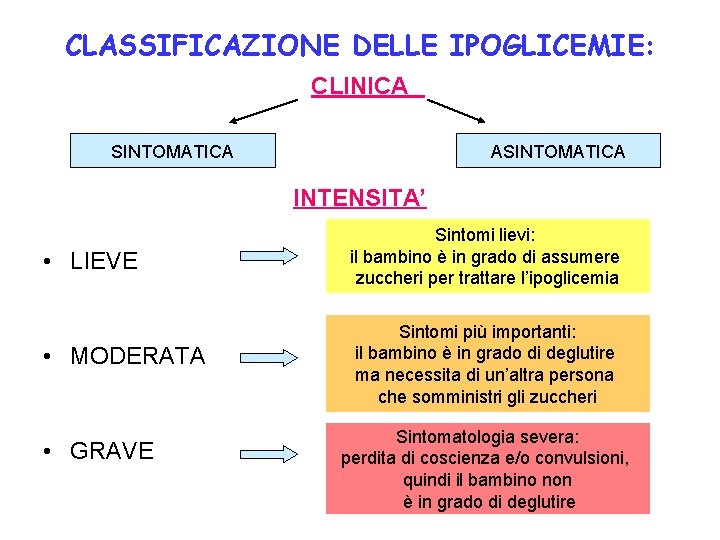
CLASSIFICAZIONE DELLE IPOGLICEMIE: CLINICA SINTOMATICA ASINTOMATICA INTENSITA’ • LIEVE Sintomi lievi: il bambino è in grado di assumere zuccheri per trattare l’ipoglicemia • MODERATA Sintomi più importanti: il bambino è in grado di deglutire ma necessita di un’altra persona che somministri gli zuccheri • GRAVE Sintomatologia severa: perdita di coscienza e/o convulsioni, quindi il bambino non è in grado di deglutire

COSA FARE IN CASO DI IPOGLICEMIA? Se il bambino è cosciente: • Metterlo a riposo • Misurare la glicemia • Fargli assumere subito zuccheri semplici in quantità adeguata (5 -15 g a seconda del peso del bambino): zucchero, caramelle, succo di frutta, cocacola • Dopo 15 minuti accertarsi della regressione dei sintomi e, se occorre, ripetere somministrazione di zucchero • Se insulina residua continuare il riposo per 15 minuti e somministrare spuntino a base di zuccheri complessi crackers, grissini, biscotti, fette biscottate) • Eventualmente ricontrollare glicemia (pane,

IPOGLICEMIA LIEVE Sintomi più frequenti lamentati dal bambino: Semplice sensazione di fame Fame imperiosa con crampi allo stomaco Dolori addominali Cefalea, sensazione di testa vuota o di ”malore” Vertigine Torpore, affaticamento …Il bambino mano a mano che cresce impara a riconoscere i sintomi quindi va incoraggiato a comunicarli… Cosa possono notare gli adulti: Irrequietezza, nervosismo, sbalzi dell’umore Pallore cutaneo, sudorazione profusa Piccoli tremori (delle dita e della regione periorale) Debolezza (il bambino interrompe bruscamente il gioco, si isola, cammina in maniera incerta)

Alimenti contenenti 15 g di zuccheri semplici: 3 bustine di zucchero Zucchero: 1 cucchiaio da minestra Zucchero: 3 cucchiaini da the Succo di frutta 100 ml ½ lattina di coca-cola o aranciata (150 ml) 3 caramelle fondenti Questi invece sono 20 g di CHO… e che soddisfazione!!

COSA FARE IN CASO DI IPOGLICEMIA? Se il bambino non è cosciente: • Mantenere vie aeree pervie (in decubito laterale se vomito o scialorrea e immobilizzando la colonna cervicale se trauma) • Chiamare aiuto (118) • Misurare la glicemia • Se il paziente è in terapia microinfusiva: staccare il microinfusore • Somministrare Glucagone preferibilmente intramuscolo (fl. Glucagen 1 mg): Se il bambino pesa meno di 30 kg: 0, 5 mg (1/2 fiala) Se il bambino pesa più di 30 kg: 1 mg (1 fiala intera)

Protocollo somministrazione farmaci in orario ed ambito scolastico ANAFILASSI (Allergia grave)

L’anafilassi Ø si sviluppa gradualmente (minuti, ore, anche 2 -4 per esercizio fisico) Ø coinvolge almeno 2 apparati (dapprima cutaneo, poi respiratorio, tratto gastroenterico, neurologico ed infine cardiaco) Ø può mettere a rischio la vita Ø l’adrenalina è il farmaco di scelta per la gestione della reazione anafilattica grave

Quali sono i sintomi iniziali? ü prurito al volto e alla bocca ü sensazione di calore ü sensazione di debolezza ed insicurezza ü agitazione e apprensione

Quali sono i sintomi cutanei? ü cute calda ed arrossata ü orticaria ü angioedema

Quali sono i sintomi respiratori? ü tosse secca ü raucedine ü congestione nasale ü starnutazione ü dispnea ü tosse profonda ü sibilo espiratorio ü disfonia, tirage (edema laringeo)

Quali sono i sintomi GE? ü nausea ü crampi addominali ü vomito ü diarrea

Quali sono i sintomi cardiovascolari? ü svenimento ü ipotensione ü palpitazione ü sincope Valori pressori minimi per l’età ETA’ PA sist. (mm. Hg) * 0 -1 m 60 1 m – 1 a 70 70 + (2 x età in anni) > 1 a * PA diast. ~ 2/3 PA sist.

Altri sintomi? ü contrazioni uterine ü stato confusionale ü perdita di coscienza ü shock ü morte
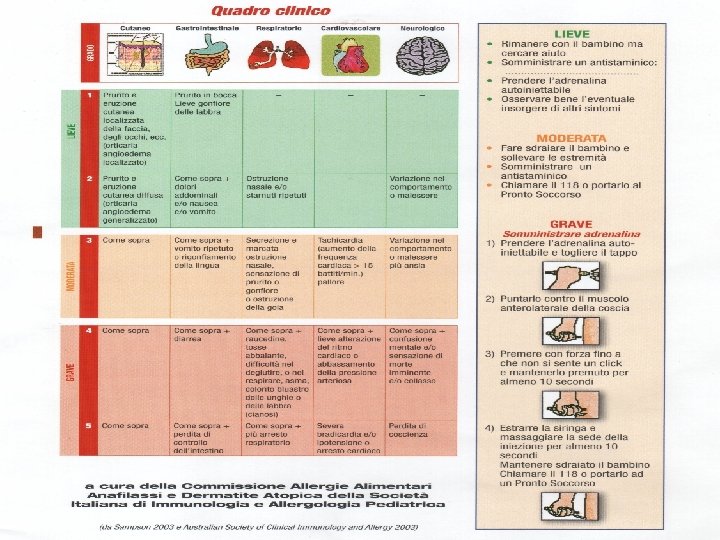

Anafilassi: cosa fare? Lieve ü Rimanere con il bambino ü Cercare aiuto ü Prendere l’adrenalina ü Osservare la comparsa di altri sintomi ü fare sdraiare il bambino Moderata ü chiamare 118 ü somministrare antiistaminico Grave ü somministrare adrenalina ü dare O 2 ü come sopra

COME UTILIZZARE I PRODOTTI A BASE DI ADRENALINA AUTOINIETTABILE indicazioni per il personale della scuola www. associazionepediatriacomunita. it

• Prendere il dispositivo • Togliere l’involucro di plastica trasparente • Togliere il tappo grigio

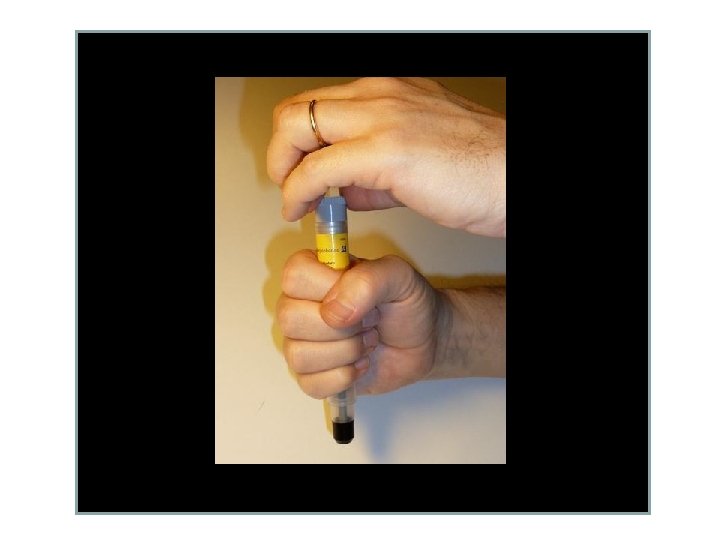
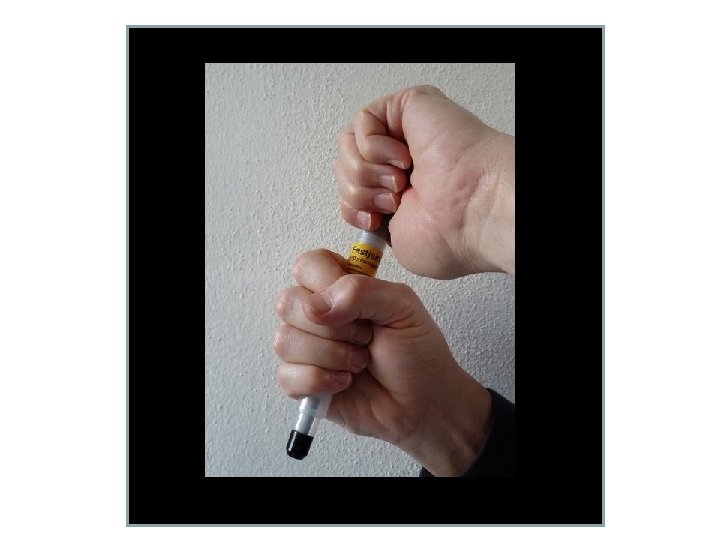

• Puntare il dispositivo contro il muscolo antero-laterale della coscia dal lato nero • Non toccare mai il tappo nero con le dita (fuoriesce l’ago)
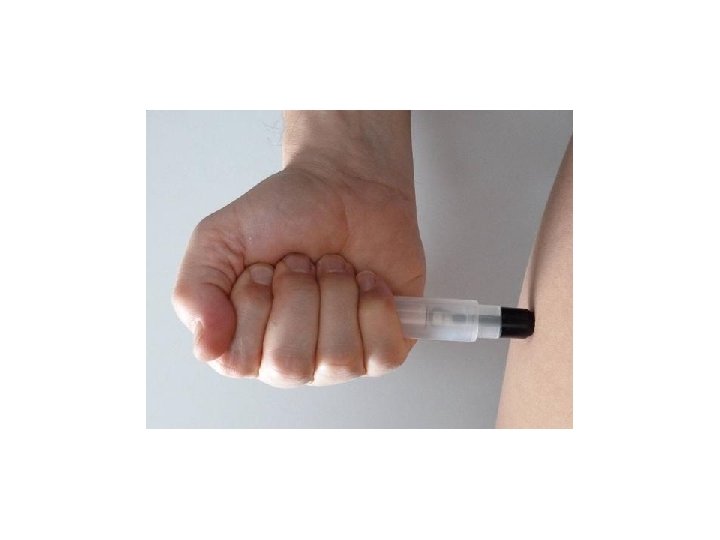

• Premere il dispositivo con forza fino a chè non si sente un click • Mantenerlo premuto per almeno 10 secondi
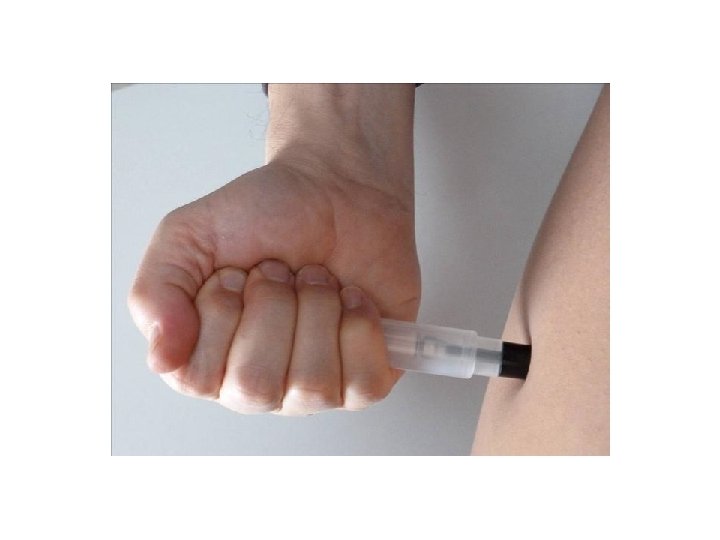

• Il farmaco può essere iniettato anche attraverso gli indumenti
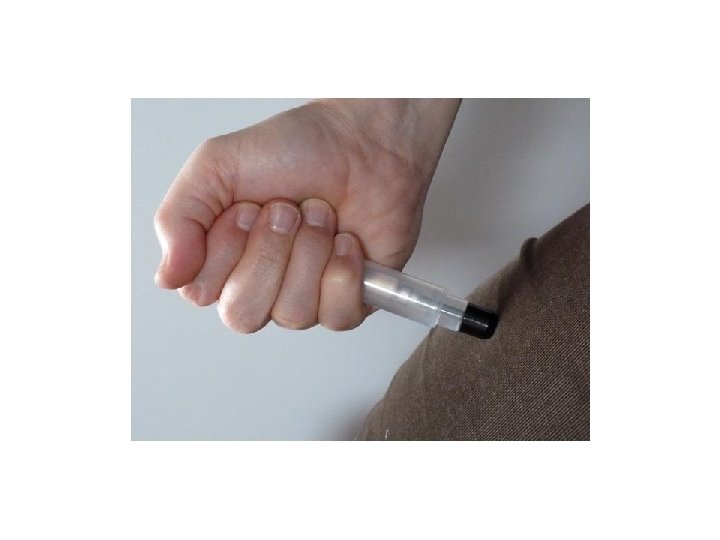
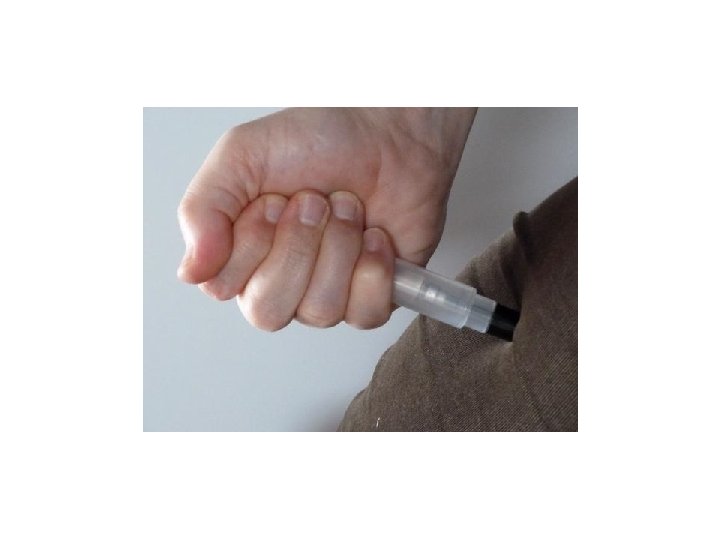

• Estrarre il dispositivo e massaggiare la sede dell’iniezione per almeno 10 secondi
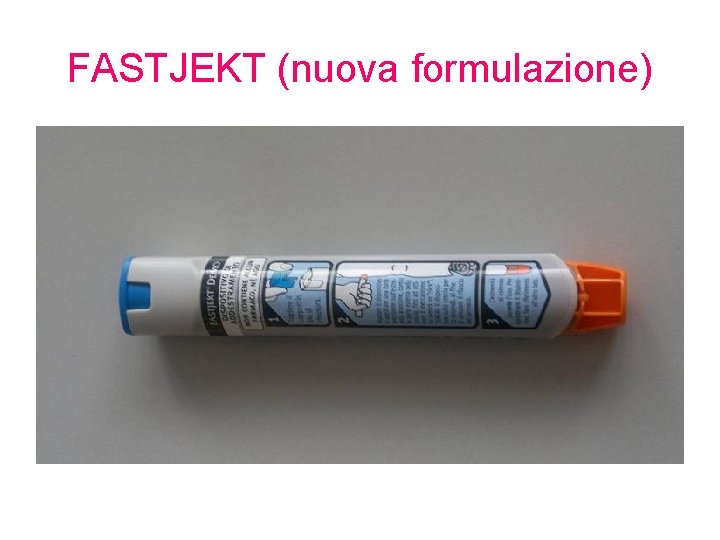
FASTJEKT (nuova formulazione)

ASMA • Frequenti richieste dei medici curanti e degli specialisti per la cura dell’attacco acuto caratterizzato da difficoltà respiratoria con sibilo espiratorio e tosse stizzosa. • Farmaci raccomandati beta 2 -stimolanti per via inalatoria spray orale (puff) • Autosomministrazione con distanziatore • Eventuale cortisonico orale

- Slides: 45