PRONOSTICO FUNCIONAL UNIDAD DE AGUDOS ADULTO MAYOR Dr























![BIBLIOGRAFIA 5) INE. Encuesta de morbilidad hospitalaria año 2011 [consultado 10 Jun 2013]. Disponible BIBLIOGRAFIA 5) INE. Encuesta de morbilidad hospitalaria año 2011 [consultado 10 Jun 2013]. Disponible](https://slidetodoc.com/presentation_image/4055dc7d13303769ff115b0c794cbcaa/image-26.jpg)

- Slides: 27

PRONOSTICO FUNCIONAL UNIDAD DE AGUDOS ADULTO MAYOR Dr. Efrén Alberto Pinzón Lopera Residente de cuarto año de Geriatría Marzo 3 del 2015

INTRODUCCION �El envejecimiento trae consigo un aumento del # de personas mayores en los hospitales � 4 de cada 10 personas dadas de alta hospitalaria en España en el 2011, eran mayores de 65 años y de ellos el 64, 4% tenían mas de 74 años. �Frecuentemente son dados de alta resolviendo el problema agudo.

INTRODUCCION Características: Edad muy avanzada Pluripatologia Polifarmacia Problema esfera mental, funcional y social

�Se ha descrito que el 47% de los > 60 años, considerados de alto riesgo para DFH. �Otros estudios reportan un 70% de DF al momento de la hx, relacionado con diversas causas. �Es vital un Dx precoz y un manejo interdisciplinario �El pronostico funcional por la hx, se determina por el DF que pueden presentar en la hospitalización

�En el Hx las escalas que miden funcionalidad han demostrado optimizar e incluso mejorar la predicción pronostica (incluyendo mortalidad, estancia hospitalaria, declive funcional e institucionalización) respecto a los diagnósticos principales. �Algunos autores han diseñado y validado índices pronósticos multidimensionales aplicables a ancianos con una enfermedad aguda

INDICES PRONOSTICOS ü “Burden of Illness Score for Elderly Persons “Burden of Illness Score for (BISEP)”: Predice la Elderly Persons (BISEP)”: mortalidad al año trasal Predice la mortalidad un ingreso en hx, año tras unhx ingreso pacientes patología valorandocon 5 factores de médica, valorando 5 riesgo: Dx de alto riesgo, factores de riesgo: Diez albúmina 3, 5 mg/dl, diagnósticos de mg/dl, alto creatinina >1, 5 riesgo, albúmina 3, 5 demencia y trastorno de la mg/dl, creatinina >1, 5 marcha. mg/dl, demencia y trastorno de la marcha. ü “Índice de Walter”: Predice la mortalidad al año tras un ingreso hospitalario, valorando 6 factores de riesgo: sexo masculino, dependencia para las actividades de la vida diaria, IC, cáncer, creatinina> 3 mg/dl y el nivel de albúmina.

INDICES PRONOSTICOS Ø “Identification of Seniors at Risk (ISAR)”: Cuestionario de 27 ítems, identifica en Urgencias a los ancianos con riesgo de muerte, institucionalización o declive funcional en los siguientes 6 meses. Valora seis factores de riesgo: Dependencia para las actividades de la vida diaria, deterioro visual, deterioro cognitivo, los ingresos previos y polifarmacia. “Hospitalized Elderly Longitudinal Model (HELP) Survival Model”: predice mortalidad a largo plazo (2 años) en pacientes ingresados incluyendo: APACHE III en el tercer día de ingreso, escala de Glasgow modificada, diagnóstico principal (en cuatro categorías: diagnósticos de UCI, insuficiencia cardíaca congestiva, cáncer, cirugía ortopédica y otros), edad, actividades de la vida diaria, capacidad de ejercicio y calidad de vida global.

INDICES PRONOSTICOS “Hospital Admission Risk Profile (HARP)”, también llamado en nuestro medio “Índice de Fragilidad”. Estratifica a los pacientes según el riesgo de declive funcional al alta de acuerdo con la edad, el estado cognitivo y la dependencia para las actividades de la vida diaria instrumentales. ü “Índice de Yale, predicción del declive funcional”: Establece tres grupos de riesgo para el declive funcional durante el ingreso hospitalario por patología médica sobre la base de 4 factores de riesgo: la presencia de lesiones por presión, el estado cognitivo, el declive funcional previo al ingreso y la baja actividad social.

PREVALENCIA �Covinsky et al y Sager et al: Evolución funcional de los > 70 años, ingresados en UMI, describen que el 31 -35% de los pacientes dados de alta presentaron DFH global. �El estudio HOPE, presentaron una perdida funcional relevante, el 40% de los que mostraron deterioro al alta fue debido al deterioro en 3 o mas de las ABVD. �En España hay descrita una incidencia de DF al ingreso del 64. 6% y del 70. 6%.

PREVALENCIA �Trabajo realizado por Formigan et al , en pacientes nonagenarios el DFH fue del 88%. �Población estudiada por Zisberg et al, al mes del alta hospitalaria el 49 y 57% presentaban deterioro en alguna ABVD o instrumental AIVD respectivamente. �A los 6 meses del alta Chen et al, describen que el 32% de su población tenia algún deterioro en las ABVD

CONSECUENCIAS �Consecuencias del DFH suelen ser severas, pudiendo superar a veces en gravedad a la enfermedad aguda del ingreso. �La falta de recuperación funcional se asocia con riesgo de mortalidad tras el alta �Los pacientes con DFH tienen mayor necesidad de derivación a hx de larga estancia y > tasa de institucionalización al alta.

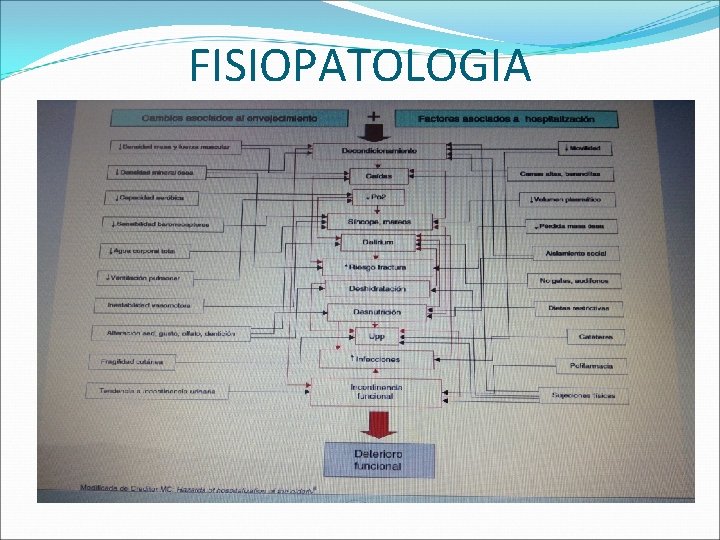
FISIOPATOLOGIA

FACTORES DE RIESGO Ø Inmovilidad Ø Edad Ø Cuadro confusional agudo Ø Deterioro cognitivo Ø Deterioro funcional previo Ø Rutinas hospitalarias clásicas Ø Depresión Ø Polifarmacia

INMOVILIDAD �Es el mas susceptible de ser modificado �Estudios estiman que en trae el 73 y 83% de estancia hx lo pasan en la cama �Produce: Perdida de la masa muscular, disminución de las proteínas musculares, cambios en las estructuras articulares y disminución de la capacidad aeróbica. �Zisberg et al: Lo describen como un FR con 18 veces mayor de DFH

CCA Tiene una prevalencia al ingreso de 14 -24% y una incidencia durante la hx que puede llegar al 56% El principal factor para presentar CCA es la misma hx. Situación funcional previa SF 2 semanas antes del ingreso hx. Peor evolución funcional al ingreso IB<60% Zisberg et al, pacientes sin DF basal fueron 2. 5 veces mas susceptibles de recuperar su situación previa en el momento del alta.

RUTINAS HOSPITALARIAS Ø Indicaciones que limitan la movilidad El miedo de los pacientes a caer Ø Mantenimiento prolongado de vías y catéteres Acciones que interrumpen el descanso nocturno. Ø Las restricciones físicas Ø El encamamiento prolongado Multitud de barreras físicas en los hx que limitan la movilidad, como las camas altas, habitaciones estrechas, sillones demasiado bajos, cuarto de baño no adaptados, etc.

EDAD Y PATOLOGIA AGUDA v Covinsky et al, describieron 23% de los pacientes entre 70 -74 años presentaron al alta alguna disminución en su situación funcional en comparación al 50% en el grupo de los mayores de 85 años. v La enfermedad que provoca la hx también puede influir en la aparición de DFH DETRIORO COGNITIVO § Con frecuencia presentan problemas de movilidad. § Trastornos de conducta que llevan al uso de psicofármacos y sujeciones físicas. § Peor descanso nocturno. § Complicaciones como caídas, CCA, incontinencia, ulceras por presión, etc.

POLIFARMACIA o > # de fármacos empleados, aumenta la probabilidad de prescripción potencialmente inadecuada y de la aparición de reacciones adversas a medicamentos. o Psicofármacos, benzodiacepinas y neurolépticos, se asocian a la aparición de complicaciones como CCA, caídas y Fx. OTROS FR q Sx Depresivos q Alteraciones sensoriales de la vista y el oído q Alguna caída en el año previo. q Desnutrición. q Bajo soporte sociofamiliar

INSUFICIENCIA CARDIACA �Dx Frecuente en el adulto mayor �Causa un importante # de reingresos hx �La mayoría de los fallecimientos por insuficiencia cardíaca ocurren en los > de 75 años. �Estudio en Escocia, considera que IC tiene una mortalidad a los 3 y 5 años > que la de la mayoría de los Ca más frecuentes (mama, próstata, colon, cérvix) y < que la del cáncer de pulmón en varones y el de ovario en mujeres.

INSUFICIENCIA CARDIACA �Paciente con IC presenta numerosas recaídas clínicas, con alto consumo de recursos sanitarios , suele conllevar una pérdida importante y progresiva en su capacidad funcional. �Un gran % de pacientes mayores hx por IC presenta depresión. �La ICC acaba comportando un lento pero progresivo declive en la capacidad funcional y, consecuentemente, un deterioro en la calidad de vida de los pacientes. �Relacionada con una alta mortalidad Hx

EPOC v La EPOC se ha asociado a un incremento de la mortalidad. v Pacientes ingresados con insuficiencia respiratoria hipercápnica, acidosis respiratoria o que requieran intubación e ingreso en UCI presentan tasas de mortalidad superiores: 21 -50%. v El 80% de los pacientes EPOC fallecidos tuvieron algún ingreso durante el último año de vida. v La exacerbación aumenta la respuesta inflamatoria local y sistémica y el grado de esta inflamación esta en relación con la presencia de gérmenes patógenos.

NAC � La NAC causa una elevada mortalidad en los ancianos. � Una mortalidad intrahospitalaria hasta un 10% en ancianos y la mortalidad es mayor si se tiene en cuenta pacientes que fallecen al mes del alta. � Escalas para la NAC como la de la British Thoracic Society, el APACHE II o el SAPS (Simplified Acute Physiology Score) parece que pudieran ser menos precisas, e incluso predecir una mayor mortalidad de la observada. � Escala “Pneumonia Patient Outcome Research Team”, el “Pneumonia Severity Index (PSI)” o ”Índice de Fine”, es una buena escala pronostica, pero no tiene en cuenta el estado funcional, siendo este un aspecto primordial para valorar el pronóstico de los ancianos

PROGRAMAS DE INTERVENCION 1) Programas de ejercicio: El entrenamiento físico, sobretodo de los miembros inferiores, podría ayudar a preservar y mejorar la calidad funcional en el anciano. 2) Atención Geriátrica especializada: Mejores resultados en la hx del anciano de riesgo de DF cuando esta ingresado en un servicio de geriatría. El modelo de atención multidisciplinar y multimodal es la clave del éxito en la atención del anciano hospitalizado; los pacientes presentan mejores resultados funcionales al alta y menor tasa de institucionalización en el grupo de intervención.

BIBLIOGRAFIA Baztán JJ, Suárez-García FM, López-Arrieta J, Rodríguez. Mafias L, Rodríguez-Artalejo F. Effectiveness of acute geriatric units on functional decline, living at home, and case fatality among older patients admitted to hospital for acute medical disorders: meta-analysis. BMJ 2009; 338: b 50 2) Bakker TJ, Duivenvoorden HJ, van der Lee J, Krulder JW, Driesen JJ, Ribbe MW. Prevalence and prognostic importance of riskfactors for long hospital stay within elderly patients admitted to a hospital; a clinicalempirical study. Tijdschrift Voor Gerontologie En Geriatrie 2010; 41 (4): 177 -86 1)

BIBLIOGRAFIA 3) Covinsky KE, Palmer RM, Fortinsky RH, Counsell SR, Stewart AL, Kresevic D. Loss of independence in activities of daily living in older adults hospitalized with medical illnesses: Increased vulnerability with age. J Am Geriatr Soc 2003; 51 (4): 451 -8 4) Covinsky KE, Palmer RM, Fortinsky RH, et al. Loss of independence in activities of daily living in older adults hospitalized with medical illnesses: Increased vulnerability with age. J Am Geriatr Soc. 2003; 51: 451– 458. [Pub. Med]
![BIBLIOGRAFIA 5 INE Encuesta de morbilidad hospitalaria año 2011 consultado 10 Jun 2013 Disponible BIBLIOGRAFIA 5) INE. Encuesta de morbilidad hospitalaria año 2011 [consultado 10 Jun 2013]. Disponible](https://slidetodoc.com/presentation_image/4055dc7d13303769ff115b0c794cbcaa/image-26.jpg)
BIBLIOGRAFIA 5) INE. Encuesta de morbilidad hospitalaria año 2011 [consultado 10 Jun 2013]. Disponible en: www. ine. es 2 6) Covinsky KE, Palmer RM, Fortinsky RH, Counsell SR, Stewart AL, Kresevic D, et al. Loss of independence in activities of daily living in older adults hospitali-zed with medical illnesses: Increased vulnerability with age. J Am Geriatr Soc. 2003; 51: 451– 8. 7) Boyd CM, Landefeld CS, Counsell SR, Palmer RM, Fortinsky RH, Kresevic D, et al. Recovery of activities of daily living in older adults after hospitalization foracute medical illness. J Am Geriatr Soc. 2008; 56: 2171– 9. 4

Gracias Totales…………………. .