Problmes poss par lenfant cardiaque DIU Anesthsie pdiatrique

Problèmes posés par l’enfant cardiaque DIU Anesthésie pédiatrique 15/12/14 Dr N TAFER Unité anesthésie réa des cardiopathies congénitales Hopital Haut lévèque SAR 2 1

Epidémiologie l l l 8/1000 naissances 3/1000 cardiopathies graves, chirurgie néonatale En 2000 en France : 6231 pour 778900 naissances l l l l 2617 300 200 48 CIV Co. A TGV Fallot hypo. VG atrésie tricuspide En 2008, 85% des patients arrivent à l’âge adulte 2

Contexte • Du prématuré à l’adulte • Souvent polymalformations associées • Morbidités associées • • Défaillance cardiaque ± autres organes Troubles de l’hémostase liés à la cyanose Troubles du rythme HTAP 3

Contexte • En attente de correction chirurgicale • Opérée: • Intervention palliative en attente d’une curative • En attente d’une réintervention • Correction complète 4
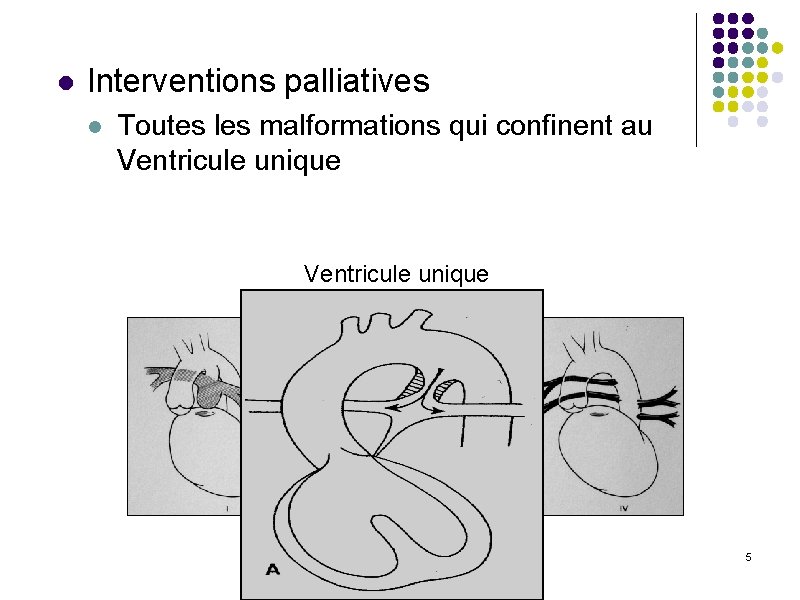
l Interventions palliatives l Toutes les malformations qui confinent au Ventricule unique APSO 5
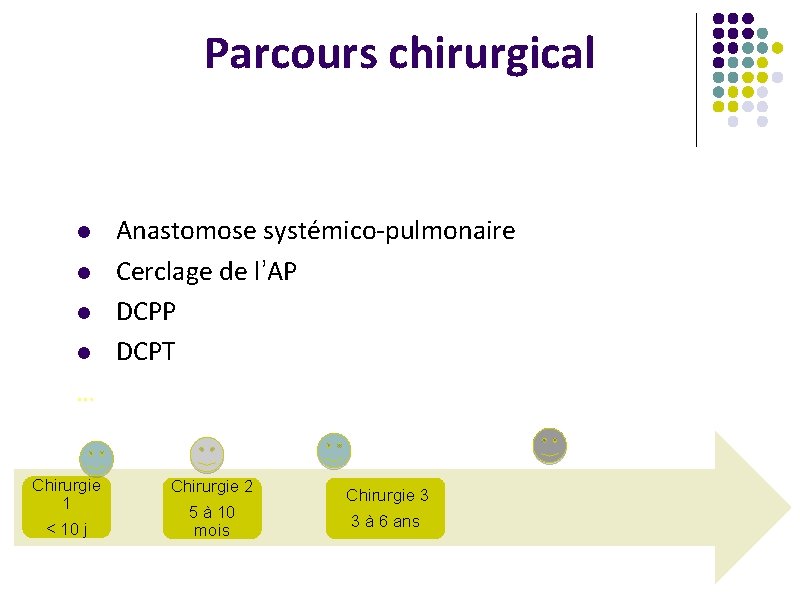
Parcours chirurgical l l Anastomose systémico-pulmonaire Cerclage de l’AP DCPT … Chirurgie 1 < 10 j Chirurgie 2 5 à 10 mois Chirurgie 3 3 à 6 ans

Etape 1 du Fontan l Période néonatale (en dehors de l’HLHS) l Avec sténose pulmonaire l l Débit pulmonaire dépendent du canal artériel ouvert par Prostine® l Chirurgie : Sans sténose pulmonaire l Baisse des RVP : hyper débit pulmonaire, + insuffisance cardiaque l Chirurgie :

L’anastomose systémicopulmonaire l l Augmente le débit pulmonaire (Qp) et favorise la croissance des AP L’ASP (Blalock-Taussig) délicate à équilibrer : l Augmente Qp fonction du tube (3 -5 mm) et du débit systémique (Qs) l Qp/Qs peut varier rapidement et dépend des RVP, du Qc et des RVS Sa. O 2 85 à 90 % : Fi. O 2 à 100% augmente le Qp/Qs l l Après ASP, risque d’hyperdébit pulmonaire avec œdème pulmonaire et bas débit systémique (kyperkalièmie, fibrillation ventriculaire) Avec la prise de poids de l’enfant, le tube devient restrictif, cyanose croissante
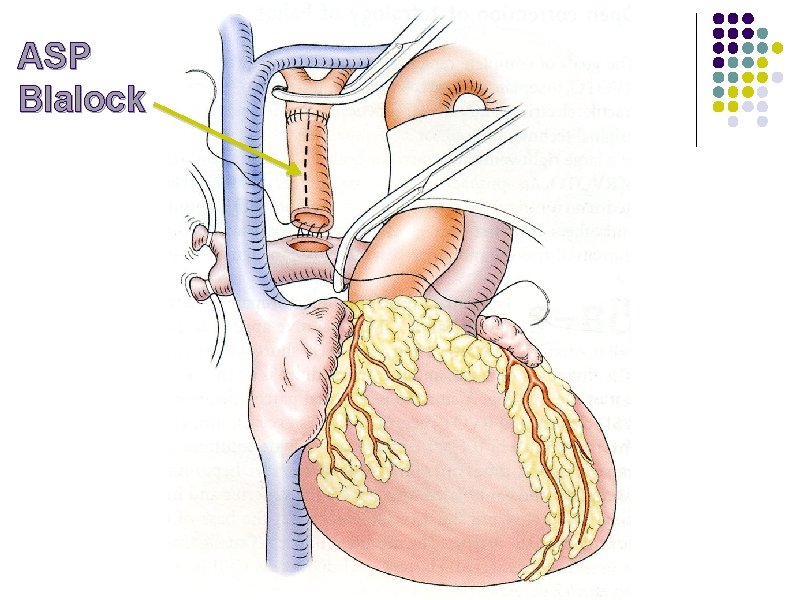
ASP Blalock

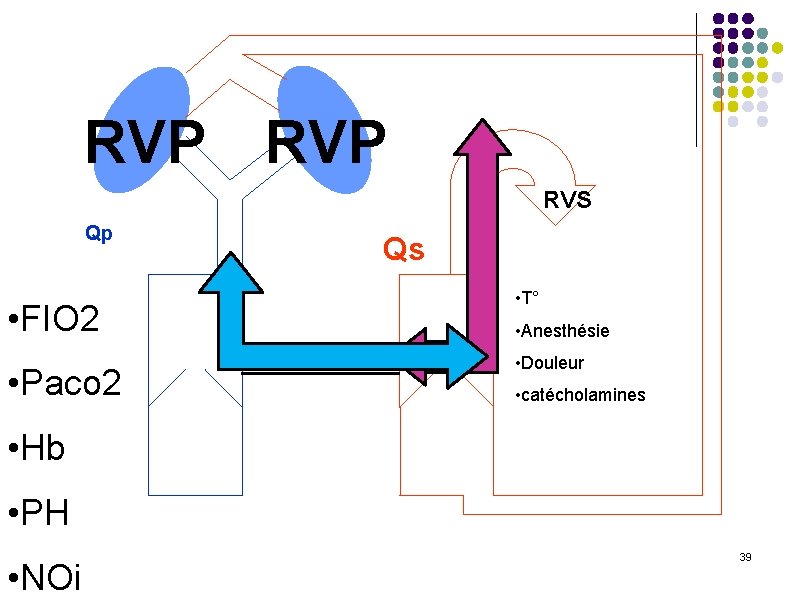
Anesthésie avec ASP l La perfusion pulmonaire dépend de l’ASP et de l’équilibre du rapport Qp/Qs l Les RVS et les RVP doivent être conservées stables l Moduler les RVP par la ventilation (p. H, Pa. CO 2 et Pa. O 2) et les vasodilatateurs pulmonaires (NOi, sildénafil) l Moduler les RVS par les vasopresseurs (noradrénaline) et les vasodilatateurs (phentolamine, milrinone) l Eviter les variations des RVS : douleur, hypo et hyperthermie l La fonction cardiaque doit rester stable : ± inotropes l En théorie Qp/Qs = (Sa. O 2 -Sv. O 2)/(Spv. O 2 -Spa. O 2). l Qp/Qs à 1 correspond à la délivrance maximale en O 2 (DO 2) l Qp/Qs < 1 = hypo débit pulmonaire - Qp/Qs >1 = hyper débit pulmonaire
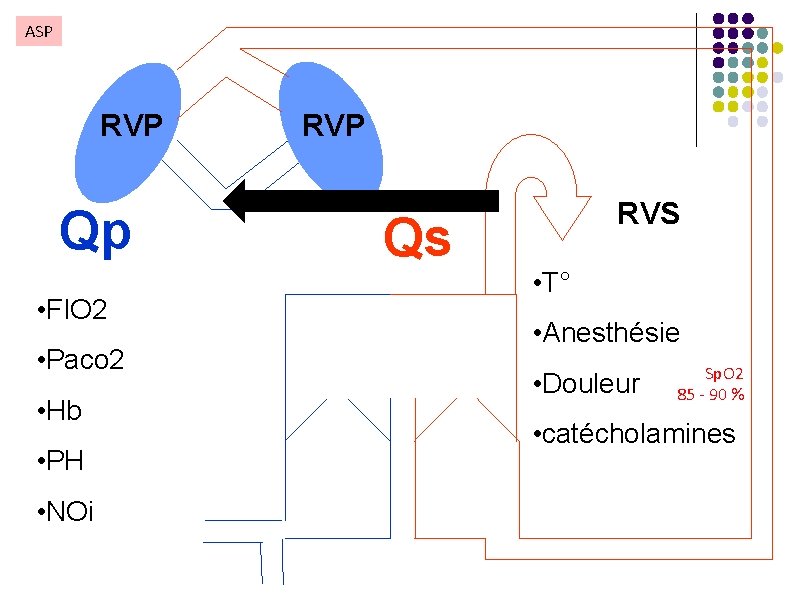
ASP RVP Qp • FIO 2 • Paco 2 • Hb • PH • NOi RVP Qs RVS • T° • Anesthésie • Douleur Sp. O 2 85 - 90 % • catécholamines

Le cerclage de l’Artère Pulmonaire l l Réduire l’hyper débit pulmonaire et les pressions pulmonaires Cerclage de l’AP bien calibré : Sa. O 2 100 % l l Débit pulmonaire normal, avec capacité d’adaptation aux variations du débit cardiaque et des RVP La croissance de l’enfant augmente l’effet du cerclage : l Désaturation aux stimulations sympathiques (pleurs, douleurs)
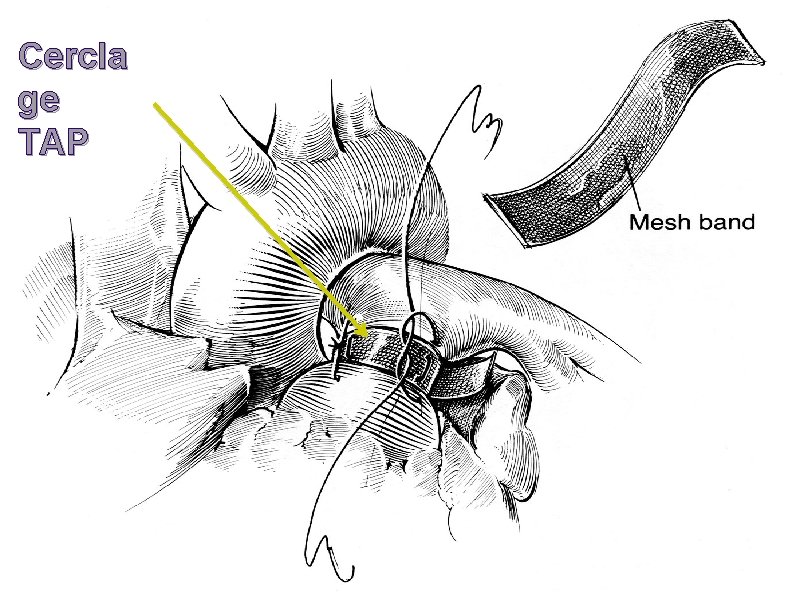
Cercla ge TAP

Anesthésie avec cerclage l La perfusion pulmonaire est protégée par le cerclage l Les RVS et les RVP doivent être conservées stables l Le cerclage doit être appréhendé comme une pathologie d’obstacle du VD l Volémie l Eviter d’augmenter les RVP l Eviter d’abaisser les RVS
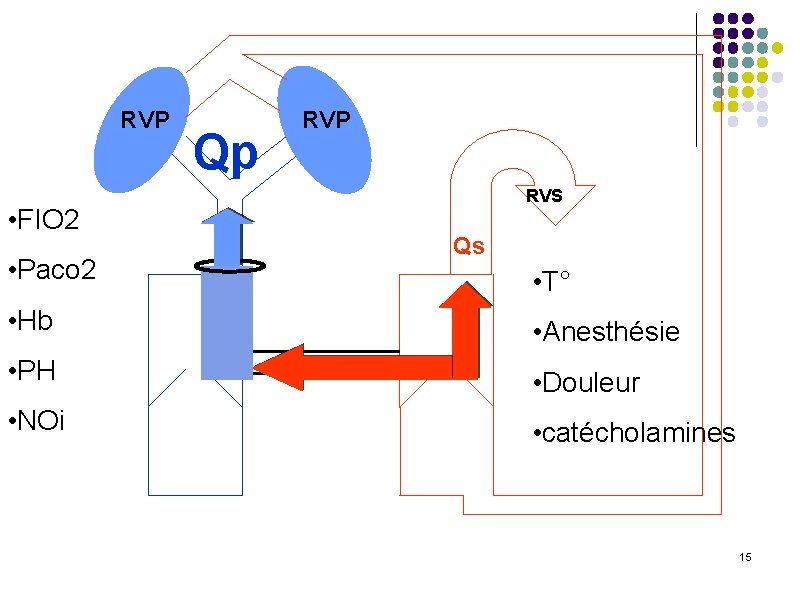
RVP • FIO 2 • Paco 2 Qp RVP RVS Qs • T° • Hb • Anesthésie • PH • Douleur • NOi • catécholamines 15
Parcours chirurgical l l Anastomose systémico-pulmonaire Cerclage de l’AP DCPT … Chirurgie 1 < 10 j Chirurgie 2 5 à 10 mois Chirurgie 3 3 à 6 ans

Etape 2 : DCPP l Dérivation cavo pulmonaire partielle l Anastomose entre la veine cave supérieure (VCS) et l’AP droite l 5 à 10 mois après Etape 1 l Nécessite des RVP très abaissées l du fait d’un cerclage du tronc de l’AP de plus en plus serré l ou d’une ASP dont le calibre devient insuffisant avec la croissance
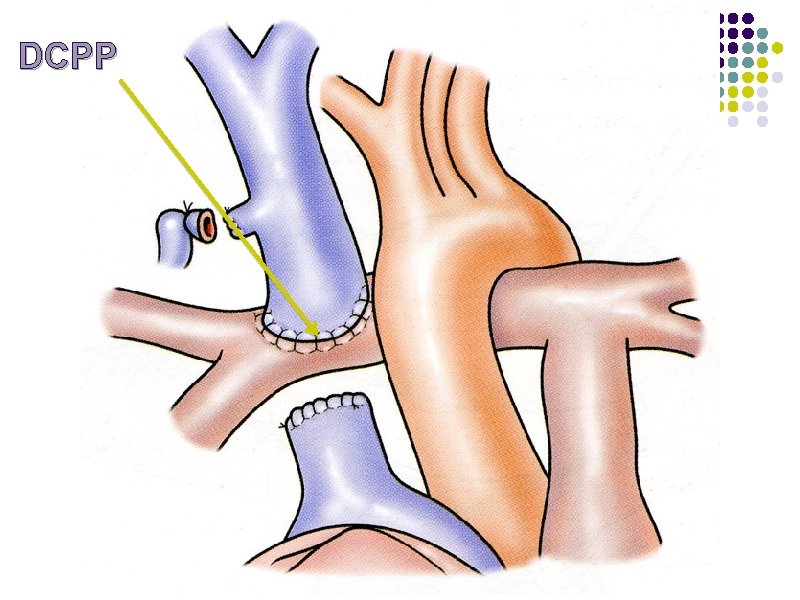
DCPP

Anesthésie et DCPP l l En pré-opératoire : une atteinte pulmonaire nécessite un traitement adapté qui peut retarder l’acte opératoire Une prémédication efficace est recommandée l l l Diminuer le stress pré-induction responsable de l’augmentation des RVP Enfants stressés : multiples interventions (cathétérisme, imagerie, chirurgie) L’induction de l’anesthésie par les halogénés est très lente L’induction par voie veineuse est plus judicieuse En cas de saignement l l l Le maintien de la volémie est essentielle pour la DCPP : PVC > 12 à 15 mm. Hg Conserver l’hématocrite proche des valeurs pré-op, maintien de la Sa. O 2 Caliskan E, Bozdogan. N, Kocum A et al. Anesthetic management of adenotonsillectomy in a child with bidirectional superior cavapulmonary shunt. Paediatr Anaesth. 2008; 18: 996– 7

Anesthésie et DCPP l VU moins surchargé, le retour VCS se draine dans l’AP droite l Meilleure tolérance hémodynamique l Le débit cardiaque est moins dépendant du débit pulmonaire (VCI -> VU) l La circulation reste mixée au niveau des oreillettes, la Sa. O 2 se situe entre 75 et 85% l Le débit pulmonaire de la DCPP dépend de la précharge veineuse et des RVP l l Toute situation d’hypovolémie peut entrainer un bas débit cardiaque en diminuant la PVC l PVC = PAP droite l Une forte stimulation sympathique ou des troubles de ventilation augmentent les RVP Conséquence : désaturation, bas débit cardiaque, syndrome cave supérieur
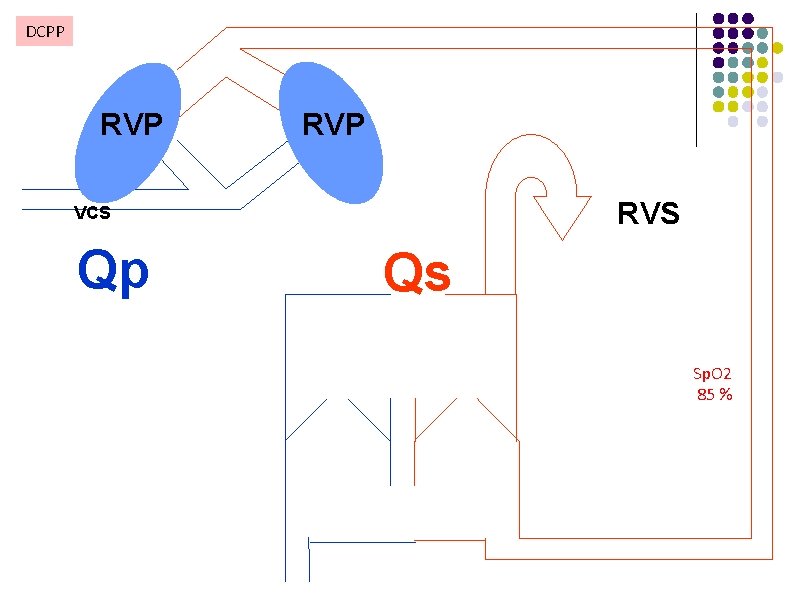
DCPP RVP RVS VCS Qp Qs Sp. O 2 85 %
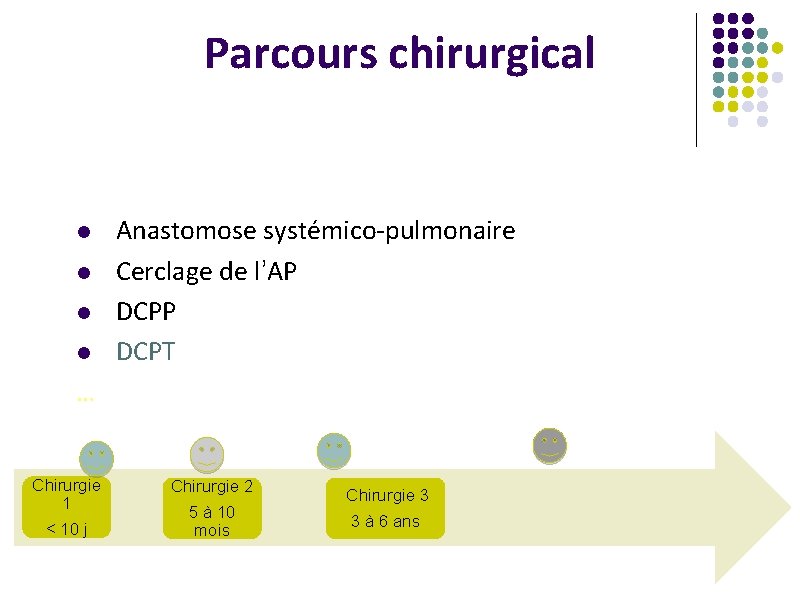
Parcours chirurgical l l Anastomose systémico-pulmonaire Cerclage de l’AP DCPT … Chirurgie 1 < 10 j Chirurgie 2 5 à 10 mois Chirurgie 3 3 à 6 ans

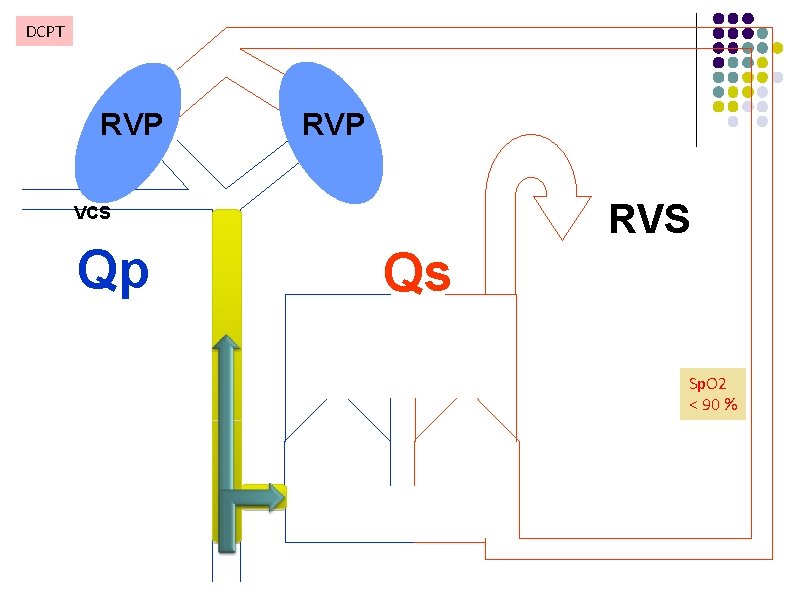
Etape 3 : DCPT l l Anastomose de la VCI à la bifurcation pulmonaire en la prolongeant l soit par un tunnel intra-auriculaire l soit le plus souvent par un tube extracardiaque Le VU est dédié à la circulation systémique, pré-chargé par le retour veineux pulmonaire, le débit pulmonaire provient de VCS + VCI En post-CEC, une dysfonction de la DCPT est liée à une augmentation des RVP diminuant le remplissage du VU : intérêt des vasodilatateurs pulmonaires Une fenestration réalisée entre le tube extracardiaque et l’oreillette systémique joue un rôle de soupape en shuntant Droit-Gauche l l l Diminue la pression veineuse, responsable de congestion rénale et hépatique Augmente la pré-charge du VU et le débit cardiaque Diminue la Sa. O 2 (shunt droit-gauche)
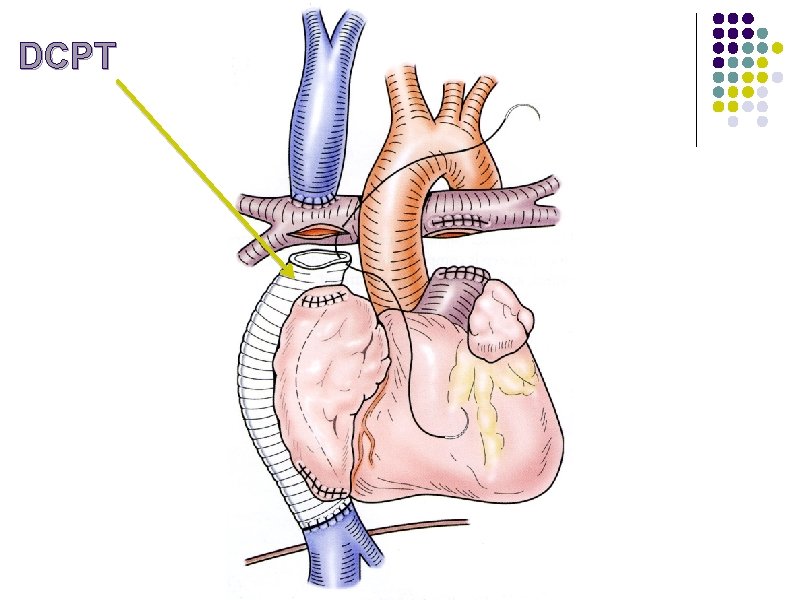
DCPT
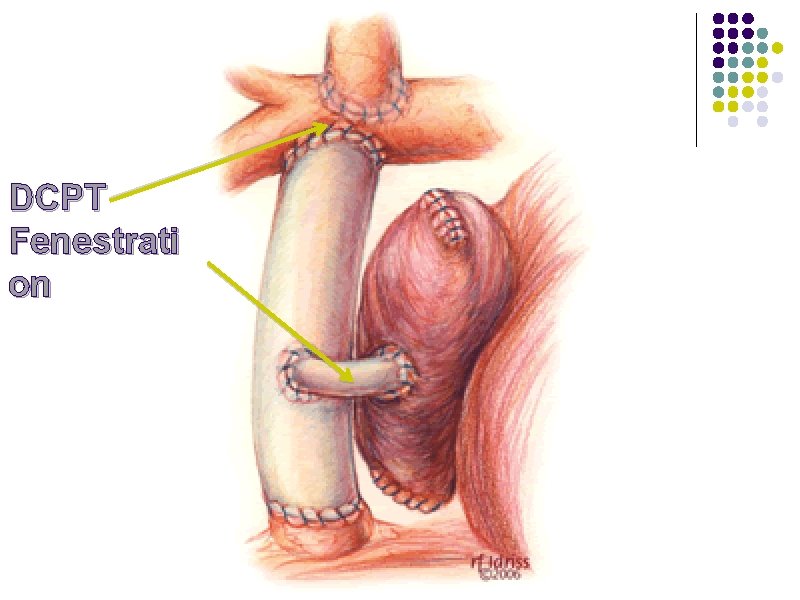
DCPT Fenestrati on

Anesthésie et DCPT l La circulation est en série et le débit cardiaque dépend du débit pulmonaire l Débit pulmonaire non pulsé, le régime de pression entre les veines caves et les AP : 15 à 20 mm. Hg l Gradient trans-pulmonaire optimal : 5 à 10 mm. Hg l Abords artério-veineux compliqués : 3 ième chirurgie + KT + imagerie + réanimation l L’hypovolémie (hémorragies, déshydratation, vasoplégie veineuse) diminue le débit cardiaque l L’augmentation de la PVC pour un même débit cardiaque nécessite des vasodilatateurs pulmonaires l NOi, sildénafil, prostanoïdes, anti-endothélines l Effet des variations de la pression intra-thoracique sur le débit pulmonaire et le débit cardiaque l La ventilation spontané, en post-opératoire, est une priorité chez ces patients pour optimiser les interactions cardio-pulmonaires

Anesthésie et DCPT l La capacité physique d’un patient avec une DCPT est réduite de 50% l l Avec fenestration : la Sa. O 2 est variable + risque embolique (shunt droit-gauche) Quid de la laparoscopie ? l l l Préparation à l’intervention pour renforcer la résistance cardiaque, respiratoire, infectieuse ou nutritionnelle Traiter une atteinte pulmonaire Augmentation de la pression intra abdominale et hypercapnie d’un pneumopéritoine Augmentation RVP, baisse du retour veineux et du débit pulmonaire Technique possible chez des Fontan équilibrés : l l l Limiter la pression d’insufflation du pneumopéritoine (<8 cm. H 2 o) La durée de la procédure et optimiser la ventilation pour anticiper l’hypercapnie Mc. Clain, Mc. Gowan FX, Kvastsis PG Laparoscopic sugery in a patient with Fontan physiology. Anesth Analg. 2006 oct; 103(4): 856 -8
DCPT RVP RVS VCS Qp Qs Sp. O 2 100 % < 90 %

En pratique l Traitements pour optimiser le débit pulmonaire l Vasodilatateurs pulmonaires, ventilation spontanée précoce et position demi-assise l Inodilatateur (milrinone) : abaisse les RVP et les RVS et fonction VU l Remplissage adapté mais pas de surcharge -> diurétiques l Monitorage de la PVC et de la Scv. O 2 (dans la VCS) et St. O 2 cérébrale et rénale NIRS l ETO per-opératoire : fonction ventriculaire, fuite de la valve systémique, volémie l Antibioprophylaxie afin de prévenir les risques d’endocardite (présence de shunt et de matériel prothétique)

Contexte • En attente de correction chirurgicale • Opérée: • Intervention palliative en attente d’une curative • En attente d’une réintervention • Correction complète 30

Cardiopathies réparées d’emblée l Période néonatale l l l TGV Coarctation RVPAT: retour veineux pulm anormal total TAC: Tronc artériel commun Petite enfance l l l CIV communication interventriculaire CIA communication interauriculaire CAV Canal atrioventriculaire (CIA+CIV+IM) Fallot (CIV + sténose pulm) Valvulopathies congénitales 31

Questions essentielles Des shunts cardiaques ? avec risque de variation du débit pulmonaire ? Des lésions obstructives ? Une cyanose ? Une défaillance cardiaque ? Malformations associées ? 32

Shunt dépendant et anesthésie • • • Les shunts sont dépendants de la dynamique circulatoire Le but de l’anesthésiste est de préserver cette dynamique pour contrôler le shunt Cibles du contrôle • • • Fonction ventriculaire - débit cardiaque RVS RVP 33

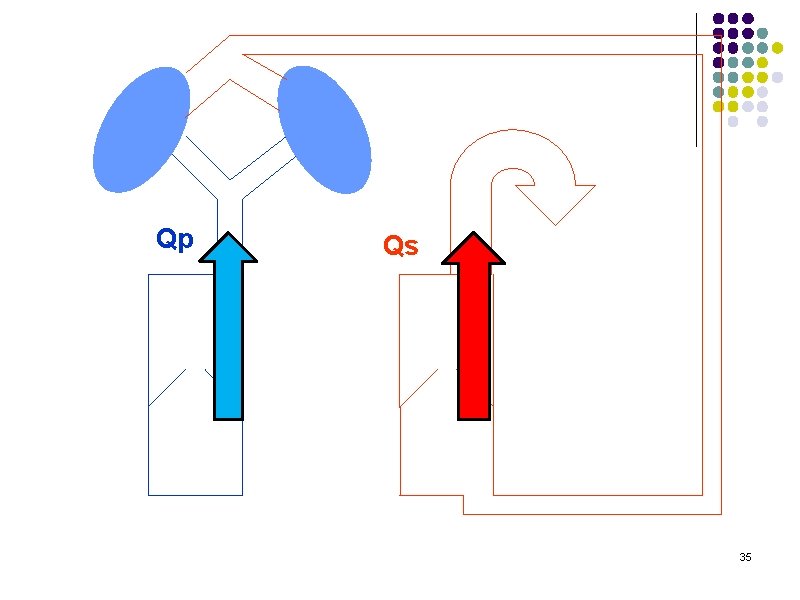
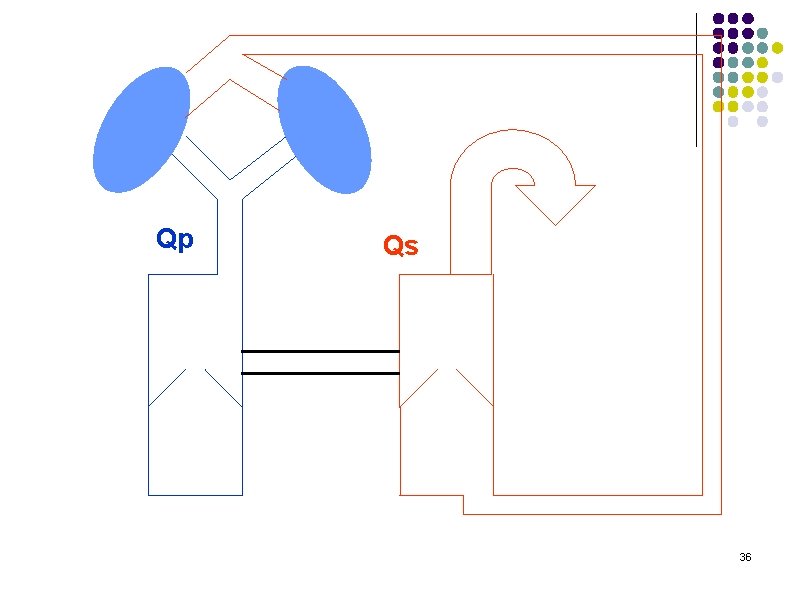
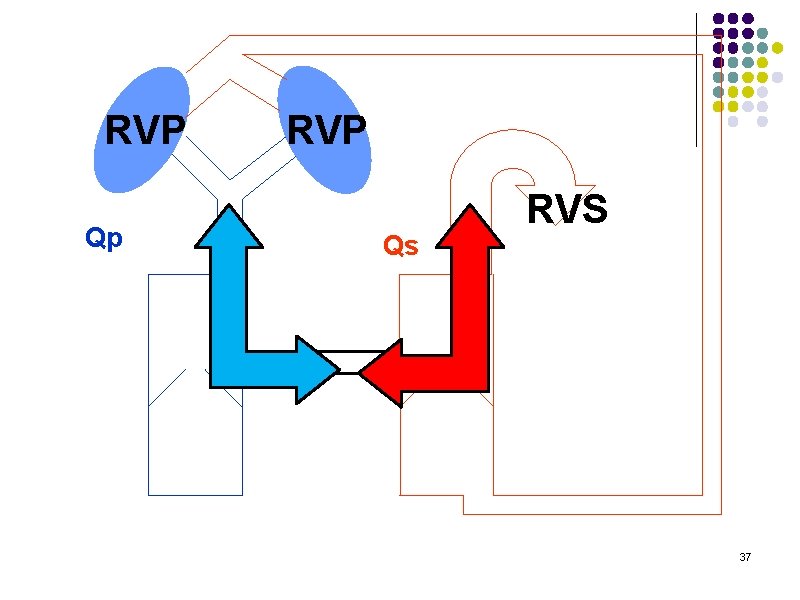
Sens du shunt Modification du Qp/Qs… l Circulation normale: l l Circulation série QP=QS Circulation CC l l l Circulation en parallèle QP≠QS Rôle de l’anesthésiste : assurer un Qp/Qs=1 34
Qp Qs 35
Qp Qs 36
RVP Qp RVP Qs RVS 37

Malformations à shunt D-G Tétralogie de Fallot Atrésie pulmonaire avec ou sans CIV : APSO ou APSI Atrésie tricuspide Anomalie d’Ebstein 38
RVP RVS Qp • FIO 2 • Paco 2 Qs • T° • Anesthésie • Douleur • catécholamines • Hb • PH • NOi 39

Malformations à shunt G-D CIA CIV Canal artériel CAV TGV (CA - CIV) RVPA TAC 40

Hyperdébit pulmonaire Shunt Gauche-Droit QP > QS Augmentation du flux pulmonaire Si QP >> QS Risque de surcharge vasculaire pulmonaire Hypoperfusion systémique secondaire • Hypoperfusion coronaire Provoqué par Fi. O 2 100% + hyperventilation 41
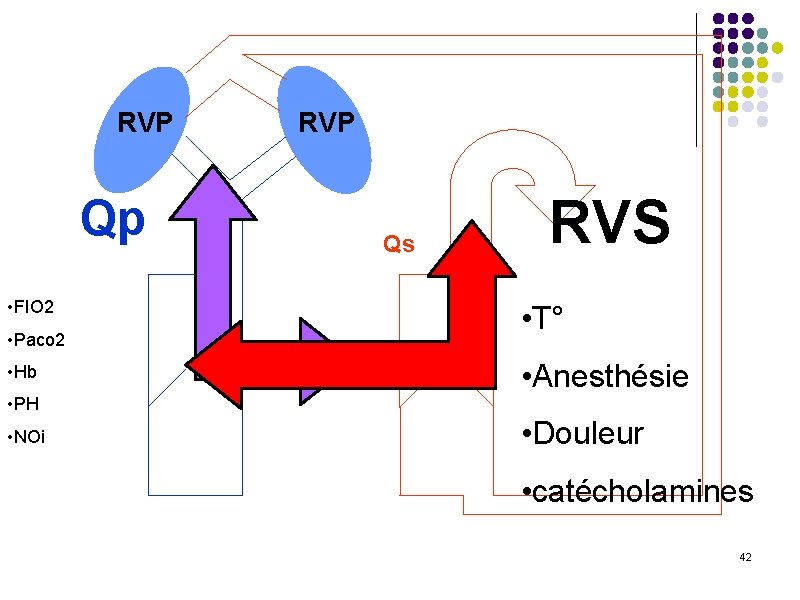
RVP Qp • FIO 2 RVP Qs RVS • T° • Paco 2 • Anesthésie • Hb • PH • Douleur • NOi • catécholamines 42

Facteurs modifiant les RVP O 2 Capnie PH Hématocrite Vasodilatateurs Anesthésiques 43

Facteurs modifiant les RVS Augmentation Hypothermie Stimulations sympathiques Agonistes alpha adrénergiques Diminution Anesthésiques Vasodilatateurs réchauffement 44

Effet du shunt sur l’induction Shunt D-G : Ralentit l’induction des halogénés Accélère l’induction IV Shunt G-D : Induction des halogénés normale Ralentit ± l’induction IV 45

Lésions obstructives • • • Coarctation de l’aorte Sténose aortique Sténose mitrale Sténose pulmonaire Hypertrophie septale VG ou VD 46

Lésions obstructives • • Dysfonction diastolique ++ Optimiser volémie Eviter tachycardie Anesthésie titrée 47

Troubles du rythme • • • Fréquents : auriculaires ou ventriculaires ± révélés par l’induction Induction : période à risques • • • Déséquilibre des shunts Dilatation des cavités Variation du p. H Troubles ioniques (diurétiques ++) Hypoxie 48

Hypertension artérielle pulmonaire l l Shunt G D, surcharge de volume et de pression -> maladie vasculaire pulmonaire et HTAP progressive Large shunt non restrictif l l l CIV CAV TGV avec CIV CA Risques de crises d’HTAP et dysfonction VD 49

Cyanose : effets multisystémiques l l Cardiopathies cyanogènes l Atrésie pulmonaire l TGV l Fallot l Syndrome d’Ebstein (anomalie tric) Statut post correction l Shunts (Blalock-Taussig…) l Dérivation cavo-pulmonaire partielle 50

Effets de la cyanose l Hématologiques l l Érythropoièse augmente, Ht (favorise lithiase biliaire) Hyperviscosité symptomatique si Ht> 65% l Céphalées, étourdissements, vision double ou trouble, fatigue, myalgies, faiblesse musculaire l Déficience en Fer l Plaquettes , von Willebrand , survie plaquettaire l Thromboses (lobes supérieurs pulmonaires) l Risques de troubles hémorragiques post-opératoires l AR = respecter le niveau d’hématocrite

Effets de la cyanose l l Effets rénaux de l‘hypoxémie l Glomérules hypercellulaires et dilatés l Épaississement membrane basale l Hypoperfusion chronique-> réabsorption accrue l Protéinurie l Hyperuricémie Risque élevé d‘IR per et post-opératoire 52

Les abords vasculaires Abords veineux centraux Multi opérés Opérés en période néonatale/ Dénudation Thrombose fréquentes Intérêt du repérage échographique +++ Exploration pré op parfois nécessaire 53
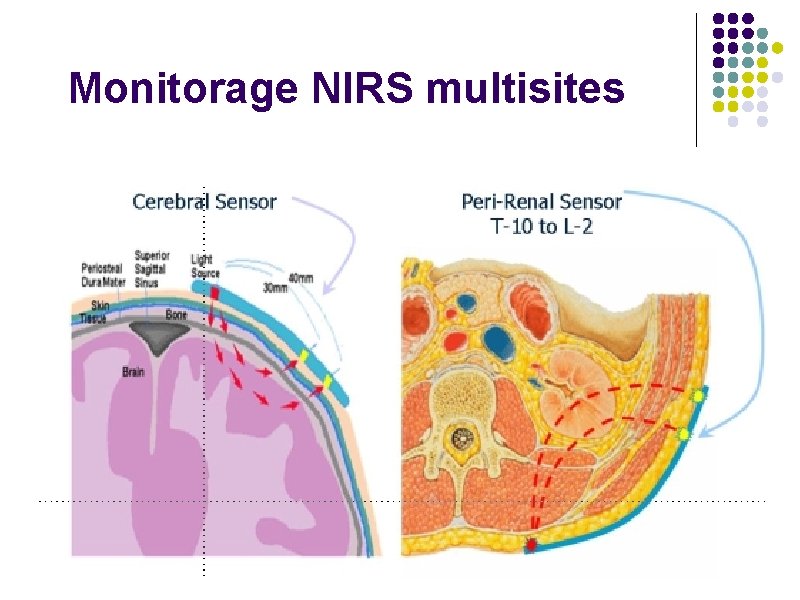
Monitorage NIRS multisites
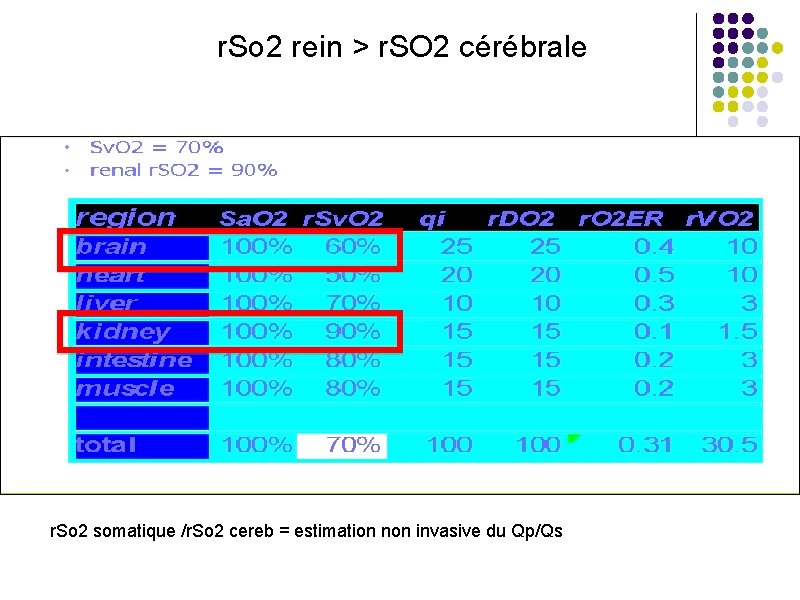
r. So 2 rein > r. SO 2 cérébrale r. So 2 somatique /r. So 2 cereb = estimation non invasive du Qp/Qs

Corrélation NIRS SVO 2 r. So 2 cer et somatique: monitorage non invasif continu du débit cardiaque

Après réflexion • L’anesthésiste connaît • • La pathologie cardiaque du patient Les risques de décompensantion liés à : • La pathologie prise en charge • A l’induction d’anesthésie • Aux conséquences de l’intervention • Elaboration d’une stratégie d’AR 57

Conclusion l l Les cardiopathies congénitales constituent un terrain ultra spécifique Physiologie parfois complexe Impose une expertise pour leur prise en charge Se rapprocher d’un centre de référence 58
- Slides: 58