Problmes poss par le terrain en Anesthsie Pdiatrique

Problèmes posés par le terrain en Anesthésie Pédiatrique: L’hyperréactivité bronchique L’enfant enrhumé L’enfant asthmatique Dr A. ROCHETTE, Unité d’Anesthésie Pédiatrique, DAR, Hop Lapeyronie, CHU Montpellier DIU Anesthésie Pédiatrique, 2014 -15 a-rochette@chu-montpellier. fr

INTRODUCTION • La prise en charge d’enfants porteurs d’une pathologie intercurrente est un problème quotidien pour tous les médecins anesthésistes pédiatriques. • En pratique, impossibilité de récuser tous les enfants sous peine de fermer à certaines périodes nos blocs opératoires… • Identifier les situations à risque, les prévenir ou limiter les conséquences 2

EPIDEMIOLOGIE • 15000 anesth ambul: 123 laryngospasmes appariés à 492 non compliquées: RR d’IVAS récente = 2. Autres facteurs de risque: jeune âge, chir des voies aériennes, expérience de l’anesthésiste. Schreiner MS, Anesthesiology 1996 • • • Sur 9300 anesth, facteurs de risques : - anamnèse resp: RR bronchosp: x 8. 5, laryngosp: x 4, tous: x 3 - IVAS < 15 j: RR x 2 - âge: risque diminue de 11% / an - eczéma, atopie familiale, tabagisme passif 3 v Ungern-Sternberg BS, Lancet 2010

1. hyperréactivité bronchique (HRB) L’HRB est présente : dans tous les cas d’ Infection Voies Aériennes Supérieures (IVAS). dans 80% des cas de maladie asthmatique et/ou dermatite atopique. dans 50% des cas de bronchectasies et /ou de mucoviscidose. dans 1/3 cas tabagisme passif et /ou de présence de quintes de toux nocturne chez le nourrisson et l’enfant en âge préscolaire. 4

hyperréactivité bronchique (HRB) • Définition : augmentation de la réactivité des voies aériennes aux stimuli physiques, chimiques ou pharmacologiques. • La constriction pulmonaire peut se produire à l’étage aérien (bronchospasme) ou à l’étage parenchymateux (constriction des éléments viscoélastiques pulmonaires). 5

hyperréactivité bronchique (HRB) • • • PHYSIOPATHOLOGIE - faible tonus para ∑ bronchoconstricteur Stimuli phys, chim, pharmaco récept cholin. réflexe constricteur - cathéchol. circulantes récepteurs β 2: relacht m. lisses, mastocytes: diminution inflamm. - voie neuronale agit par neuropeptidases et/ou inflammation 6

hyperréactivité bronchique (HRB) PHYSIOPATHOLOGIE Dénominateur commun: l’inflammation - les cytokines (IL 8 et TNF α) et les cellules inflammatoires neutrophiles, éosinophiles et macrophages sont présentes dans le LBA. - Pas d’anomalie intrinsèque muscle lisse. - L’irritation des récepteurs cholinergiques entraine la contracture des muscles lisses. - Potentialisation du tonus vagal. 7

hyperréactivité bronchique (HRB) • Mise en jeu de ces mécanismes: • • • - diminution de calibre (œdème, sécrétions) - hypertonie muscles lisses (asthme) - lésions épithélliales (diffusion irritants, diminution production des bronchodilat (NO) • - inflammation 8

hyperréactivité bronchique (HRB) HRB et ANESTHESIE: • L’HRB sensibilise l’arbre respiratoire à l’effet potentiellement irritant des gaz anesthésiques et aux stimulations nociceptives de l’IOT même en l’absence de pathologie virale. • L’anesthésie décroît le flux muco-ciliaire trachéal ainsi que l’activité bactéricide pulmonaire. 9

hyperréactivité bronchique (HRB) HRB et ANESTHESIE: • L’absence de toux formation de bouchon muqueux en cas d’encombrement bronchique préalable. • L’absence de déglutition majore l’encombrement rhino-pharyngé. • Intubation naso trachéale facilite la migration d’infection naso pharyngée 10

2. L’enfant enrhumé Épidémiologie des IVAS ( Infections des Voies Aériennes Supérieures ) - 21 millions J. d’absence à l’école. - 110 millions de visites médicales. - 3 milliards de dollars de médicaments antitussifs. Synthèse biblio: C. Lejus, conférence ADARPEF 25/06/2009 11

L’enfant enrhumé • Les rhinopharyngites = première pathologie infectieuse de l’enfant. • - virale dans 90%. - 200 virus différents: rhinovirus, myxovirux, virus respiratoire syncytial (VRS)+++ - outre l’inflammation et les sécrétions, l’infection est associée à une destruction du parenchyme épithélial. 12

L’enfant enrhumé • Un enfant présente en moyenne 3 à 8 épisodes d’ IVAS par ans. • Accepter ou récuser un enfant enrhumé problème quotidien pour un anesthésiste pédiatrique. 13

L’enfant enrhumé • Certaines études suggèrent qu’une IVAS en cours d’évolution majore le risque de complications péri-opératoires. • Fréquences des infections +++ on ne récuse pas systématiquement les enfants fermetures des blocs opératoires. 14

L’enfant enrhumé Quels risques pour un enfant enrhumé? Mortalité: - Les études épidémiologiques ne rapportent aucun décès en relation directe avec une IVAS. CJ Coté, Anesthesiology 2001 Morbidité: - Difficultés à effectuer des études épidémiologiques - Pas de définition précise de l’IVAS. - Influence de la méthodologie sur les conclusions des différentes études. C. Lejus, 2009 15

L’enfant enrhumé: définition de l’IVAS • Au moins un symptôme persistant 48 h ou au moins deux symptômes persistant 24 heures: • • Éternuement Écoulement nasal Obstruction nasale Picotements ou Maux de gorge Toux Voix rauque Symptômes généraux mineurs: céphalées, fébricule, sensations de froid, patraque. Tait AR, Anesthesiology 200116

L’enfant enrhumé: • Les complications péri-opératoires toutes: x 2 à 7 Cohen MM, anesth analg 1995 Laryngospasme: 1. 7% x 2 à 10 Olsson GL, Acta Anesth Scand 1984 Schreiner MS, anesthesiology 1996 Bronchospasme: 0. 4% x 10 Olsson GL, Acta Anesth Scand 1987 Hypoxémie per et post op, transitoire, modérée Rolf N, J Clin Anesth, 1992 17 De Soto H, Anesthesiology 1988

L’enfant enrhumé: Evaluation préopératoire Examen clinique de l’enfant: essentiel, mais: • L’auscultation pulmonaire sous-estime l’encombrement ++. • Examen gorge souvent pas aisé • Pas de thorax systématique. • Risque : passer à coté d’une pathologie sousjacente grave avec peu de symptômes initiaux: répéter les évaluations. 18

L’enfant enrhumé: • • Les facteurs de risques les plus fiables Qualification par les parents d’enrhumés Existence d’un ronflement Tabagisme passif Toux productive, Congestion nasale Age Toux sèche nocturne Expérience de l’anesthésiste 19

L’enfant enrhumé: • • Quand récuser un enfant? Oui si: fièvre, toux productive, râles bronchiques, sibilants. +/- si < 1 an et IOT. Se méfier des path chroniques, des chir des VAS mais ceux là viennent pour ça … Donc bien les (et se) préparer Les autres, selon l’expérience 20

L’enfant enrhumé: Etude bénéfice / risque à la CS Examen clinique répété Conséquences du report Prévenir les parents en consultation 21

L’enfant enrhumé: Quel délai de report? • Hyperréactivité dure 6 semaines in vitro. • Inapplicable en pratique. • Selon Ungern-Sternberg: 2 semaines 22

L’enfant enrhumé: • • • Choix de l’anesthésie Préparation: DRP, prémédication inhalée Propofol: l’induction IV réduit les risques. Sévoflurane ou ppf pour entretien. Effets bronchodilatateurs du Sévoflurane intéressants pour traiter hyperréactivité bronchique. ALR bienvenue 23
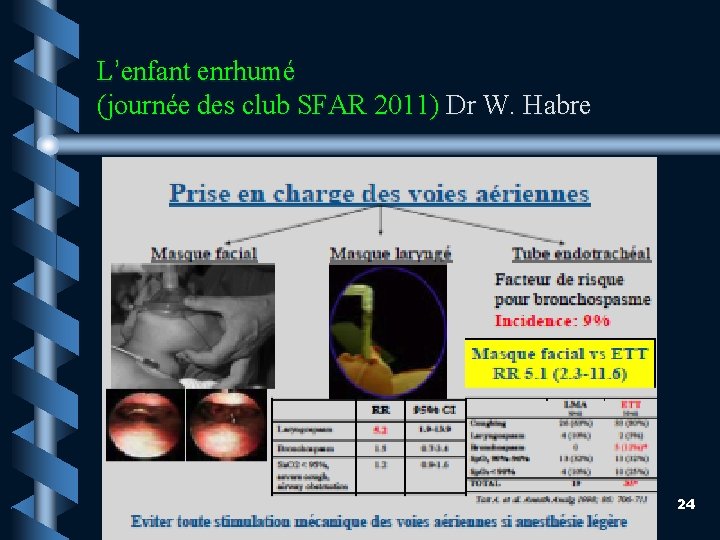
L’enfant enrhumé (journée des club SFAR 2011) Dr W. Habre 24

Masque facial • Technique qui induit le moins de stimulation. • Interventions réglées de courtes durées. • Pas de contrôle de la ventilation. 25

Masque laryngé /IOT • 19 % d’événements respiratoires vs 35 si intubation. Tait AR Anesth Analg 1998 • IOT multiplie par 10 les risques de complications péri-opératoires. • Si intubation nécessaire: • - anesth profonde • - pas d’ALG • - curarisation 26

L’enfant enrhumé: Conclusion • IVAS augmente le risque d’événements respiratoires indésirables • Grande vigilance et adaptation de la technique permettent de ne pas majorer la morbidité 27

3. L’enfant asthmatique Définition: L'asthme est une maladie inflammatoire chronique des voies aériennes qui se traduit par une obstruction bronchique variable dans le temps. La réversibilité du trouble ventilatoire, naturelle ou induite par un traitement, l'hyperréactivité de la muqueuse bronchique vis à vis d’une grande variété de stimuli, sont caractéristiques de la maladie asthmatique. 28

L’enfant asthmatique définition • L’asthme du nourrisson est défini par la survenue d'au moins 3 épisodes de dyspnée sibilante avant l'âge de 2 ans. • Environ 10% des enfants sont asthmatiques. La prévalence de l'asthme est en constante augmentation en milieu urbain et industrialisé. • La sensibilisation vis à vis d’un ou plusieurs allergènes augmente avec l'âge chez l’enfant. 29

L’enfant asthmatique epidémiologie • A 10 ans, 80% des enfants asthmatiques ont des tests allergologiques positifs. • 30% des nourrissons présentent des sibilances, essentiellement en période épidémique de viroses respiratoires. • Les viroses aggravent toutes les pathos pulmonaires obstructives. 30

L’enfant asthmatique physiopathologie • L’obstruction bronchique est liée à la présence d'un oedème pariétal, d'une hypersécrétion, et d'un bronchospasme. • L’inflammation chronique des voies aériennes avec infiltration de la paroi par des lymphocytes T Helper type 2, des éosinophiles et des mastocytes provoque une HRB. 31

L’enfant asthmatique physiopathologie • L’asthme allergique: médié par les IG E constitue la forme la plus fréquente de la maladie dans l’enfance. • Bronchoconstriction résulte de la libération d’histamine, et d’autres médiateurs pro-inflammatoires. • Les allergènes sont des éléments dont le rôle dans le développement dans la maladie asthmatique est démontré avec consistance. 32

L’enfant asthmatique Circonstances de décompensation • Exposition aux allergènes. • Exposition à fumée de cigarettes. • Pollution de l’air , infections virales. • Pas de relation entre la prévalence de l’asthme et le niveau socio-économique mais la maladie semble être plus sévère chez les familles ayant un plus faible revenu. 34

L’enfant asthmatique Facteurs de risque des complications respiratoires chez l’asthmatique: • • • - Infections des VAS et /ou otite concomitante. - Présence de symptômes cliniques pré-opératoires. - Proximité de la dernière crise d’asthme. - Intubation endotrachéale. - ancienne prématurité, importantes secrétions nasales, apnée obstructives du sommeil. 35

L’enfant • • • asthmatique Évaluation pré-opératoire Histoire de la maladie asthmatique ATCD de bronchiolite à VRS Bronchite asthmatique Signes d’HRB: dyspnée/toux nocturne, sensation de serrement thoracique, > 3 épisodes de sibillants en 12 mois IVAS HRB exacerbée 36
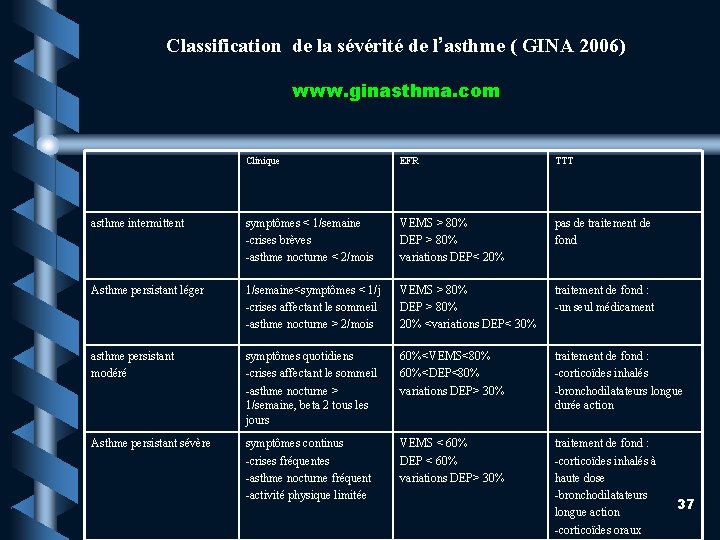
Classification de la sévérité de l’asthme ( GINA 2006) www. ginasthma. com Clinique EFR TTT asthme intermittent symptômes < 1/semaine -crises brèves -asthme nocturne < 2/mois VEMS > 80% DEP > 80% variations DEP< 20% pas de traitement de fond Asthme persistant léger 1/semaine<symptômes < 1/j -crises affectant le sommeil -asthme nocturne > 2/mois VEMS > 80% DEP > 80% 20% <variations DEP< 30% traitement de fond : -un seul médicament asthme persistant modéré symptômes quotidiens -crises affectant le sommeil -asthme nocturne > 1/semaine, beta 2 tous les jours 60%<VEMS<80% 60%<DEP<80% variations DEP> 30% traitement de fond : -corticoïdes inhalés -bronchodilatateurs longue durée action Asthme persistant sévère symptômes continus -crises fréquentes -asthme nocturne fréquent -activité physique limitée VEMS < 60% DEP < 60% variations DEP> 30% traitement de fond : -corticoïdes inhalés à haute dose -bronchodilatateurs longue action -corticoïdes oraux 37

Classification Pratique pour l’anesthésiste (sur les 12 derniers mois) Admission aux Urgences Hôpital S. Intensifs Leger 0 0 0 Modéré ≤ 1 0 ≤ 3 Sévère >1 ≥ 1 >3 38

L’asthme: En pratique, • Asthme léger: aucune préparation. • Asthme modéré et TTT béta 2 en cours: examen normal: SAO 2 +/- Peak flow examen anormal: Bénéfice / risque de l’intervention, GDS, thorax. • Spiromètrie: enfant > 6 ans, recherche HRB. 39

Asthme: Quelle préparation avant l’anesthésie? • • • HRB? Consultation chez le spécialiste. Crises intermittentes: Médication habituelle une semaine avant la chirurgie ( Béta 2 et antiinflammatoire). • Une corticothérapie orale pendant 5 jours peut être discutée chez l’enfant ayant déjà présenté une crise d’asthme grave. 40

Asthme: Quelle préparation avant l’anesthésie? • Lidocaine 4 % en inhalation (2 mg/kg) associée à du Salbutamol diminuerait la survenue de bronchospasme reflexe. • Rôle du système parasympathique dans la régulation du tonus du muscle lisse: l’injection d’atropine peut être discutée avant toute instrumentation sur les voies aériennes de l’enfant. 41

Asthme et Prémédication • Béta 2 agoniste en aérosol : 30 minutes à 1 heure avant l’ anesthésie. âge < 4 ans : administration par chambre d’inhalation+++ 42

Asthme : Doses recommandées en Salbutamol -spray et poudre à inhaler: (100 à 200 µg/bouffées): 1 à 2 bouffées par prise. -Solution aérosol: 50 à 150 µg/kg/dose (dose max: 5 mg/kg) - 1, 25 mg/2, 5 ml unidose -0, 1 à 0, 3 ml/kg/dose - 2, 5 mg/2, 5 ml unidose -0, 05 à 0, 15 ml/kg/dose - 5 mg/2, 5 ml unidose -0, 025 à 0, 075 ml/kg/dose - 5 mg/ml flacon 10 ml -0, 01 à 0, 03 ml/kg/dose (=1 à 3 gouttes/5 kg) 43

Asthme et Prémédication • Prémédication par un béta 2 associé à une prémédication anxiolytique. • Prémédication aux antihistaminiques: diminue histaminolibération au niveau VA mais pas au niveau du parenchyme pulmonaire. 44

Asthme: Choix de l’anesthésie • Drogues de choix chez l’enfant symptomatique: Kétamine et anti cholinergiques. • Propofol IV : enfant asthmatique asymptomatique. Précaution chez l’enfant atopique. • Agents halogénée: sévoflurane a remplacé halothane. Eviter le Desflurane chez les enfant porteur d’une HRB. • Eviter anesthésie trop légère 45

Asthme: Choix de l’anesthésie • Succinylcholine peut être utilisée pour l’induction en cas d’estomac plein. • Les curares non dépolarisants peuvent histaminolibération, réaction anaphylactique, et interagir avec les récepteurs muscariniques bronchospasme 46

Asthme: Choix de l’anesthésie • Esmeron (bromure de rocuronium) et Mivacron (chlorure de mivacurium) curares très histaminolibérateurs • Tracrium (bésilate d’atracurium ) est histaminoliberateur mais peut être utilisé chez l’enfant asthmatique asymptomatique. • Nimbex (Bésilate de cisatracurium) : peu histaminoliberateur. 47

Asthme: Maintien des VAS • ML> IOT • Ventilation contrôlée réduction des pressions d’insufflations pour diminuer le risque de barotraumatismes. • Le prolongement du temps expiratoire permet une meilleure vidange des unités alvéolaires. 48

Asthme: En post- opératoire • Analgésie standard: utilisation antalgiques classiques. Il n’y a pas lieu d’utiliser des protocoles différents. 49

Bibliographie 1. « Quand récuser un enfant pour une intervention chirurgicale » le praticien hospitalier en Anesthésie réanimation (2010)1494 -100 2. Anesthésie de l’enfant enrhumé Dr Lejus journée des clubs Adarpef (2002) 3. Prise en charge anesthésique de l’enfant enrhumé Dr W. Habre. Journée des clubs SFAR 2011 4. Asthme de l’enfant et du nourrisson module de pédiatrie Dr François Counil 2006 ( faculté médecine Montpellier) 5. Von Ungern-Sternerg BS et al. Riks assessment for respiratory complications in paediatric anaesthesia: a propective cohort stdy. 2010 The Lancet, 376: 773 -783 50

• Merci de votre attention. . 51
- Slides: 51