PRISE EN CHARGE DU POLYTRAUMATISE A de Waroquier





























































- Slides: 73

PRISE EN CHARGE DU POLYTRAUMATISE A. de Waroquier Interne Anesthésie réanimation HIA LAVERAN

Plan Introduction/ Généralité n Prise en charge initiale n Stratégie diagnostique: détresses vitales n Traitement définitif n Conclusion n

Généralités n Définition: Polytraumatisé Sujet présentant des lésions traumatiques mettant en jeu le pronostic vital, soit chacune par elle-même, soit par leur association

Généralités Pronostic vital engagé n prise en charge rapide n Hiérarchiser la prise en charge n Accidents de la voie publique+++: adultes jeunes n Accidents domestiques, sports… n Mortalité de 10 à 50 %. La moitié des décès avant l’hospitalisation n

Mortalité chez le polytraumatisé n Décès immédiats: lésions cérébrales majeures, traumatismes médullaires, atteintes des gros vaisseaux n Décès précoces: hémorragie, hypoxie n Décès tardifs: infections, complications métaboliques

Physiopathologie du polytraumatisé n Potentialisation des lésions: n Effet de sommation: pertes de sang multiples + choc hypovolémique n Effet d’occultation: coma masque un déficit médullaire n Effet d’amplification: coma -> diminution d’adaptation dans un trauma thoracique -> hypoxie -> majoration des lésions cérébrales

I) Prise en charge initiale

Prise en Charge initiale n Recueil des données anamnestiques – Équipe pré-hospitalière – Circonstances, mécanismes – État clinique initial – Traitements déjà mis en route – Délais: prise en charge, transport n Admission au DECHOCAGE

Déchocage

Rôle infirmier n Dans le recueil des données et des circonstances auprès de l’équipe préhospitalière

Prise en Charge initiale – Evaluation clinique initiale: recherche d’une détresse vitale: n CIRCULATOIRE: Pouls, PA, auscultation cardiaque n RESPIRATOIRE: FR, amplitude thoracique, auscultation, signes de lutte, d’encombrement, cyanose, saturomètre n NEUROLOGIQUE: Glasgow, pupilles, déficit – Conséquence: gestes de réanimation immédiats

Prise en Charge initiale n Mise en condition – Déshabillage – Oxygénothérapie: MHC+/-Guedel, SPO 2 – 2 VVP > ou = 16 G: Ringer Lactate (Attention au G 5+++) – Bilan sanguin standard: Groupe, GDS, NFP, coagulation, glycémie, alcoolémie+++

déchocage

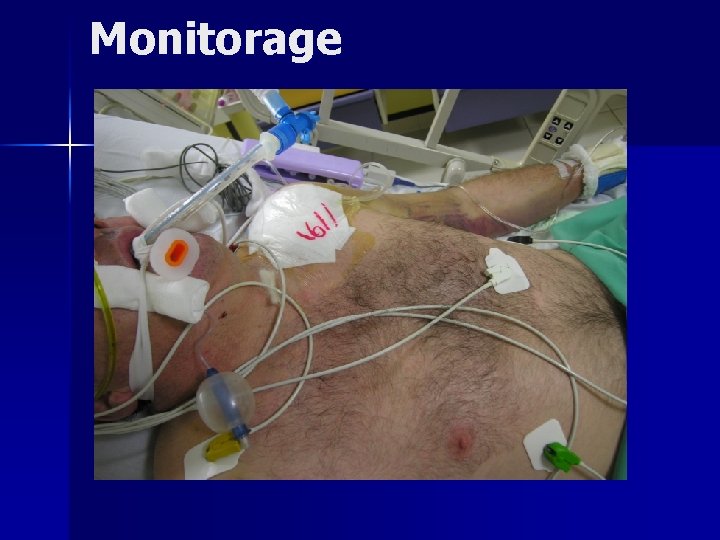
Prise en Charge initiale n Monitorage +++ – Electrocardioscope – Pression non invasive (PNI): sur les zones indemnes – Sonde vésicale +/- sonde thermique – Sonde gastrique selon atteinte n Vérifications: – Plateau d’intubation, respirateur – Drogues d’urgence: adrénaline, atropine, sédatifs

Monitorage

Prise en Charge initiale n Puis, dans le même temps: – Radiographie thoracique, – +/- radiographie du bassin – Echographie abdominale n L’ensemble de cette prise en charge ne doit pas excéder quelques minutes.

Prise en Charge initiale n Objectifs: Distinguer 2 situations – Absence de détresse vitale: polyblessé n Surveillance n Bilan lésionnel complet – Une ou plusieurs détresses vitales: polytraumatisé: traitement immédiat

Prise en Charge initiale n Objectifs: – scanner corps entier (bodyscan) moins de 30 minutes après le début de la prise en charge – Ou bloc opératoire

II) Stratégie diagnostique: détresses vitales

1) Détresse circulatoire

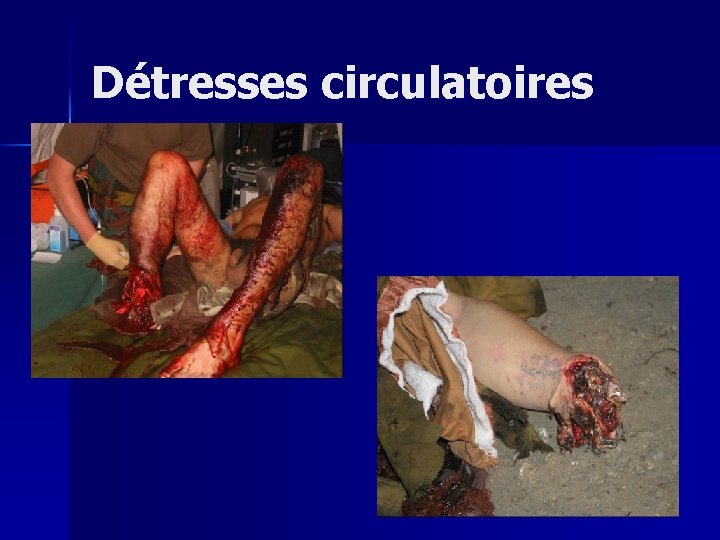
Détresse circulatoire n n n Principale cause de mortalité en urgence Hémorragies++, vasoplégie lors de section médullaires, défaillance cardiaque Pouls rapide, filant PA basse, pincement de la différentielle Téguments pâles, marbrures, extrémités froides, oligurie

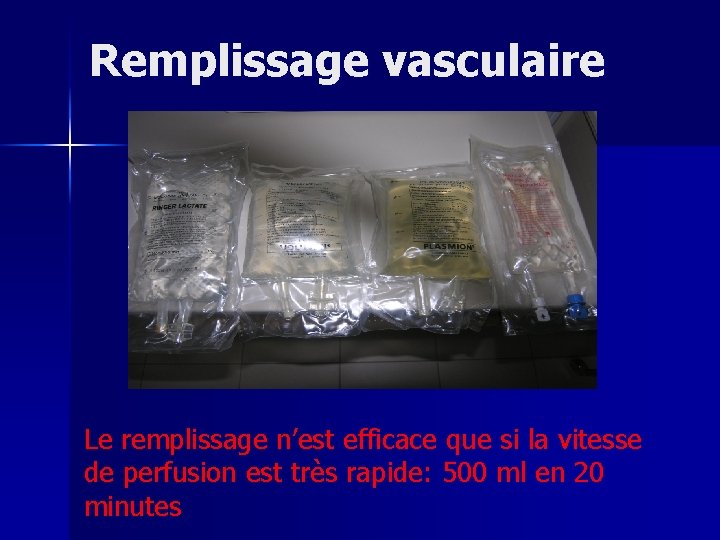
Détresses circulatoire Remplissage vasculaire en urgence n Dépend de l’équipement: n n Plusieurs n Le VVP plus précocement possible n Veines les plus accessibles

Remplissage vasculaire Le remplissage n’est efficace que si la vitesse de perfusion est très rapide: 500 ml en 20 minutes

Détresses circulatoires n Expansion volumique – Cristalloïdes: RINGER-LACTATE++, salé isotonique, voir salé hypertonique – Colloïdes: HEA (Voluven), Plasmion – Puis transfusion sanguine (O neg. ) – Autotransfusion envisageable en cas d’épanchement (hémothorax)

Détresses circulatoires n Autres moyens: – Pantalon anti-choc – Amines vasoactives: Adrénaline, Noradré.

Détresses circulatoires n Traitement – Maîtrise de la cause du saignement (plaie artérielle, hémothorax, fracture) – Autre cause: n Choc cardiogénique (pneumothorax, contusion myocardique, atteinte valvulaire) n Vasoplégie avec hypovolémie vraie (traumatisme médullaire) – Recherche et traitement de l’étiologie+++

Détresses circulatoires

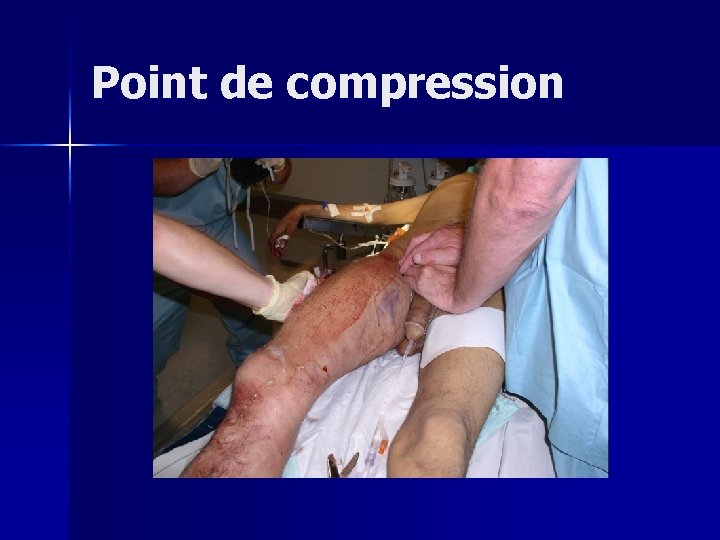
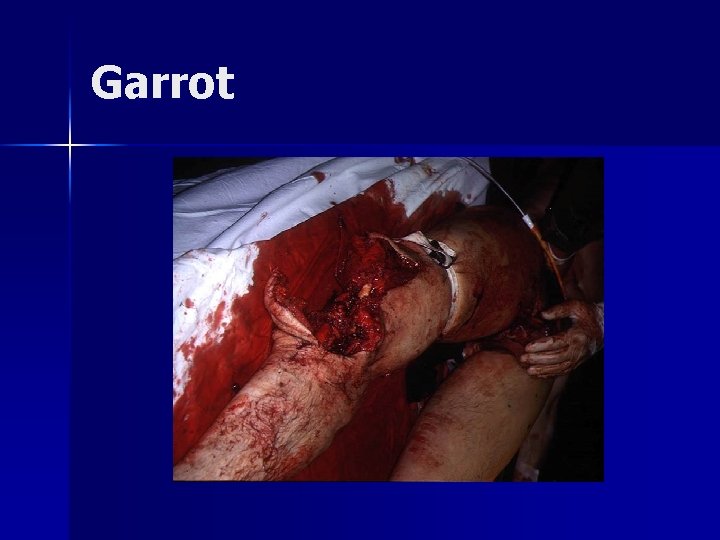
Choc hémorragique: Chaque intervenant de l’équipe peut être amené à réaliser un point de compression sur une hémorragie+++

Point de compression

Garrot

Détresses circulatoires n Examens d’orientation: – Radiographie du thorax – ECG – Echographie cardiaque en urgence

Détresse circulatoire n Surveillance après stabilisation: – PA> 100 mm. Hg – Fréquence cardiaque < 100 b/min – Diurèse >0, 5 ml/kg/h

Diurèse: Elle est un bon reflet de l’état hémodynamique n D’où l’importance d’un recueil pluriquotidien n Attention aux erreurs de calcul: on additionne le volume de diurèse sur 24 h n L’aspect des urines compte aussi+++ n

2) Détresse respiratoire

Détresse respiratoire n CLINIQUE – Polypnée / bradypnée – Tirage, encombrement – Immobilité d’un hémithorax – Respiration paradoxale (volet thoracique) – Plaie soufflante

Détresse respiratoire n RETENTISSEMENT – Cyanose – Sueurs (CO 2) – Troubles de conscience (Glasgow <8) ➾Intubation

Détresse respiratoire n Confirmation: – Pa. O 2 < 60 mm. Hg – Pa. CO 2 > 50 mm. Hg – Sp. O 2 < 90% – Emphysème sous-cutané (crépitation) / hémoptysie = lésion trachéo-bronchique = fibroscopie bronchique en urgence

Détresse respiratoire n Intérêt du CATHETER ARTERIEL+++ – Permet de réaliser des gazométries répétées – Est aussi fondamental dans la surveillance hémodynamique: courbe de pression artériel – Son entretien doit être quotidien – Système ABBOT® ou BAXTER®

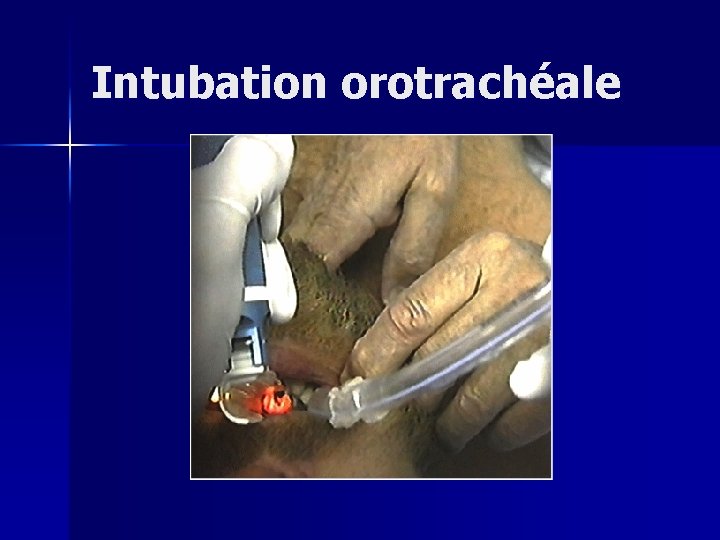
Détresse respiratoire n Traitement d’une obstruction des voies aériennes – Nettoyage de la bouche et du carrefour pharyngé – Subluxation du maxillaire – Canule de Guedel – Intubation oro ou naso-trachéale + ventilation (attention aux lésions cervicales+++)

Intubation orotrachéale

Détresse respiratoire n Assurer le fonctionnement de l’échangeur pulmonaire – Vérifier la vacuité pleurale (confirmation radiologique) – Drain thoracique sur source de vide – Radiographie de contrôle (vérification de position des « tuyaux » )

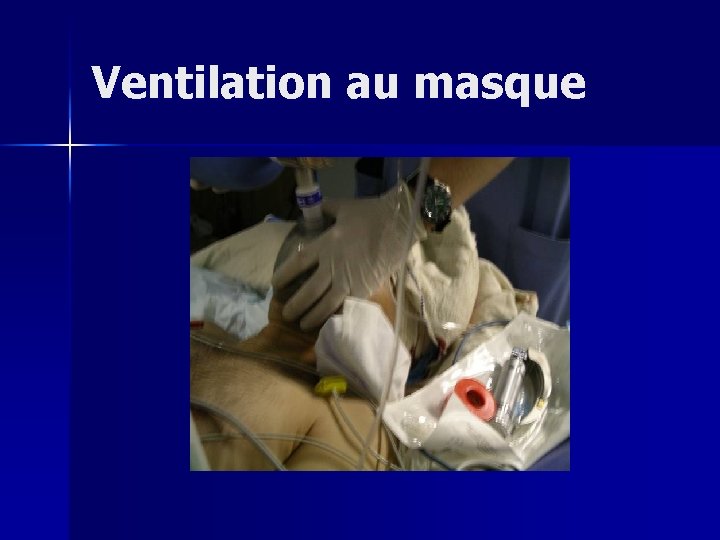
Détresse respiratoire n Ventilation contrôlée – Au ballon ou au masque – Buts: n Pa. O 2 >80 mm. Hg n Pa. CO 2 entre 30 et 40 mm. Hg – Risque de majorer un pneumothorax, d’augmenter la pression intracrânienne

Ventilation au masque

Détresse respiratoire n Prescription d’un sédatif: – Nécessaire pour un sujet ventilé – Attention à l’hémodynamique – Surveillance neurologique difficile (Score d’ATTICE)

Détresse respiratoire n En l’absence d’amélioration après drainage, intubation, ventilation – > Thoracotomie en urgence (hémostase)

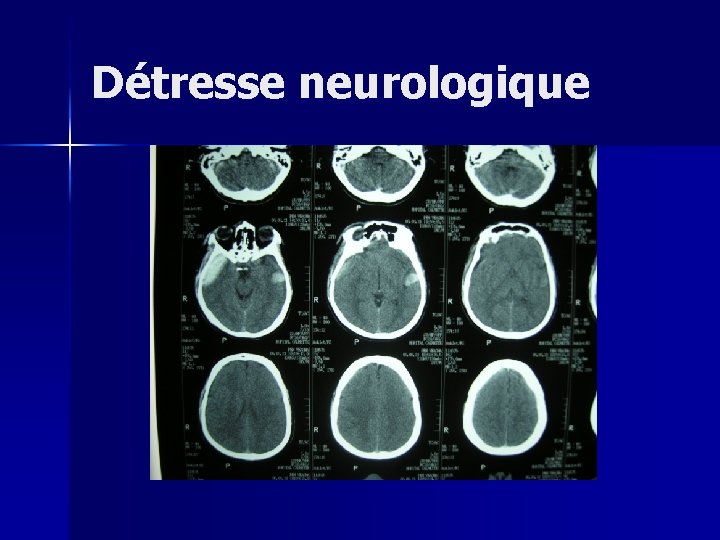
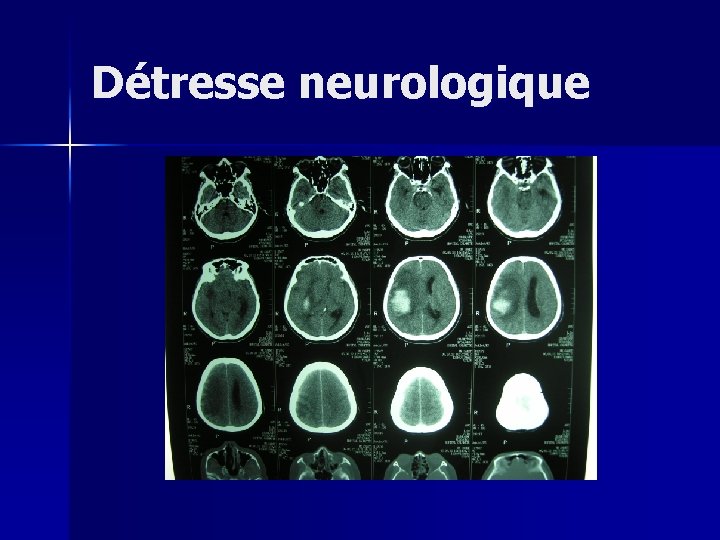
3) Détresse neurologique

Détresse neurologique Cause de mortalité importante n Source de séquelles souvent irréversibles n COMA+++ n Œdème cérébral+++ n Augmentation de la PIC et diminution de la perfusion cérébrale n

Détresse neurologique n Elévation de la PIC: – Processus expansif intracrânen (hématome, hémorragie) – Contusion cérébrale – Anoxie cérébrale (détresse hémodynamique ou circulatoire)

Détresse neurologique Evaluation: Score de Glasgow -Eyes (E): - spontanée=4 - au bruit=3 - à la douleur=2 - Abente=1 - Verbale (V): - Orientée=5 - confuse=4 - inappropriée=3 - incompréhensible=2 - Absente=1 - Motrice (M): - Obéit=6 - Adaptée=5 - Orientée=4 - Flexion réflexe=3 - Extension réflexe=2 - Absente=1 Total sur 15 Score Minimum=3

Détresse neurologique n Evaluation: – – – n Glasgow (toutes les 4 heures) Réactivité pupillaire Motricité Sensibilité Réflexes ostéo-tendineux Examen répété et symétrique+++

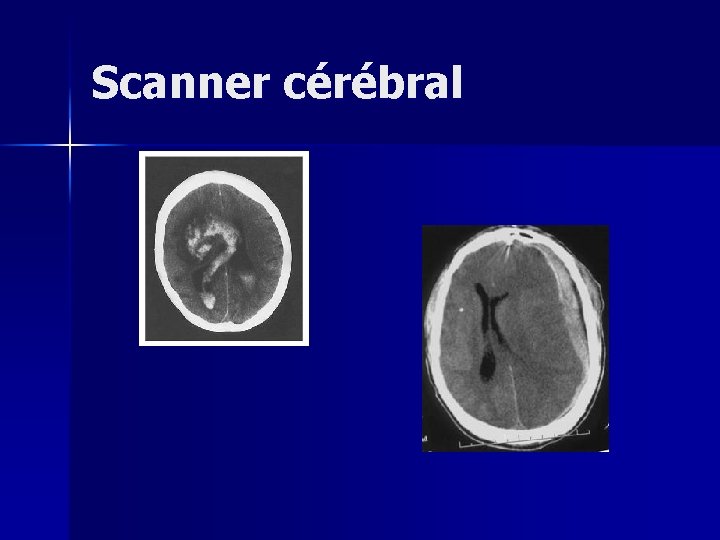
Détresse neurologique n Scanner cérébral – Glasgow < 8 – Tout polytraumatisé sédaté à l’arrivée – Altération secondaire de conscience – Apparition de signe de focalisation – Fracture du crâne à la radio n Peut poser une indication opératoire

Scanner cérébral

Scanner cérébral: rôle infirmier Assurer le transport du patient n Prévenir le radiologue n Assurer le transfert du patient du brancard à la table d’examen n Vérifier le maintien des branchements, de la sonde d’intubation, des tubulures n Garder un œil sur le patient durant l’examen n

Détresse neurologique

Détresse neurologique

Détresse neurologique n Buts du traitement – Sédater pour éviter l’aggravation – Maintien d’une ventilation correcte – Stabilité hémodynamique (PPC>70 mm. Hg) – Monitorage de la Pression Intra Crânienne – Diminuer la pression veineuse (position proclive)

III) Prise en charge ultérieure/ Traitement définitif

Un obstacle: la hiérarchisation Fracture du rachis Priorité + Rupture de rate Rate Pneumothorax pneumothorax + Traumatisme crânien grave Hémothorax drainé + Fracture du bassin Bassin Rupture de l’isthme aortique ? Pneumothorax compressif +

Une fois les détresses vitales maîtrisées: Admission en réanimation

Admission en réanimation Installation +++ n Equipe prévenue n Chambre préparée: n – Respirateur pré-réglé – Appareils de monitorage vérifiés – Aspiration vérifiée Monitorage, branchements n Réchauffage, poursuite de la réanimation n

Prise en charge au décours n Mise en condition secondaire – Lutte contre l’hypothermie – Vérifications/changements d’abords vasculaires – Nettoyage des plaies – Traitement antalgique poursuivi – Antibiothérapie, SAT-VAT

Soins de plaie

Gestion de l’environnement de réanimation:

Prise en charge au décours n Après un délai de 48 h – Lésions surajoutée – Infection: fractures ouvertes à opérer avant 8 h – Maladie thrombo-embolique (EP, Phlébite) – Escarres – Embolie graisseuses (fracture de membre)

Points particuliers en réanimation n Ventilation: – Surveillance et relevé des constantes et des réglages – Signes de réveil: augmentation des pressions – Obstructions des voies aériennes (bouchon muqueux) – Diminutions des pressions (fuites) – Surveillance du bullage d’un drain

Points particuliers en réanimation n Hémodynamique: – Dispositifs de mesure de la PVC – Signes de réveil: hypertension, tachycardie – Hypotension + tachycardie = hypovolémie (reprise de saignement) – Bradycardie= toujours signe de gravité (hypoxie, engagement cérébral)

Points particuliers en réanimation n Neurologique: – Évaluation régulière Glasgow + pupilles – Surveillance de la PIC – Difficulté de surveillance du patient sédaté – Prévoir l’analgésie au réveil du patient

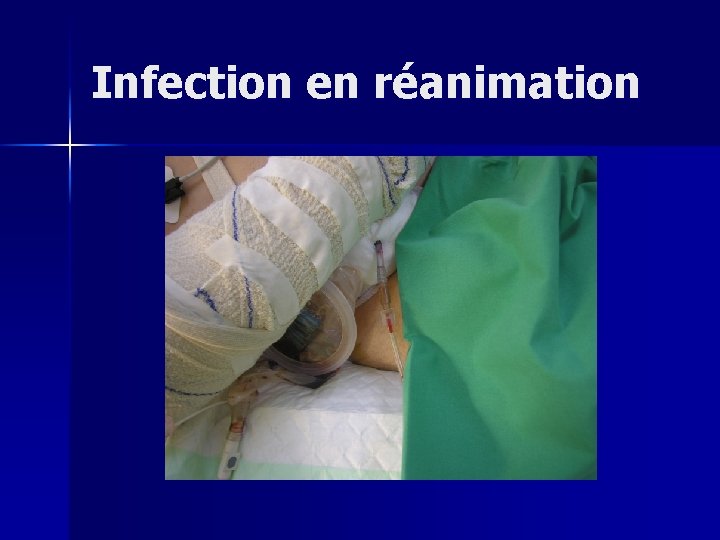
Points particuliers en réanimation n Infectieux – Le polytraumatisé va s’infecter – Portes d’entrées multiples: plaies, chirurgie, intubation, cathéters – Sidération des défenses de l’organisme – Prélèvements bactériologiques systématiques: PBP, urines… – RESPECT DES REGLES D’ASEPSIE – Surveillance+++ (aspirations trachéales température…)

Infection en réanimation

Points particuliers en réanimation n Manutention: – Manipulations difficiles – Lésions du rachis +++: – Environnement contraignant: – Surveillance pendant les soins++ (collapsus, douleur): aggravation fréquente de l’état durant la toilette

Points particuliers en réanimation n Troubles trophiques: – Lésions existantes + état du patient (dénutrition, obésité, immobilité, sédation +/- curares) – Surveillance des points d’appuis – Nursing répété – Dispositifs particuliers

Points particuliers en réanimation n Autres: – Lutte contre l’hypothermie – Surveillance des branchements, des débits de perfusion, réglages des pompes – Lutte contre la douleur – Soutien psychologique

Conclusion: Polytraumatisé: plusieurs détresses vitales s’additionnent n Prise en charge initiale très rapide pour corriger ces détresses vitales n Par la suite, rôle fondamental de la surveillance+++ n Patients fragiles, suites complexes. n