Prise en charge du patient VIH Vivre avec



































- Slides: 69

Prise en charge du patient VIH Vivre avec au XXIe siècle C. Michelet Maladies infectieuses et réanimation médicale CHU - Rennes

Communique ONUSIDA n La prévalence mondiale du VIH s’est stabilisée ; n le sida figure toujours parmi les principales causes de décès dans le monde et n Le sida reste la première cause de décès en Afrique

Mode : stabilisation de l’épidémie

Nouveaux cas d’infection par le VIH

Intérêt de la prévention n ↘ La prévalence du VIH parmi les jeunes femmes enceintes (15 -24 ans) depuis 2000 -2001 dans 11 des 15 pays les plus touchés. n ↘ comportements à risque parmi les jeunes dans plusieurs pays (Botswana, Cameroun, Haïti, Kenya, Malawi, Tchad, Togo, Zambie et Zimbabwe). n Intensification des traitements en Afrique mais – mortalité due au sida reste élevée (dépistage, stigmatisation) – besoins de traitements non satisfaits. ↘ prévalence nationale en Côte d’Ivoire, Kenya et Zimbabwe, n ↘ parmi nouvelles infections à VIH en Asie du Sud et du Sudn Est : – Cambodge, au Myanmar et en Thaïlande.

Quelques données - France 2007 § Nouveaux cas § Environ 6000 découvertes de séropositivité/an – 80% des séropositifs connaissent leur statut sérologique… – …mais 8/10 personnes arrivant au stade de SIDA ne sont pas traitées.

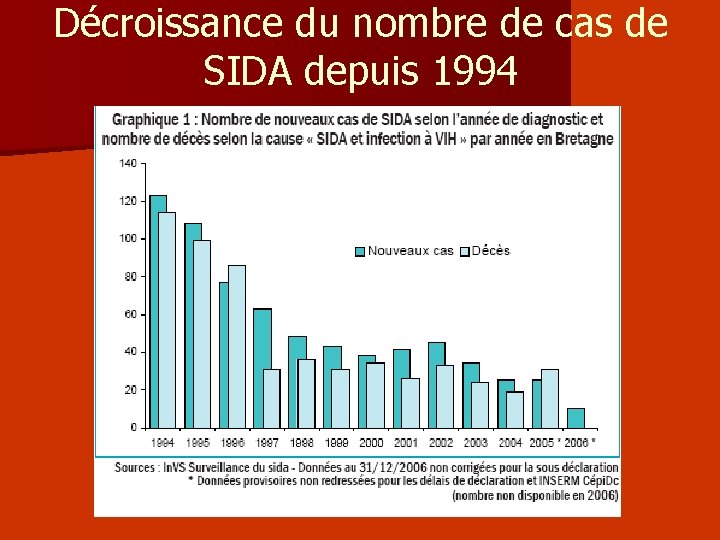
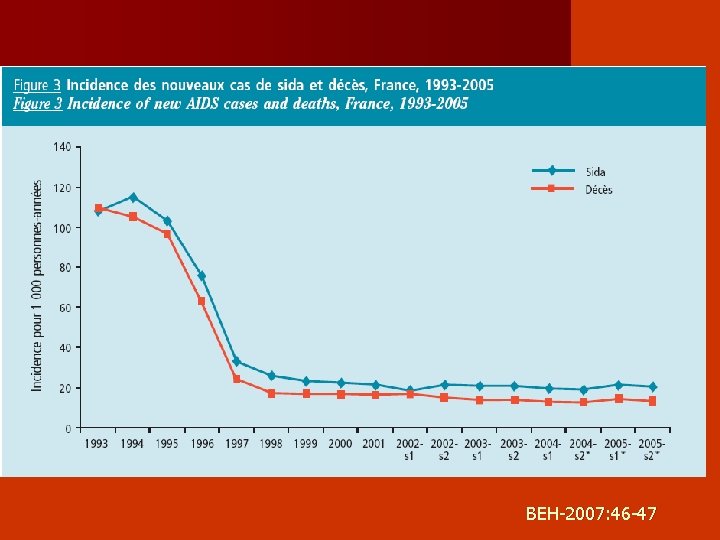
Décroissance du nombre de cas de SIDA depuis 1994

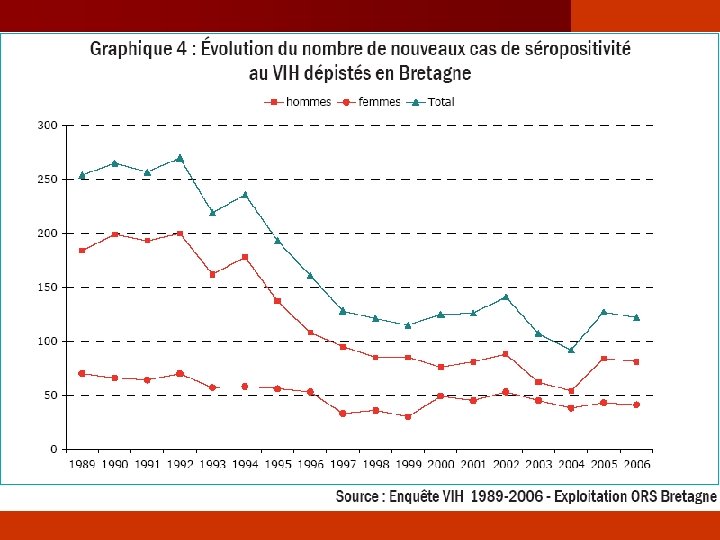
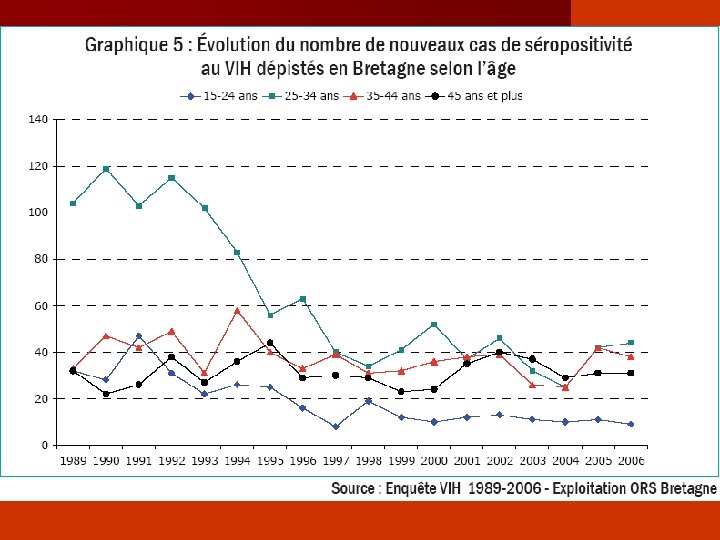
Évolution de l’épidémie en France 1996 -2005

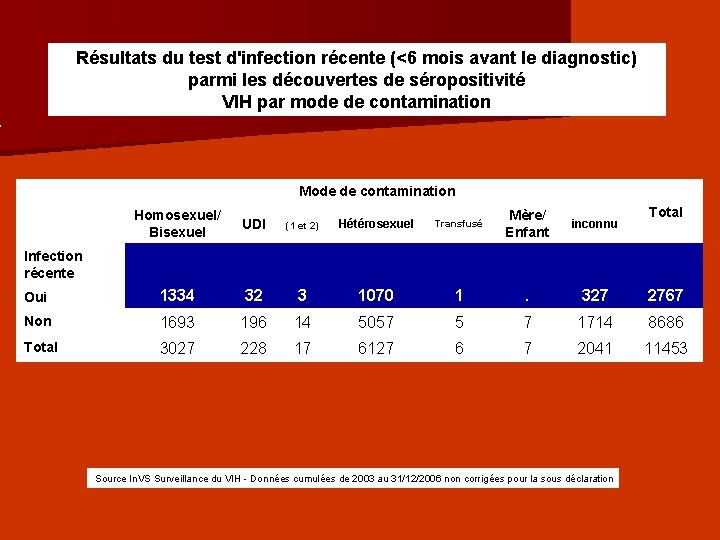
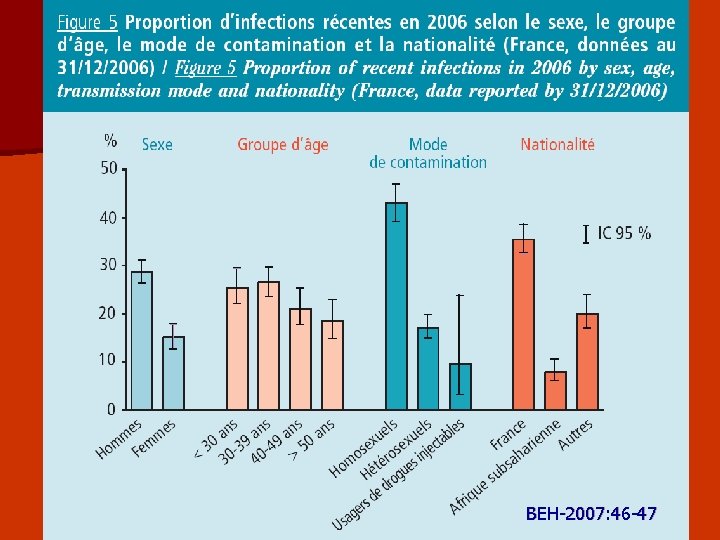
Résultats du test d'infection récente (<6 mois avant le diagnostic) parmi les découvertes de séropositivité VIH par mode de contamination Mode de contamination Homosexuel/ Bisexuel UDI (1 et 2) Hétérosexuel Transfusé Mère/ Enfant inconnu Total Infection récente Oui 1334 32 3 1070 1 . 327 2767 Non 1693 196 14 5057 5 7 1714 8686 3027 228 17 6127 6 7 2041 11453 Total Source In. VS Surveillance du VIH - Données cumulées de 2003 au 31/12/2006 non corrigées pour la sous déclaration

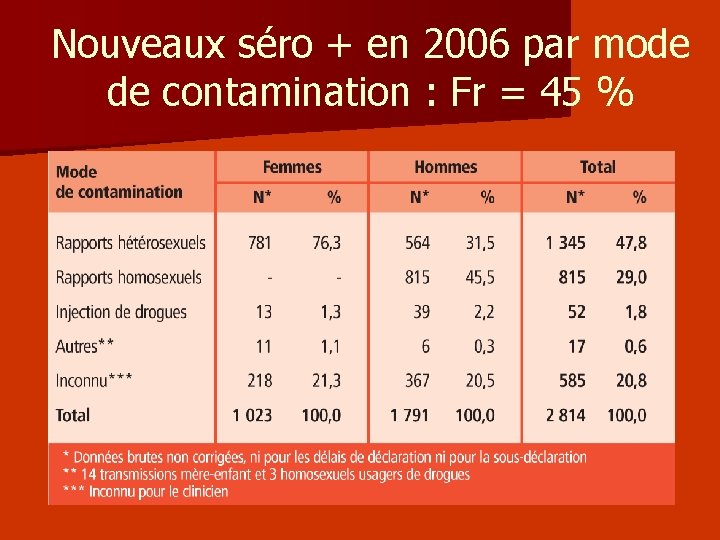
Nouveaux séro + en 2006 par mode de contamination : Fr = 45 %

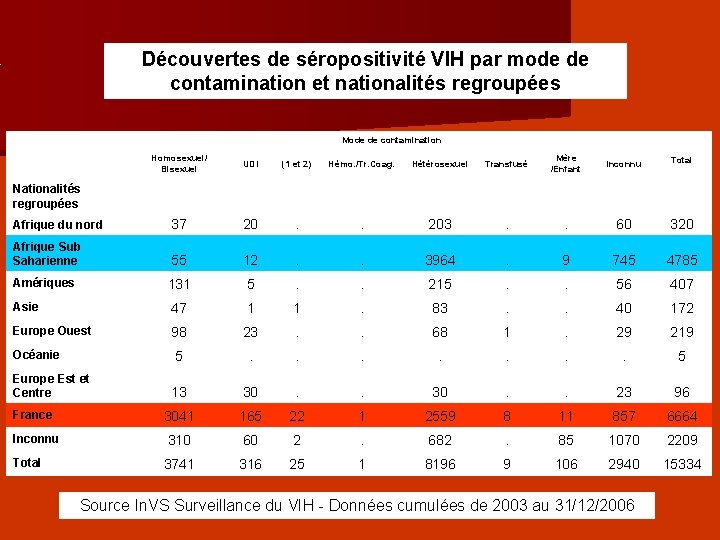
Découvertes de séropositivité VIH par mode de contamination et nationalités regroupées Mode de contamination Homosexuel/ Bisexuel UDI (1 et 2) Hémo. /Tr. Coag. Hétérosexuel Transfusé Mère /Enfant inconnu Total Nationalités regroupées Afrique du nord 37 20 . . 203 . . 60 320 Afrique Sub Saharienne 55 12 . . 3964 . 9 745 4785 Amériques 131 5 . . 215 . . 56 407 Asie 47 1 1 . 83 . . 40 172 Europe Ouest 98 23 . . 68 1 . 29 219 Océanie 5 . . . . 5 Europe Est et Centre 13 30 . . 23 96 France 3041 165 22 1 2559 8 11 857 6664 Inconnu 310 60 2 . 682 . 85 1070 2209 3741 316 25 1 8196 9 106 2940 15334 Total Source In. VS Surveillance du VIH - Données cumulées de 2003 au 31/12/2006

BEH-2007: 46 -47

BEH-2007: 46 -47

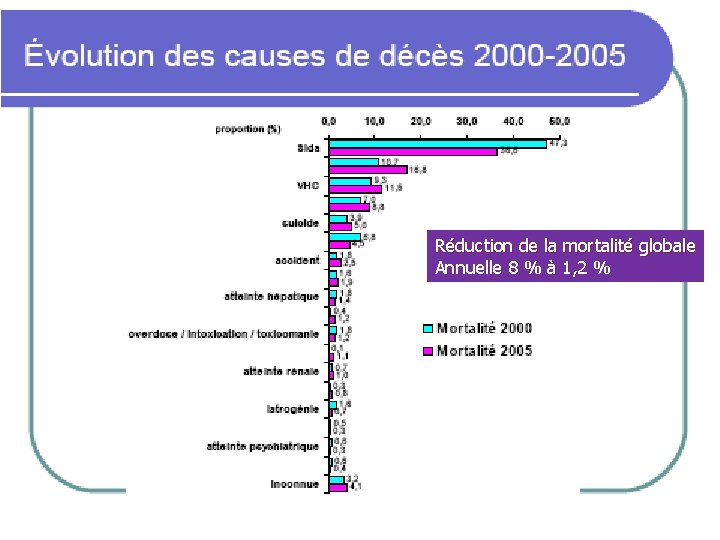
Réduction de la mortalité globale Annuelle 8 % à 1, 2 %

Quelles sont les modalités de surveillance avant traitement ? n Penser au dépistage – Signes cliniques – Conduites à risques ou population à risque n Surveillance de l’infection – Signes Cliniques § Liés au VIH § Co-infections – IST – Hépatites… – Lymphocytes CD 4 – Charge virale VIH

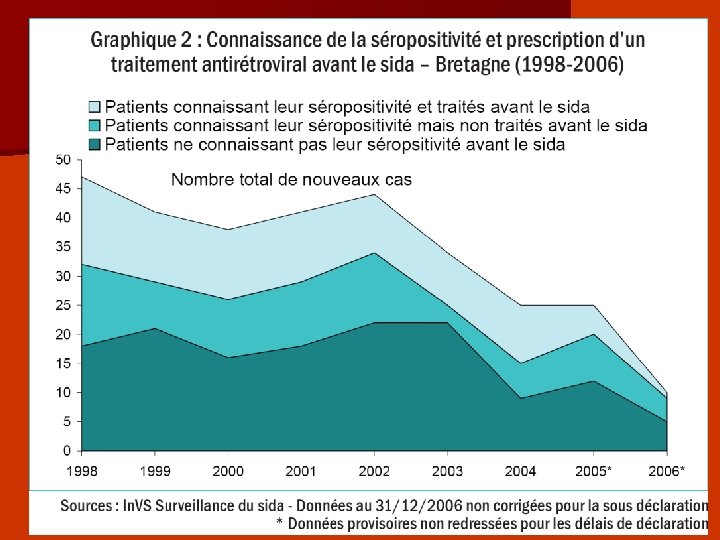
Bretagne : une des plus faible prévalence déclaration SIDA

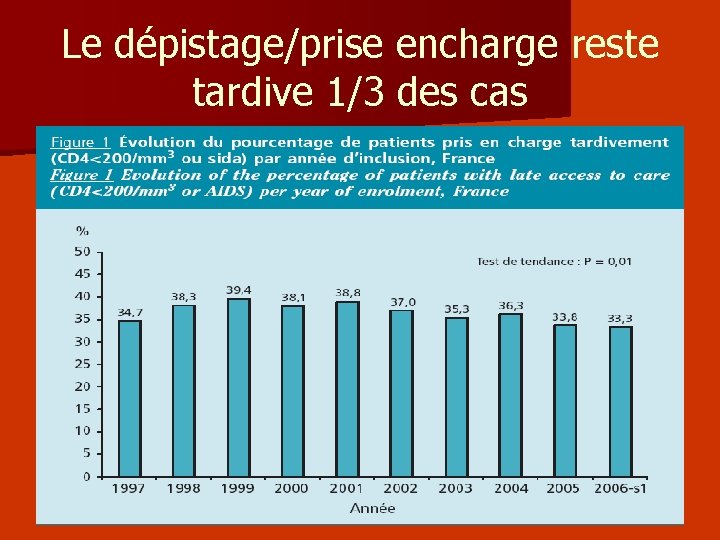
Le dépistage/prise encharge reste tardive 1/3 des cas




Infections associées au VIH

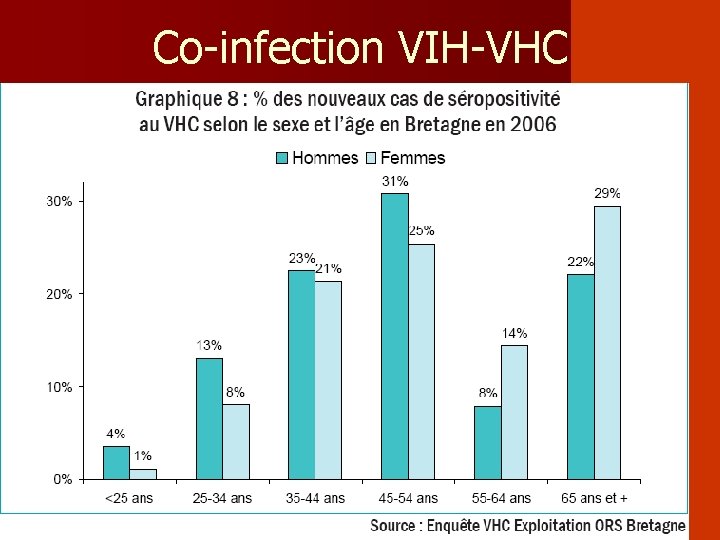
Co-infection VIH-VHC

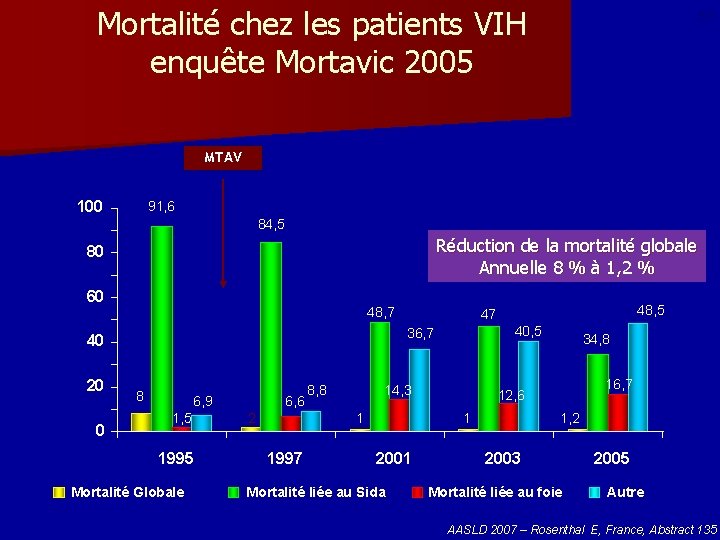
Mortalité chez les patients VIH enquête Mortavic 2005 53 MTAV 100 91, 6 84, 5 Réduction de la mortalité globale Annuelle 8 % à 1, 2 % 80 60 48, 7 20 0 40, 5 36, 7 40 8 6, 9 1, 5 1995 Mortalité Globale 6, 6 2 8, 8 14, 3 1 1997 48, 5 47 Mortalité liée au Sida 16, 7 12, 6 1 2001 34, 8 1, 2 2003 Mortalité liée au foie 2005 Autre AASLD 2007 – Rosenthal E, France, Abstract 135


Quel traitement et comment le surveiller ?

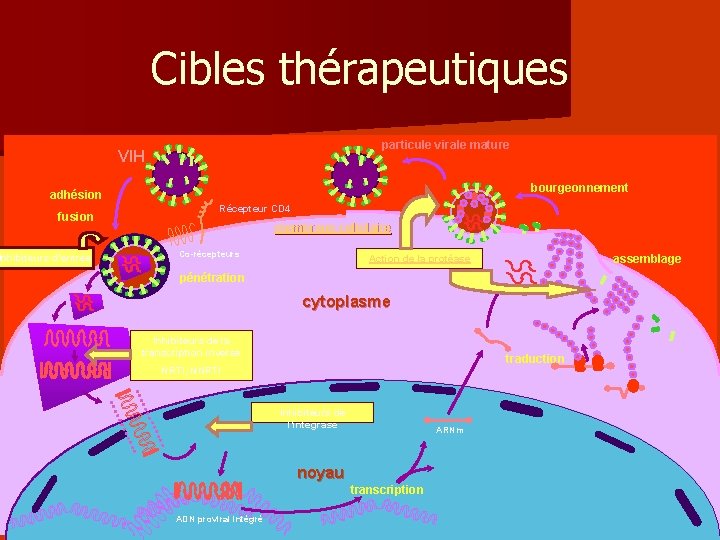
Cibles thérapeutiques particule virale mature VIH bourgeonnement adhésion fusion Inhibiteurs d’entrée Récepteur CD 4 membrane cellulaire Co-récepteurs assemblage Action de la protéase pénétration cytoplasme Inhibiteurs de la transcription inverse Inhibiteurs de la fusion traduction NRTI, NNRTI Inhibiteurs de l’intégrase ARNm noyau transcription ADN proviral intégré

Début de traitement n Il existe, pour chaque patient débutant son 1 er traitement: – Un traitement efficace § Charge virale indétectable à 6 mois – Un traitement bien toléré – Un traitement adapté à sa vie quotidienne n Déterminer les facteurs liés à des difficultés d’observance – Consultation d’observance

Comment utiliser les armes thérapeutiques de 2007 ? n Quand débuter ? – Si possible avant les signes cliniques: 350 CD 4/mm 3 – Quand le malade est prêt § Sans urgence, entre 200 et 350 CD 4/mm 3 § Après avoir contrôler le bilan immuno--virologique – Rapidement s’il y a des signes cliniques/VIH – Ne pas oublier : traitement à vie et observance > 95 %

Premier traitement q Combinaisons de traitements en première intention : – Suivre les recommandations nationales – N’utiliser que les associations validées § 2 INTI + 1 IP § 2 INTI + 1 INNTI – 3 INTI, en cas de contre indication aux associations précédentes et si la charge virale est < 5 log 10 copies/m. L Recommandations du groupe d’experts 2006

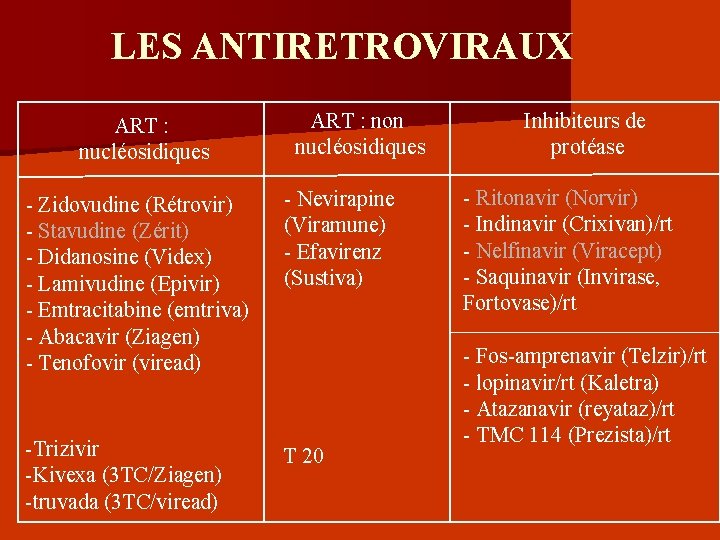
LES ANTIRETROVIRAUX ART : nucléosidiques ART : non nucléosidiques - Zidovudine (Rétrovir) - Stavudine (Zérit) - Didanosine (Videx) - Lamivudine (Epivir) - Emtracitabine (emtriva) - Abacavir (Ziagen) - Tenofovir (viread) - Nevirapine (Viramune) - Efavirenz (Sustiva) -Trizivir -Kivexa (3 TC/Ziagen) -truvada (3 TC/viread) T 20 Inhibiteurs de protéase - Ritonavir (Norvir) - Indinavir (Crixivan)/rt - Nelfinavir (Viracept) - Saquinavir (Invirase, Fortovase)/rt - Fos-amprenavir (Telzir)/rt - lopinavir/rt (Kaletra) - Atazanavir (reyataz)/rt - TMC 114 (Prezista)/rt

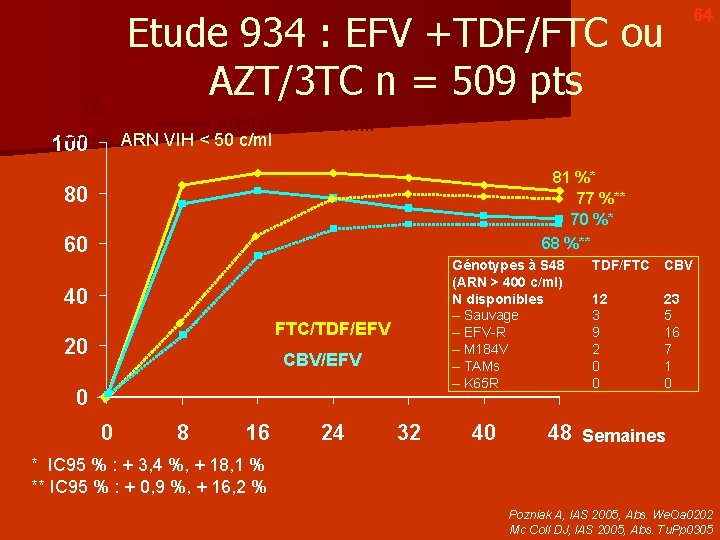
% 100 Etude 934 : EFV +TDF/FTC ou AZT/3 TC n = 509 pts 64 ARN VIH <400 c/ml ARN VIH < 50 c/ml 81 %* 77 %** 70 %* 68 %** 80 60 Génotypes à S 48 (ARN > 400 c/ml) N disponibles – Sauvage – EFV-R – M 184 V – TAMs – K 65 R 40 FTC/TDF/EFV 20 CBV/EFV 0 0 8 16 24 32 40 TDF/FTC CBV 12 3 9 2 0 0 23 5 16 7 1 0 48 Semaines * IC 95 % : + 3, 4 %, + 18, 1 % ** IC 95 % : + 0, 9 %, + 16, 2 % Pozniak A, IAS 2005, Abs. We. Oa 0202 Mc Coll DJ, IAS 2005, Abs. Tu. Pp 0305

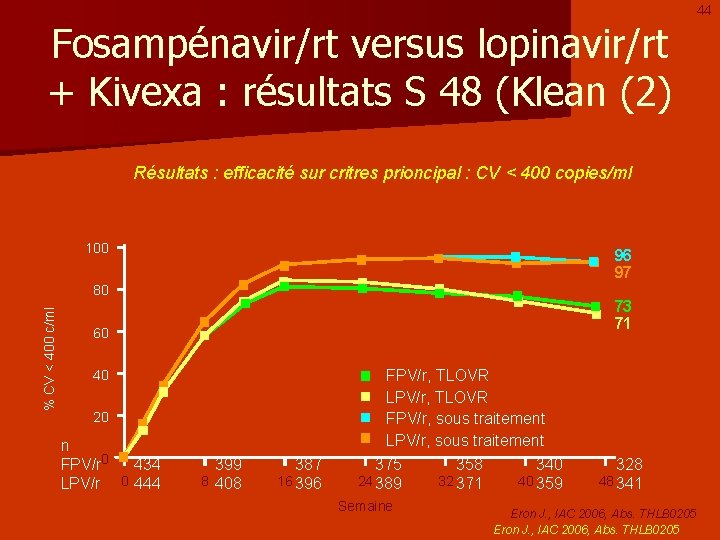
44 Fosampénavir/rt versus lopinavir/rt + Kivexa : résultats S 48 (Klean (2) Résultats : efficacité sur critres prioncipal : CV < 400 copies/ml 100 96 97 % CV < 400 c/ml 80 73 71 60 FPV/r, TLOVR LPV/r, TLOVR FPV/r, sous traitement LPV/r, sous traitement 40 20 n FPV/r 0 434 LPV/r 0 444 399 8 408 387 16 396 375 24 389 Semaine 358 32 371 340 40 359 328 48 341 Eron J. , IAC 2006, Abs. THLB 0205

Suivi des traitements n 3 phases – Induction de traitement : but CV < 50 copies § Tolérance – Clinique – Biologie – Hépatique et rénale § Efficacité – Bilan biologique immunovirologique § Clinique – Risque SRIS – Observance § Périodicité

Quelles surveillance pratique ? n N° 1 : l’observance – Education thérapeutique préalable – Suivi initial très rapproché – Suivi continu n N° 2: la tolérance – Clinique – Biologique

Principaux effets secondaires précoces n Toxicité hématologique et immuno-allergique – – n Névirapine Abacavir (groupage HLA B 5701) Efavirenz fosamprénavir Toxicité hépatique – Névirapine au cours des premiers Mois/semaines n Toxicité hématologique – rétrovir

Suivi des traitements (2) n Suivi ultérieur de phase de suivi : conforter l’efficacité tout en réduisant les effets secondaires – Tolérance § clinique et biologique (dont bilan hépatique et métabolique, recherche des facteurs de risque cardio-vasculaire) – Observance – Efficacité immunovirologique périodicité : § tous les 3 à 4 mois – Traitement si ce n’est pas fait des co-infection

Éléments de suivi clinique n Poids, tension artérielle, lipodystrophie n Recherche de neuropathie/myopathie n Troubles digestifs: nausées, vomissements, diarrhée, inconfort global – En cas de signes généraux associés, rares hyperlactatémies et pancréatites

Gestion des échecs n 1 – Pb Observance – – – Interrogatoire (et consultation observance) Dosages sanguins Importance des effets secondaires Mauvaise adaptation à la vie quotidienne Pb sociaux, culturel, familiaux 2 – Evaluation des résistances – génotypes n 3 – Collaboration avec spécialistes virologues, autres équipes, pharmacologues : Comité des ARV (vidéo-conférence sur la région) n

Gestion des échecs (2) n Patient en échec virologique (d’ 1 ou plusieurs lignes) – Adaptation thérapeutique selon le génotype de résistance – Associer si possible 3 molécules actives (risque de puissance insuffisante) n Pour les multi-échecs : nouvelles molécules – – Prézista (TMC 114) Ratelgravir (Isentress) TMC 125 (etravirine) Inhibiteurs d’entrée : maraviroc et vicriviroc)

Suivi à long terme : 3 e phase n Traitement à vie – Aménagement et qualité de vie § Traitement d’induction TT d’entretien voir simplification – Monoprise – Essai de traitement par IP seule ou IP non boostée (pour éviter les effets secondaires à long terme) – Dépister et prévenir les complications à long terme – Maintenir une efficacité optimale (CV < 50 copies): contrôles espacés (4 -6 mois) – Prise en charge « habituelle »

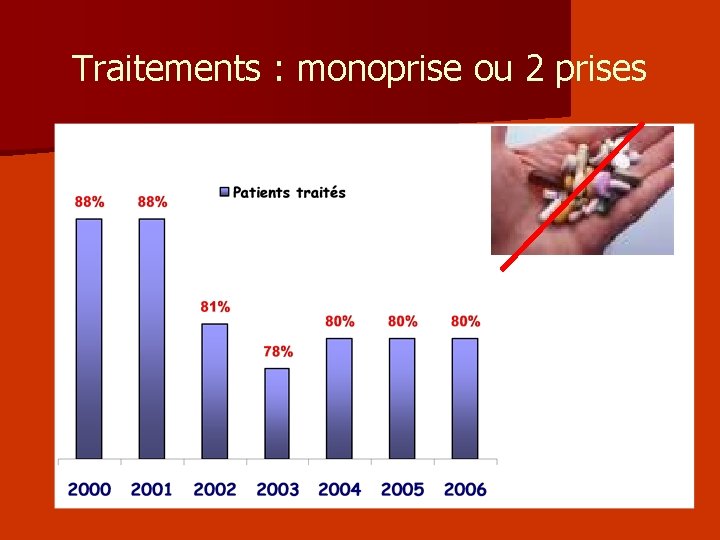
Traitements : monoprise ou 2 prises

Toxicités et évènements au long court n n Toxicité mitochondriale et lipodystrophie Toxicité hépatique – NASH ? , lésions vasculaires ? n n n Troubles métaboliques et risques cardiovasculaires Effets osseux ? (ostéoporose) Altération de la fonction rénale (ténofovir) Troubles cognitifs, attention (efavirenz) Survenue de Cancer non classant

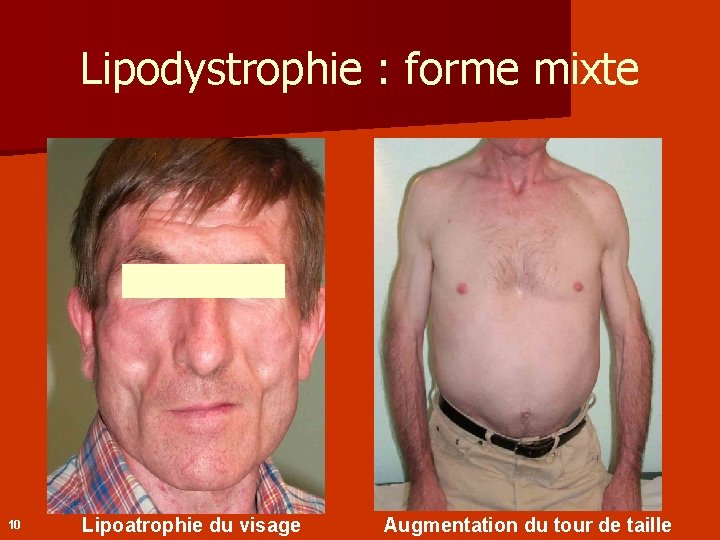
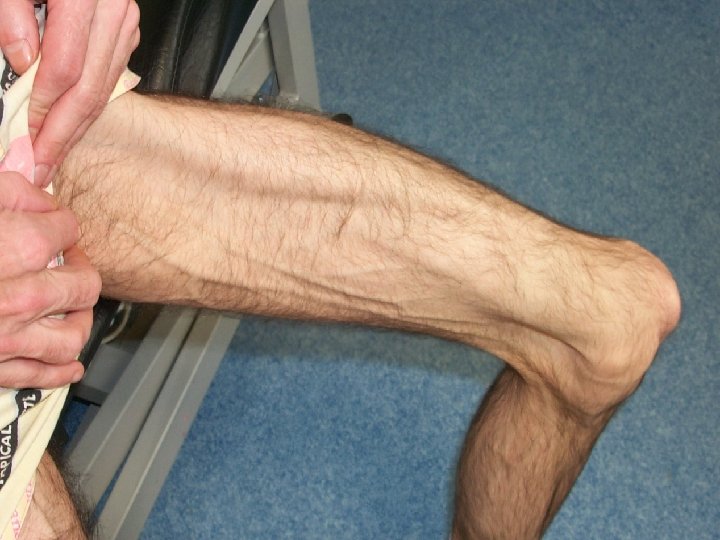
Lipodystrophie : forme mixte 10 Lipoatrophie du visage Augmentation du tour de taille

Pseudo-veinomégalie

Toxicité métabolique n Hypercholestérolémies/Hyperlipidémies – Quel risque à long terme ? – Suivre les recommandations de l’AFSSAPS – Risque d’infarctus du myocarde chez les patients sous trithérapie § RR x 1. 16/année d’exposition pour les antiprotéases § RR x 1. 05/année d’exposition pour nevirapine/efavirenz n Résistance à l’insuline – Risque de diabète – « Syndrome métabolique »

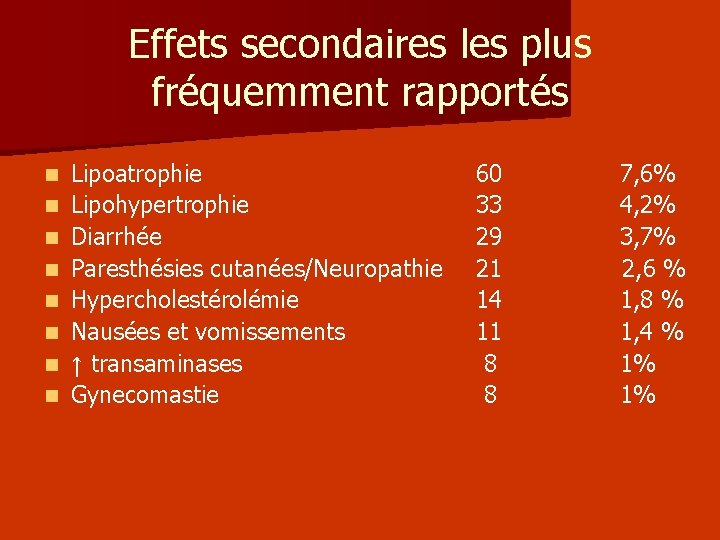
Effets secondaires les plus fréquemment rapportés n n n n Lipoatrophie Lipohypertrophie Diarrhée Paresthésies cutanées/Neuropathie Hypercholestérolémie Nausées et vomissements ↑ transaminases Gynecomastie 60 7, 6% 33 4, 2% 29 3, 7% 21 2, 6 % 14 1, 8 % 11 1, 4 % 8 1%


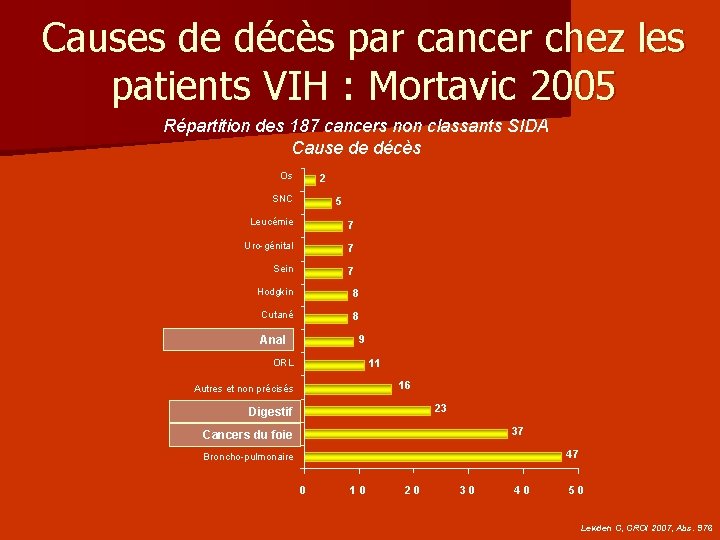
Causes de décès par cancer chez les patients VIH : Mortavic 2005 Répartition des 187 cancers non classants SIDA Cause de décès Os 2 SNC 5 Leucémie 7 Uro-génital 7 Sein 7 Hodgkin 8 Cutané 8 Anal 9 ORL 11 16 Autres et non précisés 23 Digestif 37 Cancers du foie 47 Broncho-pulmonaire 0 10 20 30 40 50 Lewden C, CROI 2007, Abs. 976

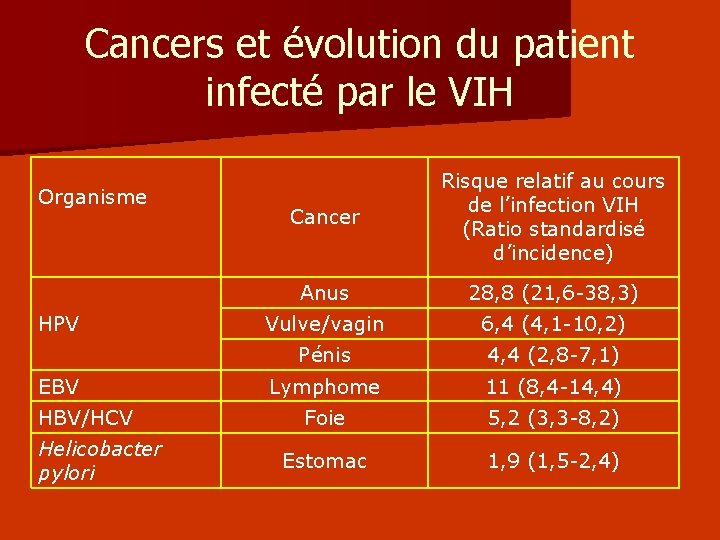
Cancers et évolution du patient infecté par le VIH Organisme HPV EBV HBV/HCV Helicobacter pylori Cancer Risque relatif au cours de l’infection VIH (Ratio standardisé d’incidence) Anus 28, 8 (21, 6 -38, 3) Vulve/vagin 6, 4 (4, 1 -10, 2) Pénis 4, 4 (2, 8 -7, 1) Lymphome 11 (8, 4 -14, 4) Foie 5, 2 (3, 3 -8, 2) Estomac 1, 9 (1, 5 -2, 4)

Surveillance biologique n Tolérance – NFS – ALAT, ASAT ph. Alcalines – Bilan lipidique (annuel) – Glycémie à jeun, Hémoglobine glyquée (annuelle) – Créatinine, clairance, et BU – Fn de la clinique ‘acide lactique …) n Efficacité – CV VIH et CD 4/CD 8

Aménagement vie quotidienne n La prévention – Au sein du couple – Avec les autres partenaires La procréation n L’information des enfants n Les vaccins… n Le dépistage et l ’éducation à la santé, « comme tout le monde » et même plus… n – Cancers: § Lymphomes et sarcome de Kaposi § Col, canal, poumon… – Suivi gynécologique, proctologique, consultation anti tabac…

Aide à la procréation assistée

Grossesse et VIH en 2006 Nombre de patientes SIDA % 3 18 Formes mineures 2 12 Asymptomatiques 12 70 Traitement ARV systématique, pas d’enfant contaminé depuis 1997

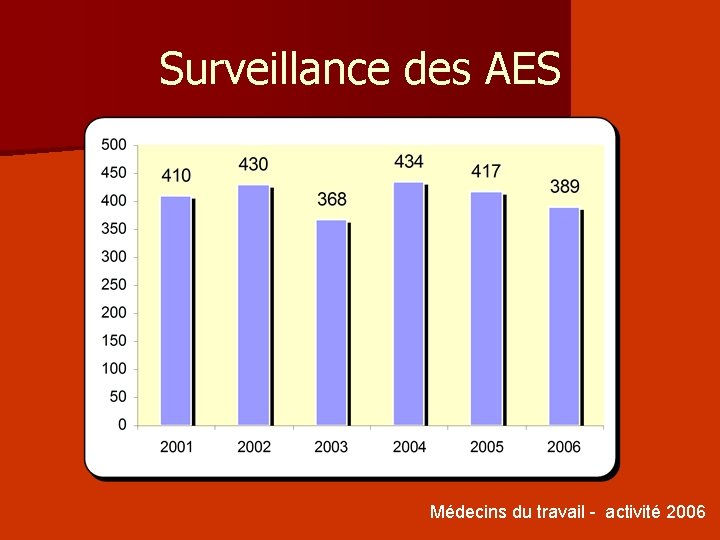
Surveillance des AES Médecins du travail - activité 2006

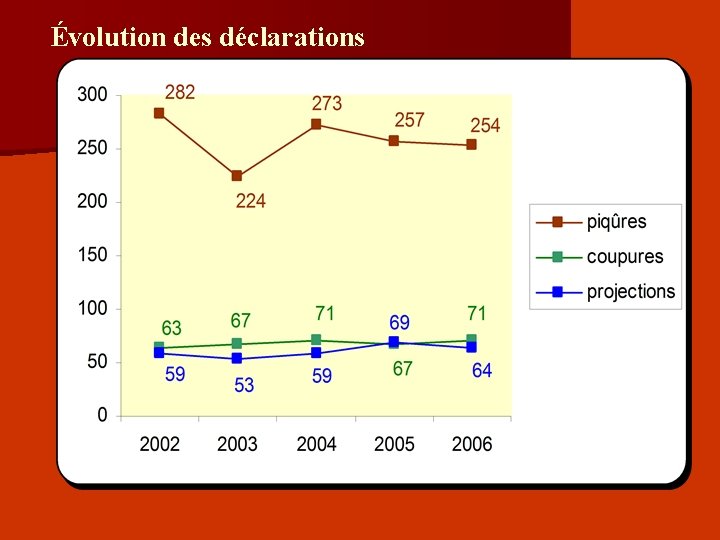
Évolution des déclarations

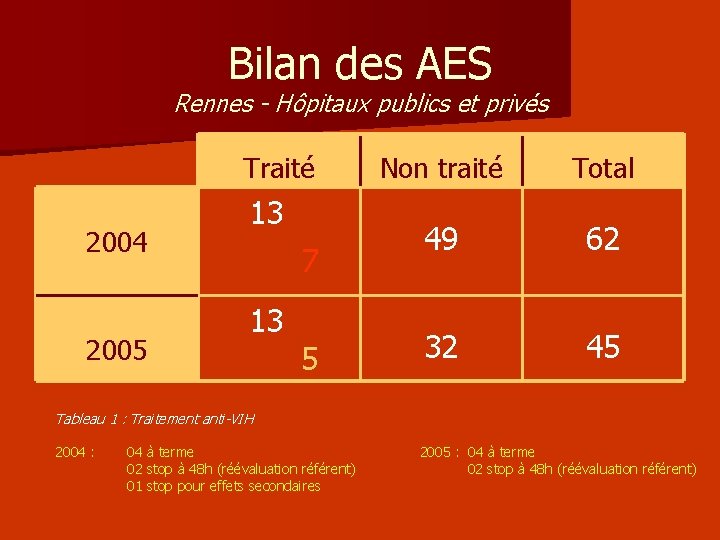
Bilan des AES Rennes - Hôpitaux publics et privés Traité 2004 2005 13 7 13 5 Non traité Total 49 62 32 45 Tableau 1 : Traitement anti-VIH 2004 : 04 à terme 02 stop à 48 h (réévaluation référent) 01 stop pour effets secondaires 2005 : 04 à terme 02 stop à 48 h (réévaluation référent)

Un suivi coordonné ville-hôpital = une bonne communication à triple sens ! n Volonté de l’équipe hospitalière de « partager » n Volonté du médecin traitant de « participer » n Volonté du patient et information sur « qui fait quoi »

Un suivi commun équipe hospitalière / Médecin traitant : La mise sous traitement n Suivi rapproché/équipe spécialisée – Education thérapeutique avant mise sous traitement § 3 séances ? – Suivi rapproché/effets secondaires § J 3 (téléphone), J 15, M 1 n Suivi médecin traitant – M 2 n Equipe hospitalière – M 3 puis tous les 3 mois la 1ère année n Médecin traitant – Une fois par mois ?

Fréquence des dix pathologies les plus fréquemment déclarées chez l’ensemble des patients suivis (tous recours confondus) Consultations Patients concernés 50 48 Candidose oropharyngée 17 16 Myalgie 13 13 Herpès 11 9 Condylomes ano-génitaux 6 6 Rhinopharyngite Leucoplasie chevelue de la langue 5 5 5 5 Psoriasis 5 5 4 4 Dépression Candidose oesophagienne

Un suivi commun équipe hospitalière / Médecin traitant : Avant la mise sous traitement n Suivi en ville § Tous les 4 à 6 mois, clinique et biologique n Suivi annuel en équipe spécialisée § Discussion des avancées sur les connaissances

Recherche VIH/SIDA n Développement de nouveaux médicaments – Gestion des effets secondaires à long terme n Vaccin ? n Immunothérapie ? n Prévention ? – Individuelle – Collective – Comment modifier les comportements ?

Des ARV efficaces n Les nouveaux ARV 2006 -2007: – – – IP : TMC 114 (Darunavir ou prézista) INNRTI : TMC 125 (étravirine), TMC 278 Inhibiteurs d’entrée ou de fusion : § Maraviroc § Ou T 20 – Inhibiteurs d’intégrase § § § MK 0518, ratelgravir ou isentress Elvitegravir MK … – Nouvelles stratégies adaptées à l’observance

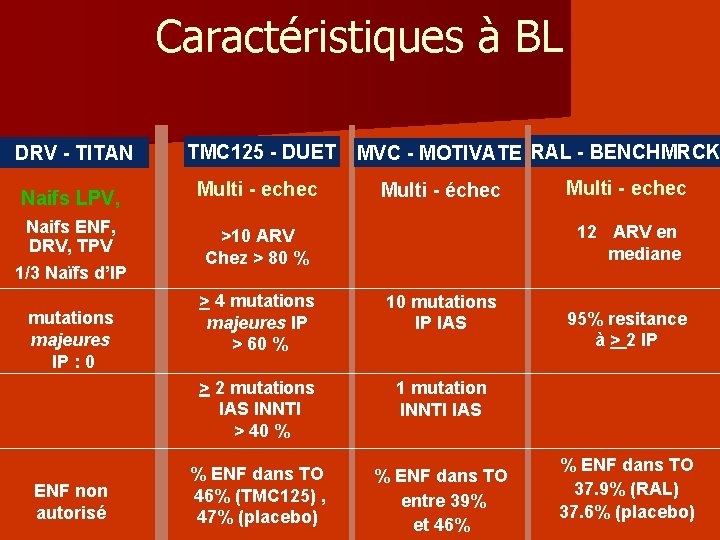
Caractéristiques à BL DRV - TITAN TMC 125 - DUET Naifs LPV, Multi - echec Naifs ENF, DRV, TPV 1/3 Naïfs d’IP >10 ARV Chez > 80 % mutations majeures IP : 0 ENF non autorisé > 4 mutations majeures IP > 60 % MVC - MOTIVATE RAL - BENCHMRCK Multi - échec Multi - echec 12 ARV en mediane 10 mutations IP IAS > 2 mutations IAS INNTI > 40 % 1 mutation INNTI IAS % ENF dans TO 46% (TMC 125) , 47% (placebo) % ENF dans TO entre 39% et 46% 95% resitance à > 2 IP % ENF dans TO 37. 9% (RAL) 37. 6% (placebo)

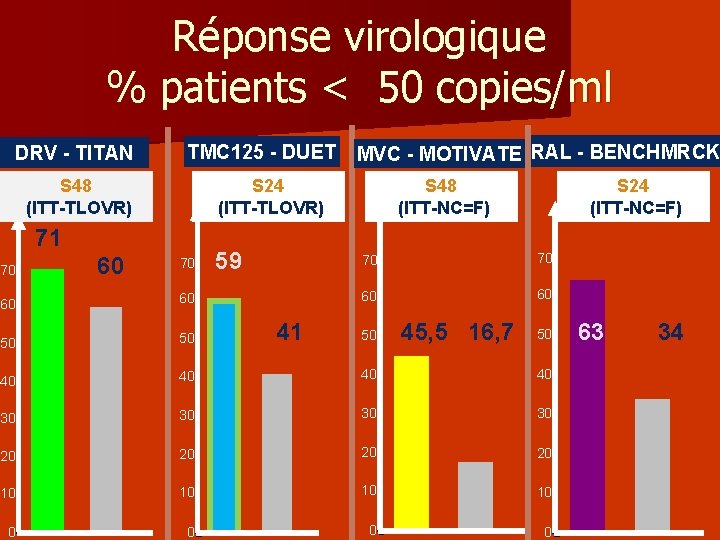
Réponse virologique % patients < 50 copies/ml DRV - TITAN TMC 125 - DUET S 24 (ITT-TLOVR) S 48 (ITT-TLOVR) 71 70 60 MVC - MOTIVATE RAL - BENCHMRCK 70 59 S 48 (ITT-NC=F) S 24 (ITT-NC=F) 70 70 60 60 50 50 40 40 30 30 20 20 10 10 0 0 41 50 45, 5 16, 7 50 63 34

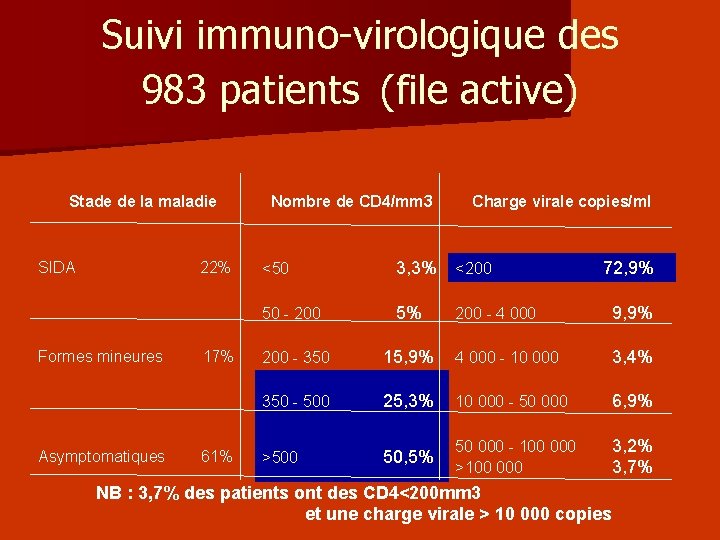
Suivi immuno-virologique des 983 patients (file active) Stade de la maladie SIDA 22% Formes mineures 17% Asymptomatiques 61% Nombre de CD 4/mm 3 Charge virale copies/ml <50 3, 3% <200 72, 9% 50 - 200 5% 200 - 4 000 9, 9% 200 - 350 15, 9% 4 000 - 10 000 3, 4% 350 - 500 25, 3% 10 000 - 50 000 6, 9% >500 50, 5% 50 000 - 100 000 3, 2% >100 000 3, 7% NB : 3, 7% des patients ont des CD 4<200 mm 3 et une charge virale > 10 000 copies

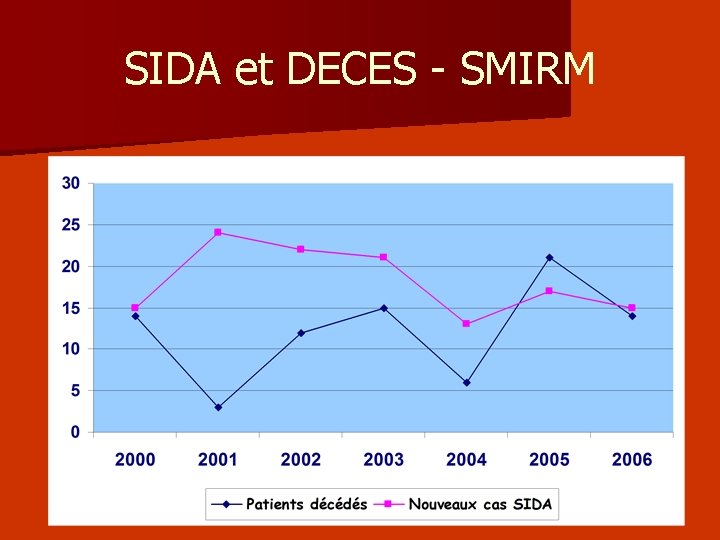
SIDA et DECES - SMIRM

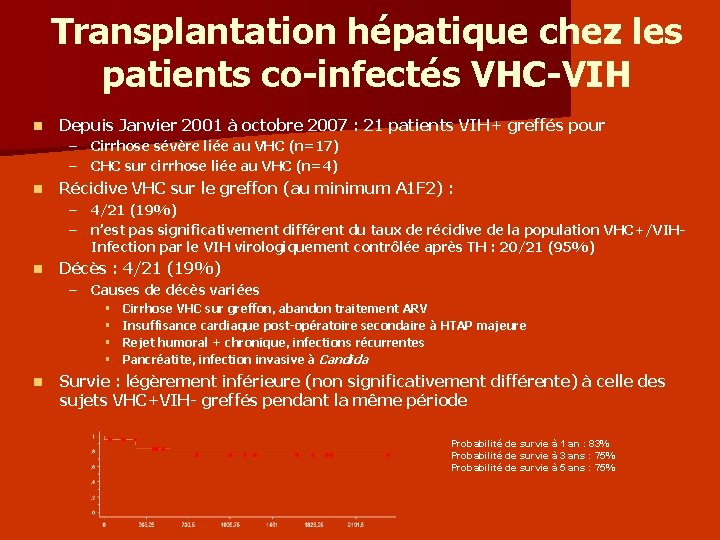
Transplantation hépatique chez les patients co-infectés VHC-VIH n Depuis Janvier 2001 à octobre 2007 : 21 patients VIH+ greffés pour – – n Récidive VHC sur le greffon (au minimum A 1 F 2) : – – n Cirrhose sévère liée au VHC (n=17) CHC sur cirrhose liée au VHC (n=4) 4/21 (19%) n’est pas significativement différent du taux de récidive de la population VHC+/VIHInfection par le VIH virologiquement contrôlée après TH : 20/21 (95%) Décès : 4/21 (19%) – Causes de décès variées § § n Cirrhose VHC sur greffon, abandon traitement ARV Insuffisance cardiaque post-opératoire secondaire à HTAP majeure Rejet humoral + chronique, infections récurrentes Pancréatite, infection invasive à Candida Survie : légèrement inférieure (non significativement différente) à celle des sujets VHC+VIH- greffés pendant la même période Probabilité de survie à 1 an : 83% Probabilité de survie à 3 ans : 75% Probabilité de survie à 5 ans : 75%

Les référentiels Rapport d’experts actualisé tous les deux ans http: //www. sante. gouv. fr/htm/actu/yeni_sida/rapport_experts_2 006. pdf Activités de la Société Française de lutte contre le SIDA (SFLS): http: //www. sfls. aei. fr/ Les futurs COREVIH

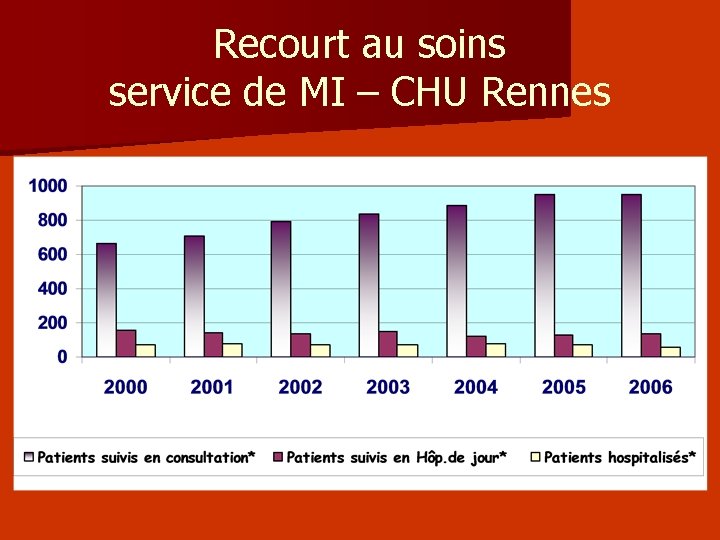
Recourt au soins service de MI – CHU Rennes