Prise en charge des infections respiratoires basses de

Prise en charge des infections respiratoires basses de l’enfant M. T. SFAR Chef de service de pédiatrie, Hôpital Tahar Sfar – Mahdia Faculté de Médecine de Monastir Things we knew, things we did… Things we have learnt, things we should do

Introduction ü ü 2 Les pneumopathies communautaires de l’enfant (IRAB OU IRB) constituent un problème majeur de santé publique tant en termes de morbidité que de mortalité 30 à 60 % des motifs de consultations 30 à 40 % des motifs d’hospitalisations 2ème cause de mortalité chez l’enfant de moins de 5 ans – 2 millions/an- 27% mortalité infantile
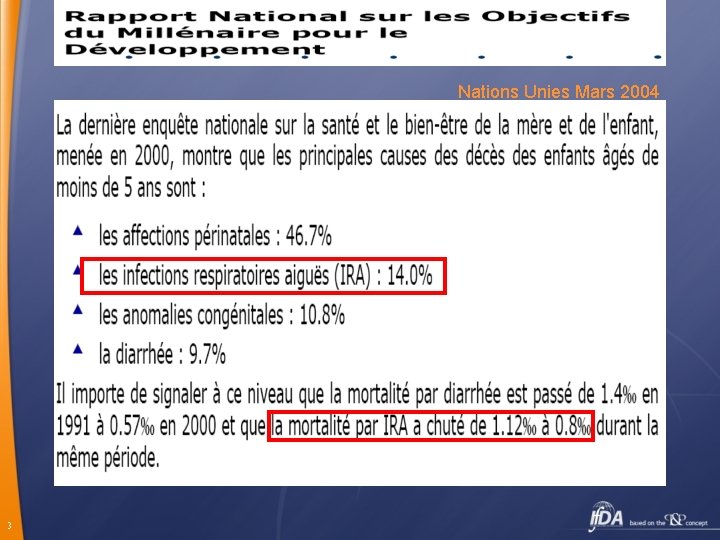
Nations Unies Mars 2004 3

Introduction Les IRB sont l’expression de l’atteinte parenchymateuse souvent virale pour laquelle une origine bactérienne doit être évoquée. Les examens à visée étiologique sont peu spécifiques et de réalisation difficile. Le TTT ATB est probabiliste en fonction: -de l'épidémiologie (âge) -du statut vaccinal de l’enfant -des germes et leur sensibilité aux ATB 4

Classification Infections respiratoires basses (IRB) • Bronchites et trachéo-bronchites • Bronchiolites • pneumonies Clinique : triade • Fièvre • Toux • Difficultés respiratoires 5

Etiologies Virales plus fréquentes : VRS, influenza, parainfluenza, adénovirus…. Bacteriennes : haemophilus influenzae, S. pneumoniae, Mycoplasma pneumoniae, Chlamydia pneumoniae, stapylocoque… 6

Microbiologie des IRB Variable selon Pays: épidémiologie locale Statut vaccinal : Hib et pneumo. Age de l’enfant <3 ans : - virus +++ - S. pneumoniae - Haemophilus Influenzae b >3 ans : - virus - S. pneumoniae - Mycoplasma pneumoniae 7

Clinique Enfant < 2 ans, Sibilants diffus, période épidémique BRONCHIOLITE Toux, Ronchi +/- sous crépitants BRONCHITE ou TRACHEO-BRONCHITE Tachypnée, signes auscultatoires en foyer (crépitants) PNEUMONIE Tableau brutal, douleurs thoraciques et/ou abdominales, altération état général Pneumocoque Tableau progressif, toux durable, myalgies, éruption, état général conservé Germes atypiques 8

Radiographie du Thorax ü Fièvre avec auscultation en foyer évocatrice de pneumonie ou de pleuro pneumonie ü Fièvre prolongée inexpliquée et/ou mal tolérée Nourrisson ++) ü Toux fébrile persistante ou accompagnée de tachypnée ü Suspicion de corps étranger 9 (

Signes de gravité – hospitalisation Afssaps 2005 10

Cas clinique 1 Azer 10 mois , présente depuis 2 jours : toux, dyspnée, refus d’alimentation, fièvre Ex: polypnéique 58 c/mn, tirage inter et sous costal, râles sibilants aux 2 CP, temp. 39° 11
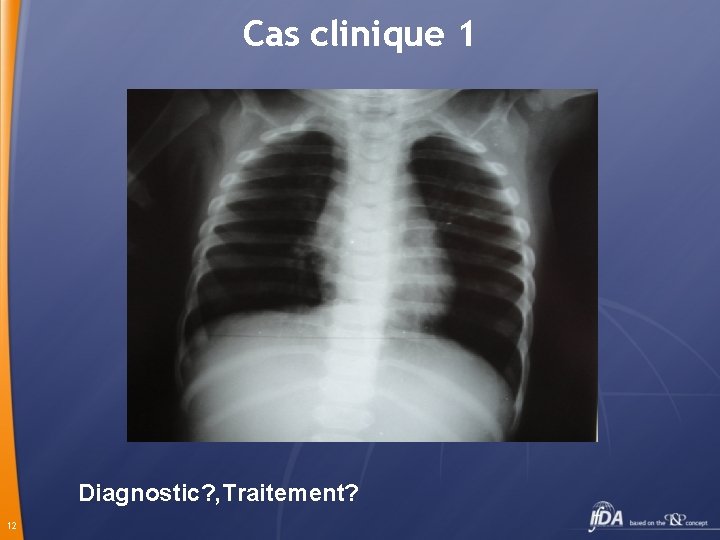
Cas clinique 1 Diagnostic? , Traitement? 12

Cas clinique 1 BRONCHIOLITE , A hospitaliser TT: Oxygène, nébulisation sérum salé (3 cc de Na. Cl 10% + 7 cc eau distillée), kinésithérapie Evolution : amélioration clinique , sortant le lendemain Prélèvement pharyngé: VRS 13

Traitement des bronchiolites Nébulisation sérum salé Kinésithérapie +/- (Forme sécrétante) Pas d’antibiothérapie systématique Indications de l’antibiothérapie : Pas de consensus T > 39° au delà de 3 jours ? OMA purulente Pneumonie et/ou atélectasie Amox – Ac clavulanique, Cefuroxime – axetil, Cefpodoxime - proxetil 14

Traitement des bronchites Enfant sans facteurs de risque : abstention de toute prescription antibiotique Température > 38° 5 plus de 3 j ou toux persistante audelà de 10 j : Suspecter M. pneumoniae ou Ch. Pneumoniae Rechecher une complication ( OMA, Pneumonie…) 15

Facteurs de risque Pathologie respiratoire chronique - Dysplasie broncho-pulmonaire Mucoviscidose Séquelles graves de virose… Affection associée - Cardiopathie congénitale - Maladie neuromusculaire … 16

Cas clinique 2 Lotfi 9 ans présente depuis 10 jours toux, fièvre entre 39° et 40° consulte à 2 reprises son médecin qui lui prescrit un traitement symptomatique la première fois puis associe le céfixime. Devant l’absence d’amélioration consulte les urgences 17

Cas clinique 2 Fébrile à 39°, douleurs thoraciques à gauche, polypnéique diminution du murmure vésiculaire à la moitié inf du CP gauche 18
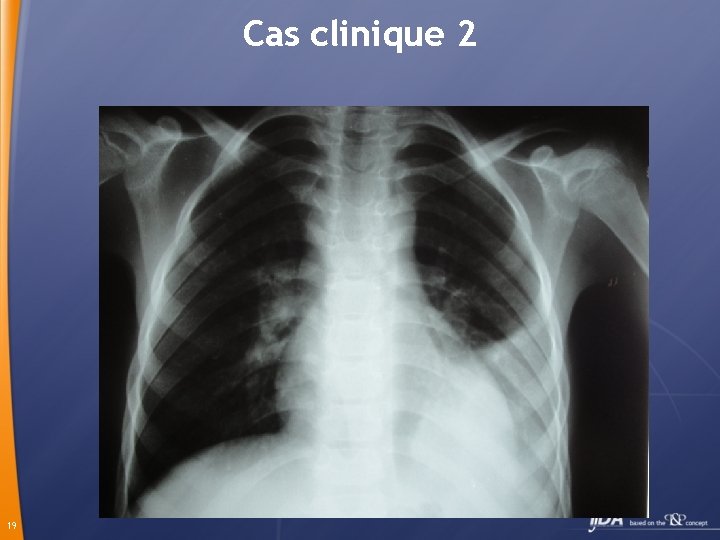
Cas clinique 2 19
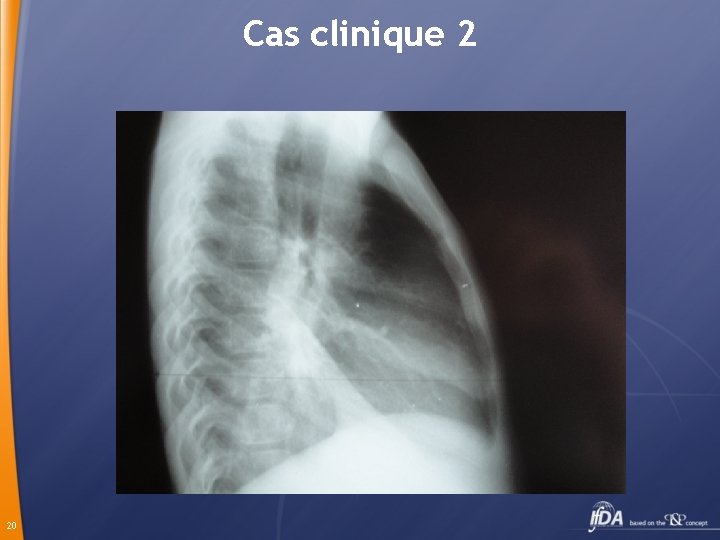
Cas clinique 2 20

Cas clinique 2 Diagnostic : pneumonie Hospitalisation Traitement: Pénicilline G 200 000 u/Kg IV 21
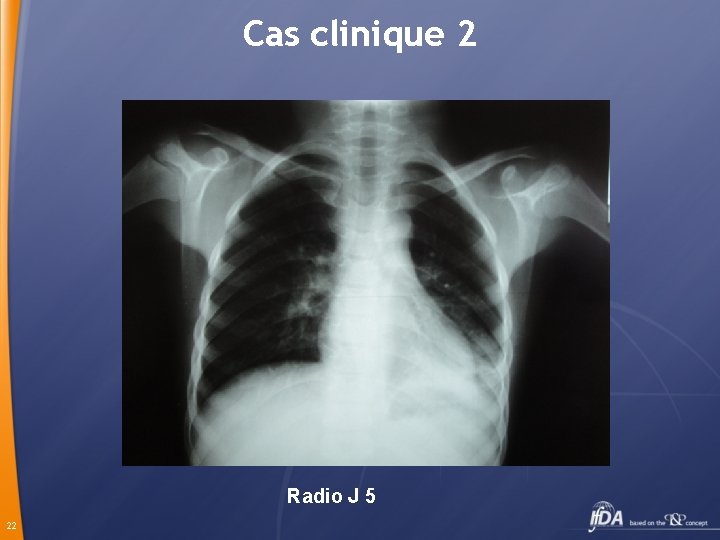
Cas clinique 2 Radio J 5 22

Cas clinique 2 Poursuite du traitement à domicile : Amoxicilline orale 80 mg/Kg pendant 7 jours 23

Cas clinique 3 Nacir 4 ans Toux grasse depuis 3 semaines + fièvre depuis 15 jours Traitement : céfixime (8 j) , apyrexie ? puis reprise de la fièvre à l’arrêt du tt 24
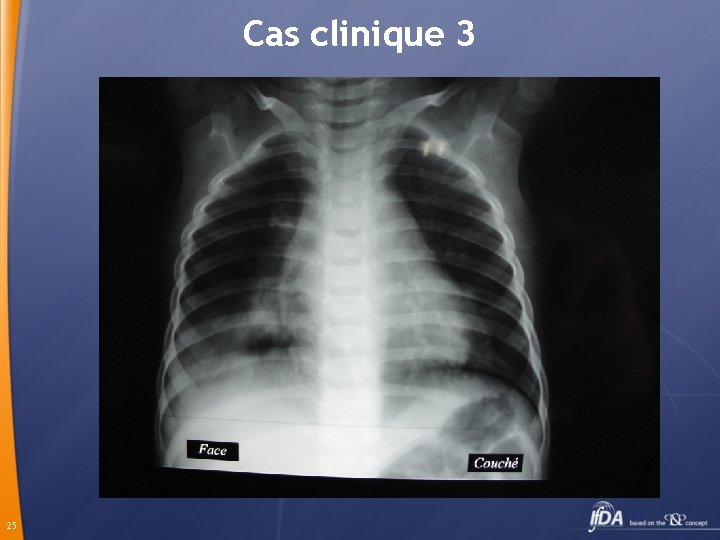
Cas clinique 3 25

Cas clinique 3 NFS 12 200 GB 73% PNN Hb 8, 5 g CRP 14 mg Hospitalisation dans une clinique : céfotaxime et amikacine Pas d’amélioration après 5 jours Hospitalisation en pédiatrie Polypnéique sans signes de lutte, 39°, Râles crépitants à la base droite 26
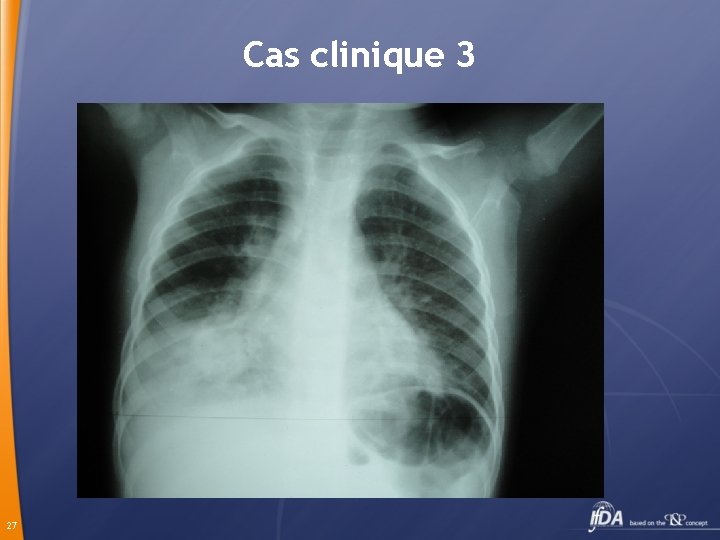
Cas clinique 3 27

Cas clinique 3 NFS Hb 7, 9 CCMH 38, VGM 50, GB 4440, PNN 36%, L 59% CRP 22 mg Diagnostic? 28

Cas clinique 3 Pneumopathie à germes atypiques? TT : Clarithromycine Evolution amélioration à partir de j 2, apyrexie à J 4 de tt poursuivi pendant encore 12 Jj à domicile Sérologie Mycoplasma Pneumoniae positive 29
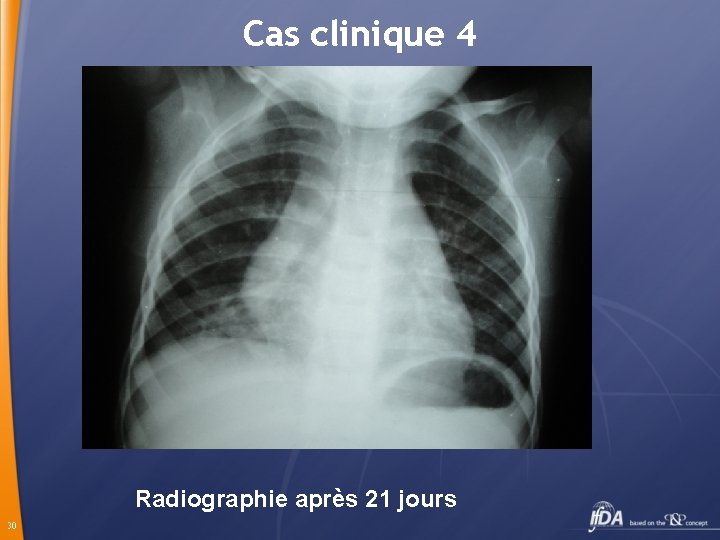
Cas clinique 4 Radiographie après 21 jours 30
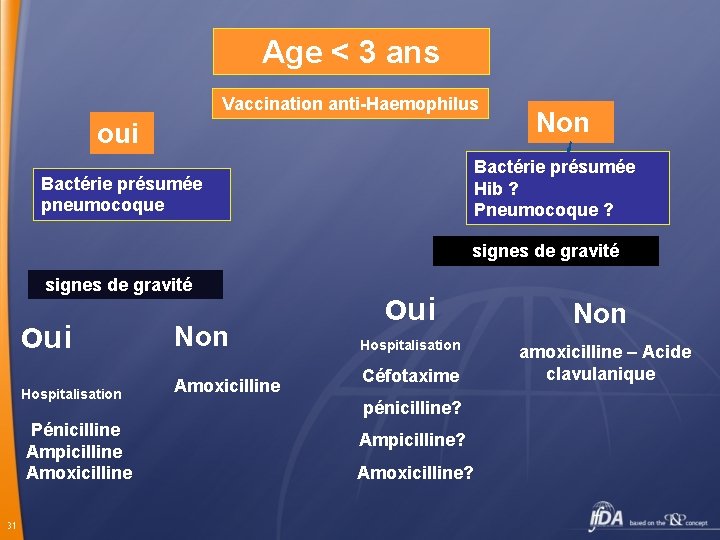
Age < 3 ans Vaccination anti-Haemophilus oui Non Bactérie présumée Hib ? Pneumocoque ? Bactérie présumée pneumocoque signes de gravité oui Non Hospitalisation Amoxicilline Pénicilline Ampicilline Amoxicilline 31 oui Hospitalisation Céfotaxime pénicilline? Ampicilline? Amoxicilline? Non amoxicilline – Acide clavulanique
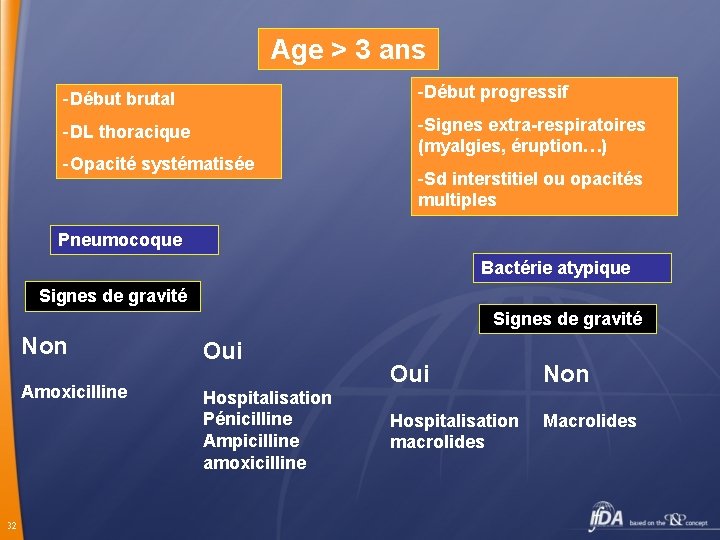
Age > 3 ans -Début brutal -Début progressif -DL thoracique -Signes extra-respiratoires (myalgies, éruption…) -Opacité systématisée -Sd interstitiel ou opacités multiples Pneumocoque Bactérie atypique Signes de gravité Non Amoxicilline 32 Oui Hospitalisation Pénicilline Ampicilline amoxicilline Oui Non Hospitalisation macrolides Macrolides

Si apyrexie au bout de 48 h Continuer L’ATB initiale Amoxicilline 80 à 100 mg/kg/j en 2 à 3 fois 10 j Clarithromycine 15 mg/kg/j en 2 fois 14 j 33

Si persistance de la fièvre * après 48 h sous Béta lactamines Refaire la Rx thorax : résistance du pneumocoque, pleurésie ? hospitaliser Si non macrolides *après 4 j sous macrolides Hospitaliser, refaire la Rx, faire la sérologie et réévaluer la situation 34

Cas clinique 4 Amine 2 ans et demi sans antécédents respiratoires vacciné contre l’haemophilus a présenté il y a 21 jours une fièvre et une toux, le dg d’angine ayant été retenu, il est mis sous clamoxyl qu’il prend pendant 6 jours avec régression de la fièvre qui reprend depuis 4 jours , reconsulte le même médecin qui le met sous oracéfal. 35

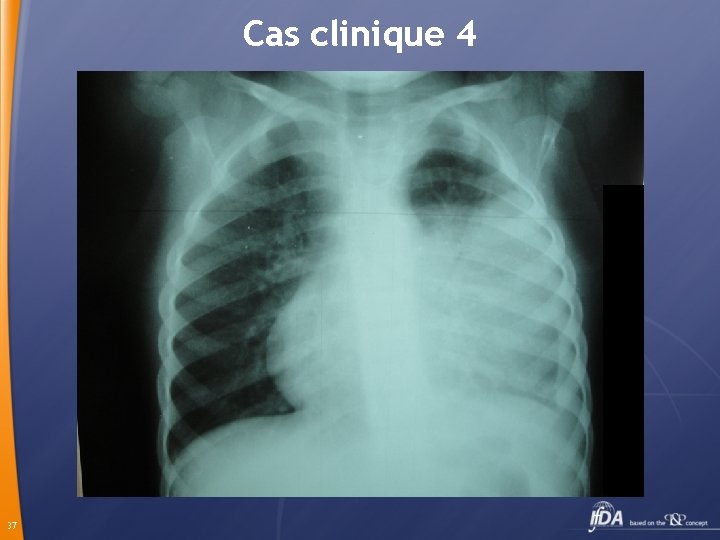
Cas clinique 4 A J 5 , Amine est fébrile à 40°, pale, dyspnéique, abdomen ballonné, hépatosplénomégalie, râles crépitants à gauche. 36
Cas clinique 4 37

Cas clinique 4 NFS Hb 6, 3 g, Leucocytes 15 870 79% PNN CRP 106 VS 110/135 Ponction pleurale 20 ml liquide sérohématique 3500 leucocytes 70% PNN, protides 44 g, LDH 3469 Ex direct et culture négatifs 38

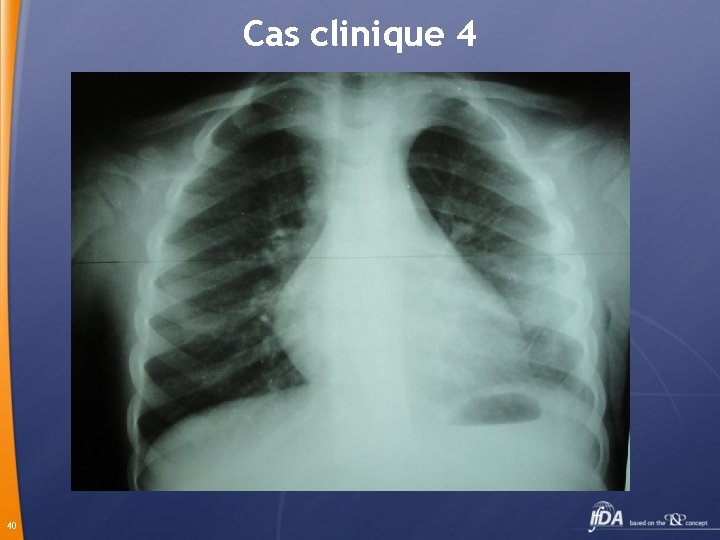
Cas clinique 4 ü TT claforan + vancomycine ü Ponctions pleurales itératives ramenant peu de liquide ( cloisonnement) ü Pas d’amélioration clinique biologique et radiologique ü J 6 Thoracoscopie + 6 j de drainage 250 ml de liquide 39
Cas clinique 4 40
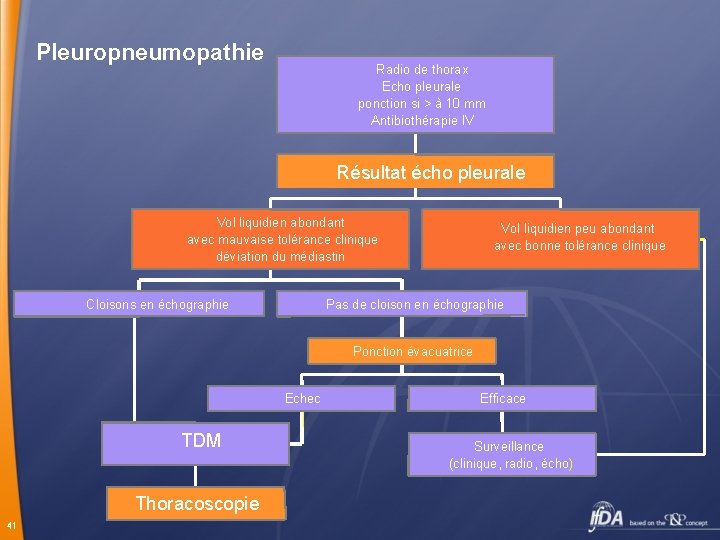
Pleuropneumopathie Radio de thorax Echo pleurale ponction si > à 10 mm Antibiothérapie IV Résultat écho pleurale Vol liquidien abondant avec mauvaise tolérance clinique déviation du médiastin Cloisons en échographie Vol liquidien peu abondant avec bonne tolérance clinique Pas de cloison en échographie Ponction évacuatrice Echec TDM Thoracoscopie 41 Efficace Surveillance (clinique, radio, écho)

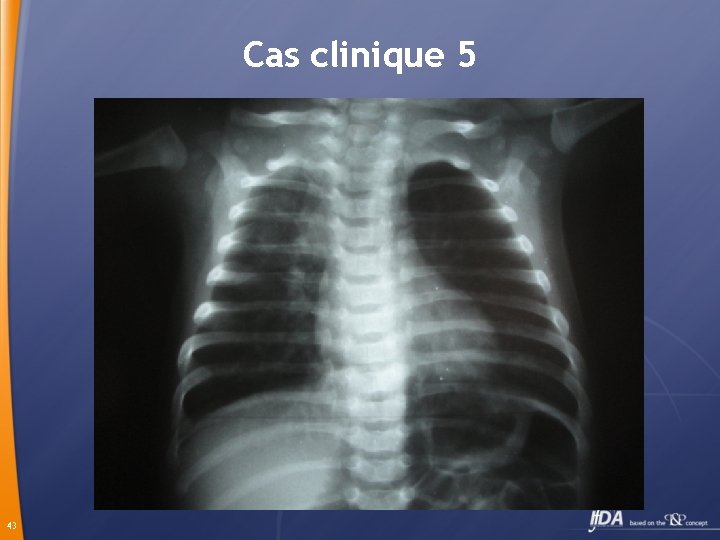
Cas clinique 5 Néji 2 mois présente depuis 10 jours une toux, diarrhée et vomissements consulte un pédiatre qui lui prescrit un traitement symptomatique et kinésithérapie. Aggravation de la toux + gène respiratoire: admission dans une clinique 42
Cas clinique 5 43

Cas clinique 5 Claforan + nébulisation adrénaline et pulmicort sortant après 3 j sous Oroken 44

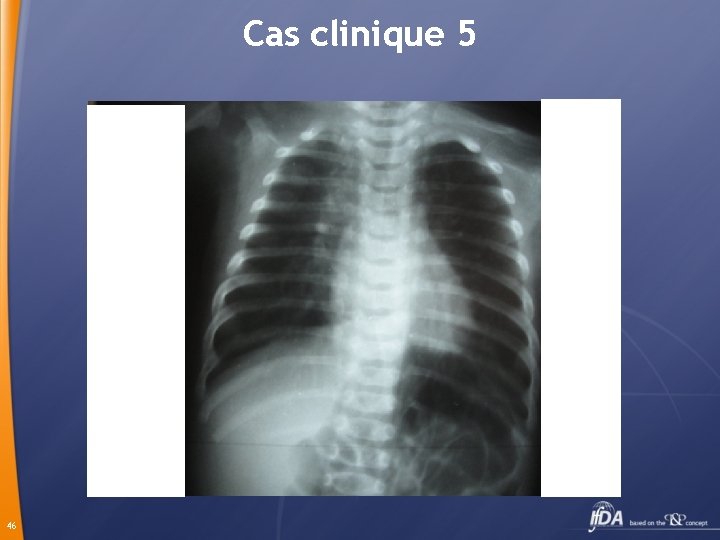
Cas clinique 5 Absence d’amélioration: toux spasmodique+++, polypnée à 60/mn, refus de téter Examen: fébrile à 41°, signes de lutte, sibilants aux 2 champs pulmonaires, Saturation O 2 en dehors des accès de toux 98% 45
Cas clinique 5 46

Cas clinique 5 NFS Hb 9, 3 g, Leucocytes 67 180 PNN 61%, L 29% Plaquettes 613 000 CRP 1 mg Diagnostic ? ? 47

Cas clinique 5 Virus ou coqueluche? Prélèvement nasal pour VRS et PCR Bordetella pertussis 48

Cas clinique 5 Traitement: oxygène, arrêt de l’alimentation, Clarithromycine Surveillance des accès de toux et saturation Evolution: amélioration progressive des symptômes, IIA à j 3, désinvaginé par lavement hydrosolubles NFS J 4 GB 34 070 (49%L), J 8 17 200 (59%L) Sortant après 12 j sous le même tt Confirmation du diagnostic de coqueluche par PCR 49

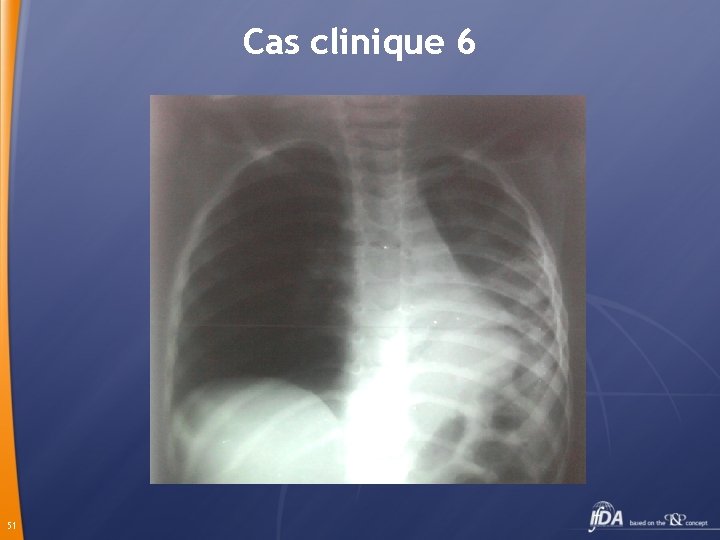
Cas clinique 6 Oussama 3 ans et demi présente depuis 15 jours toux fièvre Reçoit depuis 5 jours Amoxicilline Aggravation de la symptomatologie avec apparition d’une dyspnée 50
Cas clinique 6 51

Cas clinique 6 Bronchoscopie Trachée et bronche souche droite libres. Bronche souche gauche siège de secrétions avec muqueuse inflammatoire. Pas de corps étranger. Traitement antibiotique Claforan + Vancomycine 52
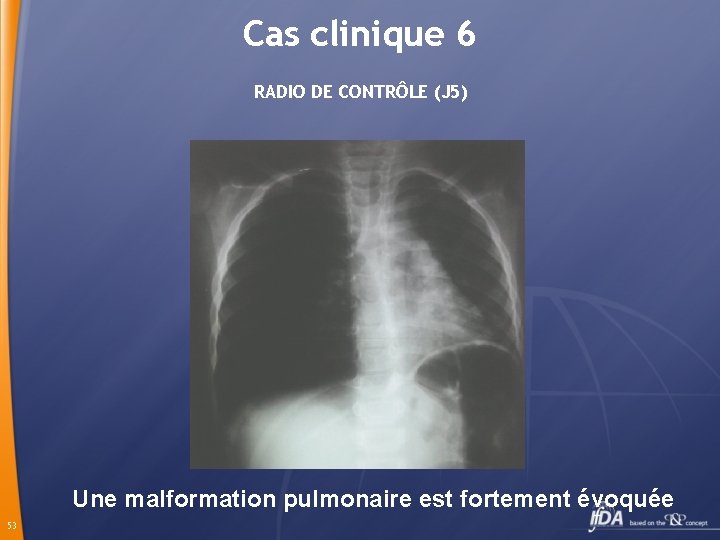
Cas clinique 6 RADIO DE CONTRÔLE (J 5) Une malformation pulmonaire est fortement évoquée 53
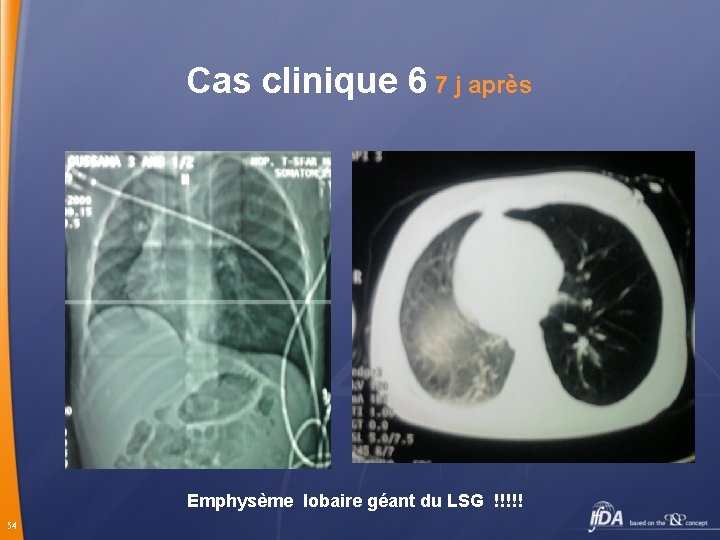
Cas clinique 6 7 j après Emphysème lobaire géant du LSG !!!!! 54

Cas clinique 6 Bronchoscopie ( 2 ) Trachée et bronche souche droite libres. Bronche principale gauche: présence de secrétions peu abondantes, muqueuse d’aspect inflammatoire, présence d’un corps étranger de nature synthétique 55
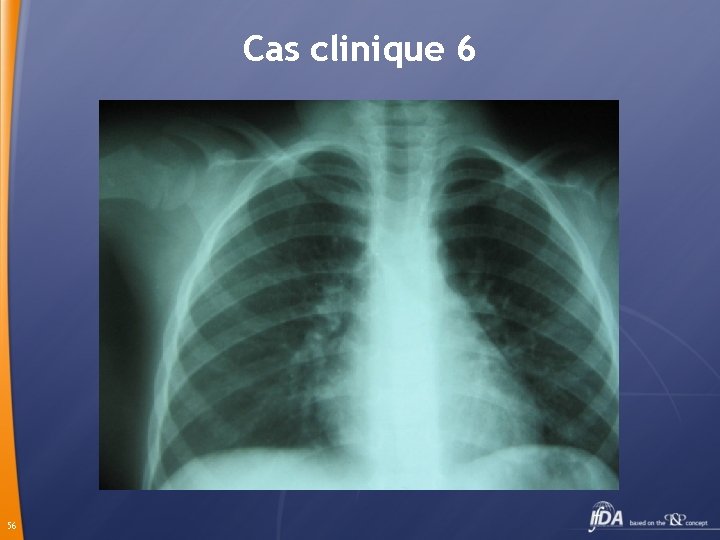
Cas clinique 6 56

Prévention Virus: saison froide, crèches, contage Vaccination des parents de nourrisson de moins d’un an contre la grippe Haemophilus, Pneumocoque : vaccination Coqueluche : vaccination Corps étrangers: sensibilisation, éducation…… 57

Conclusion ü ü Les IRB de l’enfant sont fréquentes Le plus souvent Virales ++++ (saison froide) Radio du Thorax si on évoque étiologie bactérienne Choix de l’antibiotique: �-Age de l’enfant = < ou > 3 ans �-Statut vaccinal (vaccin Hib ? ) Résistance du pneumocoque Vigilance, vaccination Ne pas oublier Coqueluche et Corps étranger 58
- Slides: 58