Prise en charge des Infections des Voies Respiratoires














![Résistance [n (%)] selon la sensibilité à la pénicilline à Hong Kong Sensibilité à Résistance [n (%)] selon la sensibilité à la pénicilline à Hong Kong Sensibilité à](https://slidetodoc.com/presentation_image/3743f49e8e91057b98220361b2877b34/image-27.jpg)















































![Résistance [n (%)] selon la sensibilité à la pénicilline à Hong Kong Sensibilité à Résistance [n (%)] selon la sensibilité à la pénicilline à Hong Kong Sensibilité à](https://slidetodoc.com/presentation_image/3743f49e8e91057b98220361b2877b34/image-113.jpg)
















- Slides: 136

Prise en charge des Infections des Voies Respiratoires Basses DUCIV 2006 Christian Chidiac Maladies Infectieuses et Tropicales - CISIH Hôpital de la Croix Rousse – Lyon - France 1

L’antibiotique idéal pour les VRB • Large spectre : cocci à Gram +, bacilles à Gram -, atypiques et apparentés • Résistance à l’hydrolyse enzymatique bactérienne • Bonne diffusion dans les tissus respiratoires et l’expectoration • Concentrations tissulaires/CMI élevées vis-à-vis des cibles • Concentrations sériques/CMI élevé : S. pneumoniae • Facilité d’administration : bonne compliance, sans dosage sub-optimal (résistance) • Profil de tolérance et sécurité convenable 2

Pneumonie Aigue Communautaire ou PAC De quoi parlons nous ? 3

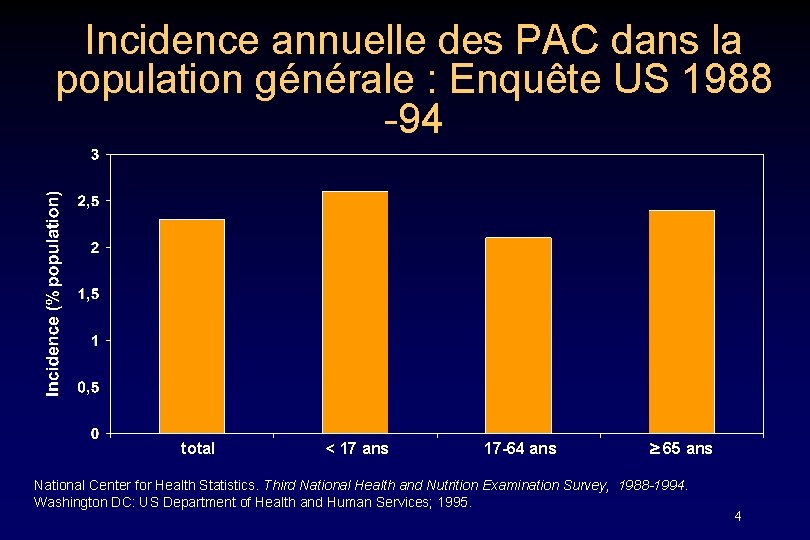
Incidence annuelle des PAC dans la population générale : Enquête US 1988 -94 total < 17 ans 17 -64 ans 65 ans National Center for Health Statistics. Third National Health and Nutrition Examination Survey, 1988 -1994. Washington DC: US Department of Health and Human Services; 1995. 4

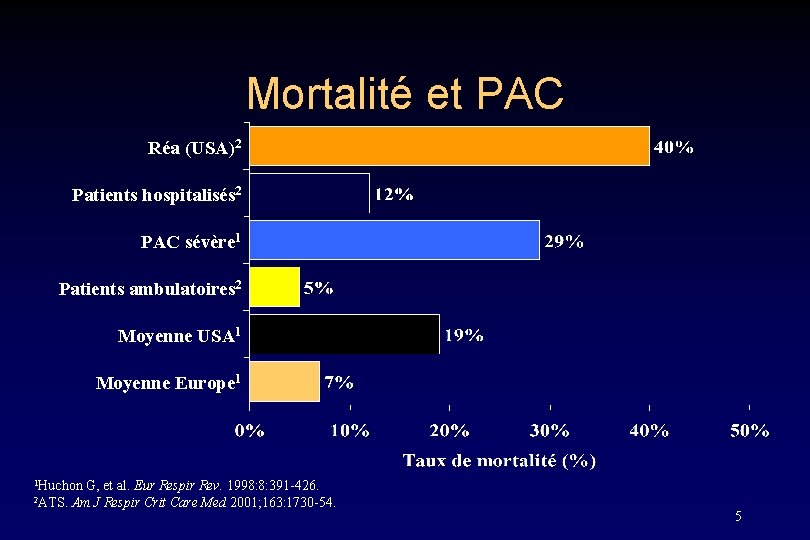
Mortalité et PAC Réa (USA)2 Patients hospitalisés 2 PAC sévère 1 Patients ambulatoires 2 Moyenne USA 1 Moyenne Europe 1 1 Huchon G, et al. Eur Respir Rev. 1998: 8: 391 -426. J Respir Crit Care Med 2001; 163: 1730 -54. 2 ATS. Am 5

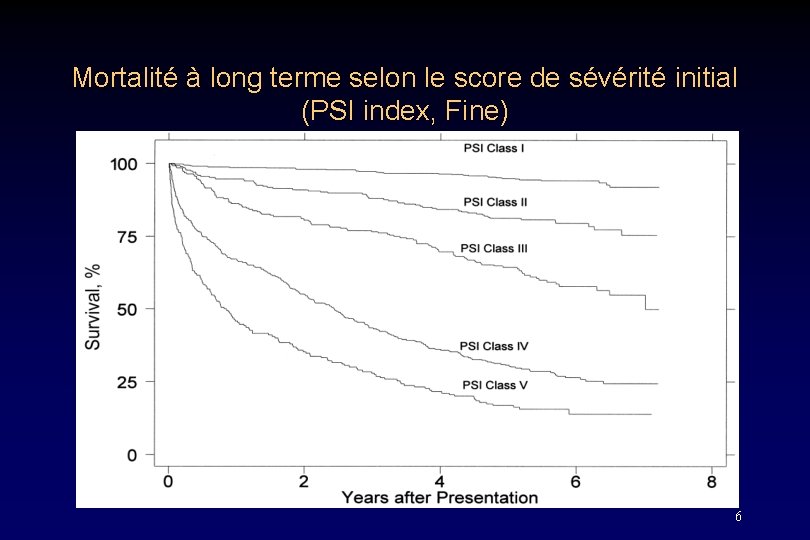
Mortalité à long terme selon le score de sévérité initial (PSI index, Fine) 6

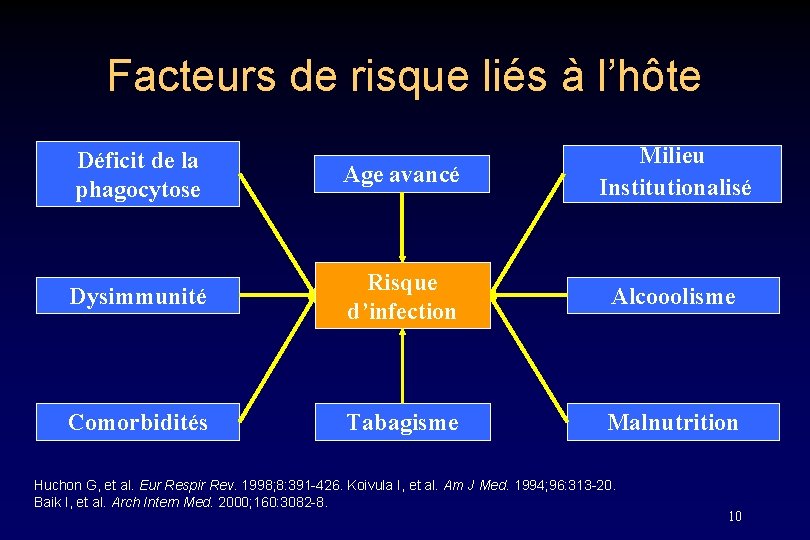
Facteurs de risque liés à l’hôte Déficit de la phagocytose Age avancé Milieu Institutionalisé Dysimmunité Risque d’infection Alcooolisme Comorbidités Tabagisme Malnutrition Huchon G, et al. Eur Respir Rev. 1998; 8: 391 -426. Koivula I, et al. Am J Med. 1994; 96: 313 -20. Baik I, et al. Arch Intern Med. 2000; 160: 3082 -8. 10

Hospitalisation Qui, Quand, Comment ? 11

Critères décisionnels d’hospitalisation au cours des PAC 1 • LE PATIENT A T IL PLUS DE 50 ans ? • EXISTE T IL UNE des comorbidités suivantes ? – – – Maladie néoplasique Insuffisance cardiaque congestive Maladie cérébrovasculaire Maladie rénale Maladie hépatique Si oui, envisager hospitalisation • EXISTE T IL UNE des anomalies suivantes à l’examen clinique ? – Atteinte des fonctions supérieures – Fréquence cardiaque ³ 125/mn – Fréquence respiratoire ³ 30/mn – TA systolique < 90 mm Hg – calculer score de Temp < 35°C ou > 40°C Fine 12

Calcul du score de Fine (2) Facteurs démographiques Hommes Age Femmes Age – 10 Vie en institution Points + 10 Comorbidités Maladie néoplasique Maladie hépatique Insuffisance cardiaque congestive Maladies cérébrovasculaire Maladie rénale + 30 + 20 + 10 13

Calcul du score de Fine (3) Données de l’examen physique Atteinte des fonctions supérieures Fréquence respiratoire 30/mn TA systolique < 90 mm Hg + 20 Température < 35°C ou 40°C+ 15 Fréquence cardiaque 125/mn Données biologiques et radiologiques p. H artériel < 7, 35 Urée 11 mmol/l Na < 130 mmol/l Glycémie 14 mmol/l Hématocrite < 30% Pa 02 < 60 mm Hg Épanchement pleural + 20 + 10 + 30 + 20 + 10 14

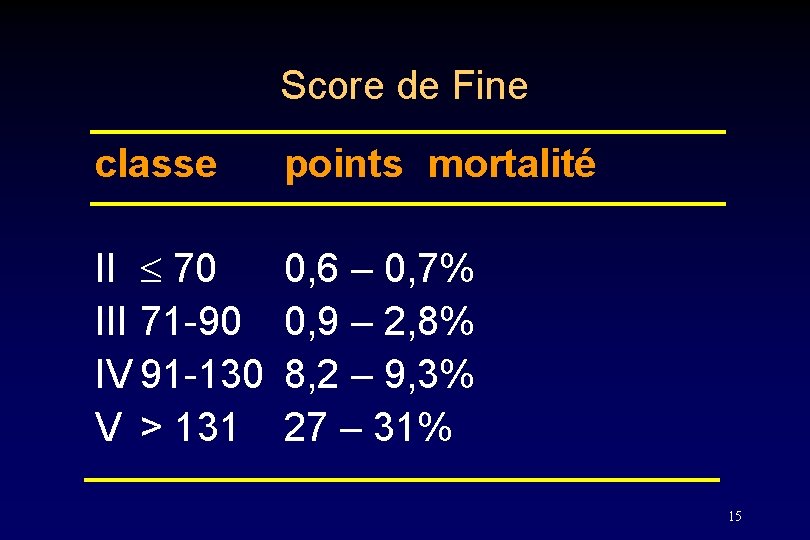
Score de Fine classe points mortalité II 70 III 71 -90 IV 91 -130 V > 131 0, 6 – 0, 7% 0, 9 – 2, 8% 8, 2 – 9, 3% 27 – 31% 15

Score de la BTS Confusion Urea > 7 mmol/l Respiratory rate ≥ 30/min Blood pressure: TAs < 90 mm. Hg or TAd ≤ 60 mm. Hg 65 Risque de mortalité Multiplié par 36 Si présence d’au moins 2 de ces 4 facteurs Age ≥ 65 16

Score CRB 65 C Mental Confusion R Respiratory rate ≥ 30/min Score utilisable en ville Blood pressure : TAs < 90 mm. Hg or TAd ≤ 60 mm. Hg 0 critère : traitement ambulatoire possible B ≥ 1 critère : évaluation à l’hôpital 65 Age ≥ 65 17

Score de l’ATS (révisé en 2001) 3 critères mineurs La présence de • Pa. O 2/Fi. O 2 < 250 • Atteinte plurilobaire • PAS ≤ 90 mm. Hg deux critères mineurs 2 critères majeurs d’une admission en USI • Nécessité ventilation mécanique • Choc septique VPP : 75 % ou un critère majeur prédit la nécessité sensibilité : 78 % spécificité : 94 % VPN : 95 % ATS, Am Rev Respir Dis 2001 18

Critères d’hospitalisation en réa (1) • Un des 2 critères majeurs – Nécessité d’une ventilation mécanique – Choc septique • Deux des 3 critères mineurs – Pa. O 2/Fi. O 2 < 250 – Atteinte plurilobaire – PAS ≤ 90 mm. Hg ATS, Am Rev Respir Dis 2001 19

PAC Aspects microbiologiques 20

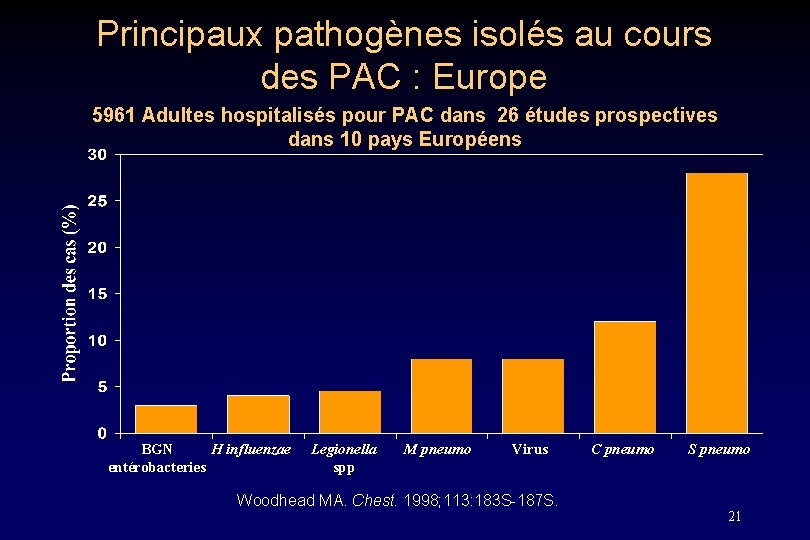
Principaux pathogènes isolés au cours des PAC : Europe 5961 Adultes hospitalisés pour PAC dans 26 études prospectives dans 10 pays Européens BGN H influenzae entérobacteries Legionella spp M pneumo Virus Woodhead MA. Chest. 1998; 113: 183 S-187 S. C pneumo S pneumo 21

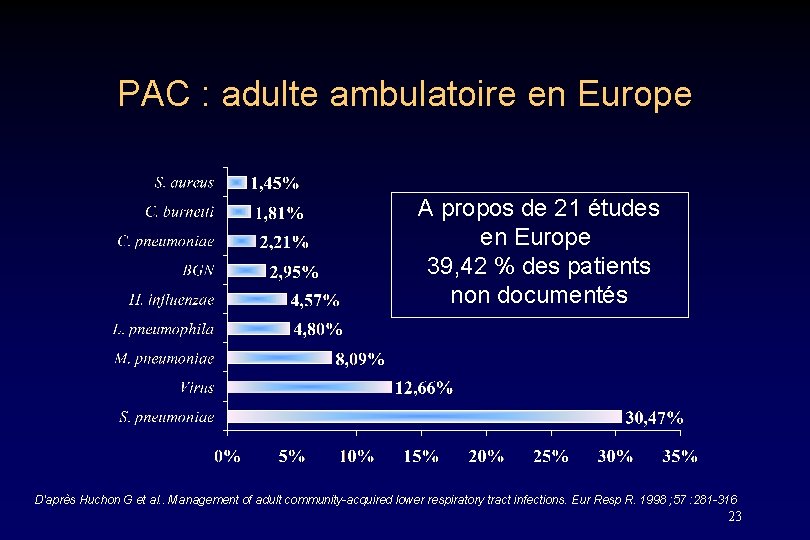
PAC : adulte ambulatoire en Europe A propos de 21 études en Europe 39, 42 % des patients non documentés D'après Huchon G et al. . Management of adult community-acquired lower respiratory tract infections. Eur Resp R. 1998 ; 57 : 281 -316 23

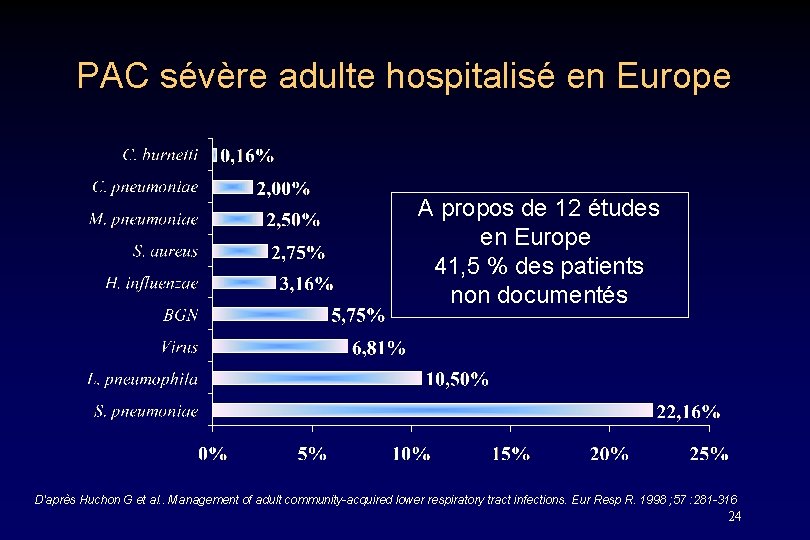
PAC sévère adulte hospitalisé en Europe A propos de 12 études en Europe 41, 5 % des patients non documentés D'après Huchon G et al. . Management of adult community-acquired lower respiratory tract infections. Eur Resp R. 1998 ; 57 : 281 -316 24

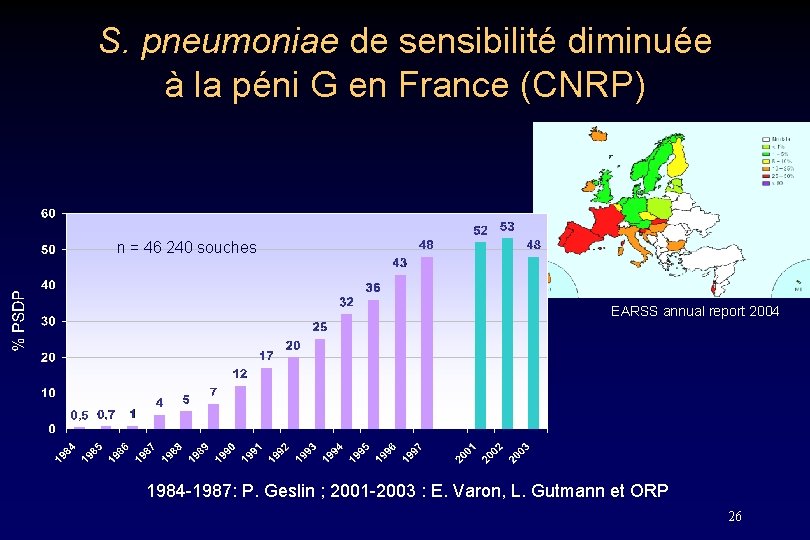
S. pneumoniae de sensibilité diminuée à la péni G en France (CNRP) n = 46 240 souches EARSS annual report 2004 1984 -1987: P. Geslin ; 2001 -2003 : E. Varon, L. Gutmann et ORP 26

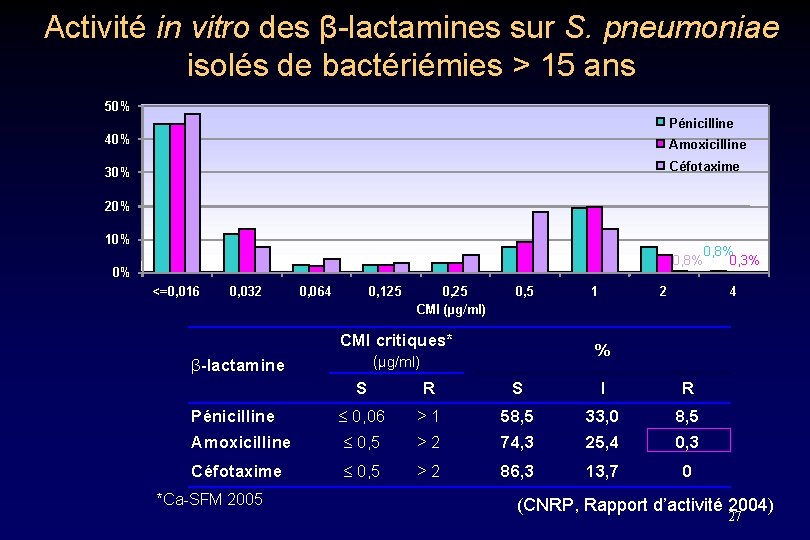
Activité in vitro des β-lactamines sur S. pneumoniae isolés de bactériémies > 15 ans 50% 2003 (n=634) 40% Pénicilline Amoxicilline Céfotaxime 30% 20% 10% 0, 8% 0% <=0, 016 0, 032 β-lactamine 0, 064 0, 125 0, 25 CMI (µg/ml) 0, 5 CMI critiques* (µg/ml) 1 2 4 % S R S I R Pénicilline 0, 06 > 1 58, 5 33, 0 8, 5 Amoxicilline 0, 5 > 2 74, 3 25, 4 0, 3 Céfotaxime 0, 5 > 2 86, 3 13, 7 0 *Ca-SFM 2005 0, 8% 0, 3% (CNRP, Rapport d’activité 2004) 27

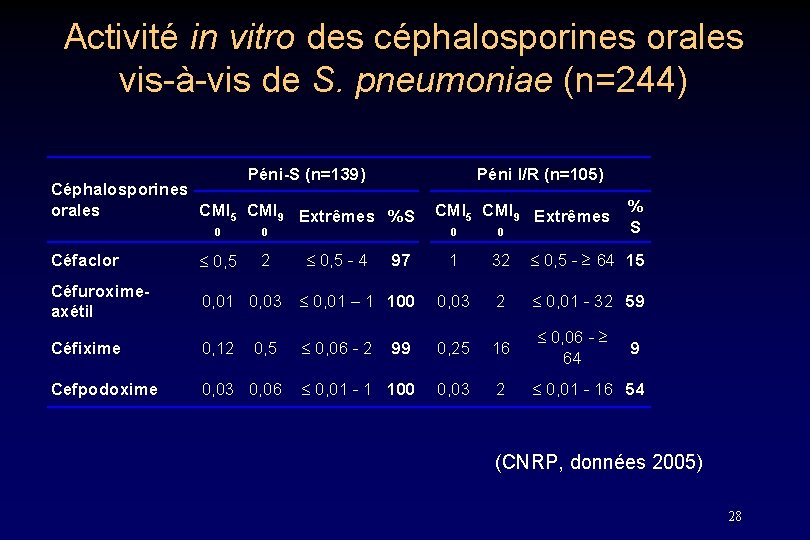
Activité in vitro des céphalosporines orales vis-à-vis de S. pneumoniae (n=244) Péni-S (n=139) Céphalosporines orales CMI 5 CMI 9 Extrêmes %S 0 0 Céfaclor 0, 5 2 Céfuroximeaxétil 0, 01 0, 03 Céfixime 0, 12 Cefpodoxime 0, 03 0, 06 0, 5 Péni I/R (n=105) CMI 5 CMI 9 Extrêmes % S 0 0 1 32 0, 5 - ≥ 64 15 0, 01 – 1 100 0, 03 2 0, 01 - 32 59 0, 06 - 2 99 0, 25 16 0, 06 - ≥ 64 0, 01 - 1 100 0, 03 2 0, 01 - 16 54 0, 5 - 4 97 9 (CNRP, données 2005) 28

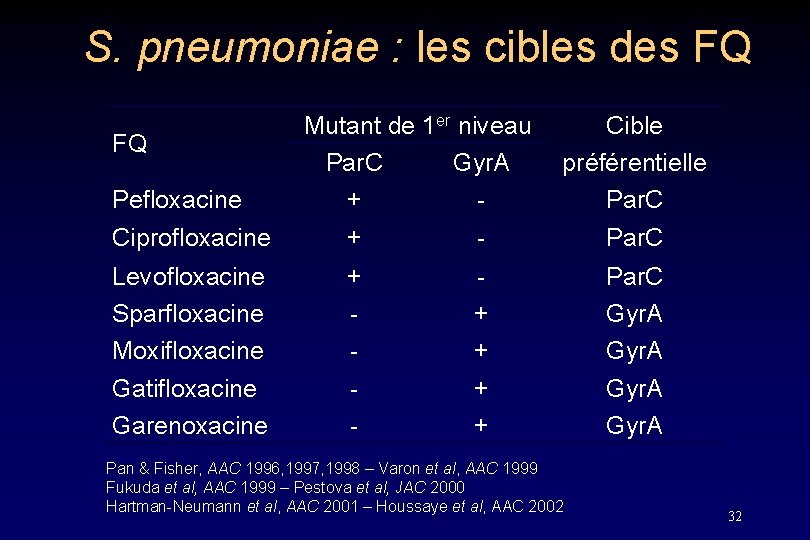
S. pneumoniae : mécanismes de R aux FQ • Modification de cible par mutation ponctuelle QRDR+++ (rarement mosaïque) – Topoisomérase IV (C 2 E 2) • Sous-unité C (par. C) • Sous-unité E (par. E) – Gyrase (A 2 B 2) • Sous-unité A (gyr. A) • Sous-unité B (gyr. B) • Efflux actif augmenté – pmr. A (? ) • FQ “hydrophiles” (Cipro, Norflo) • Inhibé par la réserpine – Autres pompes ? 31

S. pneumoniae : les cibles des FQ FQ Pefloxacine Mutant de 1 er niveau Par. C Gyr. A + - Cible préférentielle Par. C Ciprofloxacine + - Par. C Levofloxacine Sparfloxacine Moxifloxacine Gatifloxacine Garenoxacine + - + + Par. C Gyr. A Pan & Fisher, AAC 1996, 1997, 1998 – Varon et al, AAC 1999 Fukuda et al, AAC 1999 – Pestova et al, JAC 2000 Hartman-Neumann et al, AAC 2001 – Houssaye et al, AAC 2002 32

S. pneumoniae : résistance aux FQ (IRBA) en France Mécanisme de résistance (%) N souches Par. C Efflux Par. C+Efflux Gyr. A Par. C+Gyr. A Total 2000 - 2001 675 9 (1, 3) 6 (0, 9) 2 (0, 3) 0 7 (1, 0) 24 (3, 5) 2002 965 14 (1, 5) 8 (0, 8) 1 (0, 1) 0 14 (1, 5) 37 (3, 8) 2003 968 9 (1, 0) 8 (0, 9) 2 (0, 2) 0 9 (1, 0) 28 (3, 1) 2004 980 10 (1, 0) 17 (1, 7) 1 (0, 1) 0 8 (0, 8) 36 (3, 7) Année CMI extrêmes, mg/L Lévofloxacine 1 – 2 2 – 16 - 4 – 32 Moxifloxacine 0, 12 - 0, 25 0, 5 - 2 - ≥ 8 A détecter sur l’antibiogramme à l’aide de la norfloxacine (Ca-SFM) Varon et al. Ricai 2005 33
![Résistance n selon la sensibilité à la pénicilline à Hong Kong Sensibilité à Résistance [n (%)] selon la sensibilité à la pénicilline à Hong Kong Sensibilité à](https://slidetodoc.com/presentation_image/3743f49e8e91057b98220361b2877b34/image-27.jpg)
Résistance [n (%)] selon la sensibilité à la pénicilline à Hong Kong Sensibilité à la pénicilline S Ceftriaxone 0(0) Erythromycine 142(78. 5) Lévofloxacine I R total 0(0) 80(81. 6) 80(44. 2) 22(39. 3) 23(85. 2) 97(98. 9) 0(0) 1(3. 7) 9(9. 2) 10(5. 5) Emergence de la résistance aux quinolones au sein des souches de S. pneumoniae multi-R à Hong Kong Ho PL AAC 1999 ; 43 : 1310 -1313 37

Conclusion • S. pneumoniae : – 47% de souches de sensibilité à la pénicilline, – 50% de souches résistantes aux macrolides et lincosamides mais – 98% ont une CMI d’amoxicilline ≤ 2 µg/ml sensibles à l’amoxicilline – 98% sensibles à la télithromycine – ~ 96% sensibles aux fluoroquinolones • H. influenzae – 26% de souches productrices de pénicillinase – 22% ont une PLP 3 modifiée mais – ~ 98% sensibles à l’amoxicilline-acide clavulanique – ~ 100% sensibles aux fluoroquinolones 38

Relevance clinique de la résistance décrite in vitro… 43

Comment évaluer l’impact clinique de la résistance de S. pneumoniae aux antibiotiques ? • Modèles animaux • PAC à S. pneumoniae – Patients hospitalisés – Adultes surtout • Macrolides • Bétalactamines – pénicillines, aminopénicillines – céphalosporines • Et maintenant les quinolones – Y compris FQ dites « antipneumococciques » 44

Macrolides 45

PAC : échec aux macrolides (IV) • 12 patients • Bactériémie à S. pneumoniae, 11 PAC • Traités par macrolide – éry (3), azi (4), cla (3), jos (2) • 12 patients : échecs • 12 patients : évolution favorable bétalactamine • 12 souches macrolide-R, 9 erm, 3 mef Garau J, ICMASK Seville, 2000, Abstract 7, 09 46

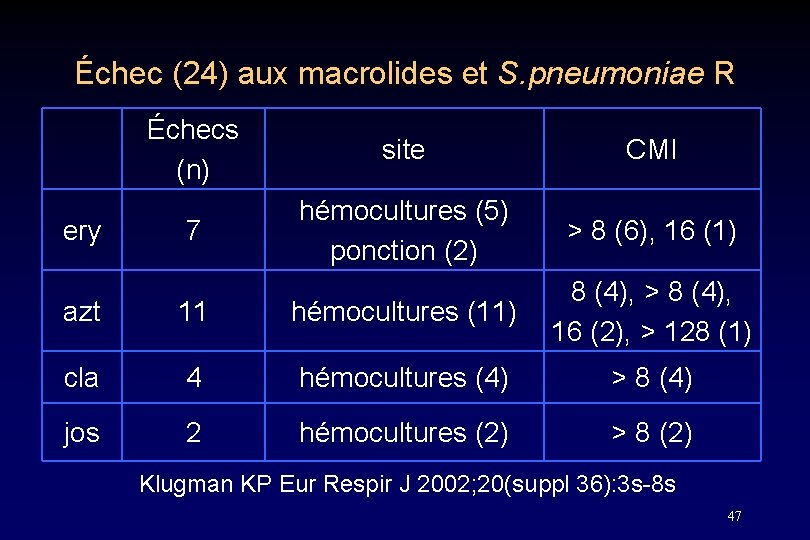
Échec (24) aux macrolides et S. pneumoniae R ery Échecs (n) site CMI 7 hémocultures (5) ponction (2) > 8 (6), 16 (1) azt 11 hémocultures (11) 8 (4), > 8 (4), 16 (2), > 128 (1) cla 4 hémocultures (4) > 8 (4) jos 2 hémocultures (2) > 8 (2) Klugman KP Eur Respir J 2002; 20(suppl 36): 3 s-8 s 47

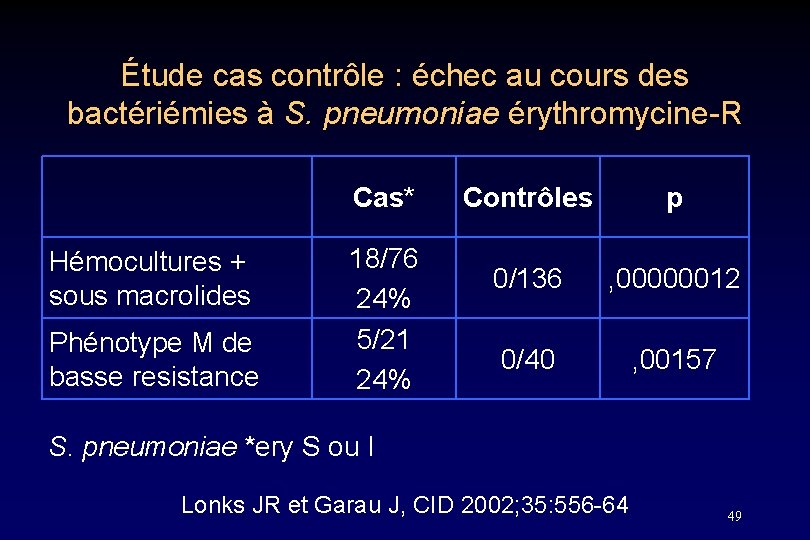
Étude cas contrôle : échec au cours des bactériémies à S. pneumoniae érythromycine-R • But : déterminer si la survenue d’une bactériémie sous traitement par macrolide est liée à la sensibilité du pneumocoque aux macrolides • Méthodes : étude cas-contrôle, 4 hôpitaux – Cas (86) : bactériémie à S. pneumoniae (R ou I) à l’érythromycine – Contrôles (141) : pts appariés sur l’âge, sexe, localisation et l’année de la bactériémie à S. pneumoniae ery S – Exclusion des localisations méningées • PAC : 76% cas, 79% contrôles Lonks JR et Garau J, CID 2002; 35: 556 -64 48

Étude cas contrôle : échec au cours des bactériémies à S. pneumoniae érythromycine-R Cas* Hémocultures + sous macrolides Phénotype M de basse resistance 18/76 24% 5/21 24% Contrôles p 0/136 , 00000012 0/40 , 00157 S. pneumoniae *ery S ou I Lonks JR et Garau J, CID 2002; 35: 556 -64 49

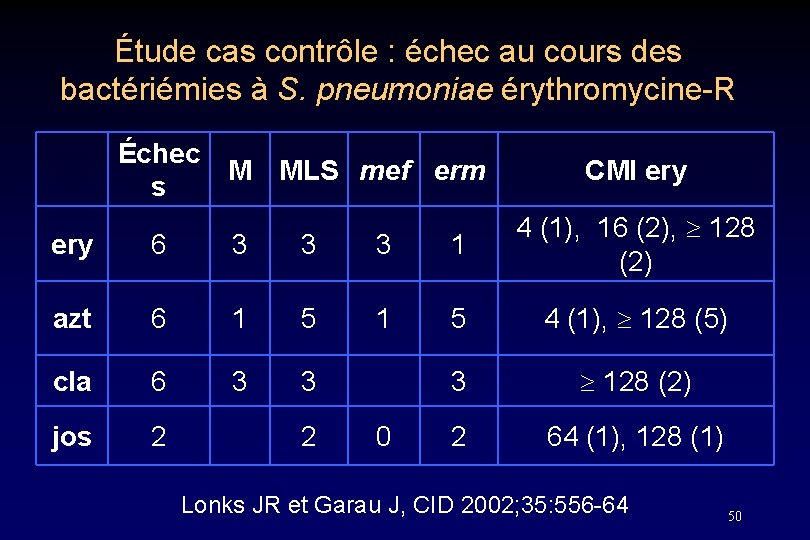
Étude cas contrôle : échec au cours des bactériémies à S. pneumoniae érythromycine-R Échec s M MLS mef erm CMI ery 6 3 3 3 1 4 (1), 16 (2), 128 (2) azt 6 1 5 4 (1), 128 (5) cla 6 3 3 3 128 (2) jos 2 2 64 (1), 128 (1) 2 0 Lonks JR et Garau J, CID 2002; 35: 556 -64 50

En résumé : macrolides et S. pneumoniae • Échecs rapportés vont dans le sens d’une concordance entre la résistance in vitro et l’échec clinique • Conclusion par défaut : absence d’étude en faveur de l’efficacité clinique sur des souches R • Recommandations : réserves vis-à-vis des macrolides pour le traitement probabiliste des PAC, en particulier sur terrain fragilisé 51

Bêtalactamines 52

Existe-t-il des arguments contre les bêtalactamines ? 53

PAC bactériémique à S. pneumoniae: évolution à l’hôpital (II) • PAC bactériémique à souche non sensible: – Risque accru de décès lié à la PAC: • RR = 2, 1 (IC 95%, 1 -4, 3) – Risque accru de complication suppurative: • RR = 4, 5 (IC 95%, 1 -19, 3) Après ajustement sur la sévérité seul persiste un risque accru de complication suppurative : Problème de pharmacodynamie au niveau des empyèmes plutôt que celui de la résistance ? Metlay CID 2000 54

PAC à S. pneumoniae à l’ère de la résistance aux antibiotiques : Mortalité (1995 -97) chez les pts requerrant une hospitalisation (n = 6570) • Association entre – mortalité tardive (> J 4) – et CMI pour la pénicilline 4 µg/m. L – OR : 7, 1 [IC 95% : 1, 7 -30] • Pas d’association entre mortalité et CMI < 2 • Mais – Pas de stratification sur la sévérité – Aucune information sur les traitements administrés Le lien éventuel entre mortalité et résistance ne peut être imputé à l’échec d’un ABT Feikin Am J Pub Health 2000; 90: 223 -229 55

Pénicilline résistance et autres facteurs prédictifs de mortalité au cours des bactériémie à S. pneumoniae • Relation entre CMI 2µg/m. L, et mortalité • Mais – Pas d’ajustement sur la sévérité – 50% pts VIH + – 2 pts seulement ont été traités par pénicilline – 1 pt avec souche « I » a répondu à amoxicilline PO – 1 pt décédé après 1 seule dose de ticarcilline • Peu d’argument pour un lien entre R et mortalité Turett CID 1999; 29: 321 -7 56

Arguments en faveur des bêtalactamines 57

Modèles animaux 58

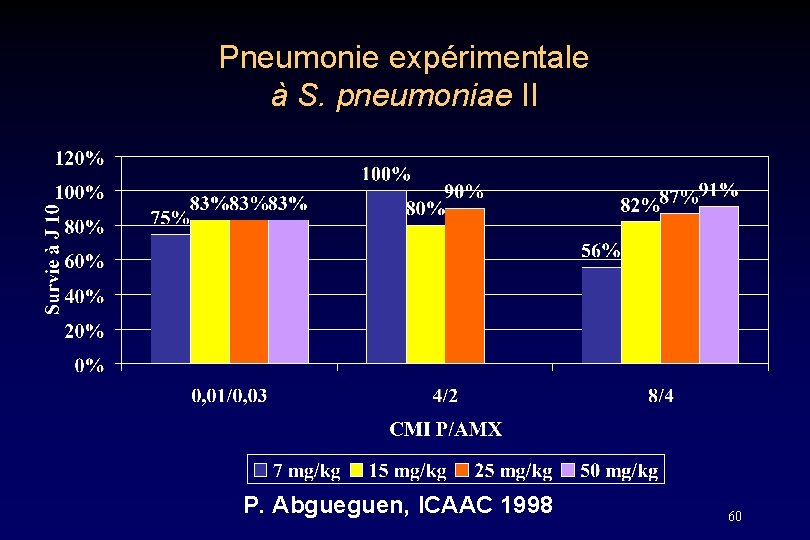
Pneumonie expérimentale à S. pneumoniae I • • • Souris leucopénique, « humanisée » nitrate d ’uranyle S. pneumoniae 107 ufc/ml traitement 3 h après induction AMX 15 mg/kg souris = 1 g per os humain Tous les animaux contrôles : décès P. Abgueguen, ICAAC 1998 59

Pneumonie expérimentale à S. pneumoniae II P. Abgueguen, ICAAC 1998 60

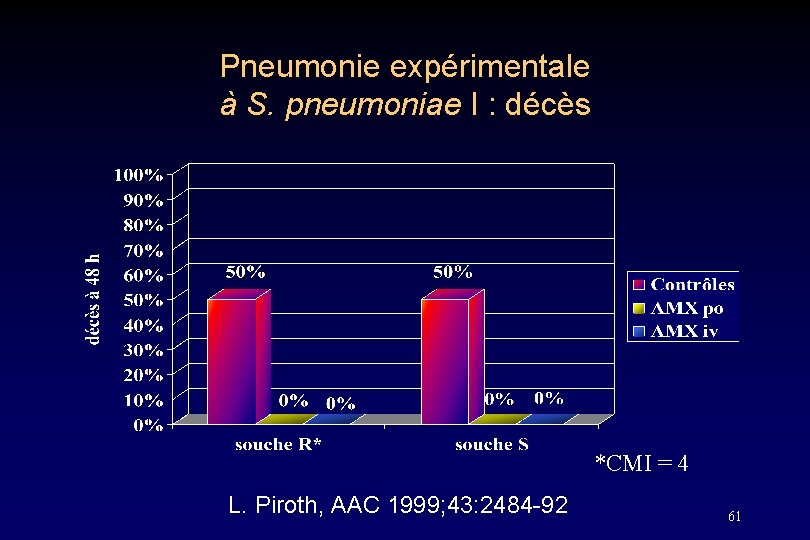
Pneumonie expérimentale à S. pneumoniae I : décès *CMI = 4 L. Piroth, AAC 1999; 43: 2484 -92 61

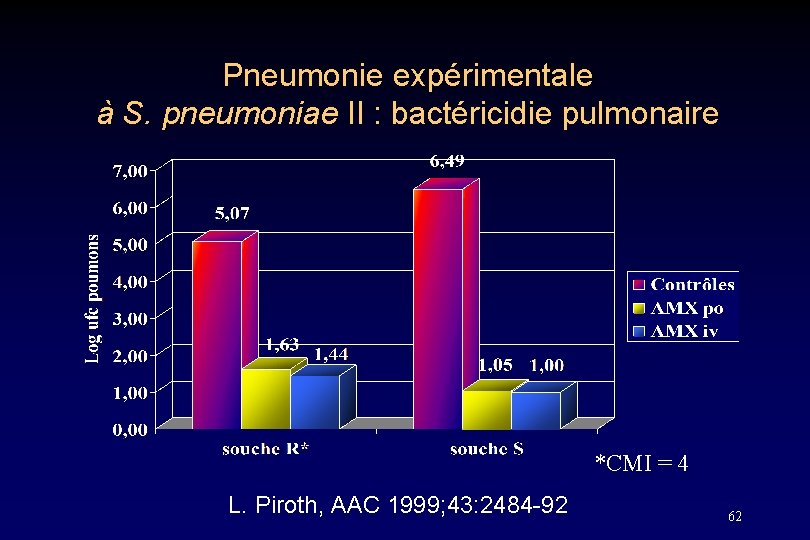
Pneumonie expérimentale à S. pneumoniae II : bactéricidie pulmonaire *CMI = 4 L. Piroth, AAC 1999; 43: 2484 -92 62

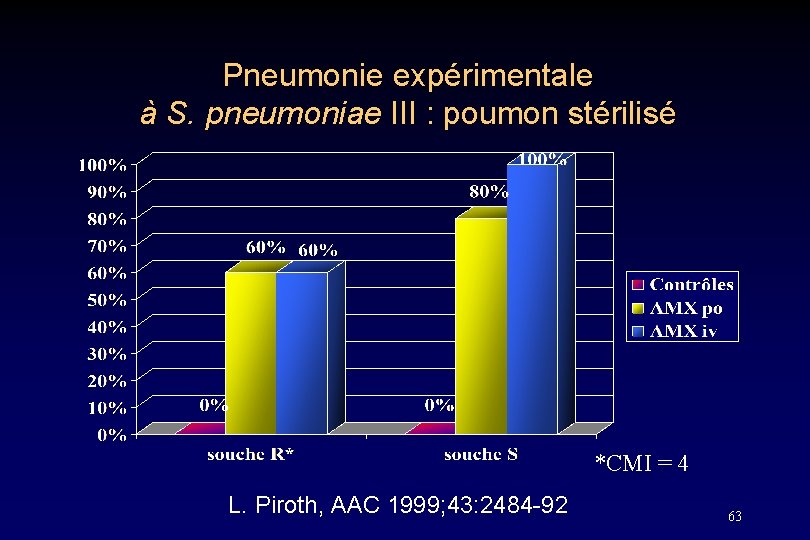
Pneumonie expérimentale à S. pneumoniae III : poumon stérilisé *CMI = 4 L. Piroth, AAC 1999; 43: 2484 -92 63

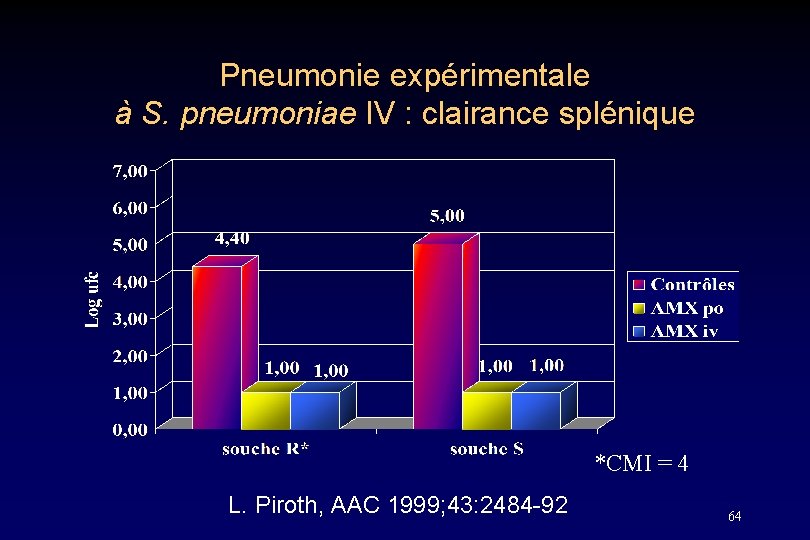
Pneumonie expérimentale à S. pneumoniae IV : clairance splénique *CMI = 4 L. Piroth, AAC 1999; 43: 2484 -92 64

Études cliniques 65

Pneumonie à S. pneumoniae, résistance et mortalité en Espagne 504 adultes pneumonie à pneumocoque 145 (29%) = PRP (CMI P 0, 12 -4, 0) 31 (6%) = SP R céphalosporine (CMI CTX CRO 1, 0 - 4, 0) mortalité PRP PS p ensemble pts 38% 24% 0, 001 péni G / ampi* 19% 25% 0, 51 C 3 G* 25% 22% 0, 64 * exclusion pneumonie polymicrobienne, ajustement pour autres facteurs de mortalité péni : 2 m. U/4 h, ampi 2 g/6 h, CTX : 1 -2 g/6 h, CRO 1 -2 g/24 h R. Pallares, NEJM 1995 ; 333 : 474 -80 66

Pronostic des infections à S. pneumoniae en réanimation I • 6 services, 1996 -97 • analyse univariée et multivariée • 91 IPN (91 pts) – pneumonie : 64 (70%) – bactériémie primaire : 17 (19%) – méningite : 3 (3%) • Gravité : – Choc septique : 28 (31%) – Ventilation assistée : 85 (93%) D. Jacques, XXVIIe Congrès de la SRLF, 19 -22 janvier 1999 68

Pronostic des infections à S. pneumoniae en réanimation II • 22 (24%) PSDP dont 1 S. pneumoniae R • TT couvre 86% des pneumocoques : – 94% des souches sensibles – 64% des PSDP • 37 (41%) décès, 22 (24%) imputables au pneumocoque • Facteurs de risque : – âge : 63 ± 16 vs 52 ± 17, p < 0, 01 – IGSII : 62 ± 18 vs 42 ± 17, p < 0, 01 D. Jacques, XXVIIe Congrès de la SRLF, 19 -22 janvier 1999 69

Pronostic des infections à S. pneumoniae en réanimation III mortalité(%) OR IC 95% choc septique 71 vs 3 bactériémie 46 vs 11 7, 02 Pa. O 2/Fi. O 2<100 45 vs 15 PSP/PSDP 21 vs 32 p 76, 25 14, 94 -389, 11 < 0, 00001 2, 39 -20, 60 <0, 0002 4, 77 1, 67 -13, 61 <0, 003 0, 28 • Analyse multivariée : choc septique = facteur significatif OR 42, 57% ; IC 95% : 6, 03 -300, 34 D. Jacques, XXVIIe Congrès de la SRLF, 19 -22 janvier 1999 70

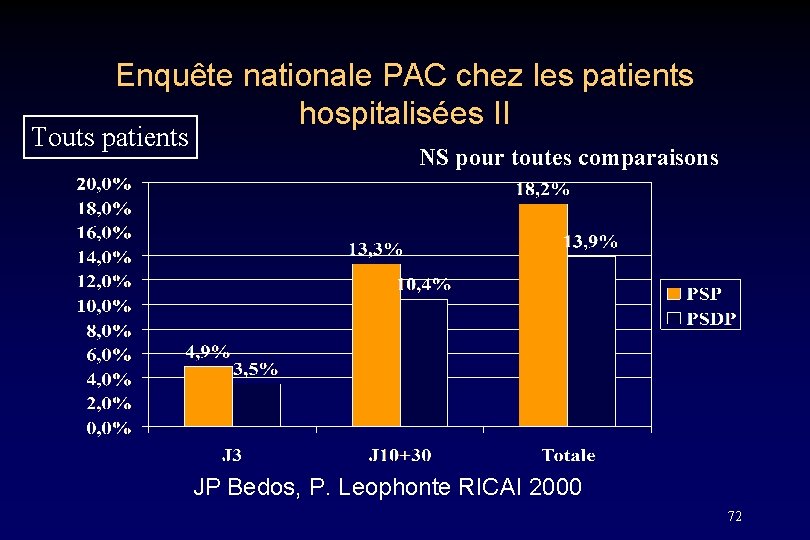
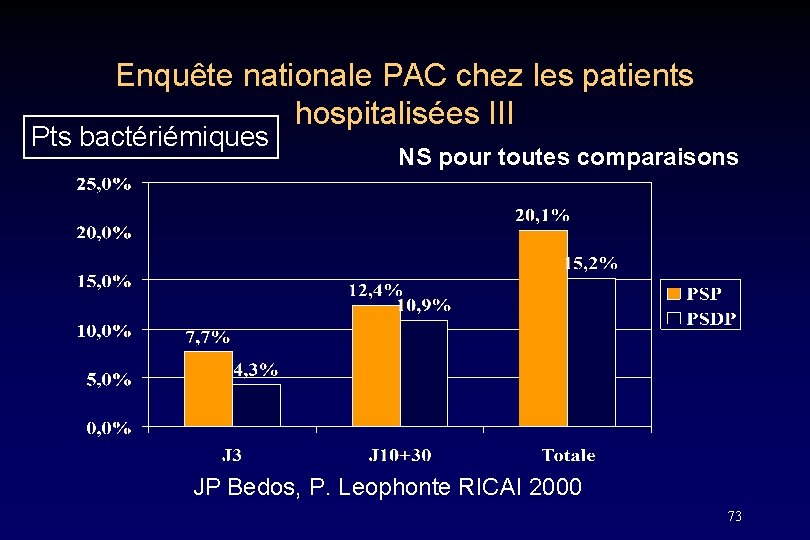
Enquête nationale PAC chez les patients hospitalisées I • 465 pts analysés • ABT: – aminopénicilline: 53, 3% – C 3 G inj : 35, 3% – Autres : 11, 4% • Mortalité globale • 4, 3% à J 3, 12% à J 10+30, totale : 16, 3% JP Bedos, P. Leophonte RICAI 2000 71

Enquête nationale PAC chez les patients hospitalisées II Touts patients NS pour toutes comparaisons JP Bedos, P. Leophonte RICAI 2000 72

Enquête nationale PAC chez les patients hospitalisées III Pts bactériémiques NS pour toutes comparaisons JP Bedos, P. Leophonte RICAI 2000 73

En résumé : bétalactamines et S. pneumoniae (I) • Les modèles animaux démontrent l’activité de l’amoxicilline (1 g x 3) sur des souches de CMI = 2 mg/L • L’ensemble des données cliniques suggère l’absence d’impact clinique de la diminution de sensibilité – Au niveau de résistance actuel – Après ajustement sur âge, comorbidité, état de gravité… 74

En résumé : bétalactamines et S. pneumoniae II • Chez l’hôte normal • pénicilline et amoxicilline – Restent adaptées au traitement des PAC – pour des souches de CMI 2 mg/L • C 3 G injectables peuvent être utilisés – pour les souches de CMI = 4 mg/L – Mais l’expérience est limitée 75

Quelles bétalactamines ? 76

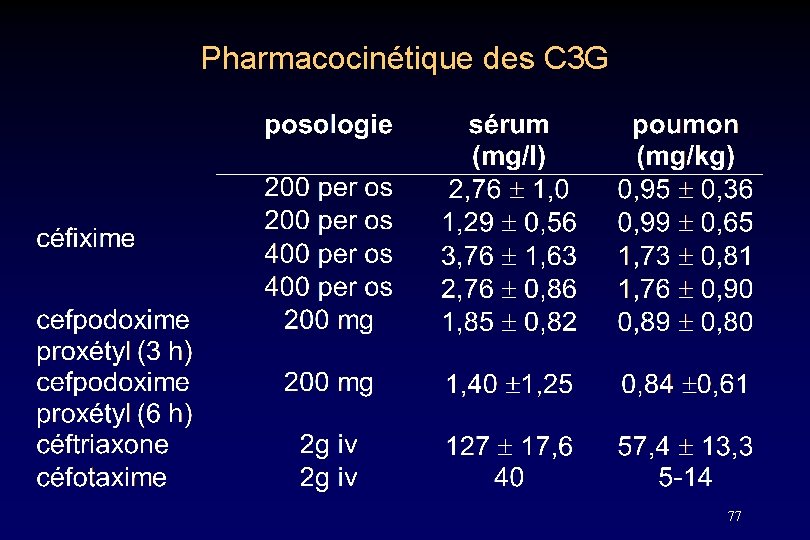
Pharmacocinétique des C 3 G 77

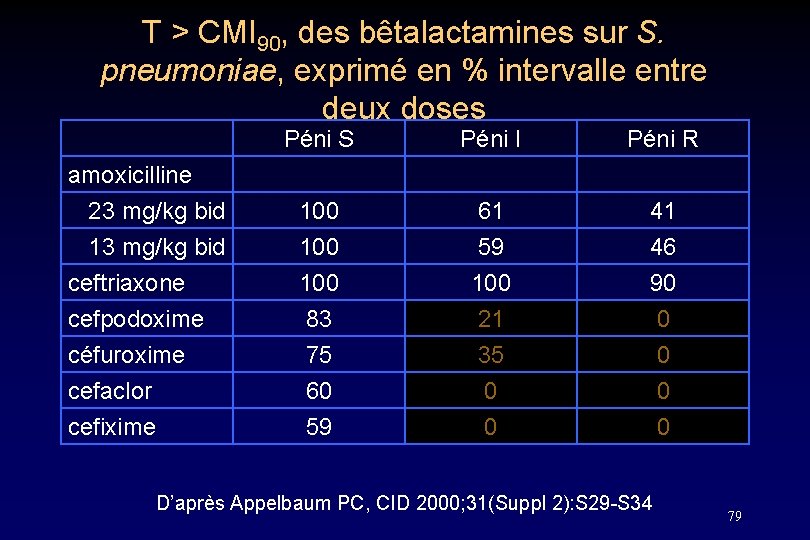
Modèle cuisse de souris. Craig • Pour une efficacité, le T > CMI entre 2 doses doit atteindre au moins : • 40% de l’intervalle pour les pénicillines • 50% de l’intervalle pour les céphalosporines 78

T > CMI 90, des bêtalactamines sur S. pneumoniae, exprimé en % intervalle entre deux doses Péni S Péni I Péni R amoxicilline 23 mg/kg bid 100 100 61 59 41 46 ceftriaxone cefpodoxime céfuroxime cefaclor cefixime 100 83 75 60 59 100 21 35 0 0 90 0 0 D’après Appelbaum PC, CID 2000; 31(Suppl 2): S 29 -S 34 79

PAC, amoxicilline, posologies • Avant 1991 : 0, 5 mg x 3 • Consensus 1991 : 1 g x 3 • Bédos, Carbon et Léophonte 1997 : 3*** • SPILF, 2000 : 2 g x – 1 g x 3 – si réa : 1 à 1, 5 g / 4 -6 h*** signes de gravité 80

Legionellose 89

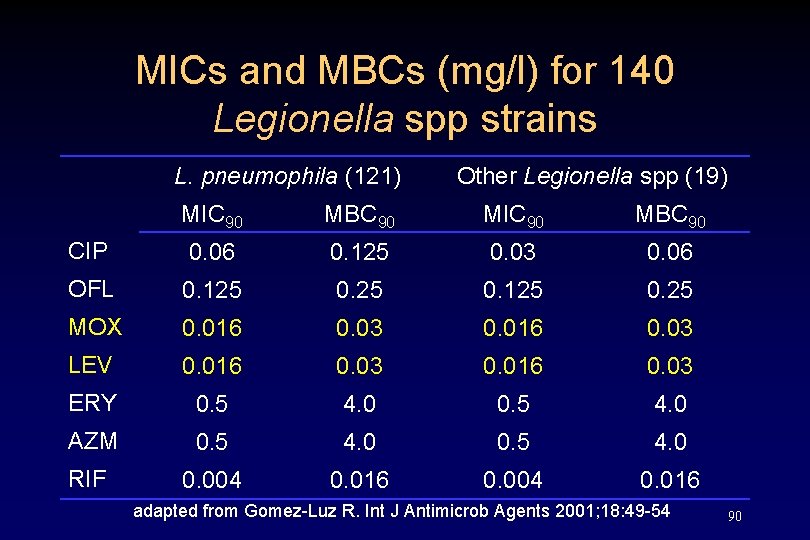
MICs and MBCs (mg/l) for 140 Legionella spp strains L. pneumophila (121) Other Legionella spp (19) MIC 90 MBC 90 CIP 0. 06 0. 125 0. 03 0. 06 OFL 0. 125 0. 25 MOX 0. 016 0. 03 LEV 0. 016 0. 03 ERY 0. 5 4. 0 AZM 0. 5 4. 0 RIF 0. 004 0. 016 adapted from Gomez-Luz R. Int J Antimicrob Agents 2001; 18: 49 -54 90

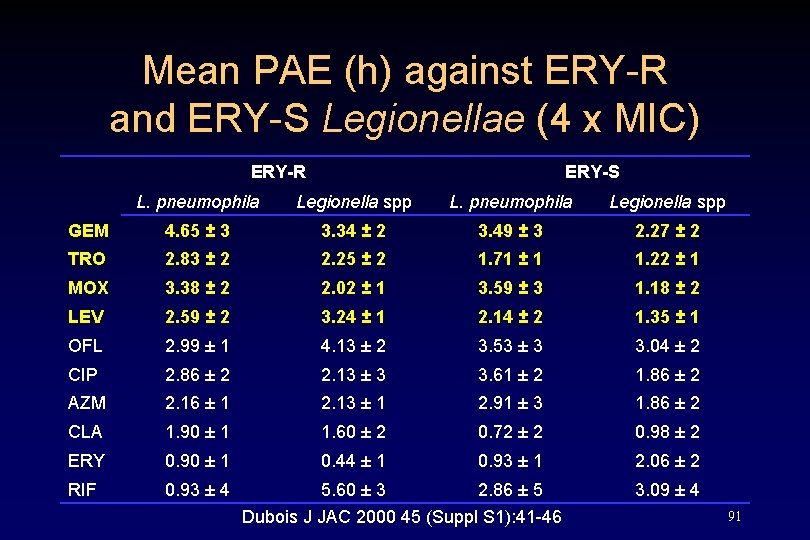
Mean PAE (h) against ERY-R and ERY-S Legionellae (4 x MIC) ERY-R ERY-S L. pneumophila Legionella spp GEM 4. 65 ± 3 3. 34 ± 2 3. 49 ± 3 2. 27 ± 2 TRO 2. 83 ± 2 2. 25 ± 2 1. 71 ± 1 1. 22 ± 1 MOX 3. 38 ± 2 2. 02 ± 1 3. 59 ± 3 1. 18 ± 2 LEV 2. 59 ± 2 3. 24 ± 1 2. 14 ± 2 1. 35 ± 1 OFL 2. 99 ± 1 4. 13 ± 2 3. 53 ± 3 3. 04 ± 2 CIP 2. 86 ± 2 2. 13 ± 3 3. 61 ± 2 1. 86 ± 2 AZM 2. 16 ± 1 2. 13 ± 1 2. 91 ± 3 1. 86 ± 2 CLA 1. 90 ± 1 1. 60 ± 2 0. 72 ± 2 0. 98 ± 2 ERY 0. 90 ± 1 0. 44 ± 1 0. 93 ± 1 2. 06 ± 2 RIF 0. 93 ± 4 5. 60 ± 3 2. 86 ± 5 3. 09 ± 4 Dubois J JAC 2000 45 (Suppl S 1): 41 -46 91

Animal models : main results Model (inoculum size) Survival Lung clearance Edelstein PH, 1990 GP, IT (6 x 106) TRO = OFL > C Edelstein PH, 2001 GP, IT (3. 5 x 106) GEM = AZM = LEV > C Edelstein PH, 2001 GP, IT (3. 5 x 106) GAR = AZM = LEV AZM > LEV = GAR GP, IT (10 LD 50 1. 5 x 106) RIF > OFL > ERY > JOS Saito A, 1985 PMC : post mortem cultures C : control (sterile water or saline) 92

Respiratory quinolone concentrations in serum and respiratory tract mg Cmax Bronchial mg/l mucosa ELF AM GAT 400 3. 2 5. 32 6. 16 77. 3 MOX 400 3. 3 5. 5 24. 4 61. 8 LEV 500 4. 9 6. 5 9 41. 9 Adapted from Ball P. In : Hooper DC, 2003 93

Respiratory quinolone concentrations in serum and lung tissue after single IV administration • Patients undergoing lung surgery for cancer • HPLC Sampling Serum Daily dose time mg/L MOX 1 LEV 2 Lung mg/kg 400 steady state (2 h) 2. 5 12. 4 500 90 mn 6. 6 18. 3 Adapted from 1 : Breilh D In J Chemother 2003 and 2 : Von Baum H , J Antimicrobial Chemother 2001 94

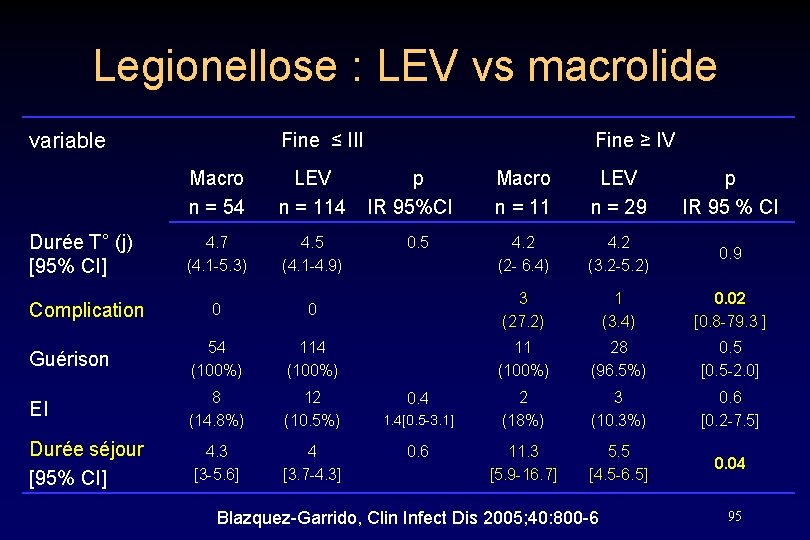
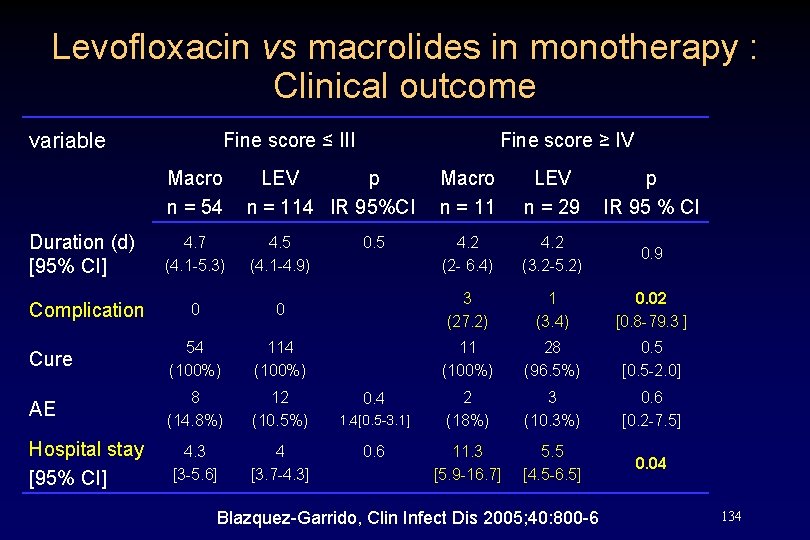
Legionellose : LEV vs macrolide variable Fine ≤ III Macro n = 54 LEV n = 114 Durée T° (j) [95% CI] 4. 7 (4. 1 -5. 3) 4. 5 (4. 1 -4. 9) Complication 0 Guérison EI Durée séjour [95% CI] Fine ≥ IV p IR 95%CI Macro n = 11 LEV n = 29 p IR 95 % CI 4. 2 (2 - 6. 4) 4. 2 (3. 2 -5. 2) 0. 9 0 3 (27. 2) 1 (3. 4) 0. 02 [0. 8 -79. 3 ] 54 (100%) 11 (100%) 28 (96. 5%) 0. 5 [0. 5 -2. 0] 8 (14. 8%) 12 (10. 5%) 2 (18%) 3 (10. 3%) 0. 6 [0. 2 -7. 5] 4. 3 [3 -5. 6] 4 [3. 7 -4. 3] 11. 3 [5. 9 -16. 7] 5. 5 [4. 5 -6. 5] 0. 04 0. 5 0. 4 1. 4[0. 5 -3. 1] 0. 6 Blazquez-Garrido, Clin Infect Dis 2005; 40: 800 -6 95

Légionellose : LEV • Données de 6 études cliniques : 1997 pts – 4 études : LEV 500 mg qd, 2 études : LEV 750 mg qd • 71 pts cliniquement évaluable – 47 pts PAC gravité légère à modérée, 24 PAC sévères Visite post tt % n/N Succes 92. 9% 66/71 Guérison 74. 6% 53/71 Amélioration 18. 3% 13/71 7% 5/71 Echec YU VL Chest 2004; 125: 2135 -39 96

Legionellose : AZM IV, pts hospitalisés n pts répondeurs/n pts documentés (%) Délai post traitement Essais comparatifs Essais non comparatifs Total 10 à 14 jours 3/4 (75%) 10/12 (83%) 13/16 (81%) 4 à 6 semaines 4/5 (85%) 12/14 (86%) 16/19 (84%) Plouffe FJ AAC 2000 ; 44 : 1796 -1802 97

Legionellose : AZM • Étude ouverte, prospective multicentrique • 25 pts hospitalisés avec PAC et antigénurie Lp 1 positive • AZM : – IV : 500 mg/j, 2 -7 j – Relais oral : 1500 mg/j, 3 -5 j • Résultats – Durée moyenne de traitement : 7, 92 j – Taux de guérison chez les pts cliniquement évaluables : • 10 -14 j post traitement : 20/21 (95%) • 4 - 6 semaines post traitement : 22/23 (95, 6%) Plouffe FJ CID 2002; 37: 1475 -80 98

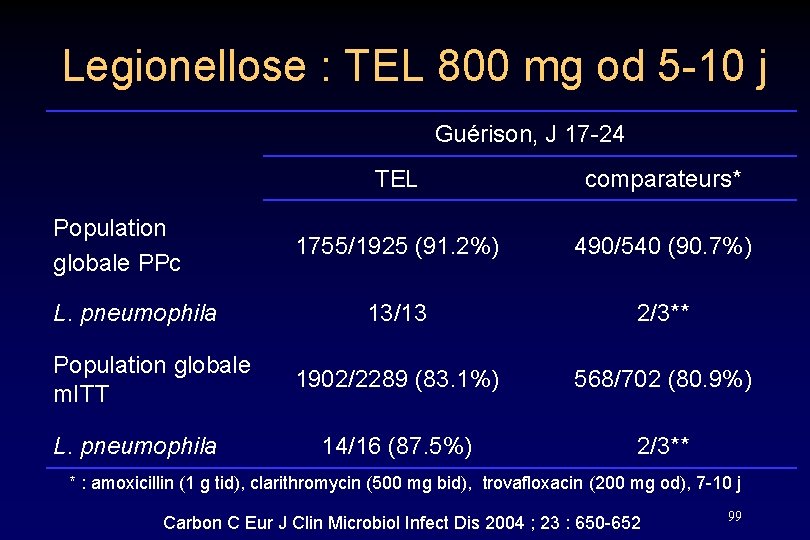
Legionellose : TEL 800 mg od 5 -10 j Guérison, J 17 -24 Population globale PPc L. pneumophila Population globale m. ITT L. pneumophila TEL comparateurs* 1755/1925 (91. 2%) 490/540 (90. 7%) 13/13 2/3** 1902/2289 (83. 1%) 568/702 (80. 9%) 14/16 (87. 5%) 2/3** * : amoxicillin (1 g tid), clarithromycin (500 mg bid), trovafloxacin (200 mg od), 7 -10 j Carbon C Eur J Clin Microbiol Infect Dis 2004 ; 23 : 650 -652 99

15ème Conférence de Consensus en Thérapeutique Anti-Infectieuse Prise en charge des Infections des voies respiratoires basses de l’adulte immunocompétent Pneumonies Aigues Communautaires : analyse critique des essais cliniques Christian Chidiac Service des Maladies Infectieuses et Tropicales INSERM EA 230 Lyon christian. chidiac@chu-lyon. fr 100

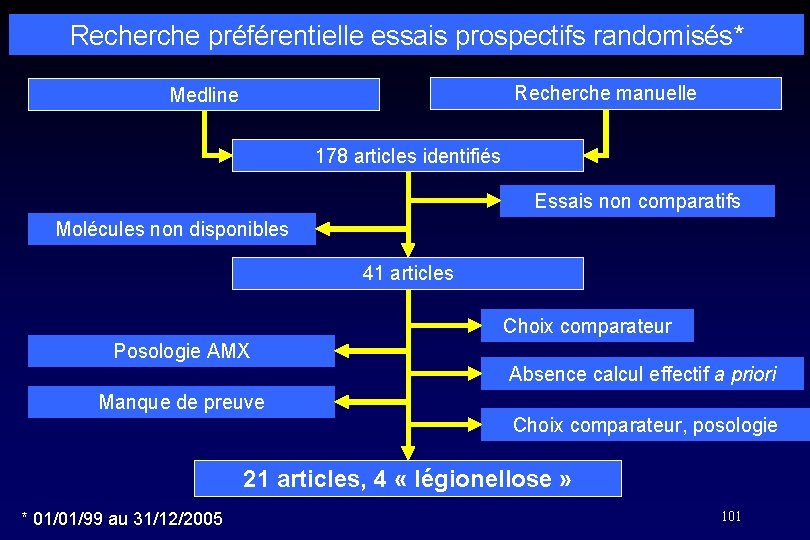
Recherche préférentielle essais prospectifs randomisés* Recherche manuelle Medline 178 articles identifiés Essais non comparatifs Molécules non disponibles 41 articles Choix comparateur Posologie AMX Absence calcul effectif a priori Manque de preuve Choix comparateur, posologie 21 articles, 4 « légionellose » * 01/01/99 au 31/12/2005 101

Qualité des essais • • Essais de non infériorité Double insu : 70% Modalités de randomisation : 7 Critère principal d’efficacité clinique « TOC » – Visite d’évaluation de la guérison – 5 j post tt à 21 j post tt • Critères diagnostic de PAC variables • Suivi radiologique 103

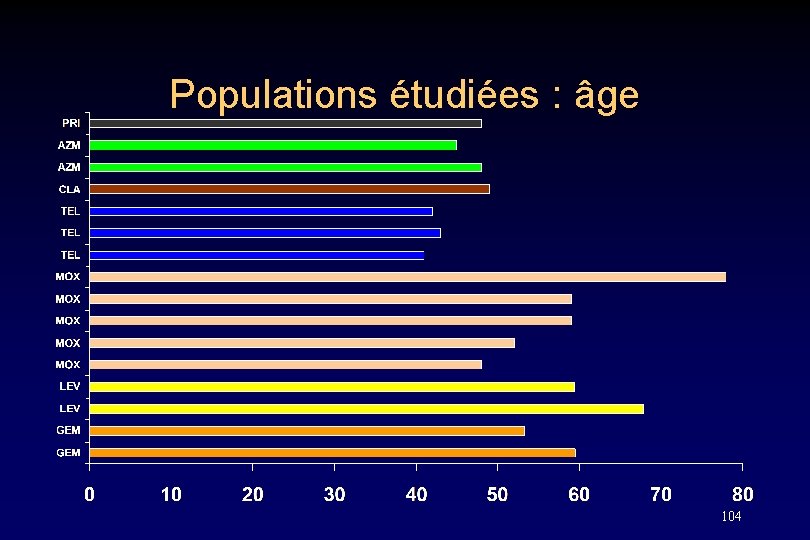
Populations étudiées : âge 104

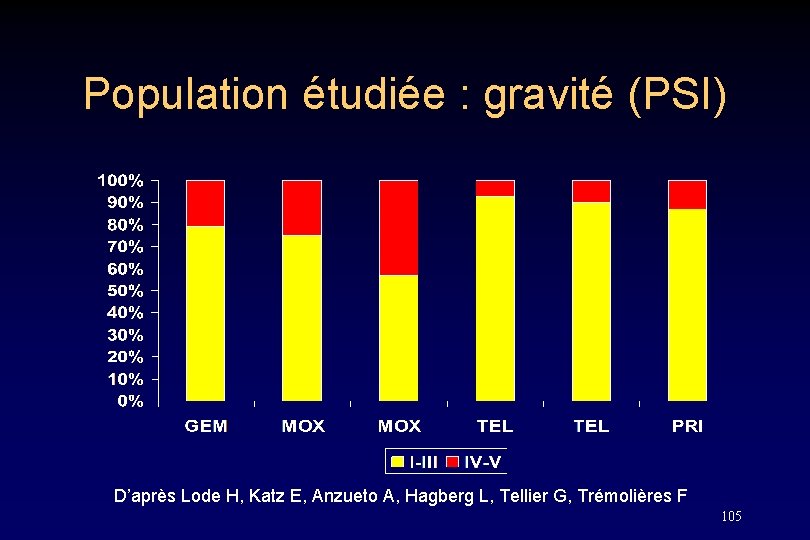
Population étudiée : gravité (PSI) D’après Lode H, Katz E, Anzueto A, Hagberg L, Tellier G, Trémolières F 105

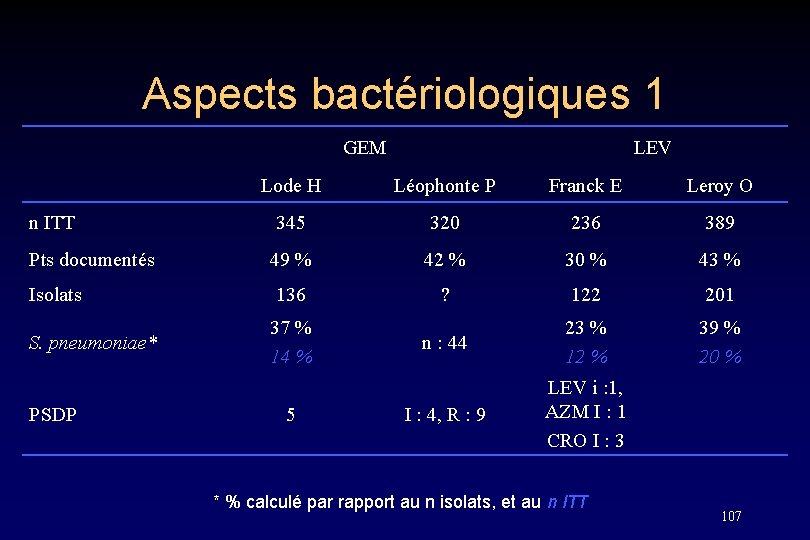
Aspects bactériologiques 1 GEM LEV Lode H Léophonte P Franck E Leroy O n ITT 345 320 236 389 Pts documentés 49 % 42 % 30 % 43 % Isolats 136 ? 122 201 S. pneumoniae* 37 % 14 % n : 44 23 % 12 % 39 % 20 % I : 4, R : 9 LEV i : 1, AZM I : 1 CRO I : 3 PSDP 5 * % calculé par rapport au n isolats, et au n ITT 107

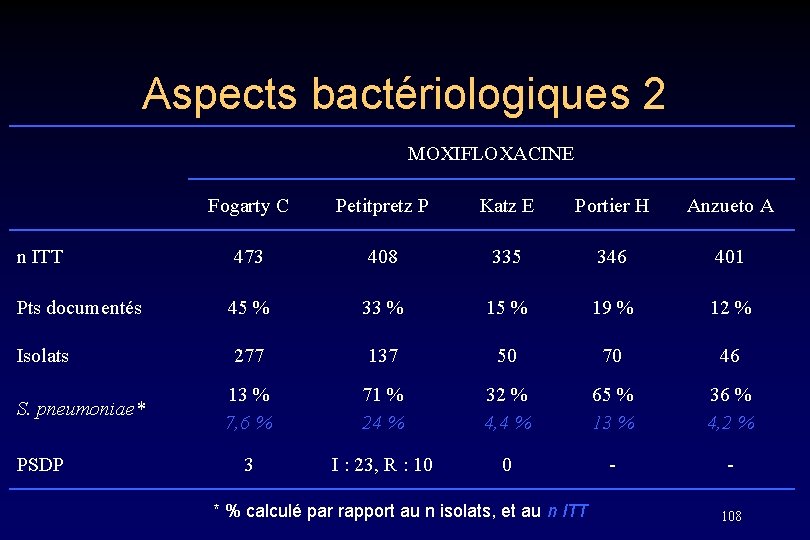
Aspects bactériologiques 2 MOXIFLOXACINE Fogarty C Petitpretz P Katz E Portier H Anzueto A n ITT 473 408 335 346 401 Pts documentés 45 % 33 % 15 % 19 % 12 % Isolats 277 137 50 70 46 13 % 7, 6 % 71 % 24 % 32 % 4, 4 % 65 % 13 % 36 % 4, 2 % 3 I : 23, R : 10 0 - - S. pneumoniae* PSDP * % calculé par rapport au n isolats, et au n ITT 108

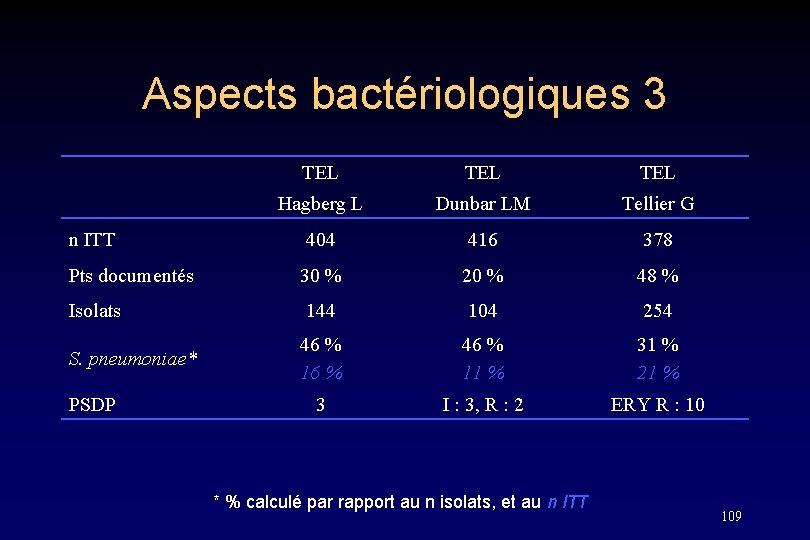
Aspects bactériologiques 3 TEL TEL Hagberg L Dunbar LM Tellier G n ITT 404 416 378 Pts documentés 30 % 20 % 48 % Isolats 144 104 254 S. pneumoniae* 46 % 16 % 46 % 11 % 31 % 21 % 3 I : 3, R : 2 ERY R : 10 PSDP * % calculé par rapport au n isolats, et au n ITT 109

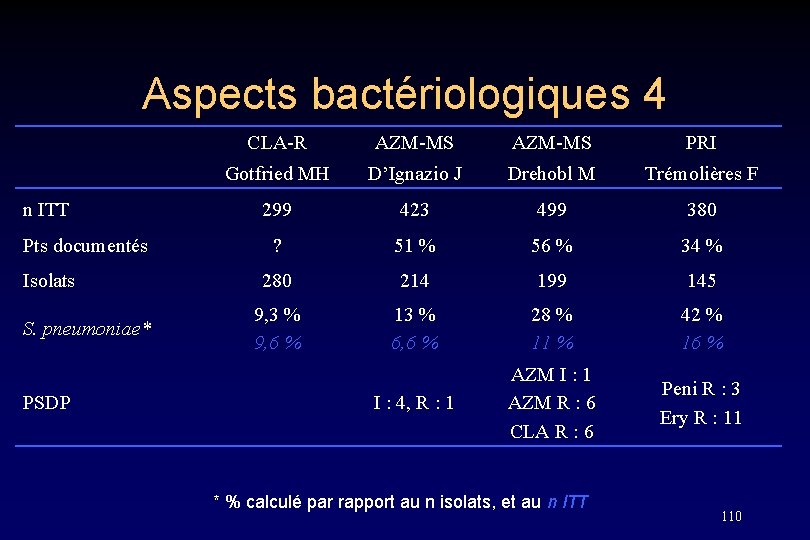
Aspects bactériologiques 4 n ITT Pts documentés Isolats S. pneumoniae* PSDP CLA-R AZM-MS PRI Gotfried MH D’Ignazio J Drehobl M Trémolières F 299 423 499 380 ? 51 % 56 % 34 % 280 214 199 145 9, 3 % 9, 6 % 13 % 6, 6 % 28 % 11 % 42 % 16 % I : 4, R : 1 AZM I : 1 AZM R : 6 CLA R : 6 Peni R : 3 Ery R : 11 * % calculé par rapport au n isolats, et au n ITT 110

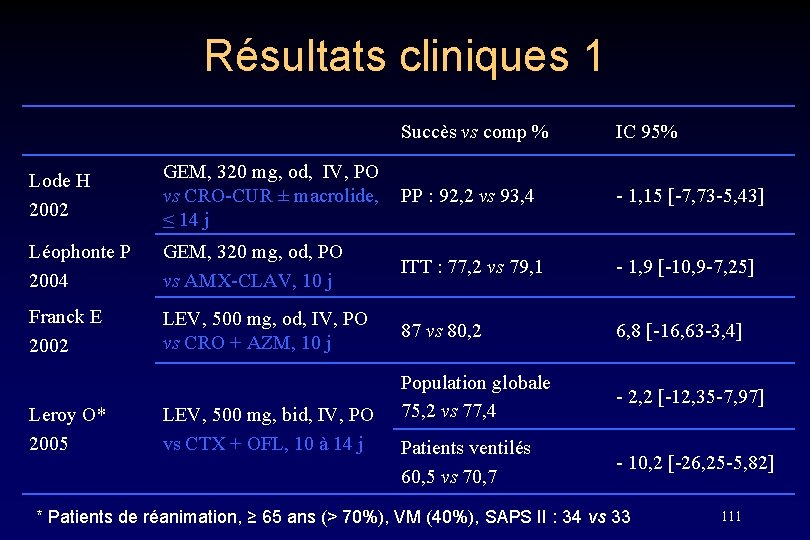
Résultats cliniques 1 Succès vs comp % IC 95% Lode H 2002 GEM, 320 mg, od, IV, PO vs CRO-CUR ± macrolide, ≤ 14 j PP : 92, 2 vs 93, 4 - 1, 15 [-7, 73 -5, 43] Léophonte P 2004 GEM, 320 mg, od, PO vs AMX-CLAV, 10 j ITT : 77, 2 vs 79, 1 - 1, 9 [-10, 9 -7, 25] Franck E 2002 LEV, 500 mg, od, IV, PO vs CRO + AZM, 10 j 87 vs 80, 2 6, 8 [-16, 63 -3, 4] Population globale 75, 2 vs 77, 4 - 2, 2 [-12, 35 -7, 97] Patients ventilés 60, 5 vs 70, 7 - 10, 2 [-26, 25 -5, 82] Leroy O* 2005 LEV, 500 mg, bid, IV, PO vs CTX + OFL, 10 à 14 j * Patients de réanimation, ≥ 65 ans (> 70%), VM (40%), SAPS II : 34 vs 33 111

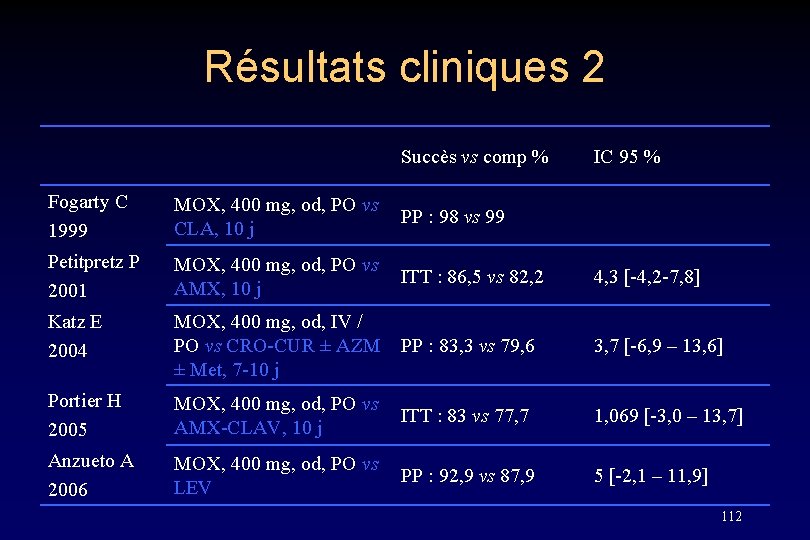
Résultats cliniques 2 Succès vs comp % IC 95 % Fogarty C 1999 MOX, 400 mg, od, PO vs CLA, 10 j PP : 98 vs 99 Petitpretz P 2001 MOX, 400 mg, od, PO vs AMX, 10 j ITT : 86, 5 vs 82, 2 4, 3 [-4, 2 -7, 8] Katz E 2004 MOX, 400 mg, od, IV / PO vs CRO-CUR ± AZM ± Met, 7 -10 j PP : 83, 3 vs 79, 6 3, 7 [-6, 9 – 13, 6] Portier H 2005 MOX, 400 mg, od, PO vs AMX-CLAV, 10 j ITT : 83 vs 77, 7 1, 069 [-3, 0 – 13, 7] Anzueto A 2006 MOX, 400 mg, od, PO vs LEV PP : 92, 9 vs 87, 9 5 [-2, 1 – 11, 9] 112

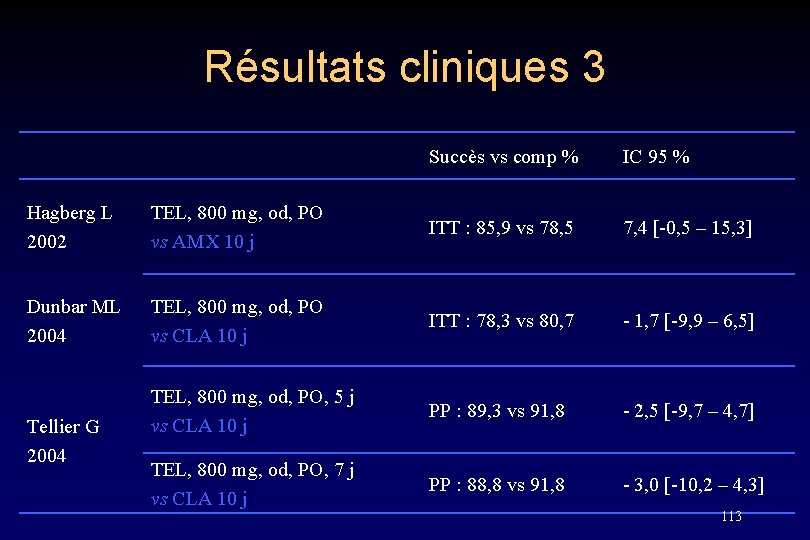
Résultats cliniques 3 Succès vs comp % IC 95 % Hagberg L 2002 TEL, 800 mg, od, PO vs AMX 10 j ITT : 85, 9 vs 78, 5 7, 4 [-0, 5 – 15, 3] Dunbar ML 2004 TEL, 800 mg, od, PO vs CLA 10 j ITT : 78, 3 vs 80, 7 - 1, 7 [-9, 9 – 6, 5] TEL, 800 mg, od, PO, 5 j vs CLA 10 j PP : 89, 3 vs 91, 8 - 2, 5 [-9, 7 – 4, 7] TEL, 800 mg, od, PO, 7 j vs CLA 10 j PP : 88, 8 vs 91, 8 - 3, 0 [-10, 2 – 4, 3] Tellier G 2004 113

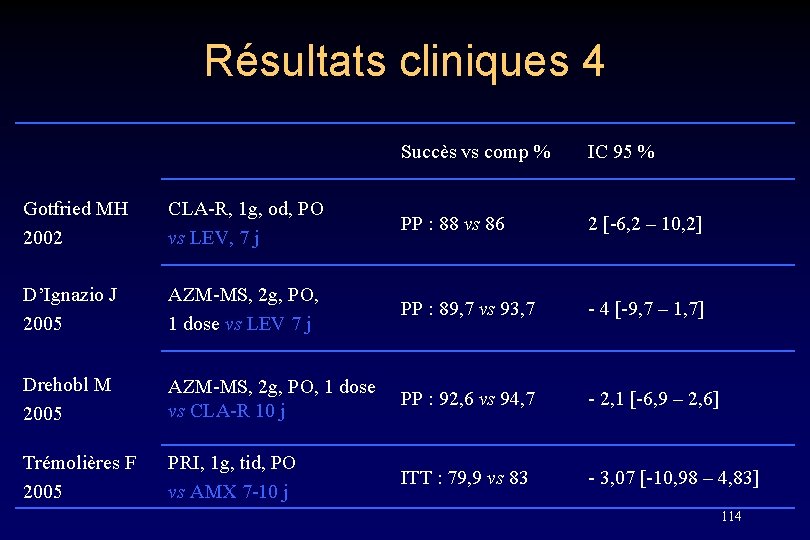
Résultats cliniques 4 Succès vs comp % IC 95 % Gotfried MH 2002 CLA-R, 1 g, od, PO vs LEV, 7 j PP : 88 vs 86 2 [-6, 2 – 10, 2] D’Ignazio J 2005 AZM-MS, 2 g, PO, 1 dose vs LEV 7 j PP : 89, 7 vs 93, 7 - 4 [-9, 7 – 1, 7] Drehobl M 2005 AZM-MS, 2 g, PO, 1 dose vs CLA-R 10 j PP : 92, 6 vs 94, 7 - 2, 1 [-6, 9 – 2, 6] Trémolières F 2005 PRI, 1 g, tid, PO vs AMX 7 -10 j ITT : 79, 9 vs 83 - 3, 07 [-10, 98 – 4, 83] 114

Traitement court ? • Essai prospectif, randomisé, multicentrique, double insu • LEV : 750 mg, IV/PO, od, 5 j vs 500 mg, IV/PO, od 10 j • Efficacité clinique en pp à la visite post thérapeutique : • 750 mg : 183/198 (92, 4%) • 500 mg : 175/192 (91, 1%) [IC 95%, -7, 0, 4, 4]. • Limites – – – ITT = 528, PP = 390 Arrêts pour EI : 16/256 (6, 3%) vs 21/272 (7, 7%) Pneumonie de gravité légère à modéré, Comorbidités ? Epidémiologie microbienne : PAC ambulatoire sans gravité Absence de données sur le suivi tardif (14 -35 j) post traitement Dunbar LM Clin Infect Dis 2003; 37: 752 -60 115

PAC sévères • Leroy O – Chest 2005; 128: 172 -183 • Norrby SR – Scand J Infect Dis 1998; 30: 397 -406 Rapport B. Schlemmer 116

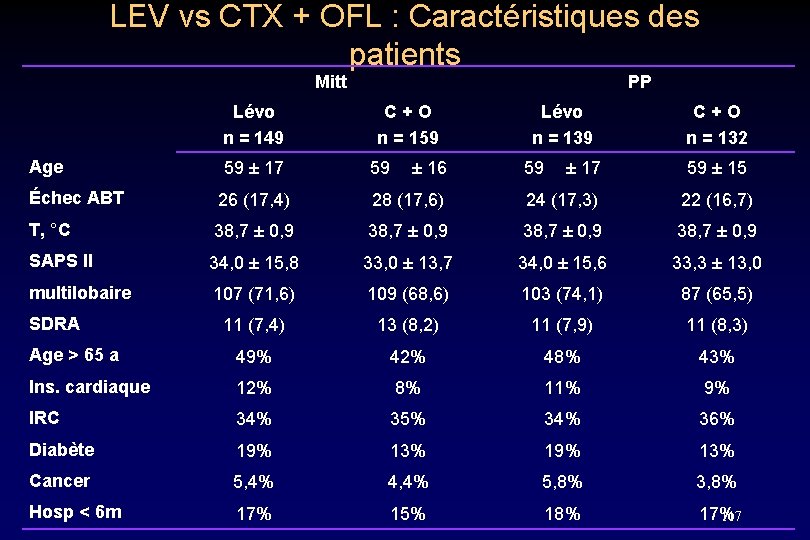
LEV vs CTX + OFL : Caractéristiques des patients Mitt Lévo n = 149 Age 59 ± 17 PP C + O n = 159 59 ± 16 Lévo n = 139 59 ± 17 C + O n = 132 59 ± 15 Échec ABT 26 (17, 4) 28 (17, 6) 24 (17, 3) 22 (16, 7) T, °C 38, 7 ± 0, 9 SAPS II 34, 0 ± 15, 8 33, 0 ± 13, 7 34, 0 ± 15, 6 33, 3 ± 13, 0 multilobaire 107 (71, 6) 109 (68, 6) 103 (74, 1) 87 (65, 5) 11 (7, 4) 13 (8, 2) 11 (7, 9) 11 (8, 3) Age > 65 a 49% 42% 48% 43% Ins. cardiaque 12% 8% 11% 9% IRC 34% 35% 34% 36% Diabète 19% 13% Cancer 5, 4% 4, 4% 5, 8% 3, 8% Hosp < 6 m 17% 15% 18% 17% 117 SDRA

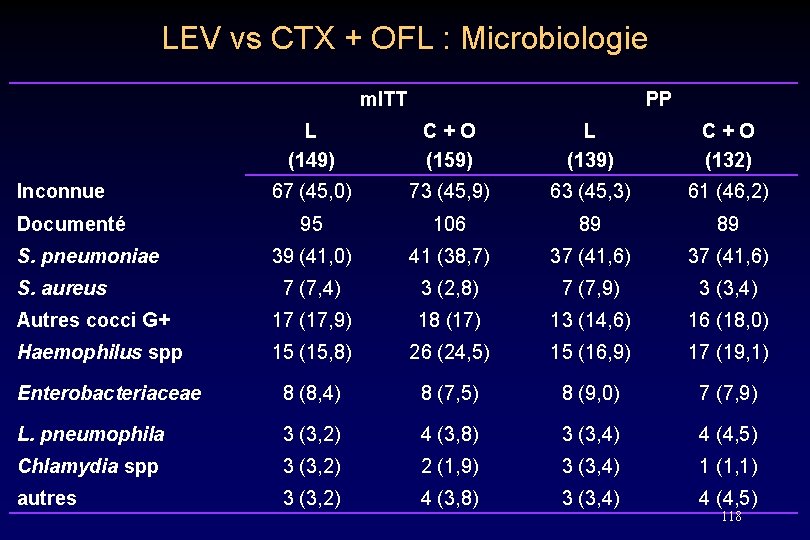
LEV vs CTX + OFL : Microbiologie m. ITT PP L (149) C + O (159) L (139) C + O (132) 67 (45, 0) 73 (45, 9) 63 (45, 3) 61 (46, 2) 95 106 89 89 39 (41, 0) 41 (38, 7) 37 (41, 6) 7 (7, 4) 3 (2, 8) 7 (7, 9) 3 (3, 4) Autres cocci G+ 17 (17, 9) 18 (17) 13 (14, 6) 16 (18, 0) Haemophilus spp 15 (15, 8) 26 (24, 5) 15 (16, 9) 17 (19, 1) Enterobacteriaceae 8 (8, 4) 8 (7, 5) 8 (9, 0) 7 (7, 9) L. pneumophila 3 (3, 2) 4 (3, 8) 3 (3, 4) 4 (4, 5) Chlamydia spp 3 (3, 2) 2 (1, 9) 3 (3, 4) 1 (1, 1) autres 3 (3, 2) 4 (3, 8) 3 (3, 4) 4 (4, 5) Inconnue Documenté S. pneumoniae S. aureus 118

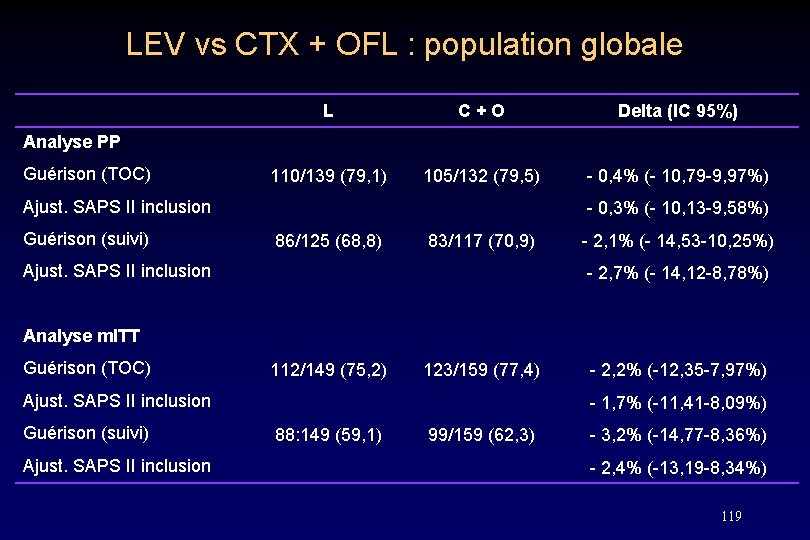
LEV vs CTX + OFL : population globale L C + O Delta (IC 95%) 110/139 (79, 1) 105/132 (79, 5) - 0, 4% (- 10, 79 -9, 97%) Analyse PP Guérison (TOC) Ajust. SAPS II inclusion Guérison (suivi) - 0, 3% (- 10, 13 -9, 58%) 86/125 (68, 8) 83/117 (70, 9) Ajust. SAPS II inclusion - 2, 1% (- 14, 53 -10, 25%) - 2, 7% (- 14, 12 -8, 78%) Analyse m. ITT Guérison (TOC) 112/149 (75, 2) 123/159 (77, 4) Ajust. SAPS II inclusion Guérison (suivi) Ajust. SAPS II inclusion - 2, 2% (-12, 35 -7, 97%) - 1, 7% (-11, 41 -8, 09%) 88: 149 (59, 1) 99/159 (62, 3) - 3, 2% (-14, 77 -8, 36%) - 2, 4% (-13, 19 -8, 34%) 119

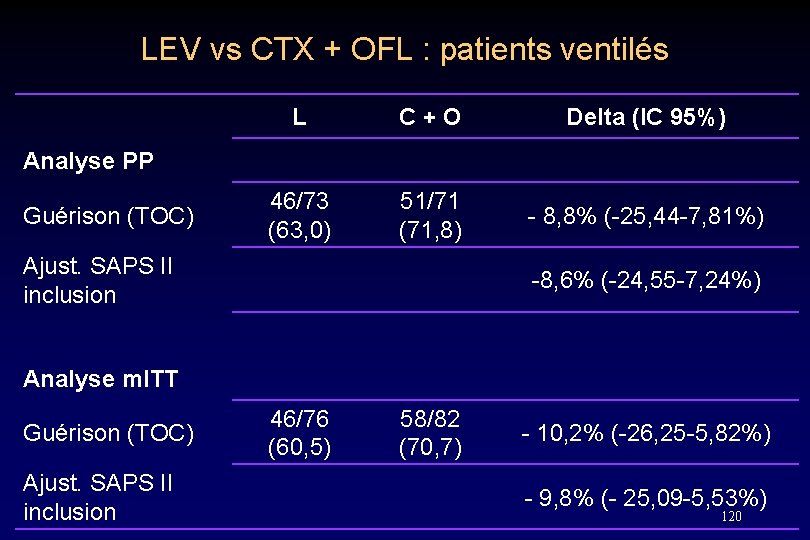
LEV vs CTX + OFL : patients ventilés L C + O Delta (IC 95%) 46/73 (63, 0) 51/71 (71, 8) - 8, 8% (-25, 44 -7, 81%) Analyse PP Guérison (TOC) Ajust. SAPS II inclusion -8, 6% (-24, 55 -7, 24%) Analyse m. ITT Guérison (TOC) Ajust. SAPS II inclusion 46/76 (60, 5) 58/82 (70, 7) - 10, 2% (-26, 25 -5, 82%) - 9, 8% (- 25, 09 -5, 53%) 120

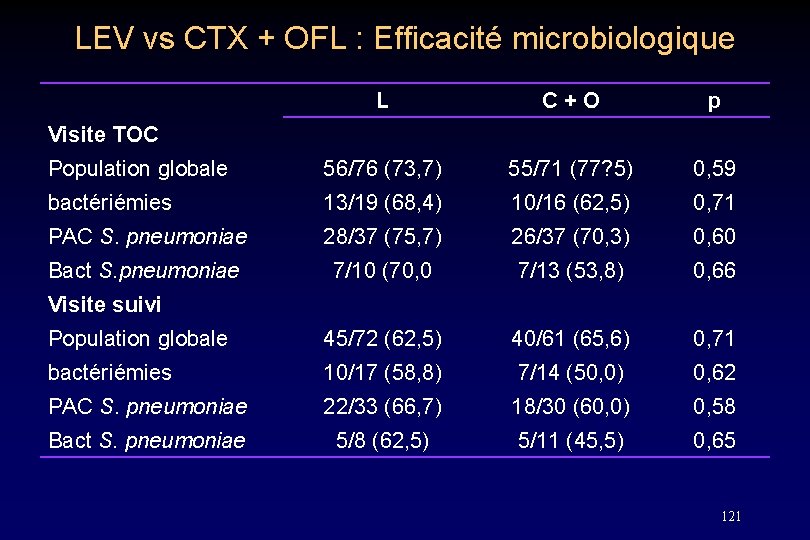
LEV vs CTX + OFL : Efficacité microbiologique L C + O p Population globale 56/76 (73, 7) 55/71 (77? 5) 0, 59 bactériémies 13/19 (68, 4) 10/16 (62, 5) 0, 71 PAC S. pneumoniae 28/37 (75, 7) 26/37 (70, 3) 0, 60 Bact S. pneumoniae 7/10 (70, 0 7/13 (53, 8) 0, 66 Population globale 45/72 (62, 5) 40/61 (65, 6) 0, 71 bactériémies 10/17 (58, 8) 7/14 (50, 0) 0, 62 PAC S. pneumoniae 22/33 (66, 7) 18/30 (60, 0) 0, 58 Bact S. pneumoniae 5/8 (62, 5) 5/11 (45, 5) 0, 65 Visite TOC Visite suivi 121

Conclusions 1/3 • Tous essais : non infériorité • Limites de la documentation microbiologique • Impossibilité d’hiérarchisation entre ABT (efficacité clinique) : famille ou molécules • Différence : qualité des patients inclus – Comorbidités ? – Sévérité (Fine) • AMX : Gold standard 122

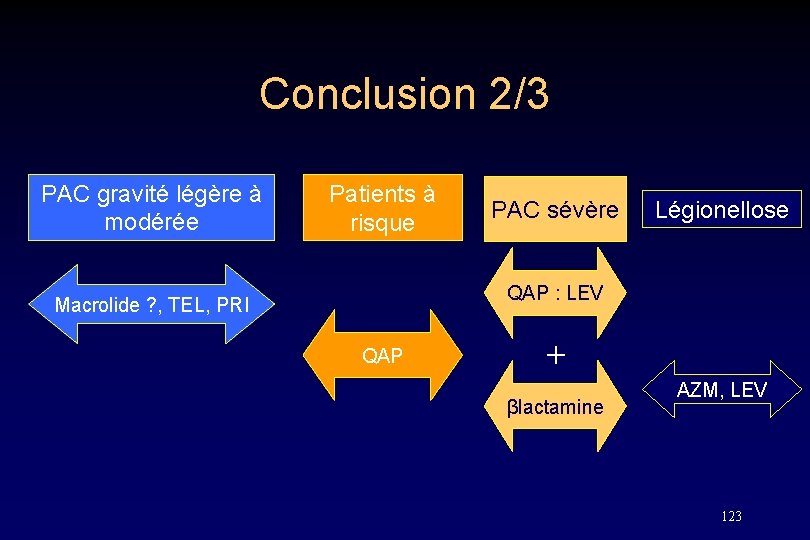
Conclusion 2/3 PAC gravité légère à modérée Patients à risque PAC sévère Légionellose QAP : LEV Macrolide ? , TEL, PRI QAP + βlactamine AZM, LEV 123

Conclusion 3/3 • Nécessité de nouveaux type d’essais – Outils microbiologiques performants – Essais de supériorité – Essais stratégie ABT en France – Durées de traitement – Réduction du recours à l’hospitalisation – Réduction de la durée d’hospitalisation – Réduction du délai de retour aux activités normales 124

Et les quinolones ? …. . ……y compris les FQ dites antipneumococciques ? 125

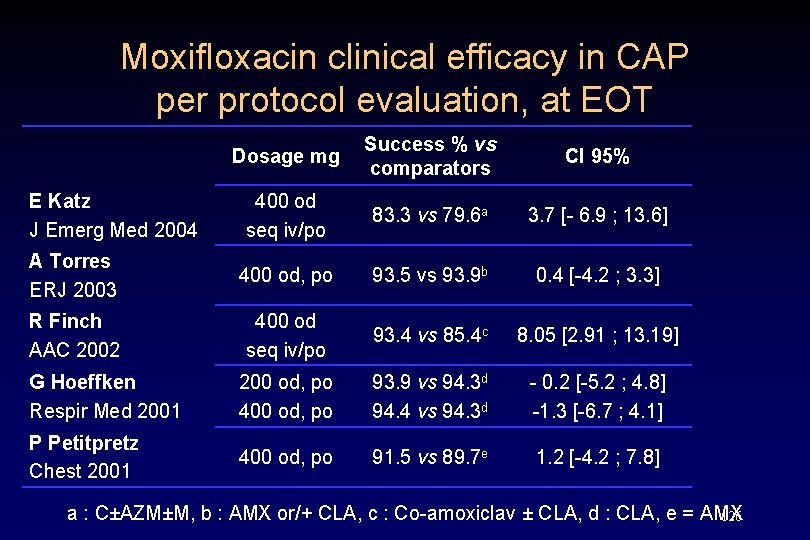
Moxifloxacin clinical efficacy in CAP per protocol evaluation, at EOT Dosage mg Success % vs comparators CI 95% 400 od seq iv/po 83. 3 vs 79. 6 a 3. 7 [- 6. 9 ; 13. 6] A Torres ERJ 2003 400 od, po 93. 5 vs 93. 9 b 0. 4 [-4. 2 ; 3. 3] R Finch AAC 2002 400 od seq iv/po 93. 4 vs 85. 4 c 8. 05 [2. 91 ; 13. 19] G Hoeffken Respir Med 2001 200 od, po 400 od, po 93. 9 vs 94. 3 d 94. 4 vs 94. 3 d - 0. 2 [-5. 2 ; 4. 8] -1. 3 [-6. 7 ; 4. 1] P Petitpretz Chest 2001 400 od, po 91. 5 vs 89. 7 e 1. 2 [-4. 2 ; 7. 8] E Katz J Emerg Med 2004 a : C±AZM±M, b : AMX or/+ CLA, c : Co-amoxiclav ± CLA, d : CLA, e = AMX 126

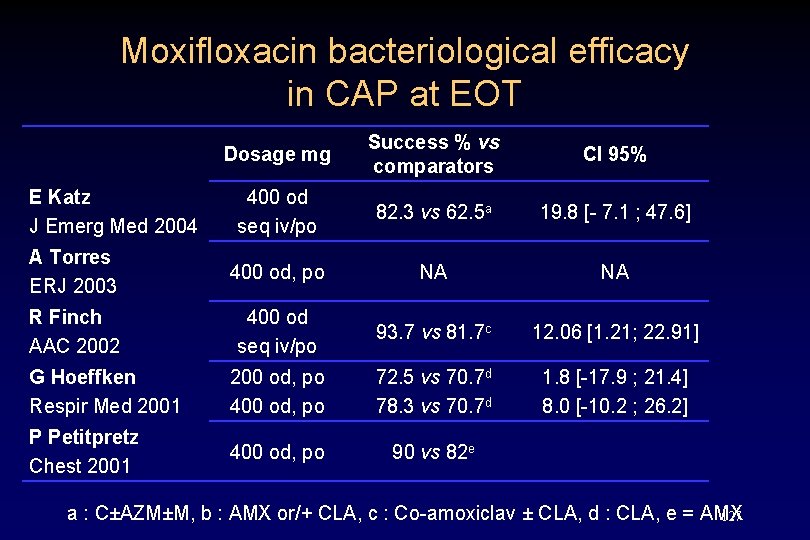
Moxifloxacin bacteriological efficacy in CAP at EOT Dosage mg Success % vs comparators CI 95% 400 od seq iv/po 82. 3 vs 62. 5 a 19. 8 [- 7. 1 ; 47. 6] A Torres ERJ 2003 400 od, po NA NA R Finch AAC 2002 400 od seq iv/po 93. 7 vs 81. 7 c 12. 06 [1. 21; 22. 91] G Hoeffken Respir Med 2001 200 od, po 400 od, po 72. 5 vs 70. 7 d 78. 3 vs 70. 7 d 1. 8 [-17. 9 ; 21. 4] 8. 0 [-10. 2 ; 26. 2] P Petitpretz Chest 2001 400 od, po 90 vs 82 e E Katz J Emerg Med 2004 a : C±AZM±M, b : AMX or/+ CLA, c : Co-amoxiclav ± CLA, d : CLA, e = AMX 127

Levofloxacin efficacy in pneumococcal CAP (1) • Meta-analysis of 4 CAP randomized studies (1738 pts) • Standardized inclusion/evaluation criteria • Meta-analysis : sub-group of patients with documented pneumococcal infection – positive blood culture – sputum or respiratory secretions – or pleural fluid (invasive procedure) • 275 CAP due to S. pneumoniae (12%) – 86 patients with bacteraemia Bru JP Rev Pneu Clin 2003. 128

Levofloxacin clinical efficacy at EOT, in pneumococcal CAP (2) Success % (n/N) Levofloxacin Comparators Observed* Estimated** 92. 6 (125/135) 88. 6 90. 7 (127/140) 86. 7 Estimated difference : 1. 87 % CI 95% difference % : [-5. 65 ; 9. 39] * Observed success : pooled results of all studies **Estimated success in the meta analysis Comparators : amoxicillin/clavulanic acid, cefuroxime-axetil, ceftriaxone, amoxicillin Bru JP & al. Rev Pneu Clin. 2003 129

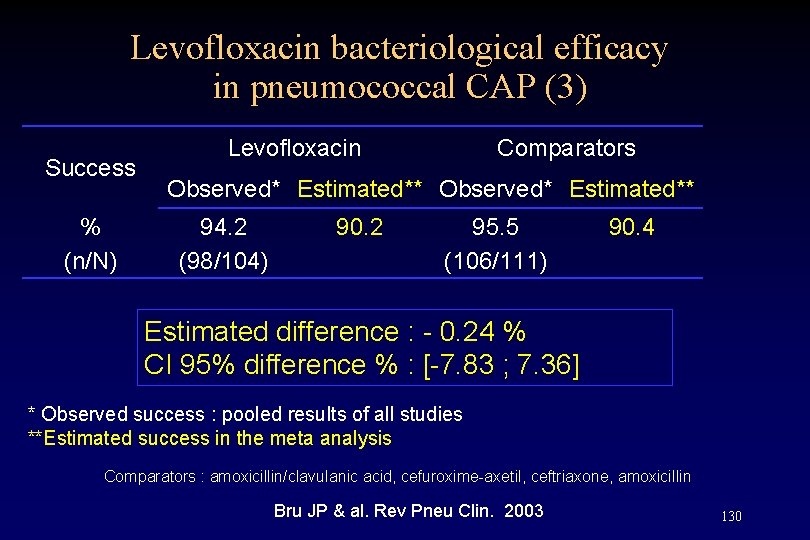
Levofloxacin bacteriological efficacy in pneumococcal CAP (3) Success % (n/N) Levofloxacin Comparators Observed* Estimated** 94. 2 (98/104) 90. 2 95. 5 (106/111) 90. 4 Estimated difference : - 0. 24 % CI 95% difference % : [-7. 83 ; 7. 36] * Observed success : pooled results of all studies **Estimated success in the meta analysis Comparators : amoxicillin/clavulanic acid, cefuroxime-axetil, ceftriaxone, amoxicillin Bru JP & al. Rev Pneu Clin. 2003 130

Quinolones in CAP due to Legionella • Pefloxacin (Dournon E, JAC 1990 26 Suppl B 129 -139) – Retrospective study, severe legionnaires’ disease – Pefloxacin alone or in combination > non pefloxacin regimen • Ofloxacin (Meyer AAC 1991, Gentry LO SAMJ 1992, Leroy O Pathol Biol 1989, Chidiac C Rev Infect Dis 1989…) – Successful treatment with oral or IV monotherapy • Ciprofloxacin (Unertl KE AJM 1989, Singh N Transplantation 1993, Zabel L Pneumologie 1990, Hooper TL JAC 1988) – Successful treatment with oral or IV monotherapy • Retrospective, small, non comparative studies…or case reports 131

Efficacy of Levofloxacin in Community-Acquired Legionellosis • Data from 6 clinical trials : 1997 pts – 4 studies : LEV 500 mg qd, 2 studies : LEV 750 mg qd • 71 clinically evaluable pts – 47 pts mild to moderate CAP, 24 severe CAP Post therapy visit % n/N Success 92. 9% 66/71 Cured 74. 6% 53/71 Improved 18. 3% 13/71 7% 5/71 Failed YU VL Chest 2004; 125: 2135 -39 132

CAP due to Legionella : results of the Spanish outbreak • 800 suspected and 449 confirmed cases in the area of Murcia 1: – 397 (88%) attended the public Hospital 2 – 292 : confirmed L. pneumonia CAP – 223 (77%) : hospitalized (213 in the ward, 10 in ICU) • Specific therapy for L. pneumophila (known for 254 pts)2 – – Macrolides : 26% (PO : 23% and IV/PO : 3%) Levofloxacin : 73% (PO : 23% and IV/PO : 50%) Combination therapy macrolide + rifampicin : 1% Combination levofloxacin + rifampicin : 18% • Among the 449 patients 1 – Mean hospital stay : 6. 55 ± 3. 57 days – Case fatality rate : 6 deaths (1. 1%) 1 Garcia-Fulgueras, Emerg Inf Dis 2003 2 Blazquez-Garrido, CID 2005 133

Levofloxacin vs macrolides in monotherapy : Clinical outcome variable Fine score ≤ III Fine score ≥ IV Macro n = 54 LEV p n = 114 IR 95%CI Macro n = 11 LEV n = 29 p IR 95 % CI Duration (d) [95% CI] 4. 7 (4. 1 -5. 3) 4. 5 (4. 1 -4. 9) 4. 2 (2 - 6. 4) 4. 2 (3. 2 -5. 2) 0. 9 Complication 0 0 3 (27. 2) 1 (3. 4) 0. 02 [0. 8 -79. 3 ] Cure 54 (100%) 11 (100%) 28 (96. 5%) 0. 5 [0. 5 -2. 0] AE 8 (14. 8%) 12 (10. 5%) 2 (18%) 3 (10. 3%) 0. 6 [0. 2 -7. 5] 4. 3 [3 -5. 6] 4 [3. 7 -4. 3] 11. 3 [5. 9 -16. 7] 5. 5 [4. 5 -6. 5] 0. 04 Hospital stay [95% CI] 0. 5 0. 4 1. 4[0. 5 -3. 1] 0. 6 Blazquez-Garrido, Clin Infect Dis 2005; 40: 800 -6 134

Prognosis factor of ICU mortality for Lp pneumonia • Retrospective clinical study, ICU university hospital (city of Rennes, France) • 43 consecutive cases of Lp pneumonia • 14 died, 29 survivors Logistic regression analysis OR 95% CI p SAPS II > 46 8. 7 1. 15 -66. 7. 036 Duration symptoms > 5 d 7. 4 1. 17 -47. 6 FQ < 8 h of ICU arrival 0. 8 0. 03 -0. 97. 035 Gacouin A Intensive Care Med 2002 28: 686 -691 135

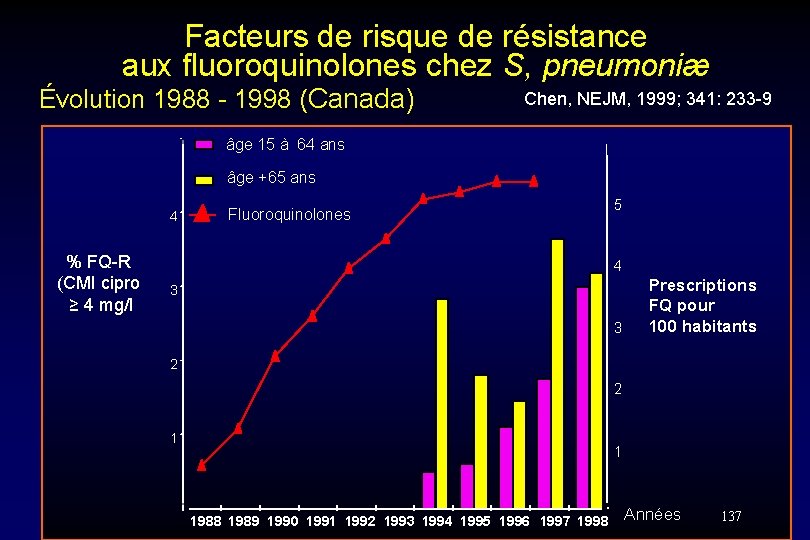
Facteurs de risque de résistance aux fluoroquinolones chez S, pneumoniæ Évolution 1988 - 1998 (Canada) 5 Chen, NEJM, 1999; 341: 233 -9 âge 15 à 64 ans 6 âge +65 ans 4 % FQ-R (CMI cipro ≥ 4 mg/l Fluoroquinolones 5 4 3 3 Prescriptions FQ pour 100 habitants 2 2 1 1 1988 1989 1990 1991 1992 1993 1994 1995 1996 1997 1998 Années 137

Transfert de la résistance (par. C) aux FQ entre différentes espèces de streptocoques Espèce Fréquence de Taux donatrice transformants d'homologie S. pneumoniae QRDR de Par. C S. oralis 5, 10 -3 95 S. mitis 5, 10 -2 à 5, 10 -3 S. sanguis 5, 10 -5 85 S. constellatus 10 -8 81 S. mutans ND (%) 91 Janoir C AAC 1999; 180: 555 -558 138
![Résistance n selon la sensibilité à la pénicilline à Hong Kong Sensibilité à Résistance [n (%)] selon la sensibilité à la pénicilline à Hong Kong Sensibilité à](https://slidetodoc.com/presentation_image/3743f49e8e91057b98220361b2877b34/image-113.jpg)
Résistance [n (%)] selon la sensibilité à la pénicilline à Hong Kong Sensibilité à la pénicilline S Ceftriaxone 0(0) Erythromycine 142(78, 5) Lévofloxacine I R total 0(0) 80(81, 6) 80(44, 2) 22(39, 3) 23(85, 2) 97(98, 9) 0(0) 1(3, 7) 9(9, 2) 10(5, 5) Emergence de la résistance aux quinolones au sein des souches de S. pneumoniae multi-R à Hong Kong Ho PL AAC 1999 ; 43 : 1310 -1313 139

En résumé… • L’exposition aux quinolones fait le lit de la résistance • La résistance de S. pneumoniae aux quinolones s’installe par étapes successives • En cas de bas niveau de résistance, les souches peuvent être catégorisées sensibles • Ces souches peuvent accéder à un haut niveau de résistance – par acquisition d’une seule mutation supplémentaire – laquelle peut survenir sous traitement – conduire à un échec thérapeutique, 140

En résumé… • Possible transférer la résistance aux fluoroquinolones de certaines espèces de streptocoques oraux vers S. pneumoniae • Découverte de mosaïque de gènes dans des isolats cliniques de S. pneumoniae : rôle des échanges génétiques dans la résistance aux fluoroquinolones, • Considérer prudemment la prescription d’une nouvelle quinolone pour le traitement probabiliste d’une PAC si traitement récent par fluoroquinolone 141

Et la tolérance…I • Contre-indications : …notamment un allongement congénital ou acquis de l’intervalle QTc, des troubles hydroélectrolytiques (en particulier une hypokaliémie non corrigée), une bradycardie cliniquement significative, une insuffisance cardiaque significative, des antécédents de troubles du rythme significatifs, • Mises en garde et précautions d’emploi : …conditions pro-arythmogènes, l’allongement de l’intervalle QTc pouvant contribuer à une augmentation du risque d’arythmie ventriculaire 142 incluant les torsades de pointes.

Et la tolérance… II • En outre, l’association à d’autres molécules provoquant un allongement de l’intervalle QTc est contre indiquée • Tout ceci incite à la plus grande prudence dès lors que l’on s’adresse à un patient avec comorbidité cardiovasculaire, • et pourrait conduire à la réalisation d’un électrocardiogramme avant ou sous traitement. 143

Alors…. Comment traiter ? 144

Les obstacles • • • Documentation rare Traitement probabiliste Résistances bactériennes Terrain Comorbidités, signes de gravité. . . Tentation de céder à la facilité : molécule « qui fait tout » S. pneumoniae H. influenzae M. catharralis S. aureus K. pneumoniae E. coli M. pneumoniae C. pneumoniae L. pneumophila 145

PAC : principe de prise en charge • Absence de corrélation : – Clinique/microbiologie – Radiologie/microbiologie • Antibiothérapie probabiliste • Importance du terrain +++ – Facteurs de risque de mortalité – Signes de gravité 146

Recommandations Françaises 147

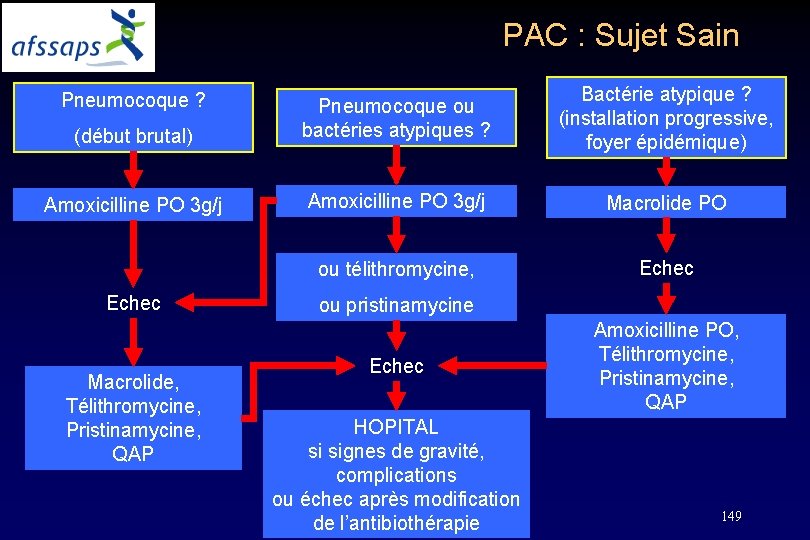
PAC : Sujet Sain (début brutal) Pneumocoque ou bactéries atypiques ? Bactérie atypique ? (installation progressive, foyer épidémique) Amoxicilline PO 3 g/j Macrolide PO ou télithromycine, Echec Pneumocoque ? Echec Macrolide, Télithromycine, Pristinamycine, QAP ou pristinamycine Echec HOPITAL si signes de gravité, complications ou échec après modification de l’antibiothérapie Amoxicilline PO, Télithromycine, Pristinamycine, QAP 149

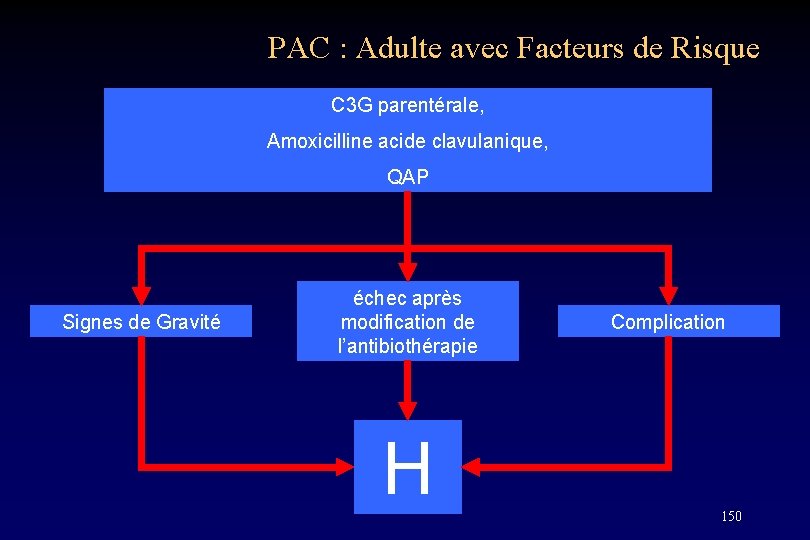
PAC : Adulte avec Facteurs de Risque C 3 G parentérale, Amoxicilline acide clavulanique, QAP Signes de Gravité échec après modification de l’antibiothérapie H Complication 150

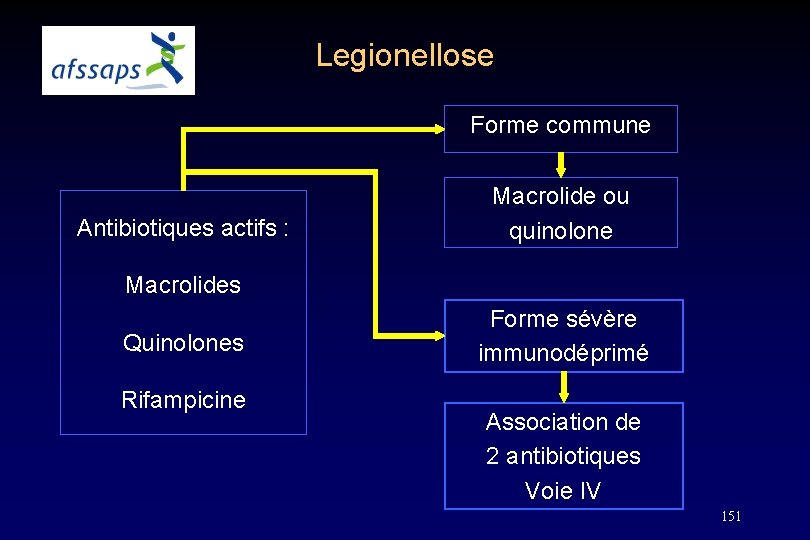
Legionellose Forme commune Antibiotiques actifs : Macrolide ou quinolone Macrolides Quinolones Rifampicine Forme sévère immunodéprimé Association de 2 antibiotiques Voie IV 151

Antibiothérapie probabiliste des PAC sévères (Unités de soins continus ou réanimation) 1 er choix Sujets jeunes sans comorbidité Céfotaxime : 1 -2 g x 3/j perf IV ou ceftriaxone : 1 -2 g/j IV plus macrolides IV ou FQAP IV (lévofloxacine 500 mg x 2/j IV) Sujets âgés sans comorbidité Céfotaxime : 1 -2 g x 3/j perf IV ou ceftriaxone : 1 -2 g/j IV plus FQAP (lévofloxacine 500 mg x 2/j IV) Sujets âgés avec comorbidité Si suspicion de Pseudomonas : pipéracilline-tazobactam : 4 g x 3/j IV ou céfépime : 2 g x 2/j IV ou imipénème : 1 g x 3/j IV en association avec un aminoside et macrolides IV ou FQAP IV (lévofloxacine 500 mg x 2/j IV) 152

Bronchites aiguës Exacerbations de Bronchopneumopathie Chronique Obstructive (E BPCO) 154

Causes des E BPCO Infection Allergie Bactérienne Virale E BPCO Pollution Climatique Dioxyde de Souffre Poussières industrielles Hiver Saisons pluvieuses Ball P. Chest. 1995; 108: 43 S-52 S. Gump DW, et al. Am Rev Respir Dis. 1976; 113: 465 -74. 155

Bronchite Aigue, adulte sain Virus PAS D’ANTIBIOTIQUES JAMAIS D’ANTIBIOTIQUES 156

Définition de l’E BPCO Flux respiratoire Dyspnée E BPCO Toux Volume expectoration Viscosité expectoration Purulence expectoration Anthonisen NR, et al. Ann Int Med. 1987; 106: 196 -204. 157

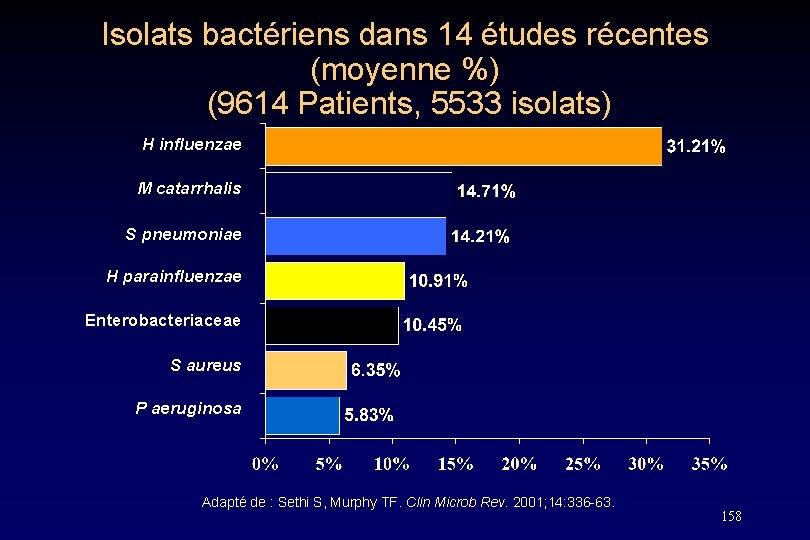
Isolats bactériens dans 14 études récentes (moyenne %) (9614 Patients, 5533 isolats) H influenzae M catarrhalis S pneumoniae H parainfluenzae Enterobacteriaceae S aureus P aeruginosa Adapté de : Sethi S, Murphy TF. Clin Microb Rev. 2001; 14: 336 -63. 158

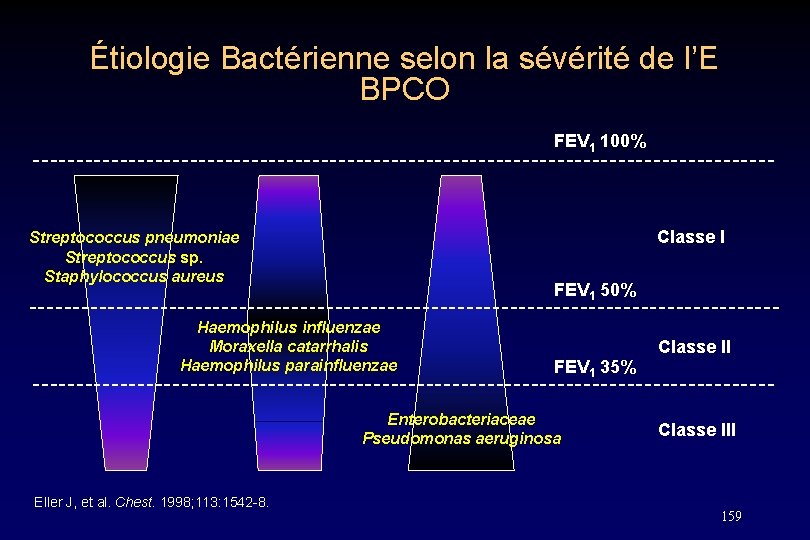
Étiologie Bactérienne selon la sévérité de l’E BPCO FEV 1 100% Classe I Streptococcus pneumoniae Streptococcus sp. Staphylococcus aureus FEV 1 50% Haemophilus influenzae Moraxella catarrhalis Haemophilus parainfluenzae FEV 1 35% Enterobacteriaceae Pseudomonas aeruginosa Eller J, et al. Chest. 1998; 113: 1542 -8. Classe III 159

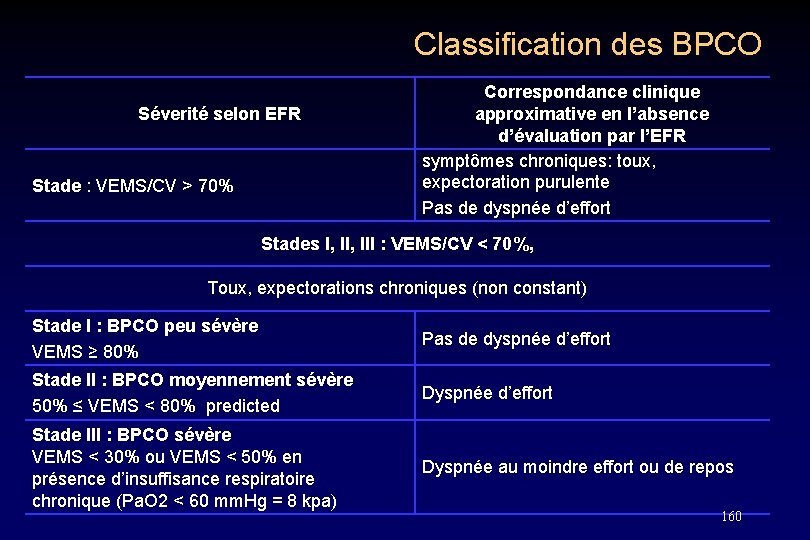
Classification des BPCO Séverité selon EFR Stade : VEMS/CV > 70% Correspondance clinique approximative en l’absence d’évaluation par l’EFR symptômes chroniques: toux, expectoration purulente Pas de dyspnée d’effort Stades I, III : VEMS/CV < 70%, Toux, expectorations chroniques (non constant) Stade I : BPCO peu sévère VEMS ≥ 80% Pas de dyspnée d’effort Stade II : BPCO moyennement sévère 50% ≤ VEMS < 80% predicted Dyspnée d’effort Stade III : BPCO sévère VEMS < 30% ou VEMS < 50% en présence d’insuffisance respiratoire chronique (Pa. O 2 < 60 mm. Hg = 8 kpa) Dyspnée au moindre effort ou de repos 160

BPCO : patients à risque • Au moins 1 facteur de risque : – Dyspnée de repos (ou VEMS < 35% – en état stable, hypoxémie de repos) – Corticothérapie systémique au long cours – Exacerbations ≥ 4 par an – Comorbidité(s) – Antécédent de pneumonie 161

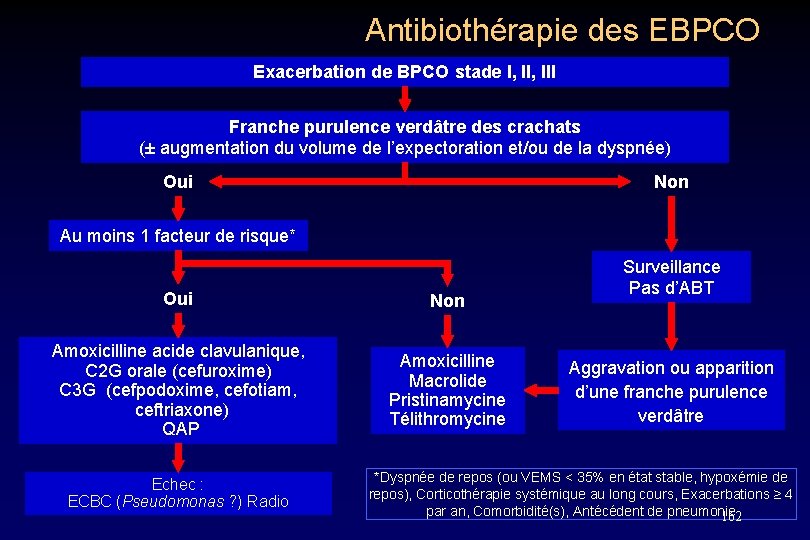
Antibiothérapie des EBPCO Exacerbation de BPCO stade I, III Franche purulence verdâtre des crachats (± augmentation du volume de l’expectoration et/ou de la dyspnée) Oui Non Au moins 1 facteur de risque* Oui Non Amoxicilline acide clavulanique, C 2 G orale (cefuroxime) C 3 G (cefpodoxime, cefotiam, ceftriaxone) QAP Amoxicilline Macrolide Pristinamycine Télithromycine Echec : ECBC (Pseudomonas ? ) Radio Surveillance Pas d’ABT Aggravation ou apparition d’une franche purulence verdâtre *Dyspnée de repos (ou VEMS < 35% en état stable, hypoxémie de repos), Corticothérapie systémique au long cours, Exacerbations ≥ 4 par an, Comorbidité(s), Antécédent de pneumonie 162

En conclusion…. 163

L’antibiotique idéal pour les VRB • Large spectre : cocci à Gram +, bacilles à Gram -, atypiques et apparentés • Résistance à l’hydrolyse enzymatique bactérienne • Bonne diffusion dans les tissus respiratoires et l’expectoration • Concentrations tissulaires/CMI élevées vis-à-vis des cibles • Concentrations sériques/CMI élevé : S. pneumoniae • Facilité d’administration : bonne compliance, sans dosage sub-optimal (résistance) • Profil de tolérance et sécurité convenable 164