PRISE EN CHARGE DE LA PARTURIENTE OBESE MORBIDE

PRISE EN CHARGE DE LA PARTURIENTE OBESE MORBIDE Dr Martine BONNIN Anesthésiste Réanimateur Pôle Gynécologie Obstétrique et Reproduction Humaine Hôpital Estaing, CHU Clermont-Ferrand, France

EPIDEMIOLOGIE • 1 adulte sur 10 est obèse • 1. 4 milliard en 2009 vs 3. 3 prévus en 2030 • 5ème FDR de décès dans le monde • Hausse de la prévalence supérieure chez les femmes • 5, 3% des femmes ont un IMC ≥ 35 kg. m-2 • 36% des parturientes aux USA • 17% des parturientes en France • 16 à 25% des décès maternels sur le dernier rapport de mortalité maternelle OMS Obépi 2012 Rapport du Comité National d’Experts sur la Mort Maternelle 2013
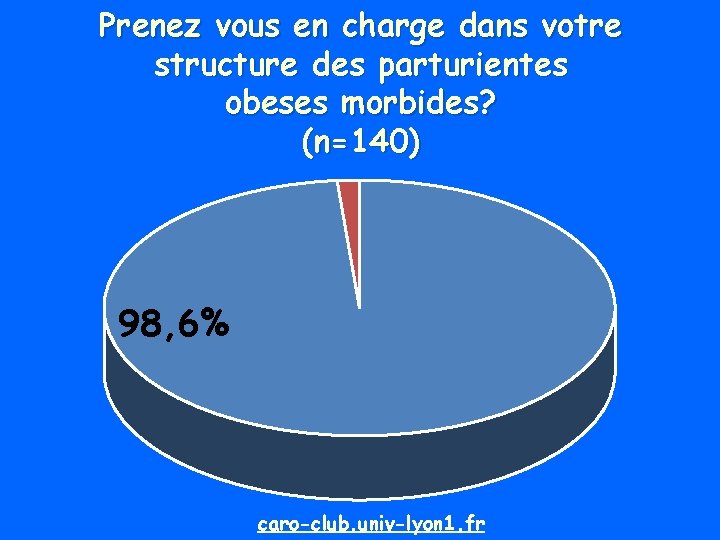
Prenez vous en charge dans votre structure des parturientes obeses morbides? (n=140) 98, 6% caro-club. univ-lyon 1. fr
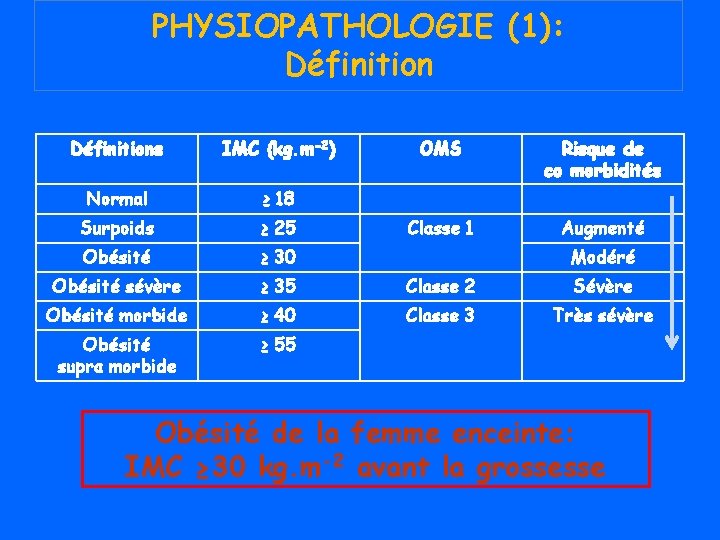
PHYSIOPATHOLOGIE (1): Définitions IMC (kg. m-2) OMS Risque de co morbidités Normal ≥ 18 Surpoids ≥ 25 Classe 1 Augmenté Obésité ≥ 30 Obésité sévère ≥ 35 Classe 2 Sévère Obésité morbide ≥ 40 Classe 3 Très sévère Obésité supra morbide ≥ 55 Modéré Obésité de la femme enceinte: IMC ≥ 30 kg. m-2 avant la grossesse

Physiopathologie (2): Modifications Ventilatoires Altération en position couchée (mécanique ventilatoire, volumes, débits) Varanakumar, Anaesthesia 2006
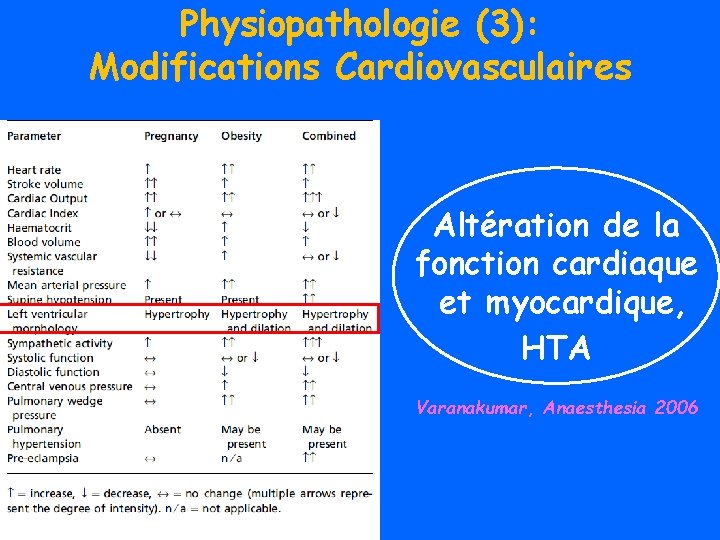
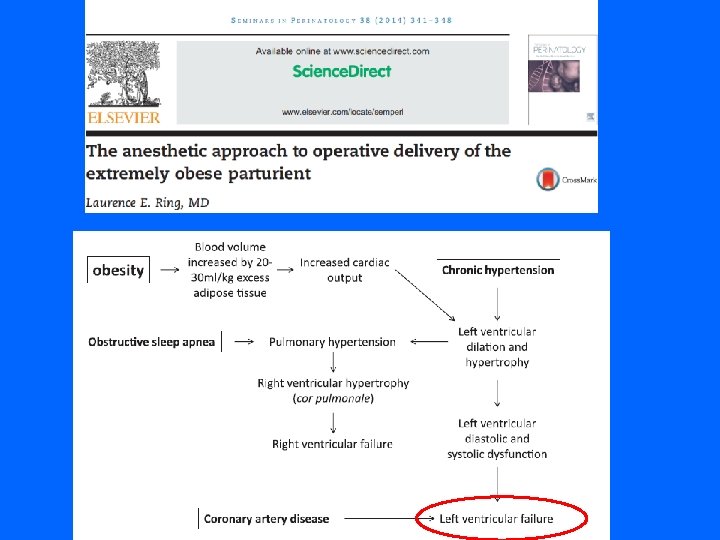
Physiopathologie (3): Modifications Cardiovasculaires Altération de la fonction cardiaque et myocardique, HTA Varanakumar, Anaesthesia 2006
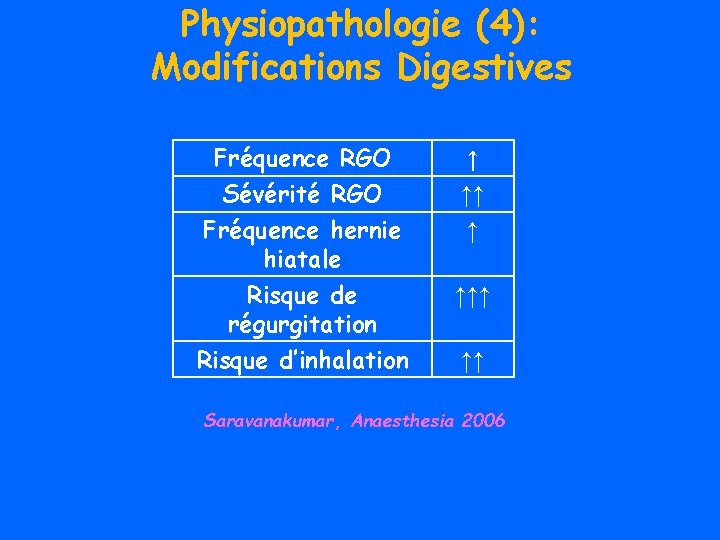
Physiopathologie (4): Modifications Digestives Fréquence RGO Sévérité RGO Fréquence hernie hiatale ↑ ↑↑ ↑ Risque de régurgitation Risque d’inhalation ↑↑↑ ↑↑ Saravanakumar, Anaesthesia 2006

Comorbidités Maternelles liées à l’Obésité Cardiovasculaires: • Coronaropathie (21%), IDM (23%) • Insuffisance veineuse, ATE (X 5. 3) • HTA (39%) • Dyslipidémie • Insuffisance cardiaque Respiratoires: • Syndrome des apnées du sommeil obstructives (78% si IMC ≥ 50 kg. m-2) • Syndrome d’hypoventilation • Asthme Digestives: Diabète type 2 (58%) Motrices: arthrose (13%), douleurs dorsales chroniques

Comorbidités Maternelles liées à la Grossesse HTA & Pré éclampsie: • Dysgravidie • Pré éclampsie X 4, 82 si IMC > 40 kg. m-2 Bianco, Obstet Gynecol 1998 Cedergren, Obstet Gynecol 2004 Aboderly, Surg Obes Relat Dis 2008 Diabète Gestationnel: • 16% d’obèses • 11, 6% avec IMC ≥ 35 kg. m-2 Diabète gestationnel insulino requérant: • 62% des obèses • 73% des IMC ≥ 35 kg. m-2 Yoget, Eur J Ibstet Reprod Biol 2008 Déclenchement du travail obstétrical Césarienne
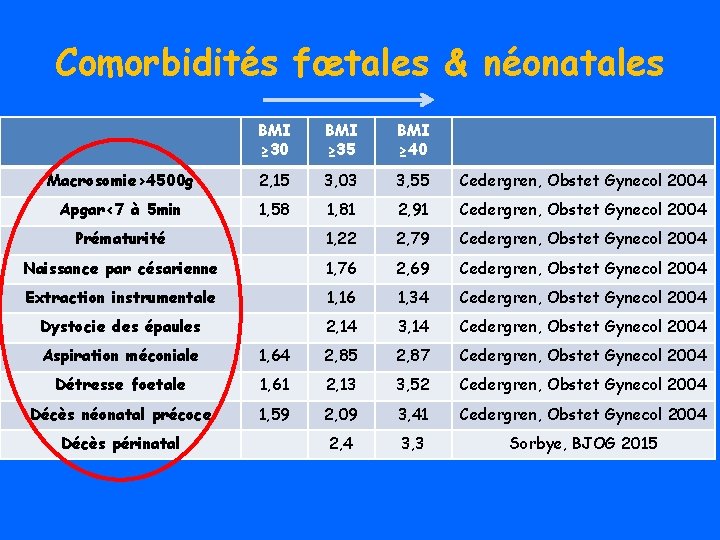
Comorbidités fœtales & néonatales BMI ≥ 30 BMI ≥ 35 BMI ≥ 40 Macrosomie>4500 g 2, 15 3, 03 3, 55 Cedergren, Obstet Gynecol 2004 Apgar<7 à 5 min 1, 58 1, 81 2, 91 Cedergren, Obstet Gynecol 2004 Prématurité 1, 22 2, 79 Cedergren, Obstet Gynecol 2004 Naissance par césarienne 1, 76 2, 69 Cedergren, Obstet Gynecol 2004 Extraction instrumentale 1, 16 1, 34 Cedergren, Obstet Gynecol 2004 Dystocie des épaules 2, 14 3, 14 Cedergren, Obstet Gynecol 2004 Aspiration méconiale 1, 64 2, 85 2, 87 Cedergren, Obstet Gynecol 2004 Détresse foetale 1, 61 2, 13 3, 52 Cedergren, Obstet Gynecol 2004 Décès néonatal précoce 1, 59 2, 09 3, 41 Cedergren, Obstet Gynecol 2004 2, 4 3, 3 Sorbye, BJOG 2015 Décès périnatal


Grossesse


IMC avant grossesse doit figurer sur dossier et courriers

1 er trimestre (1): Bilan des comorbidités • Bilan à effectuer de préférence en pré conceptionnel • Sinon précocement en début de grossesse Ghaffari, AJOG 2015 ü Diabète type 2 ü HTA ü Bilan cardiaque ± échographie ü Syndrome des apnées du sommeil obstructives ü Dyslipidémie

1 er trimestre (2, 1): Mesures hygiéno-diététiques Suivi nutritionnel Contrôle de la prise de poids Favoriser l’activité physique Prise de poids idéale (rapport bénéfices/risques) <5 kgs: ü Réduction risques de pré éclampsie, HTA, macrosomie (OR=1, 82) ü Hausse du risque de petit poids foetal Oza, Birth 2013 Swank, Obstet Gynecol 2014
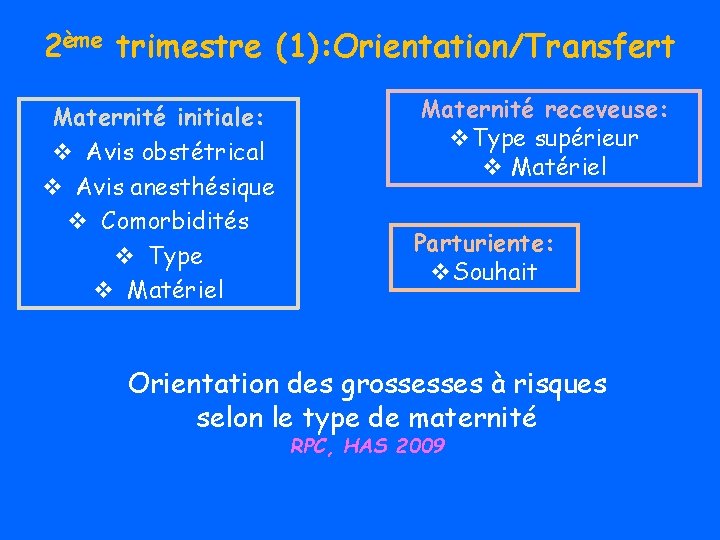
2ème trimestre (1): Orientation/Transfert Maternité initiale: v Avis obstétrical v Avis anesthésique v Comorbidités v Type v Matériel Maternité receveuse: v. Type supérieur v Matériel Parturiente: v. Souhait Orientation des grossesses à risques selon le type de maternité RPC, HAS 2009

2ème trimestre (2): Matériel bariatrique • Doit être listé par chaque établissement • Maternité receveuse: tables d’examen, d’accouchement, brancards, tables de bloc opératoire, lits d’hospitalisation • SAMU (130 à 300 kgs) Attention à la parturiente obèse morbide IMC ≥ 40 kg. m-2

2ème trimestre (3): Indications de Transfert Indications actuelles de transfert: ü Absence de matériel adapté ü Comorbidité(s) associée(s) ü Anomalies fœtales (GHR, DAN) ü IMC>50 kg. m-2 Protocole de transfert: 73% 97% transfèrent si IMC≥ 40 kg. m-2

3ème trimestre (1): Consultation d’Anesthésie Elle doit être la + précoce possible (2ème trimestre? ? ) Elle doit avoir lieu ou être renouvelée dans la maternité receveuse Recherche et bilan les comorbidités éventuelles (obésité + grossesse): ü Cardiovasculaires ü Respiratoires: bilan apnées du sommeil à renouveler, GDS ü Digestives: prise de poids ü Critères d’intubation: score de Mallampati, circonférence du cou, échographie cervicale ü Repères d’ALR Critères d’intubation à réévaluer à l’admission

3ème trimestre (2): Consultation d’Anesthésie Information sur les différentes techniques anesthésiques, leurs risques d’échec et leurs alternatives Exposition des risques associés à l’AG


ACCOUCHEMENT
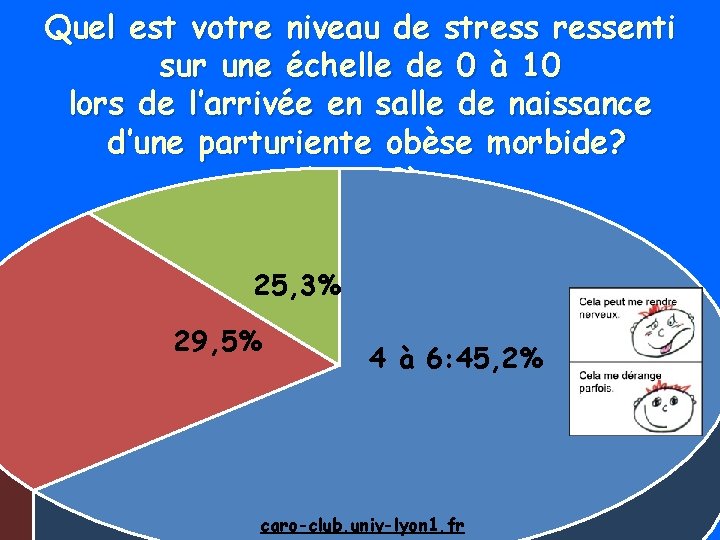
Quel est votre niveau de stressenti sur une échelle de 0 à 10 lors de l’arrivée en salle de naissance d’une parturiente obèse morbide? (n=139) 25, 3% 29, 5% 4 à 6: 45, 2% caro-club. univ-lyon 1. fr

Déclenchement (1): Epidémiologie • 46% de déclenchement chez l’obèse Winturache, BMC Preg Child 2014 • Dépassement de terme d’autant + fréquent que: üIMC élevé en début de grossesse üPrise de poids importante Lim, Best Pract Res Clin Obstet Gynecol 2015 • Causes hormonales et métaboliques Dubourdeau, J Gynecol Obstet Biol Reprod 2015

Déclenchement (3): Complications Risques liés au déclenchement artificiel du travail obstétrical: ü Stagnation de la dilatation (46%) ü Détresse fœtale (38%) ü Échec de déclenchement (15%) IMC seul n’est pas une indication de déclenchement Comorbidité(s) = indication(s) de déclenchement

Accès veineux (1): Périphérique Abord veineux périphérique + difficile que chez le sujet non obèse • Score de facilité évalué à 64% versus 87% • Critères d’évaluation: nombre de ponctions, de sites ponctionnés, de cathéters utilisés, d’opérateurs Juvin, Anesth Analg 2003

Accès veineux (2): Central 25% de complications

Accès veineux (3): Désilet fémoral? • Contexte d’urgence • Voie de remplissage efficace • Repères zone fémorale chez l’obèse? ? • Conditions d’asepsie à ± long terme

Accès veineux (4): Intra osseux? • Débit: comparable à l’abord veineux 21 (tibial) ou 16 G (huméral, sternal) avec poche à pression ou pompe à injection • Solutés: Cristalloïdes, colloïdes, PSL • Cinétique comparable des médicaments • Voies: Tibiale proximale, tibiale distale, humérale proximale, sternale Contre-Indications: • Infection locale • Fracture • Absence de repère pour les accès huméral et sternal (obésité morbide) • Perfusion intra osseuse < 24 H • Ostéoporose Obésité morbide = contre-indication à la voie intra osseuse de bon débit

Analgésie Péridurale (1): Indications • Douleur du travail obstétricale majorée (controverse) • Déclenchement Melzach, Can Med Ass J 1984 • • Macrosomie Dystocie des épaules X 2, 7 Extractions instrumentales X 1, 5 si IMC > 30 kg. m-2 Extractions instrumentales X 2 si IMC > 40 kg. m-2 Weiss, Am J Obstet Gynecol 2004 Mazouni, Acta Obstet Gynecol Scand 2006 • 23% de césariennes en cours de travail si IMC > 30 kg. m-2 Obésité Morbide = Indication Médicale d’APO
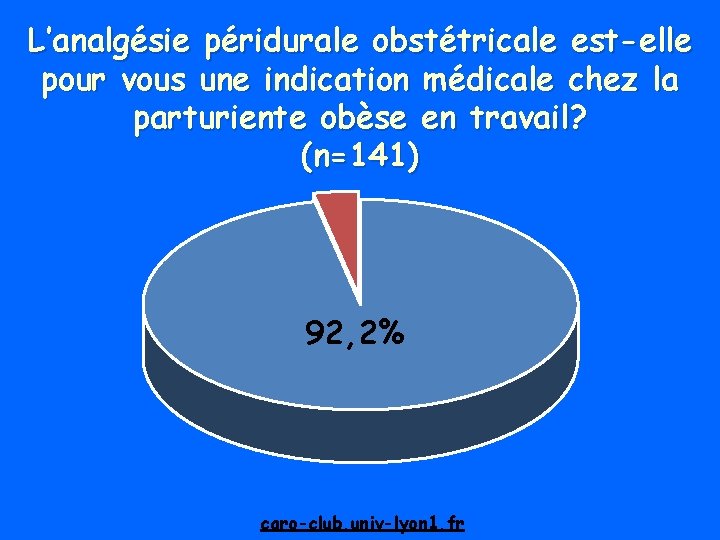
L’analgésie péridurale obstétricale est-elle pour vous une indication médicale chez la parturiente obèse en travail? (n=141) 92, 2% caro-club. univ-lyon 1. fr
Analgésie Péridurale (2): Matériel 150 mm 110 mm 90 mm
18 G 17 G 20 G 19 G
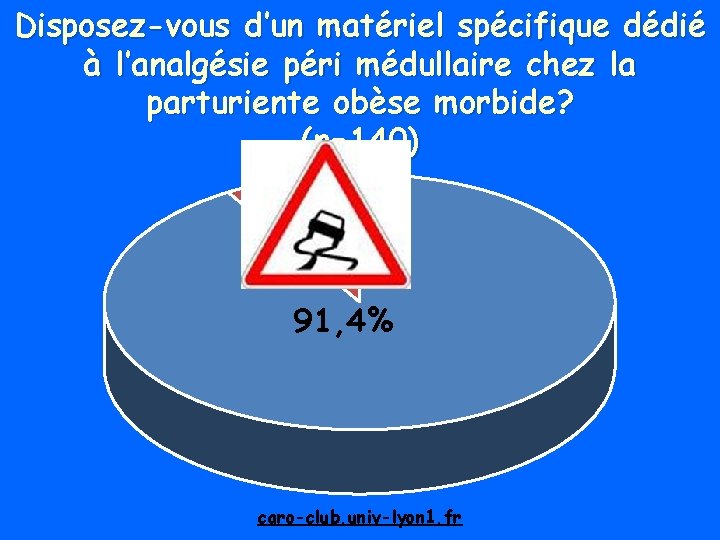
Disposez-vous d’un matériel spécifique dédié à l’analgésie péri médullaire chez la parturiente obèse morbide? (n=140) 91, 4% caro-club. univ-lyon 1. fr

Analgésie Péridurale (3): Ponction • Repères difficiles • Faux espaces avec fausses pertes de résistance • 42% d’échec au placement initial du KT Hood, Anesthesiology 1993 • 25% de réussite lors de la 1ère tentative • + de 3 tentatives nécessaires dans 14% Jordan, Am J Obstet Gynecol 1994
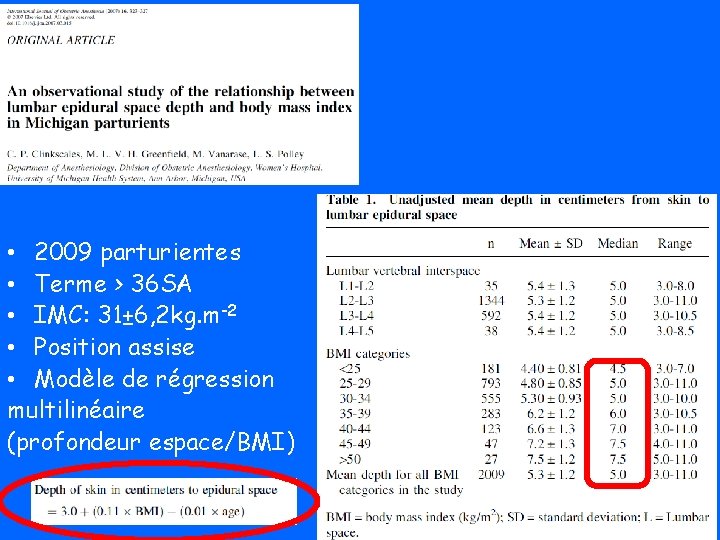
• 2009 parturientes • Terme > 36 SA • IMC: 31± 6, 2 kg. m-2 • Position assise • Modèle de régression multilinéaire (profondeur espace/BMI)

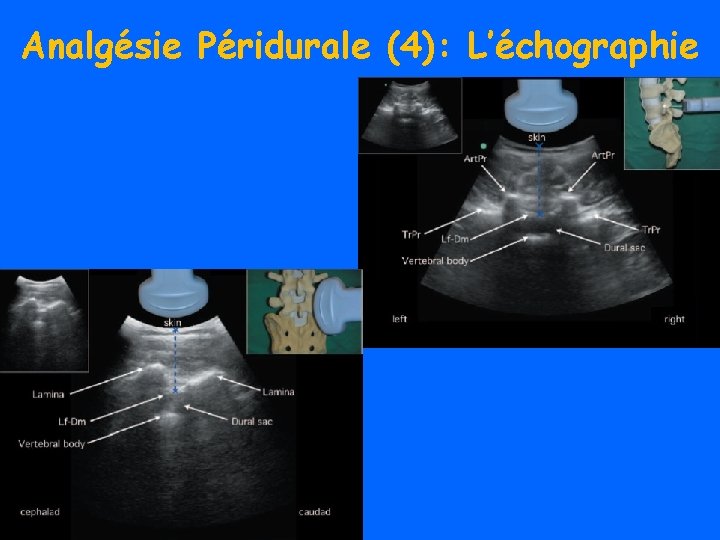
Analgésie Péridurale (4): L’échographie
• Déterminer le niveau de ponction • Ponction 1 ou 2 espaces au-dessus, encore + chez l’obèse Cork, Anesthesiology 1980 • Déterminer la profondeur de l’espace péridural en coupe transversale ou en coupe sagittale paramédiane Balki, Anesth Analg 2009 Sahota, Anesth Analg 2013
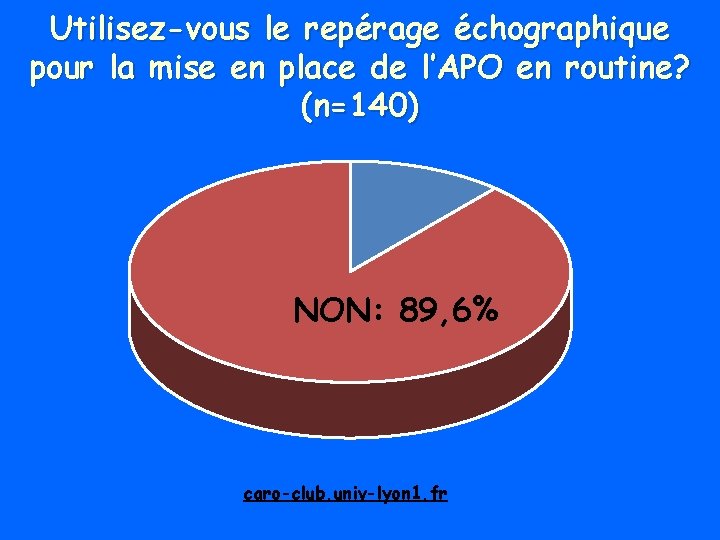
Utilisez-vous le repérage échographique pour la mise en place de l’APO en routine? (n=140) En cas d’échec? NON: 89, 6% caro-club. univ-lyon 1. fr
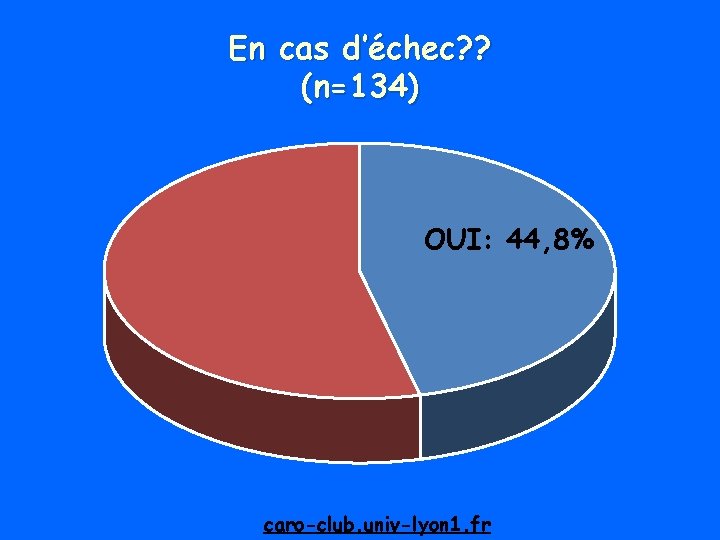
En cas d’échec? ? (n=134) OUI: 44, 8% caro-club. univ-lyon 1. fr
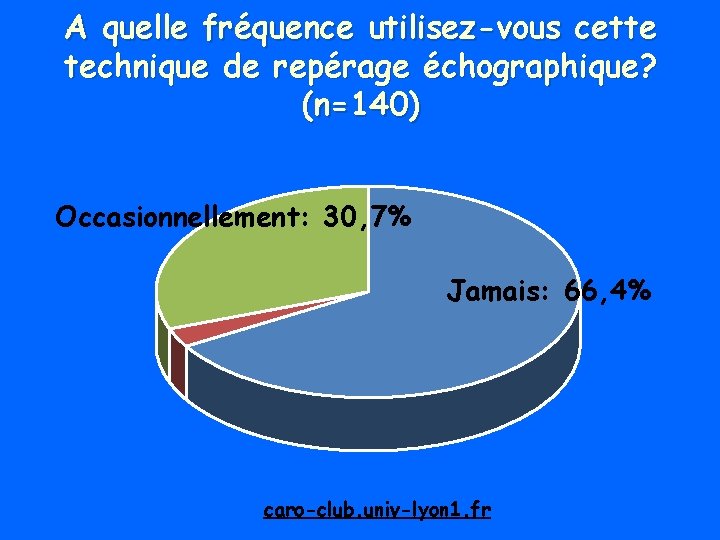
A quelle fréquence utilisez-vous cette technique de repérage échographique? (n=140) Occasionnellement: 30, 7% Jamais: 66, 4% caro-club. univ-lyon 1. fr

Analgésie Péridurale (4): Complications • 4% de brèches dure-mériennes vs 2, 5% • 12 à 13% de brèches vasculaires vs 10% Bahar, Can J Anaesth 2004 Tonidandel, IJOA 2014 • pas de différence significative obèses vs non obèses en termes d’intensité des céphalées et de recours au blood patch Miu, IJOA 2014
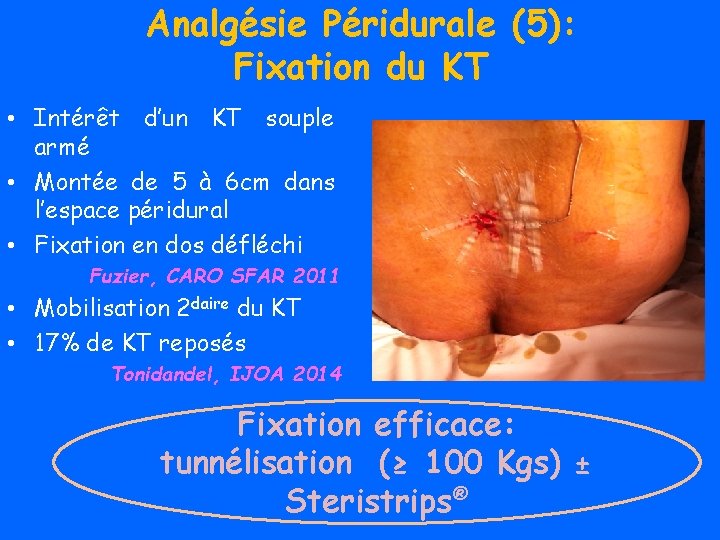
Analgésie Péridurale (5): Fixation du KT • Intérêt d’un KT souple armé • Montée de 5 à 6 cm dans l’espace péridural • Fixation en dos défléchi Fuzier, CARO SFAR 2011 • Mobilisation 2 daire du KT • 17% de KT reposés Tonidandel, IJOA 2014 Fixation efficace: tunnélisation (≥ 100 Kgs) ± Steristrips®
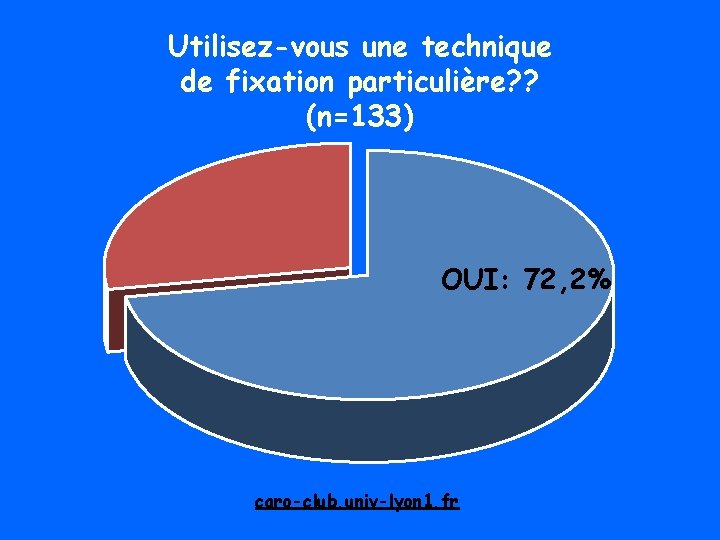
Utilisez-vous une technique de fixation particulière? ? (n=133) OUI: 72, 2% caro-club. univ-lyon 1. fr

Analgésie Péridurale (6): Posologies • Espace péridural réduit chez l’obèse par la présence de tissu adipeux Panni, BJA 2006 • Hausse de la pression dans l’espace péridural liée à la hausse de la pression intra abdominale Wu, Comput Assist Tomogr 2005

• Étude dose/effet par méthode up/down • Bupivacaïne 0, 1% • 32 parturientes; obèses (IMC>30 kg. m-2) vs non obèses Diminution des doses d’AL par 1, 68 chez l’obèse Baisse du volume voir de la concentration en AL du mélange analgésique

Analgésie Péridurale (7): Alternative? ?

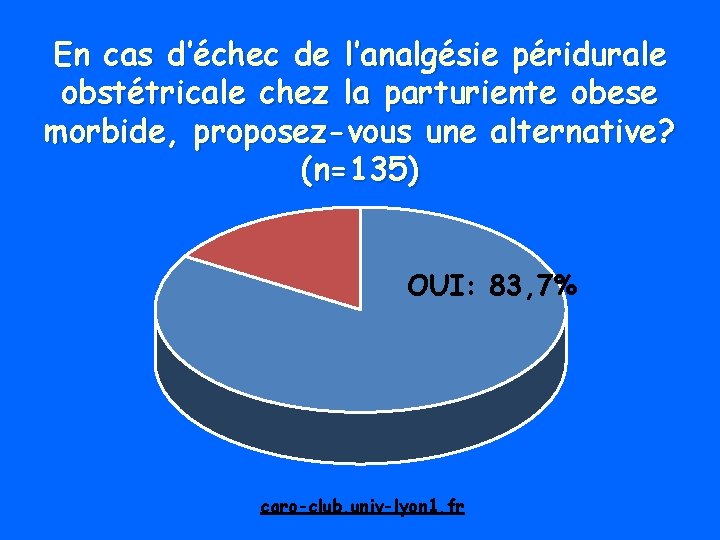
En cas d’échec de l’analgésie péridurale obstétricale chez la parturiente obese morbide, proposez-vous une alternative? (n=135) OUI: 83, 7% caro-club. univ-lyon 1. fr
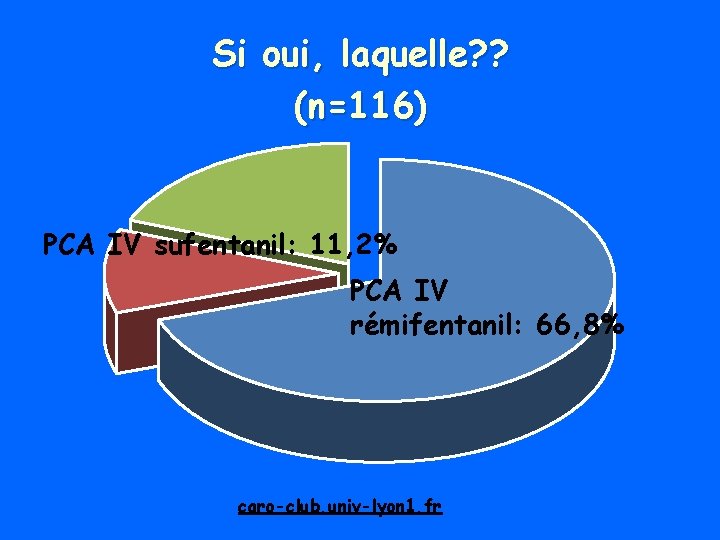
Si oui, laquelle? ? (n=116) PCA IV sufentanil: 11, 2% PCA IV rémifentanil: 66, 8% caro-club. univ-lyon 1. fr

Césarienne Dubourdeau, J Gynecol Obstet Biol Reprod 2015
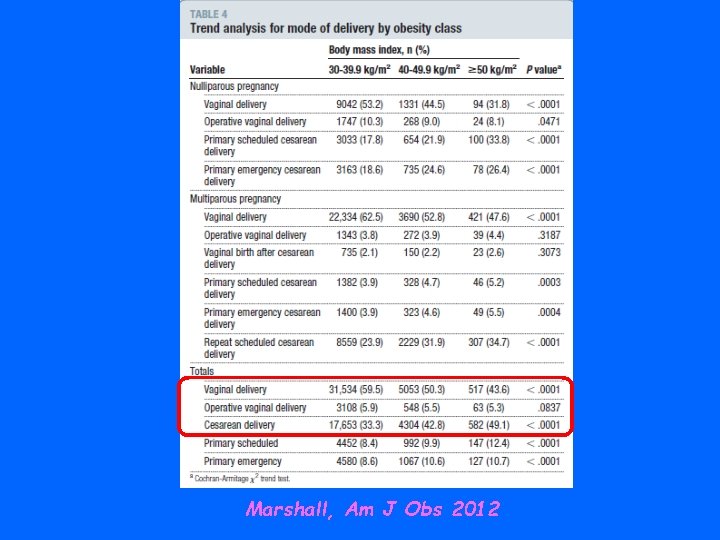
Marshall, Am J Obs 2012
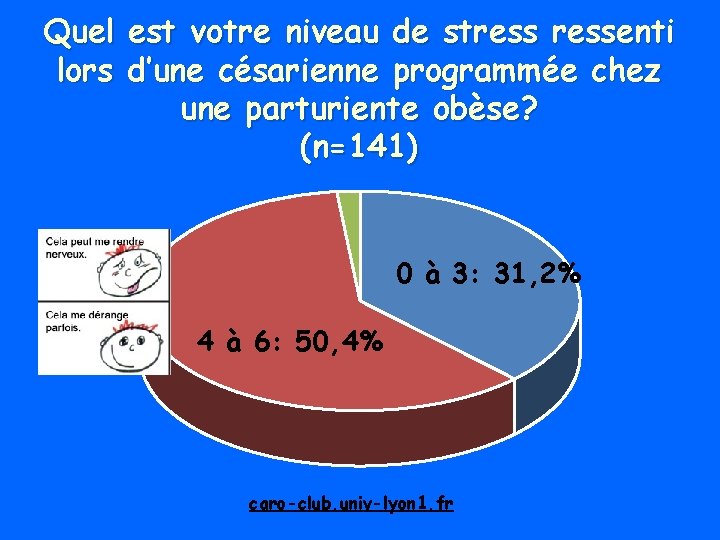
Quel est votre niveau de stressenti lors d’une césarienne programmée chez une parturiente obèse? (n=141) 0 à 3: 31, 2% 4 à 6: 50, 4% caro-club. univ-lyon 1. fr
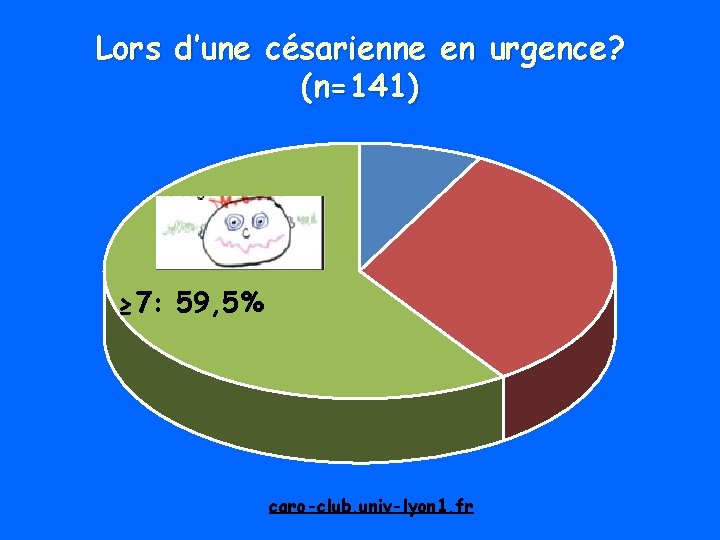
Lors d’une césarienne en urgence? (n=141) ≥ 7: 59, 5% caro-club. univ-lyon 1. fr

üEquipes d’anesthésie et d’obstétrique avec seniors expérimentés üMatériel d’ALR spécial obèse en salle üChariot d’IOT difficile en salle

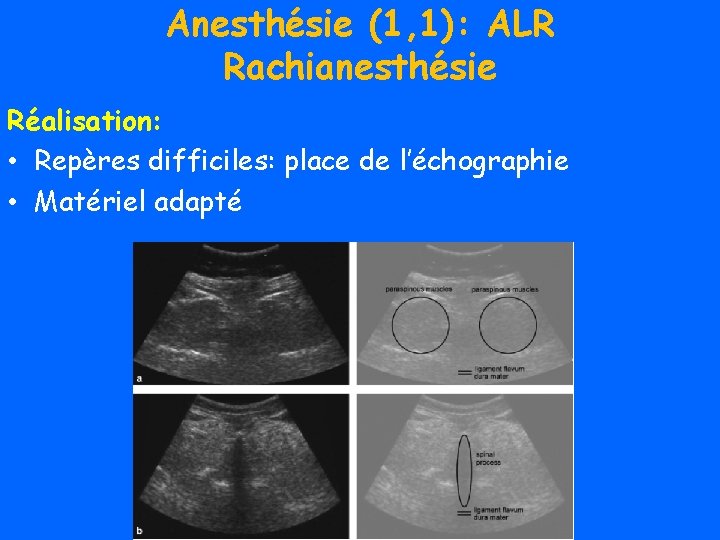
Anesthésie (1, 1): ALR Rachianesthésie Réalisation: • Repères difficiles: place de l’échographie • Matériel adapté
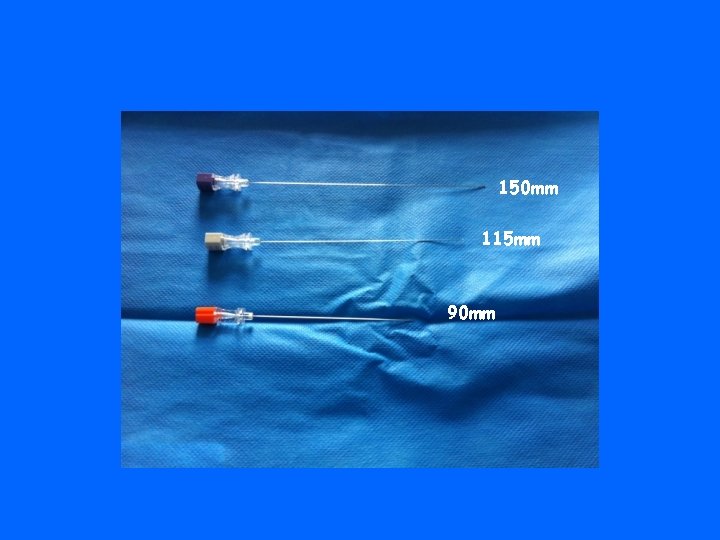
150 mm 115 mm 90 mm

Posologies d’AL: Réduction? • Volume + faible de LCR chez l’obèse, moindre dilution • Corrélation extension du bloc/ degré d’obésité Hogan, Anesthesiology 1996 • Cas rapportés utilisant 2, 5 à 5 mg de marcaïne HB Lim, IJOA 2004 Posologies d’AL: IDEM? ? • Pas de différence de réponse sur des doses de marcaïne HB < 10 mg • Pas d’efficacité anesthésique garantie Carvalho, Anesthesiology 2011 • Pas de différence obèses vs non obèses • Dose idéale ~ 11, 5 mg Lee, Anesthesiology 2009
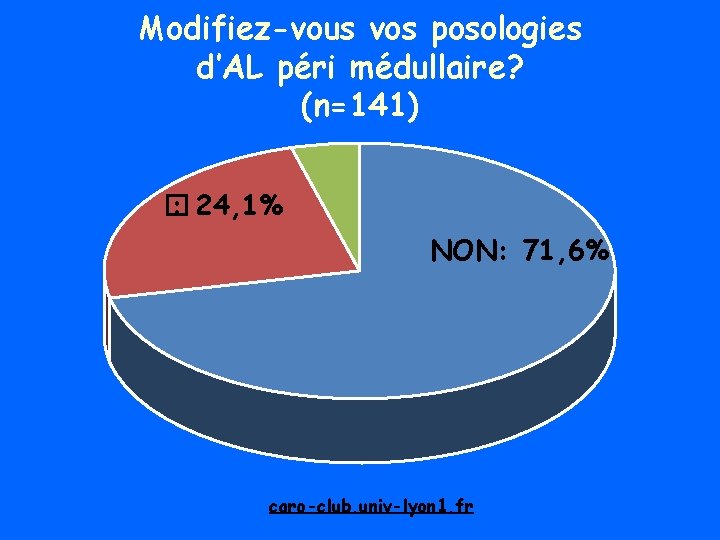
Modifiez-vous vos posologies d’AL péri médullaire? (n=141) � : 24, 1% NON: 71, 6% caro-club. univ-lyon 1. fr
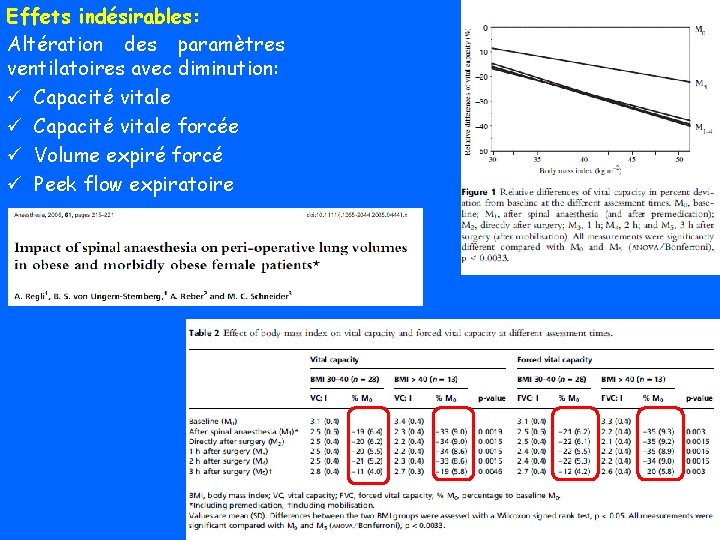
Effets indésirables: Altération des paramètres ventilatoires avec diminution: ü Capacité vitale forcée ü Volume expiré forcé ü Peek flow expiratoire

Anesthésie (1, 2): ALR Rachianesthésie Continue • travaux pour la chirurgie chez l’obèse • peu de littérature pour la césarienne Problématiques: ü Matériel ü Retentissement respiratoire ü Risque septique Palmer, Anesthesia Analgesia 2010 A réserver aux cas particuliers

Anesthésie (1, 3): ALR Rachianesthésie avec Péridurale Combinée Efficacité anesthésique de la voie intrathécale Sécurité du cathéter de péridurale • Etude de non infériorité/ rachianesthésie sur parturientes obèses (IMC moyen = 50 kg. m-2) • Réalisation < 10 min par seniors expérimentés Ross, Anesth Analg 2014 Problématique: • Matériel • Constitution d’un « kit RPC obèses »

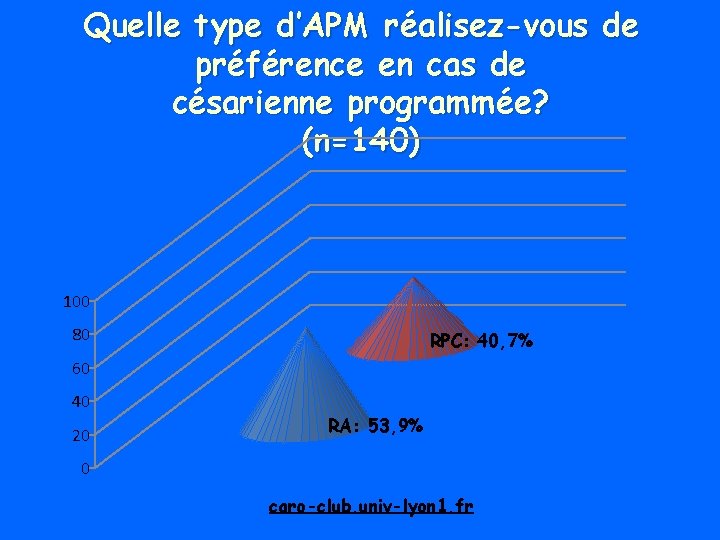
Quelle type d’APM réalisez-vous de préférence en cas de césarienne programmée? (n=140) 100 80 RPC: 40, 7% 60 40 20 RA: 53, 9% 0 caro-club. univ-lyon 1. fr
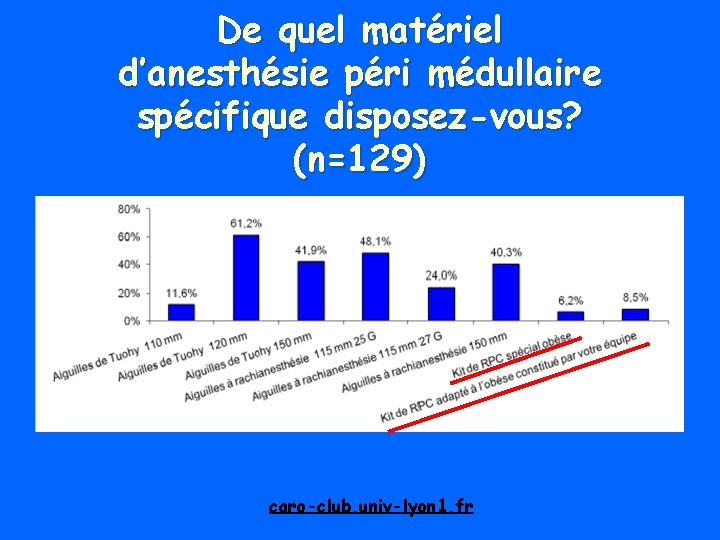
De quel matériel d’anesthésie péri médullaire spécifique disposez-vous? (n=129) caro-club. univ-lyon 1. fr

Anesthésie (1, 4): ALR Péridurale Anesthésique • • En dehors de l’urgence Titration de l’AL Qualité d’anesthésie variable de novo Risque d’échec et de conversion en AG Palmer, Anesth Analg 2010 A réserver aux échecs de la RPC

Anesthésie (1, 5): ALR Opioïdes Péri médullaires • • ü ü Dépression respiratoire: incidence faible (0, 01 à 0, 37%) FDR retrouvés: Obésité morbide Syndrome des apnées du sommeil obstructives Carvalho, Anesth Analg 2008 • Étude rétrospective sur 5036 césariennes • 63% d’obèses; IMC moyen = 34 kg. m-2 • Aucun accident respiratoire ne nécessitant de la naloxone Crowgey, Anesth Analg 2013 Surveillance intermittente infirmière suffisante chez la patiente à bas risque Surveillance 2 à 4 h post injection chez la patiente à risque ASA Guidelines 2008
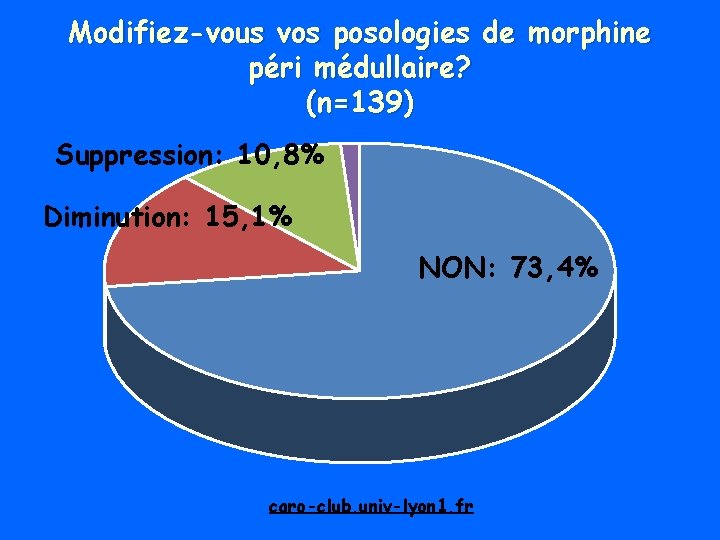
Modifiez-vous vos posologies de morphine péri médullaire? (n=139) Suppression: 10, 8% Diminution: 15, 1% NON: 73, 4% caro-club. univ-lyon 1. fr
Anesthésie (2, 1): AG Conditions de Réalisation • • • 2 MAR si possible Au moins 1 senior expérimenté qui se met à la tête Matériel d’IOT difficile en salle Prophylaxie antiacide Patiente en position proclive 30° Soens, Acta Anesthesiol Scand 2008

Anesthésie (2, 2): AG Pré Oxygénation Pré oxygénation chez l’obèse: ü 3 min en VC à 100% d’oxygène ü 3 à 8 CV à 100% d’oxygène (urgence) • Bénéfices de l’induction en AI + PEEP • Intérêt des manœuvres de recrutement rapides post IOT De Jong, Ann Fr Anesth Reanim 2014 Futier, Anesthesiology 2015 AI chez la femme enceinte obèse? Manœuvres de recrutement avant extraction fœtale?

Anesthésie (2, 3): AG Induction Thiopental: • Hypnotique recommandé en l’absence de CI • Dose recommandée: 3 à 4 mg. kg-1 du poids théorique • Dose maxi: 500 mg Succinylcholine: • Curare recommandé (conditions, délais d’IOT) • Dose recommandée: 1 mg. kg-1 du poids réel
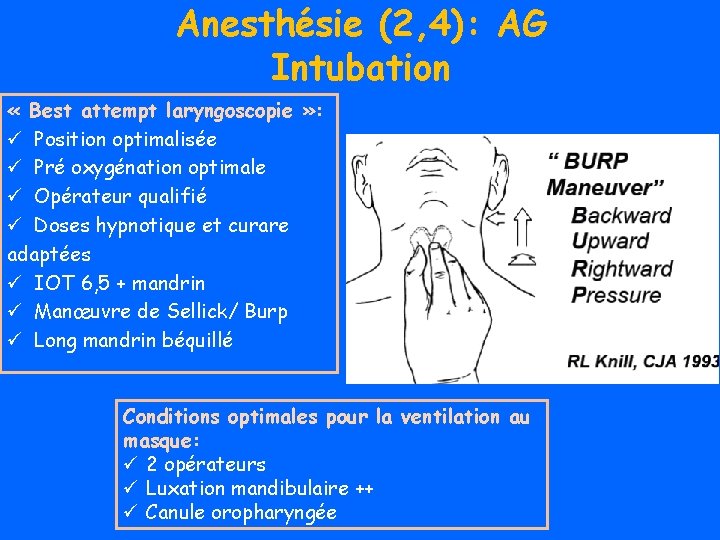
Anesthésie (2, 4): AG Intubation « Best attempt laryngoscopie » : ü Position optimalisée ü Pré oxygénation optimale ü Opérateur qualifié ü Doses hypnotique et curare adaptées ü IOT 6, 5 + mandrin ü Manœuvre de Sellick/ Burp ü Long mandrin béquillé Conditions optimales pour la ventilation au masque: ü 2 opérateurs ü Luxation mandibulaire ++ ü Canule oropharyngée

Anesthésie (2, 5): AG Intubation Difficile • • • Etude prospective multicentrique incluant 11035 obèses 8, 2% d’IOT difficile Utilisation matériel spécifique dans 36% Survenue d’accidents sévères dans 1, 9% FDR identifiés: Mallampati 3 et 4, apnées du sommeil De Jong, BJA 2015 • Risque d’échec d’IOT X 8 dans la population obstétricale (1/300 vs 1/2330) Glodszmidt, Evidence Based Obs Anesth 2005 • Matériel d’IOT difficile en salle • Algorythme Boutonnet, AFAR 2011 Myrhe, Anesth Analg 2011 Obésité + Grossesse = Risque d’IOT difficile
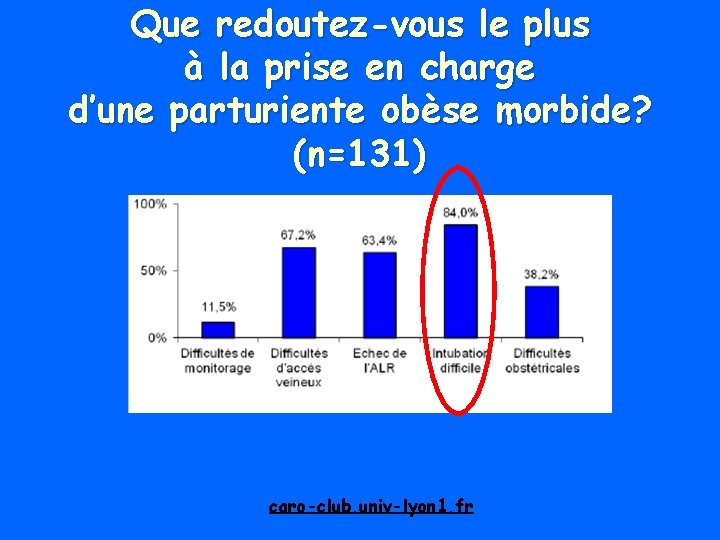
Que redoutez-vous le plus à la prise en charge d’une parturiente obèse morbide? (n=131) caro-club. univ-lyon 1. fr

Anesthésie (2, 6): AG Entretien Morphiniques: • Posologie basée sur poids théorique • Rémifentanil plus intéressant que le sufentanil • Titration morphine en SSPI Lemmens, Anesth Analg 2006 Halogénés: • Isoflurane • Poids théorique pris en compte Lemmens, Anesth Analg 2006

Anesthésie (2, 6): AG Ventilation Mode ventilatoire: • VVC classique idéale: ü Petits volumes 6 à 8 m. L. kg-1 (poids théorique) ü PEEP entre 5 et 10 cm d’H 2 O • VPC non supérieure • VSAI éventuelle Manœuvres de recrutement: • Amélioration Pa. O 2 quand effectuées juste après IOT • 30 sec PEEP 30 cm d’H 20 • Difficiles à réaliser avant l’extraction fœtale: délais, HMDN • En post extraction immédiat Futier, Anesthesiology 2011

Chirurgie • Incision transversale en dessous de la ligne passant par les épines iliaques antero supérieures • 4 opérateurs • Hausse du délai incision/extraction avec l’IMC

Complications Infectieuses: Antibioprophylaxie IMC (Kg. m-2) Absence d’allergie Posologie Durée Allergie aux pénicillines Posologie Durée <35 Céfazoline (Céfacidal®) 2 g IVL Dose unique Clindamycine (Dalacine®) 600 mg IVL Dose unique ≥ 35 Céfazoline (Céfacidal®) 4 g IVL Dose unique Clindamycine (Dalacine®) 900 mg IVL Dose unique Antibioprophylaxie en chirurgie et médecine interventionnelle, RPC SFAR 2010 • Endométrite X 3 • ISO X 2 Leth, Acta Obstet Gynecol Scand 2011
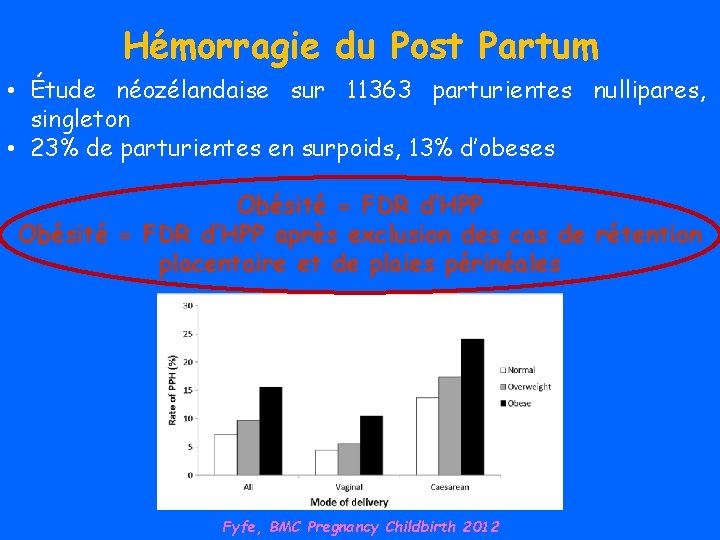
Hémorragie du Post Partum • Étude néozélandaise sur 11363 parturientes nullipares, singleton • 23% de parturientes en surpoids, 13% d’obeses Obésité = FDR d’HPP après exclusion des cas de rétention placentaire et de plaies périnéales Fyfe, BMC Pregnancy Childbirth 2012

Accidents Thromboemboliques (1): Epidémiologie • Obésité = FDR d’ATE • Obésité X 5, 3 le risque d’ATE (X 14, 9 pour l’EP et X 4, 4 pour la TVP) • Risque augmente avec l’IMC Larsen, Am J Obstet Gynecol 2006 • Chest sans recommandation propres à la parturiente obèse Chest 2012 • Seul le RCOG avec recommandations spécifiques à la parturiente obèse RCOG 2006

Accidents Thromboemboliques (2): Thromboprophylaxie Pre Partum Médicamenteuse: FDR ≥ 3 Contention Veineuse: • Peu d’études en obstétrique et chez l’obèse • BAT>chaussettes • Chaussettes si tour de cuisses > 81 cm • 20% de mauvaise tolérance • 40% de port occasionnel • 38% de non observance Compression Veineuse Intermittente: non étudiée Autres: • Lutte contre l’immobilisation • Exercice physique • Hydratation

Accidents Thromboemboliques (3): Thromboprophylaxie Post Partum Durée de la thromboprophylaxie Accouchement voie basse Césarienne IMC ≥ 30 kg. m-2 7 jours IMC ≥ 30 kg. m-2 + 1 FDR ≥ 2 IMC ≥ 40 kg. m-2 15 jours 6 semaines IMC ≥ 30 kg. m-2 Prophylaxie en cours de grossesse IMC ≥ 30 kg. m-2 + 1 FDR ≥ 2 IMC ≥ 40 kg. m-2 Prophylaxie en cours de grossesse RCOG 2009

Accidents Thromboemboliques (3): Posologies de la thromboprophylaxie • Il n’y a pas lieu chez la parturiente obèse d’effectuer 2 injections/jour en prophylaxie • Double injection réservée aux ttt curatifs • Posologie à adapter à l’IMC > 30 kgs/m 2 > 40 kgs/m 2 > 50 kgs/m 2 Posologie de l’Enoxaparine 6000 UI = 0. 6 m. L 8000 UI = 0. 8 m. L 10 000 UI = 1 m. L • Quelle que soit la valeur de l’IMC >50 kg. m-2, la posologie maxi est de 10 000 UI d’énoxaparine • Le fondaparinux peut constituer une alternative à distance de l’accouchement et en l’absence d’allaitement
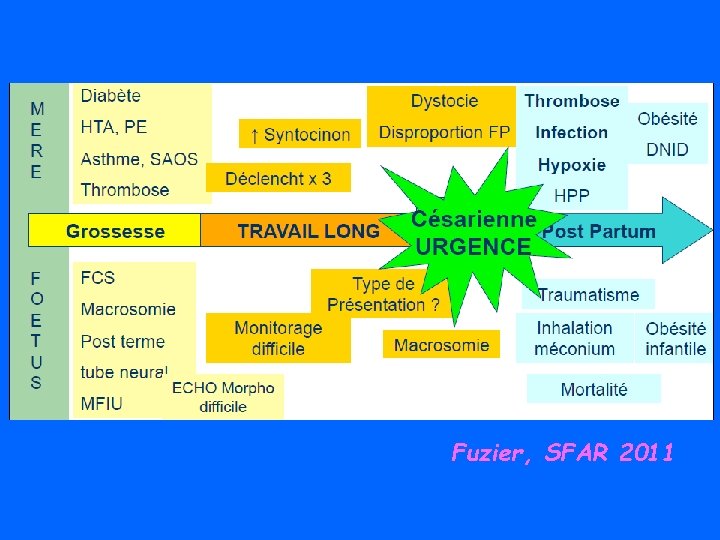
Fuzier, SFAR 2011
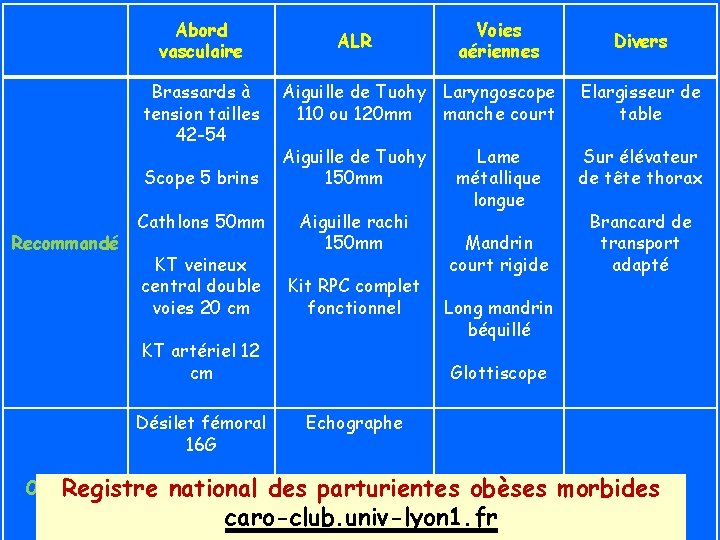
Abord vasculaire Brassards à tension tailles 42 -54 Scope 5 brins Recommandé Cathlons 50 mm KT veineux central double voies 20 cm ALR Divers Aiguille de Tuohy Laryngoscope 110 ou 120 mm manche court Elargisseur de table Aiguille de Tuohy 150 mm Sur élévateur de tête thorax Aiguille rachi 150 mm Kit RPC complet fonctionnel KT artériel 12 cm Désilet fémoral 16 G Voies aériennes Lame métallique longue Mandrin court rigide Brancard de transport adapté Long mandrin béquillé Glottiscope Echographe Optionnel Registre Cathéter national des parturientes obèses intraosseux caro-club. univ-lyon 1. fr tibial 21 G morbides
- Slides: 89