Prioritri veicamais veselbas jom Veselbas ministrija 2016 gada

Prioritāri veicamais veselības jomā Veselības ministrija 2016. gada 21. aprīlī
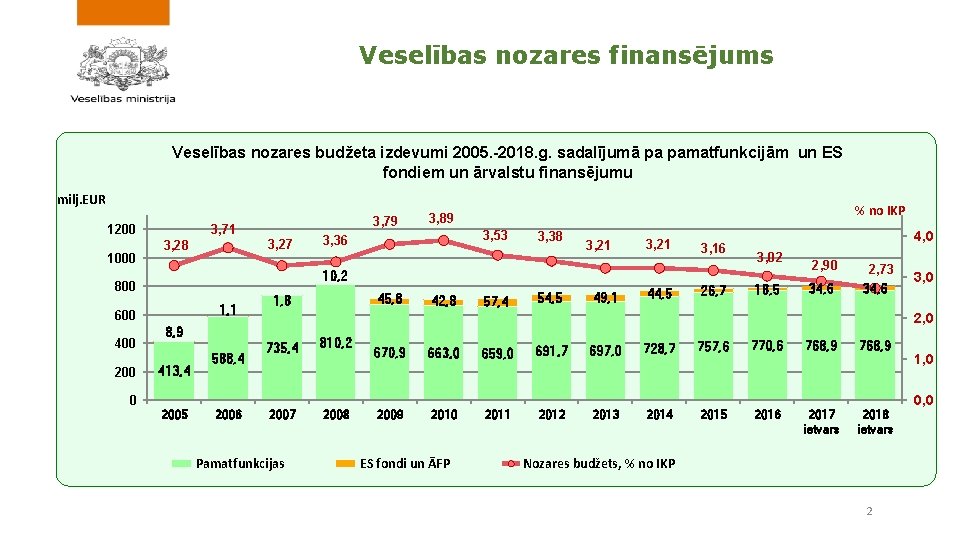
Veselības nozares finansējums Veselības nozares budžeta izdevumi 2005. -2018. g. sadalījumā pa pamatfunkcijām un ES fondiem un ārvalstu finansējumu milj. EUR 3, 71 1200 1000 3, 27 3, 28 1, 1 600 200 % no IKP 3, 89 3, 53 3, 36 3, 38 3, 21 3, 16 10, 2 800 400 3, 79 413, 4 42, 8 57, 4 54, 5 49, 1 44, 5 3, 02 18, 5 2, 90 34, 6 2, 73 34, 6 735, 4 810, 2 2007 2008 670, 9 663, 0 659, 0 691, 7 697, 0 728, 7 757, 6 770, 6 768, 9 2009 2010 2011 2012 2013 2014 2015 2016 2017 ietvars 2018 ietvars 0 2005 2006 3, 0 2, 0 8, 9 588, 4 45, 8 1, 8 26, 7 4, 0 Pamatfunkcijas ES fondi un ĀFP Nozares budžets, % no IKP 2 1, 0 0, 0
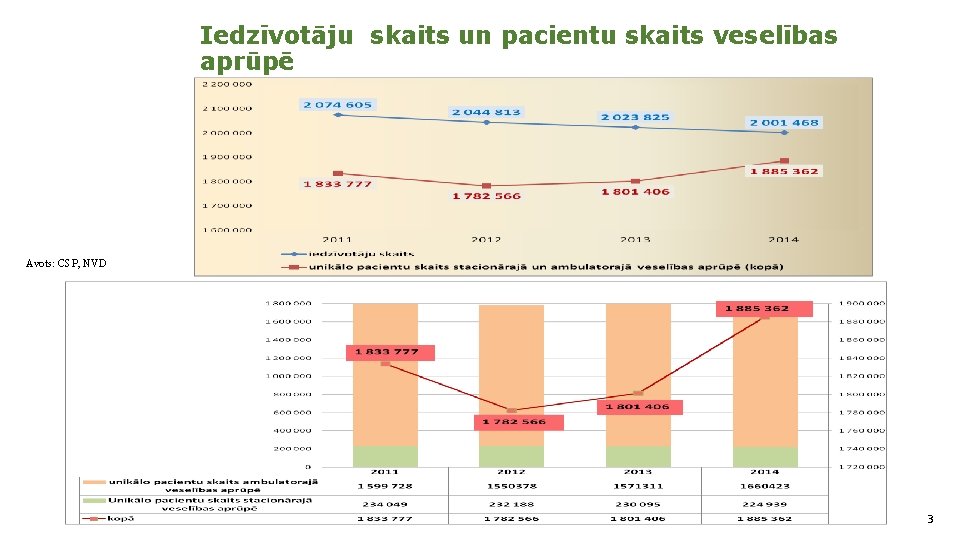
Iedzīvotāju skaits un pacientu skaits veselības aprūpē Avots: CSP, NVD 3 3
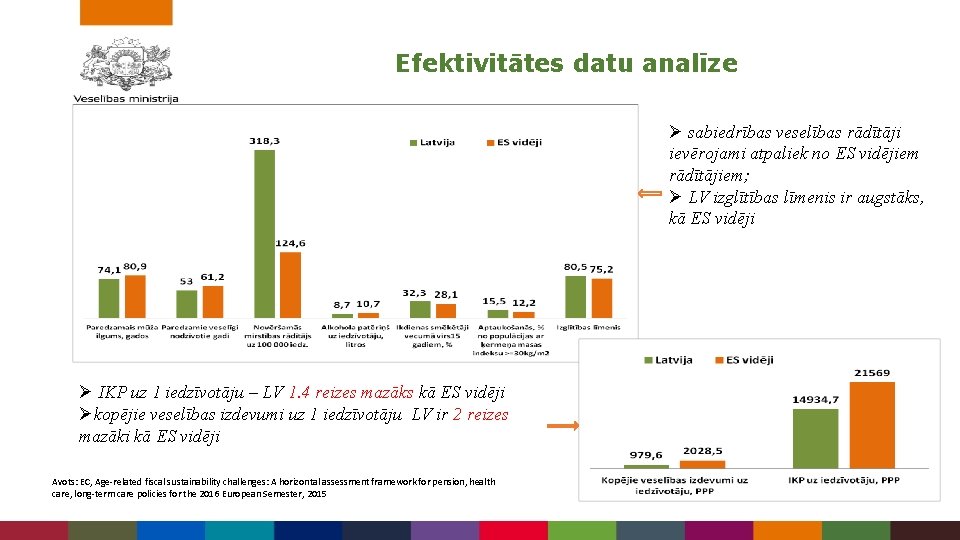
Efektivitātes datu analīze Ø sabiedrības veselības rādītāji ievērojami atpaliek no ES vidējiem rādītājiem; Ø LV izglītības līmenis ir augstāks, kā ES vidēji Ø IKP uz 1 iedzīvotāju – LV 1. 4 reizes mazāks kā ES vidēji Økopējie veselības izdevumi uz 1 iedzīvotāju LV ir 2 reizes mazāki kā ES vidēji Avots: EC, Age-related fiscal sustainability challenges: A horizontal assessment framework for pension, health care, long-term care policies for the 2016 European Semester, 2015
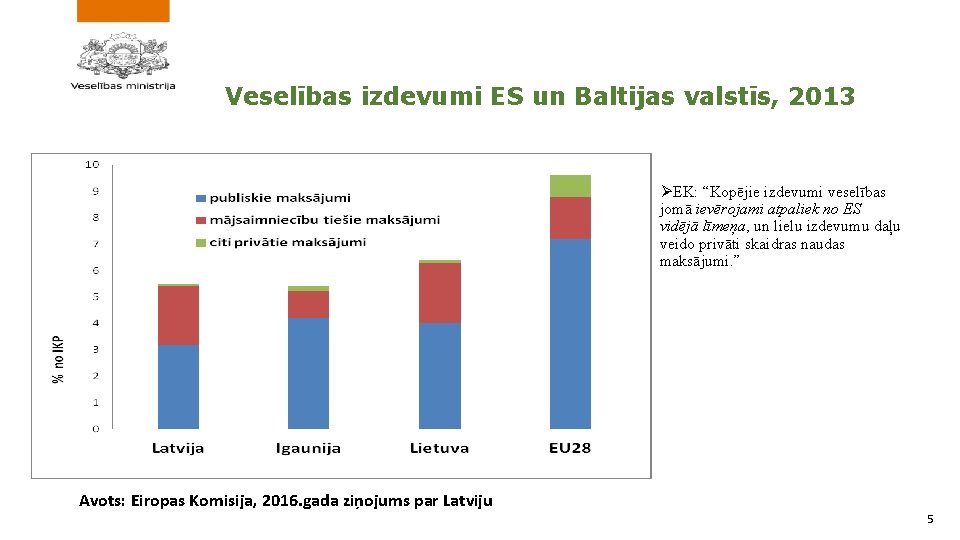
Veselības izdevumi ES un Baltijas valstīs, 2013 ØEK: “Kopējie izdevumi veselības jomā ievērojami atpaliek no ES vidējā līmeņa, un lielu izdevumu daļu veido privāti skaidras naudas maksājumi. ” Avots: Eiropas Komisija, 2016. gada ziņojums par Latviju 5
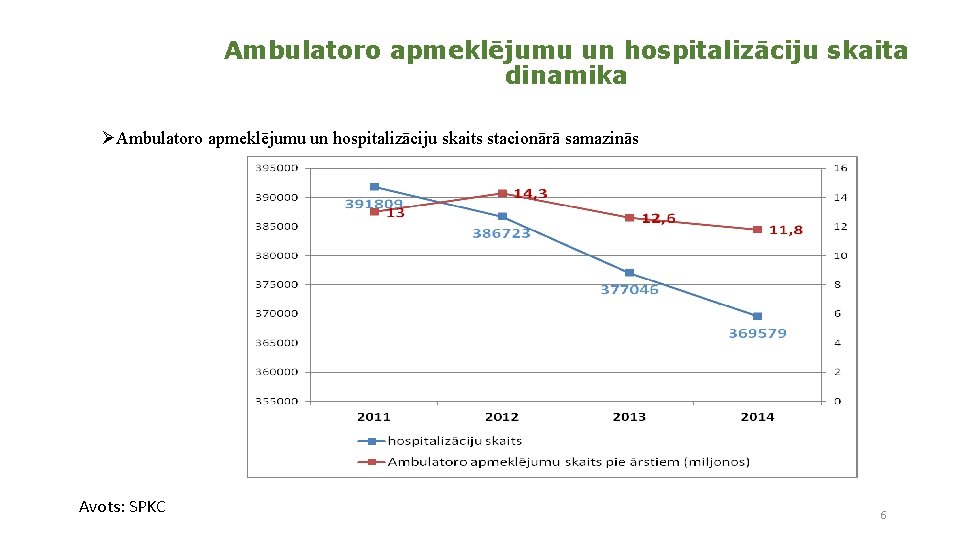
Ambulatoro apmeklējumu un hospitalizāciju skaita dinamika ØAmbulatoro apmeklējumu un hospitalizāciju skaits stacionārā samazinās Avots: SPKC 6
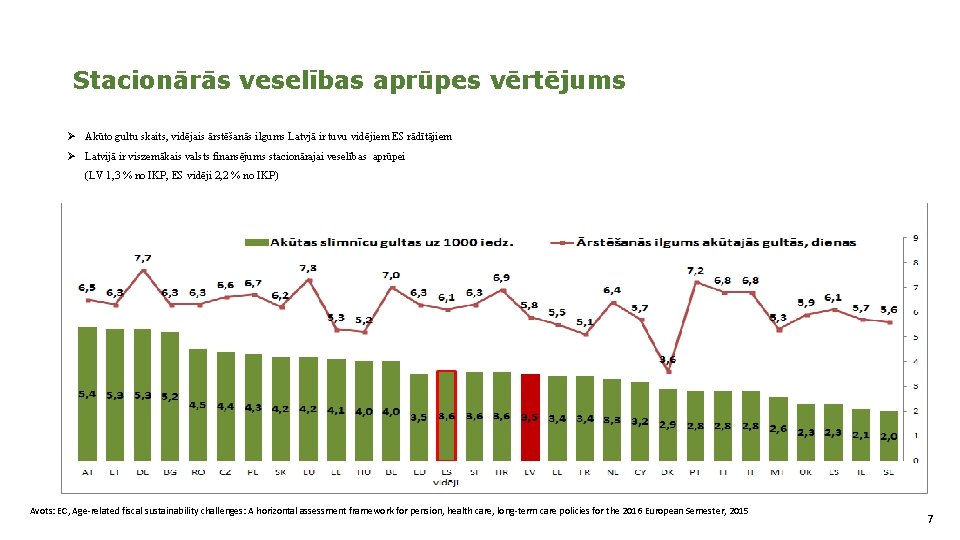
Stacionārās veselības aprūpes vērtējums Ø Akūto gultu skaits, vidējais ārstēšanās ilgums Latvjā ir tuvu vidējiem ES rādītājiem Ø Latvijā ir viszemākais valsts finansējums stacionārajai veselības aprūpei (LV 1, 3 % no IKP, ES vidēji 2, 2 % no IKP) Avots: EC, Age-related fiscal sustainability challenges: A horizontal assessment framework for pension, health care, long-term care policies for the 2016 European Semester, 2015 7
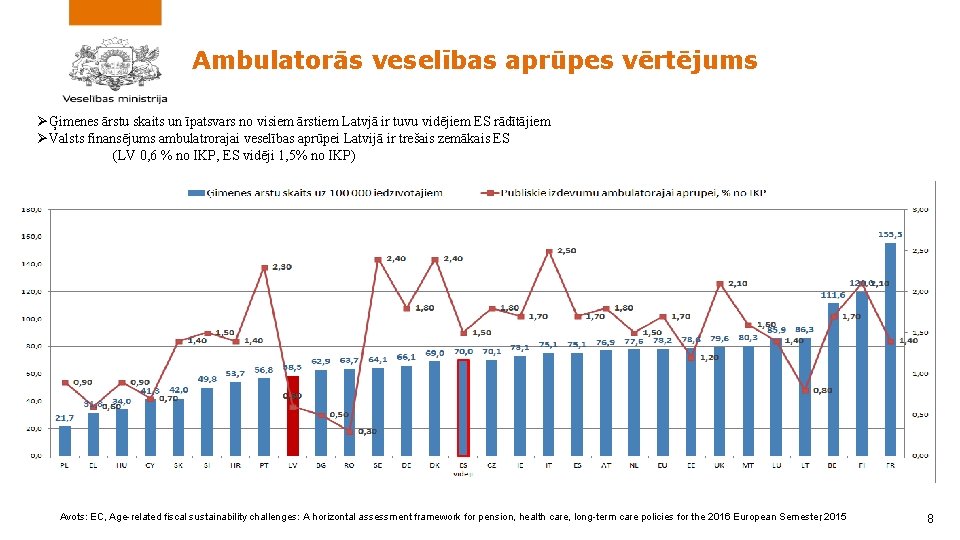
Ambulatorās veselības aprūpes vērtējums ØĢimenes ārstu skaits un īpatsvars no visiem ārstiem Latvjā ir tuvu vidējiem ES rādītājiem ØValsts finansējums ambulatrorajai veselības aprūpei Latvijā ir trešais zemākais ES (LV 0, 6 % no IKP, ES vidēji 1, 5% no IKP) Avots: EC, Age-related fiscal sustainability challenges: A horizontal assessment framework for pension, health care, long-term care policies for the 2016 European Semester, 2015 8
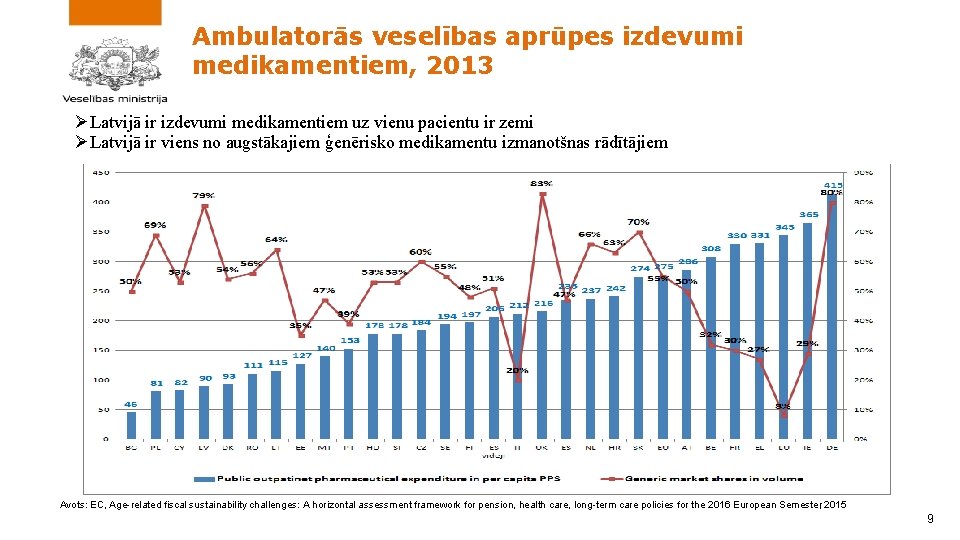
Ambulatorās veselības aprūpes izdevumi medikamentiem, 2013 ØLatvijā ir izdevumi medikamentiem uz vienu pacientu ir zemi ØLatvijā ir viens no augstākajiem ģenērisko medikamentu izmanotšnas rādītājiem Avots: EC, Age-related fiscal sustainability challenges: A horizontal assessment framework for pension, health care, long-term care policies for the 2016 European Semester, 2015 9
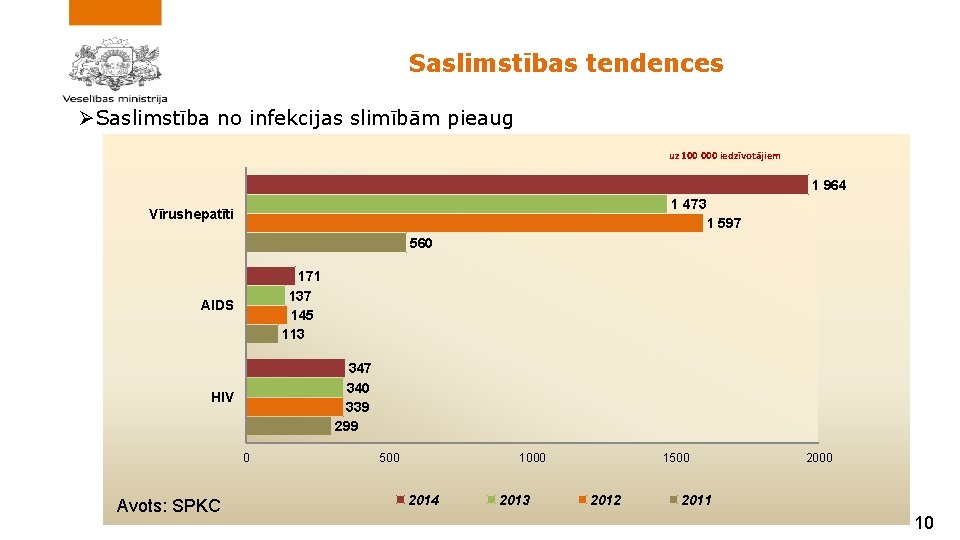
Saslimstības tendences ØSaslimstība no infekcijas slimībām pieaug uz 100 000 iedzīvotājiem 1 964 1 473 Vīrushepatīti 1 597 560 171 137 145 113 AIDS 347 340 339 299 HIV 0 Avots: SPKC 500 1000 2014 2013 1500 2012 2000 2011 10
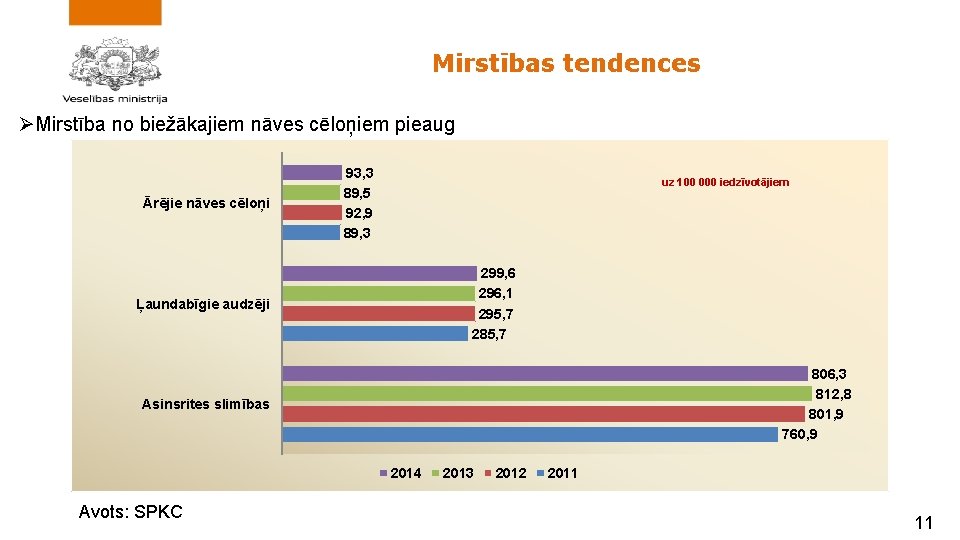
Mirstības tendences ØMirstība no biežākajiem nāves cēloņiem pieaug Ārējie nāves cēloņi 93, 3 89, 5 92, 9 89, 3 uz 100 000 iedzīvotājiem 299, 6 296, 1 295, 7 285, 7 Ļaundabīgie audzēji 806, 3 812, 8 801, 9 760, 9 Asinsrites slimības 2014 Avots: SPKC 2013 2012 2011 11

Veselības stāvoklis Latvijā, Eiropas Komisijas 2016. gada ziņojums par Latviju (1) Jaundzimušo vidējais paredzamais mūža ilgums ir ievērojami zemāks par ES vidējiem rādītājiem (vīriešiem Latvijā – 72, 9, ES – 77, 8; sievietēm Latvijā-80, 1, ES – 83, 3) Jaundzimušajiem paredzamais veselīgas dzīves gadu skaits bija ievērojami mazāks, salīdzinot ar paredzamo mūža ilgumu, kas nozīmē, ka cilvēki ievērojamu sava mūža daļu nodzīvo ar slimībām un/vai invaliditāti (vīriešiem Latvijā – 51, 7, ES – 61, 1; sievietēm Latvijā-54, 2, ES – 61. 7) Laiks, kas nodzīvots ar labu veselību un bez invaliditātes (veselīgas dzīves gadi), ir īsākais no visām dalībvalstīm (Latvijā 54, 3 gadi; ES: 61, 5 gadi) 12

Veselības stāvoklis Latvijā, Eiropas Komisijas 2016. gada ziņojums par Latviju (2) Kopējais mirstības līmenis ir ievērojami augstāks nekā vidēji ES Kopš 2007. gada mirstības līmenis ir samazinājies (īpaši no elpošanas ceļu slimībām) Joprojām pastāv ievērojamas atšķirības mirstības rādītājos, salīdzinot ar ES vidējiem rādītājiem (īpaši no sirds - asinsvadu slimībām un vēža) Novēršamas mirstības rādītāji ir attiecīgi otrie augstākie ES (Latvijā - 318, 3, ES vidēji – 163, 1) Standartizētais mirstības rādītājs uz 100 000 iedzīvotājiem Standartizētais mirstības rādītājs no respiratorajām slimībām, uz 100 000 iedzīvotājiem Standartizētais mirstības rādītājs no sirds-asinsvadu slimībām, uz 100 000 iedzīvotājiem Standartizētais mirstības rādītājs no ļaundabīgajiem audzējiem, uz 100 000 iedzīvotājiem LV 910. 88 ES vidēji 578. 27 LV 24, 01 ES vidēji 41, 63 LV 470. 5 ES vidēji 204. 99 LV 194. 52 ES vidēji 165. 25 Avots: PVO datu bāze, 2012 13

Veselības stāvoklis Latvijā, Eiropas Komisijas 2016. gada ziņojums par Latviju (3) Latvija ir otrajā vietā no ES valstīm, kurās ir visaugstākais no jauna diagnosticētu HIV un AIDS gadījumu skaits, un šie rādītāji palielinās Latvijas izceļas ar augtāko C hepatīta gadījumu skaitu ES valstīs (62, 6 gadījumi uz 100 000 iedzīvotājiem LV, ES valstīs vidēji 7, 6) Iedzīvotāju vispārējā veselības stāvokļa pašvērtējums ir zemākais ES, un neapmierinātība ar veselības aprūpes sistēmu joprojām ir augsta 14

Eiropas Komisijas (Ekonomiks politikas komiteja) vērtējums Latvija ir viena no 6 ES dalībvalstīm, kas nav veicinājusi fiskāklo ilgtspēju 2015. gada EK rekomendāciju ieviešanai veselības nozarē 15

EK secinājumi par veselības reformu progresu, 2016 (1) Veselības sektors cieš no vispārējām finansēšanas problēmām, plānots tikai neliels publiskā finansējuma pieaugums Apgrūtināta veselības aprūpes pieejamība, jo nepietiekams publiskais finansējums un augsti pacientu tiešie maksājumi Neefektīva veselības aprūpes sistēma veicina nevienlīdzību – šķēršļi veselības aprūpes pakalpojumu saņemšanai (unmet needs), it īpaši iedzīvotājiem zemu ienākumu grupā Sliktu veselības rādītāju dēļ tiek zaudēts darbaspēks Resursu sadalījums uzlabojas, pārvirzoties no dārgas stacionārās aprūpes uz mazāk dārgu ambulatoro un primāro veselības aprūpi Tomēr slimnīcas joprojām tiek apmaksātas neatkarīgi no sniegtā pakalpojuma sarežģītības – lēna DRG ieviešana 16

EK secinājumi par veselības reformu progresu, 2016 (2) Atbrīvošana no pacientu iemaksām ir solis pareizajā virzienā, bet nepietiekams Kvalitātes iniciatīvas un reģionālā pārklājuma nodrošināšana ir vāja Uzmanība vērsta veselības veicināšanai un profilaksei Cilvēkresursu stratēģija ieviesta daļēji –zems ārstu un māsu skaits, zems atalgojums, kas veicina migrāciju e-veselība – slikti vadīts projekts, lēna ieviešana Veselības aprūpes iepirkumi pakļauti korupcijas riskam 17

Lai nodrošinātu vienmērīgu sistēmas pakalpojuma kvalitāti, pārskatīsim veselības aprūpes pakalpojumu plānošanu un pakalpojumu sniedzēju izvietojumu, ievērojot integrētas veselības aprūpes pakalpojumu attīstības pieeju Reformas, lai nodrošinātu veselības aprūpes sistēmas ilgtspēju un veselības nozares finanšu stabilitāti: ØI Veselības pakalpojumu finansējuma un pieejamības pārskatīšana ØII Jauna veselības finansēšanas modeļa izstrāde ØIII Veselības sistēmas un pakalpojumu sniedzēju struktūras pārskatīšana ØIV E- veselības sistēmas izveide un attīstība 18

I Veselības pakalpojumu finansējuma un pieejamības pārskatīšana (1) 1. No valsts budžeta finansētā veselības aprūpes pakalpojumu pārskatīšana • izveidota FM&VM darba grupa veselības finansējuma pārskatīšanai: - izvērtējot finansējuma 2012. -2016. g. sadalījumu: neatliekamā palīdzība, stacionārais, ambulatorais pakalpojums, ģimenes ārstu prakšu finansēšana, kompensējamie medikamenti, laboratoriskie izmeklējumi, u. c. - izvērtējot veselības pakalpojuma esošā tarifa (gultas dienas, manipulācijas) ekonomisko pamatojumu un reālās izmaksas pakalpojuma sniegšanai Rezultāts: Pārskatīts tarifs un aprēķini nepieciešamajam finansējumam un priekšlikumi tā ieviešanai – 01. 07. 2016. Sagatavots jauns tarifs sasaistot ar DRG apmaksas sistēmu – 2018. g. 2. Veselības nozares cilvēkresursu finansēšanas un metodikas pārskatīšana • VM darba grupā tiek strādāts pie ārstniecības personu darba samaksas modeļa pilnveidošanas, ieviešanu plānojot līdz 2019. gadam - ārstiem I. amata kategorijai darba samaksa sasniedz koefic. 2 pret tautsaimniecībā vidējo darba algu - māsu, vecmāšu, ārstu palīgu u. c. vidējā medicīnas personāla alga sastāda 60% no ārstu darba algas, jaunākajam personālam 40% no ārstu darba algas - ārstniecības personām piemaksas pie darba algas nodrošināta vidēji 20% apmērā (2017. g. papildus 33. 25 milj. eur; 2018. g. papildus 66. 5 milj. eur; 2019. g. papildus – 99, 75 milj. euro (pret 2016. g. ) • Pakāpeniski līdz 2020. g. izskaust “pagarināto normālo darba laiku“ slimnīcās un Neatliekamās medicīnas palīdzības dienestā (NMPD) Rezultāts: Sagatavots darba samaksas modelis un aprēķināts finansējums 2017. -2022. g. un iesniegts MK līdz 01. 09. 2016. 19

I Veselības pakalpojumu finansējuma un pieejamības pārskatīšana (2) 3. “veselības pakalpojumu groza” izvērtēšana un noteikšana No valsts piešķirta finansējuma var nodrošināt: • Primāra medicīniskā aprūpe: ģimenes ārsta apmeklējums, • min. līmenī ģimenes ārsta nozīmēts speciālista konsultācija, laboratoriskie izmeklējumi, vizuālā diagnostika, kas nepieciešama diagnozes noteikšanai; • Neatliekamā medicīniskā palīdzība (t. sk. , NMPD, slimnīcas akūtos gadījumos); • Zobārstniecības pakalpojumi bērniem līdz 18 gadu vecumam (daļēja, neatbilstošs tarifs); • Grūtnieču aprūpe un dzemdniecības pakalpojumi; • daļēji nodrošinātas kompensējamās zāles un medicīnas ierīces No valsts piešķirta finansējuma vajadzētu nodrošināt: • Ģimenes ārstu apmeklējumu un plānveida veselības aprūpi slimnīcās, nodrošinot vairāku speciālistu palīdzību un nepieciešamos izmeklējumus; • speciālista sniegto veselības aprūpi; • laboratoriskos izmeklējumus un medicīniskās manipulācijas ar ģimenes ārsta vai speciālista nosūtījumu; • aprūpi pēc ārstniecības posma pabeigšanas, kā arī hronisku slimību paasinājuma gadījumos; • rehabilitāciju pēc ārstniecības posma pabeigšanas neatliekamās medicīniskās palīdzības slimnīcā vai medicīniskās rehabilitācijas dinamisko novērošanu; • kompensējamās zāles un medicīnas ierīces; • Zobārstniecības pakalpojumi bērniem līdz 18 gadu vecumam; . Rezultāts: • Noteikts “veselības pakalpojuma grozs” atbilstoši pieejamam valsts budžeta finansējumam – 30. 05. 2016. ; • Izstrādāts priekšlikums rindu mazināšanai, paredzot papildus finansējumu 2017. g. noteiktiem pakalpojumiem (bērniem, onkoloģija, u. c. ), sasaistot ar jauno tarifu (piem. , “zaļā koridora ” ieviešana uz izmeklējumiem visiem onkoloģijas pacientiem, sakārtojot nosūtījumu uz izmeklējumiem un rindu organizēšanu) – 30. 07. 2016. 20

I Veselības pakalpojumu finansējuma un pieejamības pārskatīšana (3) 4. Kompensējamo medikamentu pārskatīšana Priekšlikumu izstrāde • zāļu cenu samazināšanas iespējām (pārskatīšanu veic reizi ceturksnī) • zāļu iegādes kompensācijas apmēra un apjoma palielināšanai atbilstoši ikgadējam pacientu skaita pieaugumam • kompensējamo zāļu saraksta paplašināšanai ar jaunām zālēm un medicīnas ierīcēm Rezultāts: aprēķināts finansējums medikamentiem C-hepatīta, HIV/AIDS ārstēšanai, kas saistīts ar pacienta skaita palielinājumu 2017. g. 5. Rezidentūras vietu skaita pārskatīšana • veikts izvērtējums rezidentu skaitam pa specialitātēm, ņemot vērā ārstniecības iestāžu pieprasījumu pēc speciālistiem. Katru gadu nepieciešamas 50 papildus jaunas rezidentūras vietas (1, 2 milj. euro 2017. g. ; 3, 35 milj. euro 2018. g. (pret 2016. g. )) • VM izvērtējusi, ka nepieciešams palielināt apmaksāto studiju (pašlaik 24 personām) un studējošo (pašlaik 18 personām) kredīta dzēšanu no valsts budžeta līdzekļiem ārstniecības personām (māsas, sertificēti ārsti, ārsta palīgi, rezidenti, vecmātes, biomedicīnas laboranti, funkcionālie speciālisti, zobārsti) Rezultāts: • Plānotas 50 jaunas rezidentūras vietas no 2017. g. ; • VM iesniegts priekšlikums IZM par studiju un studējošo kredītu dzēšanas gadījumu skaita palielināšanu ārstniecības personām 2016. gadam (studiju kredīta dzēšana 50 ārstniecības personām) 21

II Jauna veselības finansēšanas modeļa izstrāde Ø Sagatavot un iesniegt ziņojumu valdībai par jaunu veselības finansēšanas modeli, piedāvājot vairākus iespējamos scenārijus finansējuma avotiem (ietverot apdrošināšanas komponenti), lai nodrošinātu ilgtspēju un veselības nozares finansējuma stabilitāti – 01. 07. 2016. Ø Izstrādāt veselības nozares finansēšanas modeli – 31. 12. 2016. Ø Modeļa aprobācija – 2017. g. Ø Modeļa ieviešana – 2018. g. Rezultāts: Izstrādāts un ieviests jauns veselības finansēšanas modelis, lai nodrošinātu veselības aprūpes sistēmas ilgtspēju (– 2018. g. 22
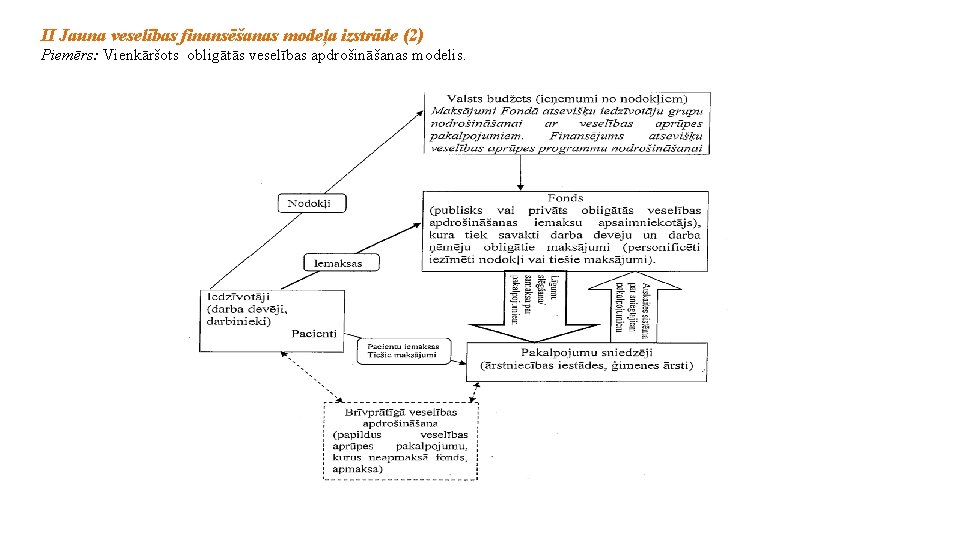
II Jauna veselības finansēšanas modeļa izstrāde (2) Piemērs: Vienkāršots obligātās veselības apdrošināšanas modelis.

III Veselības sistēmas un pakalpojumu sniedzēju struktūras pārskatīšana 1. Veselības aprūpes sistēmas analīze un priekšlikumi sistēmas pilnveidei • pārskatīts kartējums pakalpojuma sniegšanai visā teritorijā, ņemot vērā PB pētījumu par pakalpojumu sniegšanas organizēšanu, • valsts atbildība stacionārā pakalpojuma sniegšanā, nosakot pakalpojuma sniegšanas un finansēšanas nosacījumus 2. Pacientu plūsmu pārskatīšana • ievērojot ārstniecības pakalpojuma sniegšanas sarežģītību • izmeklējuma pamatotība ārstniecības pakalpojuma saņemšanai 3. VM izvērtēs veselības pakalpojuma plānošanas funkciju pārcelšanu no Nacionālā veselības dienesta Rezultāts: • Izstrādāts veselības pakalpojumu sniedzēju kartējums (“masterplāns”), nosakot reģionālo, lokālo u. c. līmeņu ārstniecības iestāžu sniegto pakalpojumu klāstu – 30. 12. 2016. ; • Pārskatīta un noteikta atbildība starp VM un NVD par veselības pakalpojumu plānošanas funkciju- 01. 09. 2016. 24

IV E- veselības sistēmas izveide un attīstība ØEsošā e-veselības projekta ietvaros paredzēto darbu pabeigšana un sistēmas palaišana produktīvajā vidē Rezultāts: e-receptes un darbnespējas lapas obligāta lietošana – 01. 12. 2016. ; pārējo e-pakalpojumu lietošana (svarīgākie: pacienta dati, nosūtījums, radioloģisko izmeklējumu apraksts, izraksts– epikrīze u. c. ) - 01. 12. 2017. Ø e-veselības sistēmas turpmākā attīstība (ES fondu finansējums) Rezultāts: • sistēmas projekta izstrāde – 31. 12. 2016. ( - personas elektroniska identifikācija pakalpojumu saņemšanai (“nauda seko identificētam pacientam”) - veselības nozares datu centralizēta pārvaldība, datu noliktava - reģistru modernizācija un integrācija ar e-veselības informācijas sistēmu) • projekta ieviešanas uzsākšana – 2017. g. 25
- Slides: 25