PRINCIPIOS DE TOXINDROME TOXICOLOGIA CLINICA DR DAVID BRAVOAngulo

PRINCIPIOS DE TOXINDROME TOXICOLOGIA CLINICA DR. DAVID BRAVOAngulo OREA Nancy Yaneth 28/NOVIEMBRE/2012 Castañeda CURSO DE MEDICINA DE Toxicóloga URGENCIAS 3 Clínica AÑO

TOXICO – Cualquier elemento que ingerido, aplicado, inyectado o absorbido es capaz por sus propiedades físicas o químicas de producir alteraciones orgánicas o funcionales en un organismo.

TOXINDROME

TOXINDROME • DEFINICIÓN: – Término acuñado por Mofenson y Greensher. – Se refiere a la descripción por grupos de los síntomas y signos clínicos propios de ciertos tóxicos que comparten un mecanismo de acción igual o similar, en combinación con el comportamiento de los signos vitales.

TOXINDROME Aspectos a evaluar: • Signos vitales.

TOXINDROME Aspectos a evaluar: • Estado mental • Ojos

TOXINDROME Aspectos a evaluar: • Sistema gastrointestinal. • Piel.
TOXINDROME Aspectos a evaluar: • Cardiotoxicidad.
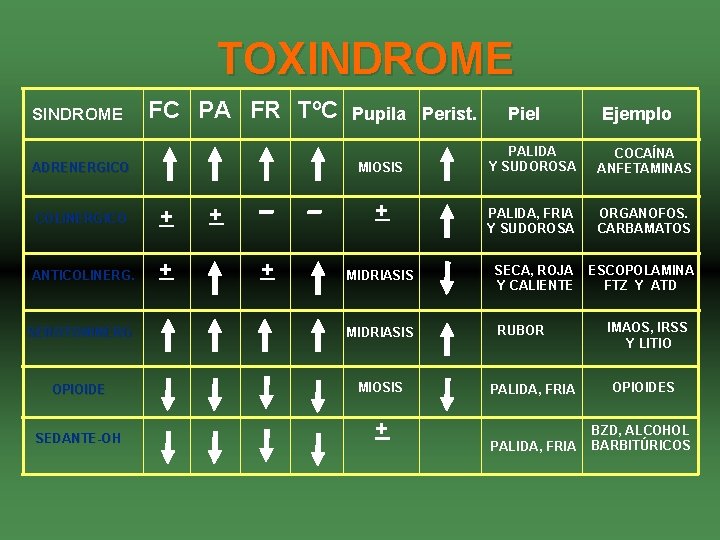
TOXINDROME SINDROME FC PA FR To. C Pupila Perist. Piel Ejemplo PALIDA Y SUDOROSA COCAÍNA ANFETAMINAS PALIDA, FRIA Y SUDOROSA ORGANOFOS. CARBAMATOS MIDRIASIS SECA, ROJA Y CALIENTE ESCOPOLAMINA FTZ Y ATD SEROTONINERG MIDRIASIS RUBOR OPIOIDE MIOSIS SEDANTE-OH + MIOSIS ADRENERGICO COLINERGICO + ANTICOLINERG. + + _ + IMAOS, IRSS Y LITIO PALIDA, FRIA OPIOIDES PALIDA, FRIA BZD, ALCOHOL BARBITÚRICOS

TOXINDROME Ventajas: • Proporciona Dx de trabajo. • Implementación de medidas terapéuticas necesarias para preservar la vida del paciente. • Disminuye el riesgo de complicaciones médico-legales. tener

ENFOQUE INICIAL DEL PACIENTE INTOXICADO

SOSPECHAR INTOXICACION EN CASO DE: • Compromiso multisistémico. • Cuadro clínico de inicio súbito. • Cuadro gastrointestinales graves. • Inconsciencia sin causa aparente. • Convulsiones de origen desconocido. • No relación entre la historia clinica y el examen físico.

QUE TENER EN EL SERVICIO DE URGENCIAS • Sondas: – Sonda de Fucher. – Sonda nasogástrica modificada. • Jeringa de lavado de oídos. • Jarra de un litro.

QUE TENER EN EL SERVICIO DE URGENCIAS • Bolsas de 30 grms de bicarbonato. • Bolsas de 9 grms de sal. • Bolsas de 60 grms de carbón activado. • Bolsas de 30 grms de Sulfato de Magnesio en sal (Sal de Epsom®).

MEDIDAS GENERALES • ABCD • Interrogatorio. • Examen físico. CANALIZAR VENAS AUNQUE NO SE ENCUENTREN SÍNTOMAS

VIA AEREA Triple maniobra
RESPIRACIÓN

RESPIRACIÓN • • Frecuencia respiratoria. Aspirar secreciones. Retirar cuerpos extraños. Colocar cánula de Guedel. Administrar oxígeno. Décubito lateral izquierdo. Trendelemburg.

CIRCULACIÓN

CIRCULACIÓN • Signos Vitales: – Frecuencia cardiaca. – Presión arterial. – Catéter periférico. – Tomar muestra de sangre.

DEFICIT NEUROLÓGICO - DESVESTIR

DEFICIT NEUROLÓGICO - DESVESTIR • Control del estado mental: – Trastornos de la conducta. – Convulsiones. – Coma. – ¿Muerte encefálica? • Amitraz (Triatox ®), Barbitúricos.

INDAGAR • Tipo de tóxico • Motivo • Presentación • Medidas instauradas • Cantidad • Intentos previos • Vía • Farmacodependencia • Tiempo transcurrido • Alergias.

CONSIGNAR • Signos Vitales: – Frecuencia cardiaca. – Presión arterial. – Frecuencia respiratoria. – Temperatura. • Las tres P: – Pupila, peristaltismo y piel. • Electrocardiograma

MANEJO INICIAL DEL PACIENTE INTOXICADO
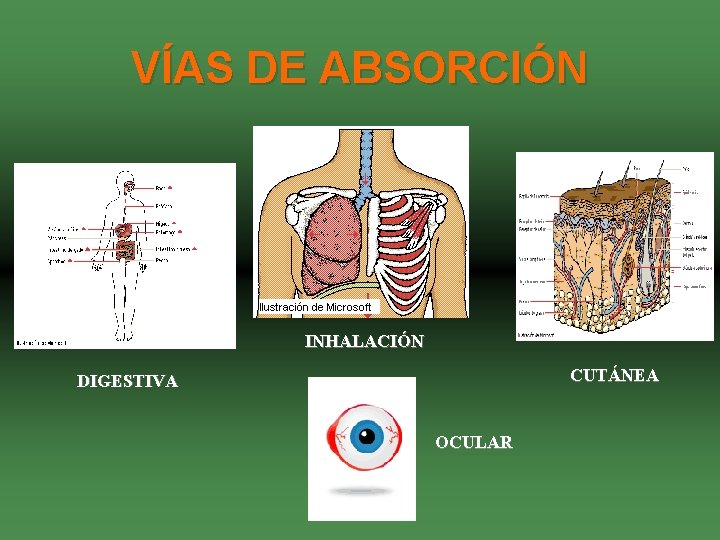
VÍAS DE ABSORCIÓN INHALACIÓN CUTÁNEA DIGESTIVA OCULAR

EN CASO DE EXPOSICIÓN CUTÁNEA

PRIMEROS AUXILIOS • • PROTÉJASE CON EL EQUIPO DE PROTECCIÓN PERSONAL MÍNIMO RETIRE A LA PERSONA DEL SITIO DE EXPOSICIÓN

RETIRE LA ROPA CONTAMINADA

AMIFAC LAVE LA PIEL CON AGUA Y JABÓN

IMPEDIR LA ABSORCIÓN – Exposición dérmica: • Lavado general con agua bicarbonatada: • Enfatizar el lavado en: – Cabello. – Zona retroauricular. – Región periumbilical. – Región inguinal.

EN CASO DE INGESTIÓN

NO DAR A LA PERSONA INTOXICADA ACEITE, LECHE O HUEVO

PROVOQUE EL VÓMITO ESTIMULANDO EL FONDO DE LA GARGANTA CON UN DEDO.

NO PROVOCAR EL VÓMITO: • INCONCIENTE. • CONVULSIÓN. • CÁUSTICOS. • CONTRAINDICADO EN LA ETIQUETA.

MANEJO GENERAL DESCONTAMINACIÓN • Vía oral: – Dilución – Vaciamiento Gástrico • Inducción del vómito. • Lavado gástrico. – Descontaminación Gástrica • Carbón activado. • Catárticos.

MANEJO GENERAL VÓMITO • Contraindicaciones del vómito: – Sospecha de hidrocarburos. ingestión de – Sustancias corrosivas (cáusticas). – Pacientes en coma, depresión neurológica o convulsiones. – Bradicardia severa.

INDUCCIÓN DEL VÓMITO • En nuestro medio el mejor de los vómitos no supera el peor de los lavados. • La inducción del vómito debe siempre complementarse con el lavado gástrico.

INDUCCIÓN DEL VÓMITO § Jarabe de Ipeca: § No hay datos suficientes para avalar o descartar la inducción farmacológica del vómito. § Existe riesgo de aspiración. § En caso de suministrarlo sólo en pacientes alertas y conscientes. Krenzelok E, Vale A. Position statements: ipecac syrup. American Academy of Clinical Toxicoloy; European Association of poison Centres and Clinical Toxicologists. J Toxicol Clin Toxicol. 1997; 35: 699 -709.

LAVADO GÁSTRICO • No hay evidencia de que el lavado gástrico mejore el pronóstico clínico*. • La técnica inadecuada genera complicaciones: § Hipoxia § Broncoaspiración § Bradicardia § Perforación esofágica § Neumotórax § Perforación gastrointestinal Krenzelok E, Vale A. Position statements: gut decontamination. American Academy of Clinical Toxicoloy; European Association of poison Centres and Clinical Toxicologists. J Toxicol Clin Toxicol. 1997; 35: 695 -786.

DESCONTAMINACION • Todo servicio de urgencias debe contar con sonda de Foucher o en su defecto: – Embudo. – Sonda nasogástrica modificada. – Jeringa de 50 c. c. – Jarra de 1 litro o más de capacidad. – Bolsas con 9 grm de sal de cocina. – Bolsas con 30 grm de bicarbonato de sodio.
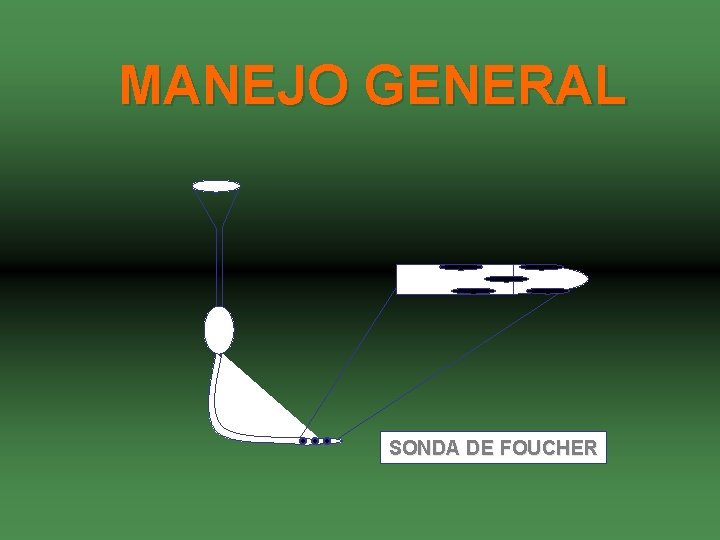
MANEJO GENERAL SONDA DE FOUCHER

ASEGURAR SONDA
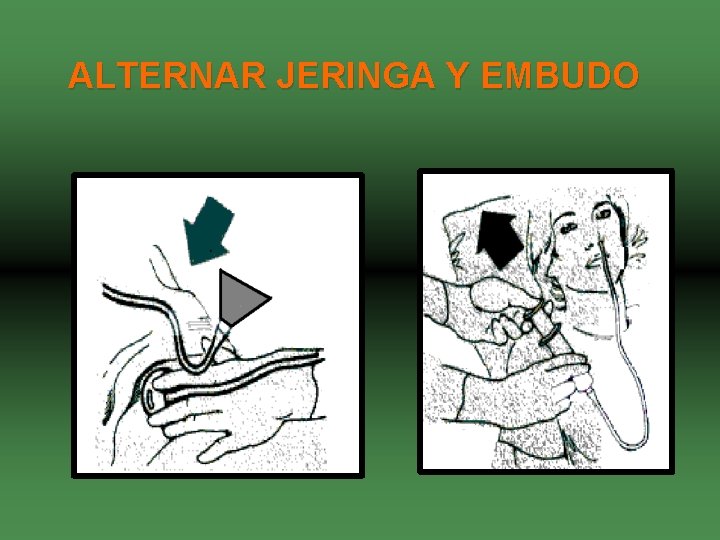
ALTERNAR JERINGA Y EMBUDO

LAVADO GÁSTRICO • Recomendaciones: – Explicar al paciente y a la familia el procedimiento. – No dejar al paciente solo durante el lavado. – Vigilar constantemente los signos vitales. – No forzar la introducción del tubo. – Mantener el decúbito lateral izquierdo y el Trendelemburg.
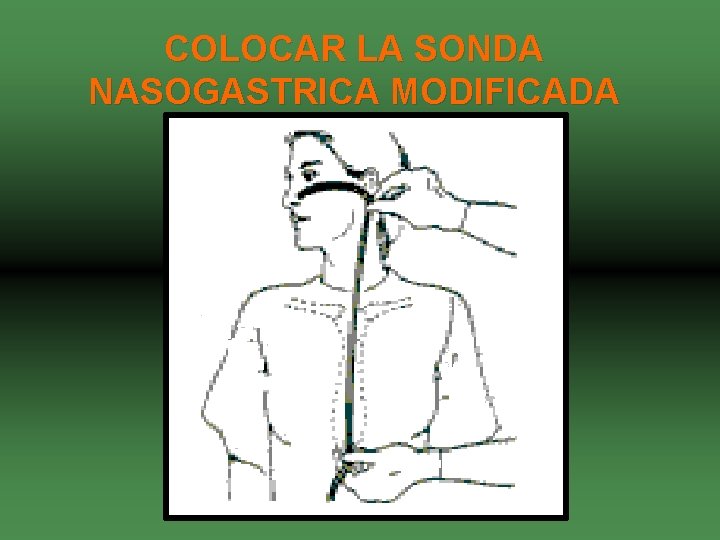
COLOCAR LA SONDA NASOGASTRICA MODIFICADA

MANEJO GENERAL LÍQUIDOS • Solución salina al 0. 9%. • Agua bicarbonatada al 3%. – Fenobarbital, carbamatos y organofosforados. 5 -10 CC POR KG DE PESO POR CADA LAVADO

PROTECCIÓN DE LA VÍA AÉREA
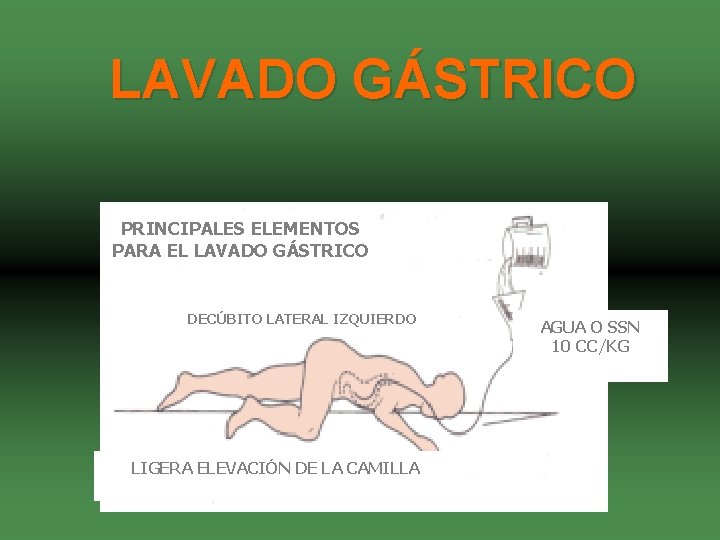
LAVADO GÁSTRICO PRINCIPALES ELEMENTOS PARA EL LAVADO GÁSTRICO DECÚBITO LATERAL IZQUIERDO LIGERA ELEVACIÓN DE LA CAMILLA AGUA O SSN 10 CC/KG
SONDA NASOGASTRICA

EN CASO DE INHALACIÓN

EN CASO DE CONTACTO OCULAR
IMPEDIR LA ABSORCIÓN • Exposición ocular:

LABORATORIO • Examen de laboratorio – Residuo gástrico por aspiración antes de lavado. NUNCA ENVIAR MUESTRAS SOLICITANDO “DETERMINAR TÓXICOS”

LABORATORIO - PRUEBAS RÁPIDAS § Cocaína § Fenotiazinas § Marihuana § Paraquat § Benzodiacepinas § Alcohol § Organofosforados § Cianuro § Imipramina § Salicilatos

MANEJO GENERAL • Carbón activado: – Adsorbente. – Obtenido de la combustión y enfriamiento de material orgánico. – Gran superficie de absorción por la creación de microporos. 1 GRM POR KG DE PESO EN SOLUCIÓN AL 25%

CARBÓN ACTIVADO • El carbón no es reemplazable por: – Carbón vegetal común. – Pan quemado. – Cápsulas de carbón activado con simeticona. – Tabletas de carbón activado.

CARBÓN ACTIVADO • Dosis repetidas de carbón activado: – Talio. – Xantinas. – Salicilatos. – Antidepresivos. – Benzodiacepinas. – Anticonvulsivantes. 1 gr/Kg al 25% cada 6 -8 horas por SNG

CARBÓN ACTIVADO • Contraindicaciones: – Corrosivos. – Hidrocarburos. – Íleo paralítico. – Paciente en coma sin intubación.

CARBÓN ACTIVADO NO ES UTIL EL CARBÓN ACTIVADO EN: • Hierro. • Corrosivos. • Litio. • Hidrocarburos. • Acido bórico. • Alcoholes. Metales pesados. • Iones inorgánicos.

CATARTICOS • Oleosos nunca. • Manitol 5 cc/Kg de peso. • Sulfato de magnesio (sal de Epsom®): – 30 grms en adultos. – 250 mgs/kg en niños • Leche de Magnesia 3 cc/Kg

CATARTICOS NUNCA SUMINISTRAR CATÁRTICOS OLEOSOS NO ADMINISTRAR FUROSEMIDA PARA “DESINTOXICAR” AL PACIENTE

DESCONTAMINACIÓN GASTROINTESTINAL TOTAL

DESCONTAMINACIÓN GASTROINTESTINAL Polietilen Glicol con Iones (Nulitely®): • No deshidrata ni se absorbe. • Genera catarsis de alto débito. • No produce alteraciones hidroelectrolíticas. – Útil en casos de intoxicaciones por: • Medicamentos “Retard”, Bezoares, Correos humanos • Hierro, Litio y dosis muy altas de fármacos. • Sustancias poco absorbidas por el carbón activado. 25 ML/KG DE PESO POR SNG EN GOTEO CONTINUO

CARACTERÍSTICAS DE UNA SUSTANCIA PARA SER ELIMINADA POR LA ORINA • Ser excretado en la orina como un metabolito o un compuesto activo. • Tener un bajo volumen de distribución. • Tener bajo grado de unión a proteínas plasmáticas. • Tener un p. Ka que permita ajustar el p. H urinario.

ELIMINACION RENAL • DIURESIS FORZADA ALCALINA • DIURESIS FORZADA NEUTRA

DIURESIS FORZADA NEUTRA 1. En la primera hora: 1. 000 ml de suero glucosado al 5% + 500 mi de bicarbonato 1/ 6 M. 2. En las siguientes 4 h se administra sucesivamente: 500 ml de bicarbonato 1/6 M. 500 ml de suero glucosado al 5% + 10 m. Eq de CIK. 500 ml de suero fisiológico + 10 m. Eq de CIK. 500 ml de manitol al 10% + 10 m. Eq de CIK. 3. Si el p. H urinario horario es inferior a 7, 5 se añaden bolos intravenosos de 20 m. Eq de bicarbonato sódico 1 M.

DIURESIS ALCALINA • Requisitos: – Adecuada hidratación. – p. H y gases arteriales. – Monitorizar el p. H urinario.

DIURESIS ALCALINA • 125 ml de Sln. Salina + 1 m. Eq/Kg de bicarbonato + DAD 5% hasta 500 cc. • Pasar la mitad en una hora, la otra mitad en 3 horas. • Mantener el p. H urinario entre 7 y 8. INTOXICACIONES POR BARBITÚRICOS Y ASA
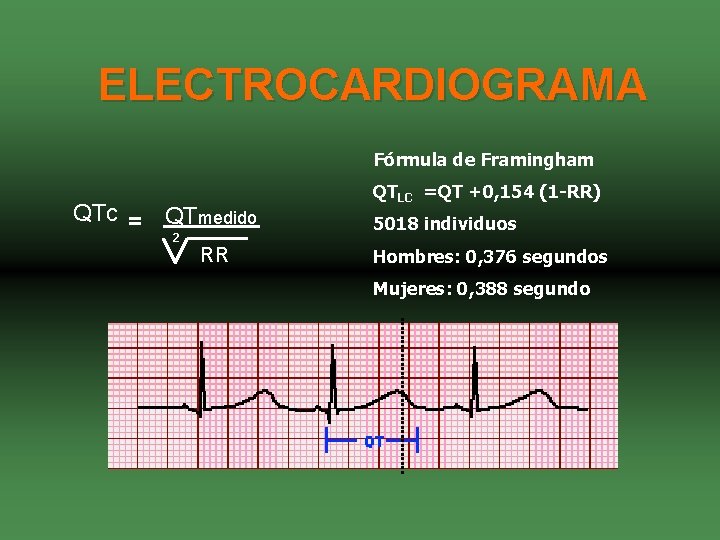
ELECTROCARDIOGRAMA Fórmula de Framingham QTc = QTmedido 2 RR QTLC =QT +0, 154 (1 -RR) 5018 individuos Hombres: 0, 376 segundos Mujeres: 0, 388 segundo
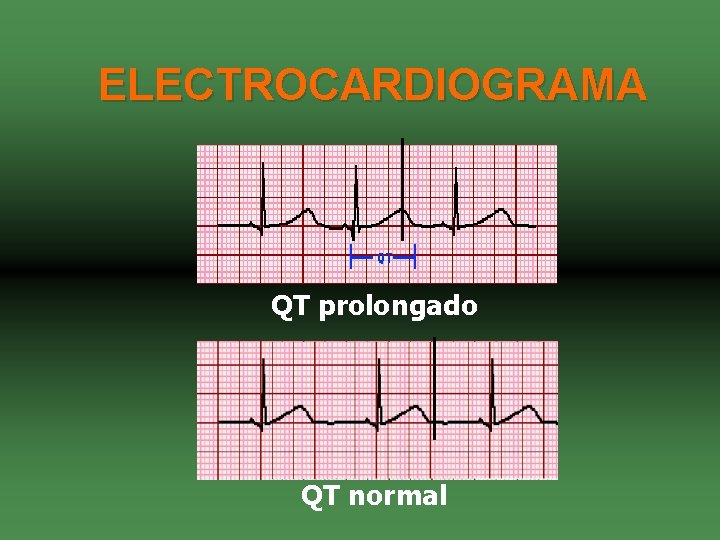
ELECTROCARDIOGRAMA QT prolongado QT normal

ACTITUD CON EL PACIENTE • Creerle al paciente: – Algunas intoxicaciones son asintomáticas inicialmente : • • • Talio (Mata Siete). Fluoracetato (Mata Ratas Guayaquil). Anticoagulantes. Acetaminofén. Fase II de la intoxicación por hierro. Paraquat Anticoagulantes Medicamentos Retard Metanol Hipoglicemiantes Ergotamina

ACTITUD CON EL PACIENTE • No criticar al paciente. • Explicar el procedimiento. • Vigilar los signos vitales. • No forzar la introducción del tubo. • Vigilar es estado de conciencia.

EVOLUCIÓN • Posición. • EKG inicial y de seguimiento. • Monitorización y signos vitales. • Estado de conciencia. • Adecuado registro de enfermería.

EVOLUCION • Balance hídrico y equilibrio ácido básico: – Sonda vesical. – Control líquidos administrados y eliminados. – Muestras de laboratorio. – Gases arteriales.

PRINCIPALES TOXINDROMES v. SINDROME COLINERGICO v. SINDROME ANTICOLINERGICO v. SINDROME OPIACEO v. SINDROME TRICICLICO v. SINDROME SALICILICO v. SINDROME SEROTONINERGICO v. SINDROME SIMPATICOMIMETICO

SINDROME COLINERGICO MECANISMO DE ACCIÓN
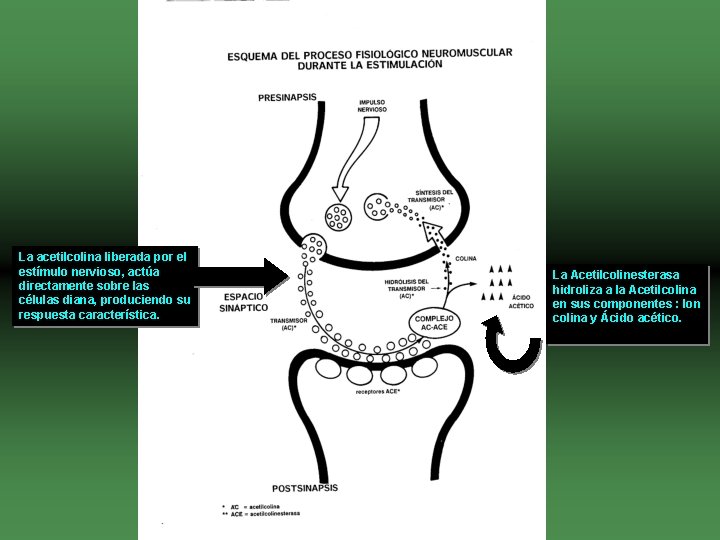
La acetilcolina liberada por el estímulo nervioso, actúa directamente sobre las células diana, produciendo su respuesta característica. La Acetilcolinesterasa hidroliza a la Acetilcolina en sus componentes : Ion colina y Ácido acético.
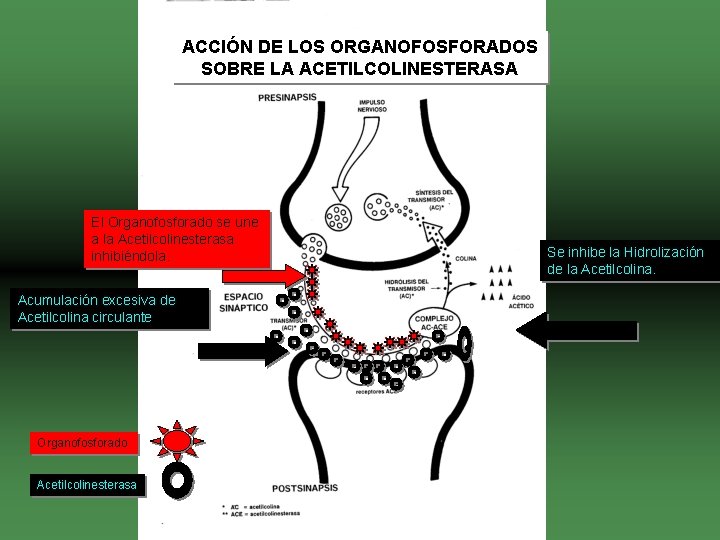
ACCIÓN DE LOS ORGANOFOSFORADOS SOBRE LA ACETILCOLINESTERASA El Organofosforado se une a la Acetilcolinesterasa inhibiéndola. Acumulación excesiva de Acetilcolina circulante Organofosforado Acetilcolinesterasa Se inhibe la Hidrolización de la Acetilcolina.

SÍNDROME COLINÉRGICO: • Colinesterasa verdadera (presente en S. N. C. , placa neuromuscular, ganglios autónomos y eritrocitos) • Butirilcolinesterasa o pseudo-colinesterasa (presente en S. N. C. , páncreas, hígado, plasma)

TRIPLE CUADRO CLÍNICO DE BASE COLINÉRGICA: q. Síndrome muscarínico q. Síndrome nicotínico q. Síndrome del SNC
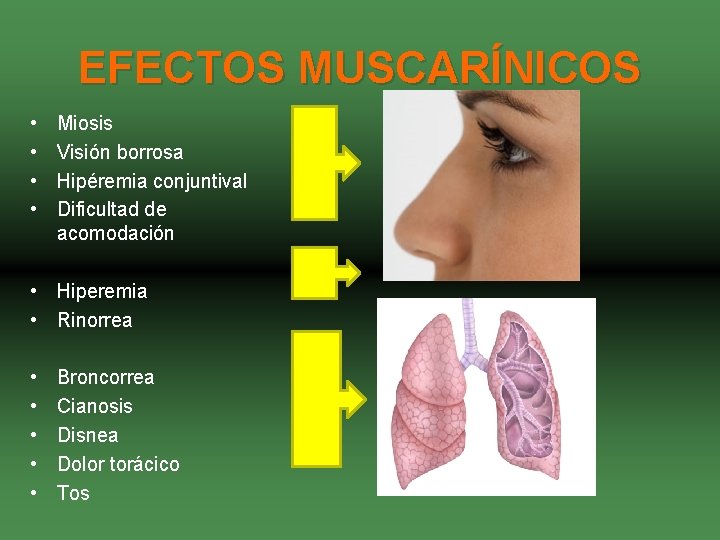
EFECTOS MUSCARÍNICOS • • Miosis Visión borrosa Hipéremia conjuntival Dificultad de acomodación • Hiperemia • Rinorrea • • • Broncorrea Cianosis Disnea Dolor torácico Tos
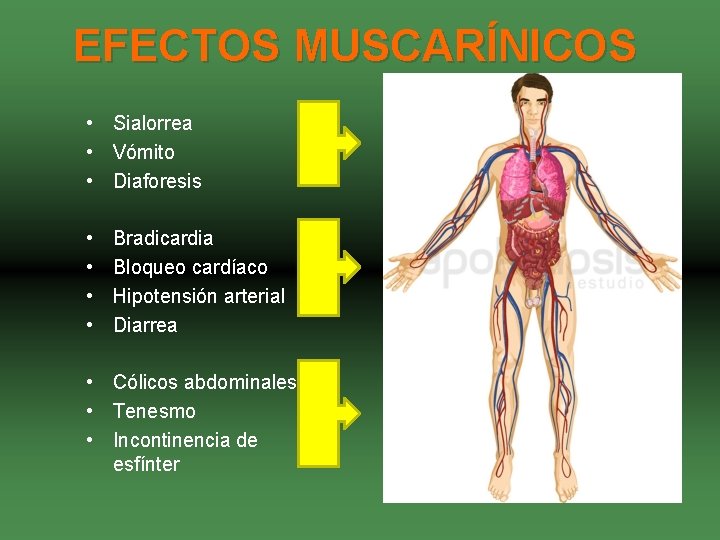
EFECTOS MUSCARÍNICOS • Sialorrea • Vómito • Diaforesis • • Bradicardia Bloqueo cardíaco Hipotensión arterial Diarrea • Cólicos abdominales • Tenesmo • Incontinencia de esfínter

EFECTOS NICOTÍNICOS • SINAPSIS GANGLIONARES • SISTEMA MÚSCULO ESQUELÉTICO(PLA CA MOTORA) § Cefalea § Hipertensión transitoria § Mareo § Palidez § Taquicardia § Calambres § Debilidad generalizada § Fasciculaciones § Mialgias § Parálisis flácida

EFECTOS EN SNC • • Ansiedad Cefalea Confusión Babinski Irritabilidad Hiperreflexia Ataxia • • • Somnolencia Depresión de los centros respiratorio y circulatorio Convulsiones Coma

SINDROME COLINÉRGICO § Recomendaciones en organofosforados: § Evitar fármacos que prolonguen el QTc: § Haloperidol, Metoclopramida y Clindamicina. § www. torsades. org § Evitar la administración de ranitidina y esteroides por ser inhibidores de colinesterasas.

SINDROME COLINÉRGICO § En Organofosforados remitir si el paciente: § Requiere más de 20 ampollas de atropina. § Presenta convulsiones. § Requiere reanimación. § Tiene un QTc 500 mseg. § Tiene amilasas séricas mayores de 360 U. I. § Evidencia compromiso de algún par craneano. § Exhibe debilidad nucal o muscular próximal.

SINDROME ANTICOLINERGICO antlhlstamínlcos, antidepresivos cíclicos, atropina, benzotroplna, fenotiazinas, escopolamina • Hipertermia (caliente como una liebre) • Exantema cutáneo (rojo como una remolacha) • Piel seca (seco como un hueso) • Midriasis (ciego como un murciélago)* • Delirio y alucinaciones (loco de atar)* • Taquicardia • Urgencia mlccional • Retención urinaria

SINDROME SIMPATICOMIMETICO cocaína, anfetaminas, efedrina, fenclclldlna, seudoefedrina, teofillna, cafeína • Midriasis* • Taquicardia* • Hipertensión* • Hipertermia* • Convulsiones • Acidosis metabólica • Temblor • Hiperreflexia

SINDROME OPIOIDE heroína, morfina, codeína, metadona, fentanilo, oxícodona, hldrocodona • Miosis (pupilas puntlformes)* • Bradicardia • Hipotensión • HIpoventllación* • Coma

SINDROME SEROTONINERGICO (Inhibidores selectivos de la recaptación de serotonina, como sertralina, fluoxetina, fluvoxamina, paroxetina, cltalopram; otros antidepresivos, como trazodona, nefazodona, busplrona, clomipramlna, venlafaxlna; IMAO; valproato; analgésicos, como meperldina, fentanilo, tramadol, pentazoolna; antieméticos, como ondansetrón, granisetrón, metoclopramida; dextrometorfano; MDMA [éxtasis]; LSD; hyperícum perforatum [hierba de San Juan], ginseng, litio)

SINDROME SEROTONINERGICO • Temblor e hiperreflexia* • Clonus espontáneo o induclble* • Clonus ocular Mioclonías* • Agitación Diaforesis • Rigidez muscular (más intensa inferiores) • Temperatura > 38 °C en extremidades

SINDROME TRICICLICO antldepreslvos tricíclicos • Midriasis* • Coma (Iniclalmente agitación) • Arritmias cardíacas (taquicardia frecuente)* • Convulsiones • Hipotensión arterial • Prolongación del complejo QRS* slnusal, la más

SINDROME SALICILICO salicilatos • Agitación o letargia Sudoraclón* • Tinitus* • Alcalosls respiratoria (precoz)* • Acidosis metabólica (tardía)*

ERRORES FRECUENTES EN EL MANEJO DEL PACIENTE INTOXICADO § Realizar lavado gástrico con sonda común. § Reemplazar el lavado por la inducción del vómito. § Realizar el lavado después de 2 horas. § Suministrar catártico sin haber dado el carbón. § Administrar diuréticos para “desintoxicar”.

ERRORES FRECUENTES EN EL MANEJO DEL PACIENTE INTOXICADO § Omitir el electrocardiograma. § No medir el QTc. § Asumir que sólo el sintomático está intoxicado. § Antibióticoterapia siempre en broncoaspiración. § No remitir al psiquiatra.

• GRACIAS
- Slides: 97