PREVENZIONE DEL DIABETE MELLITO DI TIPO 1 Matteo

PREVENZIONE DEL DIABETE MELLITO DI TIPO 1 Matteo Viscardi Centro di Endocrinologia dell’Infanzia e dell’Adolescenza, Università Vita-Salute San Raffaele, Milano

• La risoluzione ONU del 20 Dicembre del 2006 riconosce il diabete come un principale problema di salute mondiale nonostante non sia una malattia trasmissibile • Obiettivo: stimolare attenzione per il diabete infantile, sollecitare azioni atte a minimizzare l’impatto della malattia, attuare efficaci strategie di prevenzione

Epidemiologia • Il diabete Tipo 1 cresce al ritmo del 5% anno nei bambini in età prescolare e del 3% nei bambini ed adolescenti • Ogni anno vengono diagnosticati 70000 nuovi casi di diabete nel mondo in bambini sotto i 14 anni • Al 2006 0 -14 anni: 440000 bambini nel mondo

Perché prevenire il diabete di tipo 1 • Necessità sociale - malattia cronica diffusa, al momento non guaribile - colpisce prevalentemente bambini e adolescenti e dura per tutta la vita - mortalità e morbosità ancora inaccettabili - peso economico • Modello per la prevenzione di altre malattie croniche

Obiettivo ambizioso ma non irrealistico avanzamento della ricerca in questo campo grazie all’utilizzo combinato di marcatori: - genetici - immunologici - metabolici

Diabete di tipo 1: eziopatogenesi Malattia caratterizzata da un deficit di insulina conseguente ad un processo cronico autoimmune destruente specifico per le cellule beta contenute nell’isola pancreatica. - suscettibilità genetica - fattori ambientali - autoimmunità
Perdita di tolleranza immunologica nei confronti degli antigeni espressi dalle cellule beta del pancreas Alterato bilanciamento tra cellule T effettrici e cellule T regolatorie
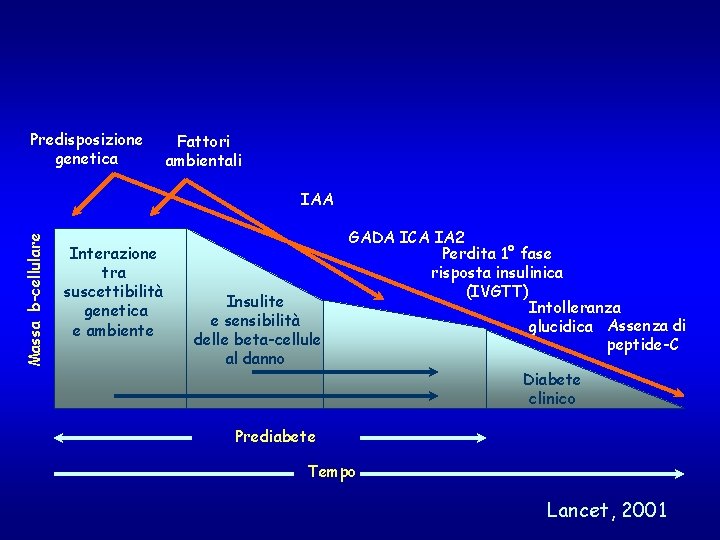
Predisposizione genetica Fattori ambientali Massa b-cellulare IAA Interazione tra suscettibilità genetica e ambiente Insulite e sensibilità delle beta-cellule al danno GADA ICA IA 2 Perdita 1° fase risposta insulinica (IVGTT) Intolleranza glucidica Assenza di peptide-C Diabete clinico Prediabete Tempo Lancet, 2001
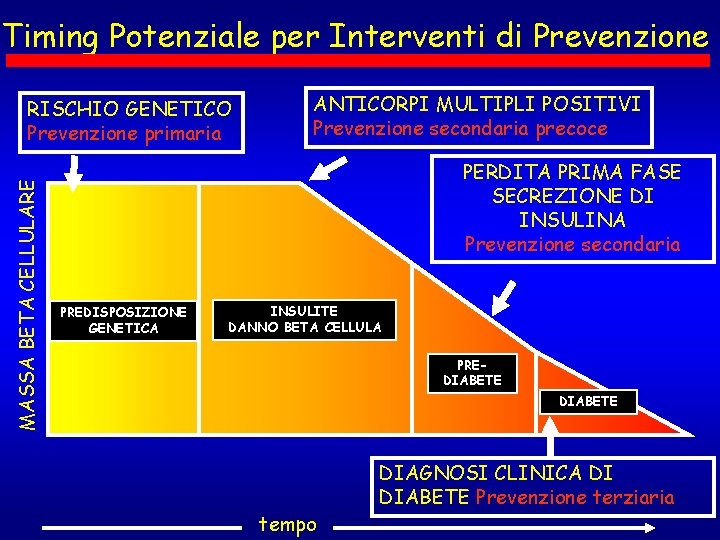
Timing Potenziale per Interventi di Prevenzione MASSA BETA CELLULARE RISCHIO GENETICO Prevenzione primaria ANTICORPI MULTIPLI POSITIVI Prevenzione secondaria precoce PERDITA PRIMA FASE SECREZIONE DI INSULINA Prevenzione secondaria PREDISPOSIZIONE GENETICA INSULITE DANNO BETA CELLULA PREDIABETE tempo DIAGNOSI CLINICA DI DIABETE Prevenzione terziaria

Prevenzione primaria • Da realizzarsi in epoca antecedente allo sviluppo del processo autoimmune • Screening genetico (presenza di alleli HLA ad elevato rischio, come DR 3 e DR 4) • Riconoscere e rimuovere i fattori ambientali responsabili dell’induzione della risposta autoimmune

Prevenzione primaria mediante rimozione del latte vaccino Coordinato dall’Università di Helsinki Sponsorizzato da: • National Institutes of Health (NIH-USA) • Unione Europea • Juvenile Diabetes Research Foundation (JDRF) Trial di prevenzione del diabete di tipo 1 in neonati ad alto rischio genetico, parenti di 1° grado di pazienti diabetici di tipo 1

PRESUPPOSTI Studi precedenti hanno suggerito che: una esposizione precoce alle proteine del latte vaccino potrebbe essere una delle cause scatenanti il processo autoimmune responsabile della distruzione delle ‑cellule pancreatiche

STUDIO RANDOMIZZATO IN DOPPIO CIECO 2 tipi di latte vengono assegnati in modo casuale NUTRAMIGEN Latte in polvere, contiene come fonte proteica caseina altamente idrolisata ENFAMIL Formula di controllo a base di latte vaccino in polvere. Si vuole valutare se la totale abolizione di proteine del latte vaccino nei primi 6 -8 mesi di vita prevenga la comparsa di diabete o di autoimmunita’ in neonati ad alto rischio. Follow-up fino all’eta’ di 10 anni

• Posticipazione dell’introduzione del glutine con la dieta (BABYDIET) • Supplementazione Prevefin) di vitamina D (studio • Uso di nutrienti come acidi grassi omega 3 di cui si ipotizzano effetti antiinfiammatori (studio NIP)

Primary Oral Insulin Trial (POINT) • Progetto di ricerca multicentrico (Austria, Germania, Gran Bretagna, Italia, Stati Uniti, Svizzera) finanziato da Juvenile Diabetes Research Foundation • Protocollo di prevenzione primaria con insulina per via orale o per via nasale in soggetti negativi per l’autoimmunità cellulare con elevato rischio genetico di sviluppare diabete

POINT • Eta’ compresa tra 2 e 7 anni, negativi per anticorpi • Soggetti con familiarità multipla di diabete autoimmune (2 genitori, 1 genitore ed un fratello, due fratelli) e con HLA DR 3/4 • In questi soggetti che non hanno anticorpi, si cerca di indurre tolleranza immunologica somministrando insulina per via orale o nasale • I soggetti vengono quindi controllati per comparsa di anticorpi e/o di risposte T cellulari specifiche

Prevenzione secondaria • Interviene a processo autoimmune gia’ avviato • Soggetti identificati come positivi allo screening per autoanticorpi a specificita’ insulare

DPT-1 (Diabetes Prevention Trial 1) • USA-Canada • Screening per anticorpi in oltre 100000 familiari di pazienti con diabete tipo 1 • Somministrazione di insulina per via parenterale (alto rischio >50% a 5 aa) • Somministrazione di insulina per via orale (richio intermedio 25 -50% a 5 aa) • Razionale: induzione di tolleranza immunologiva verso un autoantigene importante come l’insulina
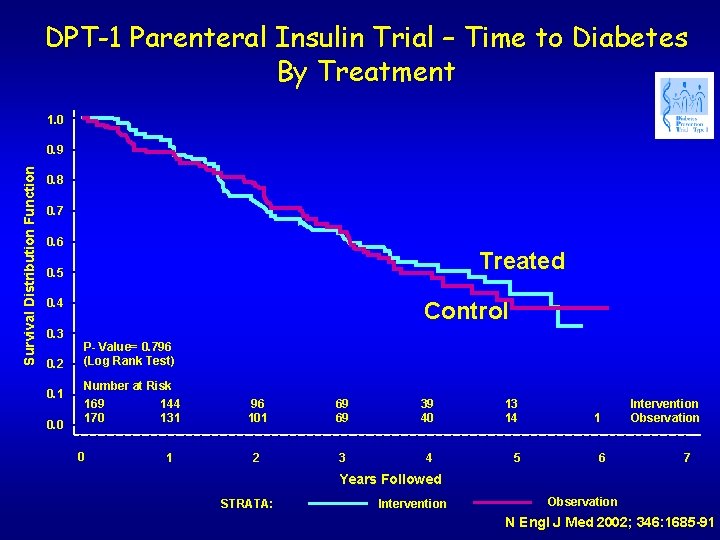
DPT-1 Parenteral Insulin Trial – Time to Diabetes By Treatment 1. 0 Survival Distribution Function 0. 9 0. 8 0. 7 0. 6 Treated 0. 5 0. 4 0. 3 0. 2 0. 1 0. 0 Control P- Value= 0. 796 (Log Rank Test) Number at Risk 169 144 170 131 0 1 96 101 69 69 39 40 13 14 2 3 4 5 1 6 Intervention Observation 7 Years Followed STRATA: Intervention Observation N Engl J Med 2002; 346: 1685 -91
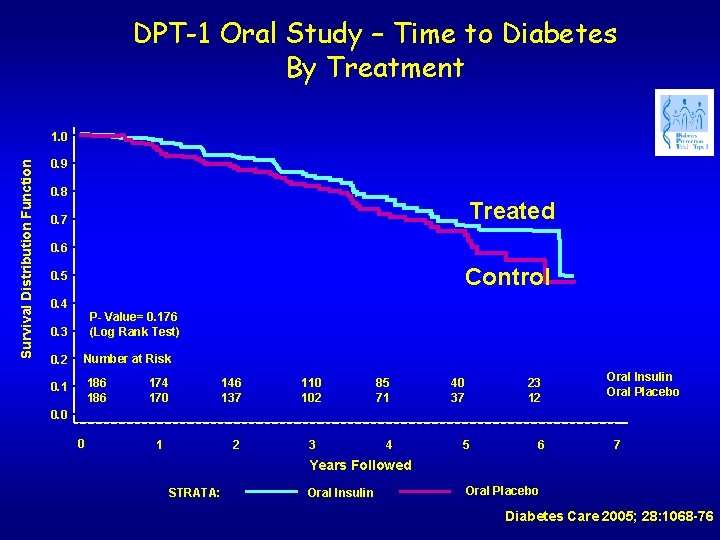
DPT-1 Oral Study – Time to Diabetes By Treatment Survival Distribution Function 1. 0 0. 9 0. 8 Treated 0. 7 0. 6 Control 0. 5 0. 4 P- Value= 0. 176 (Log Rank Test) 0. 3 0. 2 Number at Risk 0. 1 186 174 170 146 137 110 102 85 71 40 37 23 12 Oral Insulin Oral Placebo 0. 0 0 1 2 3 4 5 6 7 Years Followed STRATA: Oral Insulin Oral Placebo Diabetes Care 2005; 28: 1068 -76
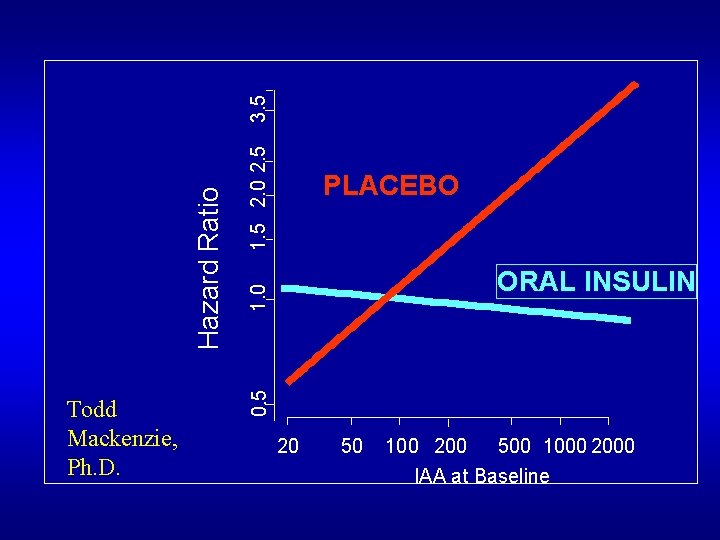
3. 5 1. 5 2. 0 2. 5 1. 0 ORAL INSULIN 0. 5 Hazard Ratio Todd Mackenzie, Ph. D. PLACEBO 20 50 100 200 500 1000 2000 IAA at Baseline
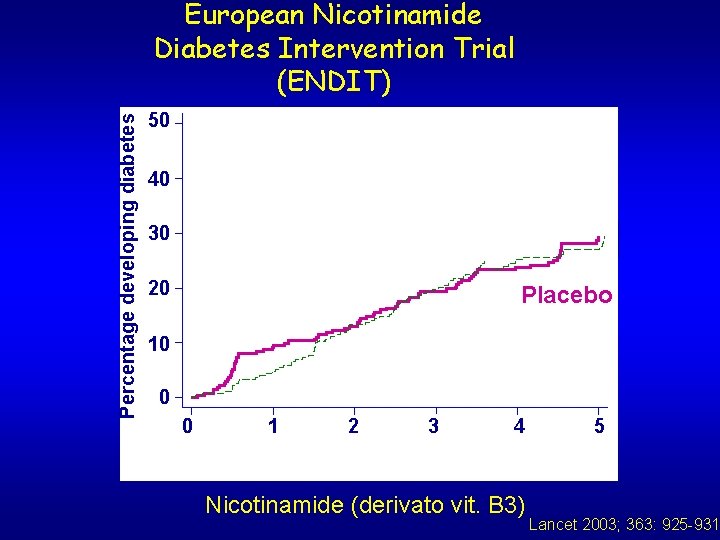
Percentage developing diabetes European Nicotinamide Diabetes Intervention Trial (ENDIT) 50 40 30 Nicotinamide 20 Placebo 10 0 0 2 3 4 1 Years since randomisation Nicotinamide (derivato vit. B 3) 5 Lancet 2003; 363: 925 -931

Prevenzione terziaria • Preservazione della funzione beta-cellulare residua ancora presente all’esordio della malattia • Interevnti di immunosoppressione o immunomodulazione

Ciclosporina • Fine anni ottanta • Trial canadese-europeo (Diabetes 1988) • Interferisce con produzione T-cell cytokine (interferon gamma; TNF-alfa) • Transitorieta’ dei benefici • Effetti indesiderati associati (tox renale)
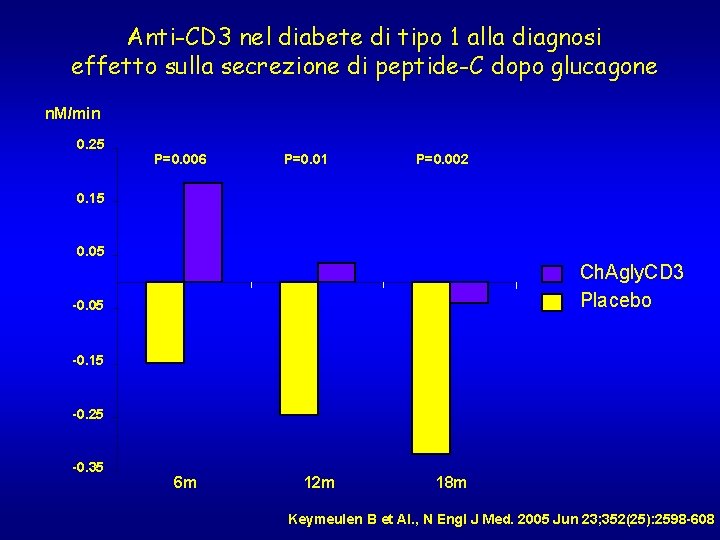
Anti-CD 3 nel diabete di tipo 1 alla diagnosi effetto sulla secrezione di peptide-C dopo glucagone n. M/min 0. 25 P=0. 006 P=0. 01 P=0. 002 0. 15 0. 05 Ch. Agly. CD 3 Placebo -0. 05 -0. 15 -0. 25 -0. 35 6 m 12 m 18 m Keymeulen B et Al. , N Engl J Med. 2005 Jun 23; 352(25): 2598 -608

Anti. CD 3 si lega al CD 3 receptor è importante per l’attivazione T cellulare e la distruzione immunologica. Legandosi al CD 3 receptor causa il blocco della proliferazione T-cellulare e la differrenziazione

Vaccinazione con GAD 65 • • • Studio svedese (J. Ludvigsson) 70 pazienti diabetici 10 -18 anni Trattati entro 18 mesi dalla diagnosi Cpeptide a digiuno > 0. 1 nmol/L e GAD positivi Studio randomizzato placebo controllato Dose 20 microgrammi GAD 65(Diamyd) sc al giorno 1 e dopo 1 mese • Stimolare profilo immunitario protettivo • Rate caduta C-peptide circa ½ nel gruppo trattato


Sponsors NIDDK ADA NIAID NICHD JDRF NCRR

• 18 Centri internazionali con Centri affiliati e satelliti • Stati Uniti, Canada, Nuova Zelanda, Australia, Europa

Trial. Net -Studi di prevenzione nei soggetti a rischio per prevenire o ritardare l’autoimmunita’ e lo sviluppo clinico della malattia -Studi di intervento nei soggetti neodiagnosticati per preservare o migliorare la produzione endogena di insulina -Investigare la storia naturale e le caratteristiche genetiche della popolazione a rischio per DMT 1 -Valutare metodologie che migliorino la conduzione degli studi clinici per bloccare il processo patologico


Insulina orale: Obiettivi Primario: • Valutare se la somministrazione orale di insulina previene o ritarda lo sviluppo del diabete tipo 1 in familiari di pazienti con T 1 DM positivi per i markers autoanticorpali ma che non hanno ancora sviluppato difetto metabolico

Secondario: • Valutare gli effetti dell’insulina orale in altri soggetti usando differenti combinazioni di positivita’ autoanticorpale e stato metabolico • Definire gli effetti dell’insulina orale sui markers immunologici e metabolici
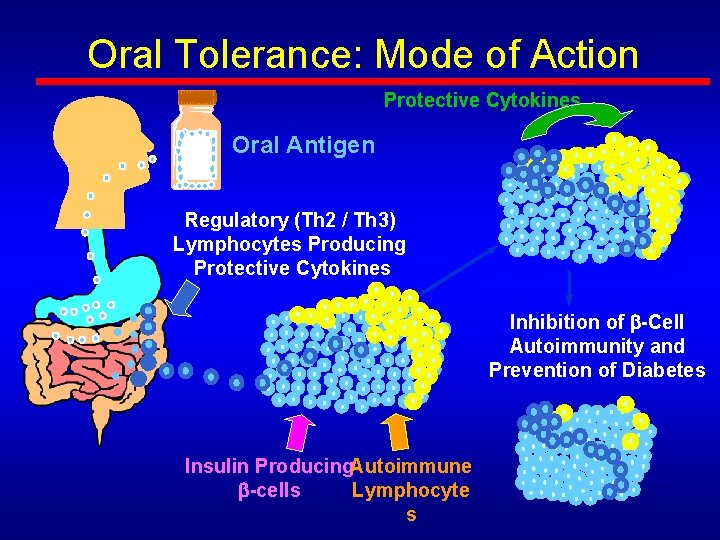
Oral Tolerance: Mode of Action Protective Cytokines Oral Antigen Regulatory (Th 2 / Th 3) Lymphocytes Producing Protective Cytokines Inhibition of -Cell Autoimmunity and Prevention of Diabetes Insulin Producing. Autoimmune -cells Lymphocyte s

Trial. Net • Diabete all’esordio (preservazione funzione beta cellulare residua) – – – Anti-CD 3 Mycophenolate Mofetil +/- Daclizumab (anti-CD 25) Rituximab (anti-CD 20) Anti-CD 3 +/- Exenatide CTLA-4 Ig (Abatacept)

• Micofenolato: inibisce la proliferazione dei linfociti • Daclizumab: è un altro immunosoppressore che previene l’attivazione dei linfociti legandosi competitivamente al CD 25 receptor • Rituximab: anticorpo monoclonale che inibisce la funzione B cellulare (B-lymphocyte lymphoma) (8 -45 aa neodiagnosticati entro 3° mese; ev/sett per 4 sett) • Abatacept: modulatore selettivo della costimolazione delle cellule T; sopprime attivita’ cellule T (6 -45 aa; ev/28 gg per 2 aa)

Rigenerazione delle beta cellule • Si pensa che i progenitori pancreatici totipotenti siano presenti o nelle cellule duttali o vicino alle cellule duttali • Queste cellule hanno capacità di differenziarsi in betacellule in risposta a stimoli specifici • Vi è quindi un interesse ad aggiungere ai farmaci attivi sul sistema immunitario farmaci capace di indurre rigenerazione come l’exendin 4 (analoghi GLP-1)

Trial. Net • Nutritional Intervention to Prevent Diabetes (NIP-Diabetes) • Studio di prevenzione primaria mediante supplementazione di acidi grassi omega 3 nelle gestanti di bambini potenzialmente a rischio al terzo trimestre di gravidanza o nei bambini entro i primi 5 mesi di vita • Riduzione della produzione di citokine infiammatorie

Prevenzione del Diabete di Tipo 1 conclusioni • Nessun intervento finora si è dimostrato realmente efficace • Esistono numerose possibilità teoriche in corso di esplorazione • La prospettiva di arrivare ad una prevenzione efficace è concreta, ma richiede uno sforzo congiunto tra ricercatori e clinici e collaborazioni su vasta scala

Grazie per l’attenzione
- Slides: 42