PREVENCIN DE LA MORBIMORTALIDAD POR HEMORRAGIA OBSTTRICA FACULTAD

PREVENCIÓN DE LA MORBIMORTALIDAD POR HEMORRAGIA OBSTÉTRICA FACULTAD DE ENFERMERÍA GRUPO SALUD SEXUAL Y REPRODUCTIVA

METAPARADIGMA • Contexto

MUNDIAL • La hemorragia posparto es una de las principales causas de mortalidad materna. Se estima que, en todo el mundo, alrededor del 11% de las mujeres que dan a luz un nacido vivo sufren hemorragia postparto severa. (Abou-Zahr C. The global burden of maternal death and disability. British medical bulletin 2003; 67: 1 -11)

América Latina • El 8. 2% de las hemorragias obstétricas que requieren transfusión ocurren en el periodo postparto, representando el 64% de las necesidades totales de transfusión. http: //www. paho. org/clap/index. php? option=com_content&view=article&id=235%3 Acero-muertes-maternas-por-hemorragia-proyecto-interdepartamental-ops&catid=387%3 Aclp-01 -saludde-la-mujer-reproductiva-materna-y-perinatal-&Itemid=354&lang=es

América Latina • Un análisis realizado en 712. 081 historias clínicas perinatales disponibles en la base regional del Sistema Informático Perinatal de la Organización Panamericana de la Salud, correspondientes al período 2009 -2012. • La letalidad por hemorragia en el período posparto estimada sobre casos válidos fue de 2. 2%. En mayor detalle, el 3% (21. 542) de estas gestantes presentaron hemorragias vinculadas al período prenatal y posparto. http: //www. paho. org/clap/index. php? option=com_content&view=article&id=235%3 Acero-muertes-maternas-por-hemorragia-proyecto-interdepartamental-ops&catid=387%3 Aclp-01 -salud-dela-mujer-reproductiva-materna-y-perinatal-&Itemid=354&lang=es

América Latina • El 52. 7% se registró en el primer trimestre, el 7. 8% en el segundo, el 12. 9% en el tercero y el 26. 4% en el posparto. Sin embargo, como señalado, las hemorragias más graves, se agruparon en el tercer trimestre de la gestación (4. 9%) y en el período posparto (8. 2%). http: //www. paho. org/clap/index. php? option=com_content&view=article&id=235%3 Acero-muertes-maternas-por-hemorragia-proyecto-interdepartamental-ops&catid=387%3 Aclp-01 -saludde-la-mujer-reproductiva-materna-y-perinatal-&Itemid=354&lang=es

Tendencia de muertes maternas por causas de básica Colombia 2005 -2014 • La mortalidad materna ha tendido al descenso. Entre 2005 y 2008 se redujo en 9, 48 muertes maternas por cada 100. 000 nacidos vivos, con una razón que pasó de 70, 14 a 60, 66 muertes maternas por cada 100. 000 nacidos vivos; aunque el cambio porcentual anual fue de -2, 99, no fue significativo. Posteriormente, el indicador se incremento, alcanzando un valor máximo en 2011 de 68, 82, para descender en 2012 a 65, 89. El cambio porcentual anual entre 2008 y 2012 fue de 1, 00 y tampoco fue significativo. Durante todo el periodo la reducción fue del 6%, lo que se traduce en 4, 25 muertes por cada 100. 000 nacidos vivos. El cambio porcentual anual fue de -0, 63, aunque no fue estadísticamente significativo. https: //www. minsalud. gov. co/sites/rid/Lists/Biblioteca. Digital/RIDE/VS/ED/PSP/ASIS_2014_v 11. pdf

MORBILIDAD MATERNA EN COLOMBIA DISTRIBUCIÓN SEGÚN CAUSA BÁSICA 2010 Morbilidad Porcentaje Depresión postparto 13% Sangrado intenso de la vagina 11% Flujos o líquidos vaginales anormales 11%

Aumentan el riesgo en la embarazada Retrasos en la atención obstétrica • Tipo 1: No reconocer signos-síntomas, no se toma decisión oportuna para consultar. • Tipo 2: No se favorece el desplazamiento al servicio de salud. • Tipo 3: Atención inadecuada. Resistencia al manejo activo del tercer período del parto Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

MOMENTO DE LA MUERTE ØMas del 50% de las muertes ocurren en el posparto. ØLas primeras 24 horas constituyen el período de mayor riesgo para la muerte materna. ØLa falta de cuidado en el posparto es una tragedia ignorada en los países en desarrollo. International Journal of Gynecology & Obstetrics 54 - 1996
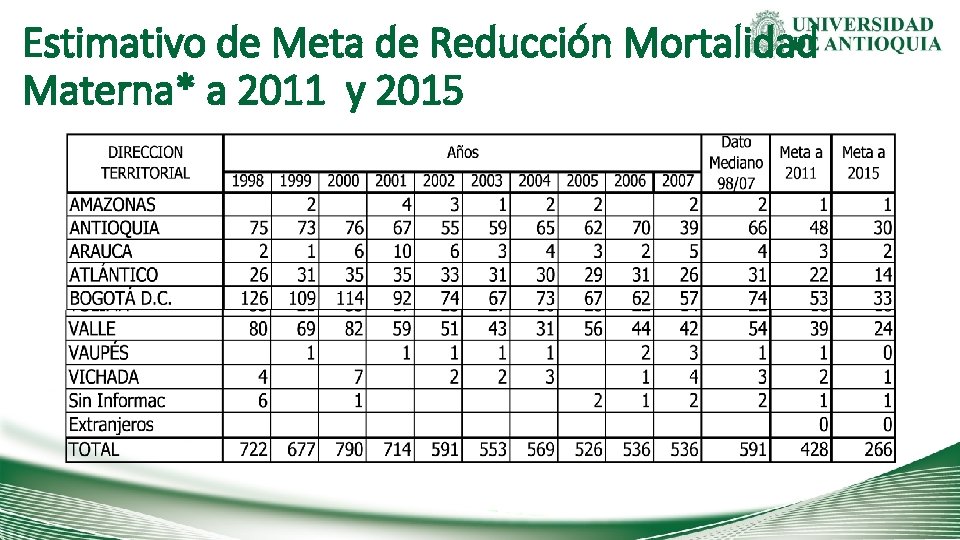
Estimativo de Meta de Reducción Mortalidad Materna* a 2011 y 2015
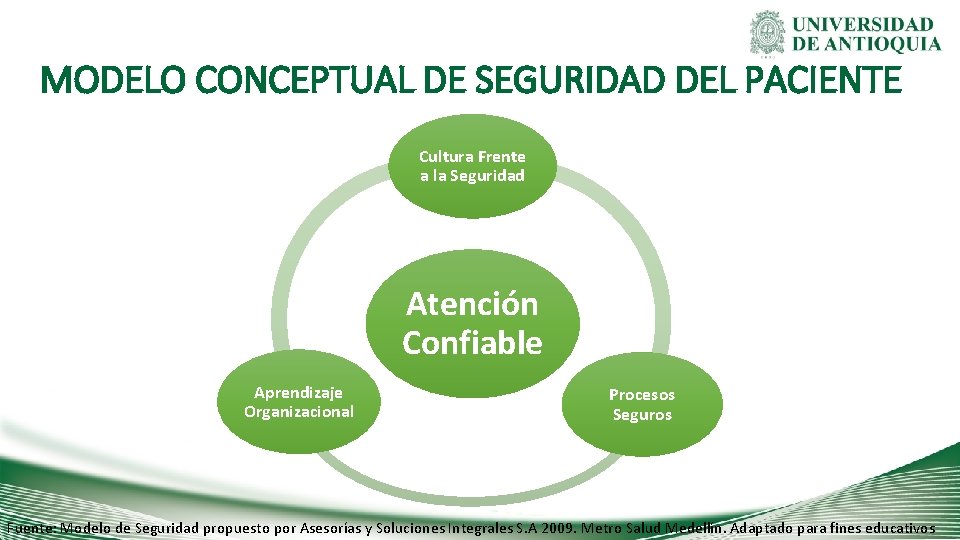
MODELO CONCEPTUAL DE SEGURIDAD DEL PACIENTE Cultura Frente a la Seguridad Atención Confiable Aprendizaje Organizacional Procesos Seguros Fuente: Modelo de Seguridad propuesto por Asesorías y Soluciones Integrales S. A 2009. Metro Salud Medellín. Adaptado para fines educativos

CULTURA FRENTE A LA SEGURIDAD • Se tiene definido el componente de cultura corporativa la cual se puede entender entre otras, como el conjunto de creencias, valores y actitudes que comparten los miembros de una organización y que se reflejan en sus acciones diarias. • El desarrollo de la cultura frente a la seguridad del paciente y la atención humanizada tiene como objetivo disminuir la incidencia de eventos adversos por hábitos y prácticas no seguras o deshumanizadas del personal sanitario, a través de un enfoque educativo, no punitivo, que incentive activamente el reporte y análisis de las fallas, así como la interiorización de la realización de prácticas seguras y humanas.

Metaparadigma • Ser humano

GENITALES INTERNOS ÚTERO • Tiene una forma de pera, moderadamente aplanado en sentido transversal, tiene unos 7 a 8 cm. El cuerpo del útero en reposo tiene una pared de un espesor aproximado de 15 mm, constituida principalmente por tejido muscular liso. Durante el embarazo esta pared se hipertrofia e hiperplasia notablemente para albergar al feto en su crecimiento y para expulsarlo durante el parto.
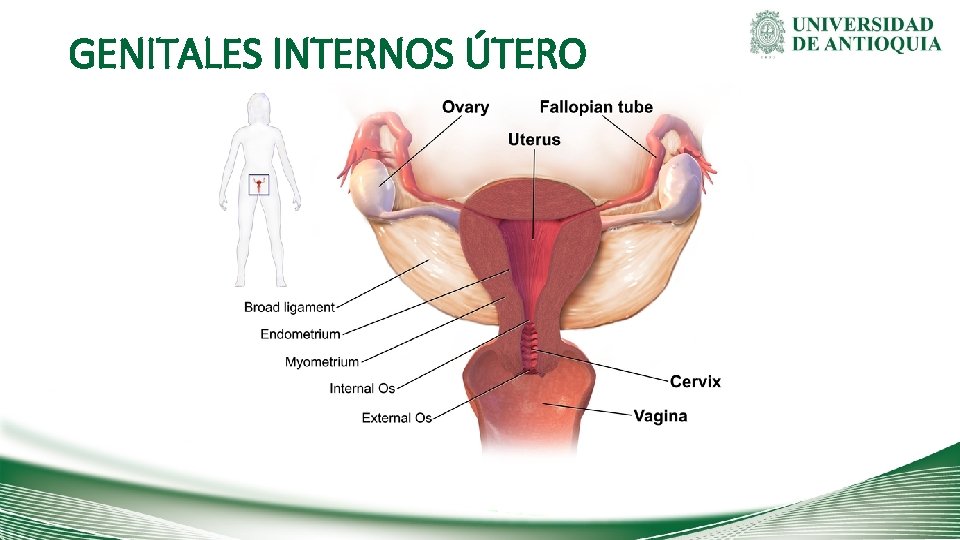
GENITALES INTERNOS ÚTERO
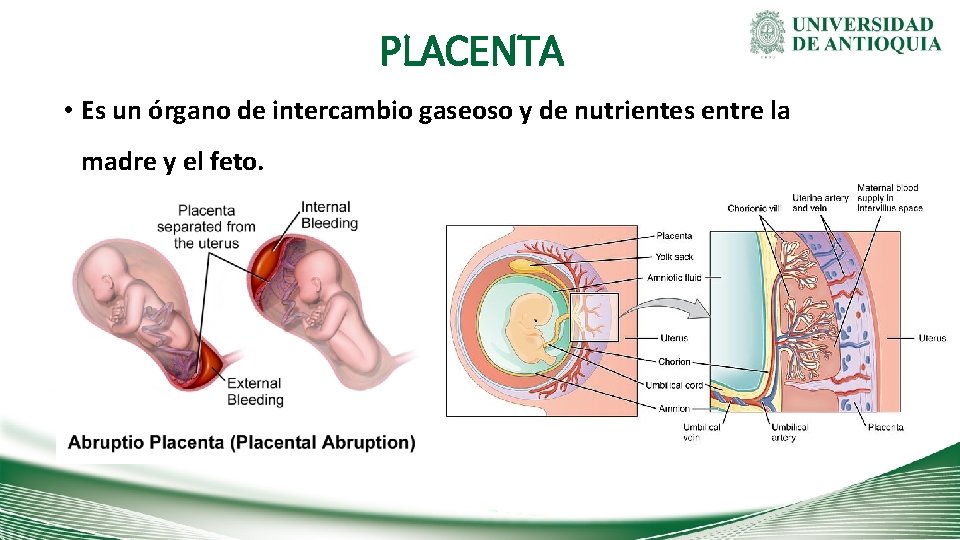
PLACENTA • Es un órgano de intercambio gaseoso y de nutrientes entre la madre y el feto.
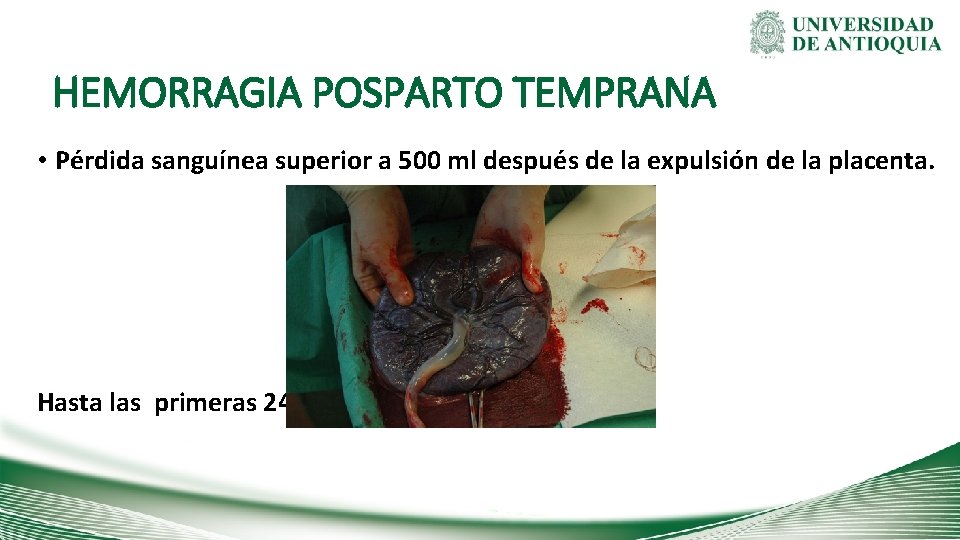
HEMORRAGIA POSPARTO TEMPRANA • Pérdida sanguínea superior a 500 ml después de la expulsión de la placenta. Hasta las primeras 24 horas del puerperio.

Metaparadigma • Salud/enfermedad
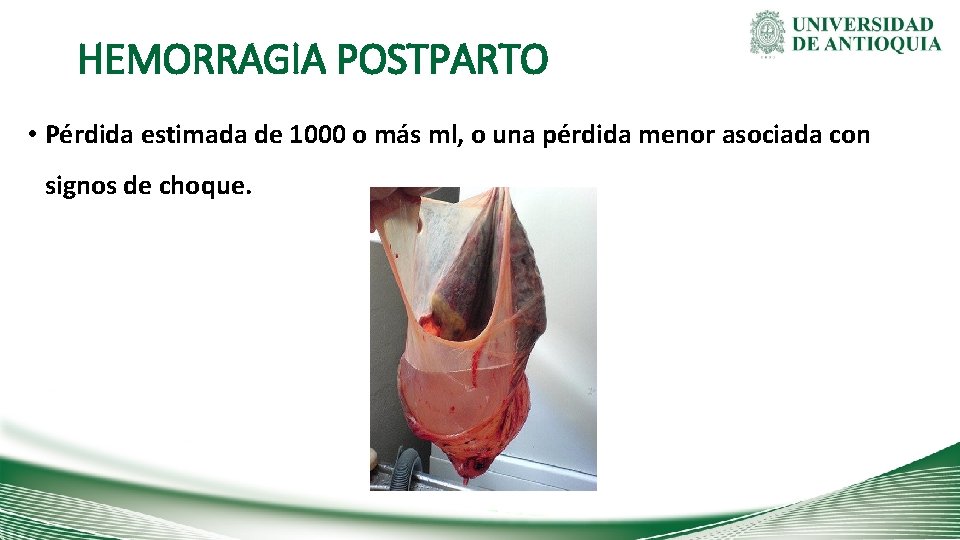
HEMORRAGIA POSTPARTO • Pérdida estimada de 1000 o más ml, o una pérdida menor asociada con signos de choque.

FACTORES CAUSALES • Atonía uterina. • Desgarros del canal del parto. • Retención de restos placentarios. • Trastornos de la coagulación.

ATONÍA UTERINA • Es la incapacidad el musculo miometrio de contraerse y permanecer así para que los vasos de implantación de la placenta sanen.
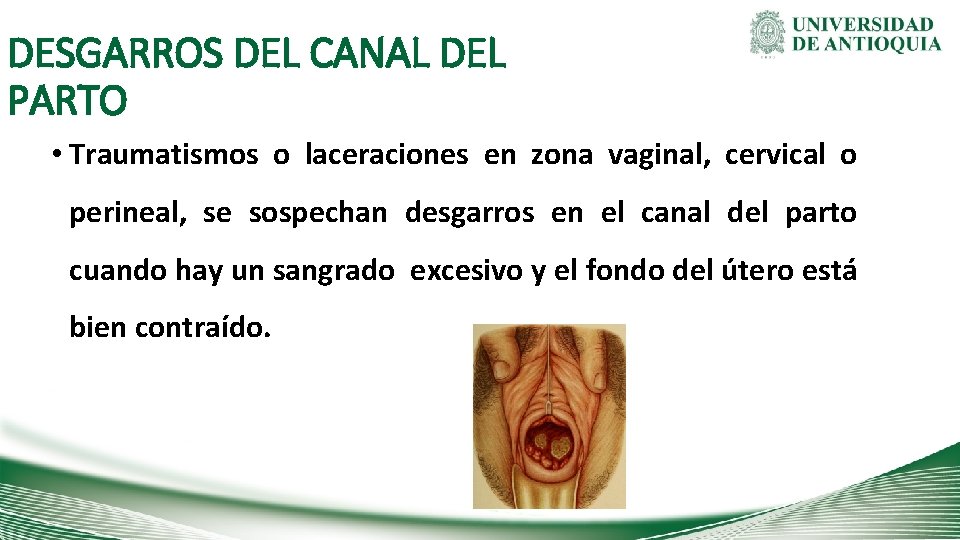
DESGARROS DEL CANAL DEL PARTO • Traumatismos o laceraciones en zona vaginal, cervical o perineal, se sospechan desgarros en el canal del parto cuando hay un sangrado excesivo y el fondo del útero está bien contraído.

RETENCIÓN DE RESTOS PLACENTARIOS • Cuando algunas porciones de la placenta quedan adherida al útero, esto produce hemorragia pues no se activa adecuadamente el proceso de cicatrización, en el sitio de inserción placentaria.

TRANSTORNOS DE LA COAGULACIÓN • La disfunción de la cascada de la coagulación comienza con la hemorragia y la terapia de volumen para reemplazo y es agravada por la hipotermia y la acidosis. De tal forma que si en la primera hora no se ha corregido el estado de choque hipovolémico ya se debe considerar la posibilidad de una CID establecida.

HEMORRAGIA SEVERA • Pérdida de todo el volumen sanguíneo en un período de 24 horas o el sangrado que ocurre a una velocidad superior a 150 ml/min (que en 20 minutos causaría la pérdida del 50% del volumen)
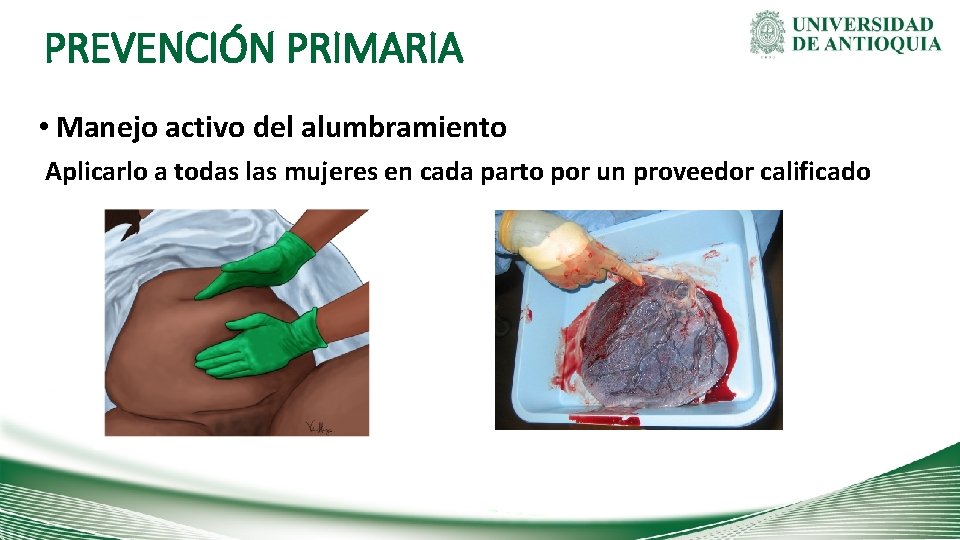
PREVENCIÓN PRIMARIA • Manejo activo del alumbramiento Aplicarlo a todas las mujeres en cada parto por un proveedor calificado
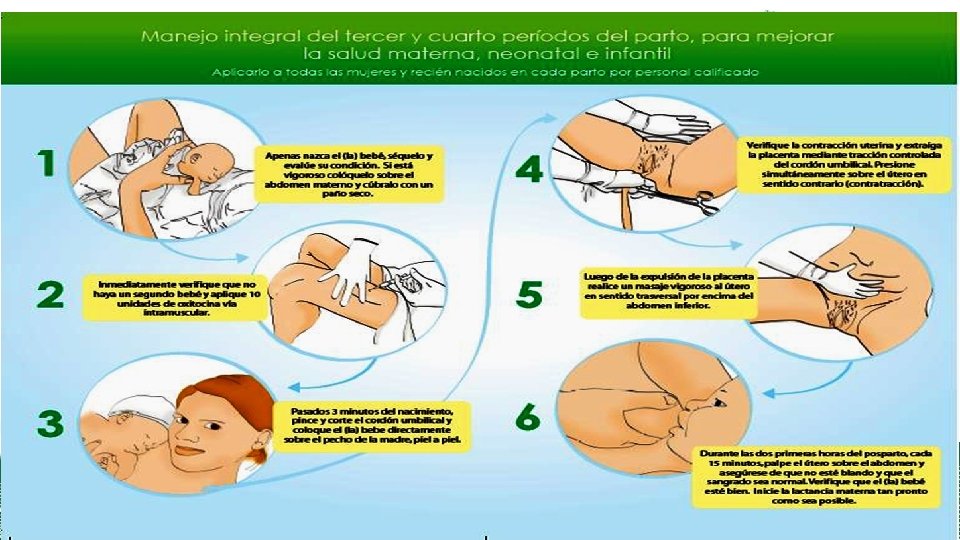

MANEJO ACTIVO DEL ALUMBRAMIENTO Luego de la expulsión de la placenta y cada 15 minutos durante las dos primeras horas, palpar el útero en el vientre bajo, asegurándose que permanezca firmemente contraído y verificando simultáneamente la cantidad del sangrado.

DETECCIÓN TEMPRANA DIAGNÓSTICO OPORTUNO VIGILANCIA ADECUADA DEL PUERPERIO Signos de choque y/o hemorragia > 1000 ml ACTIVE EL CÓDIGO ROJO
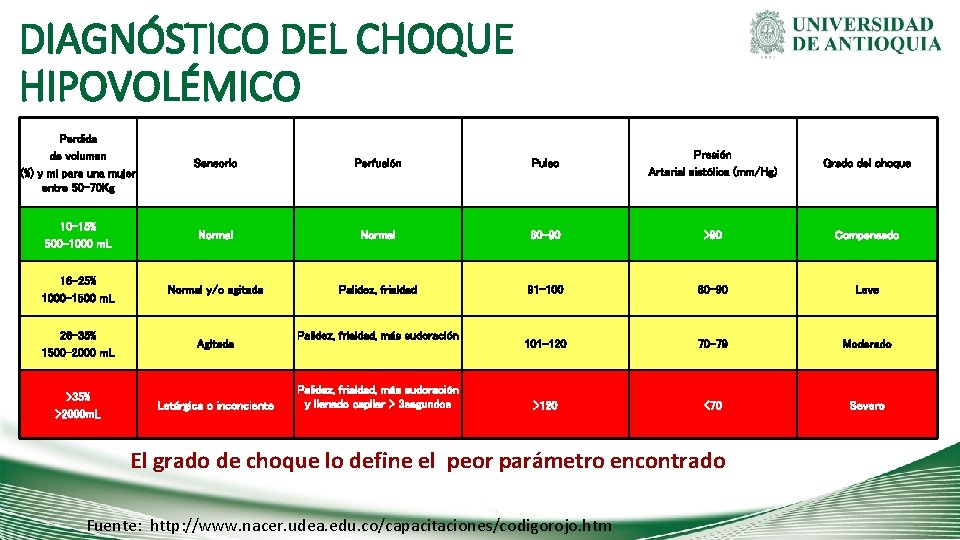
DIAGNÓSTICO DEL CHOQUE HIPOVOLÉMICO Perdida de volumen (%) y ml para una mujer entre 50 -70 Kg Sensorio Perfusión Pulso Presión Arterial sistólica (mm/Hg) Grado del choque 10 -15% 500 -1000 m. L Normal 60 -90 >90 Compensado 16 -25% 1000 -1500 m. L Normal y/o agitada Palidez, frialdad 91 -100 80 -90 Leve 26 -35% 1500 -2000 m. L Agitada 101 -120 70 -79 Moderado >120 <70 Severo >35% >2000 m. L Letárgica o inconciente Palidez, frialdad, más sudoración y llenado capilar > 3 segundos El grado de choque lo define el peor parámetro encontrado Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

CÓDIGO ROJO Código rojo

LA ACTIVACIÓN DEL CÓDIGO DEBE MECANISMO QUE GARANTICE: TENER UN Actividades de enfermería • Solicitar apoyo del equipo de trabajo institucional. • Alertar al laboratorio y/o banco de sangre. • Patinador o similar función, disponible y presente. • Iniciar el calentamiento de la solución de electrolitos para infundir. • Contactar centro regulador para transporte (verificar si la ambulancia esta disponible y no dejarla mover del sitio). Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm
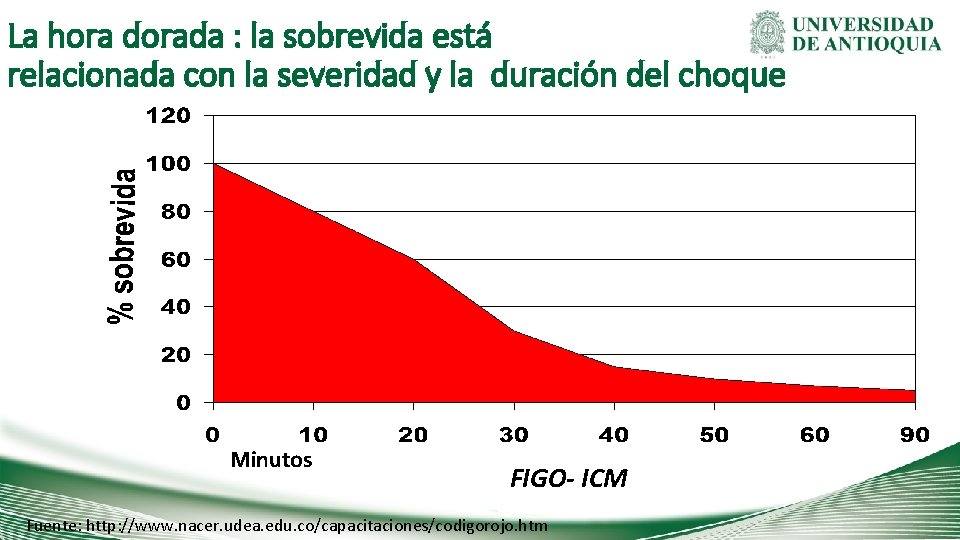
La hora dorada : la sobrevida está relacionada con la severidad y la duración del choque Minutos FIGO- ICM Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

TIEMPO CERO: MOMENTO DEL CONTACTO INICIAL CON LA PACIENTE Establecer contacto con la paciente y realizar el diagnóstico de choque con los siguientes parámetros: 1. Estado de conciencia. 2. Signos de hipoperfusión periférica: color de la piel, frialdad y sudoración, llenado capilar. 3. Pulso. 4. Presión arterial. Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

PRIMEROS 20 MINUTOS ESTABILIZACIÓN Y DIAGNÓSTICO üSuministre oxígeno, con ventury al 35 -50% o cánula nasal a 3 litros por minuto. üSe debe mantener oximetría de pulso por encima del 95%. üCanalizar vena con catéteres # 14 o 16. üTome muestras de sangre en tres tubos (hemoclasificación, Hb, Hcto inicial, pruebas cruzadas, pruebas de coagulación). Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

PRIMEROS 20 MINUTOS ESTABILIZACIÓN Y DIAGNÓSTICO üRealizar la toma de muestra de sangre para hemograma completo, pruebas cruzadas, pruebas de coagulación incluido fibrinógeno, pruebas de función renal, pruebas de función hepática y gases arteriales. üIniciar y continuar infusión de cristaloides calentados a 39°C, titulando cada 5 minutos la respuesta basada en los signos de choque: sensorio conservado, pulso radial presente, presión arterial sistólica mayor de 90 mm. Hg y llenado capilar < 5 seg con bolos de 500 ml si alguno de los parámetros se encuentra alterado. (precaución preeclampsia severa y cardiopatía). Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

PRIMEROS 20 MINUTOS ESTABILIZACIÓN Y DIAGNÓSTICO • Realizar diagnósticos de la causa del choque con los diagnósticos diferenciales y en el posparto utilice la nemotecnia de las 4 “T”: tono (70% de los casos), trauma (20%), tejido (10%) y trombina (1%). • Iniciar el manejo de acuerdo a la causa. • Bajo condiciones de asepsia evacuar la vejiga, y medir la eliminación urinaria permanentemente, inserción de sonda Foley para monitorear volumen urinario. • Mantener caliente a la paciente cubriéndola con mantas y en posición supina. Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

Primeros 20 minutos Estabilización y diagnóstico • En hemorragia posparto revisar siempre: atonía, canal cérvico-vaginal y descartar restos placentarios. • Si hay atonía uterina, garantizar los uterotónicos: oxitocina, metilergonovina (metergina), Pg E 2 (misoprostol) y masaje uterino permanente. • Utilizar maniobras que reduzcan el flujo sanguíneo al útero: compresión externa de la aorta. • Reserve 2 Uds de glóbulos O negativo ó positivo. En el caso de un choque severo solicite estos e inicie de inmediato

PRIMEROS 20 MINUTOS ESTABILIZACIÓN Y DIAGNÓSTICO • Siempre esté atento para definir, de acuerdo con sus habilidades y recursos, si en su sitio de trabajo Usted ASUME el manejo de la paciente o tiene que proceder a REMITIRLA. • En caso de remitir: Garantice el transporte adecuado (equipo de reanimación, medicamentos, infusores, oxígeno y equipo humano acompañante entrenado). • Documentación de los procedimientos, balance de líquidos y hemoderivados transfundidos. Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

Tiempo 20 a 60 minutos • Si es hemorragia posparto, debe continuar con las actividades de hemostasia (masaje uterino permanente y vigoroso, uterotónicos), además de las maniobras de compresión externa de la aorta. • Iniciar sangre específica de grupo y Rh sin o con pruebas cruzadas. • Si ha logrado controlar la hemorragia, mantenga un volumen útil circulante de 150 - 300 ml/hora (precaución con las pacientes con preeclampsia severa y con cardiopatía). ¡ Ausculte frecuentemente los campos pulmonares ! Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

Tiempo 20 a 60 minutos • Garantizar la vigilancia de signos vitales y funcionales: presión arterial, pulso, frecuencia respiratoria, eliminación urinaria. • Si después de la reposición adecuada de volumen la paciente continúa hipotensa considere la utilización de medicamentos inotrópicos y vasoactivos. Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

Tiempo 20 a 60 minutos • Se debe definir la necesidad de realizar procedimientos en su orden, desde el menos agresivo hasta el mayor, como son: la prueba de taponamiento uterino, las suturas de B-Lynch, la ligadura selectiva de las arterias uterinas y por último la histerectomía. • Mantenga informada a la familia. Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

Tiempo superior a 60 minutos • Continuar vigilancia avanzada para controlar la CID: medir el estado ácido-básico y repetir pruebas de coagulación. • Conservar el volumen útil circulatorio: 150 a 300 ml/hora si la hemorragia ya cesó (precaución preeclampsia severa y cardiopatía). • Corregir siempre la CID antes de la cirugía. Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

TIEMPO SUPERIOR A 60 MINUTOS • Mantener actividades de hemostasia y vigilancia estricta del sangrado durante la remisión o mientras la paciente es llevada a cirugía. • Si la paciente no ha mejorado decidir si se continúa el manejo en el nivel o se remite para cirugía. Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

ORGANIZACIÓN DEL EQUIPO DE TRABAJO Coordinador (médico o la persona con mayor experiencia en el manejo de la hemorragia obstetrica): • Posicionado en el útero. • Busque la causa de shock hemorrágico sea obstétrica o no, e inicie tratamiento. • En hemorragia posparto: causas basadas en el protocolo de las cuatro ‘T’s: Tono, trauma, tejido y trombina: se debe verificar que el útero esté duro y por debajo del ombligo, realizar la revisión de canal y cavidad uterina. Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

Organización del equipo de trabajo • Bajo asepsia evacue la vejiga y deje sonda Folley conectada a “cystoflow”. • Tome la decisión temprana de remisión o asumir el caso, de acuerdo a la causa y el nivel de atención en el que se encuentre. • Verifique continuamente que los asistentes cumplan sus funciones y defina los cambios a que haya lugar. • Ordene la aplicación de los hemocomponentes o medicamentos necesarios. Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

Asignación de funciones Código Rojo Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

Asignación de funciones Código Rojo Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

PROFORMA DE LABORATORIO PARA EL CÓDIGO ROJO Nombre de la Institución: ___________ Nombre de la Paciente: N° Historia: Diagnóstico: Choque hipovolémico: Código Rojo Exámenes: Hemoglobina Hematocrito Plaquetas TP TPT Fibrinógeno Hemoclasificación y Pruebas cruzadas Ionograma – p. H y gases Dímero D Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm Fecha: __/__/_____
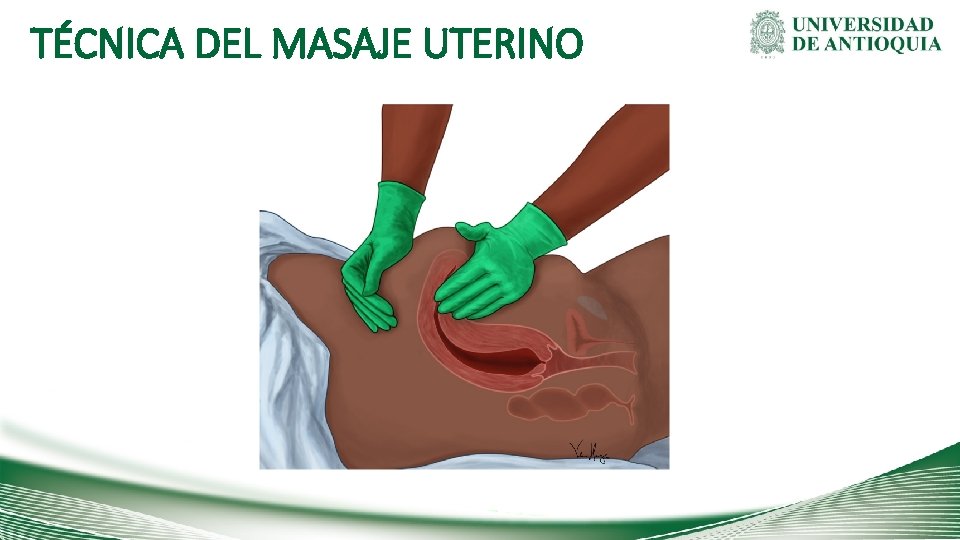
TÉCNICA DEL MASAJE UTERINO
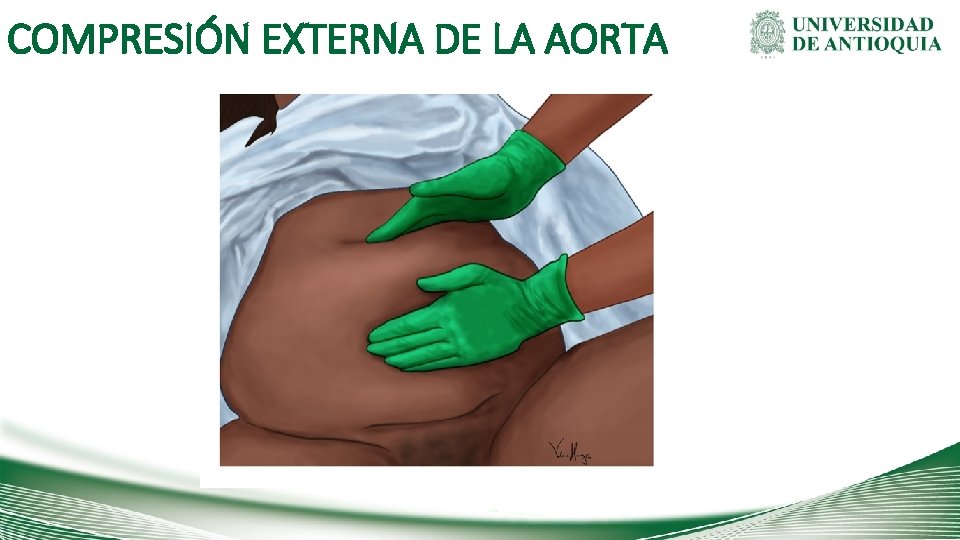
COMPRESIÓN EXTERNA DE LA AORTA
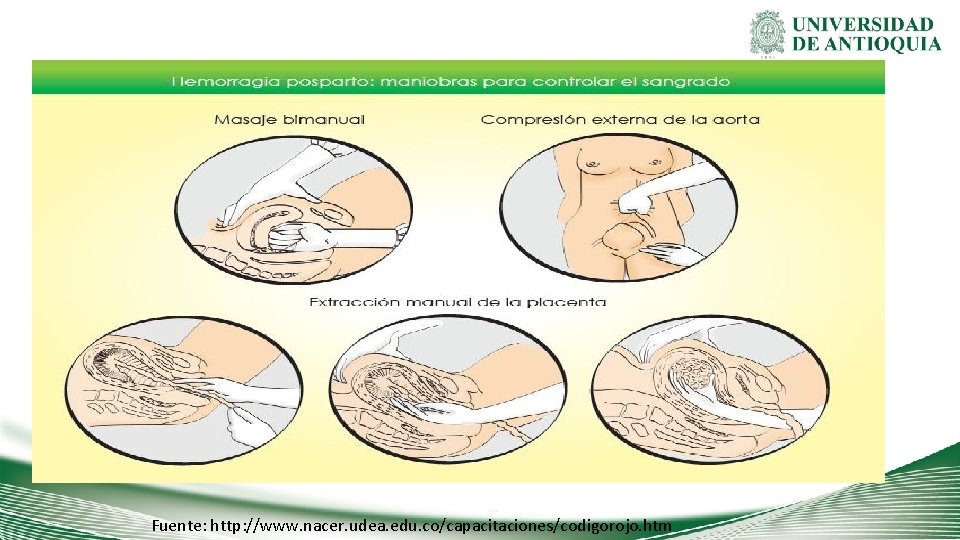
Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm
PROTOCOLO DEL CHOQUE HIPOVOLÉMICO Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm
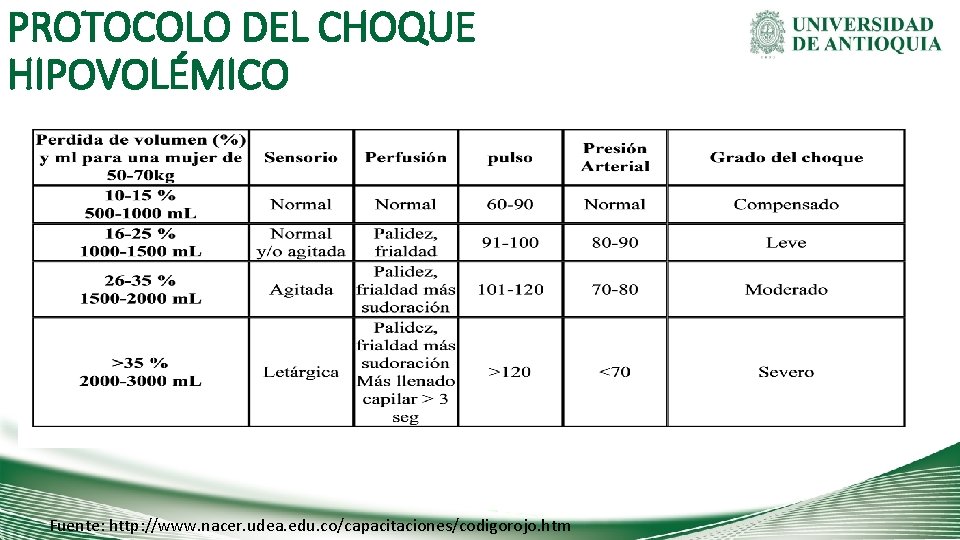
PROTOCOLO DEL CHOQUE HIPOVOLÉMICO Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

PROTOCOLO DEL CHOQUE HIPOVOLÉMICO Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm
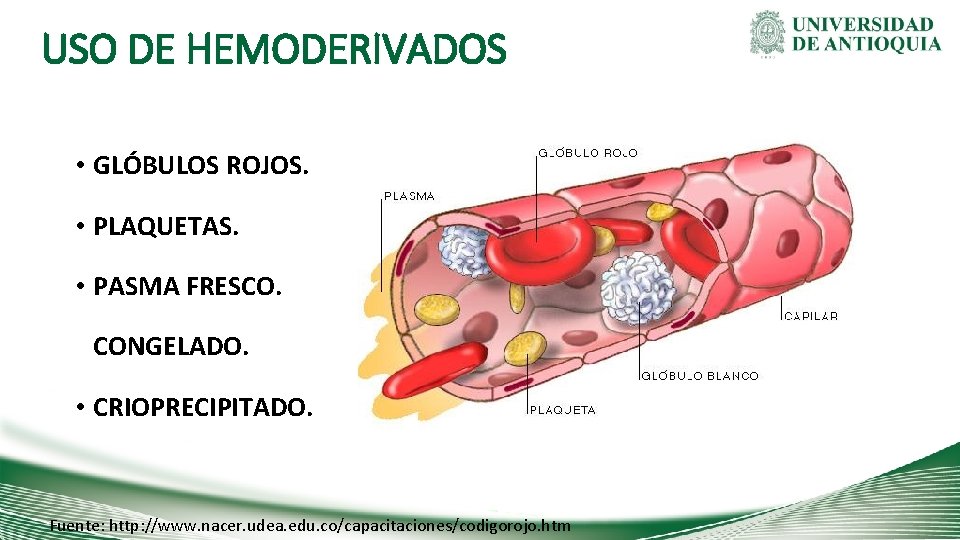
USO DE HEMODERIVADOS • GLÓBULOS ROJOS. • PLAQUETAS. • PASMA FRESCO. CONGELADO. • CRIOPRECIPITADO. Fuente: http: //www. nacer. udea. edu. co/capacitaciones/codigorojo. htm

Metaparadigma • Cuidado de enfermería

PLAN DE ATENCIÓN DE ENFERMERÍA • Valoración • Diagnóstico • Planeación • Intervención • Evaluación

DIAGNÓSTICOS ENFERMEROS • Riesgo de déficit de volumen de líquidos r/c Pérdida excesiva de líquidos a través de vías anormales. • Deterioro de la eliminación urinaria r/c deterioro sensitivo motor. • Deterioro de la respiración espontánea r/c Disminución del volumen sanguíneo circulante.

TENER EN CUENTA: • El documento del código rojo debe existir en físico. • Conocimiento del código y entrenamiento adecuado del personal. • Las instituciones deben respaldar el código y garantizar los recursos necesarios, adecuar los procesos sin bloqueos administrativos.

TENER EN CUENTA: • Coordinar actividades con el banco de sangre o la unidad de terapia transfusional. • Cada vez que se aplique el código se debe evaluar su desarrollo y retroalimentar el proceso.

GRACIAS
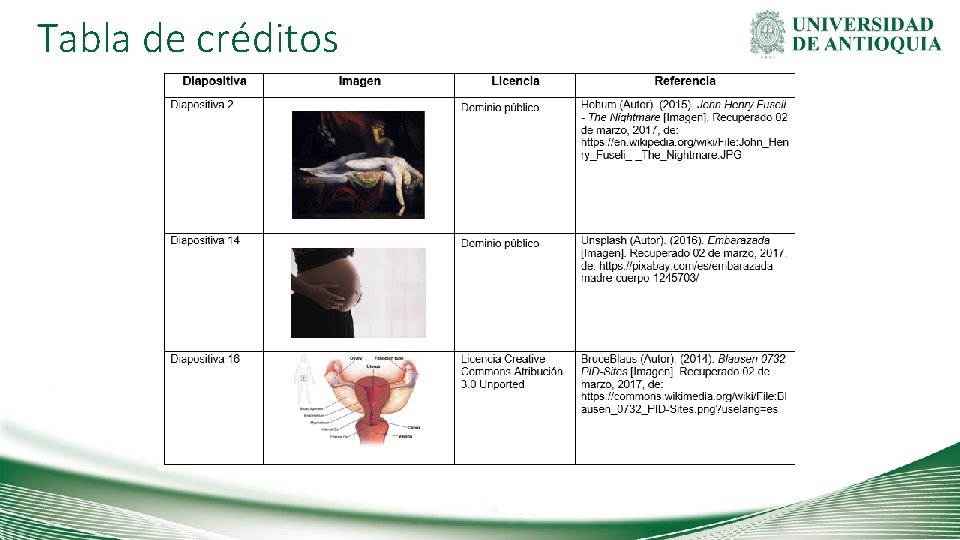
Tabla de créditos
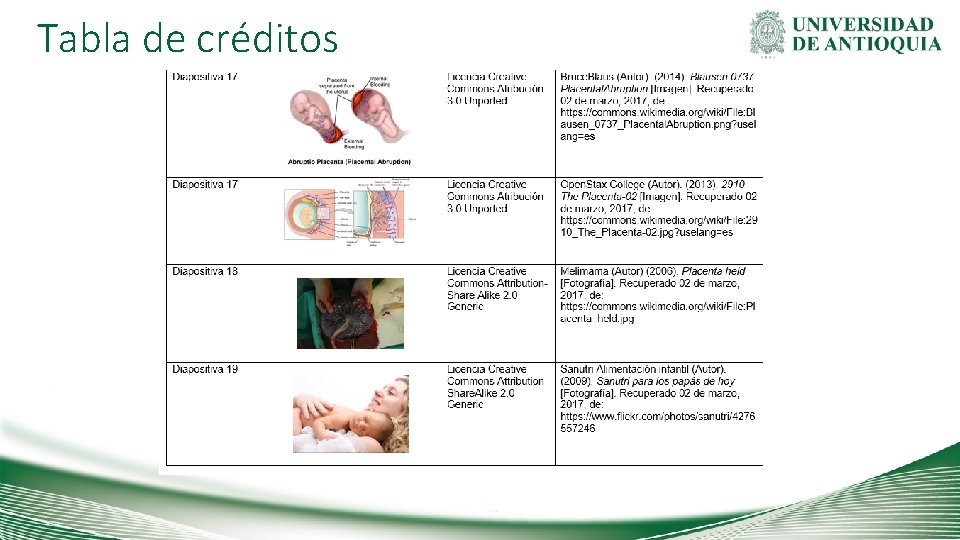
Tabla de créditos

Tabla de créditos

Tabla de créditos

Tabla de créditos

Tabla de créditos

Tabla de créditos

Tabla de créditos
- Slides: 71