Prevencin cuaternaria Dra Ana Silvina Abbate Prevencin Cuaternaria

Prevención cuaternaria Dra. Ana Silvina Abbate


Prevención Cuaternaria. Temario Concepto de Prevención cuaternaria Excesos de la medicina Medicalización de la vida Medicina preventiva Herramientas de prevención cuaternaria “Menos es más”. Iniciativas nacionales de Sociedades Científicas Prescripción /desprescripción Medicina centrada en los pacientes

Definición Conjunto de actividades que se realizan para evitar, disminuir o palear el daño producido por las actividades sanitarias.

“ Las acciones que se toman para identificar a los pacientes en riesgo de sobretratamiento, para protegerlos de nuevas intervenciones médicas y para sugerirles alternativas éticamente aceptables” Marc Jamoulle (1998)

Las actividades sanitarias producen beneficios y daños. Considerar los daños se torna importante especialmente cuando se interviene sobre un paciente SANO.

Los daños de la prevención pueden ser: Sobrediagnóstico Falsos Positivos Hallazgos incidentales-Casacadas diagnósticas

Dado que toda intervención médica puede acarrear daño, cada acto médico, cada estudio debe realizarse si los beneficios superan a los daños. Es necesario realizar los cuidados que están demostrados que mejoran la salud, discontinuar aquellos peligrosos o inútiles y proveer la intervención pertinente, y apropiada, si la situación lo amerita. A veces la mejor prescripción es discontinuar un tratamiento innecesario, educar, ver y esperar.

En EEUU la actividad del sistema sanitario es la trecera causa de muerte Starfield B. JAMA. 2000; 284(4): 483 -5 En España sólo respecto de medicamentos, se calculan 19 millones de efectos adversos por año, de los cuales 1 millón son graves, y provocan la muerte de 6500 pacientes al año. Gérvas, J. Sano y salvo (y libre de intervenciones médicas innecesarias). Barcelona: Los libros del lince; 2013.

Al momento de realizar un acto médico, es preciso repasar los principios de la bioética Principio de Beneficencia Principio de Autonomía Principio de Justicia Principio de no-maleficencia (no dañar) Beauchamp-Childress 1979

Principios de la bioética Bajo esta perspectiva, no se puede considerar que una determinada práctica pueda beneficiar a un paciente (Principio de beneficencia), sino que también se debe valorar la seguridad de esa práctica para ese paciente determinado y el balance de daños vs beneficio (principio de no maleficencia), informando al paciente respetando sus preferencias de realizar o no la práctica (principio de autonomía) y y brindar atención a todos los paciente por igual según sus necesidades sin perder de vista las consecuencias de esa práctica en la comunidad en cuanto a distribución de recursos (Principio de Justicia)

¿EN QUÉ NOS EXCEDEMOS? MEDICALIZACIÓN DE LA VIDA EXCESOS PREVENTIVOS EXCESOS DIAGNÓSTICOS Imágenes en dolor lumbar, en cefalea, en catarro de vía aérea superior Eco-doppler de vasos de cuello en síncope Radiografía de control en neumonía aguda de la comunidad EXCESOS TERAPÉUTICOS Benzodiacepinas (insomnio, HTA, enfermedad coronaria) Inhibidores de la bomba de protones en pacientes sin riesgo de sangrado AAS en prevención primaria en pacientes de bajo riesgo
Prevención cuaternaria MEDICALIZACIÓN DE LA VIDA Dos fenómenos simultáneos han hecho de la prevención cuaternaria una actividad esencial LA MEDICINA PREVENTIVA

Medicalización de la vida Transformación de situaciones que son normales en procesos patológicos y la pretensión de resolver con la medicina cuestiones que son sociales, profesionales o concernientes a relaciones interpersonales.

MEDICALIZACIÓN DE LA VIDA Aspectos cada vez más amplios de la vida se convierten en objeto de estudio y de control médico
Transformar factores de riesgo en enfermedades Medicalización de la vida Ampliar el concepto de enfermedad Medicalizar procesos vitales ( disease mongering )
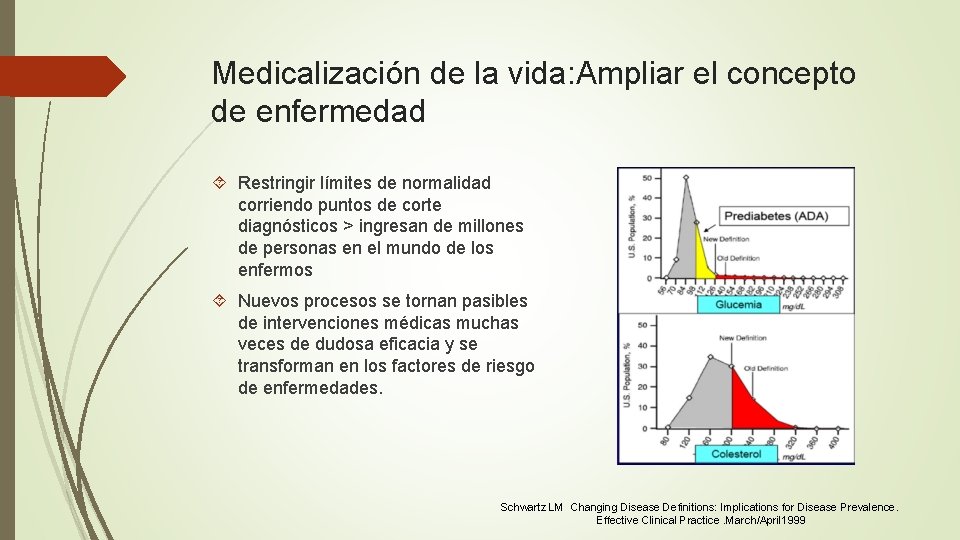
Medicalización de la vida: Ampliar el concepto de enfermedad Restringir límites de normalidad corriendo puntos de corte diagnósticos > ingresan de millones de personas en el mundo de los enfermos Nuevos procesos se tornan pasibles de intervenciones médicas muchas veces de dudosa eficacia y se transforman en los factores de riesgo de enfermedades. Schwartz LM Changing Disease Definitions: Implications for Disease Prevalence. Effective Clinical Practice. March/April 1999

TRANSFORMACIÓN DE FACTORES DE RIESGO EN ENFERMEDADES Diagnosticar y tratar riesgos virtualiza la noción de beneficencia. ¿El nivel de daño físico, mental o económico debe ser el mismo para diagnosticar y tratar riesgos que para diagnosticar y tratar enfermedades? Luis David Castiel; Carlos Álvarez-Dardet. Revista de Saudé Publica Jun 2007

Medicalización de la vida: TRANSFORMACIÓN DE FACTORES DE RIESGO EN ENFERMEDADES EL MARKETING DEL MIEDO
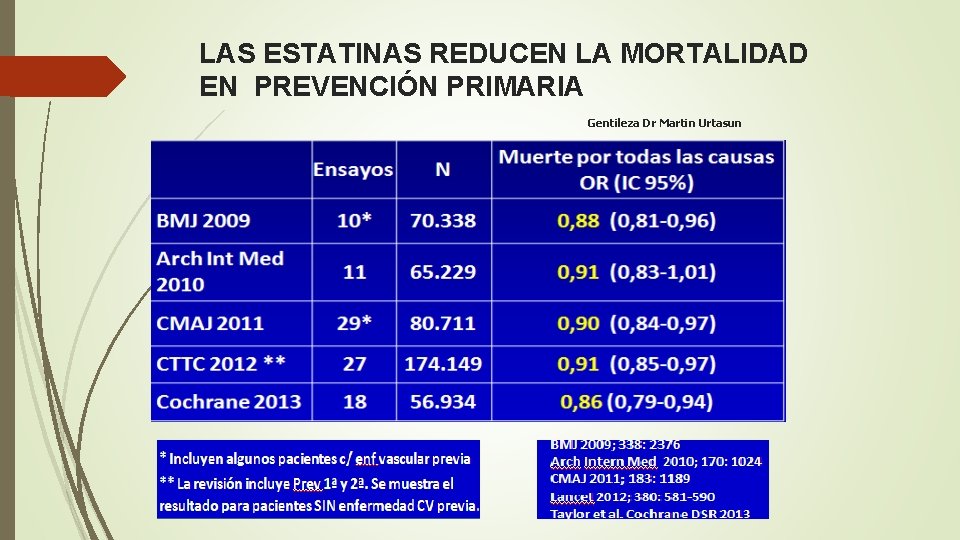
LAS ESTATINAS REDUCEN LA MORTALIDAD EN PREVENCIÓN PRIMARIA Gentileza Dr Martin Urtasun

ESTATINAS Por cada 1 mmol/L de descenso de C. LDL con estatinas: • Descenso de la mortalidad total de alrededor del 10% • Descenso de eventos cardiovasculares del 20 -30% El beneficio relativo es similar en distintos subgrupos de edad, sexo y ECV previos (pero con distinto beneficio absoluto). Gentileza Dr Martin Urtasun

ACV hemorragico Nueva Diabetes ¿ Deterioro Cognitivo? COSTO ETIQUETAMIENTO INCOMODIDAD

Esta guía en Prevención Primaria es centrada en el paciente El potencial beneficio de reducción de Enfermedad cardiovascular, efectos adversos , interacciones entre drogas y preferencias del paciente deben considerarse antes de iniciar estatinas en Prevención Primaria

Medicalización de la vida: ¿Factores de riesgo o nuevas enfermedades?

ENSAYO SOBRE LA CEGUERA Si se pretende mejorar la salud humana algo de los millones invertidos en las drogas para tratar factores de riesgo deberia usarse en campañas para 1. AUMENTAR ACTIVIDAD FISICA 2. MEJORAR LA DIETA 3. DEJAR DE FUMAR

Medicalizacion de la vida: CREACIÓN DE ENFERMEDADES De la mano de los avances en el desarrollo de la industria farmacéutica, malestares de la vida o circunstancias naturales se han “ontologizado” como enfermedades. (…). Todo tema que puede modificarse con un fármaco ha seguido la intención de ser ontologizado (transformado en entidad). (…) La nosología no es inocente, induce cambios notables en nuestra forma de pensar a nuestros semejantes Carlos Tajer Las palabras de la medicina clínica. REVISTA ARGENTINA DE CARDIOLOGÍA / VOL 77 nº 2 / MARZO-ABRIL 2009

UNA FORMA MÁS SOFISTICADA DEL MARKETING FARMACÉUTICO: CREAR NUEVAS ENFERMEDADES Convencer a médicos y pacientes que lo que aceptan como meros inconvenientes ameritan intervencion medica Timidez Fobia Social Malestar premenstrual Disforia premenstrual Niño inquieto ADDH

Medicalización de la vida: CONCLUSIONES Con la medicalización de la vida, la sociedad tiene peor percepción de la salud a pesar de haber ganado esperanza de vida al nacer. Tener en cuenta que el sistema sanitario puede causar daño como respuesta a enfermedades inexistentes y actuando sobre “enfermos-sanos” No se trata de denostar el complejo médico industrial , imprescindible para la avance de la medicina Es muy importante mantenernos alertas , críticos y no perder de vista la ética. Es imprescindible que la medicina y los médicos sean independientes de las industrias farmacéuticas y tecnológicas.

¿ESTAMOS SEGUROS QUE ES MEJOR PREVENIR QUE CURAR?

Medicina Preventiva Los profesionales no nos detenemos a pensar que toda intervención tiene la posibilidad de dañar y también beneficiar. . En el balance rigurosos de daño/beneficio los profesionales (comunidad científica), junto a los pacientes debidamente informados y la autoridad sanitaria despojada de otros intereses deberían discutir qué prácticas se debieran hacer y cuáles no. La prevención primaria no puede dañar al paciente que consulta para evitar un problema potencial en el futuro…problema que NO tiene y quizás nunca lo afecte… La intervención con estudios complementarios para realizar Diagnóstico precoz, o prescribir medicamentos que tiene efectos adversos para tratar factores de riesgo que evitarán (O NO)eventos clínicos futuros…en personas que están gozando de salud…esa balanza debe inclinarse claramente hacia el lado del beneficio.

LA ARROGANCIA DE LA MEDICINA PREVENTIVA La agresividad con la que vamos tras un paciente sano y saludable, sólo puede justificarse si las intervenciones se basan en el más alto nivel de evidencias(trabajos randomizados y controlados y preferentemente revisiones sistemáticas de TRC ) que garanticen que la prueba va a aportar más beneficios que daños SIN ESO NO SE PUEDE PEDIR A UNA PERSONA SANA QUE ACEPTE UNA INTERVENCIÓN David Sackett CMAJ 2002 vol. 167 no. 4

CONTRATO PREVENTIVO ≠ CONTRATO CURATIVO

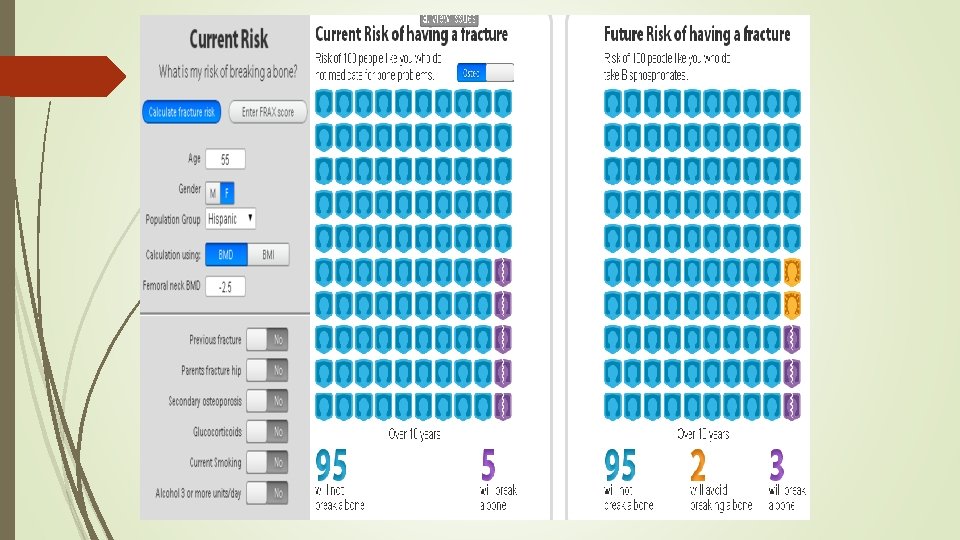
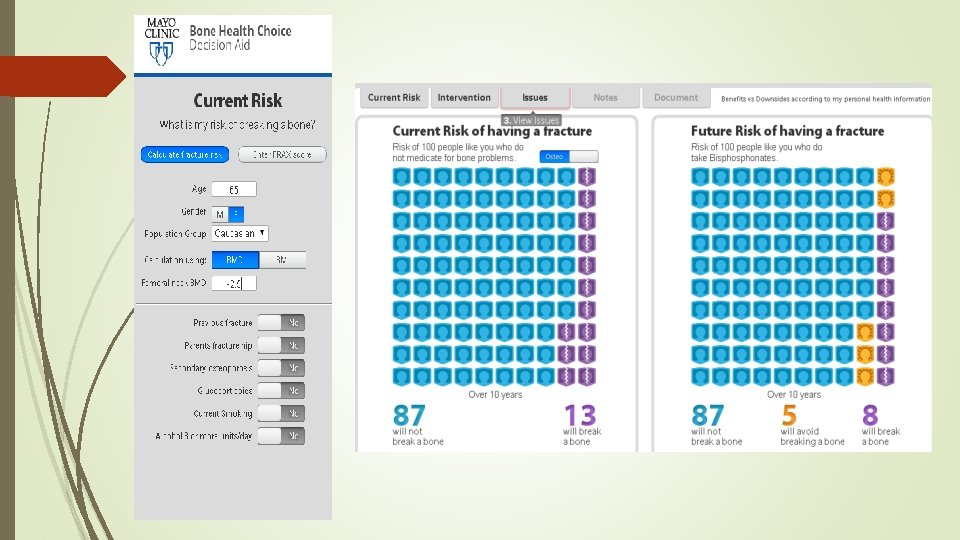
¿ ESTAMOS SEGUROS QUE EL EXÁMEN PÉRIODICO DE SALUD BENEFICIA SIEMPRE? Revisión sistemática y metaanálsis de TRC que comparan poblaciones chequeadas vs no chequeadas N=182 880 Objetivo: evaluar beneficios y riesgos de chequeos generales de salud con énfasis en morbilidad y mortalidad Resultados Mortalidad global: risk ratio 0. 99 (95%CI 0. 95 -1. 03) Mortalidad cardiovascular: risk ratio 1. 03 (95%CI 0. 91 -1. 17) Mortalidad por cáncer: risk ratio 1. 01 (95%CI 0. 92 -1. 12) General health checks in adults for reducing morbidity and mortality from disease: Cochrane systematic review and meta-analysis. BMJ 2012; 345

LEY DE CUIDADOS INVERSOS Pacientes con mejor salud y mayores recursos están sobre estudiados y consumen recursos sanitarios en exceso Las poblaciones desfavorecidas reciben menor cuidado y tienen mayores tasas de mortalidad lo cual atenta contra el principio de Justicia J T Hart Lancet de 1971

Medicina preventiva: Ley de cuidados inversos. Ejemplo Screening cáncer de cuello: Las capas medias y altas de la sociedad reciben cuidados que no necesitan y pueden dañar (PAP cada 6 meses? ), mientras que las capas inferiores mueren de cáncer de cuello por falta de acceso a pruebas diagnósticas.

¿ ESTAMOS SEGUROS QUE EL EXÁMEN PÉRIODICO NO PRODUCE DAÑOS? Chances que un incidentaloma sea un cáncer letal en un paciente de 50 años Gentileza Dr Carlos García Falsos positivos Hallazgos incidentales Etiquetamiento/Pérdida de Bienestar Falso reaseguro por tests normales Sobrediágnostico -> Sobretratamiento Gasto /Inequidad Welch HG, Overdiagnosed: making people sick in the pursuit of health. Boston: Beacon Press; 2011.

Medicina Preventiva: Sobrediagnóstico Es el diagnóstico de una enfermedad que nunca va a causar daño ni muerte del paciente si estuviera librada a su evolución. Es un verdadero positivo. La evidencia del sobrediagnóstico es POBLACIONAL y no individual. Si un paciente tiene diagnóstico de enfermedad no sabemos cómo evolucionará y siempre debe ser tratado. “menos mal que se hizo a tiempo” …en rigor, no sabemos si el diagnóstico precoz, las intervenciones terapéuticas le mejorarán su expectativa de vida o si ese tumor jamás iba a matarlo. Gran cantidad de veces solo se hizo daño con las mejores intenciones de brindar buena atención.

SOBREDIAGNÓSTICO DE CÁNCER El propósito del diagnóstico temprano de cáncer fue reducir la tasa de enfermedad avanzada y disminuir la mortalidad por cáncer Los datos internacionales sugieren aumentos significativos en enfermedad de estadio temprano, sin una disminución proporcional en estadios avanzados El cáncer es heterogéneo y puede seguir múltiples caminos No todos progresan a metástasis y muerte Hay lesiones indolentes que no producen daño a lo largo de la vida del paciente Esserman L. Overdiagnosis and overtreatent in cancer. Jama 2013, 310(8): 797 -798
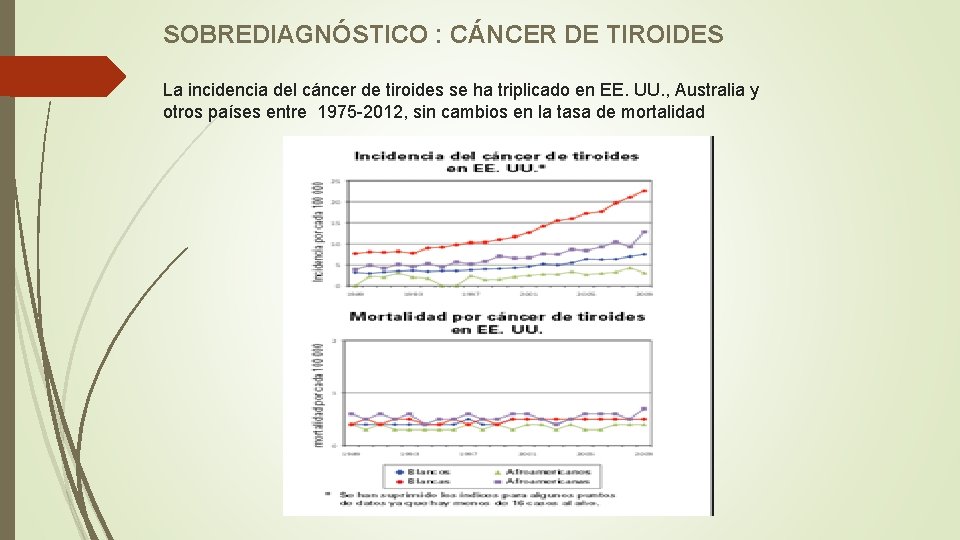
SOBREDIAGNÓSTICO : CÁNCER DE TIROIDES La incidencia del cáncer de tiroides se ha triplicado en EE. UU. , Australia y otros países entre 1975 -2012, sin cambios en la tasa de mortalidad

Medicina Preventiva. Falsos Positivos Fenómeno en paciente individual. “falsa alarma” Se realiza una prueba diagnóstica. Resultado anormal. Daños: Ansiedad, temor, molestias de las pruebas diagnósticas. Pruebas posteriores confirman al paciente “sano”. Esas pruebas diagnósticas, pueden ocasionar daño: Dolorradiación, anestesias innecesarias, etc.

Medicina Preventiva: Conclusión No se trata de desterrar la prevención , se trata de implementarla solo cuando los beneficios superen ampliamente los riesgos en el momento y con los intervalos que correspondan en un paciente que, informado de la práctica, la acepta. Maria Noble. Revista del Hospital Italiano, Vol 31 n° 13, setiembre 2013

Hallazgos incidentales Cascadas diagnósticas

Caso clínico I Paciente de 45 años de edad, con antecedentes de tabaquismo, que presentó CVAS. Consultó a la guardia. Se le realizá una Rx de torax y se observó imagen sospechosa en LSD. Se le sugirió realizar una TC de tórax donde se encuentra un nódulo de 1 cm de diámentro de bordes regulares. Dado que el paciente no contaba con imágenes previas se le planteó una cirugía. Se realizó Toracotomía. Se extrajo un nódulo cuya anatomía patológica demostró ser un granuloma inespecífico. Complicaciones: Dolor post quirúrgico, trastorno de ansiedad. Pérdida de percepción de salud

Caso clínico 2 Paciente de 60 años de edad, sin antecedentes patológicos, que presenta una cistitis. Acude a guardia. Se le realiza un urocultivo, y a instancias del pedido de la paciente se le realiza una eco renal y de vías urinaria. Se observó una lesión a nivel renal derecho de 1 cm. Se realiza una IC con urología quien solicita una RMN y objetiva imagen nodular homogénea no pudiéndose distinguir etiología (Adenoma? adenoca? Angiomiolipoma? . El especialista recomendó su extirpación, la que se hizo sin complicaciones. La anatomía patológica dio como resultado un adenocarcinoma de células claras de bajo grado… El tumor puede crecer con extremada lentitud en períodos muy dilatados de tiempo, parar su crecimiento o iniciar síntomas de remisión, lo que se ha denominado �carcinoma de células renales semicongelado� Actualmente la paciente sigue en controles periódicos con el urólogo, quien solicita exámenes complementarios anualmente.
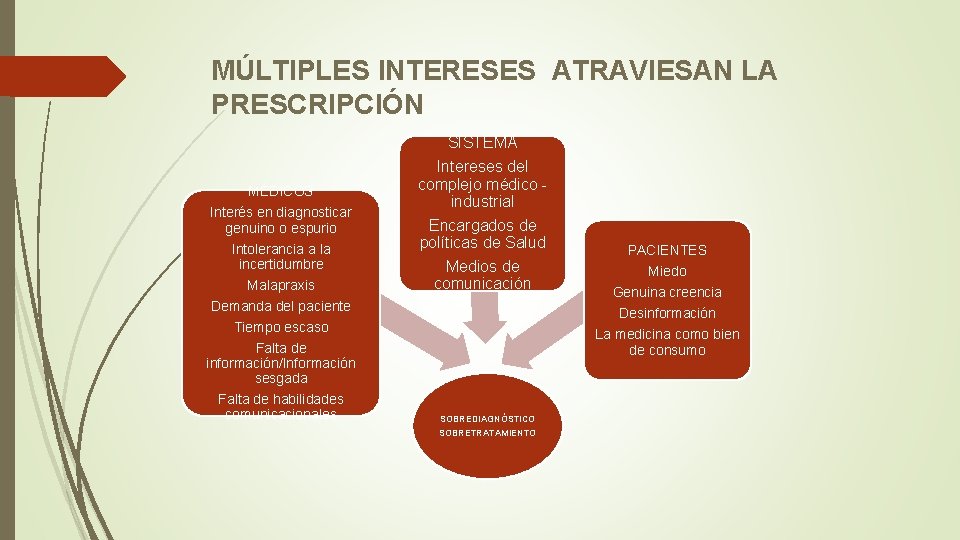
MÚLTIPLES INTERESES ATRAVIESAN LA PRESCRIPCIÓN SISTEMA MÉDICOS Interés en diagnosticar genuino o espurio Intolerancia a la incertidumbre Malapraxis Demanda del paciente Tiempo escaso Falta de información/Información sesgada Falta de habilidades comunicacionales Intereses del complejo médico industrial Encargados de políticas de Salud Medios de comunicación SOBREDIAGNÓSTICO SOBRETRATAMIENTO PACIENTES Miedo Genuina creencia Desinformación La medicina como bien de consumo

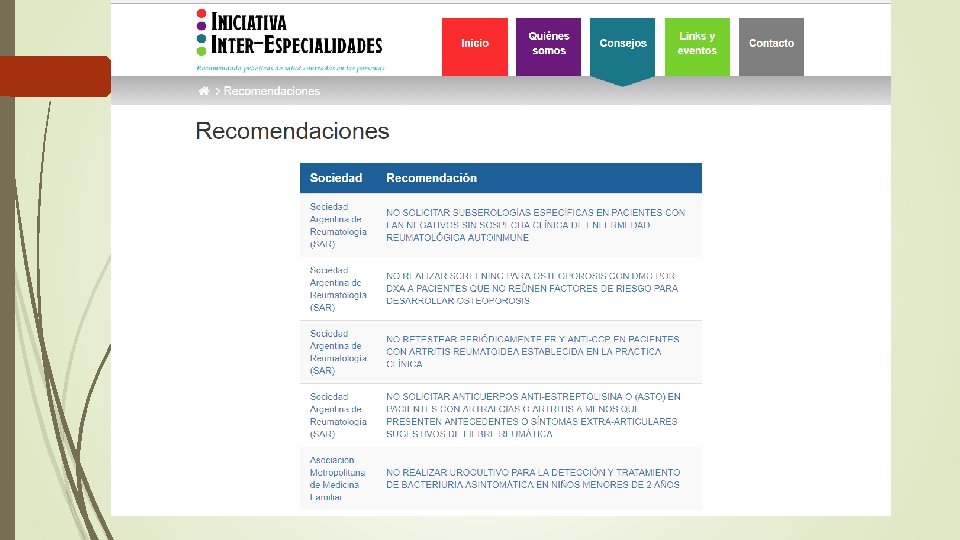
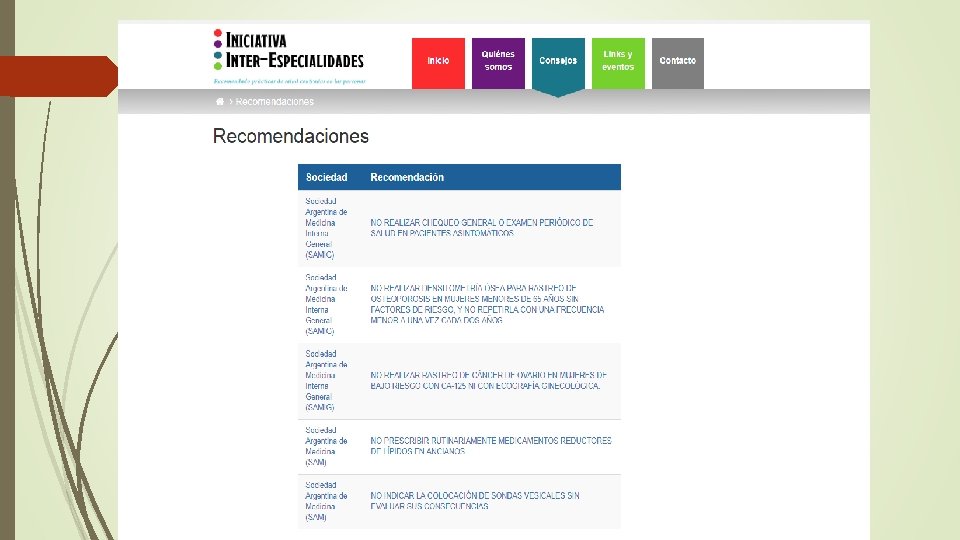
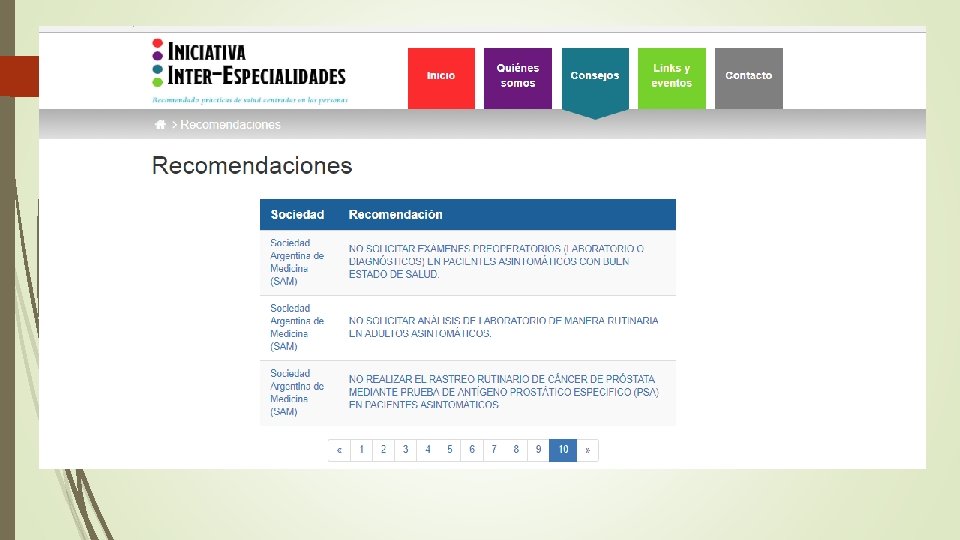
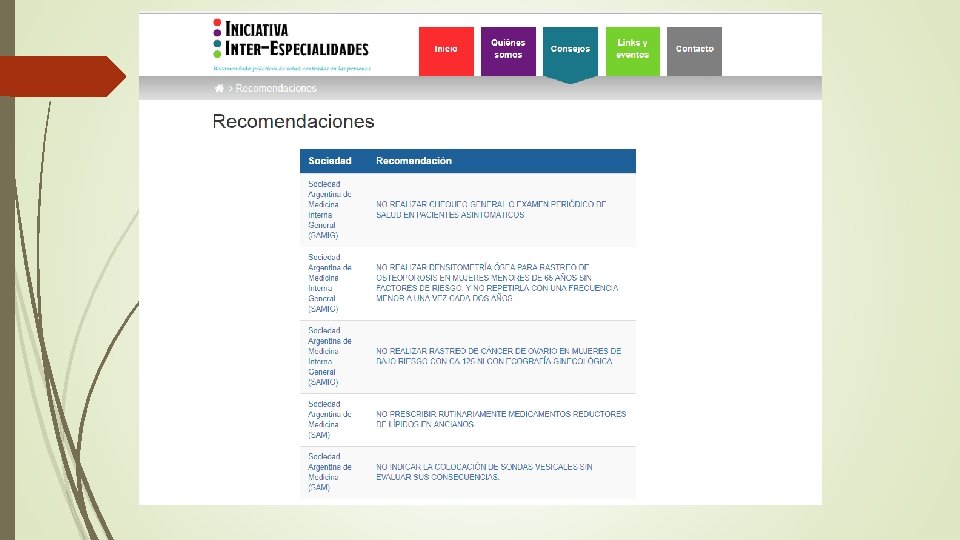
Prevención Cuaternaria: algunas herramientas Elegir sabiamente las prácticas preventivas más seguras con neto beneficio. Mantener los principios de la prescripción conservadora y la desprescripción. Centrar la práctica médica en las personas

Prevención Cuaternaria: algunas herramientas Pensar que a veces “menos es más” Las sociedades científicas han sugerido no realizar algunas prácticas que no mostraran neto beneficio. Iniciativa ABIM: Choosing Wisely. / Less is more (JAMA- BMJ). Su implementación no es sencilla porque muchas veces recortar prácticas se asocia con recorte de servicios o reducción de costos.

“Están cambiando los tiempos" Miguel Pizzanelli





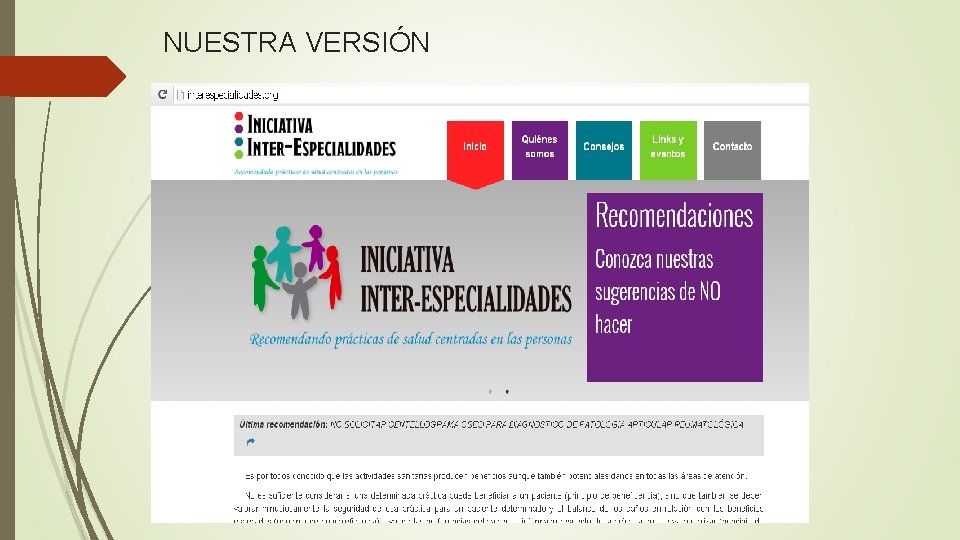
NUESTRA VERSIÓN
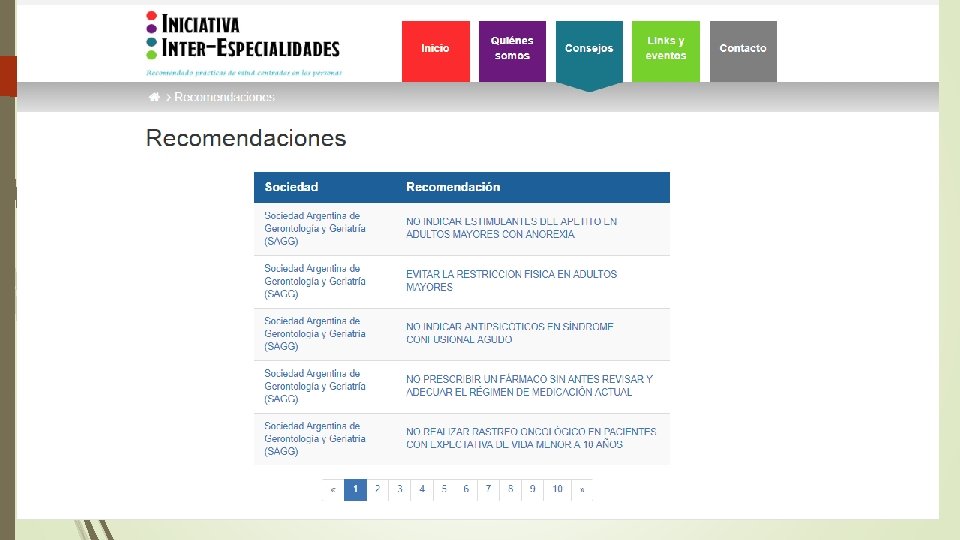
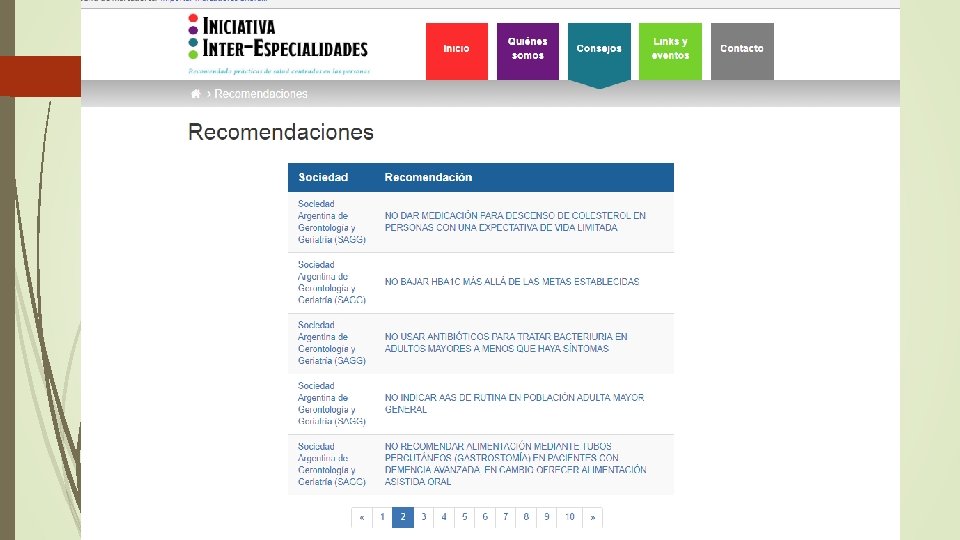
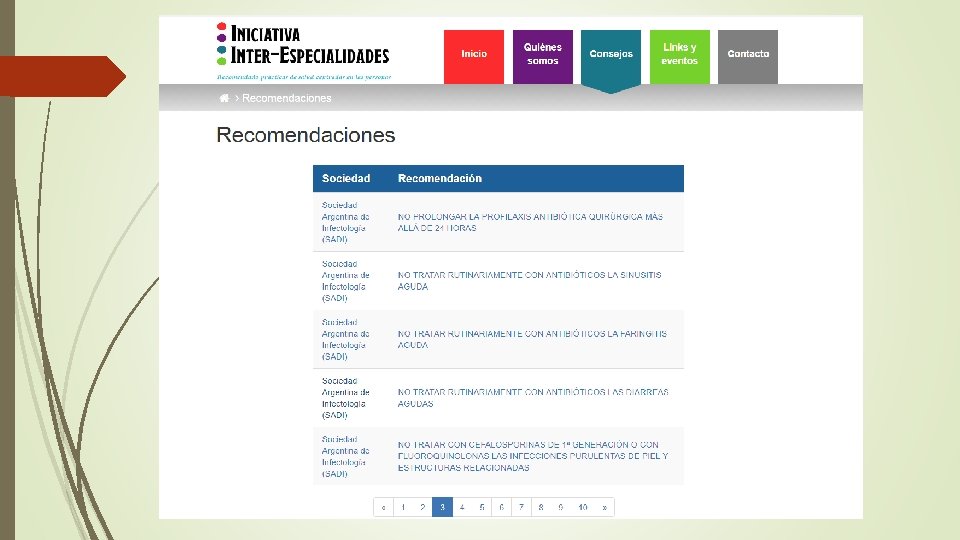




Prevención Cuaternaria: Algunas herramientas: Prescripción adecuada “Principios de prescripción conservadora/desprescripción Pensar más allá del medicamento: . Siempre implementar medidas no farmacológicas que están bien probadas como útiles , en casos como: HTA, DBT, Insomnio, lumbalgia, cefaleas. Buscar causas subyacentes antes de tratar el síntoma Ej Trauma ocupacional, (antes de dar aine) trastorno interpersonal (antes de dar ATD) Cambios de estilo de vida Cese de tabaquismo: medida de altamente costo/efectiva Schiff, GD et al Arch Intern Med, 2011

Prescripción Estrategias al momento de prescribir Diferir el comienzo de tratamientos no urgentes, Evitar cambios no justificados de drogas Prudencia en el uso de medicamentos con usos no probados Prescribir una droga por vez.

Principios de prescripción conservadora Vigilancia de los efectos adversos: Advertir a los pacientes sobre posibles efectos colaterales. Precaución y escepticismo de los nuevos fármacos. Choir, ENHANCE, ACCORD, ILLUMINATE: Mostraron mejores números pero no redujeron mortalidad y en algunas casos la empeoraron.

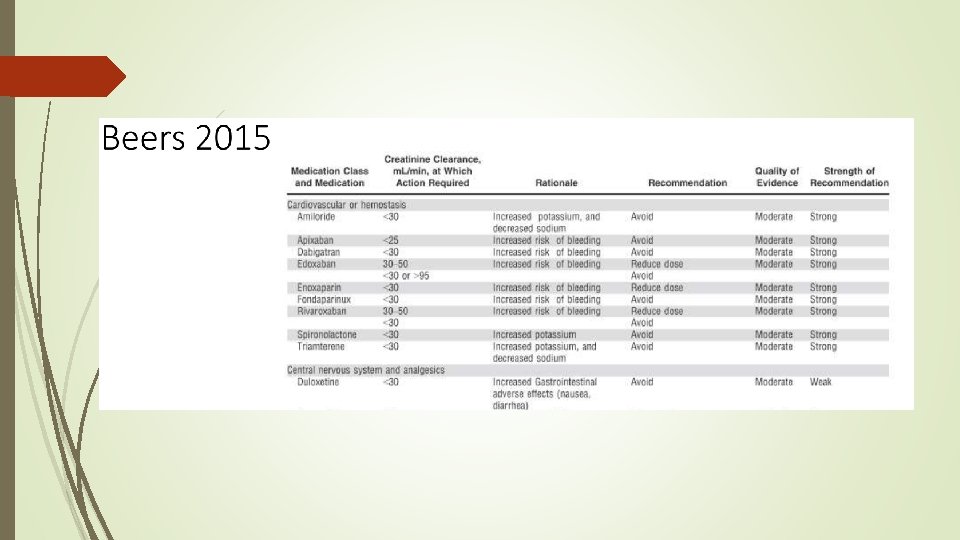
Pricncipios de la prescripción conservadora Familiarizarnos con la desprescripción, especialmente en ancianos. 1 de cada 5 fármacos prescriptos en ancianos es inadecuado. Herramientas: Criterios de Beers- Stopp-Start

Prescripción inadecuada Criterios de Beers 2012 /2015 (Calidad y fuerza de la evidencia/GRADE) 1 -Clases de drogas para evitar en adultos mayores independientes del Diagnóstico (Ach, Antiplaquetarios, Antiinfecciosos, Cardiovascular, SNC, Endocrino , Gastrointestinal, Dolor, Relajantes musculoesqueléticos ) 2 -Drogas a evitar dependientes del diagnóstico/condición clínica (ICC, Sincope, Epilepsia, delirium, Demencia, Caídas/fracturas, Insomnio , Parkinson, Constipación crónica, Ulcera duodenal/gástrica, IRC, Incontinencia Urinaria, HPB) 3 -Medicaciones que deben ser usados con precaución (Aspirina, Dabigatran, Prasugrel, IRSS , mirtazapina, ADT , Antipsicóticos, carbamazepina) 4 -Interacciones 5 -Ajuste a función renal

Prescripción inadecuada Criterios STOPP-START Los criterios STOPP (Screening Tool of Older Person's Prescriptions) son 65 indicadores de prescripción potencialmente inadecuada, incluyendo: Posibles interacciones fármaco-fármaco Interacciones fármaco-enfermedad Duplicidad terapéutica Medicamentos que aumentan el riesgo de deterioro cognitivo y caídas. Los START (Screening Tool to Alert doctors to Right Treatment) son 22 indicadores basados en la evidencia para la prescripción de medicamentos en las personas mayores. Los criterios STOPP/START están estructurados de acuerdo a los sistemas fisiológicos, para facilitar su uso

Caso clínico 3 Paciente mujer de 85 años de edad, con antecedentes de HTA , FA con tratamiento AO, deterioro de función renal (clearence calculado del 40%), caídas frecuentes , una de las cuales hace 3 meses le produjo fractura de 2 vértebras lumbares por lo que presenta dolor crónico (lumbalgia) y miedo a las caídas. Tiene trastornos en la conciliación de sueño. Realiza AVD 6/6, AVDi 6/8 (ya no sale sola ni maneja dinero), MMT 28/30. Tratamiento actual: Atenolol 25 mg, enalapril 10 mg (dividido en dos tomas), Hidroclorotiazida 25 mg, digoxina 0, 25 mg, dabigatran 110 mg cada 12 hs, diclofenac 75 cada 12 Clonazepán 0, 5 mg y 0, 25 sos. Por prurito nocturno, el dermatólogo le indicó en la última semana Hidroxicina 10 mg. ‘¿Tiene medicación inapropiada?


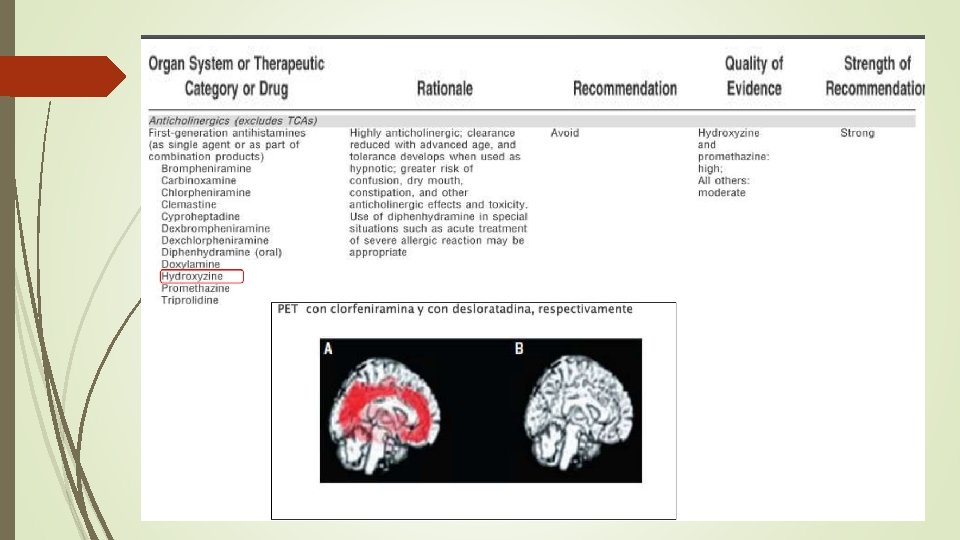

Desprescripción: Fármacos que requieren retirada gradual IBP (Tto mas de 6 m Reducir en 4 -8 s) 50% semanal o dias alternos BB( Intervalos mensuales durante 3 a 6 m) HTA , Taquicardia , Arritmias • Antidepresivos(ADT, IRSS) Reducir cada 4 a 6 s G-I, Ansiedad, mareos prestesias • BDZ 25% cada 2 a 4 s Si síntomas mantener dosis y reducir mas lento. 6 m a 1 año/Cefaleas, insomnio de rebote, pérdida de apetito y peso, dolores musculares, irritabilidad y ansiedad de rebote • Neurolépticos 25 a 50% cada 2 semanas. /vómitos, sudoración, e insomnio, síntomas psicóticos y discinesiasde retirada • Gabapentina-pregabalina 25%semanal/Ansiedad, insomnio, náuseas, dolor, sudoración, depresión • Opiodes 10% cada dia o semana si hay dependenciao enfermedad cardiorespiratoria/Ansiedad, insomnio, dolor, síntomas pseudogripales, escalofríos, diarrea, vómitos y espasmos musculares.

Prescripción Inadecuada de Medicamentos • Mayor morbilidad • Efectos adversos • Hospitalizaciones • Mayor uso de servicios de salud . Clin Interv Aging. 2010 Apr 7; 5: 75 -87. Page RL 2 nd, Linnebur : Clin Pharmacol Ther. 2011 Jun; 89(6): 845 -54

Principios de la prescripción Agenda compartida con el paciente no ceder ante el pedido de los pacientes considerar la adherencia al tratamiento antes de agregar nuevas drogas evitar reiniciar drogas que ya fracasaron discontinuar medicamentos innecesarios respetar las reservas de los pacientes acerca de ciertos fármacos Considerar el impacto de los tratamientos en el largo plazo

Prevención Cuaternaria. Herramientas Medicina centrada en las personas: Fomentar la alianza terapeútica Evitar la focalización sintomática Practicar la escucha activa y empática Delimitar claramente la demanda del paciente: A veces solo quiere ser escuchado y recibir aprobación y no solicita una “solución” Reconocer la normalidad Informar sobre la naturaleza del problema, proponer un plan diagnóstico y terapeútico, ajustar expectativas, involucrar al paciente en las decisiones. Reconocer y compartir las incertidumbres.

Acerca de la incertidumbre… Con frecuencia nos enfocamos en transformar los grises de la narración del paciente en blanco o negro a fin de poder categorizarlo y etiquetarlo Los médicos continuamente tomamos decisiones en base a datos imperfectos y conocimientos limitados , lo cual lleva a diagnósticos inciertos, sumado a lo impredecible de la respuesta de los pacientes a los tratamientos y de los resultados esperados que no son en general binarios Nuestra intolerancia a la incertidumbre está acelerando las tasas de burned out y elevando los costos del sistema de salud? Se genera una gran tensión entre el requerimiento de certezas y la realidad de la incertidumbre y esto va en detrimento de médicos y pacientes

APRENDER A TOLERAR LA INCERTIDUMBRE

SI Evitar excesos preventivos , diagnóstico y terapéuticos Respetar los criterios de la Bioética al momento de realizar un acto médico Mantenerse independientes de la industria farmacéutica y tecnológica Poner en el centro de la escena a la persona, que es la razón de ser de la Medicina Tomar decisiones en conjunto con el paciente integrando su contexto personal, social, y clínico, sus valores y preferencias y la mejor evidencia disponible Mantenernos alertas y críticos

NO No solicitar estudios que no tengan una clara indicación. No realizar prácticas preventivas si no hay evidencias científicas de óptima calidad que las avale. No hacer medicina defensiva


Muchas Gracias anasilvinaabbate@gmail. com
- Slides: 87