Prclampsie Dr M Piketty CCA Service de gyncologieObsttrique

Pré-éclampsie Dr. M. Piketty CCA Service de gynécologie-Obstétrique Cochin

Définition

Définition (1) n Classiquement: triade hypertension, oedèmes, protéinurie. n Importance de distinguer: n n pré-éclampsie HTA gestationnelle HTA chronique essentielle ou secondaire pré-éclampsie surajoutée à une HTA chronique

Définition n HYPERTENSION de novo survenant après 20 SA et se normalisant dans les 3 mois après l ’accouchement: n n TA mesurée à deux reprises après 30 mn de repos, en décubitus dorsal ou en position assise. TAS>140 mm. Hg et/ou TAD>90 mm. Hg ou encore une augmentation de 25 mm. Hg pour la TAS et 15 mm. Hg pour la TAD par rapport aux TA du premier trimestre. n PROTEINURIE > 2+ à une reprise ou >1+ à deux reprises n OEDEMES

Prééclampsie sévère n MERE n n n n n PAS 160 mm. Hg ou PAD 110 mm. Hg Eclampsie. OAP Céphalées persistantes, troubles visuels Barre épigastrique, douleur de hypochondre droit Oligurie < 500 m. L/24 h Protéinurie 5 g/24 h Créatininémie > 100 mmol/l Transaminases > 2 N Hémolyse (schizocytes, LDH > 600 U/L) Thrombopénie < 100 000 plaquettes/µL

Prééclampsie sévère n L’enfant n n n RCIU SFA, MFIU L’obstétrique n n HRP Accouchement prématuré

Epidémiologie

Fréquence de la PE * HTA chronique, ATCD de PE, DU pathologique, Grossesse multiple, DID

Facteurs de risque

Prise en charge de la prééclampsie sévère

Evaluation initiale Maternelle n Clinique: Vérifier le terme de grossesse n. Contrôle de PA n. Recherche de SF: céphalées, troubles visuels, douleur épigastrique à type de barre, ROT, métrorragies n. Prise de poids n. Recueil des urines n n Biologie n n n NFS plaquettes, schizocytes TP, TCA Ionogramme sanguin, urée, créatinine, Haptoglobine, Uricémie BHC Groupe, Rh, RAI

Evaluation initiale Foetale n n RCF Echographie n n n n Biométries Estimation pondérale Courbes de croissance Quantité de LA Dopplers utérins et foetaux Insertion placentaire Morphologie

Traitement conservateur et PES n Antihypertenseurs n Corticoïdes n Remplissage vasculaire n Sulfate de magnésium n Surveillance maternelle n Surveillance foetale

Traitement conservateur: Antihypertenseurs n Objectifs: n n n TAS < 160 mm. Hg 110 mm. Hg>TAD >90 mm. Hg Ne pas trop baisser la PA car: n n n rôle « protecteur » de l ’HTA pas de complication de l ’HTA modérée Trandate® et Adalate®, mais aussi Loxen®, Aldomet®…

Traitement conservateur: Corticoïdes n Efficacité démontrée: n Essai prospectif randomisé (Amorin et al AJOG 1999) - MMH - mortalité néonatale -pas de modification de la morbidité maternelle n n Pas d ’avance de maturité chez les fœtus de femmes préeclamptiques Pas de risque de poussée d ’HTA maternelle

Traitement conservateur: Remplissage vasculaire n n Hypovolémie relative en cas de PES n augmentation de la perméabilité vasculaire n hypo-albuminémie n syndrome inflammatoire n vasoconstriction généralisé Classiquement, débuter le remplissage avant le traitement anti-hypertenseur

Traitement conservateur: Sulfate de magnésium n Mode d ’action inconnu n n n n n Effet inhibiteur calcique Modification des signaux de transduction intra-cellulaires Effet protecteur su les cellules endothéliales Effet net sur la prévention de l ’Eclampsie Indication dans la PES Intérêt dans les pays en voie de développement Pas d ’EI néonatal évident Pas besoin de monitorage Posologie: 4 g IV sur 10 -15 min puis 1 g/h

Surveillance maternelle n Clinique n n n Contrôle de la PA toutes les 4 heures (ou plus si TA>160/110 mm. Hg) SF: céphalées, accouphènes, myodésopsies, douleur en barre, troubles de la conscience ROT Poids/diurèse Biologie n n toutes les 48 heures NFS, plaquettes, TCA, TP, Iono sang, BHC, haptoglobine, Ddimères Protéinurie des 24 heures

Surveillance Foetale n RCF 2 fois/jour n MA/jour n Echographie 1 à 2 fois/sem: n n n quantité de LA Dopplers fœtaux Echographie de croissance tous les 15 jours

Critères d ’extraction n Indications maternelles: n n n TA non contrôlable avec une bi thérapie HELLP syndrome Insuffisance rénale Signes neurologiques OAP Indications fœtales: n n Anomalies du RCF Arrêt de croissance fœtale Terme > 34 SA HRP

Eclampsie

L’éclampsie n n n Crise convulsive généralisée survenant dans un contexte de prééclampsie. 1 à 5% des prééclampsies. Mortalité maternelle entre 0 -14% (hémorragie intracérébrale, oedème aigu pulmonaire, insuffisance rénale aiguë anurique). Mortalité périnatale : 10 -28% des cas, secondaire à la prématurité ou à une asphyxie périnatale. Traitement: interruption de la grossesse, sulfate de Mg

HELLP syndrome

Le HELLP syndrome n Weinstein en 1982 n n n Microangiopathie associant n une hémolyse (H) n une cytolyse hépatique (EL) n une thrombopénie (LP) Incidence: 2% à 12%. des patientes présentant une prééclampsie. Survient entre 27 et 36 SA (50%) mais des cas très précoces ont été décrits entre 17 et 20 SA et d'autres seulement dans le post-partum (30%).

Le HELLP syndrome: complications maternelles n n Signes cliniques: n douleur épigastrique (65 -90%). n nausées, vomissements, diarrhée n céphalées, troubles visuels, metrorragies. Morbidité maternelle d'autant plus sévère que le diagnostic est fait avec retard. n n n Mortalité maternelle : 1% à 5%. Complications maternelles: CIVD (21%), hématomes rétroplacentaires (16%), insuffisances rénales aiguës (8%), oedèmes aigus du poumon (6%), hématomes sous capsulaires du foie (1%). Facteur prédisposant à la survenue d'une éclampsie.

le HELLP syndrome: complications fœtales et néonatales n Le terme moyen de naissance : 32 SA n Mortalité périnatale de 6% à 33%. n Complications périnatales: n Hypoxie fœtale chronique, hypotrophie. n Hypoxie aiguë (HRP ou chute trop brutale de la tension artérielle). n Prématurité induite n MFIU: 5% des PE, 30%des HRP et HELLP.
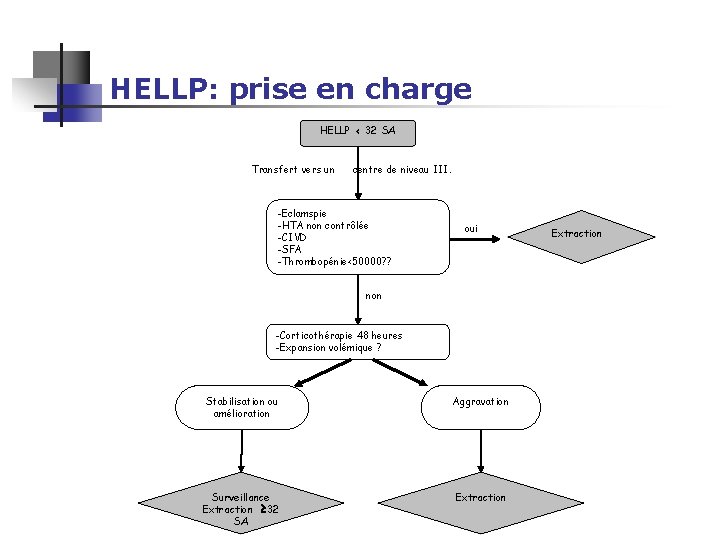
HELLP: prise en charge HELLP < 32 SA Transfert vers un centre de niveau III. -Eclamspie -HTA non contrôlée -CIVD -SFA -Thrombopénie<50000? ? oui non -Corticothérapie 48 heures -Expansion volémique ? Stabilisation ou amélioration Aggravation Surveillance Extraction 32 SA Extraction

Bilan Etiologique

Les thrombophilies n n n ACL, APL RPCA, Mutation FV leiden, FII G 20210 A Déficit ATIII, protéine C et S MTHFR, hyperhomocystéinémie Mutation du récepteur à l ’ATIII

Prévention

Aspirine n n Premières études: n petits effectifs n patientes à risque n Aspegic à 150 mg/j n Réduction significative des récidives Deux grands essais randomisés (Caritis, CLASP) n Patientes à bas risque, 30% de primipares n inclusion entre 12 et 32 SA n Aspegic 60 mg/j n diminution non significative de la preeclampsie (diminution significative de survenue des preeclampsie sévères et précoces)

Autres moyens de prévention n n Calcium HBPM
- Slides: 32