Pr e psoperatrio em cirurgia cardaca Marcelo Pandolfo































- Slides: 34

Pré e pós-operatório em cirurgia cardíaca Marcelo Pandolfo Irmandade da Santa Casa de Misericórdia de Curitiba

Preparo de rotinas Sangue autólogo X homólogo História clínica Rx de tórax, ECG, hemograma, glicose, creatinina, uréia, Na, K, TAP, KPTT, Plaquetas, fibrinogênio Doenças péptica / (EDA) e bloqueador de bomba de H+ Tipagem sanguínea/ reserva

Controle de infecções (oral, pele, pulmonar, urinária) Pneumopatias - gasometria arterial (ar ambiente) / espirometria / fisioterapia

Medicações no pré-operatório Betabloqueadores / antagonistas do cálcio/ IECA : manter até jejum Amiodarona: suspender 2 semanas antes da cirurgia (exceção feita àqueles pacientes com arritmia ventricular grave) Ticlopidinas: suspensos 7 dias antes da cirurgia

Hipoglicemiantes orais: suspender 48 h antes da cirurgia. Insulina NPH (10 -20 UI/dia) e/ou insulina regular controlada com glicometer. Insulina NPH: Manter uso até o dia da cirurgia quando deve receber apenas metade da dose pela manhã, e iniciado soro glicosado 5%

Warfarina (Marevan): suspender 1 semana antes (revertido pela vitamina K ou plasma fresco/ hepariniza até protrombina normalisar) Aspirina: ? (efeito toda vida da plaqueta, 5 a 10 dias, tx plaquetas se sangramento)

Preparo da família e do paciente

Cuidados pós-operatórios iniciais

Transporte do pacientes Hemodinamicamente estável Anestesiologista + cirurgião Cânula endotraqueal e drenos Monitor de transporte Ventilação pulmonar (100%/anestesista) ECG, manômetro de mercúrio(cx/ver pulso carotídeo ou femural)

Drogas – BI Material p/ procedimentos de emergência

Instalação do paciente na UTI

Transferência do paciente para o respirador Respirador a volume, controlado(sedados ou paralisados) ◦ ◦ ◦ FIO 2 de 90% a 100% VC: 12 a 15 ml/Kg FR: 8 e 12 ciclos/min PEEP: 2 a 5 cm H 2 O I: E de 1: 2 Ausculta dos ápices pulmonares(deslocamento, pneumotórax, seletivo)

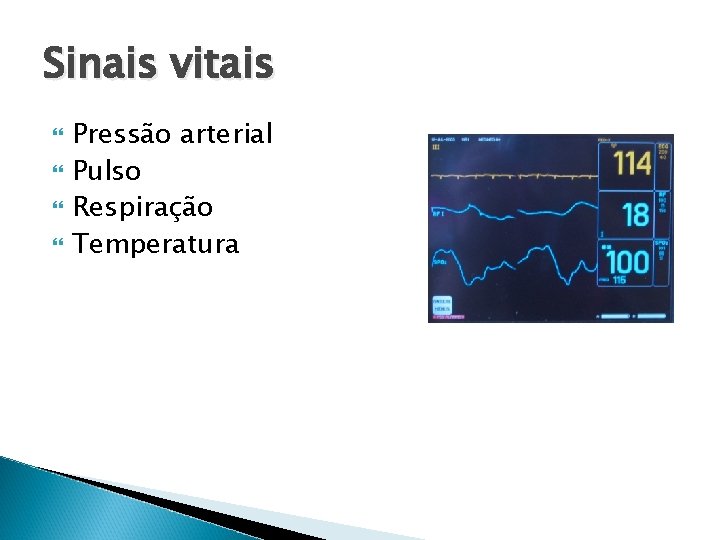
Sinais vitais Pressão arterial Pulso Respiração Temperatura

Drenos e sondas Zeramento do nível (marcar e horário) Desclampeamento Aspiração contínua (10 a 20 cm de H 2 O) Ordenha de horário Borbulhamento (pneumotórax, fístula broncopleural, má conexação) Débito urinário

Linhas de pressão (arterial e átrio esquerdo) Irrigação (contínua ou intermitente, heparinizada) CUIDADO com catéter de átrio esquerdo (embolia aérea ou tromboembolismo) Sistemas trocados de 48/48 hrs

Frascos de “soro” Examinados e rotulados

Fios de marca-passo 2 eletrodos atriais/ direita do dreno mediastínico 2 eletrodos ventriculares/ esquerda (estímulo ventricular bipolar ou AV sequencial / não há preocupação de polaridade) Estimulação unipolar: 1 eletrodo na parede do VD (-) e o outro trasfixando a pele (+) Isolar eletrodos (risco de FV)

Atualização do balanço de líquidos e sangue PERDAS GANHOS

Solicitação de exames de laboratórios Admissão ◦ ◦ ◦ ◦ ◦ A cada 6 h ◦ ◦ ◦ ◦ Hemoglobina Hematócrito Plaquetas Sódio Potássio Gasometria arterial e venosa Glicemia Coagulograma CKMB Hemoglobina Hematócrito Sódio Potássio Glicemia Gasometria arterial e venosa CKMB * A cada 12 h ◦ ◦ ◦ Uréia Creatinina Cálcio Fósforo Magnésio Plaquetas

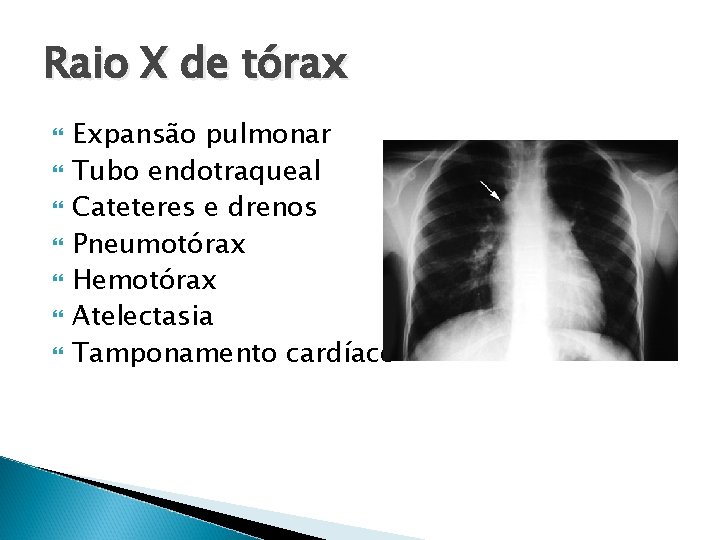
Raio X de tórax Expansão pulmonar Tubo endotraqueal Cateteres e drenos Pneumotórax Hemotórax Atelectasia Tamponamento cardíaco

Eletrocardiograma 12 derivações Comparação com o traçado pré-operatório IAM perioperatório

Eletroatriograma Obtidos pelos eletrodos epicárdicos temporários Diagnóstico diferencial de arritmias

Prescrição Proteção gástrica Analgesia Reposição volêmica Eletrólitos

Antibióticos Cefazolina 2 g IV – indução anestésica 1 g IV 3ª h – transoperatório 1 g IV 8/8 h / 24 h Sulfametoxazol + trimetroprim / alérgicos

Dieta POI (24 horas) ◦ nada por via oral 1º ao 2º PO ◦ Dieta líquida, ◦ leve e hipossódica

“Trocas de plantão” Antecedentes pessoais Pré-operatório Intra-operatório Intercorrências / subsistemas Complicações cirúrgicas e anestésicas

Checklist imagem

Evolução médica “Mais vale uma pálida tinta que uma boa memória” Provérbio chinês

Ordens pós-operatórias

Subsistemas Pulmonar Gastrointestinal Neurológico Renal Metabólico Cardiovascular ◦ Atividade elétrica ◦ Drenagem torácica ◦ Sangramento

Critérios de alta Estabilidade hemodinâmica e respiratória “Desmame” de drogas “Desmonitorização” precoce - 24 h de PO (fechamento de CIA, ligadura de canal arterial, RM s/ CEC) Alterações da função renal (diálise)

Distensão abdominal Aceitação da dieta Alterações laboratoriais Arritmias Comprometimento do nível de consciência (idoso, uso de BZD, CEC prolongada, PCT)

Retirada de sondas, cateteres e drenos Swan- Ganz – ausência de drogas inotrópiocas / vasoativas, pressões pulmonares estabilizadas. Permanência de 3 dias PAM – hemodinamicamente estável, gasometria pós extubação adequado (não deve manter somente p/ coleta de sangue) Cateter de átrio esquerdo – retirado antes do dreno mediastinal Sonda vesical – oligúria ou poliúria (controle da função renal|) Drenos torácicos – débito < 100 ml nas últimas 8 h

Referências bibliográfica Pós-operatório de cirurgia torácica e cardiovascular/ rotinas do INCOR Pós-operatório imediato em cirurgia cardíaca