POLYTRAUMATISE TRAUMATISE GRAVE GENERALITES Dfinitions bless qui prsente

POLYTRAUMATISE / TRAUMATISE GRAVE

GENERALITES

Définitions ; · · · blessé qui présente deux ou plusieurs lésions traumatiques graves périphériques, viscérales ou complexes entraînant une répercussion ventilatoire ou circulatoire. blessé porteur de plusieurs lésions, dont une au moins met en jeu le pronostic vital à court terme. Blessé dont l’ISS est supérieur à 16 -25.

Décès du polytraumatisé ; · · · 50% pendant la première période / secondes ou minutes qui suivent l’accident. – Par lésions cérébrales, médullaires hautes, du cœur, des gros vaisseaux. 30% pendant la deuxième période / heures qui suivent l’accident. – par hémorragie massive intra ou rétro péritonéale, HED ou HSD, hémopneumothorax. 20% pendant la troisième période / jours ou semaines qui suivent l’accident. – par syndrome infectieux, syndrome de défaillance multiviscérale.

SDMV ou MOF (multiple organ failure) · · · processus systémique dans lequel des facteurs circulants (cytokines, radicaux libres) ont une action délétère sur des organes non concernés par l’agression. immunosuppression post traumatique / défaut du biofeedback négatif de la réaction inflammatoire. SIRS : syndrome de réponse inflammatoire systémique ; – Quand au moins deux des facteurs suivants : T° > 38°- < 36° / FC > 90/min / FR > 25/min / Pa. CO 2 < 32 / GB > 12. 000 - < 4. 000.

Critères de gravité / Mécanisme lésionnel ; n n n Chute hauteur > 6 m Impact latéral > 45 -60 cm Déformation de l’essieu ou du capot > 75 cm Patient éjecté du véhicule, tonneaux, passager DCD Piéton renversé V > 40 -50 km/h



PRISE EN CHARGE HEMODYNAMIQUE

Physiopathologie ; n Barorécepteurs (mécanorécepteurs sensibles à la déformation des vaisseaux) afférences bulbe : noyau solitaire du tractus diminution de l’inhibition physiologique avec : · Stimulation sympathique : · augmentation FC · Inhibition parasympathique : – augmentation inotropisme – vasoconstriction veineuse et artérielle – augmentation activité rénine angiotensine

n ! ! toute sédation inhibe (de façon variable selon les drogues) le baroréflexe et donc l’action sympathique de défense naturelle. n Réserve de volume sanguin = territoire splanchnique et musculocutané. n Notion d’Unstressed Volume (70 -80% du volume sanguin total) Et de Stressed Volume (fait la pression veineuse).

Choc hémorragique ; n 90% des cas des états de chocs n hypoxémie ischémie et hypoglycémie cellulaire phénomène anaérobie augmentation des lactates. Au moment de la reperfusion : apparition de radicaux libres dans la circulation phénomènes inflammatoires / diminution de la microcirculation par agrégation plaquettaire / lésions tissulaires et vasculaires locales. n

· · · A la phase initiale : stimulation sympathique, du système rénine angiotensine, de la sécrétion d’arginine vasopressine. Pendant la deuxième phase ; sympathoinhibitrice (perte de 25 -40% de la masse sanguine) · hypoperfusion prolongée : métabolisme anaérobie, dette en O 2, augmentation des lactates. – augmentation sécrétion des catécholamines. Phase de choc décompensé : hypothermie (< 35°), acidose, troubles de la coagulation.

n Dans 10% des cas ; n collapsus cardiovasculaire par – -vasoplégie par atteinte des centres végétatifs supérieures. – -collapsus de reventilation par normalisation trop rapide d’une hypercapnie. – -Choc cardiogénique par pneumothorax suffocant ou atteinte cardio-péricardique

n ! ! bradycardie du traumatisé grave = urgence absolue – avec hypotension : – bradycardie paradoxale hypovolémique ( > 50% ) traumatisme médullaire haut > D 4 / vasoplégie stimulation phrénique si hémopéritoine abondant TT par -bloquant – Avec hypertension : – engagement temporale

Buts de la prise en charge ; n PAS 75 -80 mm. Hg n PAM 90 mm. Hg si TCG associé

n - Par remplissage vasculaire : n Na. Cl 9 g/l (308 meq/l ) ! !! acidose métabolique hyperchlorémique à forte dose. · Ringer Lactate ( 298 meq/l + 6 g/l Na. Cl ) C-Ind TC / hyperkaliémie / insuffisance hépato-cellulaire. Pouvoir d’expansion volémique de 0. 2 -0. 3 · n n HEA max 33 ml/kg J 1 puis 20 ml/kg/j pd 4 jours Hestéril pouvoir d’expansion volémique de 1. 3 pendant 4 h Elohes 12 h. · n n

n -Par catécholamines : n Adrénaline ++ à la phase aiguë Si inefficacité du remplissage par 2000 ml de colloïdes Si induction à la sédation 0. 1 -3 /kg/min ( 0. 5 -1. 5 mg/h ) n Noradrénaline ++ à la phase tardive, devant un profil hémodynamique hyperkinétique (phénomènes inflammatoires et vasoplégiques) 0. 5 -1. 5 mg/h · n n · Ephédrine 3 -9 mg bolus Amélioration de la perfusion dans tous les territoires même splanchnique. · n

– -Par Sérum Salé Hypertonique : n n – Pouvoir d’expansion volémique de 6 -7 ml/kg Améliore l’hémodynamique pendant 30 -45 minutes. / 4 -6 Indications · TCG hypotendu ++ si engagement · Choc hémorragique sévère en attente d’hémostase chirurgicale Physio Transfert d’eau interstitielle n Vasodilatation coronaire, rénale, hépatosplanchnique – Vasoconstriction musculo-cutanée – Augmentation de la contractilité myocardique – Effet identique au Mannitol sur l’osmolarité cérébrale.

PANTALON ANTI CHOC n Plutôt Combinaison anti gravité – 2 compartiments indépendants. n Gonflage du compartiment abdominal si et seulement si (et après) gonflage du compartiment des membres inférieures et nécessite le recours à la ventilation mécanique avec analgésie efficace.

n n n n n . Effets hémodynamiques ; Effets de redistribution quasi nuls < 5 ml/kg L’élévation de la PA n’est pas le résultat d’une autotransfusion suffisante. Augmentation de la PA par augmentation des pressions systémiques surtout par réflexe vaso-constricteur local. Donc augmentation du retour veineux De la pression auriculaire droite Du volume d’éjection systolique Seuls augmentent parallèlement à la PA, les débits coronaires et cérébrales. Restauration transitoire de la circulation coronaire et cérébrale.

n n n . Effets hémostatiques ; Réduction de la pression transmurale des vaisseaux des régions comprimées en s’opposant à la pression sanguine. Diminution du calibre des vaisseaux par écrasement, provoquant leur vasoconstriction. Fermeture de la brèche vasculaire. Favorisée par la formation d’un clou plaquettaire stable. Donc effets hémostatique régionale avec réduction significative du saignement artériel pour une pression de gonflage > à 60 mm. Hg.

n n n . Effets hémodynamiques adverses ; Augmentation du contenu sanguin pulmonaire. Augmentation du travail du VD. Majoration de la résistance à l’éjection du VG. Surtout lors de la compression abdominale ; Donc vieillard, coronarien, insuffisant cardiaque = terrain défavorable.

n n n . Effets respiratoires adverses; Avec compression abdominale. Augmentation du travail du diaphragme. Déplacement du diaphragme vers le thorax. Réduction de la compliance thoracique. Augmentation des pressions intragastriques : Facilitation des régurgitations et inhalation de liquide gastrique. Augmentation de saignement intrathoracique.

n n n . Effets adverses de la compression des membres ; Hyperalgique. Effet ischémiant avec syndrome de loge, voire crush syndrome

Indications ; Plaies pénétrantes abdomino-pelviennes : Choisir des pressions de gonflage basses 20 -30 mm. Hg. Si > 60 mm. Hg sédation avec ventilation mécanique. Choc hémorragique par fracture du bassin : Après authentification des lésions et vérification de l’intégrité du thorax. Permet le transfert vers l’embolisation. Choc hémorragique d’origine urologique ou gynécologique Hémorragie incontrôlée vésico-prostatique post-traumatique. n n n

n n n Hémorragie du post partum. Choc hémorragique par anévrysme fissuré de l’aorte abdominale : Permettre de gagner le temps nécessaire juste au geste chirurgical. En préhospitalier : plaies pénétrantes hémorragiques du pelvis, périnée et des fesses. Survie du traumatisé amélioré qu’en cas de choc sévère d’emblée.

n · · · . Contre indications ; Traumatisme du thorax. Choc cardiogénique. Immobilisation des fractures d’un membre inférieure. (maintenir la pression de gonflage en deçà de la pression diastolique en cas d’utilisation pour l’immobilisation de fractures deux membres inférieures).

PRISE EN CHARGE RESPIRATOIRE
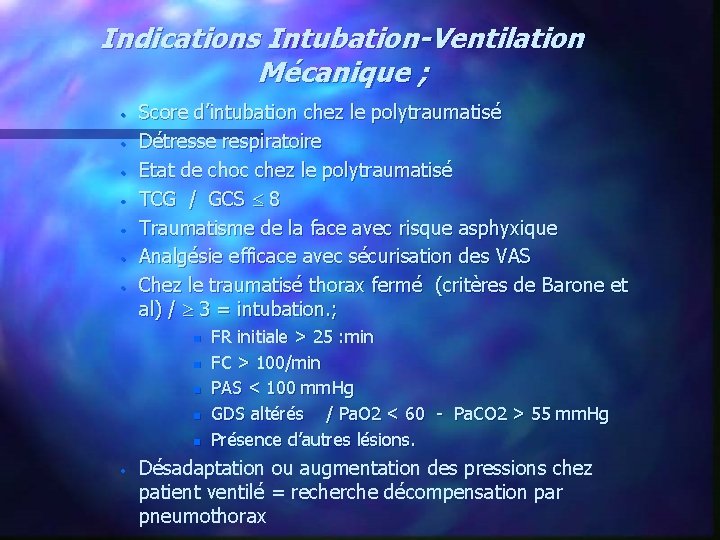
Indications Intubation-Ventilation Mécanique ; · · · · Score d’intubation chez le polytraumatisé Détresse respiratoire Etat de choc chez le polytraumatisé TCG / GCS 8 Traumatisme de la face avec risque asphyxique Analgésie efficace avec sécurisation des VAS Chez le traumatisé thorax fermé (critères de Barone et al) / 3 = intubation. ; n n n · FR initiale > 25 : min FC > 100/min PAS < 100 mm. Hg GDS altérés / Pa. O 2 < 60 - Pa. CO 2 > 55 mm. Hg Présence d’autres lésions. Désadaptation ou augmentation des pressions chez patient ventilé = recherche décompensation par pneumothorax

Méthode ; · n Pré-oxygénation soit Vt du patient pendant 3 min avec O 2 5 l/m n Soit 8 CV pendant 1 min avec O 2 10 l/m Induction séquence rapide Etomidate 0. 3 -0. 5 mg /kg n Succinylcholine 1 mg/kg (même si TCG ou trauma médullaire). ·Désadaptation ou augmentation des pressions chez patient ventilé = recherche décompensation par pneumothorax

Intubation difficile mandrin d’Eschman / Fastrach. +/- intubation par voie rétrograde, sous endoscopie. Suspicion de traumatisme du rachis cervical. ! ! à la manœuvre de sellick qui peut majorer une lésion instable. Stabilisation manuelle sans traction (mieux que la minerve) 2 -6% de lésion chez le polytraumatisé 15 -20% de lésion méconnue sur les clichés de F+P.

Objectifs de la ventilation préhospitalière ; · · · Sp. O 2 > 95% pour Fi. O 2 =1 Eviter hypo ou hypercapnie Exsufler à l’aiguille épanchement compressif S’assurer du bon positionnement de la sonde par la clinique et le capnograhe Pas d’indication systématique de la PEEP.

Score d’intubation chez le polytraumatisé ; n > 10 points = intubation. · 1 point : · 2 points : 3 points : · 4 points : · · · 5 points : 10 points : fracture simple pied, cote, mandibule, cheville fracture avant-bras, Lefort II fracture humérus, tibia, vertèbre, Lefort III, lésion splénique, transfusion > 4 CG lésion hépatique, PAS initiale < 80 mm. Hg, GCS 8 -14 fracture bassin, fémur, Pa. O 2 < 60 mm. Hg volet costal, inhalation bronchique, GCS < 8

SCORE DE SEVERITE LESIONNEL / ISS - INJURY SEVERITY SCORE n sur 6 régions corporelles ; tête et cou / face / thorax / abdomen / extrémités et bassin / peau n 5 niveaux de lésions ; minime / modérée / sévère sans risque vital / sévère avec risque vital / critique. · · · n n Prend en compte les 3 lésions les plus graves ISS = somme des carrés ISS < 25 ISS > 25 ISS 40 -70 a priori pas besoin de réanimation pronostic vital engagé survie incertaine
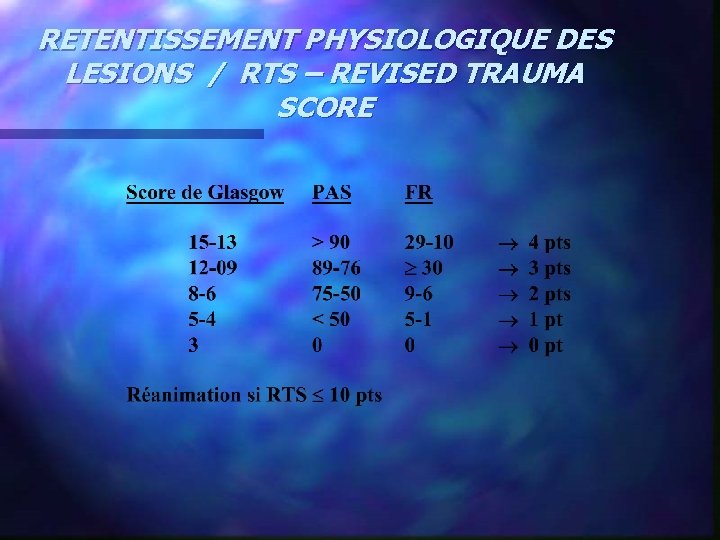
RETENTISSEMENT PHYSIOLOGIQUE DES LESIONS / RTS – REVISED TRAUMA SCORE

SCORE DE RAMSAY

PRISE EN CHARGE DU TRAUMATISE CRANIEN GRAVE

· · · TCG = GCS 8 / absence de réponse verbale ou motrice aux ordres simples. L’examen neurologique doit toujours être réévalué après réanimation médicale. Importance des phénomènes ischémiques secondaires. Décharge de catécholamines ; hyperglycémie, hyperneutrophilie, hypokaliémie Osmolarité très importante ; jamais de soluté hypotonique pendant les premières heures.

n n n L’association Hypo. Xémie ( Sp. O 2 < 90% ) / Hypo. Tension ( PAS < 90 mm. Hg ) potentialise l’apparition des ischémies cérébrales , d’œdème cérébrale et donc l’importance de l’HTIC post traumatique. Episode d’hypoxémie et/ou d’hypotension > 5 min = risque de mortalité * 2. prévention et traitement des épisodes d’hypoxie et d’hypotension = règle d’or de la prise en charge pré-hospitalière des TCG par ; · Monitorage minimal ; PAM, s. PO 2, T°, Et. CO 2 · Intubation-ventilation mécanique · Remplissage vasculaire et catécholamines n Osmothérapie Mannitol 20% 0. 20 – 1 g/kg ( 1 -5 ml/kg )

n n · Osmothérapie Mannitol 20% 0. 20 – 1 g/kg ( 1 -5 ml/kg ) Amélioration du débit sanguin cérébral pendant 2 -3 heures. Impératives en cas d’anomalie pupillaire et/ou d’aggravation neurologique non expliquée par une cause extra-cranienne ( = ACR du cerveau !!!). La perfusion de 2. 5 ml/kg de Mannitol 20% même en l’absence d’anomalie pupillaire doit permettre au moindre doute, un transport autorisant une hémodynamique cérébrale dans de meilleures conditions, diminuant le risque d’engagement cérébral et permettant d’effectuer des examens diagnostique à l’hôpital suivis de thérapeutiques adaptées médicochirurgicales.

n n n · Lutte contre l’hyperthermie (augmentation de la Pa. CO 2, de la PIC) · Position proclive + 10°-+30° (amélioration du retour veineux / ne vaut que si le patient est normovolémique). · Monitorage de la circulation cérébrale : Doppler transcranien, PIC, Sv. O 2, PAM · Association polytraumatisme, contrôler ; la ventilation, l’hémostase, l’hémorragie, la température. · Conserver au minimum ; 60% de TP / 100. 000 plaquettes. Suture d’une plaie du crane hémorragique

n Signes évocateurs d’œdème cérébrale diffus au TDM cérébral ; n n n Disparition de l’image du 3 eme ventricule Disparition des citernes péri-mésencéphaliques Disparition de la visibilité des sillons corticaux.

Buts de la prise en charge ;

indications neuro-chirurgicale des TCG ; n · · · n n n n plaie cranio-cérébrale, fracture de la base du crane hydrocéphalie aigue embarrures ouvertes ou fermées compressives HED symptomatique HSD aigu significatif (épaisseur > 5 mm avec effet de masse > 5 mm) Hématome intra cérébral ou contusion hémorragique de volume > 15 ml avec déplacement de la ligne médiane > 5 mm et oblitération des citernes de la base.

n n n Un scanner effectué avant H 6, doit être refait à H 6. – Mortalité ; HSD simple = 20% HSD compliqué = 50% Contusion et hématome intra parenchymateux = 15 -20% / 40% si GCS 8 Lésions encéphaliques diffuses, œdème cérébral = 84% de décès ou d’état végétatif / intérêt de la neurochirurgie éventuel pour une décompression osseuse (craniotomie décompressive) pour lutter contre l ‘HTIC.

SC de souffrance Diencéphalique : Mouvements d’errance des globes oculaires Pupilles petites et réactives Décortication Respiration de Cheynes Stokes Pontobulbaire : Respiration ataxique Mydriase bilatérales aréactives Motricité nulle. Mésencéphalique : Hypertonie / hyperthermie Pupilles irrégulières larges +/- réactives Décérébration Hyperventilation

CLASSIFICATION DE MASTERS Masters I TDM cérébral = 0 surveillance à domicile possible avec feuille d’explications. Asymptomatique céphalées, sensation ébrieuse hématome Abrasion du scalp autre que stade II ou III Masters II +/- TDM cérébral surveillance domicile ou hospitalière PC, amnésie post critiqueintoxication associée Modification de la conscience post critique age < 2 ans Céphalées progressives vomissements polytraumatisé Lésion faciale épilepsie post traumatique Masters III TDM d’emblée +/- neurochirurgie Altération ou modification de la conscience Plaie pénétrante ou embarrure déficit neurologique

DOPPLER TRANSCRANIEN Méthode ; • Utilisation d’une sonde basse fréquence de 2 MHz • Fenêtre temporale (au dessus de l’arcade zygomatique) • Artère cérébrale moyenne flux positif Profondeur de 45 -60 mm Vmoy 62 +/- 12 cm/sec

Physio ;

• Les Résistances cérébrales distales sont basses donc la Vd est haute Si les RCD augmentent la Vd diminue IP augmente Si la PIC augmente, la PAM diminue la Vd diminue Si hypocapnie vasoconstriction diminution Vd • Un DTC normal chez un patient normocapnique et non anémique, normotherme dans un délai < 48 heures garanti un DSC correct. • Sv. JO 2 normale = 60 -80% si < 50% hypoxie cérébrale Après TC stabilisation des lésions intra cérébrales en 4 -5 heures. • PPC estimée = ( Vmoy / Vmoy – Vd ) * ( PAM – PAD ) Ou = ( PAM – Vd ) / ( Vmoy + 14 )

TRAUMATISME DU THORAX

·Fractures / volet costal ; surcharge de travail ventilatoire vers J 2 -3 Distension gastrique quasi constante • Epanchement pleural ; Hémothorax et trauma fermé chirurgie si abondance > 1000 -1500 ml 100 -150 ml/h compressif : drainage avec autotransfusion lors d’une situation catastrophique. attention à la hernie diaphragmatique qui peut mimer un hémothorax. pneumothorax si instabilité hémodynamique, drainage à partir d’un décollement de 5 mm / 80 mm. compressif : exsuflation à l’aiguille 14 G puis drain de joly PNO antérieur visible qu’au TDM

·Contusion pulmonaire ; Gravité liée aux modifications de l’hématose. Physio ; rupture des membranes alvéolo-capillaires / hémorragies intraalvéolaires Puis œdème interstitiel SDRA diminution Pa. O 2, compliance pulmonaire, rapport Vent/perf, DC augmentation travail respiratoire, RVP atteinte moins fréquente chez le sujet âgé par une mauvaise propagation de l’onde de choc (énergie absorbée par les cotes du fait de la moindre élasticité) clinique ; dyspnée, tirage +/- cyanose / hémoptysie / emphysème sous cutané / ronchus, crépitants / hypotension fréquente paraclinique ; GDS ++ hypoxie hypo puis hypercapnie radiographie retard d’apparition jusqu’à H 6 / max H 48 -H 72 20 % de faux négatif TDM 100% de détection juste après le traumatisme TTT ; oxygénothérapie +/- VM si absolue nécessité Kinésithérapie Analgésie Séquelles ; secondaire à la fibrose dyspnée, altération de la CRF, du VEMS.

·Déplacement médiastin soit par : compression controlatérale Attraction homolatérale. ·Fracture de la 1ère cote = trauma violent contrôle de l’intégrité du pédicule vasculaire sous clavier (par doppler / artério). ·Importance de l’ECG normal, élimine dans 98% des cas une arythmie dans les 48 h la Troponine > 1 pour contusion myocardique avec dyskinésie segmentaire. Surtout si fracture sternale (hématome rétrosternal).

·Dissection de l’aorte ; Signes au TDM injecté hélicoïdale flap intimal Faux anévrysme Image de thrombus. Une radio du thorax normale n’élimine pas une dissection traumatique de l’aorte (TDM) • Classification de De Bakey : I : atteinte de l’aorte ascendante et descendante II : atteinte de l’aorte ascendante III : atteinte de l’aorte descendante. • CAT TT médical en urgence ; antalgiques morphiniques IV -bloqunats ++ Labétolol (Trandate) 1 mg/kg IV 1 min à répété à 10 min si besoin. Puis IVSE 0. 1 mg/kg/h (2 amp de 100 mg dans 160 ml de. G 5%) ou Aténolol (Ténormine) 5 -10 mg IVL 5 -10 min +/- antagoniste calcique (Loxen)

·Rupture aortique ; • Doit toujours être évoquée devant une cinétique avec une décélération brutale , une tamponade post traumatique. • Signes radiologiques évocateurs : élargissement du médiastin > 8 cm / hémothorax gauche / hématome de la coiffe pleurale / effacement du bouton aortique / abaissement de la bronche souche gauche / disparition de la fenêtre aorticopulmonaire / élargissement de la bande para trachéale / déviation à droite de la sonde œsophagienne / élargissement de la ligne médiastinale para spinale.

·Plaie pénétrante du thorax · exploration systématique en milieu spécialisé. Réanimation initiales détresses vitales sans retarder l’hémostase chirurgicale mécanisme lésionnel : arme blanche arme à feu avec lésions possibles à distance de l’orifice d’entrée par phénomène de propagation de l’onde de choc, et de cavitation. Recherche de la port d’entrée et de sortie la stabilité hémodynamique n’empêche pas l’existence de lésions potentiellement vitales ¾ des lésions traumatiques ne nécessitent qu’un drainage pleural simple pour hémopneumothorax 40 % des traumatismes thoraciques ont une lésion abdominale associée (orifice de pénétration sous mammelonaire en antérieur et sous les omoplates en postérieur)

lésion cardiaque : toute lésion parasternale = possibilité de lésion cardiaque (mortalité 70 -90%, par tamponade, hémorragie, dysfonction myocardique) 50% des patients sont hémodynamiquements stables diagnostic = ETO (après radio et drainage pleural si besion) lésion vasculaire : 0. 3 -10% ++ artère sous clavière, Aorte descendante, pulmonaire. Mortalité très élevée lésion trachéobronchique : emphysème sous cutané, pneumothorax, pneumomédiastin, atélectasie fuite d’air persistante dans le tube de drainage, incapacité à maintenir le poumon expandu (2 -3 tube de drainage) diagnostic positif par bronchoscopie risque d’embolie gazeuse +++++

lésion de l’œsophage : rare emphysème sous cutané dans le cou, pneumomédiastin, sang dans la SNG, pneumopéritoine lésion du diaphragme : difficile de dignostic / TDM et lavage péritonéal thoracotomie si instabilité hémodynamique ( PAS < 60 mm. Hg avant remplissage. / 60 < PAS < 100 selon le remplissage ) si drainage initial > 1200 ml ou si > 500 ml/h. plaie soufflante : drainage pleural + pansement obturant l’orifice de pénétration.

·Embolie Gazeuse ; · surtout chez les patients avec brèche pulmonaire et plaie des veines pulmonaires Hémoptysie / hémopneumatocele au TDM Modification de l’état neurologique et/ou hémodynamique lors de la ventilation mécanique Pou r éviter les embolies gazeuses éviter de ventiler autant que possible les trauma du thorax isolé Ventilation sélective / drainage pleural / pas de PEEP VM avec petit Vt et petite FR.

TRAUMATISMES ORTHOPEDIQUES

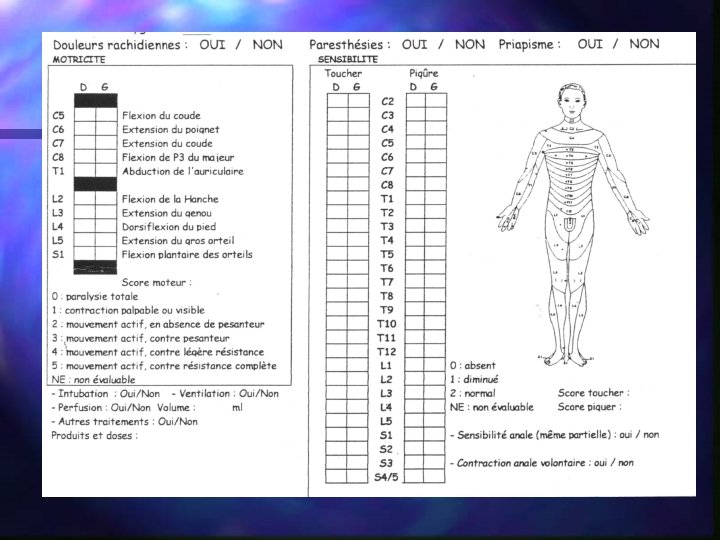
Ex. clinique ; Palper tous les segments osseux Mobiliser toutes les articulations Apprécier l’état cutané Palper les pouls Ex. neurologique complet / score ASIA.

CAT ; ·Initiale ·Secondaire désinfection, pansement occlusif compressif antiseptique Réduction et immobilisation des fractures déplacées et des luxations Immobilisation des foyers de fracture Abthérapie des fractures ouvertes & prophylaxie antitétanique TT rapide des fractures associées à des lésions vasculaires, des syndromes de loge, des plaies articulaires, des fractures ouvertes ou fermées avec menace cutanée. il faut pouvoir opérer avant le 3ème jour, car d’une part au delà le syndrome inflammatoire est important, et d’autre part des complications générales peuvent survenir et faire repousser l’intervention.

Indications chirurgicales en urgence des lésions du rachis ; ·Lésions cervicales très instables avec déficit neurologique complet. ·Lésions dorsales avec déficit neurologique incomplet. ·Lésions lombaires avec déficit neurologique non radiculaire. * ·Indications chirurgicales ; ·Lésion incomplète ou qui s’aggrave dans un délai < 6 h. ·Instabilité immédiate ou tardive ·Compression neurologique persistante décompression médullaire et stabilité rachidienne.

Embolie Graisseuse ; ·Déf ; ensemble des manifestations cliniques, biologiques et radiologiques consécutives à l’obstruction du réseau de la microcirculation par des micro-gouttellettes de graisses insolubles. Fréquence de 0. 5 à 30 % des polytraumatisés Incidence augmentant lors de fractures de plusieurs os longs, ++ si associés à une fracture du bassin. Facteurs favorisants = lésions viscérales Etat de choc Déplacement important et mauvaise contention du foyer de fracture

·Physio ; Embols graisseux migration dans les capillaires pulmonaires ( majorée dans les fractures fermées oû la pression générée est plus élevée) obstruction (majorée par l’adhésion plaquettaire et de fibrine) Libération d’acides gras (par hydrolyse physio de l’embol) toxicité au niveau de la membrane alvéolo-capillaire et du surfactant SDRA migration dans les capillaires cérébraux (après passage dans la grande circulation) désordres neuro-psychiques

·diagnostic clinique intervalle libre de qq heures à qq jours (moy H 24) sympto initiale hyperthermie / détresse respiratoire / tr de la vigilance à type d’obnubilation / thrombopénie progressive. Sympto complète / triade de Gurd tr. Ventilatoire (90%) Tr. Neuro-psychiques Tr. Cutanéo-muqueux

Tr. ventilatoires : auscultation et radiographie quasi asymptomatique jusqu’à H 24 +/- cœur pulmonaire à l’ECG (S 1 Q 3, BBD) tr. neuro-psychiques : dues à embolisation graisseuse cérébrale hypoxémie liée à l’atteinte pulmonaire aux lésions hémorragiques (par toxicité des Ac. gras sur l’endothélium vasculaire) Tr vigilance obnubilation, délire, agitation, coma Tr neuro-végétatif (par atteinte des noyaux gris centraux) tachycardie +/- instabilité hémodynamique Hyperthermie, sueur TDM pétéchies / œdème diffus / hypodensités de la substance blanche hémisphérique Tr. cutanéo-muqueux : purpura pétéchiale (J 2 -J 3) partie antéro-supérieure du thorax Fond d’œil : hémorragie rétinienne / taches blanches / œdème maculaire Forme fulminante début brutal et complet sans intervalle libre Le plus souvent mortelle par embolisation massive

·Diagnostic para-clinique Aucun examen spécifique Bio : thrombopénie +/- CIVD (avec faible diminution du Fib) Anémie hémolytique LBA : recherche des inclusions lipidiques ·TTT Préventif +++ immobilisation précose et fixation chir rapide et complète Prévention du choc hypovolémique / douleur / stress Oxygénothérapie +/- VM avec PEEP Mortalité des formes graves 10% / sinon récupération en 15 j.

TRAUMATISMES ABDOMINAUX

Mécanismes lésionnels ; ·Choc direct écrasement (écrasement de l’isthme pancréatique par le volant contre le corps vertébrale de L 1) L’augmentation brutale de pression intra abdominale est responsable de lésions par éclatement d’organes situés en dehors de la zone d’impact (rupture diaphragmatique, de l’intestin grèle). ·Décélération brutale étirements des zones d’attaches des organes que sont les pédicules vasculaires, les mésos, les ligaments. ·Seatbelt Mark ; marque du trajet de la ceinture de sécurité sur la paroi abdominale risque de lésion intra abdominales * par 8 (++ intestinale).

Plaies de l’abdomen ; ·Plaie pénétrante ; dès lors qu’il y a effraction du péritoine pariétal. ·Plaie perforante ; dès lors que la pénétration a entraînée des lésions viscérales abdominales sous jacentes. SC positif éviscération du contenu abdominale Extériorisation par la plaie de : sang, gaz, urine, liquide digestif Silence auscultatoire, BHA = 0 Sang au TR, dans la SNG Irritation péritonéale à la palpation Douleur au cul sac de douglas/ TR ·Une plaie thoracique se situant au dessous de la ligne mammelonaire / 4ème EIC peut être à l’origine d’une plaie péritonéale.

CAT ; ·Une surveillance rapprochée en attente d’une laparotomie peut suffire en l’absence de ; Eviscération Hémorragie interne Hémorragie digestive Péritonite ·Indications de laparotomie ; Plaie pénétrante par arme à feu Pneumopéritoine Péritonite Etat de choc hémodynamique Eviscération Hémorragie digestive ·Indications laparoscopie ; Epanchement intra péritonéal modéré (écho / TDM) Surveillance du blessé impossible ·Toute plaie de la paroi abdominale antérieure sans SC ou radiologique de pénétration péritonéale = exploration de la plaie sous AL au bloc opératoire.

Contusion hépatique ; Tout traumatisé hépatique doit avoir un scanner. TT non opératoire à privilégier / surtout si stabilité ou bonne réponse à la réa, si absence de lésion digestive. Si TT opératoire : tamponnement ++, sinon filet hémostatique ou suture. Contusion splénique ; TT non opératoire sihémodynamique stable Besoin transfusionnel < 4 CG Absence de trouble de l’hémostase Absence de lésion associée sévère. TT opératoire si hémorragie active Surveillance impossible de par la multiplicité des foyers hémorragiques Contraintes particulières ; besoin d’un TT anticoagulant pour d’autre atteinte, besoin d’une chirurgie en décubitus ventral ou prolongée ou hémorragique.

Contusions d’organes pleins ; Laparotomie non discutable si au moins deus signes au scanner : Pneumopéritoine Epaississement de la paroi abdominale Extravasation de produit de contraste Hématome intra mésentérique Contusion du tube digestif ; Intérêt de l’échographie initiale Recherche : élargissement de la racine du mésentère De l’air là ou il ne devrait pas être Elargissement de la paroi du tube digestif.

Traumatisme pelvien ; ·La fracture du bassin doit faire redouter un hématome rétro péritonéal et doit faire discuter chez un patient instable hémodynamiquement l’indication d’une embolisation artérielle et/ou d’une fixation chirurgicale du bassin (par fixateur externe) ou d’une mise en place de champs pelviens de Ganz ou de Browner ( de mise en place plus rapide) ou au pire d’un packing. ·Recherche de lésions vaginale, anorectale ou cutanée peuvent être à l’origine d’un saignement majeur pouvant justifier d’une hémostase locale au bloc opératoire / transforment ces fractures du bassin en fractures ouvertes. ·Recherche de lésions urologiques, surtout chez l’homme. La rupture urétérale est suspectée devant ; présence de sang au méat / globe vésical / impossibilité mictionelle chez le blessé conscient. Présnce d’une fracture ilio ou ischiopubienne ou d’une disjonction pubienne contre indique le sondage urétral chez l’homme

Traumatisme rachidien/médullaire ; ·SC neurologiques déficitaires non expliqués par le scanner faire une IRM. ·Un coma doit systématiquement faire suspecter une lésion rachidienne instable ·Perte de l’autorégulation du débit sanguin médullaire au niveau et à proximité des lésions médullaires baisse de la perfusion médullaire dès la baisse de la PAS. Constante en cas de tétra ou paraplégie haute, secondaire à la perte du sympathique hypoxie au niveau des zones lésées. Evolution de lésions secondaires à l’origine de souffrance des métamères sus jacents à la zone détruite (même en cas de section médullaire complète). Prévention des lésion secondaires par méthylprédnisolone ( 30 mg/kg en 30 min puis 5 mg/kg/h ) avant le délai de 8 heures et surtout de 3 heures. ·Buts de la prise en charge = maintien d’une hématose et d’un état circulatoire corrects dès les premières minutes de la prise en charge. ·Dans tous les cas, considérer tout polytraumatisé et à fortiori comateux comme porteur d’une lésion instable du rachis jusqu’à preuve du contraire CAT = minerve / dégagement monobloc / installation dans matelas à dépression.

·Notification des troubles neurologiques grâce au score ASIA. Examen répétitif. Il existe souvent une dissociation entre les niveaux lésionnels sensitif et moteur, surtout dans les atteintes complètes ( le niveau sensitif étant décalé vers le bas par rapport au niveau moteur). ·Echelle d’atteinte neurologique (de Frankel) Stade A atteinte neurologique complète Aucune fonction motrice ou sensorielle n’est conservée en sous lésionnel. Stade B atteint neurologique incomplète Seule la fonction sensorielle est conservée en sous lésionnel. Stade C atteinte neurologique incomplète Déficit moteur partiel avec score moteur <3 Stade D idem C avec score moteur < Stade E fonction sensorielle et motrice normale.

·Syndrome neurologique des atteintes incomplètes ; Syndrome central : ++ trauma cervical / atteinte motrice plus marquée au membre supérieur que inférieur / sensibilité sacrée conservée. Syndrome de Brown-Séquard : atteinte motrice et proprioceptive homolatérale Atteinte sensorielle thermoalgique controlatérale. Syndrome antérieur : atteinte neurologique motrice et thermoalgique variable Proprioception conservée. Syndrome de la queue de cheval : atteinte des racines nerveuses lombosacrées Aréflexie vésicale et des membres inférieurs Syndrome du cône médullaire : atteinte du cône et des racines lombaires idem queue de cheval avec réflexes sacrés conservés.

·Atteintes fonctionnelles et lésions associées ; ·Perte de la toux paralysie des muscles abdominaux ·Hypoventilation alvéolaire paralysie des muscles intercostaux ·Vasoplégie par perte du sympathique dans les atteintes dorsales hautes et cervicales ( dopamine) ·Bradycardie grave +/- asystolie ( parasympathique intact) lors de stimulation vagale ( atropine) ·Altération de la régulation thermique Le tétraplégique est poïkilothermie. ·Trauma cervicaux trauma facial Trauma dorsal hémo pneumothorax / volet thoracique / lésion viscérale ++ rate. ·Thrombose veineuse profonde fréquente avec risque d’embolie pulmonaire importante HBPM préventive dès les heures qui suivent le traumatisme. ·Iléus paralytique, gastroparésie Sonde gastrique ·Absence de douleur abdominale échographie facile ·Globe urinaire sonde urinaire

TRAUMATISME FACIAL · · · L’urgence = contrôle des voies aériennes supérieures n d’une hémorragie meilleure technique = embolisation ! ! au problème du retour veineux jugulaire lors de la pose du collier cervical et du serrage du lacet de la sonde d’intubation. toujours essayer de se procurer une photo.

·Plaie souillée délabrée = antibiothérapie par Augmentin et VAT. ·Intubation sous crash induction ssi ventilation au masque possible Sinon intubation en VS ·Bilan lésionnel ; crane – face Rachis cervical – examen neurologique Globe oculaire – nerfs de la face Vaisseaux carotidiens ·Lefort I mobilité isolé de l’arcade dentaire supérieure Lefort II mobilité du maxillaire supérieur Lefort III dysjonction cranio-faciale (correspond à une fracture de la base du crane)

RHABDOMYOLYSE / CRUSH SYNDROME

Etiologies ; ·compression musculaire prolongée de qq heures ·effort physique intense, coups de chaleur ·hypokaliémie ·infections (virale, bactérienne) ·drogues (amphétamine, célocurine, anabolisant), CO, alcool

physiopathologie ; P. P. Musc = PAM – P. intramuscul ·ischémie faillite de la pompe Na-K ATPase dépendante accumulation de Na et H 2 O œdème PIM majoration de l’ischémie ·. défaut de relaxation musculaire par défaut de relargage de Ca • ·rétablissement du débit · aggravation locale par libération radicaux libres majoration œdème activation de la coagulation aggravation générale par hyperkaliémie hypovolémie inflammation généralisée CIVD Acidémie

Marqueurs biologiques ; ·myoglobine = forme de stockage de l’Hb dans le muscle avec relargage possible localement lors d’insuffisance des apports. Pic à H 24 la myoglobine précipite dans les tubules rénaux quand le p. H. u est acide myoglobinurie et insuffisance rénale aiguë par nécrose tubulaire aiguë. ·CPK pic à J 3 CPK à 16000 à l’arrivée = 80. 000 à J 3 (gravissime) ·Hypocalcémie ·Hyperkaliémie ·Insuffisance rénale hypoperfusion rénale hypovolémie myoglobinurie acidurie radicaux libres ischémie

CAT ; ·scope dynamap vvp / biologie : iono CPK Ca GDZ radio ·remplissage vasculaire / Crush Syndrome avant dégagement : Na. Cl 1000 ml/h +/- HEA si choc après dégagement : Na. Cl 500 ml/h + G 5% 1000 ml/h + Bicarb 50 meq/l but = diurèse à 8000 ml/24 h p. H. u >6. 5 (BU) ·TT local des plaies hémorragiques / Abthérapie / VAT ·Cl. Ca si hyperkaliémie menaçante ·Furosémide pour tenter de relancer une diurèse si celle ci est nulle malgré un remplissage de 4000 -5000 ml ·Garrot ssi patient en état de choc avec détresse respiratoire, hémodynamique, neurologique et ne répondant pas au remplissage. membre fichu avec amputation quasi certaine ·Aponévrotomie si flux doppler nul Absence de pouls PIM > 40 mm. Hg Déficit sensitivomoteur.

SEDATION ANALGESIE

Douleur et évaluation ; Définitions de la douleur ; ·Expérience désagréable, sensorielle et émotionnelle associée à un dommage tissulaire présent ou potentiel, ou décrit en terme d’un tel dommage ·Douleur somatique (par stimulation des récepteurs périphériques) Douleur neurologique par désafférentation (par défaut d’inhibition) Douleur psychogène ·La douleur constitue une perception complexe, multidimentionnelle, déterminée par de nombreuses variables interactives, sensorodiscriminatives, affectives émotionnelles, cognitive et comportementale ·Signal d’alarme / sauvegarde de l’intégrité de l’organisme

Intérêts de l’utilisation de thérapeutiques anxiolytiques associées pour faire face à la part subjective majeure de la douleur, à la charge émotionnelle anxiolyse verbale / attitude rassurante anxiolyse médicamenteuse par BZD

pourquoi traiter la douleur ; ·Douleur = symptôme fréquent en médecine d’urgence ·Eviter les conséquences néfastes de la douleur sur l’organisme ( végétatives, neuro-endocriniennes, psychiques) ·Devoir humanitaire et déontologique ·Confort du patient et de l’équipe soignante ·Permet d’entretenir voire de rétablir une communication avec le patient ·Améliorer la prise en charge “ matériel ” du patient

Les fausses raisons de ne pas traiter la douleur ; ·Fatalité de la douleur en situation d’urgence ·Peur des effets secondaires des morphiniques ·Préserver le symptôme douleur pour établir le diagnostic ·Priorité aux détresses vitales ·Sous-estimation de l’importance de la douleur par le personnel soignant

Evaluation de la douleur ; ·Doit être systématique par interrogatoire puis par échelle d’évaluation / EVA, EN ·Un patient qui ne verbalise pas sa douleur ou qui ne réclame pas des antalgiques, n’est pas forcément un patient qui ne souffre pas ·Intérêt de l’EVA / EN reproductibilité, faisabilité Quantification chiffrée, transmission de l’information Recher l’efficacité de la réponse au TT, suivi dans le temps Montrer au patient que l’on attentif à sa douleur 13 mm = variation minimale qui correspond à une modification clinique significative ·Ne pas oublier de prendre en compte le contentement ou non du patient de l’efficacité du TT sur le syndrome algique.

Analgésie médicamenteuse ; ·Paracétamol / propacétamol = Prodafalgan Ind : douleur faible à modérée Potentialise l’effet des morphiniques C-ind : insuffisance hépatique / allergie Posologie : 2 g IVL 15 min /6 h Délai action : 30 min / pic H 1 -H 2

·AINS / kétoprofène = Profénid Ind : douleur osseuse, ORL, stomatologique, gynécologique, CN Potentialise l’effet des morphiniques et du paracétamol C-ind : cf AINS Posologie : 100 mg IVL 10 min /8 h Délai d’action : 15 -30 min

·Chlorydrate de tramadol = Topalgic Ind : C-ind : douleur modérée à forte insuffisance rénale, hépatique, respiratoire Epilepsie non contrôlée Toxicomane en sevrage Posologie : 100 mg IVL 20 min Puis si besoin à H 1 bolus de 50 mg/ 20 min sans dépasser 250 mg Puis 50 -100 mg/4 -6 h Effets secondaires : nausées, vomissements, vertiges, sédation, prurit*

·Protoxyde d’azote = Entonox ( O 2 -NO 2 équimolaire) Ind : douleur modérée à forte (analgésie équivalente à 10 mg de morphine) Potentialise l’effet des morphiniques Ne nécessite pas d’abord veineux c-ind : pneumothorax / TC avec trouble de la vigilance / T° ambiante < 5°C durée d’action = durée d’administration a l’arrêt de l’administration, risque d’hypoxie de diffusion / Oxygénothérapie pendant 10 min ATU levée Stockage en position couchée possible mais utilisation obligatoire en position verticale et à T° ambiante > 5°C

PRISE EN CHARGE HOSPITALIERE

·Si patient instable pendant le transport, bilan évolutif au centre d’accueil ( prévenir bloc opératoire, banque du sang, chirurgien, radiologue) ·A l’accueil des urgences, deux objectifs contracditoires ; obtenir un bilan lésionnel précis, en évitant de retarder des interventions thérapeutiques urgentes. ·Examen clinique complet indispensable avec TR (para-tetraplégie) ·Bilan biologique ; NFS plaq GR (peut être fait à partir de n’importe quel épanchement) Rh RAI TP TCA +/- Fib lactates alcool toxiques -HCG troponine

·b. Ilan radio standard; thorax de face (avec sonde orogastrique permet une meilleure étude du médiastin) rachis cervical profil +/- face, dorsal et lombaire (systématique chez tout polytraumatisé dont le GCS <8). bassin de face chez patient instable recherche ; hemopneumothorax ou médiastin ++ épanchement intra ou rétropéritonéal ++ urgence neurochirurgicale. fracture ou luxation rachis cervical bilan ortho selon la clinique

·échographie multinodale : vélocité artères cérébrales péricarde VC plèvres morisson D et G cul sac douglas Det G • patient stable bilan osseux puis scanner patient instable écho abdo puis hémostase chirurgicale ou vasculaire patient stabilisé scanner +/- bilan osseux puis hémostase intérêt de la répétitivité des échographie pour dépister une hémorragie intra abdominale.

·Transfusion ; De CG : buts = Hb > 7 g/dl ou 10 g/dl si TCG ou coronarien De plaquettes : 1 unité plaq pour 2 -3 CG si plaq < 50. 000 ou 80. 000 avec TCG Ou si < 100. 000 avec saignement actif Ou si < 50. 000 De PFC : pour 2 -3 CG si Fib < 0. 5 g/l Ou si TP < 40% et Fib < 1 1 amp de Cl. Ca pour 6 -7 CG

·Prise en charge des interventions urgentes ; Evacuation d’un HIC Hémostase vasculaire périphérique Thoracotomie, laparotomie exploratrice Angiographie thérapeutique lombopelvienne Délabrement majeur de membre.
- Slides: 106