Pneumonia Dr Glffy Gabriella Ph D egyetemi docens

Pneumonia Dr. Gálffy Gabriella Ph. D. egyetemi docens Tüdőgyógyintézet Törökbálint

Epidemiológia �Alsó légúti infekciók halálozása: 3. 5 millió/év �Életkor (incidencia életkorral emelkedik) �Nem (férfi túlsúly) �Komorbiditások (pld. COPD-ben az incidencia 22. 4/1000/év) �Emelkedő tendencia! Nő a hospitalizált CAP szám is (20% fölött)
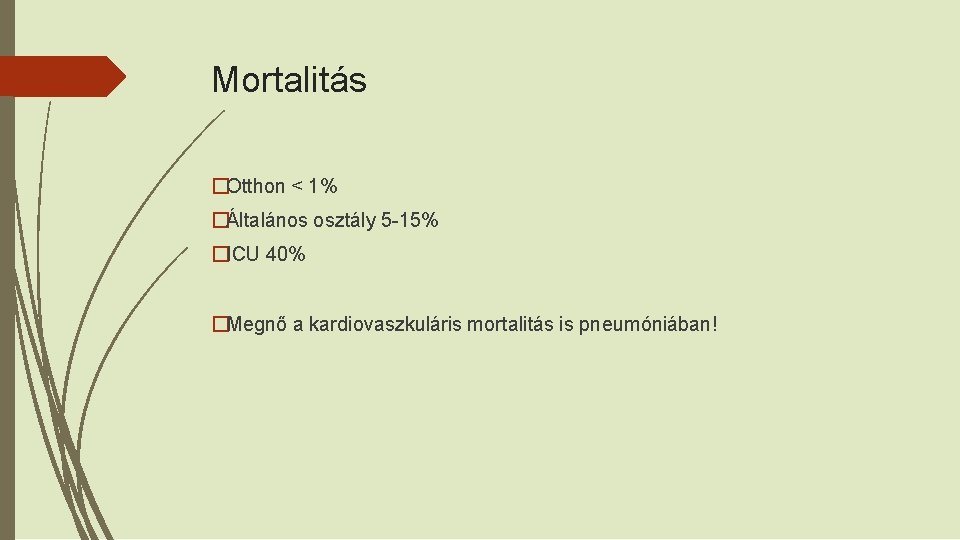
Mortalitás �Otthon ˂ 1% �Általános osztály 5 -15% �ICU 40% �Megnő a kardiovaszkuláris mortalitás is pneumóniában!

A tüdőgyulladás kóroki tényezői � 1. Baktérium/vírus/gomba inhalációja � 2. Aspiráció /orr-garat váladék/ � 3. Kórokozók szóródása véráram útján � 4. Direkt ráterjedés

Osztályozás �Területen szerzett (CAP) �Ápolási otthonban szerzett �Nozokomiális (HAP, VAP) �Immunszuprimált szervezetben fellépő �Aspirációs

CAP kórokozói Kórokozó Metaanalízis(%, 7113 beteg) S. pneumoniae 65 H. influenzae 12 S. aureus 2 Gram-negatív 1 Egyéb(M. cat, S. pyog, Neiss. ) 3 M. pneumoniae 7 Chl. pneumoniae Legionella spp. Vírusok Aspiráció atípusos kórokozók 1 4 3 Nincs adat

Klinikum I. Tünetek Kezdet Hidegrázás Nehézlégzés Mellkasi fájdalom Fejfájás Hasmenés Conjunctivitis Fénykerülés Izomfájdalom Típusos Hirtelen Előfordul Korán Gyakran Ritkán Nincs Ritkán Atípusos Lassú, fokozatos Nincs Későn Ritkán Gyakran Előfordul Gyakran gyakran

Klinikum II. Tünetek Herpes labialis Köhögés típusa Köpet Kopogtatás Hallgatózás Típusos Előfordul Produktív Gennyes, néha véres Tompulat Crepitatio Atípusos Nincs Improduktív Kezdetben nincs

Leggyakoribb kórokozók klinikuma I. Pneumococcus Legionella spp Életkor (év) >30 Nem Férfi>nő Évszak Tél, tavasz Nyár Társbetegség Gyakori Igen gyakori Kezdet Hirtelen Subacut Hidegrázás Egyszer Visszatérő Láz Magas M. pneumoniae <30 Férfi=nő Ősz, tél Ritka Fokozatos Borzongás mérsékelt
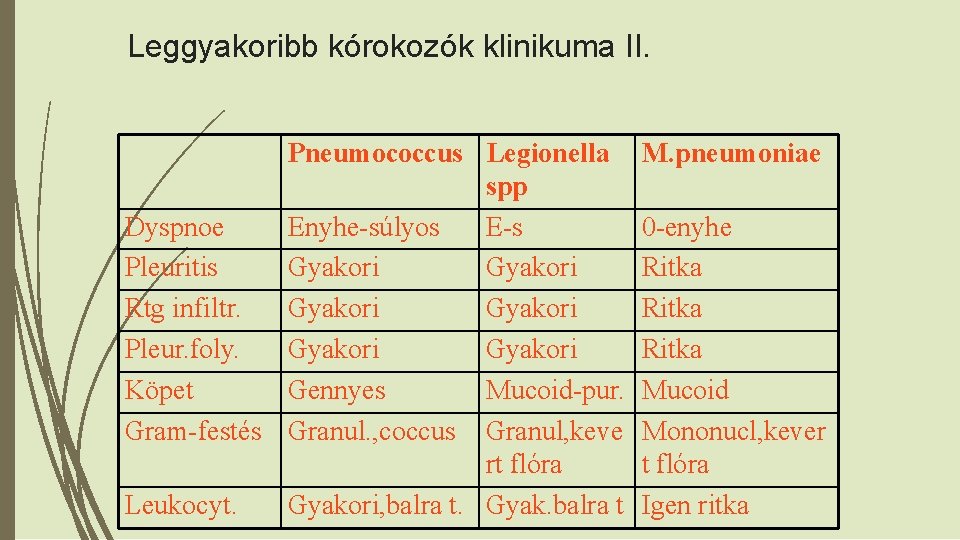
Leggyakoribb kórokozók klinikuma II. Pneumococcus Legionella spp Dyspnoe Enyhe-súlyos E-s Pleuritis Gyakori Rtg infiltr. Gyakori Pleur. foly. Gyakori Köpet Gennyes Mucoid-pur. Gram-festés Granul. , coccus Granul, keve rt flóra Leukocyt. Gyakori, balra t. Gyak. balra t M. pneumoniae 0 -enyhe Ritka Mucoid Mononucl, kever t flóra Igen ritka

Kritikus döntési pontok az otthon szerzett pneumóniában szenvedő betegek ellátásában � Van-e pneumóniája? � A pneumóniás beteg állapota megengedi-e az otthon kezelést? � Kezelhető-e általános osztályon, vagy intenzív osztályos elhelyezés szükséges?

80 év felett fontos tünet � Megváltozott mentális status � A meglévő comorbiditások romlanak � Tachypnoe!!!/ 1 -2 nappal megelőzheti a radiológiai megjelenést / � Mortalitás 20% felett � Radiológiai megjelenés dehydráció esetén késik � Másrészről klinikum nélküli infiltratum is pneumónia

CAP Kínában az első guideline 2006 -ban készült, az utolsó update 2016. A súlyosság megítélésére a CURB 65 -öt javasolják. A CRP-vel követi a kórlefolyást (USA-ban pct-vel, CRP-t mellőzik). Idősek 50%-ában nincs láz (rossz prognosztikus jel!). Fontos diff. dg. Kérdés a CAP és a bal szívfél elégtelenség elkülönítése. A p. CO 2 csökkenését szintén rossz prognosztikai jelnek tekintik. (Welte, T).

Mikrobiológiai diagnosztika Polymikróbás etiológia 2 -13% között fordul elő. Mikrobiológiai minták: Köpet: előkezelés nélkül Gram festés pozitív lelete informatív (S. pneumoniae, S. aureus, Haemophilus influenzae, Gram negatív bacillusok) Anaerob tenyésztés ritka Legionella antigén vizsgálattal párhuzamosan a tenyésztést is el kell indítani (alacsonyabb a pozitivitása). Hemokultura: 20% körüli a pozitivitása, ha nem kapott előtte antibiotikumot. Enyhe/mérsékelten súlyos pneumónia esetén vitatják. Antigén teszt Gyors eredmény: S. pneumoniae (ICT: immunchromatographiás teszt), Legionella pneumophila (Bin. Nax NOW teszt)

Minden CAP miatt hospitalizált betegnél kötelező a mikrobiológiai diagnózis: • • Minimum 2 hemokultura pár Legionella vizelet teszt Adekvát köpetminta, amit 2 -4 óra alatt fel kell dolgozni Téli hónapokban influenza diagnosztika (NAT: nuclear acid amplification) - egyébként rutinszerűen bakteriális vagy vírus molekuláris diagnosztika nem javasol (C evidencia)

Direkt antigén kimutatás vizeletből � Legionella pn. 1. serotipust mutatja ki, szenzitivitás 70%. � Pozitivitás megerősíti a diagnózist, negativitás nem zárja ki. � Streptococcus pn. BIVAXNOW szenzitivitás 70 -80%

Serológiai vizsgálatok � Mycoplasma pn. és Chlamydia pn. � PCR és Ig. M vizsgálat együttes értékelése � Chlamydia pn. esetén MIF 4 X Ig. G titeremelkedés a betegség kezdetétől 4 -6 hét � Mycoplasma pn. KKR 4 x Ig. G titeremelkedés

CAP és komorbiditások • A CAP növeli a kardiovaszkuláris betegségek kockázatát (AMI: kórházba került CAP esetek között 7% körül észleltek AMI-t). Minél súlyosabb a CAP, annál gyakoribb az AMI. • Aritmiák: QT megnyúláshoz vezethetnek a makrolidek és a fluorokinolonok. • Szívelégtelenség is elég gyakori kórházba került CAP mellett (idős kor, megelőző szívbetegség, diabetes mellitus). • Stroke is gyakrabban fordul elő CAP mellett-után.

PORT súlyossági score = PSI (pneumonia severity index) ELVÁLTOZÁSOK: PONTOK: � Demográfiás jellemzők. �Kor �Ffi �Nő x �Artériás p. H<7, 35 +30 x-10 �BUN≥ 30 mg/d. L +20 +10 �Na<130 x � Szociális otthon �Laboratóriumi és radiológiai elt: � Co-morbiditások: �Malignus +30 �Májbetegség +20 �CHF +10 �Cerebrovascularis +10 �Vesebetegség+10 +20 �Glucose≥ 250 mg/d. L +10 �hematocrit<30% +10 �p. O 2<60 Hgmm +10 �Mellkasi folyadék +10 � Fizikális vizsgálat �Zavartság +20 �tachypnoe>30/min +20 �systolés<90 Hgmm +20 �t: <35 >40 C +15 �P: : ≥ 125/min +10 � AZ ALACSONY RIZIKÓJÚ BETEG KISZŰRÉSÉRE
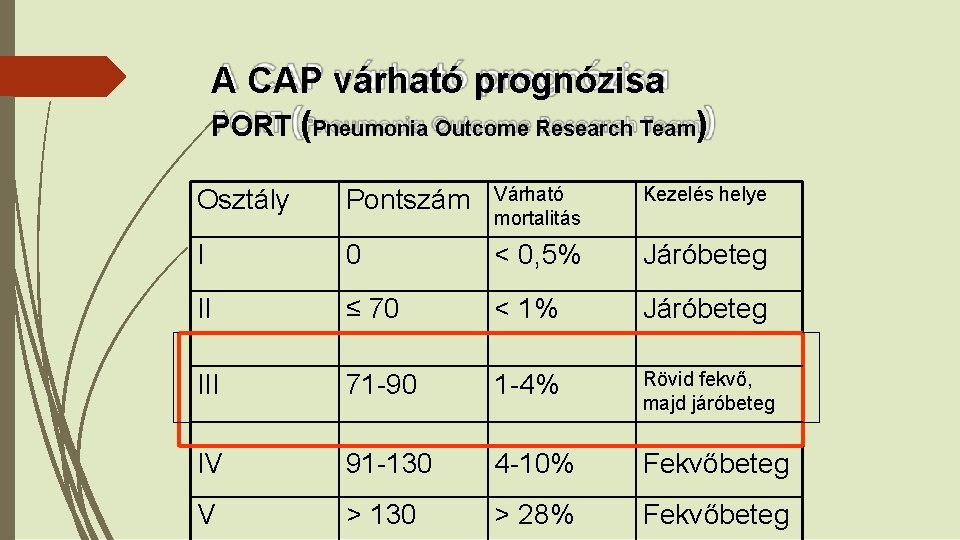
A CAP várható prognózisa PORT (Pneumonia Outcome Research Team) Osztály Pontszám Várható mortalitás Kezelés helye I 0 < 0, 5% Járóbeteg II ≤ 70 < 1% Járóbeteg III 71 -90 1 -4% Rövid fekvő, majd járóbeteg IV 91 -130 4 -10% Fekvőbeteg V > 130 > 28% Fekvőbeteg

CURB 65 score (1 -1 pont) C Mentális confusio U UN>7 m. M/L R Légzésszám>30/perc B RR<90/60 Hgmm 65 Életkor>65 év Enyhe: 0 -1 pont, 1. 5% mortalitás Középsúlyos: 2 pont, 9% mortalitás Súlyos: 3 -5 pont, 22% mortalitás

Súlyosság megítélése CAP-ban � ICU elhelyezés legfontosabb szempontjai : � a légzési elégtelenség miatt fellépő gépi lélegeztetés igénye � és a szeptikus shock következtében a vazopresszor szükségessége. �A súlyossági pontszámok nem segítenek az antibiotikum választásban, mert mind a típusos, mind az atípusos kórokozók egyaránt előfordulnak enyhe és súlyos pneumóniában. � Tökéletes súlyossági score vagy biomarker ma még nem létezik.

Biomarkerek � Procalcitonin: segíthet az antibiotikum indikációban (baktérium-vírus? )-fenntartással � CRP-a súlyosság megítélésére nem ajánlott, a kezelés hatásosságát jól jelzi (monitorozás)

CAP: empirikus antibiotikum terápia �Általános szabály: enyhe kórképben szűkebb spektrumú, súlyos betegségben széles spektrumú antibiotikum választás javasolt. �Nem súlyos esetben monoterápia, súlyos esetben antibiotikum kombináció(béta lactam+makrolid) a jó választás. �ERS ajánlás kórházba kerülő nem súlyos CAP esetében: 1. aminopenicillin±makrolid 2. aminopenicillin/beta lactamase gátló±makrolid 3. nem-antipseudomonas cephalosporin 4. cefotaxim vagy ceftriaxon±makrolid 5. levofloxacin 6. moxifloxacin 7. penicillin G±makrolid

A súlyos CAP kritériumai Minor kritériumok: � Légzésszám ≥ 30/min � Pa. O 2/Fi. O 2 ≤ 50 � Confusio/desorientatio � Emelkedett CN: ≥ 20 mg/dl � Leukopenia fvs ˂ 4000/µl � Thrombocyta ˂ 100 000/µl � Testhőmérséklet ˂ 36 C fok � Agresszív folyadékpótlást igénylő hypotonia Major kritériumok: � IMV � Vasopresszort igénylő szeptikus shock ≥ 3 minor kritérium major kritérium nélkül ICU felvételt igényel.

ERS ajánlás súlyos CAP ban �Mikor gondolunk P. aeruginosa-ra? : �ha közelmúltban≥ 2 hospitalizáció volt; vagy antibiotikum kezelést kapott, vagy az elmúlt év során négy alkalommal; súlyos COPD-ben; orális szteroid (>10 mg/die) �P. aeruginosa gyanújában: Pseudomonas ellen hatásos antibiotikum kombinálása szükséges!/ meropenem hatásosabb, mint az imipenem/, aminoglucosidok � Ceftazidimet Penicillin G-vel kell kombinálni, hogy S. pneumoniae-ra is hassunk; ciprofloxacin vagy egyszer 750 mg, vagy kétszer 500 mg levofloxacin javasolt.

Hogyan kezeljük a súlyos CAP-ot? (T. Welte) • Empirikus kombináció széles spektrumú béta lactámmal (pld. piperacillin/tazobactam, cefotaxim, ceftriaxol és egy macrolid). • Ha nem mutat ki atípusos patogént és a beteg javul, 3 nap után leállítja a makrolidot. • Ha nincs szeptikus shock, elfogadható monoth respiratórikus fluorokinolon (moxifloxacin, levofloxacin) • B evidencia. A kórlefolyást T. Welte is CRP-vel követi. • De

Mikor lehet váltani? A klinikai stabilitás kritériumai: ≤ 37, 8 C hőmérséklet ≤ 100/min szívfrekvencia ≤ 24/min légzési frekvencia ≥ 90 Hgmm szisztolés érték O 2 sat ≥ 90% vagy PO 2 ≥ 60 Hgmm Oralis gyógyszerszedésre alkalmas Normális mentális állapot

I. v. - oral switch terápia Ceftriaxon, Cefotaxim Ceftibuten M Procalcitonin segíthet a switch időpontjának és az antibiotikum kezelés tartamának megválasztásában (utóbbi, ha pct ˂0. 25µg/ml, vagy 80 -90% mértékben csökkent)

Antibiotikum adás időtartama kórházba került CAP esetén � S. pneumoniae enyhe esetben 7 nap, súlyosabb esetben 10 nap � Atípusos kórokozó és Legionella 10 -14 nap � S. aureus vagy Gram negatív patogén 14 -21 nap Megjegyzés: a megfelelő antibiotikum esetén

Take home message: CAP 2017. ERS Idősek 50%-ában nincs láz (rossz prognosztikus jel!). Respiratórikus kinolon adását magas makrolid rezisztencia vagy az előző gyógyszerekre való túlérzékenység vagy intolerancia esetén adjuk. PCT és CRP követéssel is hasonlóan rövidebb antibiotikum kezelés érhető el. A vércukor emelkedés metabolikus alterációt jelez, még nem cukorbetegnél isegyéb szervi károsodásra utal. Több lebeny infiltrációja súlyossági jel (súlyosabb, ha mindkét oldal érintett) A p. CO 2 csökkenését szintén rossz prognosztikai jelnek tekintik. Súlyos CAP-ban, ha nincs szeptikus shock, elfogadható monoterápiában respiratórikus fluorokinolon (moxifloxacin, levofloxacin) Súlyos CAP-ban (shock): „GOLDEN HOUR”: egy órán belül el kell kezdeni az empirikus széles spektrumú antibiotikum adását

Differenciál diagnosztikus módszerek nem gyógyuló tüdőgyulladás esetén 1. 3. 4. 5. 1. Képalkotó : mellkasi CT (rutinszerűen CAP esetén nem ajánlott) 1. Bronchológiai módszerek a. ) az elváltozás észlelése (retenciós pneumónia: idegentest, intrabronchiális daganat esetén) b. ) kefebiopsia cytológiára c. ) excisió: az elváltozásból ill. transbronchiális kimetszés(ek). d. ) BAL: daganatsejtek elsősorban BAC esetében, de bakteriológiára, Pneumocystis jiroveci, CMV azonosítására, gombatenyésztés, galactomannan stb. céljából) Perthoracalis mintavételek: tűbiopsia, VATS Nyitott tüdőbiopszia Hisztológia, cytológia

Nosocomialis pneumonia (HAP) � 30 -70% mortalitás, Ps. aer. , Acin. : lélegeztetettekben 50 -90% �(VAP) – legerősebb kényszer a célzott ther-ra �Felvétel, intubáció után 48 óra múlva alakul ki �Baktériumok (80 -90%) - Gram-neg. bélbakt. (50 -70%): Ps. aer. , Ent. , Acin. , - S. aureus (15 -30%) - Anaerobok (10 -30%) - H. inf. (10 -20%) - S. pneumoniae (10 -20%) - Legionella spp. (4%) �Vírusok (10 -20%): influenza, RSV, CMV �Gombák (<1%) - Aspergillus

Korai és késői HAP kórokozói �Korai (5 napon belül) - S. pneumoniae – ‘core pathogen’ - H. influenzae - ‘core pathogen’ - M-catarrhalis - MSSA - ‘core pathogen’ - Gram-neg. bélbakt (E. coli, Klebsiella spp, Proteus spp Serratia marcescens) - ‘core pathogen’ �Késői (5 nap után) -Gram. neg. bélbakt (Ps. aer. , Acinet. spp. ) -Legionella spp. -Anaerobok

Mérsékelten súlyos HAP kockázati tényezők nélkül �Kórokozók – Sp, Hi, Mc, Sa, Gram-neg bélb. , - „alap pathogének” �Terápia - 2. gen. ceph vagy - Ps. aer. ellen nem ható 3. gen. ceph. vagy - béta-lactamaese stabil aminop. vagy - respirációs fluorokinolon (kombináció általában nem szükséges)

Mérsékelten súlyos HAP kockázati tényezőkkel �Kórokozók - „alap pathogének” - anaerob (aspiratio, thoracoabd. műtét) S. a. (coma, fejsérülés, diab. , infl után, chr. veseelégtelenség) - Legionella spp (steroid, légk, ITO, vizv. ) - Ps. aer. Acinet. , Candida (hosszú hosp, ism. ATB) �Terápia - 2. gen. ceph vagy - Ps. aer. ellen ható 3. gen ceph vagy - béta-lactamase stabil aminop. vagy resp. fluorok. (anaerob: kombináció clindamycinnel, Legionella: nagy dózisú iv. macrolid vagy resp. fluorokinolon. ) -

Súlyos HAP (pl. resp. insuff. , gyors rtg progr. , súlyos sepsis, shock, acut veseelégt. ) � Kórokozók – Gram-neg-bélbakt. - Acinetibacter - S. a. (MSSA, MRSA) - Legionella spp - Gombák (Candida) - Terápia - P. aer. ellenes 3. gen ceph és fluorokin. vagy - Staph. inf. esetén aminogl. +vancomycin/teicoplanin Candida: + fluc/amph. B - Legionella gyanú: + macrolid/resp. fluor. -
Streptococcus pneumoniae
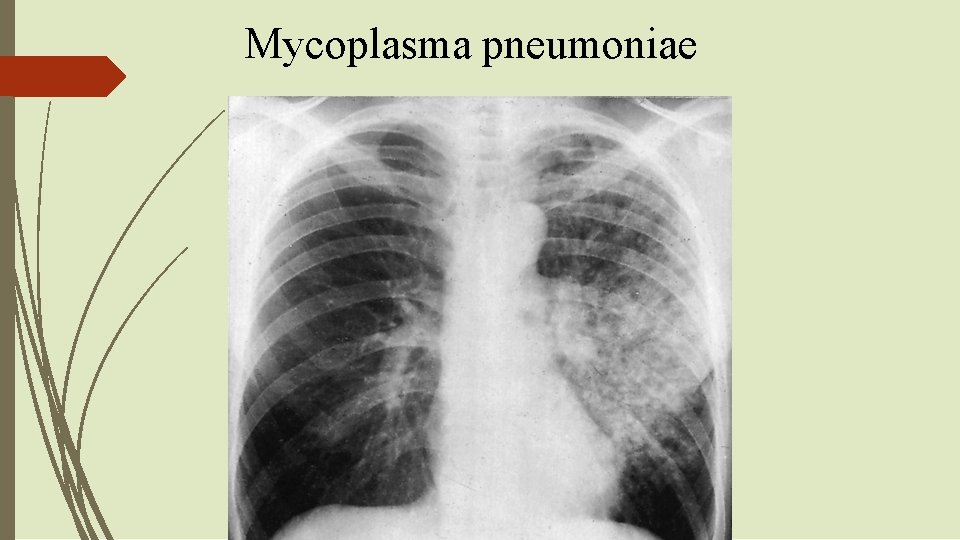
Mycoplasma pneumoniae
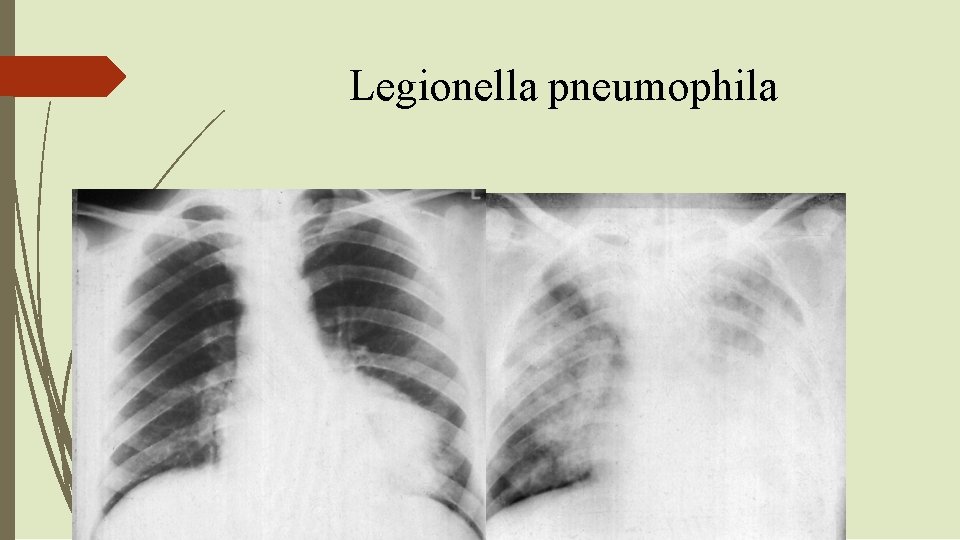
Legionella pneumophila

Differenciál diagnosztikai esetek IPF UI
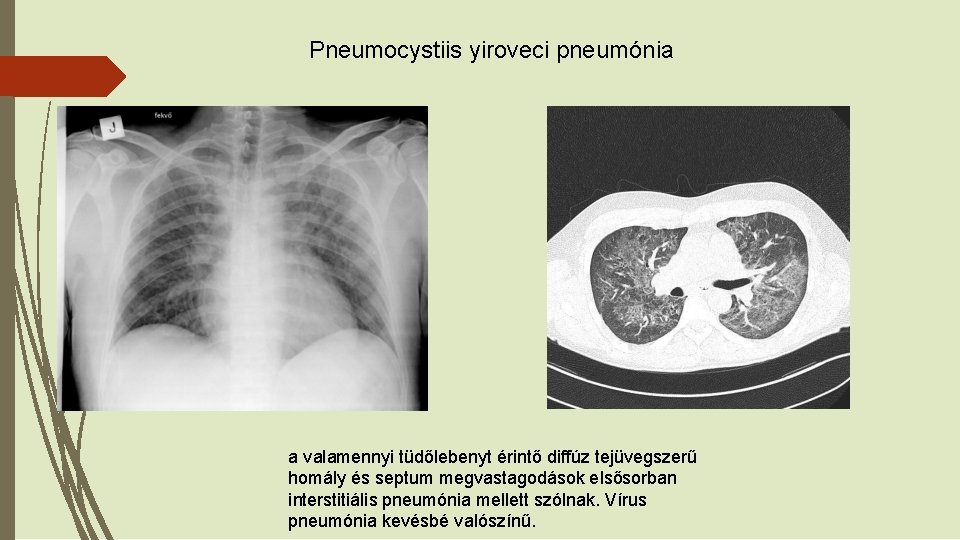
Pneumocystiis yiroveci pneumónia a valamennyi tüdőlebenyt érintő diffúz tejüvegszerű homály és septum megvastagodások elsősorban interstitiális pneumónia mellett szólnak. Vírus pneumónia kevésbé valószínű.
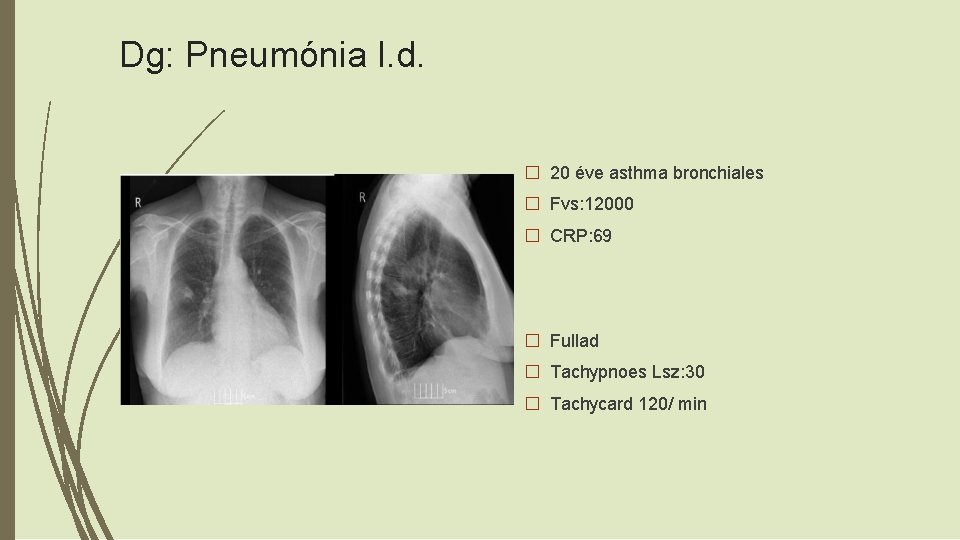
Dg: Pneumónia l. d. � 20 éve asthma bronchiales � Fvs: 12000 � CRP: 69 � Fullad � Tachypnoes Lsz: 30 � Tachycard 120/ min
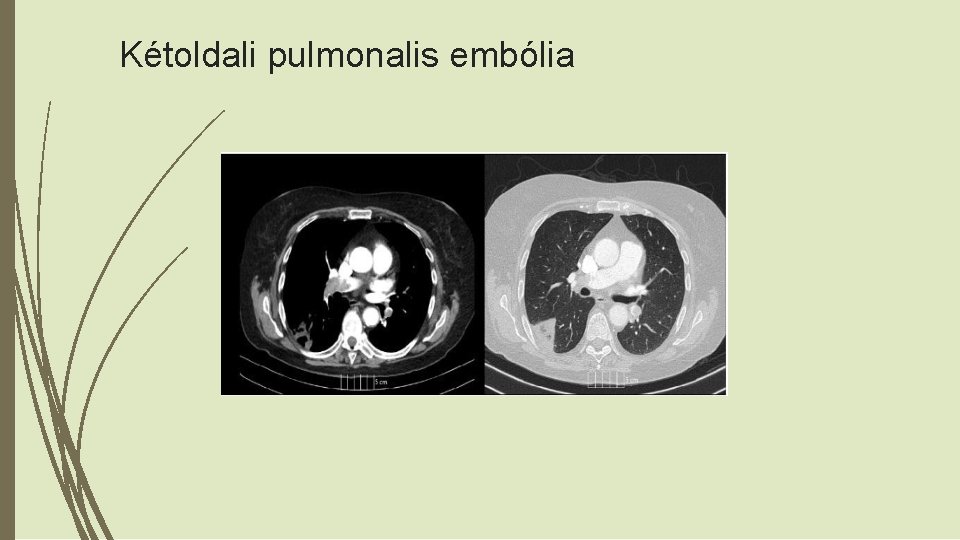
Kétoldali pulmonalis embólia

Légúti idegentest

Köszönöm a figyelmet!
- Slides: 46