Pneumnia MUDr Zuzana trbov Ph D MUDr Zuzana

Pneumónia MUDr. Zuzana Štrbová, Ph. D. , MUDr. Zuzana Nováčková Klinika pneumológie a ftizeológie LF UK a UNB

Prehľad a ciele prezentácie 1. Prehľad patogénov spôsobujúcich pneumóniu 2. Charakteristika pneumónie na základe pôvodu: získaná v komunite (community-acquired pneumonia, CAP) – nozokomiálna (hospital-acquired p. HAP) – asociovaná so zdravotnou starostlivosťou (healthcare-associated p. HCAP) 3. Popísať rozličné klinické prejavy pneumónie 4. Úloha rádiologických a laboratórnych vyšetrení pri diagnostike pneumónie 5. Diferenciálna diagnostika pneumónie 6. Porozumieť klinickým kritériám indikácie na hospitalizáciu alebo ambulantnú liečbu 7. Spoznať manažment pneumónie vrátane najlepšej voľby na empirickú antibiotickú liečbu 8. Spoznať možné komplikácie pneumónie a odsledovanie pacienta
Pneumónia • Akútne infekčné ochorenie postihujúce pľúcne alveoly, respiračné bronchioly a pľúcne interstícium. Obvykle spôsobená baktériami a vírusmi, zriedkavo hubami a parazitmi (patofyziologická definícia) • Diagnóza je založená na prítomnosti novo vzniknutého infiltrátu pri rádiografickom vyšetrení hrudníka sprevádzaného symptómami infekcie respiračného traktu (klinická definícia)

Pneumónia - závažný zdravotný problém Patrí medzi najčastejšie infekčné ochorenia Celosvetovo je významnou príčinou morbidity aj mortality V rozvojových krajinách a pred - antibiotickej ére obávané ochorenie V rozvinutých krajinách je vedúcou príčinou úmrtia u starších a chronicky chorých pacientov

Klasifikácia pneumónie • Podľa možného zdroja patogénu a stavu imunitného systému • Kľúčová pre manažment vzhľadom na to, že liečba je empirická s cieľom pokryť čo najširšie spektrum pravdepodobných patogénov • Anamnéza: • Komorbidity a chronicky užívané lieky, imunodeficientný stav (aktívna onkologická liečba, imunosupresíva, biologická liečba, HIV). Riziko aspirácie. • Nikotinizmus, alkohol, iné abúzy • Nedávna hospitalizácia, ošetrenie v zdravotníckom zariadení, umiestnenie v domove sociálnych služieb • Sociálne zázemie pacienta (zohľadniť pri rozhodovaní o hospitalizácii)

Klasifikácia pneumónie podľa pôvodu 1. Pneumónia získaná v komunite - Community-acquired pneumonia – pacient žijúci v bežnej populácii, bez imunodeficitu, nebol posledných 30 dní hospitalizovaný 2. Nozokomiálna pneumónia - Hospital-acquired pneumonia – vznik ≥ 48 h pobytu v nemocnici. Ventilátorová pneumónia - Ventilator- associated pneumonia – vznik 48 -72 h po endotracheálnej intubácii 3. Pneumónia viazaná na zdravotnícke zariadenia - Healthcare-associated pneumonia - staršie polymorbidné osoby koncentrované v ústavoch sociálnej starostlivosti, často navštevujúce zdravotnícke zariadenia 4. Pneumónia u imunodeficientného pacienta - Pneumonia in immunocompromised host 5. Aspiračná pneumónia – vznik po aspirácii žalúdočného obsahu – chemická pneumonitída nasledovaná bakteriálnou kontamináciou

Pneumónia získaná v komunite - patogény Typické baktérie: Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis – S. pneumoniae je najčastejším bakteriálnym pôvodcom pneumónie Staphylococcus aureus – nie je častý u hostiteľov bez komorbidít, môže spôsobiť závažnú pneumóniu po chrípkovej infekcii Klebsiella pneumoniae – u pacientov s chronickým alkoholizmom alebo diabetes mellitus Pseudomonas aeruginosa – príčina pneumónie u pacientov s preexistujúcim poškodením pľúc (bronchiektázie alebo cystická fibróza)

Pneumónia získaná v komunite - patogény Intracelulárne baktérie: Legionella pneumophila, Mycoplasma pneumoniae, Chlamydophila psittaci a Coxiella burnetii. “Atypické“ mikroorganizmy nie je možné kultivovať na bežných pôdach ani zobraziť Gramovým farbením • Respiračné vírusy – výskyt závisí od sezonality, geografickej lokality a vekovej skupiny. Rhinovírusy, Parainfluenza, Influenza a Koronavírusy. Vírusová pneumónia môže mať závažný priebeh, alebo uľahčiť inváziu baktériám ktoré spôsobia sekundárnu infekciu

Patogény • Nozokomiálna pneumónia: K. pneumoniae, E. coli, P. aeruginosa, S. aureus - MRSA, Enterobacter, Acinetobacter, anaeróbne baktérie • Imunokompromitovaní pacienti - riziko infikovania nezvyčajnými – tzv. oportúnnymi patogénmi: Cytomegalovírus, RSV, HSV, Pneumocystis jirovecii, Mykobaktérie, Nocardia, Aspergillus a iné mykotické infekcie • Aspiračná pneumónia: obvykle následná infekcia orálnou flórou : Streptococcus, S. aureus, anaeróby

Interpretácia mikrobiologických testov • Pôvodcu infekcie sa obvykle podarí identifikovať u menej než polovice pacientov s pneumóniou, aj to najmenej po 1 -2 dňoch po stanovení klinickej diagnózy • Mikrobiologické testovanie teda nesmie spôsobiť zdržanie v začatí adekvátnej liečby • Kultivácia spúta a hemokultúra má význam u hospitalizovaných pacientov (najčastejšie dôkaz infekcie Streptococcus pneumoniae alebo Haemophilus influenzae) • Stanovenie antigénu v moči je rýchla a užitočná metodika na diagnózu pneumokokovej a legionelovej infekcie • Molekulárno-genetické metodiky (amplifikácia nukleových kyselín pomocou PCR) slúžia na detekciu respiračných vírusov a atypických patogénov

Diagnóza • Pacientova anamnéza a fyzikálne vyšetrenie sú významnou súčasťou stanovenia diagnózy, závažnosti pneumónie a následného liečebného postupu • Ku vzniku pneumónie predisponujú: fajčenie, imunodeficit, alkoholizmus, CHOCHP, chronické ochorenie srdca, obličiek a pečene • Klinické prejavy pneumónie získanej v komunite sú nešpecifické • Diagnóza pneumónie podľa definície vyžaduje prítomnosť nového infiltrátu na RTG snímke hrudníka (t. j. že lekár ordinuje a vyhodnotí RTG)
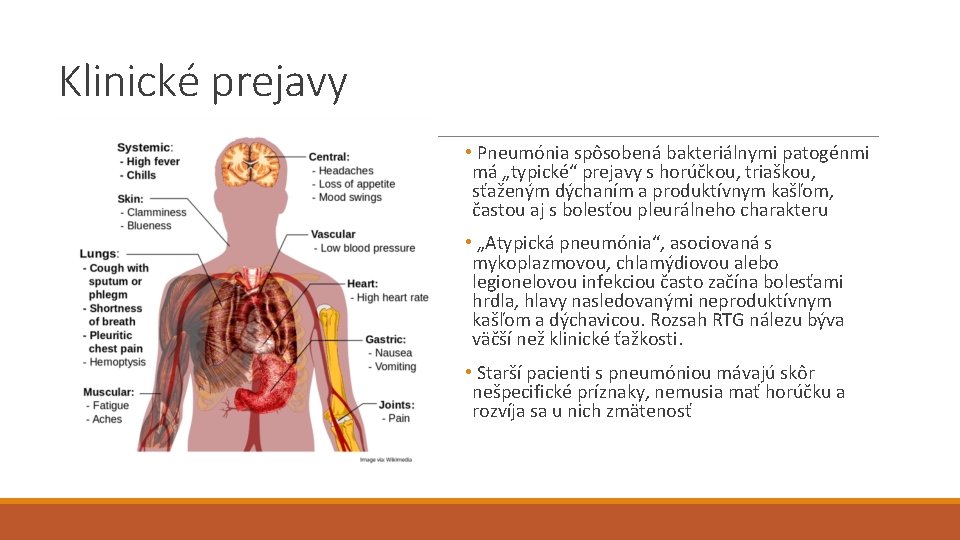
Klinické prejavy • Pneumónia spôsobená bakteriálnymi patogénmi má „typické“ prejavy s horúčkou, triaškou, sťaženým dýchaním a produktívnym kašľom, častou aj s bolesťou pleurálneho charakteru • „Atypická pneumónia“, asociovaná s mykoplazmovou, chlamýdiovou alebo legionelovou infekciou často začína bolesťami hrdla, hlavy nasledovanými neproduktívnym kašľom a dýchavicou. Rozsah RTG nálezu býva väčší než klinické ťažkosti. • Starší pacienti s pneumóniou mávajú skôr nešpecifické príznaky, nemusia mať horúčku a rozvíja sa u nich zmätenosť
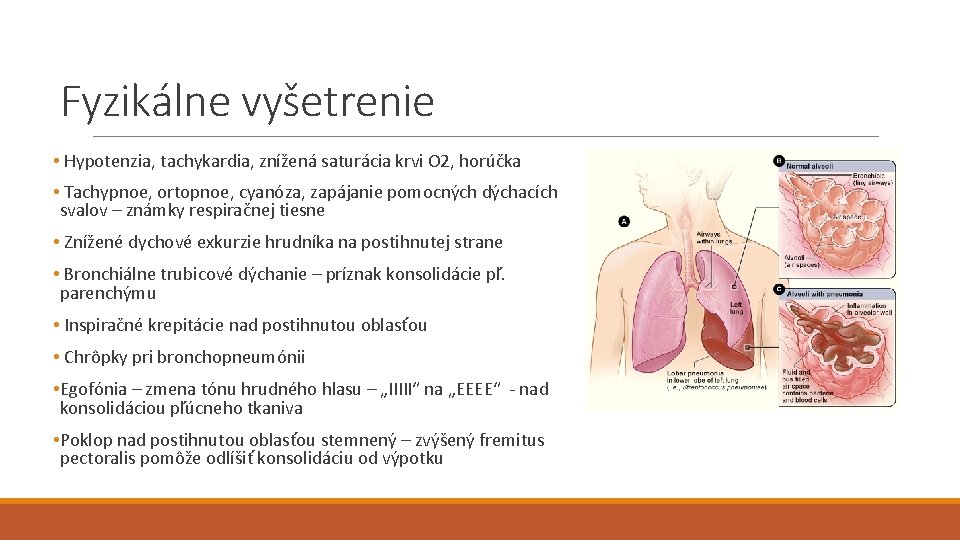
Fyzikálne vyšetrenie • Hypotenzia, tachykardia, znížená saturácia krvi O 2, horúčka • Tachypnoe, ortopnoe, cyanóza, zapájanie pomocných dýchacích svalov – známky respiračnej tiesne • Znížené dychové exkurzie hrudníka na postihnutej strane • Bronchiálne trubicové dýchanie – príznak konsolidácie pľ. parenchýmu • Inspiračné krepitácie nad postihnutou oblasťou • Chrôpky pri bronchopneumónii • Egofónia – zmena tónu hrudného hlasu – „IIIII“ na „EEEE“ - nad konsolidáciou pľúcneho tkaniva • Poklop nad postihnutou oblasťou stemnený – zvýšený fremitus pectoralis pomôže odlíšiť konsolidáciu od výpotku

Vyšetrenia vhodné u pacienta prijatí 1) RTG hrudníka: prítomnosť nových infiltrátov (pri prudkom priebehu ochorenia sa niekedy rozvinú až s odstupom 24 -48 hod alebo po rehydratácii) 2) Krvný obraz s diferenciálnym rozpočtom - leukocytóza s neutrofíliou poukazuje na bakteriálu etiológiu 3) Sérové hodnoty urey, kreatinínu, elektrolytov, hepatálnych enzýmov – závažnosť ochorenia, stav ostatných orgánových systémov. 4) Proteíny akútnej fázy: hodnota C-reaktívneho proteinu (CRP) <20 mg/L svedčí proti bakteriálnemu pôvodu, hodnota vysoká (trojciferná) u pneumokokovej pneumónie s bakteriémiou. Prokalcitonín je markerom bakteriálnej infekcie a sepsy 5) Oxygenácia periférnej krvi: Pulzná oxymetria – je prítomá hypoxémia? U pacientov s rizikom hyperkapnie (CHOCHP, obezita), s Sp. O 2 <92% a pri závažnej pneumónii je potrebné doplniť krvné plyny (ASTRUP) z arteriálnej krvi (obvykle a. radialis) 6) Mikrobiológia: Odber 2 sérií hemokultúry a vzoriek spúta na kultiváciu u pacientov so stredne závažnou a závažnou komunitnou pneumóniou pred začatím antibiotickej liečby, ak to okolnosti umožňujú. Vzorka moču na stanovenie antigénu S pneumoniae a Legionella

Rádiologické vyšetrenia • Rádiologické vyšetrenia samotné neumožňujú presne stanoviť etiológiu pneumónie • CT hrudníka je citlivejšie na rozlíšenie charakteru a rozsahu postihnutia pľúcneho parenchýmu než klasická RTG snímka, má však oveľa vyššiu radiačnú záťaž • Bakteriálne pneumónie obvykle postihujú konkrétnu anatomickú oblasť – napr. pľúcny segment alebo lalok, často s pleurálnym výpotkom (vždy popísať kostofrenické uhly) • Atypické patogény majú variabilný rádiografický obraz – od fokálne segmentálneho až po obojstranné intersticiálne postihnutie • Vírusové pneumónie obvykle spôsobujú infiltráty bilaterálne, symetricky, perihilárne alebo intersticiálne
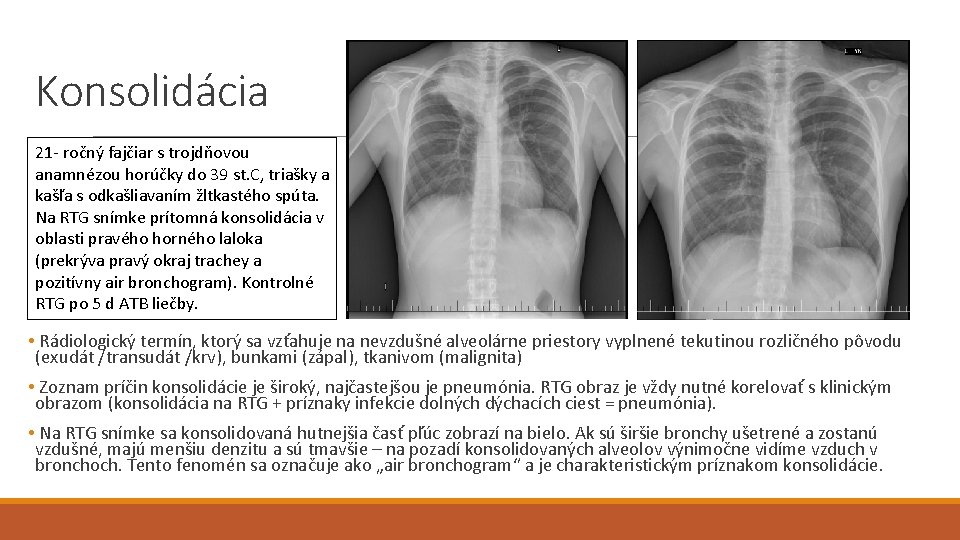
Konsolidácia 21 - ročný fajčiar s trojdňovou anamnézou horúčky do 39 st. C, triašky a kašľa s odkašliavaním žltkastého spúta. Na RTG snímke prítomná konsolidácia v oblasti pravého horného laloka (prekrýva pravý okraj trachey a pozitívny air bronchogram). Kontrolné RTG po 5 d ATB liečby. • Rádiologický termín, ktorý sa vzťahuje na nevzdušné alveolárne priestory vyplnené tekutinou rozličného pôvodu (exudát /transudát /krv), bunkami (zápal), tkanivom (malignita) • Zoznam príčin konsolidácie je široký, najčastejšou je pneumónia. RTG obraz je vždy nutné korelovať s klinickým obrazom (konsolidácia na RTG + príznaky infekcie dolných dýchacích ciest = pneumónia). • Na RTG snímke sa konsolidovaná hutnejšia časť pľúc zobrazí na bielo. Ak sú širšie bronchy ušetrené a zostanú vzdušné, majú menšiu denzitu a sú tmavšie – na pozadí konsolidovaných alveolov výnimočne vidíme vzduch v bronchoch. Tento fenomén sa označuje ako „air bronchogram“ a je charakteristickým príznakom konsolidácie.
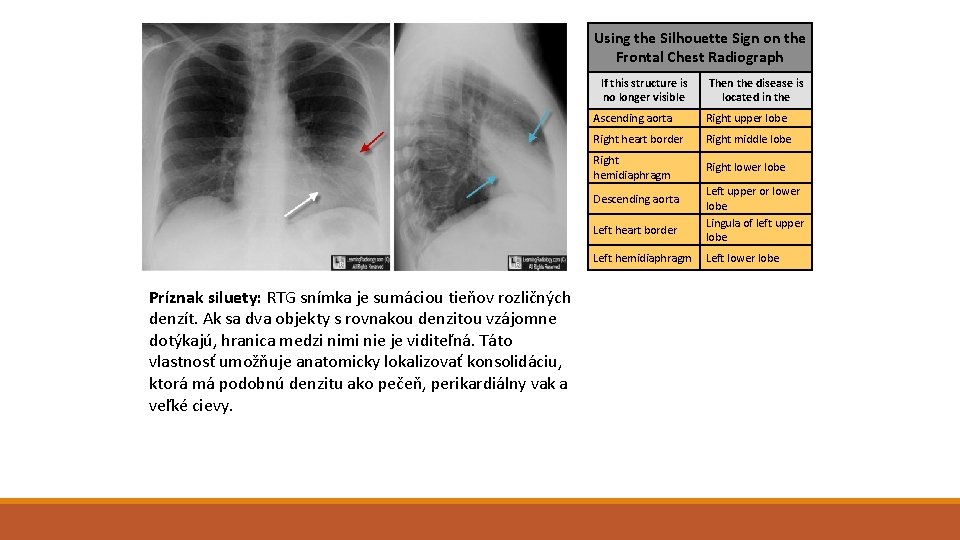
Using the Silhouette Sign on the Frontal Chest Radiograph If this structure is no longer visible Ascending aorta Right upper lobe Right heart border Right middle lobe Right hemidiaphragm Right lower lobe Descending aorta Left heart border Left hemidiaphragm Príznak siluety: RTG snímka je sumáciou tieňov rozličných denzít. Ak sa dva objekty s rovnakou denzitou vzájomne dotýkajú, hranica medzi nimi nie je viditeľná. Táto vlastnosť umožňuje anatomicky lokalizovať konsolidáciu, ktorá má podobnú denzitu ako pečeň, perikardiálny vak a veľké cievy. Then the disease is located in the Left upper or lower lobe Lingula of left upper lobe Left lower lobe
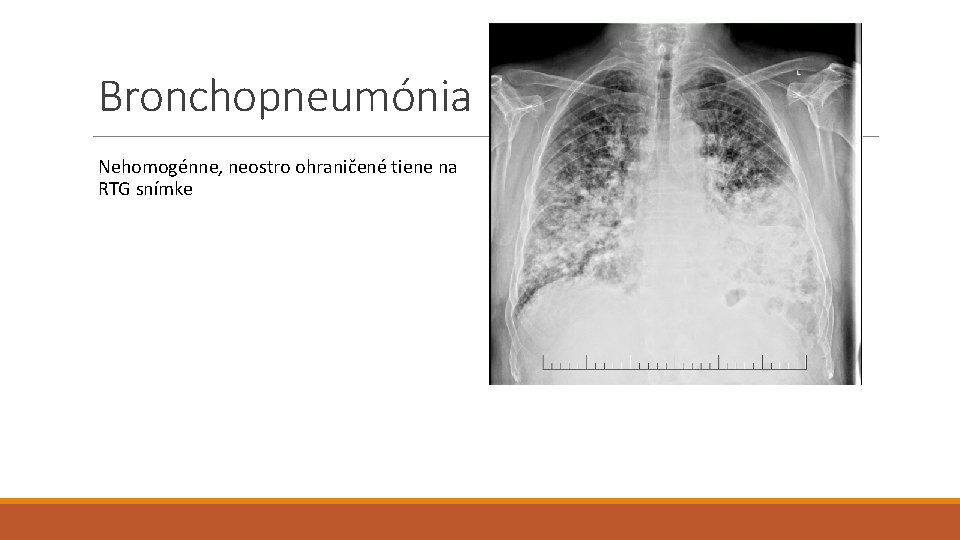
Bronchopneumónia Nehomogénne, neostro ohraničené tiene na RTG snímke
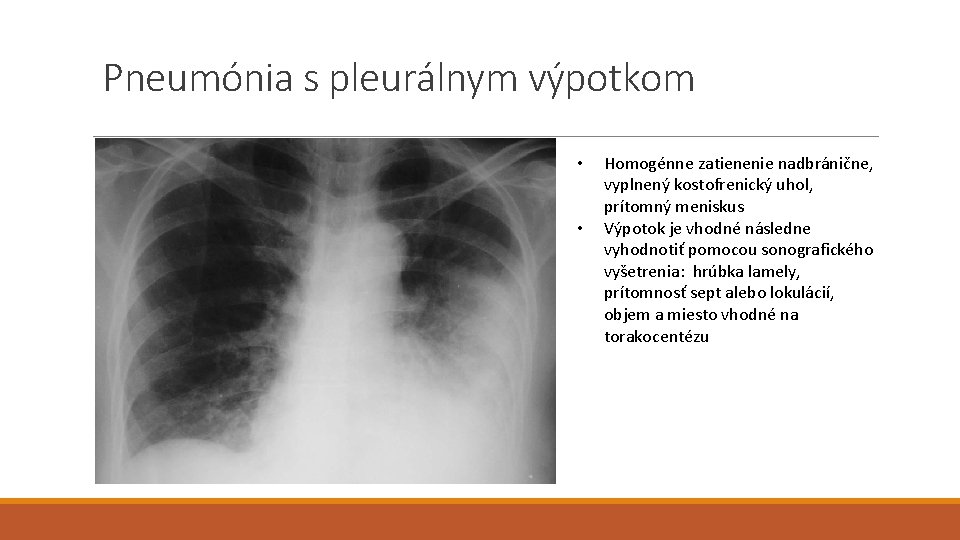
Pneumónia s pleurálnym výpotkom • • Homogénne zatienenie nadbránične, vyplnený kostofrenický uhol, prítomný meniskus Výpotok je vhodné následne vyhodnotiť pomocou sonografického vyšetrenia: hrúbka lamely, prítomnosť sept alebo lokulácií, objem a miesto vhodné na torakocentézu
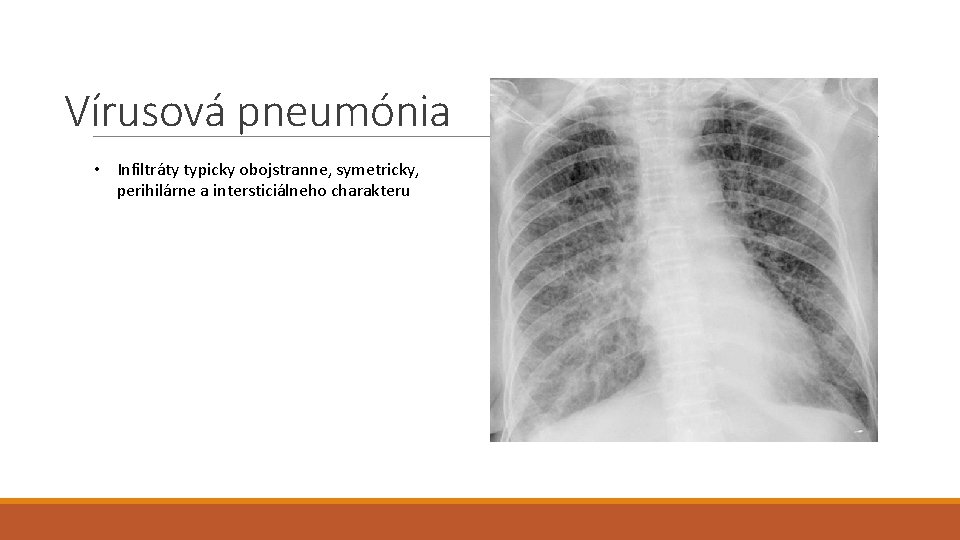
Vírusová pneumónia • Infiltráty typicky obojstranne, symetricky, perihilárne a intersticiálneho charakteru
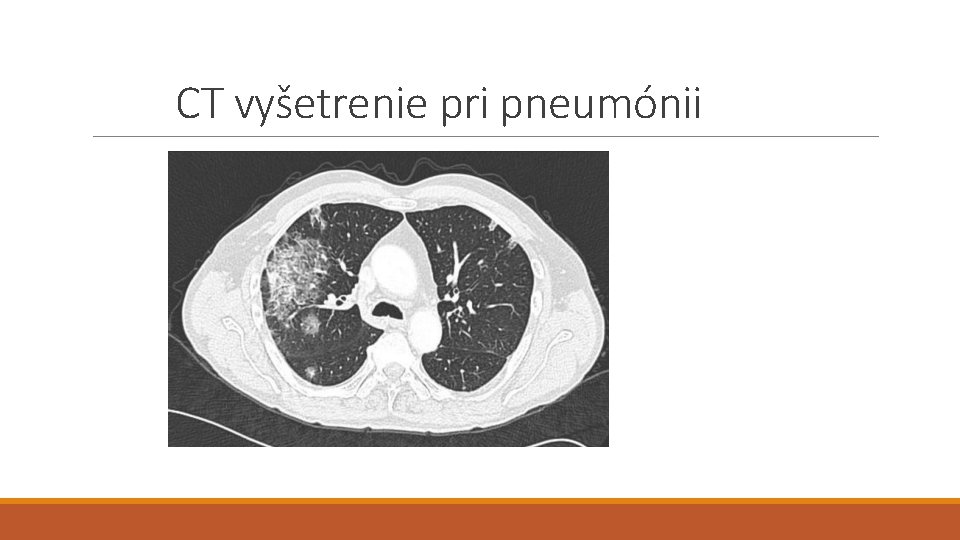
CT vyšetrenie pri pneumónii

Diferenciálna diagnóza • Akútna bronchitída • Exacerbácia CHOCHP, astmy, inflamácia bronchiektázií • Ľavokomorové srdcové zlyhanie • Pľúcna embolizácia • Karcinóm pľúc alebo metastázy do pľúc • Tuberkulóza

Diferenciálna diagnóza • Prvou úlohou je rozlíšenie infekcie dolných dýchacích ciest od infektu horných dýchacích ciest a iných príčin kašľa • Ak sú dominujúcimi príznakmi výtok z nosa, bolesti hrdla alebo ucha, je pravdepodobnejšia infekcia horných dýchacích ciest • Ak máme podozrenie na infekciu dolných dýchacích ciest, je potrebné rozlíšiť akútnu bronchitídu od pneumónie. Klinické príznaky oboch ochorení (kašeľ, spútum, teplota, dýchavica) sa prekrývajú, na odlíšenie je potrebné spraviť RTG snímku hrudníka • U pacienta so známim ochorením pľúc a zápalovým syndrómom je potrebné porovnať zmeny na aktuálnej a staršej RTG snímke hrudníka
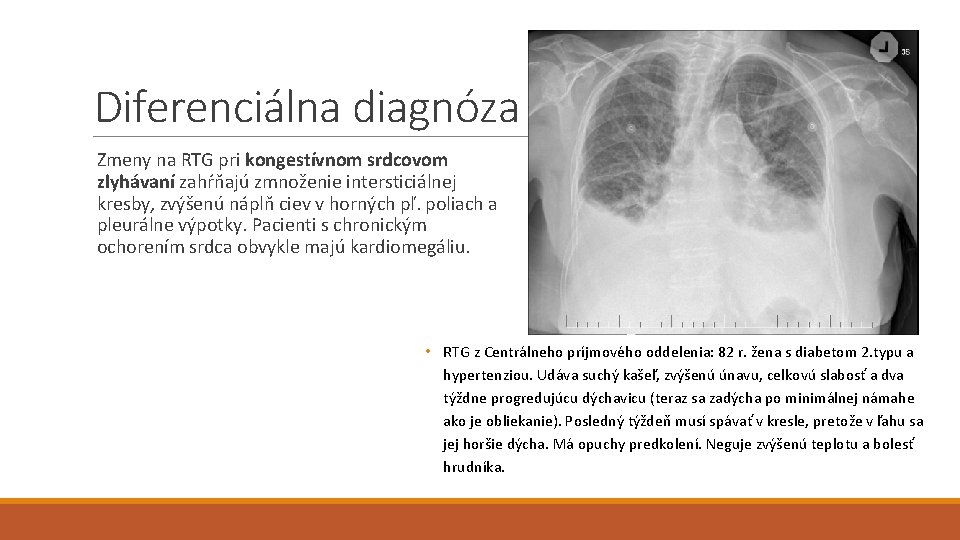
Diferenciálna diagnóza Zmeny na RTG pri kongestívnom srdcovom zlyhávaní zahŕňajú zmnoženie intersticiálnej kresby, zvýšenú náplň ciev v horných pľ. poliach a pleurálne výpotky. Pacienti s chronickým ochorením srdca obvykle majú kardiomegáliu. • RTG z Centrálneho príjmového oddelenia: 82 r. žena s diabetom 2. typu a hypertenziou. Udáva suchý kašeľ, zvýšenú únavu, celkovú slabosť a dva týždne progredujúcu dýchavicu (teraz sa zadýcha po minimálnej námahe ako je obliekanie). Posledný týždeň musí spávať v kresle, pretože v ľahu sa jej horšie dýcha. Má opuchy predkolení. Neguje zvýšenú teplotu a bolesť hrudníka.
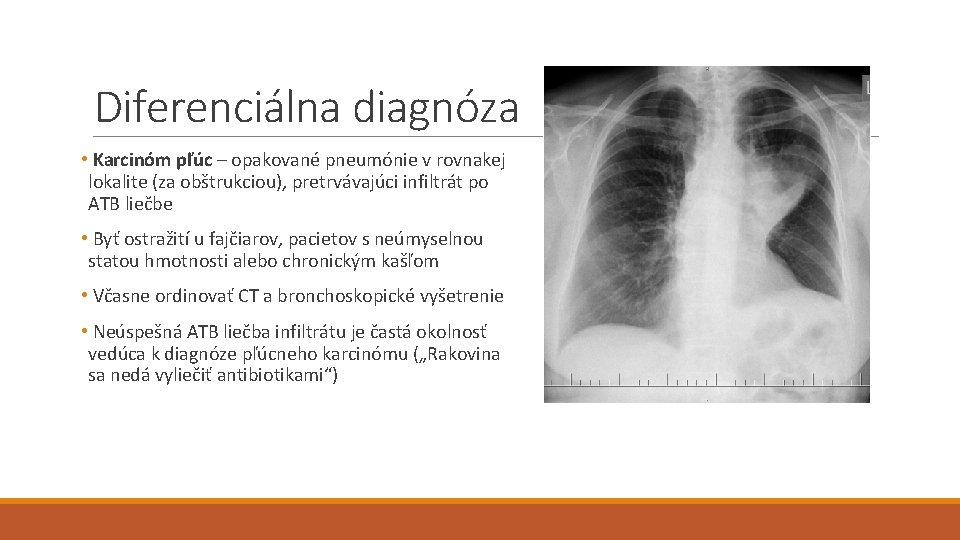
Diferenciálna diagnóza • Karcinóm pľúc – opakované pneumónie v rovnakej lokalite (za obštrukciou), pretrvávajúci infiltrát po ATB liečbe • Byť ostražití u fajčiarov, pacietov s neúmyselnou statou hmotnosti alebo chronickým kašľom • Včasne ordinovať CT a bronchoskopické vyšetrenie • Neúspešná ATB liečba infiltrátu je častá okolnosť vedúca k diagnóze pľúcneho karcinómu („Rakovina sa nedá vyliečiť antibiotikami“)
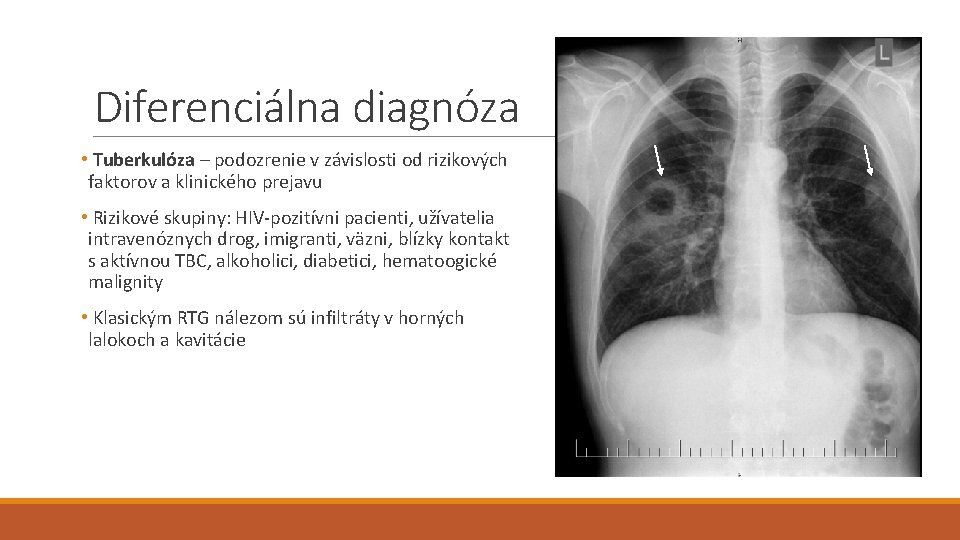
Diferenciálna diagnóza • Tuberkulóza – podozrenie v závislosti od rizikových faktorov a klinického prejavu • Rizikové skupiny: HIV-pozitívni pacienti, užívatelia intravenóznych drog, imigranti, väzni, blízky kontakt s aktívnou TBC, alkoholici, diabetici, hematoogické malignity • Klasickým RTG nálezom sú infiltráty v horných lalokoch a kavitácie

Posúdenie závažnosti ochorenia • Rozhodnutie či pacient potrebuje hospitalizáciu je kľúčové v manažmente pneumónie • Podcenenie závažnosti pneumónie • Skórovacie systémy boli vyvinuté, aby umožnili identifikovať pacientov so zlou prognózou už vo včasnom štádiu pneumónie CURB 65 – score: 1 bod za každý pozit. parameter: Zmätenosť Urea > 7 mmol/l Dychová frekvencia > 30/min Krvný tlak pod 90/60 mm. Hg Vek > 65 rokov

• CURB-65 score Stratifikácia pacientov podľa stúpajúceho rizika mortality • CURB 65 score 0 -1: možná ambulantná liečba • CURB 65 score 2: môže byť potrebná krátka hospitalizácia • CURB 65 score 3 a viac: ťažká CAP, odporúčaná hospitalizácia • CURB-65 score 4 -5 – potrebné rátať s prekladom na jednotku intenzívnej starostlivosti • Iné dôvody na hospitalizáciu (okrem závažnosti ochorenia): sociálna situácia, zhoršenie iného preexistujúceho ochorenia, preferencie pacienta

Liečba pneumónie • Úvodná ATB liečba je obvykle empirická • Adekvátna liečba komunitnej pneumónie má pokryť S. pneumoniae aj atypické patogény • Prvá dávna antibiotík má byť podaná čo najskôr (v nemocnici do 4 h od stanovenia diagnózy, ambulantne do 8 h) • Pacienti s ľahkým stupňom môžu dostať perorálnu liečbu • Pri nekomplikovanej komunitnej pneumónii je postačujúce trvanie 5 -7 dní • Pred ukončení ATB liečby má byť pacient 48 -72 h bez teploty a známok klinickej nestability • Po liečbe ústup RTG zmien zaostáva za klinickým zlepšením (do 6 t)

Antibiotics management • Outpatients/Low Severity CURB 65 score of 0 to 1. Oral amoxicillin / doxycycline / clarithromycin for patients hypersensitive to penicillin • Hospitalised Moderate Severity CURB 65 score of 2. Oral / Intravenous amoxicillin + clarithromycin Monotherapy: moxifloxacin / levofloxacin. Second generation (eg, cefuroxime) / third-generation (eg, cefotaxime or ceftriaxone) cephalosporin + clarithromycin. • Hospitalised High Severity CURB 65 score of 3 to 5. Treat immediately after diagnosis. Intravenous broad-spectrum β-lactamase stable antibiotic + macrolide (e. g. clarithromycin) is preferred.

Antibiotics management HAP - locally relevant microbiological data - the range of potential patogens and antimicrobial resistance patterns Patients at risk for multidrugresistant pathogens should receive a 3 -drug combination therapy: (1) antipseudomonal cephalosporin (cefepime, ceftazidime), antipseudomonal carbapenem (imipenem or meropenem), or piperacillin-tazobactam; (2) antipseudomonal fluoroquinolone (ciprofloxacin or levofloxacin) (3) anti-MRSA coverage (linezolid or vancomycin). Anaerobic lung infection: when suspected (e. g. aspiration, empyema) add metronidazole and clindamycin

Podporná liečba • Úvodný manažment pneumónie sa odvíja od stagingu – závažnosti • U pacientov s príznakmi respiračnej tiesne alebo respiračného zlyhania potrebná oxygenoterapia alebo podpora ventilácie formou neinvazívnej ventilácie alebo intubácie • Antipyretiká, rehydratácia, analgetiká, bronchodilatanciá, mukolytiká, antitusiká • Systémové kortikosteroidy môžu pri závažnej pneumónii skrátiť čas do klinickej stabilizácie a trvanie hospitalizácie, znížiť riziko mechanickej ventilácie a vzniku syndrómu respiračnej tiesne (adult respiratory distress syndrome, ARDS).
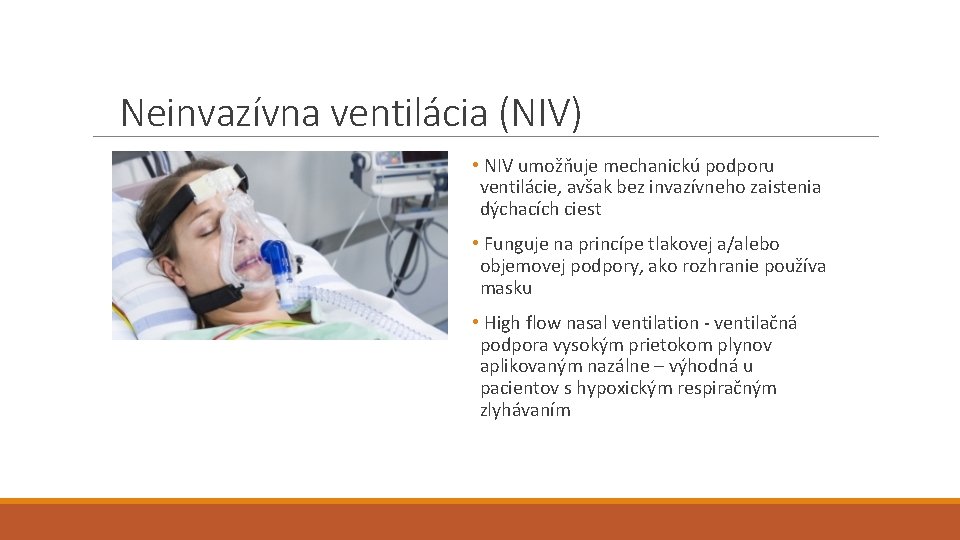
Neinvazívna ventilácia (NIV) • NIV umožňuje mechanickú podporu ventilácie, avšak bez invazívneho zaistenia dýchacích ciest • Funguje na princípe tlakovej a/alebo objemovej podpory, ako rozhranie používa masku • High flow nasal ventilation - ventilačná podpora vysokým prietokom plynov aplikovaným nazálne – výhodná u pacientov s hypoxickým respiračným zlyhávaním

Komplikácie pneumónie Pleurálny výpotok Empyém – nahromadenie hnisu v pleurálnej dutine Absces pľúc - nekróza časti pľúcneho tkaniva s následným vytvorením kavitácií Respiračné zlyhanie (ARDS) a multiorgánové zlyhanie v dôsledku sepsy
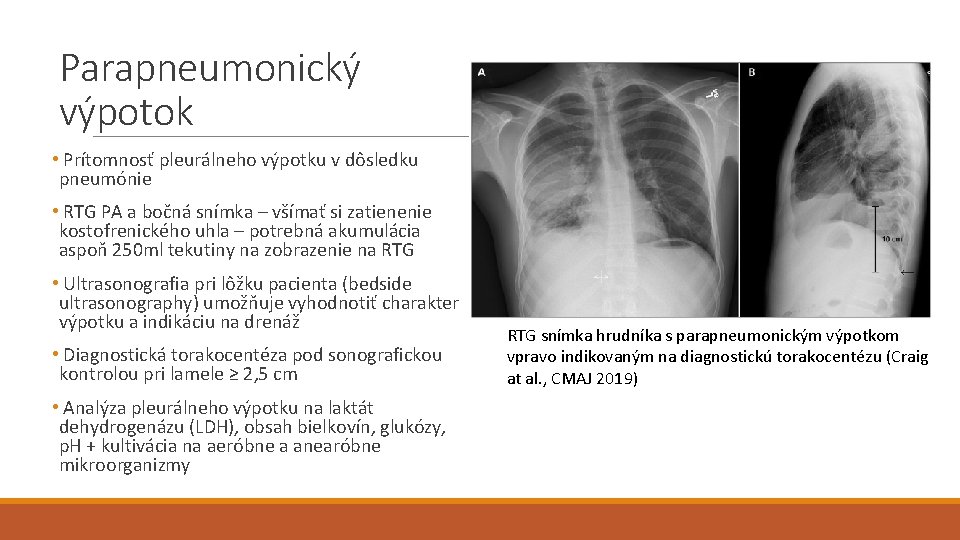
Parapneumonický výpotok • Prítomnosť pleurálneho výpotku v dôsledku pneumónie • RTG PA a bočná snímka – všímať si zatienenie kostofrenického uhla – potrebná akumulácia aspoň 250 ml tekutiny na zobrazenie na RTG • Ultrasonografia pri lôžku pacienta (bedside ultrasonography) umožňuje vyhodnotiť charakter výpotku a indikáciu na drenáž • Diagnostická torakocentéza pod sonografickou kontrolou pri lamele ≥ 2, 5 cm • Analýza pleurálneho výpotku na laktát dehydrogenázu (LDH), obsah bielkovín, glukózy, p. H + kultivácia na aeróbne a anearóbne mikroorganizmy RTG snímka hrudníka s parapneumonickým výpotkom vpravo indikovaným na diagnostickú torakocentézu (Craig at al. , CMAJ 2019)

Komplikovaný vs nekomplikovaný parapneumonický výpotok • Nekomplikovaný výpotok – voľná tekutina, ktorá je sterilná • Komplikovaný výpotok – infikovaný, vznik septovania a lokulácií • Empyém – nahromadenie hnisu v pohrudnicovej dutine

Empyém • Urgentná drenáž pohrudnicovej dutiny a širokospektrálna ATB liečba s pokrytím anaeróbov • Preplachová drenáž roztokom Betadinu, intrapleurálne podanie trombolytických látok (streptokináza, DNAáza) • Infekcia je veľmi náročná na eradikáciu • Často potrebná lýza adhézií torakochirurgickou cestou
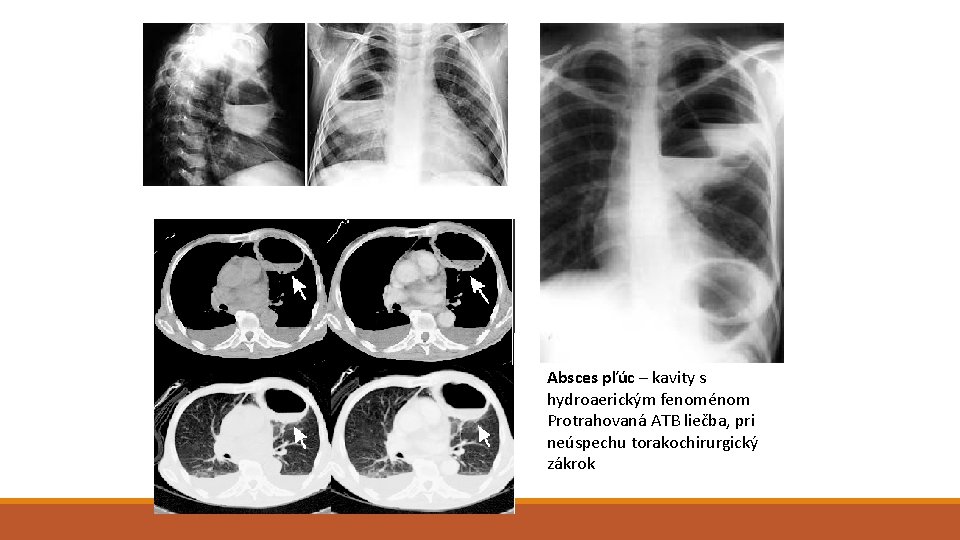
Absces pľúc – kavity s hydroaerickým fenoménom Protrahovaná ATB liečba, pri neúspechu torakochirurgický zákrok
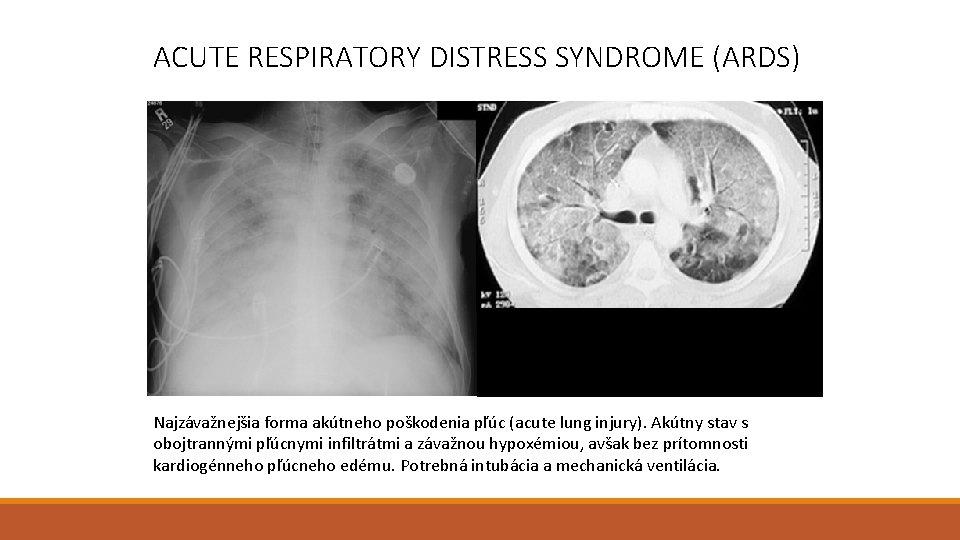
ACUTE RESPIRATORY DISTRESS SYNDROME (ARDS) Najzávažnejšia forma akútneho poškodenia pľúc (acute lung injury). Akútny stav s obojtrannými pľúcnymi infiltrátmi a závažnou hypoxémiou, avšak bez prítomnosti kardiogénneho pľúcneho edému. Potrebná intubácia a mechanická ventilácia.

Prevencia • Pneumokoková polyvalentná vakcína a sezónna vakcína proti chrípke – u pacientov s ochoreniami, ktoré predisponujú na vznik pneumónie • Ukončenie fajčenia – rizikový faktor vzniku komunitnej pneumónie a invazívnych pneumokokových ochorení u mladších pacientov • Adekvátna kontrola chronických ochorení (HIV/AIDS, diabetes mellitus, CHOCHP)

Sledovanie Ambulantne: Kontrolné vyšetrenie o 48 h. Ak nedošlo ku klinickému zlepšeniu, zvážiť ďalšie vyšetrenia a hospitalizáciu. Hospitalizovaní pacienti: • Pri adekvátnej ATB liečbe by malo dôjsť ku klinickému zlepšeniu v priebehu 48 h. • Ak nie je vývoj klinického stavu uspokojivý, zopakovať RTG hrudníka (pátrať po komplikáciách), vylúčiť rezistentné patogény, zopakovať diferenciálnu diagnostiku • Kontrolné vyšetrenie s odstupom 4 -6 t po prepustení. Zopakovať RTG snímku hrudníka, zvýšená bdelosť u pacientov s pretrvávajúcimi príznakmi a rizikovými pre vznik karcinómu pľúc (fajčiari, pacienti >50 r). Ak pretrvávajú rádiologické alebo klinické abnormality, doplniť CT hrudníka a bronchoskopiu.

Klinické poznámky na záver • Spoľahlivo rozlíšiť typického a atypického pôvodcu pneumónie je zložité. Anamnestické informácie umožňujú zúžiť zoznam pravdepodobných patogénov na základe rizikových faktorov a klinickej symptomatológie. • Diagnóza a empirická liečba pneumónie sa zakladajú na situácii, v akej bola získaná (v komunite alebo v zdravotníckom zariadení) a na stave imunitného systému daného pacienta. • RTG snímka hrudníka je dôležitým diagnostickým vyšetrením pri podozrení na pneumóniu. • Pri posúdení potreby hospitalizácie je dôležité zohľadniť aj vek pacienta, jeho komorbidity, fyzikálny nález, stav vnútorného prostredia, schopnosť tolerovať perorálnu liečbu, sociálnu situáciu a schopnosť prísť na kontrolu.

Použitá literatúra • Case files series – Lange Case Files, Mc. Graw. Hill Education: Case Files Internal Medicine, Fifth Edition, Toy et al. , 2016 Case Files Family Medicine, Fourth Edition, Toy et al. , 2016 Case Files Emergency Medicine, Fourth Edition, Toy et al. , 2017 • ERS Handbook of Respiratory Medicine, P. Palange and G. Rohde, European Respiratory Society 2020. • Step Up to Medicine, Fourth edition. S. Agabegi and E. Agabegi, Wolters Kluwer, 2016. • Mc. Master Textbook of Internal Medicine – available free at https: //empendium. com/mcmtextbook/ Kontakt: MUDr. Zuzana Štrbová, Ph. D, odborný asistent KPF 2, strbova 55@uniba. sk
- Slides: 43