Pleurln vpotky Miloslav Marel Libor Fila Pneumologick klinika

Pleurální výpotky Miloslav Marel Libor Fila Pneumologická klinika 2. LF UK a FN Motol

Pleura • Serózní blána vystýlající pleurální dutinu, tvořena mezoteliemi a subpleurálním vazivem • Viscerální a parietální pleura do sebe přechází v plicním hilu a lig. pulmonale • Parietální pleura se dělí na kostální, diafragmatickou a mediastinální • Viscerální pleura nemá senzitivní inervaci • Intrapleurální tlak je negativní (v exspiriu – 3 cm H 2 O), udržuje plíce rozepnuté

Pleurální tekutina • Tvořena filtrací z kapilár apikálních partií parietální pleury a resorbována do lymfatik diafragmatické pleury a kaudálních partií mediastinální pleury • Množství 0, 26 ± 0, 1 ml/kg těl. hmotnosti • Obsah bílkovin 10 g/l • Obsah leukocytů 1700/μl (makrofágy 75 %, lymfocyty 23 %, neutrofily, eosinofily)

Fluidotorax • Přítomnost zvýšeného množství tekutiny v pleurální dutině • Fluidotorax se tvoří, je-li resorpční kapacita pleury překročena, patologicky snížena nebo resorpce není možná • Dle charakteru tekutiny: hydrotorax (serózní), hemotorax (krev), chylotorax (chylus), urinotorax (moč), cholotorax (žluč), empyém (hnis)

Mechanizmy vzniku fluidotoraxu • Transsudáty: zvýšený hydrostatický tlak, snížený onkotický tlak, snížený intrapleurální tlak, transdiafragmatický přesun tekutiny, patologická komunikace • Exsudáty: zvýšená permeabilita cév, porušená kontinuita cév, snížená lymfatická drenáž, patologická komunikace

Důsledky fluidotoraxu • Kompresní atelektáza plíce • Neexpandibilní plíce („trapped lung“) • Přetlačení mediastina (pokles žilního návratu) • Sepse (empyém) • Anemizace (hemotorax) • Kachektizace a imunodeficit (chylotorax)

Pleurální výpotek V ČR se rovněž používá termín pleurální syndrom což je soubor příznaků plynoucích z přítomnosti tekutiny v hrudníku. …J. Jedlička 1939 Běžně se hovoří o „ pleurálním výpotku u nemocného s ………. . I přes rozsáhlé vyšetření zůstává nejasná příčina pleurálního výpotku u 10 – 20% nemocných

Definice • více než 10 -20 ml výpotku v pleurální dutině • zvýšená tvorba nebo omezená resorpce Parietal. p. Pleur. tekutina Visceral. p. hydrostatický tlak ( mm. Hg) +30 -5 + 11 35 16 13 29 29 + 34 +5 + 34 onkotický tlak

Diferenciální diagnostika pleurálních výpotků I. Transsudáty 1. Srdeční selhání 2. Cirhosa jater 3. Nefrotický sy 4. Glomerulonefritida 5. Myxedém 6. Plicní embolisace ( 20%) 7. Sarkoidóza II. Exsudáty 1. Metastatické nádory 2. Prim. nádory pleury 3. Infekční onemocnění Nespec. Bacte. . Infekce Tuberkulózní Virové 4. Gastrointestinální nemoce Pankreatitis Subfrenický absces Esofageální perforace Dia-fragmatická hernie 5. Plicní embolisace ( 80%) 6. Kolagenózy Reumatoidní pleuritis SLE Wegenerova granulomatóza 7. Léky vyvolaný výpotek Nitrofurantroin Methylsergid Procarbozin Methotrexat Practolol 8. Různé Expozice asbestem Uremie aktino terapie Meigsův syndrom Poinfarktový syndrom Chronická alelektasa 9. Hemotorax 10. Chylotorax 11. Idiopatický

Kriteria pro rozlišení transsudátu od exsudátu Prof R. W. Light University of California, USA 1972 „Lightova“ kritéria k odlišení exsudátů a transsudátů. Při splnění jednoho až tří kritérií se jedná o exsudát; transsudát nesplňuje ani jedno kritérium (f - fluid, S - serum, F / S - poměr ) 1) 2) 3) F/S celková bílkovina > 0, 5 F/S laktátdehydrogenáza > 0, 6 F laktátdehydrogenáza > 2/3 horní hranice normy v séru Ref. Ann. Intern. Med. 1972, 77, p. 507 -513

Další kriteria odlišení Transsudat/Exsudát • Celk. bílkovina (CB) nad 30 g/l ve výpotku svědčí pro exsudát • CB Serum minus CB Výpotk více než 31 g/l svědčí pro transsudát • Albumin v seru minus albumin ve výpotku více než 12 g/l svědčí pro transsudát hovoí se o „gradientech§ • cholesterol nad 1, 55 mmol/l ve výpotku svědčí pro exsudát • cholesterol. Vypotek/Serum > 0, 3 - exsudát • Bilirubin index výpotku/ sérum je v exsudátech nad 0, 6

Transsudáty a exsudáty- shrnutí Parametr Transsudáty Exsudáty Lightova kritéria (stačí splnit jediné pro exsudát) CB-V/S <0, 5 >0, 5 LD-V/S <0, 6 >0, 6 <2/3 HH-S >2/3 HH-S LD-V Pomocná kritéria (lze užít u tzv. pseudoexsudátů) Cholesterol-V/S <0, 3 >0, 3 Cholesterol-V <1, 55 mmol/l >1, 55 mmol/l Albumin S-V >12 g/l <12 g/l

Fluidotoraxy - epidemiologie • V ČR incidence 300 – 500/100 tis. • Základní diagnózy: - transsudáty: srdeční selhání 80 %, cirhóza jater 8 %, nefrotický syndrom 4 %, ostatní 8 % - exsudáty: pneumonie 50 %, malignity 25 %, plicní embolie 20 %, nemoci GIT 4 %, ostatní 1 %

Roční inidence různých typů výpotků v pohrudniční dutině v USA - odhad Typ výpotku 1. kardiální selhání 2. bakteriální pneumonie 3. maligní onemocnění Plíce Prs Lymfom Jiné 4. plicní embolizace 5. virové pneumonie 6. cirhóza jater s ascitem 7. po op. srdce 8. GIT nemoce 9. tuberkulóza 10. mezoteliom 10. expozice azbestem počet 500 000 300 000 200 000 60 000 50 000 40 000 50 000 100 000 50 000 25 000 2 500 2300 2 000

Prim dr. Toušek 1956 -1960, Nový Bydžov, 1962 SZN Tuberkulosní pleuritida 36, 5 % Pleurální syndrom nádorový 19, 5 % Transsudáty městnavé a metabolické 15, 0 % Pleuritis parapneumonická 12, 0 % Empyem hrudníku 5, 0 % Pleuritis při plicní embolisaci 4, 5 % Reaktivní pleuritis při traumatu, PNO 1, 8 % Pleurální syndrom při kolagenósách 1, 2 % Pleuritis při infarktu myokardu a při pankreatitidě 0, 58 % Neurčené a jiné pleurální syndromy 4, 0 % __________ 400 nemocných=100 %

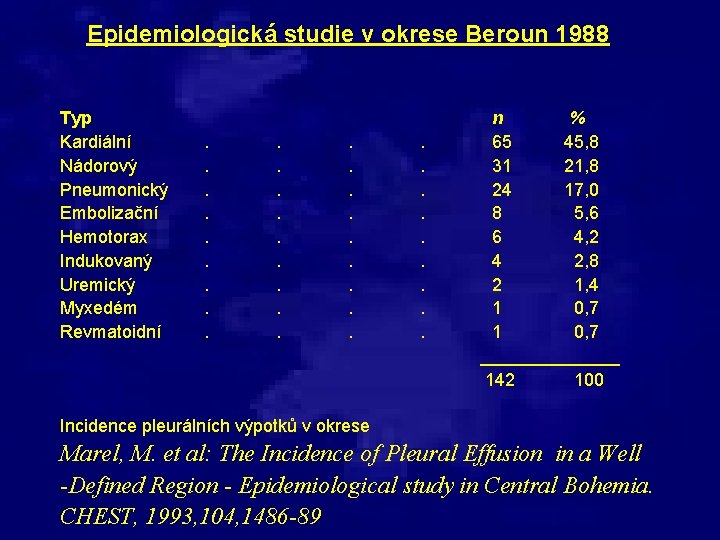
Epidemiologická studie v okrese Beroun 1988 Typ Kardiální Nádorový Pneumonický Embolizační Hemotorax Indukovaný Uremický Myxedém Revmatoidní . . n % 65 45, 8 31 21, 8 24 17, 0 8 5, 6 6 4, 2 4 2, 8 2 1, 4 1 0, 7 _______ 142 100 Incidence pleurálních výpotků v okrese Marel, M. et al: The Incidence of Pleural Effusion in a Well -Defined Region - Epidemiological study in Central Bohemia. CHEST, 1993, 104, 1486 -89

Epidemiologie - svět • 10% osob s interními nemocemi • - 40% u osob se selháváním srdce • z ostatních je nejčastější parapneumonický výpotek, dále maligní ( plíce, prsa více než 50%) • dále embolisační výpotek, cirhosa jater, GIT - pankreas • idiopatický – 15%

Klinický obraz • Symptomy základního onemocnění • Symptomy postižení pleury (pleurální bolest, dráždivý kašel, dušnost) • Fyzikální nález: přikrácený poklep, oslabené až neslyšné dýchání, oslabený fremitus a bronchofonie, (při horní hranici výpotku někdy patrný pás zvučného poklepu - Škodův tón - a oslabeného trubicového - kompresivního - dýchání)

Vyšetřování nemocných s pleurálním výpotkem 1. 2. 3. 4. 5. Anamnéza – 23% asymptomatických 25% kašle 55% dušnost Bolest v rameni Neschopnost plavání Fyz. vyšetření – pohled, poklep, poslech, fermitus pectoralis, 300 – 500 ml poznatelných. Vždy alespoň 2 projekce. laterogram Rieglerova projekce i 500 ml může být nepoznáno. Ultrazvuk – možnost určení místa vpichu pozná i 10 -15 ml CT

Zobrazovací metody • RTG hrudníku (zadopřední a bočná projekce, projekce vleže na boku: „Rieglerova“), UZ hrudníku a CT hrudníku (ev. postkontrastní) • Volná tekutina: homogenní zastínění s kraniálně konkávní hranicí, mění polohu dle gravitace • Opouzdřený výpotek: u hrudní stěny tvaru písmene „D“, v interlobiu vřetenovitý tvar • Fluidotorax velký (> 50 %), střední (25 - 50 %) a malý (< 25 % hemitoraxu), velký výpotek přetlačuje mediastinum

Hrudní punkce • Diagnostická i terapeutická metoda • Provádí se při horním okraji dolního žebra u sedícího nemocného obvykle v zadní axilární čáře dvě mezižebří pod horní hranicí výpotku • U opouzdřené tekutiny punkce pod kontrolou zobrazovacích metod • Léčebně odebíráme v jednom sezení max. 1 -1, 5 l výpotku (podtlak max. – 20 cm H 2 O)

Pleurální punktát • K vyšetření odebíráme asi 50 ml tekutiny • Vyšetření: makroskopické, biochemické, cytologické, mikrobiologické • Makroskopie: - transsudáty: čiré, nažloutlé - exsudáty: jantarové nebo sanguinolentní - hemotorax: hemoragický - empyém: kalný, zelenavý, žlutavý nebo šedý, putridně zapáchá - chylotorax: mléčně zkalený

Biochemické vyšetření punktátu • CB, LDH, cholesterol a albumin: odlišení transsudátů a exsudátů • LDH, glukóza a p. H: posouzení tíže nádorového či zánětlivného postižení • Adenosin Deamináíza a IF-γ: markery TBC pleuritidy • Amyláz: pankreatopatie, perforace jícnu • Triglyceridy, elfo lipoproteinů: chylotorax • Cholesterol: pseudochylotorax • Hematokrit: hemotorax • Bilirubin: cholotorax; kreatinin: urinotorax

Mikrobiologie a cytologie • Mikrobiologické vyšetření: nespecifická flóra, BK, mykózy; mikroskopicky, kultivačně, genetické metody (PCR) • Cytologické vyšetření: maligní výpotek (PAP IV a V), lymfo-mesoteliální (nádory), neutrofilní (pneumonie, pankreatitida, perforace jícnu), lymfocytární (TBC), pestrý (plicní embolie), erytrocytární (nádory, trauma), eosinofilní (azbest)

Torakoskopie • Diagnostická i terapeutická metoda • Pleurální biopsie: nádory, TBC pleuritida • Léčebné možnosti: lýza adhezí, evakuace obsahu (krevní koagula, fibrinopurulentní masy), kontrola expandibility plíce, optimální poloha drénu, provedení pleurodézy (abraze pleury, talkáž), ligace dct. thoracicus • Lze provést i v lokální anestézii

Torakotomie • • • Možnosti obdobné jako u torakoskopie Navíc: Dekortikace viscerální pleury Pleurektomie parietální pleury Pleuropneumonektomie (mezoteliom) Myoplastiky, torakoplastiky, pleurostomie (u empyémů jejich následků, jako např. neexpandibilitě plíce)

Hrudní drenáž • Užívá se k evakuaci výpotku (hemotorax, empyém, chylotorax, nádory, po chirurgických výkonech) a k intrapleurální aplikaci léků (antiseptika, fibrinolytika, pleurodéza) • Drén se zavádí v lokální anestézii u ležícího nemocného v 4. - 5. mezižebří v přední až střední axilární čáře, směrem dorsokaudálně • U opouzdřených výpotků drenáž pod kontrolou zobrazovacích metod

Vyšetření nemocných s pleurálním výpotkem - rekapitulace Makro: Vzhled, barva, zápach, množství, počet punkcí Spec. hmotnost Cytologie výpotku –barvení dle Giemsy Bk mikroskop. , Bk kultivačně Nespec. bakteriologie ve výpotku i v séru Celková bílkovina „ „ Glukóza „ „ amyláza „ „ alk. fosfatáza ( ? ) „ „ cholesterol „ „ LDH „ „ carinoembrionic. antigen „ „ Anf, Hb. SAg „ „ p. H „ Biopsie pleury (? ) Bronchoskopie Scinti plic, FW, krevní obraz, RTG srdce a plic, torakoskopie při trvajících dif. dgn. nejasnostech

Cytologie pleurálních výpotků Typ výpotků dle převažujících elementů: 1. Lymfocytární 2. Lymfocytálně – mesoteliální 3. Polynukleární 4. Mesoteliální 5. Eosinofilní(přes 10 % Eo) 6. Pestrý, smíšený obraz 7. Hemoragický 8. Chylózní 9. Monocytární 10. Cholesterolový Ověření maligních výpotků 60 – 88%

Amyláza a glukóza v pleurálním výpotku Amyláza zvýšená: 1. Pankreatitis - akutní - chronická 2. Maligní výpotek (10%) 3. Ruptura jícnu Glukóza snížená (pod 60% hodoty v séru) 1. Tuberkulóza 2. Maligní výpotky 3. Reumatoidní výpotky 4. Parapneumonické výpotky 5. Ruptura jícnu 6. Empyem

Vyšetřování nemocných s nejasným pleurálním výpotkem na jiných odd. OBLIGÁTNÍ Anam. + stat pres. + RTG Z – P+bok Makroskopie výpotku Cytologie výpotku – klinika Bk ve výpotku – 100 ml Nespec. Flora ve výpotku Celk. bílkovina Amyláza Glukóza LDH Cholesterol výpotek „ „ sérum „ „ FAKULTATIVNÍ biopsie pleury scinti plic bronchoskopie p. H výpotku torakoskopie triglyceridy HTK tumor markery ANF MTB Adenosin deaminasa- zvýšená u TB

Hodnocení výsledků vyšetření Diagnózu určuje: -Nález maligních buněk ve výpotku -Pozitivní kultivace mikroorganismů -Nález LE buněk ve výpotku -Průkaz hnisu v pleurál. Dutině -p. H < 6, amyláza zvýšená – ruptura jícnu. Diagnózu podporuje: Ostatní výsledky vyšetření Např: lymfocytární výpotek – TBC mesoteliální výpotek – tumor dekomp ICHS – kardiální výpotek apod.
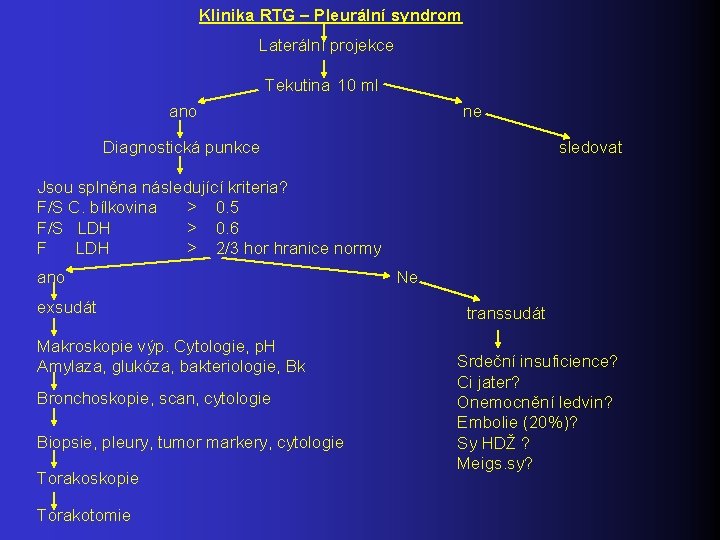
Klinika RTG – Pleurální syndrom Laterální projekce Tekutina 10 ml ano ne Diagnostická punkce sledovat Jsou splněna následující kriteria? F/S C. bílkovina > 0. 5 F/S LDH > 0. 6 F LDH > 2/3 hor hranice normy ano exsudát Makroskopie výp. Cytologie, p. H Amylaza, glukóza, bakteriologie, Bk Bronchoskopie, scan, cytologie Biopsie, pleury, tumor markery, cytologie Torakoskopie Torakotomie Ne transsudát Srdeční insuficience? Ci jater? Onemocnění ledvin? Embolie (20%)? Sy HDŽ ? Meigs. sy?

Transsudáty • Lightova kriteria přesná pro exsudáty, špatně zařadí špatně 10% transsudátů • Při nálezu transsudátu pátrat po srdečním selhání, jaterní cirhóze, nefrotickém syndromu a atelektáze; ostatní příčiny jsou vzácné • Makroskopicky jsou čiré, urinotorax je cítit po moči, chylotorax je mléčně zkalený • Velmi nízkou CB má urinotorax, únik likvoru, fluidotorax při peritoneální dialýze a intrapleurální infúzi

Srdeční selhání • Výpotek obvykle oboustranný, tekutina má původ v plicním intersticiu (selhání LK) • Pleurální punkce nutná při horečkách, pleurálních bolestech, výrazné asymetrii výpotku, neefektu diuretik a jako úlevový výkon u dušných pacientů • Po diureticích může mít výpotek charakter „pseudoexsudátu“ • Při selhání konzervativní léčby je nutná hrudní drenáž a pleurodéza

Kardiální hydrothorax 1) 2) 3) 4) Transsudát Kardiální insuficience Afebrilní průběh, bez pleurálních bolestí Cytologie – pestrá, převaha mesotelií, lymfocytů, nízká buněčnost Toušek. - nízké lipidy, častěji l dx

Jaterní cirhóza • Výpotek při transdiafragmatickém přesunu ascitické tekutiny (herniace peritonea defekty v bárnici) • Obvykle pravostranný • Může dojít k spontánní bakteriální infekci • Léčba: základní onemocnění, torakoskopie s přešitím defektů bránice a pleurodézou

Nefrotický syndrom • Výpotek z důvodu hyperhydratace a hypalbuminémie (zejm. <15 g/l) • Obvykle oboustranný, punkci provádíme při asymetrii a dušnosti • Současně otoky a ascites • Léčba: základní onemocnění, při nedostatečné účinnosti pleurodéza

Atelektáza • „Fluidothorax ex vacuo“, z důvodu nízkého intrapleurálního tlaku při bronchiální obstrukci, mediastinum je přetažené na stranu výpotku • Hrudní punkce: pouze diagnostická, max. 300 ml vzhledem k riziku reexpanzního edému druhostranné plíce • Léčba: rekanalizace bronchu • Pozor: ikdyž jde o transsudát, může se jednat o nádorový výpotek !

Exsudáty • Především pneumonie, nádory a plicní embolie • Nízké p. H a glukózu mají nádory a záněty • Nejasné výpotky: vyšetřit TAG, cholesterol, AMS a marker na TBC (ADA, event. PCR) • Cytologie je přínosná u nádorů, lymfocytární výpotek musí budit suspekci na TBC, lymfomezoteliální na nádor; eosinofilní výpotek nevylučuje nádor ani TBC ! • Kultivace výpotku přínosná v diagnostice TBC, biopsie pleury u nádorů a TBC

TBC pleuritida • Infekčně - alergický výpotek při vyprázdnění periferně uloženého TBC ložiska do pleurální dutiny • Výpotek má vysokou CB (>50 g/l), pozitivní ADA, nízkou glukózu a p. H, je bohatý na lymfocyty (a chudý na mezotelie: <0, 5 %) • Nutný průkaz BK (mikroskopicky, kultivačně, PCR) nebo kaseifikovaného granulomu • Léčba: antituberkulotika, kortikoidy u systémových příznaků
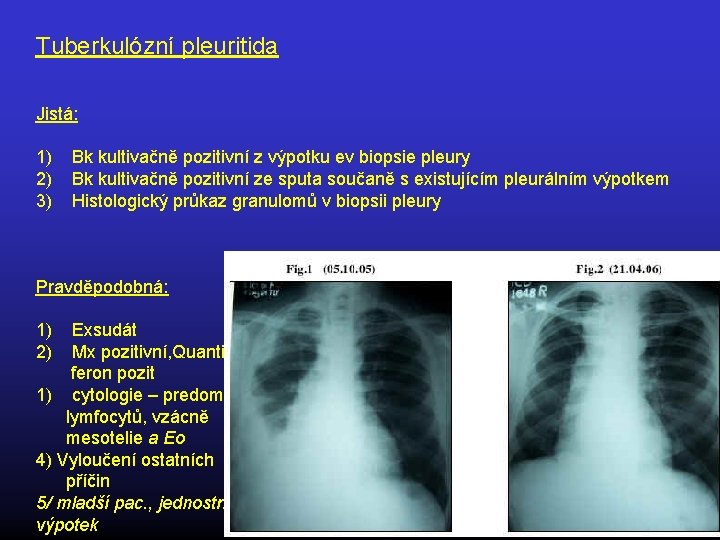
Tuberkulózní pleuritida Jistá: 1) 2) 3) Bk kultivačně pozitivní z výpotku ev biopsie pleury Bk kultivačně pozitivní ze sputa součaně s existujícím pleurálním výpotkem Histologický průkaz granulomů v biopsii pleury Pravděpodobná: 1) 2) Exsudát Mx pozitivní, Quantiferon pozit 1) cytologie – predom. lymfocytů, vzácně mesotelie a Eo 4) Vyloučení ostatních příčin 5/ mladší pac. , jednostr. výpotek

TB pleuritis • TB antigen v pleur. dutině – hypersenzitiv. reakce CD 4. . neutrofily. . makrofágy. . produkce gama interferonu z T-helper lymfocytů • Bk mp pod 5%, kp 24 -58%, pleur. biopsie? Indukované sputum pozit. až v 52% u Tb pleuritidy • Nespecifické zánětlivé markery: adenosindeaminasa-ADA 2 isoenzym 31 studií n=4738, senzit 92% specificita 89%. ADA u TB nad 45 U/ml. Neopterin- marker Th 1 imunní aktivace- vyšší u Tb. Leptin nižší u TB a u malignit. Lysozym↑- z epitelialních bb. z granulomů. Cytokiny- IFN-gama senzit. 89% specific. 97%, lepší než ADA • Specifické markery imunní odpovědi: IGRA – průkaz gama IFN z T bb po stimulaci Mycobakt. TB, ne po Myko bovis!! či jiných mykobakteriích. Zkouší se i testovat mononukleáry z výpotku při susp TB, senzit 95%, specificita 76%. Detekce protilátek ve výpotku- B-cell odpověd(anti-Tbglykolipid…) • Detekce sequencí DNA z Myko. Tb. - amplifikační metody- 40 studií je prokazovaly ve výpotku, specificita 95%, senzitivita 43 -77% • Diferenciace mezi TB a maligním výpotkem: model: ADA nad 40, věk pod 35, teplota nad 37, 8 erytrocyty ve výpotku pod 5 x 109 , senzitiv 96% specificita 92%, jiný model: ADA, gama IFN, a PCR • ERS journal 2008.

Pneumonie a infekce • Infekční ložiska v okolí pleurální dutiny a při zanesení infekce komunikací se zevním prostředím či hematogenně • Frekvence příčin: pneumonie 55 %, hrudní chirurgie 21 %, traumata 6 %, perforace jícnu 5 %, ostatní 13 % (subfrenický absces, …) • Parapneumonické výpotky: u pneumonie, plicního abscesu a bronchiektázií • Fáze vývoje parapneumonického výpotku: pleuritis sicca, exsudativní, fibrinopurulentní (empyém) a organizující se stadium

Empyém • Klinický obraz kolísá od perakutní sepse až po chronické subfebrilie s hubnutím • Určit počet kolekcí výpotku (UZ, CT) • Indikace k min. drenáži: velký výpotek, více kolekcí, poz. mikrobiologie, p. H výpotku <7, 2, glukóza <2, 2 mmol/l, přítomnost hnisu • Léčba: ATB, evakuace výpotku (drenáž ± fibrinolytika, torakoskopie, torakotomie, pleurostomie), dezinfekce dutiny (laváže s antiseptiky), likvidace dutiny (dekortikace, torakoplastika, myoplastika), podpůrná léčba (nutriční, transfúze, …)

Empyem hrudníku 1) 2) 3) 4) Hnis v dutině pohrudniční Cytologie rozpadlé polymorfonukleáry p. H nízké, glukóza nízká, LDH vysoká aerob. a anaerob. kultivace. Celkové onemocnění Chest. 2007; 132: 532 -539 - Taiwan 84 pts s chron. renální nemocí před dialýzou (CKD) a 40 end stage ledvi nemoc s dialýzou ( ESRD) s empyemem. Kultivace bakt. byla pozitiivní u 102 pts (82%) 87 mikroorganismů bylo isolováno u 67 před dialýzou, převažovali Gram-negativ. ( 67%), nejvíce Klebsiella pneumoniae 39 mikroorganismů u 35 end stages dialyzovaní. Nejčastěji Gram-posit ( 54%), - Staphylococcus aureus. Tito nemocní měli významně častěji katetrové infekce Závěr: CKD pts a ESRD pts s empyemem mají odlišné vyvolávající agens. U ESRD pts, dialyzační katetetr ovlivňuje inf. agens empyemu
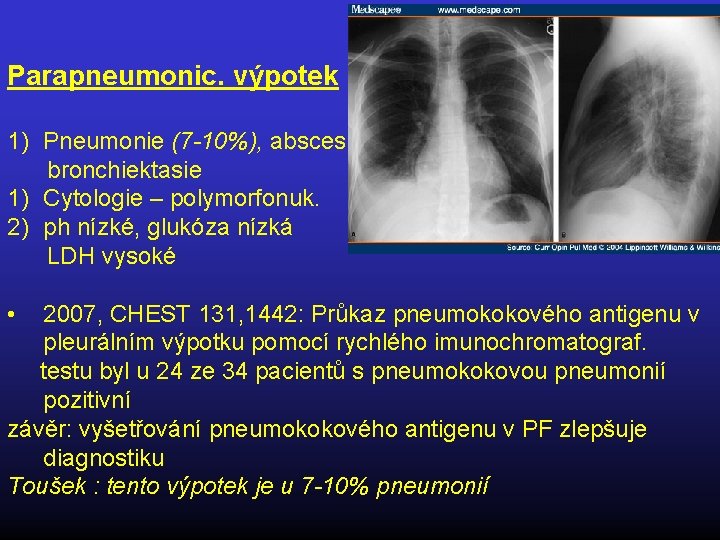
Parapneumonic. výpotek 1) Pneumonie (7 -10%), absces, bronchiektasie 1) Cytologie – polymorfonuk. 2) ph nízké, glukóza nízká LDH vysoké • 2007, CHEST 131, 1442: Průkaz pneumokokového antigenu v pleurálním výpotku pomocí rychlého imunochromatograf. testu byl u 24 ze 34 pacientů s pneumokokovou pneumonií pozitivní závěr: vyšetřování pneumokokového antigenu v PF zlepšuje diagnostiku Toušek : tento výpotek je u 7 -10% pneumonií

Nová kategorizace parapneumonického výpotku přecházejícího v empyem • Class 1 - nevýznamný parapneumonický výpotek- není třeba punkce • Class 2 - klasický parapn. výpotek: p. H nad 7, 2 punkce, ATB • Class 3 - hraniční komplikovaný parapn. výp. p. H mezi 7, 00 -7, 2, LDH 3 x h. h. n, počínající lokulace, někdy drenáž • Class 4 - komplikovaný parapn. výp, p. H pod 7, 00, pozitivní kultivace, dren, ATB • Class 5 - komplexní komplikovaný parapn. výp: clas 4 plus silná lokulace, torakoskopie • Class 6 - jednoduchý empyem- silný dren, dekorticace viscerální pleury umožnující reexpansi plíce • Class 7 - komplexní empyem-multilokulace, fibrinolytika, drén, torakoskopie přerušení adhezí R. W. Light 2001 • Toušek pneumokok. empyem zelený, řidší. Stafylokok-žlutý

Fibrinolytika • Používají se k lýze fibrinových adhezí a koagul • Streptokináza 250. 000 U či urokináza 100. 000 U • Lék se aplikuje drénem ve 20 - 100 ml FR s následným zaštípnutím na 2 - 4 hodiny • Podání 1 - 2 x denně, obvykle 3 - 5 dnů • Empyémy: začít včas, při neefektu torakoskopie (do 2 - 3 týdnů) nebo torakotomie (do 4 - 6 týdnů) • U hemotoraxu zprvu pouze drenáž, bezpečná doba od ukončení krvácení do aplikace fibrinolytik je 2 dny

Pleuralní infekce: Patofysiologie Sub-pleural infection ‘Simple’ effusion Bez výpotku Žlutá barva, p. H >7. 2 Complicated effusion Žlutý výp. , p. H <7. 2, fibrin Empyema Hnis a fibrin ++ ‘Healing’ Empyema Vazivo-pachypleura
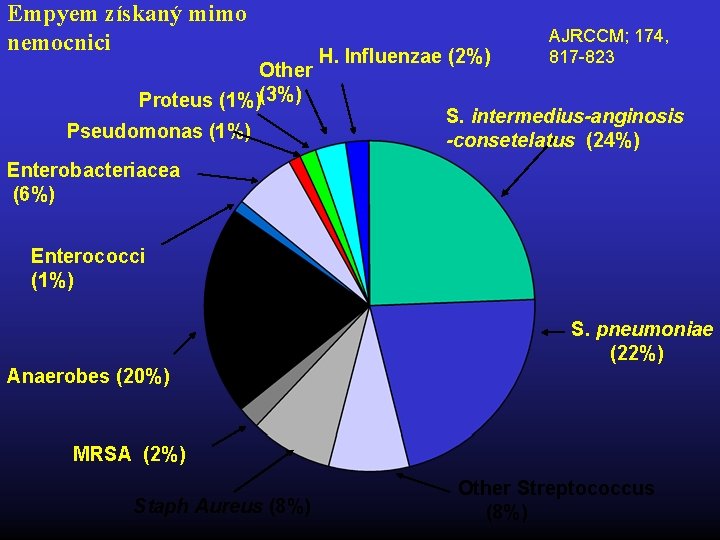
Empyem získaný mimo nemocnici Other Proteus (1%)(3%) Pseudomonas (1%) H. Influenzae (2%) AJRCCM; 174, 817 -823 S. intermedius-anginosis -consetelatus (24%) Enterobacteriacea (6%) Enterococci (1%) S. pneumoniae (22%) Anaerobes (20%) MRSA (2%) Staph Aureus (8%) Other Streptococcus (8%)
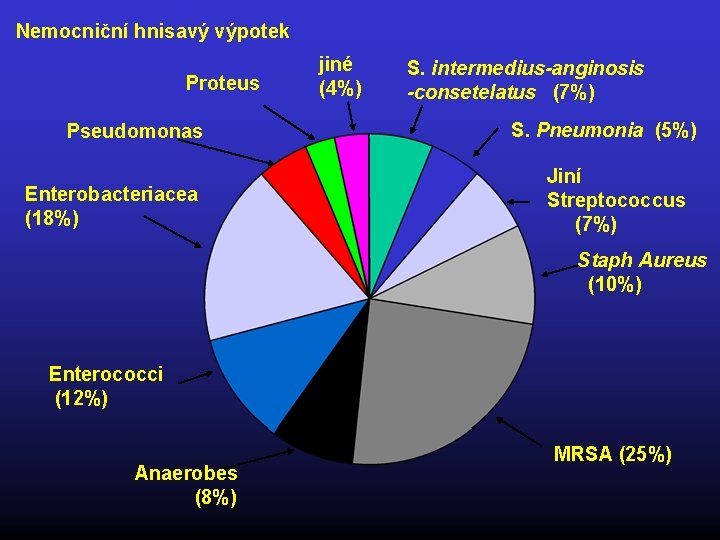
Nemocniční hnisavý výpotek Proteus Pseudomonas Enterobacteriacea (18%) jiné (4%) S. intermedius-anginosis -consetelatus (7%) S. Pneumonia (5%) Jiní Streptococcus (7%) Staph Aureus (10%) Enterococci (12%) Anaerobes (8%) MRSA (25%)

Jaká ATB jsou vhodná pro empirické podání Komunitní empyem • Cefuroxime 1. 5 g 2 x denně + Metronidazole 400 mg • 3 x denně • Clindamycin 300 mg 4 x denně po + Ciprofloxacin 500 mg 2 x denně Nemocniční empyem • Vancomycin 1 g 2 xd. + Meropenem 1 g 3 x d. • Teicoplanin 400 mg 2 xd, třikrát a poté 400 mg denně spolu s Meropenem 1 g 3 x denně

Meta-analysa Tokuda et al. meta-analysa: meta-analysa neprokázala přínos intrapleuralní fibrinolytické therapie v redukci mortality a ve snížení počtu indikací chirurgického řešení empyemu a komplikací parapneumonického výpotku Chest et al. 2006 129; 783 -790

Závěry I • Nemocnicční a komunitní infekce mají odlišnou etiologii i léčbu • MRSA je na vzestupu • i přes mírnou bolest je na místě dříve indikovat drenáž než čekat a léčit konservativně

Závěry -II • Antibiotika – Monoterapie jen prokázanou pneumokokovou infekci – Není nutná kombinace s ERY vs – Je vhodné pokrýt i možnou anaerobní floru – V nemocnici myslet na možnost MRSA, koliformní a anaerobní infekci • Intra-pleural léčba – K průkazu její efektivity je třeba více studií

Empyema CHEST, 136, 2009, p. 1148 • Mortalita 7 -35% !! • Nejčastější chyba odklad punkce a drenáže • Nelze doporučovat rutinní podání fibrinolytik. • Drenáž nejprve silným pak tenkým katétrem • Možno pod UZ či CT kontrolou

Plicní embolie • Paraembolický výpotek: 20 % transsudát (zvýšený CŽT), 80 % exsudát (plicní infarkt) • Výpotek u 30 - 50 % plicních embolií • Výpotek jednostranný; často pleurální bolest • Tekutina sanguinolentní až hemoragická, cytologicky pestrý obraz • D dimer, UZ žil DK, perfúzní plicní sken, CT angio, plicní angiografie • Léčba: antikoagulancia; nevstřebá-li se, nutno mít suspekci na komplikace (hemotorax nebo empyém - k drenáži)
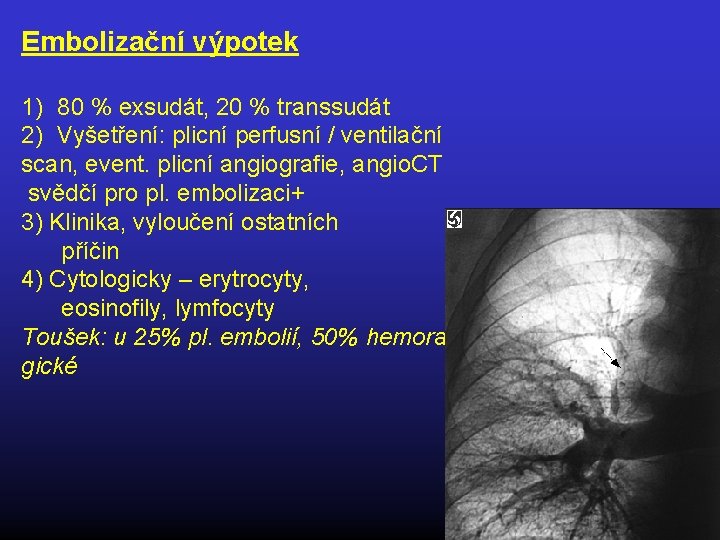
Embolizační výpotek 1) 80 % exsudát, 20 % transsudát 2) Vyšetření: plicní perfusní / ventilační scan, event. plicní angiografie, angio. CT svědčí pro pl. embolizaci+ 3) Klinika, vyloučení ostatních příčin 4) Cytologicky – erytrocyty, eosinofily, lymfocyty Toušek: u 25% pl. embolií, 50% hemora gické

Pankreatické výpotky • Indukovaný při akutní pankreatitidě (50 % pankreatitid, výpotek oboustranný) nebo při komunikaci pleurální dutiny s pseudocystou pankreatu (obvykle levostranný) • Výpotek: vyšší AMS (pankreatický izoenzym), cytologicky neutrofily • Diagnostika: CT, ERCP • Léčba: parenterální výživa 2 – 3 týdny, somatostatin, hrudní drenáž; při neefektu chirurgická

Perforace jícnu • Příčiny: sklerotizace varixů, zvracení, traumata, operace • Výpotek: spíše levostranný, pleurální tekutina má nízké p. H a vysokou AMS (salivární izoenzym), cytologicky neutrofilní, kousky jídla • Diagnostika: RTG (hydroaerický obraz, polykací akt s KL), CT (kolekce v mediastinu) • Léčba: drenáž, chirurgické řešení

Revmatoidní artritida • Fluidotorax u 5 % nemocných s RA, obvykle asymptomatický • Výpotek: nízké p. H a glukóza, vysoké LD a cholesterol, cytologicky lymfocytární, typicky mnohojaderné makrofágy a nekrotický materiál • Resorpce je často spontánní; hrozí rozvoj empyému (bronchopleurální píštěl) nebo pseudochylotoraxu • Léčba: imunosupresiva; event. dekortikace

Postcardiac injury syndrome • Společní označení pro Dresslerův syndrom a postperikardotomický syndrom, dále u traumat hrudníku, po PTCA a RF ablacích • Imunopatologický původ výpotku • Výpotek levostranný, s plicními infiltráty, perikarditidou a artralgiemi • Výpotek časně hemoragický, eosinofilní; pozdně serózní, lymfocytární • Léčba: nesteroidní antirevmatika, event. kortikoidy; u recidiv drenáž a pleurodéza

Postcardiac injury syndrom • Teplota, bolest, pleuroperikarditis, dušnost, plicní infiltráty, perikardiální třecí šelest, leuko nad 10 000, 3 týdny po srdeční příhodě- AIM, (Dressler 1956), po operaci srdce-bypass, po tupém hrudním traumatu, implantaci pacemakeru, angioplastice • Incidence: Dressler 1 -4% 10 -12 M po AIM, až 17 -30% po operaci srdce • Imunologické zdůvodnění- protilátky proti actinu, myosinu • Th: nesteroidní antiflogistka, kortikoidy…. • Základem je dobrá anamnéza… rtg 2 dny a 10 dní po radiofrekvenční ablaci plicní žíly pro sinovou fibrilaci

Benigní azbestová pleuritida • Za 5 - 20 let expozice azbestu • Někdy současně pleurální plaky • Výpotek sanguinolentní, cytologicky neutrofily, lymfocyty, eosinofily • Hrozí rozvoj fibrotoraxu a mezoteliomu • Diagnostika: biopsie pleury (azbestová vlákna) • Léčba: symptomatická

Hemotorax • Výpotek s htk > 50 % htk periferní krve nebo při nálezu krevních koagul v pleurální dutině • Příčiny: traumata, nádory, plicní embolie, iatrogenní • Komplikace: empyém, fibrotorax • Diagnostika: hrudní punkce, lépe pod UZ či CT kontrolou • Léčba: krytí ATB, nutná hrudní drenáž (event. i fibrinolytika), při masivním krvácení neodkladná torakoskopie nebo torakotomie

Chylotorax • Mléčně zkalený výpotek, TAG > 1, 24 mmol/l nebo přítomné chylomikrony, exsudát i transsudát • 5 x častěji pravostranný, může být i chyloperikard a chylascites • Příčiny: nádory (maligní lymfomy) a traumata • Komplikace: malnutrice a imunodeficit • Diagnostika: CT hrudníku, lymfografie • Léčba: dieta (MCT tuky) nebo parenterální výživa; somatostatin; torakocentézy, hrudní drenáž nebo torakoskopie; pleurodéza, ligace dct. thoracicus či pleuroperitoneální shunt

Iatrogenní výpotky • Pooperační: hrudník, břicho - běžné • Po výkonech v povodí HDŽ, sklerotizaci jícnových varixů, PTC, … • Po aktinoterapii: akutně při pneumonitidě a chronicky při fibróze mediastina • Polékové: lupus-like syndrom (hydralazin), alergie (nitrofurantoin), syndrom ovariální hyperstimulace (h. CG), hemotorax (antikoagulancia)

Nádorové výpotky • • Fluidotorax u 15 % zemřelých na ZN Maligní a paramaligní výpotek Výpotky i u benigních nádorů (hemangiom, …) 75 % nádorových výpotků: BCA, ca mammy a lymfomy • Výpotek: jantarový, sanguinolentní až hemoragický; obvykle exsudát; cytologicky lymfomezoteliální, maligní buňky u 60 - 90 % • Biopsie pleury: torakoskopie poz. u 95 - 100 % • Léčba: onkologická; symptomatiční: opakované punkce, pleurodéza, dlouhodobá drenáž
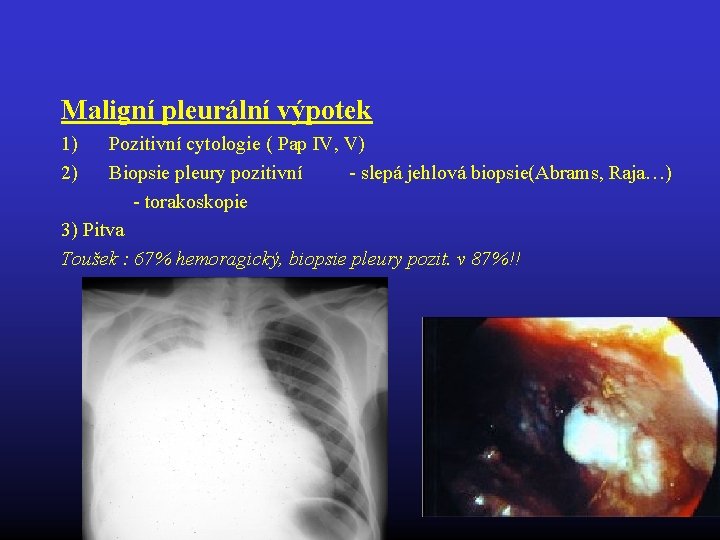
Maligní pleurální výpotek 1) 2) Pozitivní cytologie ( Pap IV, V) Biopsie pleury pozitivní - slepá jehlová biopsie(Abrams, Raja…) - torakoskopie 3) Pitva Toušek : 67% hemoragický, biopsie pleury pozit. v 87%!!
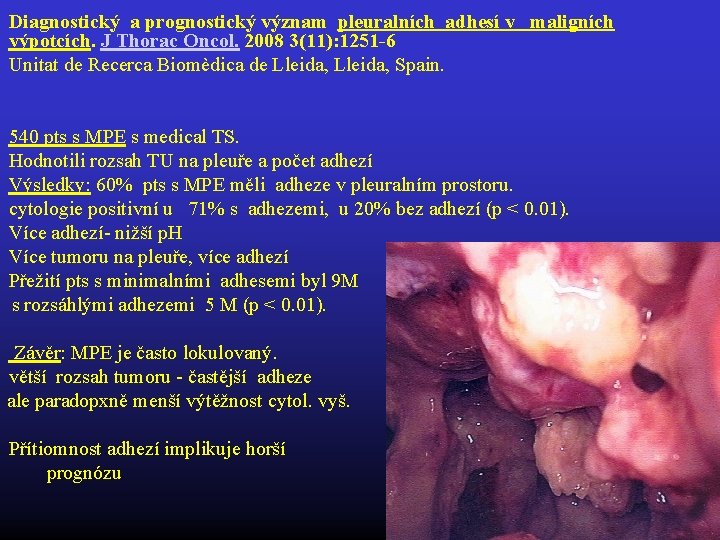
Diagnostický a prognostický význam pleuralních adhesí v maligních výpotcích. J Thorac Oncol. 2008 3(11): 1251 -6 Unitat de Recerca Biomèdica de Lleida, Spain. 540 pts s MPE s medical TS. Hodnotili rozsah TU na pleuře a počet adhezí Výsledky: 60% pts s MPE měli adheze v pleuralním prostoru. cytologie positivní u 71% s adhezemi, u 20% bez adhezí (p < 0. 01). Více adhezí- nižší p. H Více tumoru na pleuře, více adhezí Přežití pts s minimalními adhesemi byl 9 M s rozsáhlými adhezemi 5 M (p < 0. 01). Závěr: MPE je často lokulovaný. větší rozsah tumoru - častější adheze ale paradopxně menší výtěžnost cytol. vyš. Přítiomnost adhezí implikuje horší prognózu

Paramaligní výpotek 1) 2) 3) Intratorakální malignita Pleurální dutina není přímo postižená nádorem, cytologie, opakovaně negativní, biopsie pleury negativní, ev. torakoskopie ani pitva neprokáže postižení pleury Různé patofyziologické mechanismy : Obstrukce lymfatik, poststenotická pneumonie, atelektáza, sy HDŽ, lékové reakce

Nádorové výpotky, Mayo Proceeding, 83 2008, (2), p. 235 • Hodgkin 20 -30% výpotek nejčastějí paramaligní • Ne. Hodgkinské lymfomy –chylothorax ale je i Primární výpotkový lymfom !! u AIDS pts • Bolest častěji mesoteliom než adenoca • Malig. výpotek již ne T 4 ale MIa !! • 15% s NSCLC mají výpotek v době dgn • 3 -10% malig. výp může být transsudát !! • Talkáž úspěch 71 -96% • ARDS stejně jak po slurry tak po insuflaci talku, malé částice talku jsou více nebezpečné (4 -8% respir selhání)

Exsudáty - mezoteliom • Benigní (solitární fibrózní tumor) a maligní • Maligní mezoteliom: - lokalizovaná a difúzní forma; epiteloidní, sarkomatoidní a bifázický typ; obtížné odlišení od adenoca (CEA) a sarkomů; v 90 % přítomen výpotek - expozice azbestu, latence 30 – 40 let - klinika: bolesti dušnost, kašel; posléze hubnutí, slabost - dg: RTG, CT, Echo. KG, hrudní punkce, VATS + biopsie; z diff dg důvodů BRSK; k odlišení adenoca elektronová mikroskopie a imunohistochemie - th: jde o nádor rezistentní k léčbě, u stadia Ia pleurektomie, u stadií Ib až III extrapleurální pneumonektomie, současně radioterapie s kombinovanou chemoterapií; (Seoul 2007 - Pemetrexed plus Cis plat. , extrapleural pneomonektomie a RT)) zkouší se i hypertermie, fotodynamická léčba a imunoterapie; symptomaticky pleurodéza
Exsudáty - chylotorax • Mléčně zkalený výpotek, Triglyceridy (TAG) > 1, 24 mmol/l nebo přítomností chylomikronů (elfo lipoproteinů vyšetřit u TAG 0, 55 – 1, 24 mmol/l) • Zkalení nemusí být makroskopicky patrné, vyšetřit TAG u všech nejasných výpotků (transsudátů i exsudátů; CB 20 - 60 g/l) • Chylotorax 5 x častěji pravostranný, přes dct. thoracicus 1, 5 – 2, 5 l chylu, může být i chyloperikard a chylascites • Příčiny: traumata 25% (non-iatrogenní i iatrogenní), nádory 54% (především lymfomy), ostatní 6% (stavy se zvýšením tlaku v HDŽ, chylascites, postižení lymfatik: Lmfangioleimyomatosa (LAM), syndrom žlutých nehtů), idiopatické 15% (kongenitální, Downův sy) • Komplikace: malnutrice, imunodeficit; mortalita 10% ! • Dg: CT hrudníku, lymfografie, hrudní punkce, biopsie mediastinálních tumorů, dif dg makroskopicky empyém a pseudochylotorax • Th: někdy spontánní resorpce, jinak dieta , parenterální výživa, somatostatin, torakocentézy nebo hrudní drenáž, pleurodéza, ligace dct. thoracicus, pleuroperitoneální shunt, pleurektomie

Exsudáty - pseudochylotorax • Vzácný výpotek, následek chronické výpotky různé etiologie, které mají tendenci obohacovat se cholesterolem; nacházen v kolekcích ohraničených fibroticky změněnou pleurou • Makroskopicky mléčně zkalený, biochemie: cholesterol > 5, 2 mmol/l, přítomny cholesterolové krystaly; cholesterol z lipoproteinů séra, částečně snad z membrán rozpadlých buněk; TAG < 0, 55 mmol/l • Příčiny: TBC pleuritida, terapeutický PNO, revmatoidní artritida, špatně zhojené empyémy a hemotoraxy • Komplikace: BP a pleurokutánní píštěle, reaktivace infekce (TBC), osídlení dutiny aspergilem, ventilační a respirační porucha • Th: malé výpotky sledovat, větší punktovat (TBC !), po evakuaci však zůstává zbytková dutina (trapped lung); při nejistotě je na místě terapeutický pokus AT (zejména u AT dosud neléčených)

Exsudáty - hemotorax • Hemoragický výpotek s htk > 50% ; dále při nálezu krevních koagul v pleurální dutině (operace, sekce) • Příčiny: traumata , iatrogenní , ostatní (plicní embolie, PNO, nádory, krvácivé stavy (včetně polékových), endometrióza (katameniální hemotorax), pankreatická pseudocysta) • Komplikace: koagula, empyém, fibrotorax (organizace již za 4 dny) • Dg: hrudní punkce u traumat a po uvedených procedurách nutná, lépe pod UZ či CT kontrolou (CT i denzity krve) • Th: krýt ATB; hrudní drenáž nebo neodkladná torakotomie: léze velkých cév nebo dýchacích cest, revize dutiny hrudní: • velké (> 1000 ml) či pokračující krvácení (> 150 ml/h > 3 hodiny) dle odpadů; časná VATS (do 2 -4 dnů): přetrvávající PNO či krvácení, neefektivní drenáž (koagula), empyém, trauma bránice; při drenáži lze zkusit fibrinolytika (za 2 dny, max. 2 dny), při rozvoji fibrotoraxu dechová RHB, event. dekortikace a pleurektomie

Pleuroperitoneální shunt • Symptom th výpotků –maligní, chylotorax • Přečerpání tekutiny z pleurálního prostoru do peritoneální dutiny • Efekt 90% • Diseminace nádoru do peritonea dle liter. údajů nehrozí

Pneumotorax (PNO) • PNO = přítomnost vzduchu v pleurální dutině, z důvodu komunikace (dočasné nebo přetrvávající) se zevním prostředím nebo přítomnosti plynotvorných mikrobů • Dochází zde k porušení pleury (viscerální : bronchiální strom; kostální: hrudní stěna; diafragmatické nebo mediastinální: GIT) a částečnému nebo úplnému kolapsu plíce • PNO může být uzavřený (komunikace ustala), otevřený (komunikace trvá, dochází k vlání mediastina, zvětšuje se mrtvý prostor) nebo tenzní (komunikace s ventilovým mechanizmem, dochází k přetlačení mediastina na druhou stranu, hrozí srdeční selhání) • Klinicky: primární spontánní PNO, sekundární spontánní PNO, iatrogenní PNO a traumatický PNO • Primární spontánní PNO: asteniční mladí muži, vyšší riziko u kuřáků, z důvodu „emfyzému podobných změn“ (pleurální „blebs“ a plicní buly), ruptura snad změn dle atmosférického tlaku; jiná teorie hovoří o mikropórech viscerální pleury. Incidence: muži 7, 4/ 100 tis. , ženy 1, 2/100 tis. ; recidivy v 30%.

PNO – pokr. • Sekundární spontánní PNO: v terénu preexistujícího onemocnění dýchacího ústrojí, často život ohrožující událost (mortalita 16%). Incidence 6, 3/100 tis. u mužů a 2/100 tis. u žen. Příčiny: nemoci DC (CHOPN – nejčastější, AB, CF), infekce (pneumocystová pneumonie u HIV pozitivních, TBC, abscedující pneumonie), intersticiální nemoci (sarkoidóza, KFA, LAM), revmatické nemoci (M. Bechterev, RA, DM/PM, PSS, Marfanův syndrom, Ehlers-Danlosův syndrom) i nádory (BCA). Sekundární spontánní PNO se vyvine u 80% nemocných s LAM, a 15% s CF. Riziko recidivy vysoké, u CF nad 50%. Katameniální PNO: za 1 -3 dny od nástupu menstruace, v 90 % vpravo (endometrióza ? , pneumoperitoneum ? ) • Iatrogenní: pleurální punkce (riziko 5 -20%), transparietální biopsie plic (riziko 15 -37%), kanylace v. subclavia (riziko 1 -10%), UPV s PEEP (barotrauma, riziko 5 -15%), BRSK (transbronchiální biopsie s rizikem 1 -2%), EGDS s poraněním jícnu, paravertebrální opich, akupunktura… • Traumatický: tupá i penetrující poranění, v 50% jde o hemo. PNO.

PNO – pokr. • Klinika PNO: subjektivně může být nemocný bez obtíží, jindy udává náhlou bodavou bolest s následným dráždivým kašlem a dušností. PNO může vzniknout i v úplném klidu (někdy však předchází zdvižení těžkého břemene). Fyzikálně se zjišťuje bubínkový poklep a oslabené až neslyšné dýchání, oslabený fremitus a bronchofonie, zmenšení dýchacích exkurzí hrudníku • Dg: RTG, UZ, CT, hrudní punkce se ziskem vzduchu • Komplikace: hemotorax, empyém, sérofibrotorax • První pomoc: otevřený PNO převést v uzavřený a tenzní na drén s Heimlichovou chlopní • Th: observace + O 2, jednorázové odsátí + observace, hrudní drenáž (na spád, Heimlichova chlopeň i aktivní sání; event. s pleurodézou: talek, doxycyklin, autologní krev či fibrinová lepidla), VATS/torakotomie (resekce léze, lýza adhezí a talkáž, abraze pleury nebo pleurektomie); katameniální PNO: VATS (defekt bránice ? , endometrióza? ), hormony, případně ligace tub; PNO na UPV: zásadně drenáž; hemo. PNO: 2 drény; PNO u BCA: operace; PNO u TBC: dlouhodobá drenáž; letci a potápěči: již při první epizodě pleurodéza

Fibrotorax • Fibrotorax = ireverzibilní fibrotické změny parietální a nebo viscerální pleury, méně výrazné postižení: difúzní pleurální ztluštění; lokalizované léze: pleurální plaky; kalcifikace: pleuritis calcarea; postižení viscerální pleury bránící expanzi plíce: trapped lung • Příčiny: empyém, hemotorax, TBC pleuritida, azbest, systémové choroby (RA, SLE, PSS), rekurentní PNO a plicní embolie, postcardiac injury syndrom, pankreatopleurální píštěl, urémie, po pleurodéze, po lécích (propranolol, bromokryptin, hydralazin), po aktinoterapii. Pleurální plaky obvykle po azbestu. • Klinika: subj. : dušnost, kašel, ztuhlost hrudníku; obj. : retrakce hemitoraxu s vtažením a sblížením mezižebří • Dg: RTG, lépe HRCT. Retrakce při postižení > 50% hemitoraxu peely > 5 mm. Funkční vyšetření (restrikce, respirační insuficience, plicní hypertenze, redukce perfúze větší než redukce ventilace). Biopsie k vyloučení aktivní TBC či malignity • Th: zákl. onem. , dechová RHB, DDOT, event. dekortikace a pleurektomie • Prognóza: exac. infekce, vznik nádoru (PAL, BCA, mezotelim)

Pleurodéza • Symptomatický výkon k prevenci recidivy fluidotoraxu zejm. u nádorových výpotků • U symptomatických nemocných, kteří mají po evakuaci tekutiny úlevu, expandibilní plíci a nejsou v terminálním stavu • Při hrudní drenáži nebo torakoskopii • Používá se vakcína C. parvum, doxycyklin nebo talek (nyní nejčastěji) • Účinnost 70 - 90 %

Pleurodesa • symptomatičtí nemocní, kteří se zlepší po evakuaci, plíce je rozvinutelná • Maligní i nemaligní etiologie • Doxycyklin- 200 mg trimekainu v 50 ml FR, následně 500 mg Doxycyklinu ve 100 ml FR, proplach 50 ml FR a zaštípnutí drénu na 4 hodiny, dále drén pod hladinu na spád, konec drenáže pod 100 ml výpotku/24 hodin • Bleomycin 60 mg v 50 ml FR drénem nebo v 20 ml přímo do pleurální dutiny • C. parvum, Ag. NO 3 • Talek 1 -5 -10 gr - in slurry či „poudrage“, komplikace až v 31%, úmrtí až 6, 9%, riziko vedl účinků se zvyšuje se zmenšováním částic, nejhorší pod 5 µ • Chirurg. metody abraze pleury při VATS

Pleurodéza –pokr. • Technika – pokr. : k navození pleurálních srůstů užíváme podněty fyzikální (abraze, laser), chemické (talek, doxycyklin, bleomycin, Ag. NO 3, chinakrin) nebo biologické (vakcína C. parvum, fibrinová lepidla, TGF-b). • Mechanizmus účinku: poškození mezotelií vede k zánětlivé reakci a aktivaci hemokoagulace, vznikají fibrinové adheze, které se mění ve vazivové. • K tlumení bolestí se nedoporučuje podávat NSA, tam kde je to možné, je třeba se vyhnout i podání kortikoidů • Hodnocení efektu: za 1 a 3 měsíce; kompletní odpověď při stabilizaci s reakumulací < 25 %, částečná odpověď: reakumulace 25 – 50 %, selhání léčby pak při reakumulaci > 50 % výpotku a nebo při jeho pokračující tvorbě

Léčení maligních pleurálních výpotků pomocí pleurodézy Účinnost % Tetrracyklin (20 mg/kg) Doxycyclin (500 mg) Vedlejší efekt. % 67 - bolest……. 14 - teploty…… 10 72 - bolest……. 40 Bleomycin (60 mg) 54 Cis platina (100 mg/m 2 27 Corynebact. Parvum (7 mg) Talek (5 – 10 g) 93 - bolest……. 28 - teploty…… 24 - bolest……. 55 - nausea…. . 76 76 - teploty…… 53 - bolest……. 34 - teploty. …. . . 54

Bleomycin C. Parvum Talek (n = 15) % (n = 42) % (n = 5) % -----------------------------------------------Úspěch 40 57 80 Částečný úspěch Selhání 20 40 15 20 28 0

A kdo by snad chtěl vědět více nechť listuje dále….

Hypertermické podání CHT intrapleurálně • IASLC, 12. World conf. , Seoul 2007 • Japonci- 7 nemocných (5 x s BCA, 1 x ca colon, 1 x ca prsu maligní), doplňující se výpotek • Jendostranná ventilace, celk. anestezie, dva hrudní porty a 2 hodiny perfůze zahřátého FR obsahující 150 -200 mg cis platiny promývala postiženou stranu. Teplota hrudníku byla udržována na 43 st C. • Drén odstraněn 6. den • Všichni propuštěni domů , výpotek vymizel
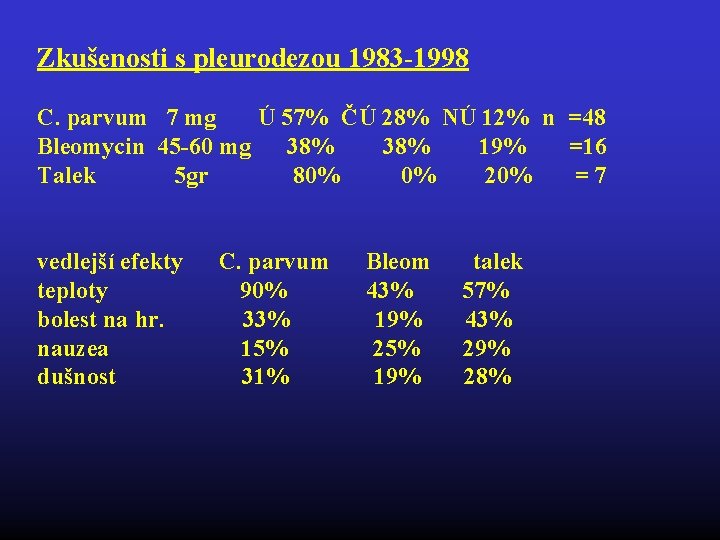
Zkušenosti s pleurodezou 1983 -1998 C. parvum 7 mg Ú 57% ČÚ 28% NÚ 12% n =48 Bleomycin 45 -60 mg 38% 19% =16 Talek 5 gr 80% 20% = 7 vedlejší efekty C. parvum Bleom talek teploty 90% 43% 57% bolest na hr. 33% 19% 43% nauzea 15% 25% 29% dušnost 31% 19% 28%

Guidelines BTS –management maligních PV-pleurodesa • Medián přežití po dgn je 3 -12 měsíců ( nejkratší u BCA) • 50 -65% malig. výpotků při BCA • Sekrece tekutiny do pler. prostoru je větší v hrotové části plic a absorpce v distálních částech
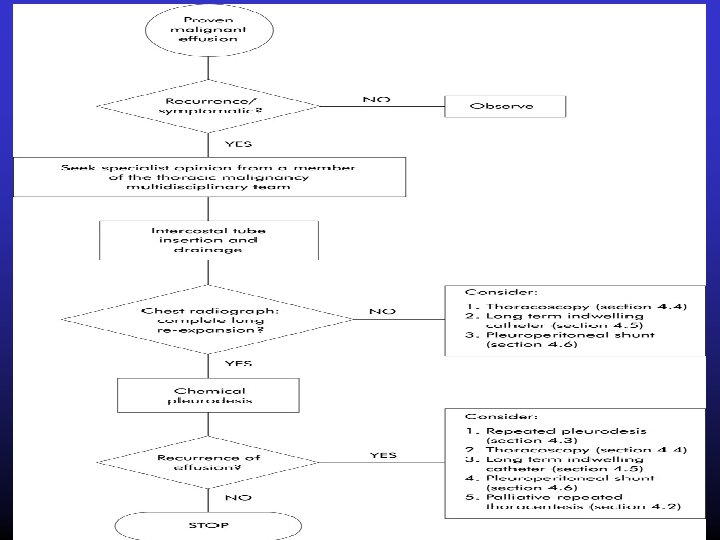

• Treatment options for malignant pleural effusions • Observation - for small and asymptomatic effusions, effusions will usually increase in size and need intervention • Therapeutic thoracentesis -transient and rapid relief of dyspnoea; minimally invasive; suitable for outpatient setting-high recurrence rate; risk of iatrogenic empyema and pneumothorax • Chest tube insertion with intrapleural sclerosant Success rate>60%; low incidence of complications Side effects of sclerosants • Thoracoscopy with talc poudrage high success rate (90%)-invasive • Less commonly used options-long term indwelling catheter drainage-suitable for outpatient setting; -modest success rate-local infection; risk of tumour seeding in mesothelioma • Pleuroperitoneal shunt Good performance status required to manage shunt (WHO 0, 1); occlusion; infection • Pleurectomy-very low recurrence rate-invasive significant morbidity and mortality

• • • Chemical pleurodesis Insert small bore intercostal tube (10– 14 F). Controlled evacuation of pleural fluid. Confirm full lung re-expansion and position of intercostal tube with chest radiograph. Administer premedication prior to pleurodesis. Instill lignocaine solution (3 mg/kg; maximum 250 mg) into pleural space followed by sclerosant of choice (for sclerosants, see text). Clamp tube for 1 hour and consider patient rotation for talc slurry. Remove intercostal tube within 12– 72 hours if lung remains fully re-expanded and there is satisfactory evacuation of pleural fluid. Where complete lung re-expansion or pleural apposition is not achieved and the patient is unsuitable for surgical intervention, pleurodesis should still be attempted. Robinson and colleagues, in a study using doxycycline as a sclerosing agent, reported a favourable response in nine out of 10 patients with partial re-expansion of the

• Selecting a sclerosing agent • Talc is the most effective sclerosant available for pleurodesis. [B] • A small number of patients (<1%) may develop acute respiratory failure following talc administration. [B] • Tetracycline is modestly effective, has few severe side effects, and is the preferred sclerosant to minimise adverse event rates. [B] • Bleomycin is an alternative sclerosant with a modest efficacy rate but is expensive. [B] • Pleuritic chest pain and fever are the most common side effects of sclerosant administration. [B] • Tetracyklin: Success rates (complete and partial response rates) from the larger studies have varied from 50% to 92% with a mean of 65%. Side effects include fever (10%) and pleuritic chest pain (30%), which are usually transient and respond readily to antipyretics and analgesia. The optimal dose for intrapleural administration is 1. 0– 1. 5 g or 20 mg/kg.

• Sterile talc • Talc (Mg 3 Si 4 O 10(OH)2) is a trilayered magnesium silicate sheet that is inert and was first used as a sclerosing agent in 1935. • asbestos-free and sterilised effectively by dry heat exposure, ethylene oxide, and gamma radiation. It may be administered in two ways: at thoracoscopy using an atomiser termed “talc poudrage” or via an intercostal tube in the form of a suspension termed “talc slurry”. • Yim et al 68 compared talc slurry (5 g) with talc poudrage (5 g) and found no significant difference between the two groups with respect to complete response rate (both over 90%), chest drainage duration, length of hospital stay, and complication rate. • Doxycyklin • minocyklin • Corynebacterium • Patient rotation is not necessary after intrapleural instillation of tetracycline class agents. [A] • The intercostal tube should be clamped for 1 hour after sclerosant administration. [C] • In the absence of excessive fluid drainage (>250 ml/day) the intercostal tube should be removed within 12– 72 hours of sclerosant administration. [C] • Patients with proven or suspected mesothelioma should receive prophylactic radiotherapy to the site of biopsy or chest drain insertion. [A] • Intrapleural instillation of fibrinolytic drugs is recommended for the relief of distressing dyspnoea due to multiloculated malignant effusion resistant to simple drainage. [C]

• Thoracoscopy in malignant pleural effusion • Thoracoscopy should be considered for the diagnosis of suspected but unproven malignant pleural effusion. [B] • Thoracoscopy should be considered for the control of recurrent malignant pleural effusion. [B] • Thoracoscopy is a safe procedure with low complication rates. [B] • Talc poudrage is an effective method for controlling malignant effusions with a mean pleurodesis success rate of more than 90%.

• Long term indwelling pleural catheter drainage • Chronic indwelling pleural catheters are effective in controlling recurrent and symptomatic malignant effusions in selected patents. [B] • Insertion of a long term tunnelled pleural catheter is an alternative method for controlling recurrent and symptomatic malignant effusions including patients with trapped lung. A specific catheter has been developed for this purpose and the published studies employing this catheter have reported encouraging results • Pleuroperitoneal shunting • Pleuroperitoneal shunts are an alternative and effective option in patients with a trapped lung or failed pleurodesis. [B] • In selected patients with trapped lung and large effusions refractory to chemical pleurodesis, pleuroperitoneal shunting is an acceptable palliative option. • Pleurectomy is an effective but invasive method for treating malignant pleural effusions. Complications may include empyema, haemorrhage, and cardiorespiratory failure (operative mortality rates of 10– 13%).
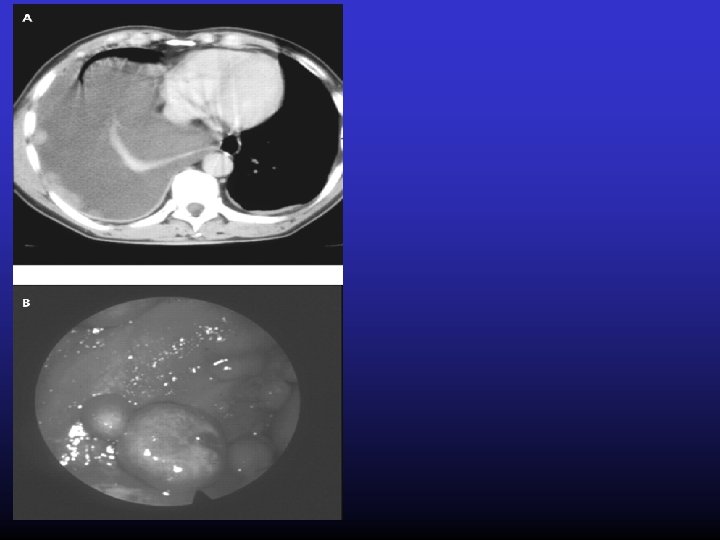

Pleurální výpotky na oddělení TRN FN Motol v letech 1998 - 2001 M. Marel, L. Fila, Z. Pekárek, Z. Skácel, Epidemiologie - 0, 32% populace Na klinikách TRN - 5, 1% přijatých mělo výpotek v roce 1985 Frekvence jednotlivých typů výpotků l 986 -1990 mal. 45%, paramal. 19%, parapn. 12% empy 6, 4%, Tb 6, 4% kard. 3, 5%, traumat. 2, 9%, pankreat 1, 7%, embol. 1, 7% Změna ?

Výsledky na odd. TRN FN Motol 1998 -1999 - 2000 - 2001 Počet nově přijatých - 1045 - 917 - 889 - 951 tj. 3802 Výpotek prokázán u 320 = 8, 4% přijatých stáří median 67 roků muži 51 roků ženy celkem 186 mužů : 134 ženám
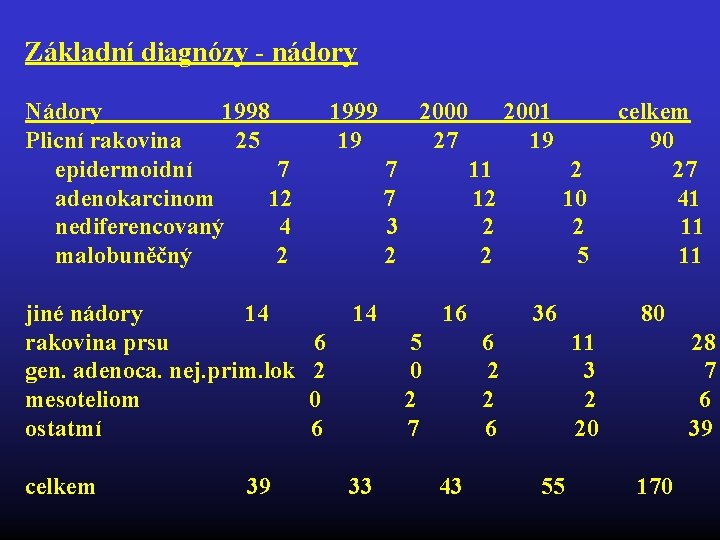
Základní diagnózy - nádory Nádory 1998 1999 2000 2001 celkem Plicní rakovina 25 19 27 19 90 epidermoidní 7 11 27 adenokarcinom 12 7 12 10 41 nediferencovaný 4 3 2 11 malobuněčný 2 2 5 11 jiné nádory 14 16 36 80 rakovina prsu 6 5 6 11 28 gen. adenoca. nej. prim. lok 2 0 2 3 7 mesoteliom 0 2 2 6 ostatmí 6 7 6 20 39 celkem 39 33 43 55 170
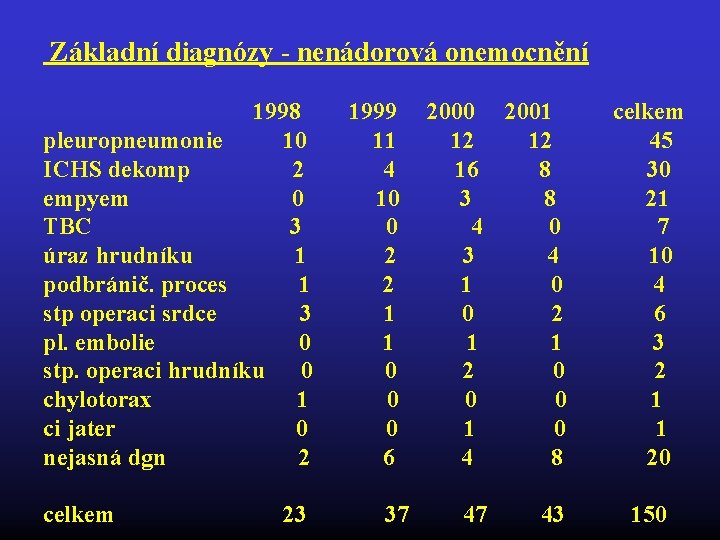
Základní diagnózy - nenádorová onemocnění 1998 1999 2000 2001 celkem pleuropneumonie 10 11 12 45 ICHS dekomp 2 4 16 8 30 empyem 0 10 3 8 21 TBC 3 0 4 0 7 úraz hrudníku 1 2 3 4 10 podbránič. proces 1 2 1 0 4 stp operaci srdce 3 1 0 2 6 pl. embolie 0 1 1 1 3 stp. operaci hrudníku 0 0 2 0 2 chylotorax 1 0 0 1 ci jater 0 1 0 1 nejasná dgn 2 6 4 8 20 celkem 23 37 43 150
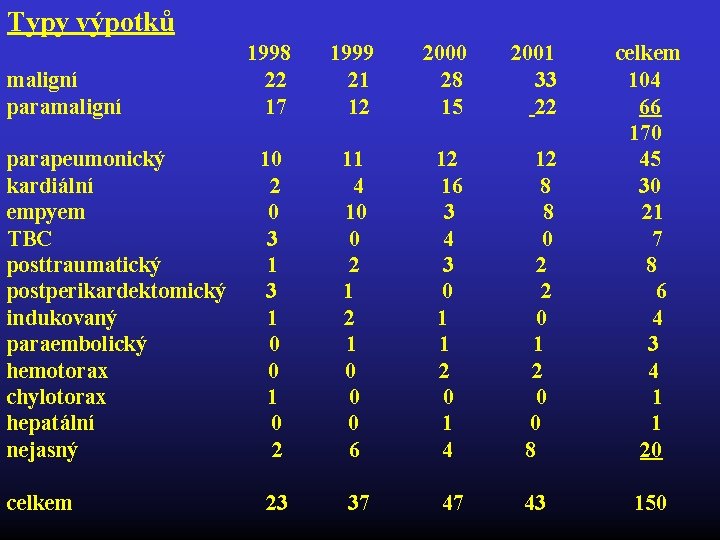
Typy výpotků 1998 1999 2000 2001 celkem maligní 22 21 28 33 104 paramaligní 17 12 15 22 66 170 parapeumonický 10 11 12 45 kardiální 2 4 16 8 30 empyem 0 10 3 8 21 TBC 3 0 4 0 7 posttraumatický 1 2 3 2 8 postperikardektomický 3 1 0 2 6 indukovaný 1 2 1 0 4 paraembolický 0 1 3 hemotorax 0 0 2 4 chylotorax 1 0 1 hepatální 0 0 1 nejasný 2 6 4 8 20 celkem 23 37 47 43 150
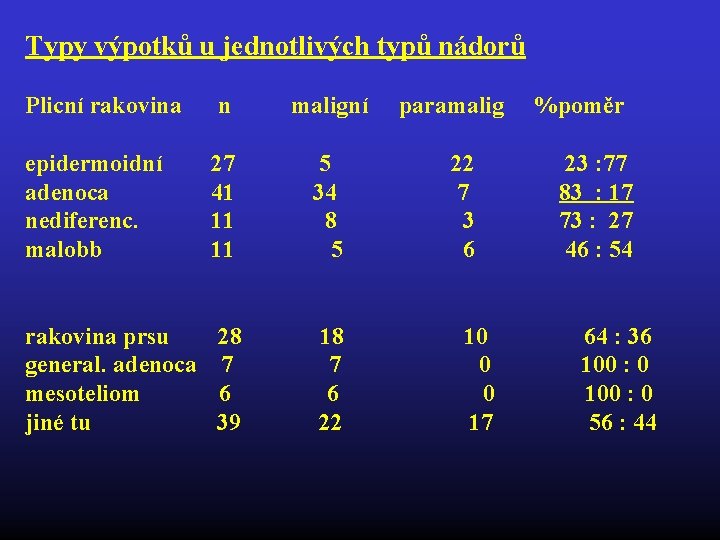
Typy výpotků u jednotlivých typů nádorů Plicní rakovina n maligní paramalig %poměr epidermoidní 27 5 22 23 : 77 adenoca 41 34 7 83 : 17 nediferenc. 11 8 3 73 : 27 malobb 11 5 6 46 : 54 rakovina prsu 28 18 10 64 : 36 general. adenoca 7 0 100 : 0 mesoteliom 6 0 100 : 0 jiné tu 39 22 17 56 : 44
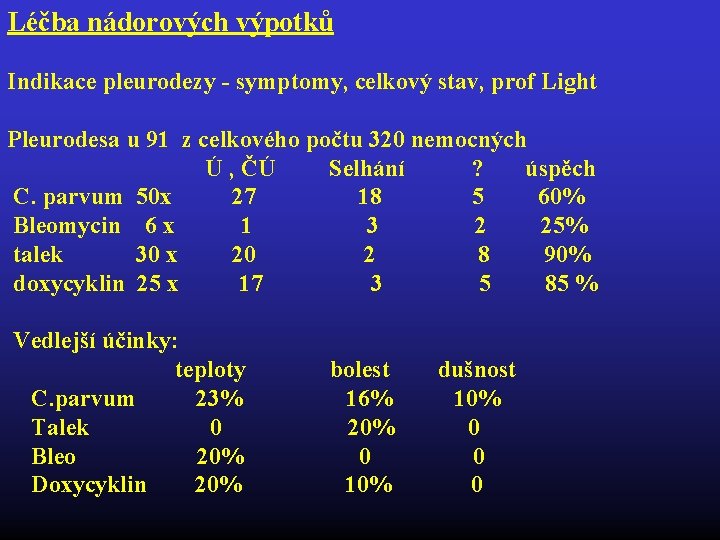
Léčba nádorových výpotků Indikace pleurodezy - symptomy, celkový stav, prof Light Pleurodesa u 91 z celkového počtu 320 nemocných Ú , ČÚ Selhání ? úspěch C. parvum 50 x 27 18 5 60% Bleomycin 6 x 1 3 25% talek 30 x 20 2 8 90% doxycyklin 25 x 17 3 5 85 % Vedlejší účinky: teploty bolest dušnost C. parvum 23% 16% 10% Talek 0 20% 0 Bleo 20% 0 Doxycyklin 20% 10% 0
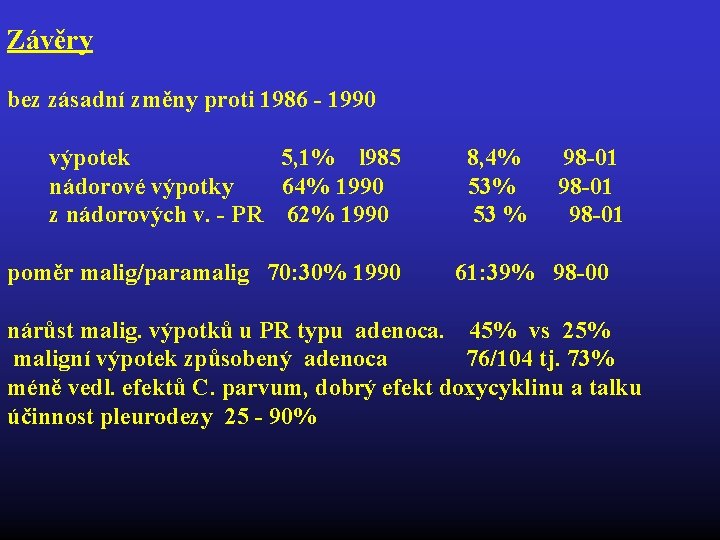
Závěry bez zásadní změny proti 1986 - 1990 výpotek 5, 1% l 985 8, 4% 98 -01 nádorové výpotky 64% 1990 53% 98 -01 z nádorových v. - PR 62% 1990 53 % 98 -01 poměr malig/paramalig 70: 30% 1990 61: 39% 98 -00 nárůst malig. výpotků u PR typu adenoca. 45% vs 25% maligní výpotek způsobený adenoca 76/104 tj. 73% méně vedl. efektů C. parvum, dobrý efekt doxycyklinu a talku účinnost pleurodezy 25 - 90%
- Slides: 108