PLAIES DESESPERANTES A DOMICILE Isabelle Gaillard Infirmire librale

PLAIES DESESPERANTES A DOMICILE Isabelle Gaillard Infirmière libérale DU plaies et cicatrisation

Désespérante pourquoi? • • • Durée des soins supérieure à la normale. Aucune évolution favorable Aggravation Complications Contexte qui ne facilite pas une bonne prise en charge

Désespérante pour qui ? Pour l’infirmière: - impression d’impuissance - Remise en question de ses compétences, de sa pratique ( souvent bénéfique!) Pour le patient: - Soins contraignants, envie de baisser les bras.

Réagir rapidement • il y a toujours une solution , même s’il nous semble déjà avoir fait le tour du problème! L’impression de stagner, le découragement, doit être l’occasion de tout reprendre en mains! En commençant par le début

Plaies ou situations désespérantes? • La plaie peut ne pas évoluer, mais elle n’est pas tout, le contexte de soin peut être désespérant, lui aussi! • Tout d’abord, définir notre situation de départ: est-ce la plaie, ou le contexte de soin qui est désespérant?

La plaie • Plaie qui stagne, sans évolution, atone. • Il faut comprendre pourquoi • Reprendre la prise en charge depuis le début, afin de cher ce qui ne va pas! • Regarder la plaie, et surtout ce qu'il y a derrière celle-ci, en l’occurence le patient!

Voir au delà de la plaie • Derrière la plaie se trouve un patient! La prise en charge de la plaie est globale; il faut voir au delà, pour en recher les causes, les mécanismes. • CELA EST VALABLE POUR TOUTES LES PLAIES L’infirmière doit connaitre les atcd, le terrain du patient, son hygiène de vie, etc. … 7

Recueil de données • • • Etiologie de la plaie? traitement médical ou chirurgical instauré? équilibre d’un éventuel diabète? Recherche d’une infection éventuelle? Soins locaux ( fréquence, détersion des berges) matériel, dispositifs pansement adaptés? Point de pression, frottements? Terrain nutritionnel Hygiène de vie? Observance du traitement?

L’étiologie - Vasculaire: veineux, artériel, mixte? ttt médical, chirurgical? Point de pression: est-il aboli ? Plaie diabétique: équilibre glycémique Correct?

Les soins locaux • • Ils sont réalisés en plusieurs temps: -lavage de la plaie -détersion -mise en place du pansement de recouvrement • Mise en décharge de la plaie • Dépistage d’éventuelles complications ( ostéite, infection locale, etc. . ) 10

Le lavage de la plaie On ne fait pas tremper une plaie, on la douche! -détersion mécanique -dilution de la charge bactérienne PAS D’ANTISEPTIQUES Toute plaie chronique est colonisée. « PAIX AUX GERMES DE BONNE VOLONTE » 11

La détersion • ELLE EST IMPERATIVE POUR CHAQUE IDE • NE PAS LA FAIRE EST UNE FAUTE PROFESSIONNELLE ! • NE PAS AVOIR PEUR DU BISTOURI! 12
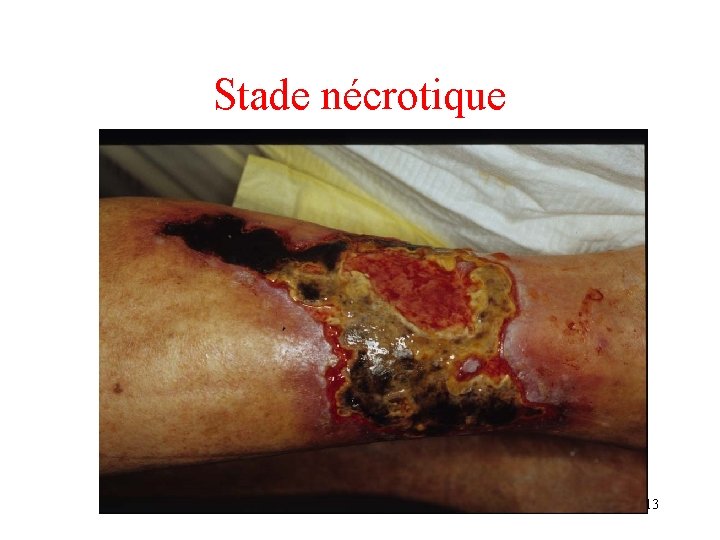
Stade nécrotique 13

La détersion Le retrait des tissus fibrineux et nécrotiques est impératif, car ils: • -ralentissent le processus de cicatrisation • -favorisent la prolifération bactérienne. • Les berges doivent être correctement détergées, pour permettre la migration keratinocytaire • Détersion mécanique: bistouris, curette, ciseaux fins • Détersion chimique: les hydrogels permettent de poursuivre la détersion faite manuellement; 14
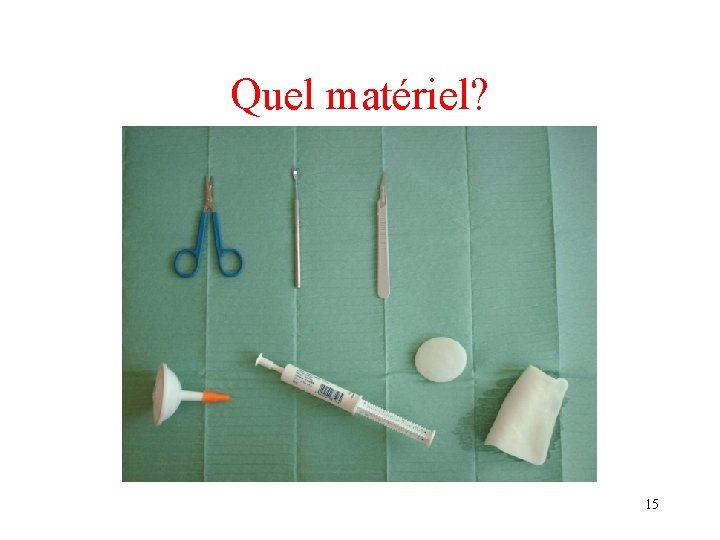
Quel matériel? 15

Quel pansement choisir? • IL EXISTE UNE MULTITUDE DE PANSEMENTS • CHOISIR LE BON EST AVANT TOUT UNE QUESTION DE BON SENS! 16

Le choix du pansement • En fonction du stade de la plaie • En fonction de l’exsudat • Maintien impératif du milieu humide : Il faut un juste équilibre afin d’éviter d’assécher la plaie, sans créer de macération. 17

Le milieu humide • Accélère le processus d’épithélialisation • Evite l’assèchement de la plaie, la formation de croûtes. TROP HUMIDE= MACERATION PAS ASSEZ HUMIDE= ASSECHEMENT IL FAUT UN JUSTE MILIEU!! 18

Trop d’humidité=macération • TROP HUMIDE 19

Protéger la peau péri lésionnelle • Ecoulement non contrôlé = irritation. • Opter pour un pansement adapté à l’exsudat. • Utilisation d’une pâte à l’eau au pourtour de la plaie. • Eviter les adhésifs au contact direct de la peau

Mise en décharge de la plaie – Aucune plaie ne peut cicatriser correctement s’il persiste des points d’appuis et des frottements. • Le patient ne doit en aucun cas reposer sur sa plaie! 21
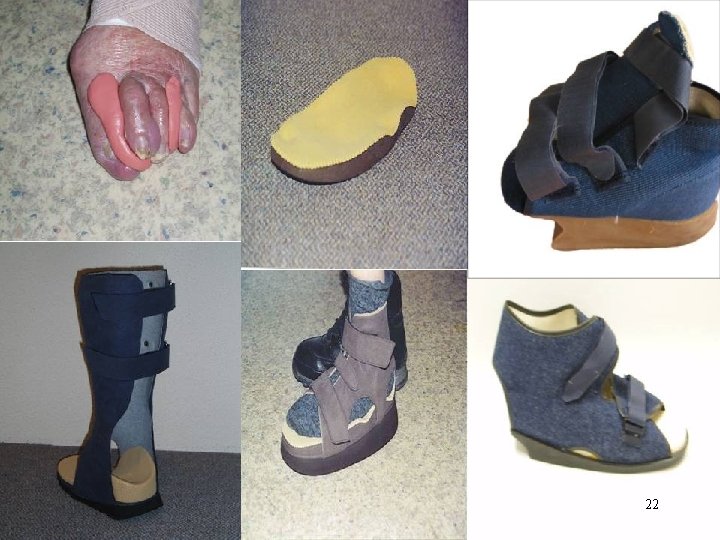
Diapositive 16 • Diapositive 16 22
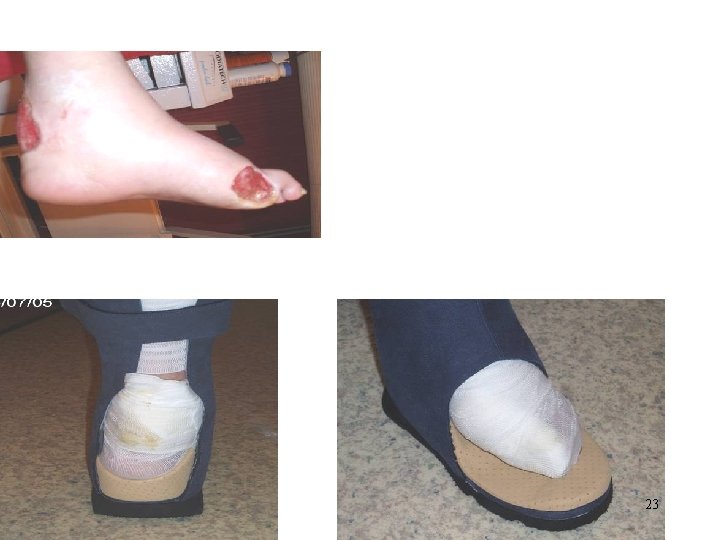
• Diapositive 18 23
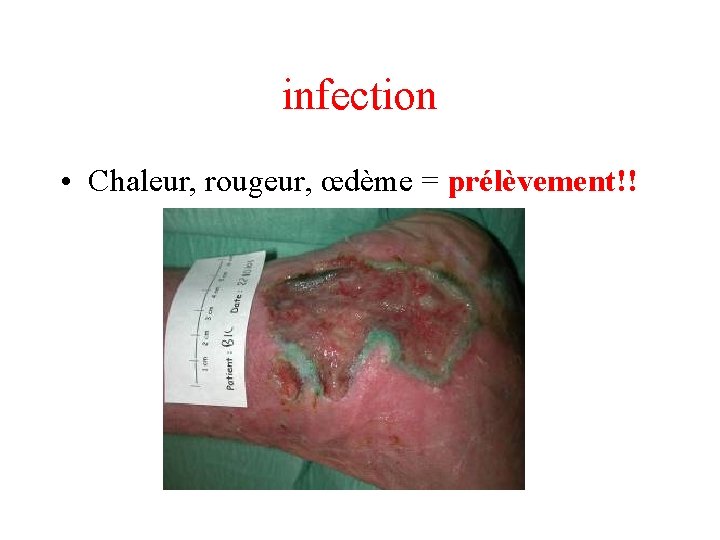
infection • Chaleur, rougeur, œdème = prélèvement!!

Evaluer l’équilibre glycémique • Un regard sur le carnet de suivi des glycémies est essentiel. • Cela permet de constater un éventuel déséquilibre glycémique. • Le dosage de l’Hb. A 1 c est un bon reflet des glycémies derniers mois. 25

Le carnet de suivi des glycémies 26

Etat nutritionnel du patient • • L’apport nutritionnel est-il suffisant? Alimentation variée, riche en protéines? Hydratation suffisante? Orienter le patient vers son médecin traitant permet de dépister une éventuelle dénutrition

Dépister une dénutrition • • • Perte de poids: <2 kg en 1 mois <4 kg en 6 mois Albuminémie: dénutrition ancienne: <35 g/l(modérée) <30 g/l(sévère) <25 g/l(grave) Préalbuminémie: dénutrition récente <200 mg/l(modérée) <150 mg/l(sévère) <100 mg/l(grave)

Intérêt des compléments alimentaires

Prise en charge de la douleur • Les soins ne pourront être réalisés correctement si le patient a mal! • Atténuer la douleur lors des soins est une obligation pour chaque soignant • Toujours évaluer la douleur, au moyen d’échelles validées, pour éviter toute subjectivité. • Les antalgiques seront utilisés en respectant les délais d’action, et en programmant l’heure du soin en fonction!! 30
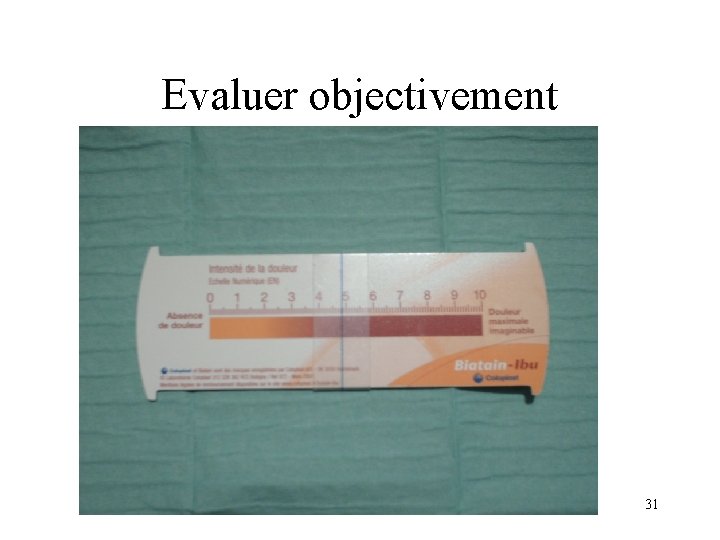
Evaluer objectivement 31

Prise en charge psychologique • Soins quotidiens= contrainte lourde • Chaussage, habillage, déplacements difficiles = sorties limitées, isolement social • Cicatrisation longue= découragement, angoisse • Importance de l’écoute, relation de confiance • Pouvoir entendre les inquiétudes, permettre au patient de s’exprimer. 32

Un matériel de qualité • • • Matelas anti escarres adaptés aux risques Bandes de compression non distendues Coussins de positionnement microbilles Chaussures adaptées Sets pansements à usage unique Un bon ouvrier a de bons outils!!

41, 16€ 173, 79€ 129, 58€ 41, 16€ 129, 58€

Le contexte de soins • Absence d’informations, de transmissions • Situations précaires, patient isolé. • Désinvestissement du patient, mise en échec plus ou moins volontaire. • Non observance du traitement pour diverses raisons (déni, incompréhension ) • Manque d’hygiène.

Agir sur le contexte de soins • Absence d’infos: travailler en lien, et en réseau avec médecins, spécialistes, etc. . • Isolement: mettre en jeu différents intervenants précieux (as, auxiliaires de vie, aides ménagères, etc. … • Non observance du traitement: informer, éduquer, expliquer.

Travail en réseau • Travailler en secteur libéral ne veut pas dire travailler seul dans son coin, bien au contraire!! • Nos soins sont essentiels, mais nous ne sommes pas tout puissants!

Le travail en réseau • Toute prise en charge d’une plaie est un réel travail d’équipe • Chaque intervenant possède des connaissances propres et assure un rôle bien précis • Ainsi, gravite autour du patient: • -L’angiologue -le médecin traitant - l’infirmier • -la dermatologue - le kiné -l’as -le diabetologue • Il est important de dialoguer, d’échanger, et d’assurer des transmissions à ses collègues • NE PAS TRAVAILLER SEUL DANS SON COIN!! 38

Education du patient • ROLE PRIMORDIAL DE L’INFIRMIERE • Pour pouvoir vivre avec sa pathologie au mieux, il doit avoir suffisamment de connaissances • L’observance du traitement ne peut être obtenue sans en comprendre les enjeux…. 39

Non observance du ttt, cas concret • Homme de 40 ans, paraplégique • Prise en charge de retour de voyage pour escarres sacrum et trochanter. • Assis sur ses plaies, lit et matelas classiques • Aucuns compléments nutritionnels, aucun suivi régulier, désinvestissement total de la prise en charge.
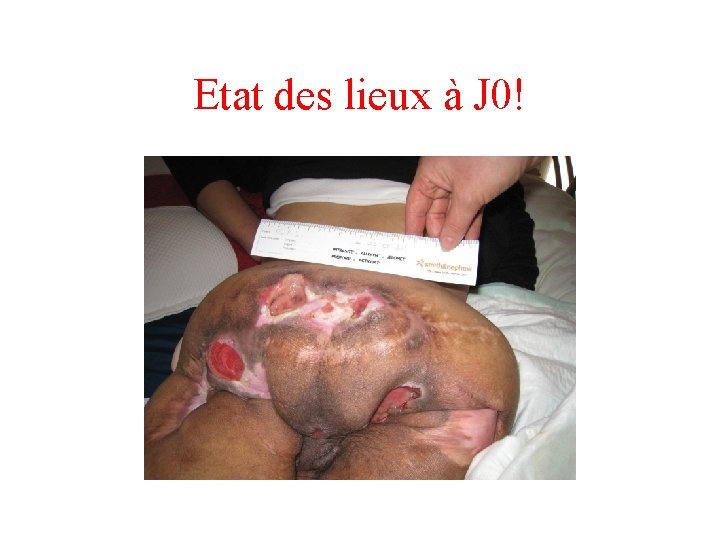
Etat des lieux à J 0!
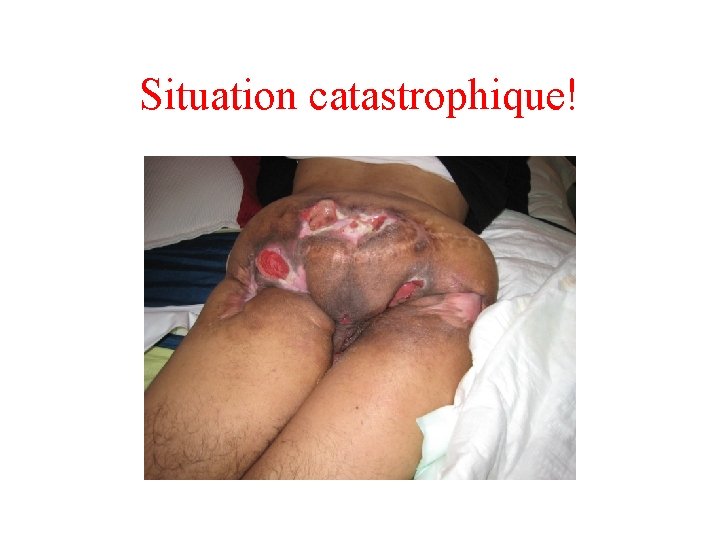
Situation catastrophique!

Contexte de soins palliatifs • Mourir avec des escarres guéris à tout prix? • Difficultés à accepter une non évolution de la plaie. • Privilégier le soin de confort, sans douleurs supplémentaires…

Cas concret soins palliatifs • Homme de 87 ans, stade terminal KC généralisé. • Alité, EVA=8 sous morphiniques • Escarre trochantérien, avec tunélisation de plus de 2 cm, à la limite du contact osseux. • Détersion insupportable pour le patient, même après analgésie locale par EMLA.

Attitude infirmière 1 • Zones fibrineuse à retirer? • Jusqu’à quel stade doit on poursuivre la détersion? Faut-il s’obstiner à tout prix? • Accepter de renoncer à une prise en charge classique, car le but n’est bien évidemment pas le même!

Attitude infirmière 2 • Soigner la plaie, mais pas au détriment de la qualité de vie du patient dans ses derniers instants! Pas d’acharnement! • Définir d’autres priorités: confort, absence d’odeurs, maintien de la propreté de la plaie

Attitude infirmière 3 • Se centrer sur la plaie est souvent le moyen de fuir une réalité inconfortable pour l’IDE, de ne pas se confronter au contexte lui même, celui de la fin de vie • Intérêt du travail en réseau +++, pour échanger avec d’autres professionnels autour de cette situation toujours extrêmement difficile…

conclusion • Il vaut mieux être désespérés qu’indifférents! • il y a toujours quelque chose à faire, et être exaspéré par une situation de soin est toujours la base d’une action qui ne peut être que bénéfique pour le patient, • Et pour l’infirmière! Qui y retrouve toute la richesse de sa pratique, et donc sa motivation!
- Slides: 48