PIE DIABETICO Ivn Ruiz Interno VI medicina Universidad

PIE DIABETICO Iván Ruiz Interno VI medicina Universidad De Santiago De Chile Dr. Mebold

Diabetes • Enfermedad crónica, caracterizada por hiperglicemia, producto de alteración en la Secreción y/o Acción de Insulina. • Altera el metabolismo de carbohidratos, lípidos y proteínas. • Considerada una verdadera Epidemia mundial con 157 millones de personas afectadas. • Prevalencia estimada en Chile de 5, 3% de los adultos.
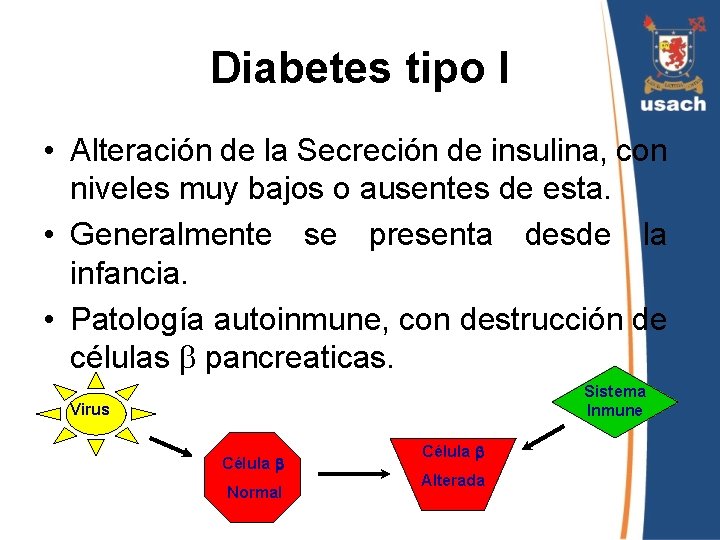
Diabetes tipo I • Alteración de la Secreción de insulina, con niveles muy bajos o ausentes de esta. • Generalmente se presenta desde la infancia. • Patología autoinmune, con destrucción de células pancreaticas. Sistema Inmune Virus Célula Normal Célula Alterada

Diabetes tipo II • Deficiencia relativa de insulina por aumento de la resistencia a su acción en músculo, tejido adiposo e hígado. • La mayoría presenta además cierto grado de alteración de la secreción. • 90% de los Diabéticos diagnosticados son tipo II. • Coexistencia de genotipo suceptible y estilo de vida “Diabetogénico” (aporte exagerado de calorías, sedentarismo y obesidad)

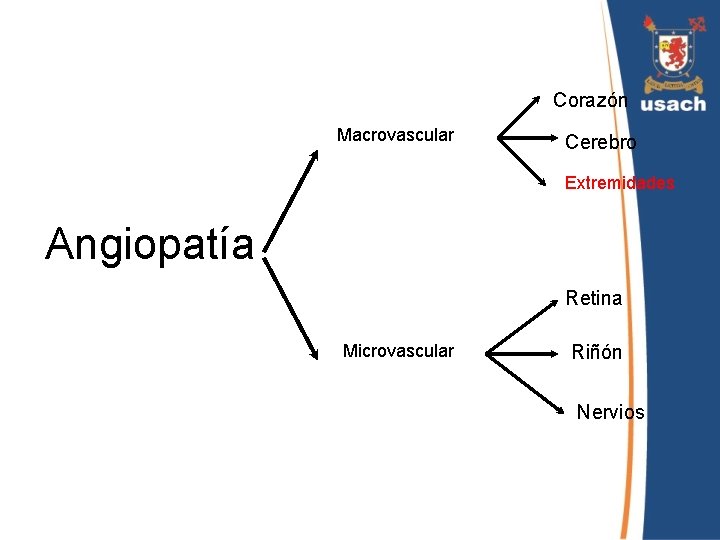
Complicaciones crónicas • Ambos tipos de DM presentan glicemia elevada. • Hiperglicemia produce daño en: – – – Sist. Inmune: Infecciones más frecuentes y severas Retina: Ceguera Riñón: IRC Nervios: Deformaciones de extremidades y úlceras SNA: Parálisis gástrica, diarrea y pérdida en control de FC y PA – ATE acelerada: Trombos, IAM, isquemia de extremidades

Pie Diabético Complicación crónica de la Diabetes mellitus, en cuya patogenia pueden contribuir alteraciones tanto de tipo microangiopáticas, como macroangiopáticas. l Representa una importante causa de disminución de calidad de vida del paciente diabético. l Sus complicaciones pueden desencadenar descompensación aguda, así como también aumentar el riesgo de muerte de estos pacientes. l
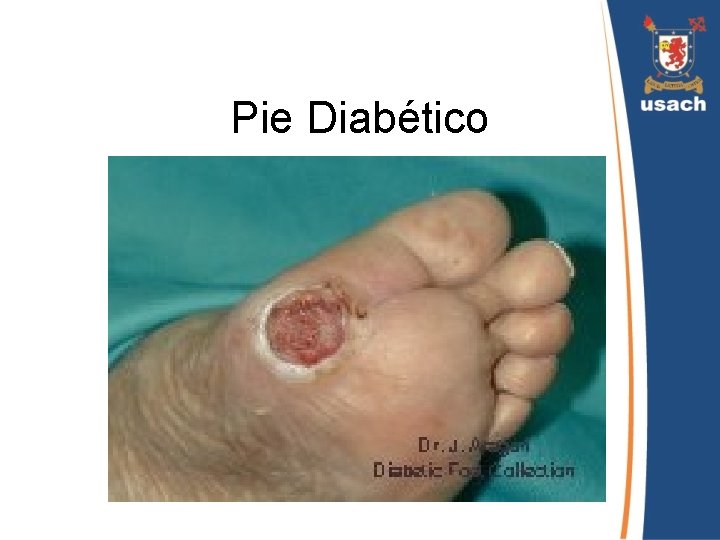
Pie Diabético

Pie Diabético El consenso de la Sociedad Española de Angiología y Cirugía Vascular lo define como: “Alteración clínica de base etiopatogénica neuropática e inducida por la hiperglicemia mantenida, en la que con o sin coexistencia de isquemia, y previo desencadenante traumático, produce lesión y/o ulceración del pie. ”

Pie Diabético • En la práctica se considera como todas aquellas lesiones, que los diabéticos presentan en las extremidades inferiores. • Se clasifican de acuerdo al componente predominante que produce la lesión: – Neuropatía – Enfermedad vascular – Infección Generalmente participa mecanismo. . . más de un

Pie Diabético • Representa uno de los problemas más temidos en los diabéticos, por su enorme repercusión en la calidad de vida. • Durante el transcurso de su enfermedad, un 15% de los pacientes diabéticos desarrollará una úlcera en el pie o en la pierna. • Un 3% tendrá asociada una infección profunda.

Pie Diabético • Produce 85% de las amputaciones no traumáticas de la extremidad inferior. • Riesgo 8 veces mayor de amputación. • 36% mueren a los dos años de realizar una amputación transtibial.

Mecanismos Patogénicos • Vía del Poliol: Consumo de Glucosa independiente de Insulina. Aldosa reductasa Sorbitol DH • Glucosa Sorbitol Fructosa • Mb celular es impermeable a polioles, Sorbitol y Fructosa quedando atrapados dentro de la célula. • Mioinositol, necesario para sintetizar mielina.

Mecanismos Patogénicos • Glicosilación no enzimática de proteínas: – Produce moléculas estables con menor degradación de ellas. – Glicosilación de Ac. Nucleícos, alterando la función del DNA. – Alteración de Receptores en macrófagos, monocitos y cels. endoteliales • Producción de Glicosiladas Anticuerpos contra LDL

Mecanismos Patogénicos • LDL con mayor efecto aterogénico por Glicosilación no enzimática y Modificación Oxidativa. • Alteración en la microcirculación por dilatación inicial de arteriolas y vénulas.
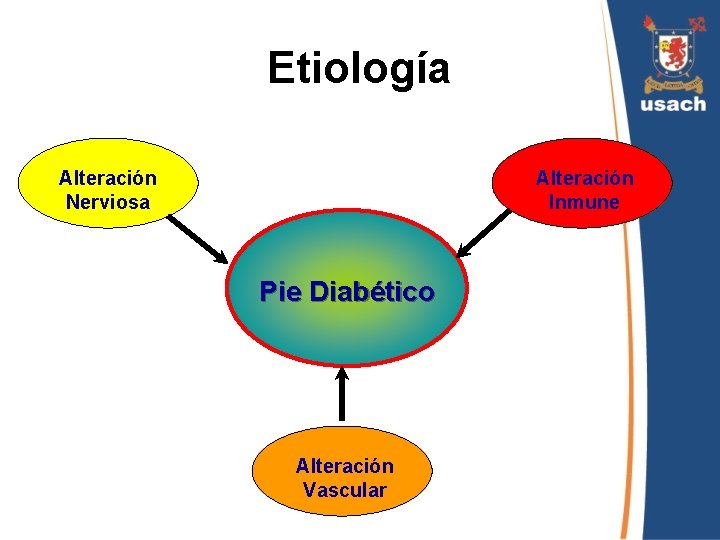
Etiología Alteración Nerviosa Alteración Inmune Pie Diabético Alteración Vascular
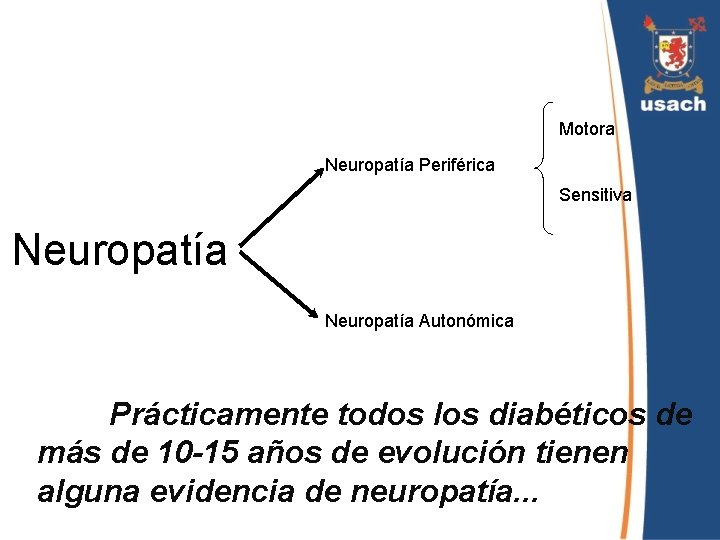
Motora Neuropatía Periférica Sensitiva Neuropatía Autonómica Prácticamente todos los diabéticos de más de 10 -15 años de evolución tienen alguna evidencia de neuropatía. . .

Neuropatía • Origen multifactorial: – Enfermedad osclusiva de Vasa Nervorum. – Déficit de mioinositol que altera la síntesis de mielina y disminuye la actividad de la Na-K ATPasa. – La hiperosmolaridad causa edema de los troncos nerviosos. – Alteración por aumento de Sorbitol y Fructosa. – Glicosilación no enzimática de proteínas.

Alteración Sensorial • Aparece típicamente en “guante y calcetín”. • Impide al paciente percatarse de los signos de alarma temprana (dolor o presión) desencadenados por una noxa. • Se produce daño por traumatismo repetitivo imperceptible.

Alteración Motora • Produce debilidad y atrofia de los músculos intrínsecos del pie. Desbalance muscular = Deformidad: » Dedos en martillo » Dedos en garra » Hallux valgus • Adelgazamiento de la almohadilla de grasa presente bajo las cabezas de los metatarsianos. • Predispone a traumatismos y ulceración.

Alteración Autónoma • Disminuye la sudoración del pie, produciendo una piel seca, con intensa hiperqueratosis y grietas Puertas de entrada a infección. • La afección de nervios simpáticos produce vasodilatación venosa.

Artropatía de Charcot • Neuroartropatía. • Traumatismos no percibidos producen fracturas y alteraciones ligamentosas. • Pie deformado y ancho, con región plantar convexa por subluxación de metatarsianos. • Determina puntos de apoyo anómalos con formación de “callos” y úlceras.
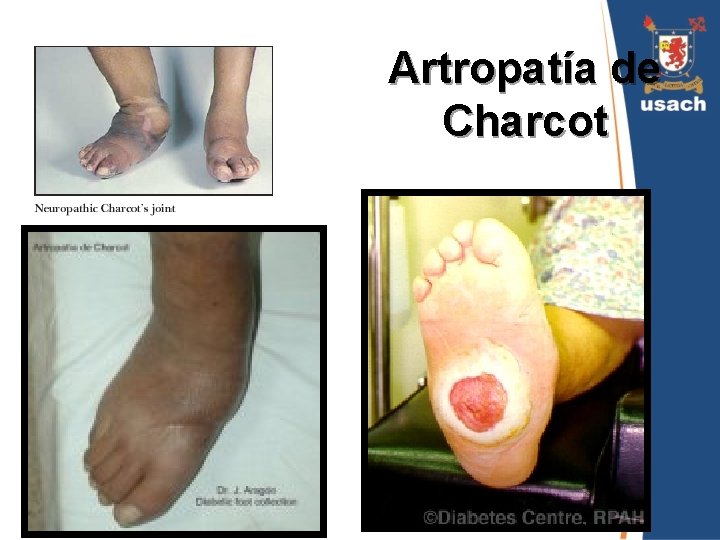
Artropatía de Charcot
Corazón Macrovascular Cerebro Extremidades Angiopatía Retina Microvascular Riñón Nervios

Enfermedad vascular periférica • La Enfermedad Arterial Oclusiva es 4 veces más prevalente en la población diabética. • Aterosclerosis acelerada con lesiones multisegmentarias. • Afecta preferentemente arterias infrapoplíteas. • Suele respetar las arterias del pie.
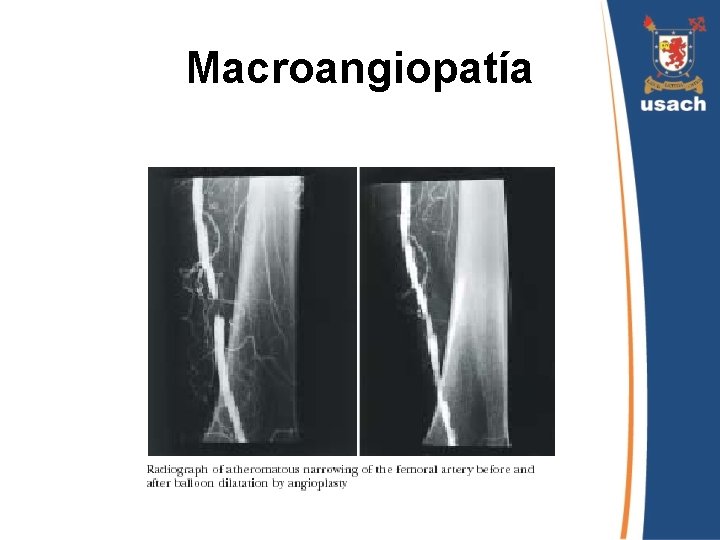
Macroangiopatía

Enfermedad Microvascular • Producto de múltiples anormalidades metabólicas: LDL y VLDL, del fibrinógeno y de adhesividad plaquetaria, etc. • Existe hialinosis arteriolar, proliferación endotelial y engrosamiento de la membrana basal capilar. • Cambio estructural dominante en retinopatía y nefropatía.

Enfermedad Microvascular • En las extremidades la enfermedad microvascular limita el flujo sanguíneo a estructuras superficiales y profundas • Dificulta la migración leucocitaria y la respuesta hiperhémica ante una lesión. • Facilita la infección y la progresión de las lesiones.

Deficiencia Inmune • Glicosilación de proteínas con pérdida de eficiencia. • Defectos en quimiotaxis, respuesta fagocítica y capacidad de muerte intracelular. • Desarrollo inadecuado de granulocitos. • Infecciones más frecuentes y más severas. • Mayor riesgo de infección por agentes poco comunes en población sana (patógenos oportunistas).

Infección • Pacientes diabéticos tienen mayor riesgo de presentar lesiones en los pies. • Una vez establecida la infección, es más grave y refractaria al tratamiento. • Debido a la inadecuada perfusión tisular, los antibióticos no llegan al sitio en concentración eficiente.
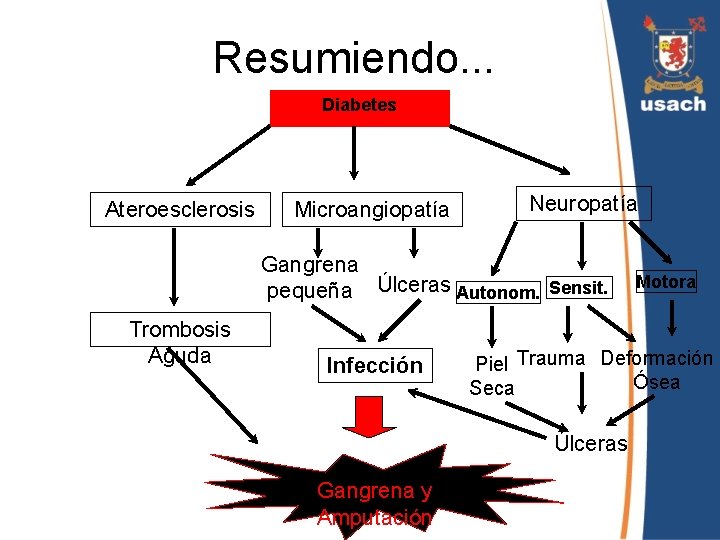
Resumiendo. . . Diabetes Ateroesclerosis Microangiopatía Neuropatía Gangrena pequeña Úlceras Autonom. Sensit. Trombosis Aguda Infección Piel Trauma Deformación Ósea Seca Úlceras Gangrena y Amputación Motora

Pie Diabético Factores de Riesgo – Úlceras previas – Neuropatía o angiopatía periférica – Movilidad articular limitada – Deformidades óseas – Nefropatía Diabética – Deterioro visual – Alcohol – Ancianos

Tipos de úlceras diabéticas • Neuropáticas 45 -60% • Neuroisquémicas 25 -45% • Puramente Isquémicas 10 -15%

Úlcera Neuropática • Se producen debido a la presión mantenida en la zona, adelgazamiento de la almohadilla grasa y a las deformaciones óseas por desequilibrio de fuerzas musculares. • Presentan forma redondeada, halo grueso de hiperqueratosis y son indoloras. • La perfusión arterial es correcta, con los pulsos periféricos conservados. • Localizaciones prevalentes: bajo las cabezas del primer y quinto metatarsiano, calcáneo en su extremo posterior.
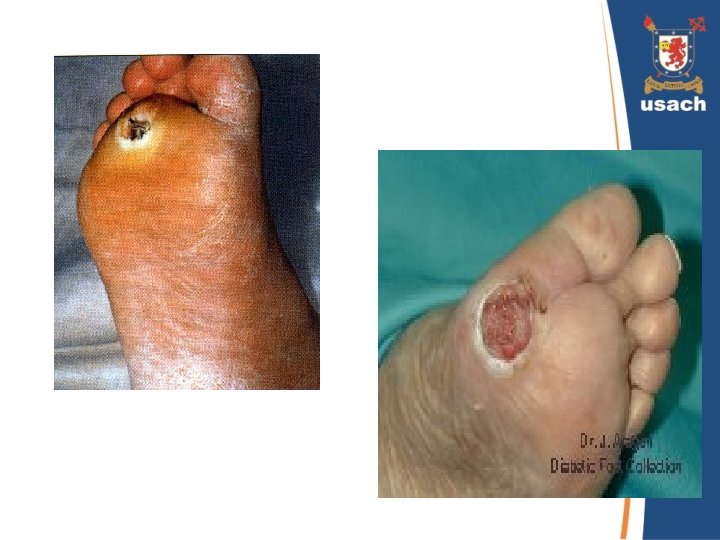
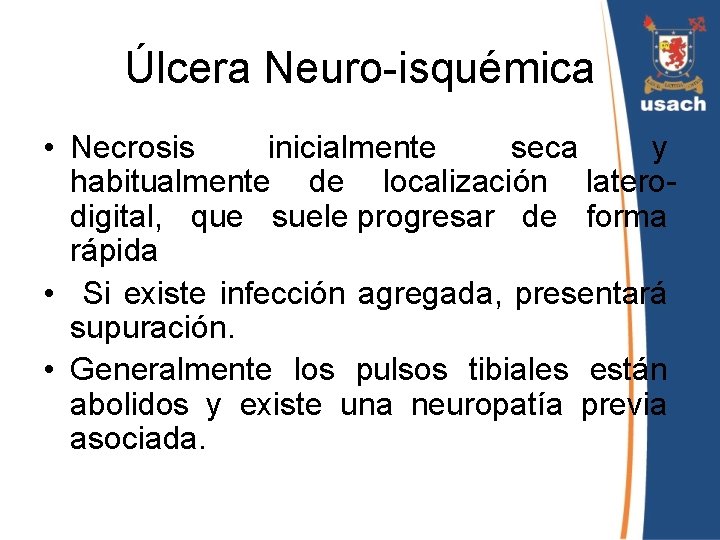
Úlcera Neuro-isquémica • Necrosis inicialmente seca y habitualmente de localización laterodigital, que suele progresar de forma rápida • Si existe infección agregada, presentará supuración. • Generalmente los pulsos tibiales están abolidos y existe una neuropatía previa asociada.
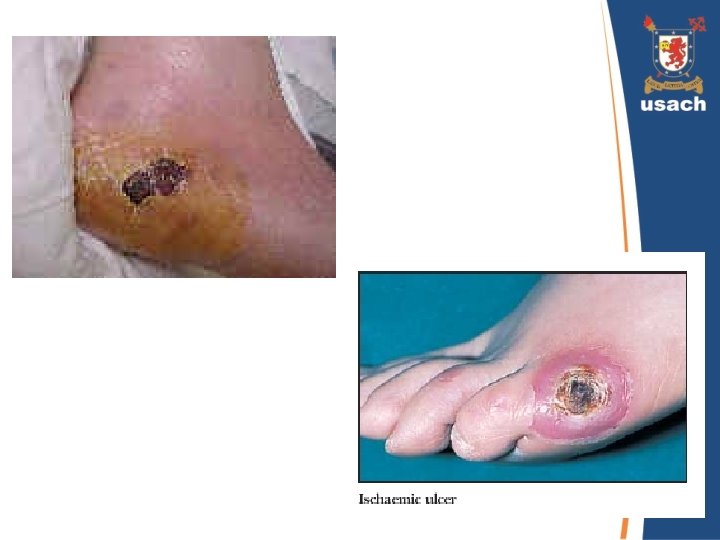

Pie Diabético infectado • La infección se puede añadir a cualquier tipo de úlcera o ser por si sola el factor predominante. • El diagnóstico la mayoría de las veces es fácilmente establecido. • El diagnóstico y tratamiento precoz es la única forma de impedir la progresión y evitar la amputación.

Signos de infección • Generales: – Mal control metabólico, Fiebre, Taquicardia, Leucocitosis, VHS. • Locales: – Herida con mal olor, zonas cutáneas con cambio de coloración, eritema, edema, linfangitis, crepitación en tejidos adyacentes, supuración evidente.

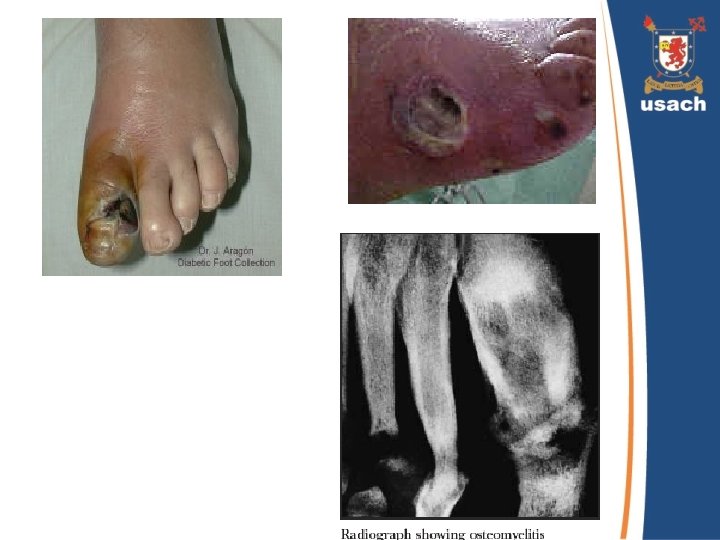
Formas de Infección • Celulitis superficial: Generalmente causada por S. aureus o estreptococo, puede ser autolimitada. • Infección necrotizante: Polimicrobiana, afecta tejidos blandos, puede formar abscesos y extenderse a compartimentos plantares. • Osteomielitis: Forma más grave, afecta más frecuentemente a 1º, 2º y 5º ortejos.

Bacteriología

Clasificación del Pie diabético • El sistema más utilizado es la clasificación de Wagner. • Excelente correlación con porcentaje de amputación y morbimortalidad. • No tiene en cuenta la etiopatogenia de la lesión.


Estudios complementarios

Evaluación de Permeabilidad de la Circulación • Palpación de pulsos en ambas extremidades. • Inspección cuidadosa del pie: Desaparición del vello en el dorso, engrosamiento y deformidad de uñas, atrofia del tejido celular subcutáneo, rubor del pie al colgarlo. • Historia de claudicación intermitente o dolor de reposo, generalmente nocturno, que calma al colgar los pies. • Todo esto puede faltar en el diabético, debido a una posible neuropatía concomitante.
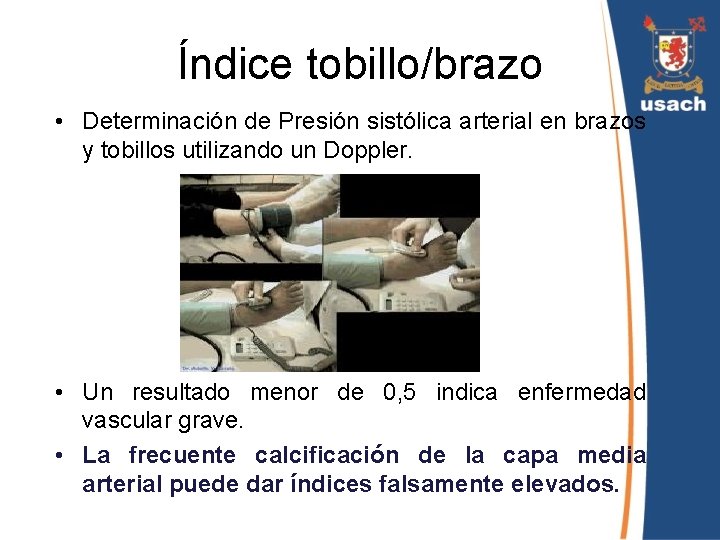
Índice tobillo/brazo • Determinación de Presión sistólica arterial en brazos y tobillos utilizando un Doppler. • Un resultado menor de 0, 5 indica enfermedad vascular grave. • La frecuente calcificación de la capa media arterial puede dar índices falsamente elevados.
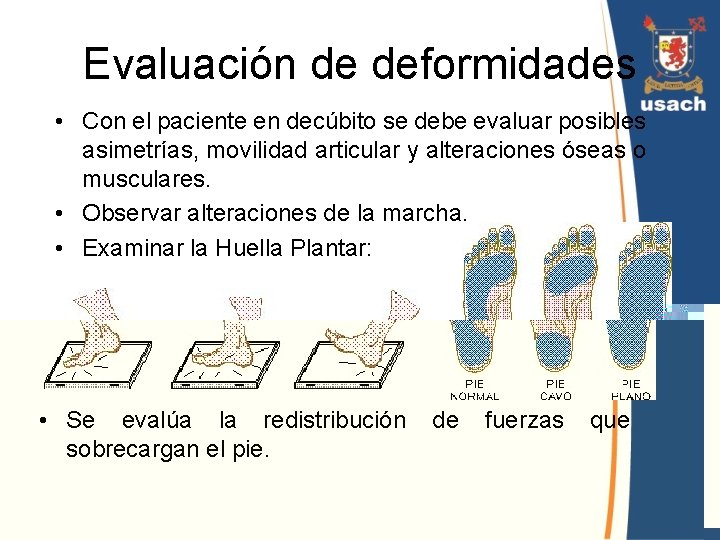
Evaluación de deformidades • Con el paciente en decúbito se debe evaluar posibles asimetrías, movilidad articular y alteraciones óseas o musculares. • Observar alteraciones de la marcha. • Examinar la Huella Plantar: • Se evalúa la redistribución de fuerzas que sobrecargan el pie.

Pie diabético: Prevención (Soc. Española de Angiología y Cirugía Vascular) • Inspección diaria del pie, espejo para ver planta y talón. • Inspeccionar con la mano el interior de los zapatos antes de utilizarlos. • El calzado debe: Absorber la carga mediante plantillas elásticas, ampliar la carga por distribución de la presión en mayor área, modificar las zonas de apoyo conflictivas. • Cambiar calcetines y zapatos 2 veces al día. • Nunca caminar descalzo. • No utilizar bolsas de agua caliente • No cortar demasiados las uñas, acudir al podólogo. • Lavar los pies por 5 minutos, secado cuidadoso. • Aplicación de cremas hidratantes. • Notificar cualquier lesión aunque sea indolora.


Premisas del Tratamiento • El control metabólico es de suma importancia. • Desconocer la patogenia de la úlcera solo lleva a tratamiento inútiles. • Pie diabético no es igual a Pie isquémico, esto puede llevar a amputaciones innecesarias. • Tratamiento: Postural, reposo. La descarga de presión de la zona ulcerada es tan importante como las curaciones. • Prioritario el debridamiento quirúrgico de tejido necrótico o fragmentos óseos infectados. • Diagnóstico precoz de infecciones.

Tratamiento Infecciones leves sin amenaza de amputación ni riesgo vital. • El manejo puede ser ambulatorio con antimicrobianos orales. • Cefalosporinas de primera generación, : cefalexina con eficacia clínica y microbiológica superior a 70%8; cefradina y cefadroxilo • Clindamicina o lincomicina • Ampicilina-sulbactam o amoxicilina-ácido clavulánico: han sido probadas como "switch" desde terapia endovenosa en infecciones graves, con resultados favorables superiores a 80% • Ciprofloxacina también ha probado su eficacia en el tratamiento de las infecciones sin amenaza de amputación.

Infecciones con amenaza de amputación. • El tratamiento antibacteriano debe ser de amplio espectro para cubrir la participación polimicrobiana en este tipo de infección. : • clindamicina + cefalosporinas de 3ª generación con o sin espectro ampliado para P. aeruginosa • clindamicina + quinolonas • imipenem-cilastatina, por su amplio espectro antimicrobiano que incluye bacilos Gram negativos, cocáceas Gram positivas no multiresistentes y anaerobios, (se debe evaluar primero resistencia bacteriana hospitalaria global y su costo). • Quinolonas de espectro ampliado como monoterapia o en asociación a metronidazol. • Vancomicina para infecciones intrahospitalarias con riesgo vital o cuando haya evidencia bacteriológica de participación de S. aureus meticilina-resistente.

Duración • Debe mantenerse por 10 a 14 días en las infecciones leves y moderadas. • En infecciones moderadas en que se ha iniciado terapia intravenosa, se puede hacer "switch" a antibacterianos orales para completar el período de cobertura recomendado. • En infecciones severas el tratamiento debe mantenerse durante 14 a 21 días o más según la evolución clínica. En caso de osteomielitis, si se han resecado los fragmentos óseos comprometidos o se ha efectuado amputación, los plazos indicados son suficientes. • Si la cirugía no es radical, el tratamiento debe mantenerse durante al menos 6 semanas y debe ser guiado por los resultados bacteriológicos 1.

Tratamiento • La úlcera debe debridarse con regularidad, eliminando todo callo o tejido no viable alrededor. • Hospitalizar en caso de: • Imposibilidad de conseguir reposo del pie • Fracaso de curación • Infección grave sin controlar
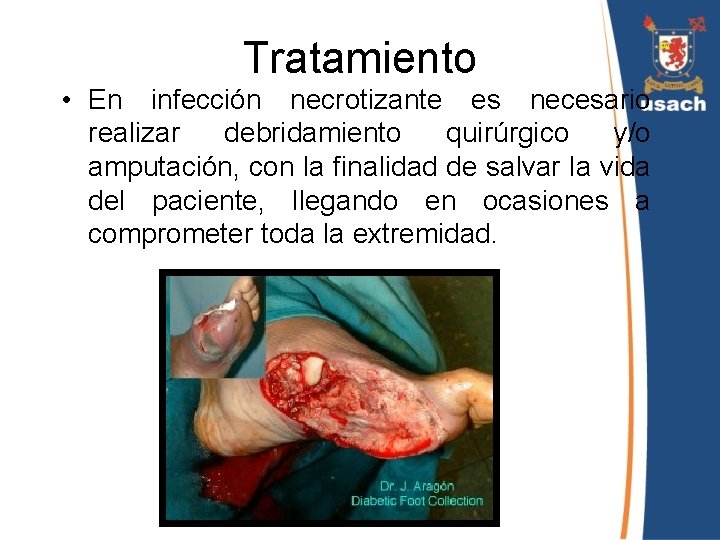
Tratamiento • En infección necrotizante es necesario realizar debridamiento quirúrgico y/o amputación, con la finalidad de salvar la vida del paciente, llegando en ocasiones a comprometer toda la extremidad.


Bibliografía y agradecimientos • Tratamiento de la infección en el pie diabético TREATMENT OF INFECTION IN THE DIABETIC FOOT SOCIEDAD CHILENA DE INFECTOLOGÍA* * Integrantes del consenso: Carlos Beltrán B. , Alejandra Fernández V. , TM M. Soledad Giglio M. , Leandro Biagini A. , Ricardo Morales I. , Jorge Pérez G. y E. U. Isabel Aburto T. • Mecanismos de enfermedad y reacción del organismo unidad de diabetes y nutrición. • Dra. Emilia Sanhueza R. Universidad de Chile

PIE DIABETICO Iván Ruiz Interno VI medicina Universidad De Santiago De Chile Dr. Mebold
- Slides: 58