Physiopathologie de linsuffisance cardiaque DR DIB CHERIBI S

Physiopathologie de l’insuffisance cardiaque DR DIB CHERIBI. S

Définition • Incapacité du cœur à assurer dans les conditions normales le débit sanguin nécessaire aux besoins métaboliques et fonctionnels des différents organes.
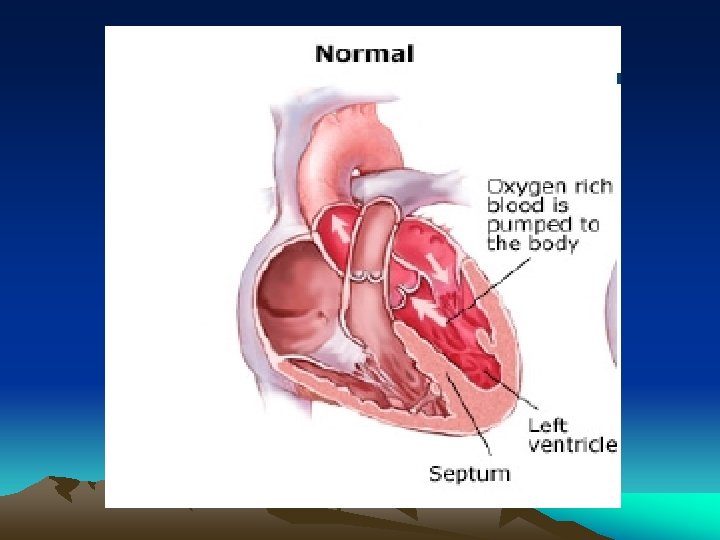
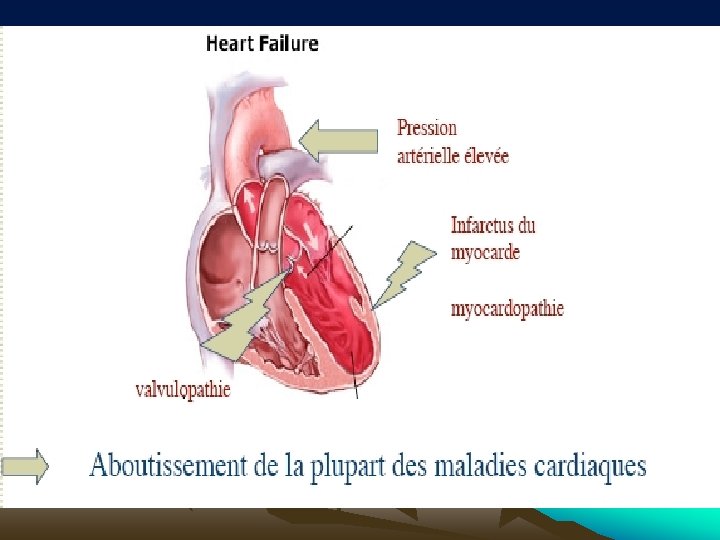

PRONOSTIC • L’insuffisance cardiaque est une maladie grave. Dans une étude de référence, l’étude de Framingham ayant suivi pendant une durée médiane de 15 ans , des patients en insuffisance cardiaque clinique, le taux de survie à 5 ans était de 25% chez l’homme et de 38% chez la femme. Son pronostic est étroitement lié à la sévérité de la maladie. La mortalité à 1 an des patients en stade IV est élevée (40%).

Physiopathologie de l’IC • L'insuffisance cardiaque traduit l'incapacité du cœur à faire face aux besoins hémodynamiques de l'organisme, tout d'abord à l'effort, puis au repos. L'altération du fonctionnement cardiaque déclenche des mécanismes d'adaptation extrinsèques et intrinsèques destinés à maintenir un débit cardiaque suffisant.

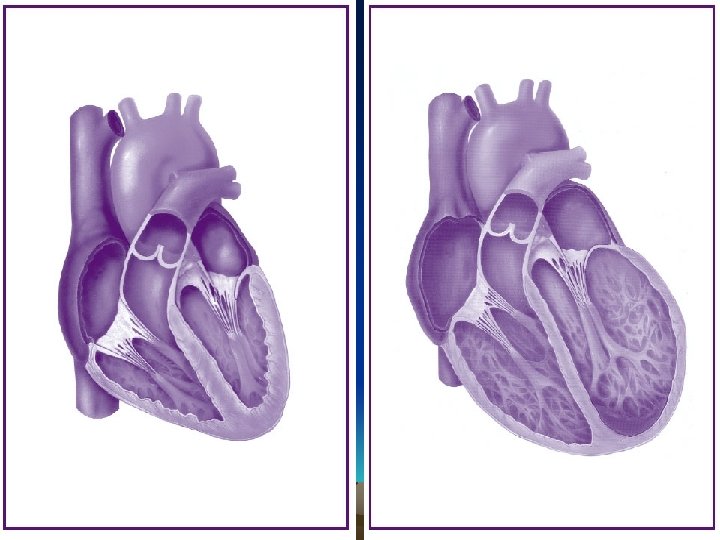
Physiopathologie de l’IC • A – Mécanismes d’adaptation: 1) L'augmentation du tonus sympathique avec élévation des catécholamines intra myocardiques entraîne une augmentation de la fréquence cardiaque et de la puissance contractile. 2) Les fibres myocardiques s'allongent, ce qui accroît leur force contractile selon la loi de STARLING q La situation hémodynamique est donc rétablie, mais la réserve myocardique est diminuée (le cœur fonctionne sur ses réserves). Le cœur se dilate et s'hypertrophie. Au delà d'une longueur de 2, 2 µ, le sarcomère perd de son énergie contractile.

Physiopathologie de l’IC • B- Mécanisme de l’IC décompensée: 1) Augmentation permanente de la pré charge: q La pression télédiastolique ventriculaire ou précharge s'élève (à gauche lorsque cette pression dépasse 25 mm. Hg, le débit cardiaque ne s'élève plus, puis, progressivement, diminue. Il s'en suit une élévation des pressions en amont, ainsi qu'une stase sanguine avec augmentation du volume sanguin circulant, sous l'effet d'un hyperaldostéronisme réactionnel. q 2) Augmentation de la post-charge : q La post-charge correspond à la pression artérielle. Étant donné que la pression artérielle est la résultante du débit cardiaque et des résistances périphériques, dans l'insuffisance cardiaque, la chute du débit entraîne une élévation des résistances périphériques, sous l'effet d'une stimulation du système rénine angiotensine aldostérone. L'augmentation du volume sanguin circulant et la constitution d'œdèmes périphériques contribuent à élever les résistances périphériques. q

Physiopathologie de l’IC 3) Mécanisme de la dyspnée d’effort: Lorsque le patient insuffisant cardiaque effectue un effort, le ventricule gauche ne peut évacuer dans l'aorte la totalité du sang qu'il reçoit du ventricule droit et du lit vasculaire pulmonaire. Le sang s'accumule en amont du ventricule gauche : dans l'oreillette gauche, mais surtout dans les veines pulmonaires. Cette réplétion des veines pulmonaires diminue le volume d'air circulant, et donc la valeur fonctionnelle du poumon. Il s'y ajoute une turgescence des vaisseaux bronchiques qui majore la gêne respiratoire et surtout expiratoire, pouvant aller jusqu'au pseudo-asthme cardiaque.

Physiopathologie de l’IC 4) Mécanisme de l’oedéme pulmonaire : Lorsque la pression télédiastolique du ventricule gauche s'élève, la pression s'élève en amont, veines et capillaires pulmonaires. Lorsque cette pression atteint 35 mm. Hg, le plasma traverse la membrane alvéolaire et passe dans la cavité alvéolaire, d'où l'expectoration mousseuse et rosée.

Physiopathologie de l’IC 5) Mécanisme des œdèmes périphériques: La diminution du débit cardiaque en aval du cœur gauche et l'augmentation de la pression en amont du cœur droit entraînent : Ø Une diminution du débit rénal, d'où rétention d'eau et de sel. Ø Une augmentation de la sécrétion d'aldostérone d'où rétention de sodium et d'eau. Ø Une hypertension veineuse accroît la perméabilité capillaire et donc favorise le passage de liquide dans le milieu interstitiel.

Les différentes formes d’IC • 1 -IC gauche, droite ou globale. • 2 -IC aigue ou chronique. q IC aigue : Les mécanismes d’adaptation n’ont pas le temps de se mettre en place(ex: infarctus du myocarde, bloc auriculo-ventriculaire, embolie pulmonaire, rupture de cordage…) q IC chronique: L’IC peut être longtemps bien tolérée grâce aux mécanismes d’adaptation. Des facteurs surajoutés peuvent déclencher une décompensation aigue(infection, trouble du rythme, arrêt de traitement …) § 3 - IC de bas débit ou de haut débit : Une baisse de débit cardiaque au repos ou à l’effort caractérise l’insuffisance cardiaque apparaissant dans la plupart des formes de cardiopathies(congénitale, valvulaire, hypertensive, coronarienne…. ) Un certain nombre d’affections sont responsables d’IC à haut débit: Anémie, Béribéri, Thyréotoxicose…. )

• 4 - IC systolique ou diastolique: L’insuffisance cardiaque peut être due à une anomalie de la fonction systolique conduisant à un défaut d’expulsion du sang(IC systolique)ou à une anomalie de la fonction diastolique conduisant à un défaut de remplissage ventriculaire(IC diastolique)

Diagnostic de L’IC gauche • Les signes fonctionnels: Ø La dyspnée d’effort. Ø La dyspnée de décubitus ou orthopnée. Ø La dyspnée paroxystique, avec oedeme aigu du poumon (OAP) • Ø Ø Ø Autres symptômes : La toux. L’hémoptysie. Altération de l’état général

IC chez le chien • Chez toutes les espèces, la toux est le symptôme princeps (premier) des affections du larynx, de la trachée et des bronches , de nature inflammatoire le plus fréquemment (aigue et chronique) • Chez le chien, la toux est un symptôme de l insuffisance cardiaque gauche avec un œdème pulmonaire

INSUFISANCE VENTRICULAIRE DROITE • -LES SIGNES FONCTIONNELS : ils sont inconstants : • -hépatalgie d effort: douleur a type de pesanteur survenant presque toujours a la marche siégeant a l’ épigastre ou au niveau de l’hypochondre droit , cédant à l’ arrêt de l’ effort parfois accompagnée de troubles digestifs. • -hépatalgie spontanée lors d une poussée.

• -Hépatalgie permanente dans les formes évoluées. • -une dyspnée est fréquemment rencontrée en rapport avec une insuffisance ventriculaire gauche associe ou une pathologie pulmonaire causale

Classification fonctionnelle de IC • -Stade 1: Il s agit d animaux porteurs de cardiopathie en exercice physique n entraîne aucun signe clinique , la réserve cardiaque n est entame: stade totalement compense • -Stade 2: animaux dont la cardiop n entraîne de signes cliniques que lors d une activité physique importante la réserve cardiaque est épargne stade bien compense. • -Stade 3 la cardiop entraîne des signes cliniques après un effort modère seul le repos est supporté par le patient stade mal compense. • -Stade 4: incapable d avoir la moindre activité physique les signes cliniques sont parfois présents même au repos et s aggrave au moindre effort : stade totalement décompense.

TRAITEMENT • ü ü ü ü ü 1) mesures hygiéno-diététiques: Régime hyposodé. Vaccination anti-grippale. 2) Le traitement médicamenteux : Les inhibiteurs de l’enzyme de conversion IEC : introduits à faible doses , l’augmentation doit être progressive jusqu’à la dose maximale tolérée. Les diurétiques : ils luttent contre la rétention hydro sodée et sont indiqués dans l’insuffisance cardiaque congestive. On distingue 3 types de diurétiques , les diurétiques de l’anse (Lasilix), les thiazidiques et les inhibiteurs de l’aldostérone. Les betabloquants : ils s’opposent à l’hyperstimulation sympathique. Ils ne doivent être introduits que chez des patients en état stable sous traitement associant IEC et diurétiques. Les digitaliques : Ce sont des inotropes positifs: attention au risque d’intoxication.

TRAITEMENT • 3) Autres médicaments: v Les vasodilatateurs veineux: améliorent la tolérance à l’effort. v Les inhibiteurs calciques : n’ont pas de place mais peuvent être utilisés en cas de cardiopathie d’origine ischémique. v Les ARA 2 : équivalents aux IEC avec une meilleure tolérance. v Les antiarythmiques : difficiles à manier du fait de leur effet inotrope négatif. v Les antithrombotiques: Aspirine doit être poursuivi dans les cardiopathies d’origine ischémiques. • 4) Traitements non médicamenteux : v La transplantation cardiaque : reste la thérapeutique de choix. v La stimulation ventriculaire multisite : chez des patients ne répondant pas à un traitement médical optimal.

MERCI DE VOTRE ATTENTION
- Slides: 22