Physiologie du travail M DREYFUS CHU Caen Quelques


















































- Slides: 77

Physiologie du travail M. DREYFUS CHU Caen


Quelques références • J. Lansac, G. Body, F. Perrotin, H. Marret Pratique de l’accouchement Masson éditions • JP. Schaal, D. Riethmuller, R. Maillet Mécanique & Techniques Obstétricales Sauramps médical


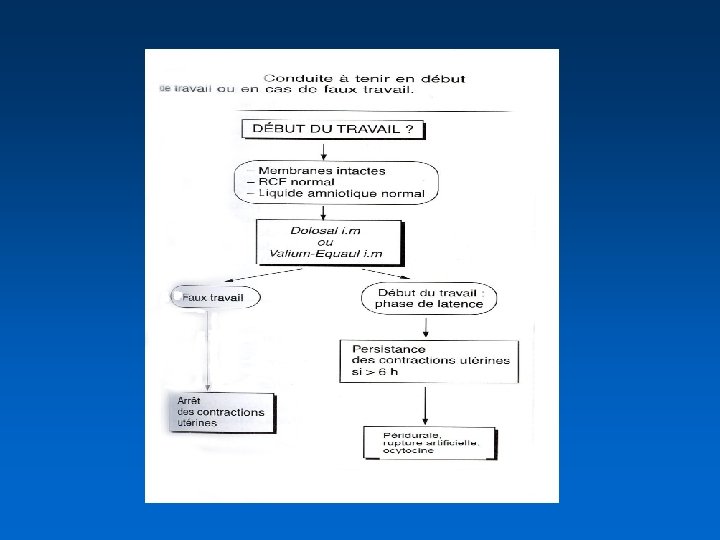
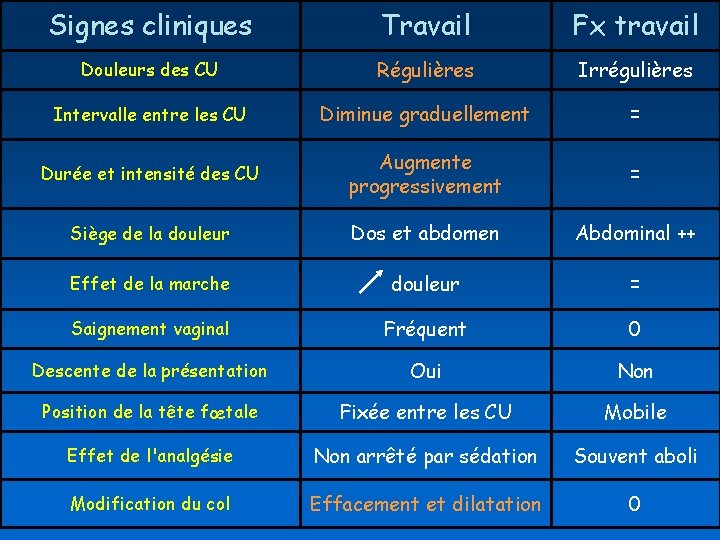
Signes cliniques Travail Fx travail Douleurs des CU Régulières Irrégulières Intervalle entre les CU Diminue graduellement = Durée et intensité des CU Augmente progressivement = Siège de la douleur Dos et abdomen Abdominal ++ Effet de la marche douleur = Saignement vaginal Fréquent 0 Descente de la présentation Oui Non Position de la tête fœtale Fixée entre les CU Mobile Effet de l'analgésie Non arrêté par sédation Souvent aboli Modification du col Effacement et dilatation 0

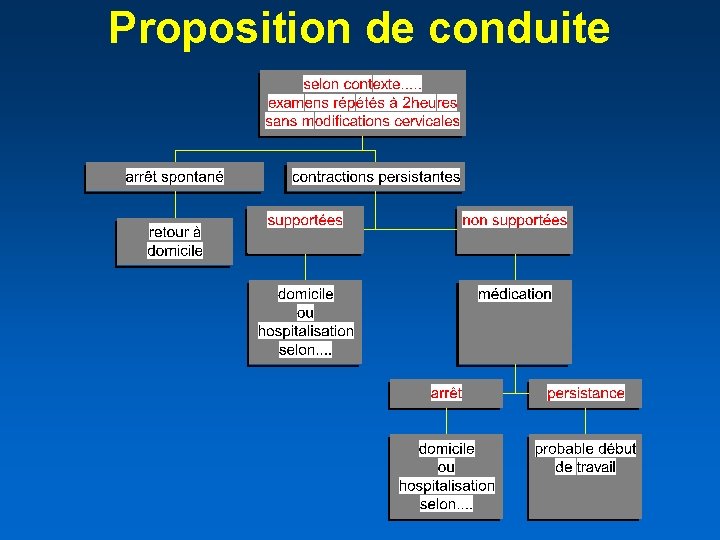
Proposition de conduite

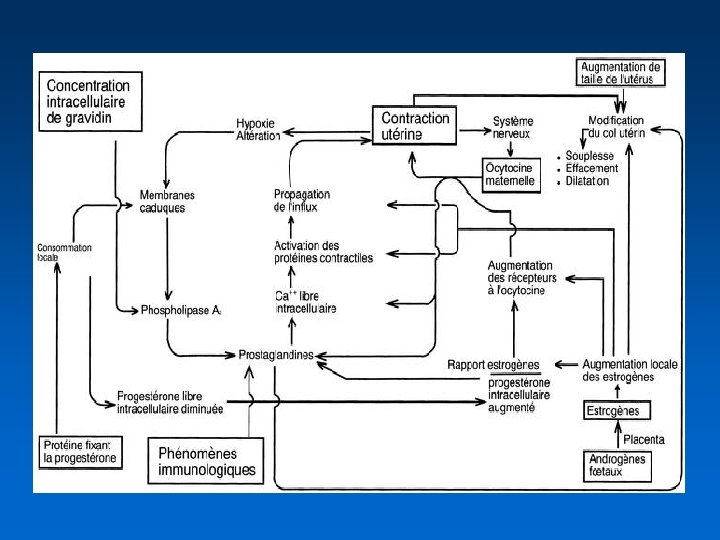
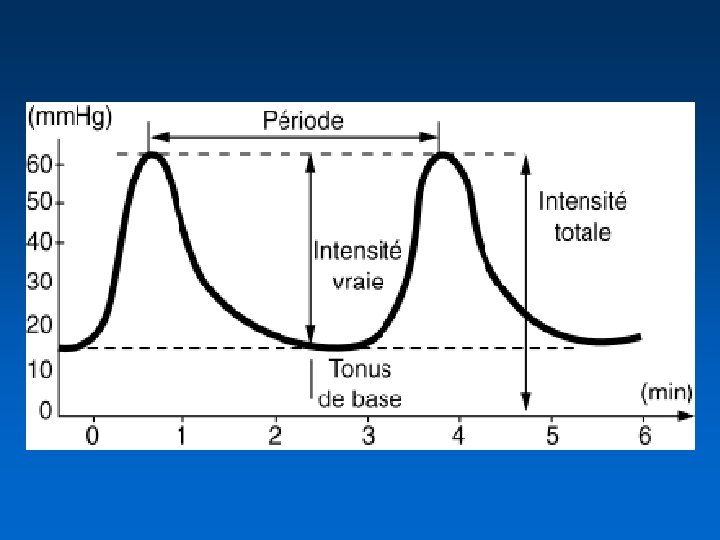
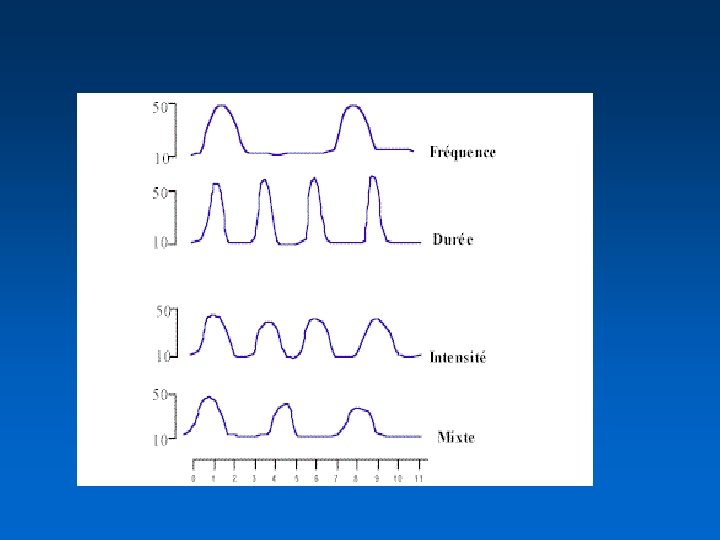
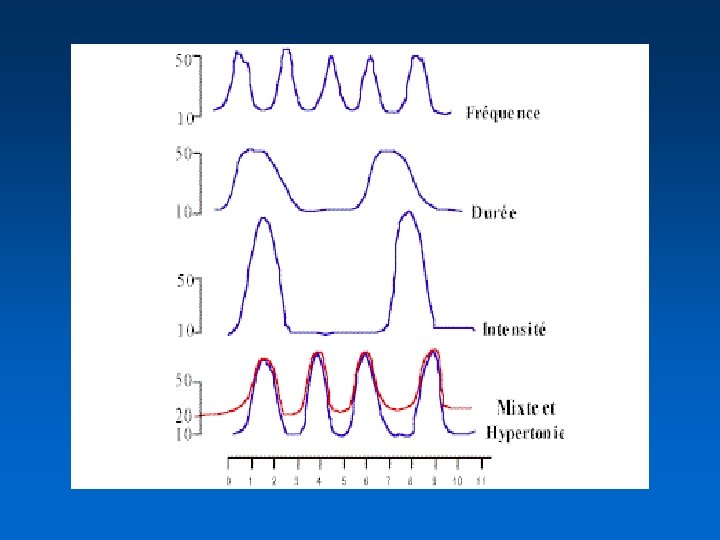
Contractions utérines • C’est le moteur • Elles ont 3 effets – augmentation de la pression intra-utérine – appui sur le col par l’intermédiaire de la poche des eaux ou de la présentation – traction directe sur le col par l’intermédiaire du segment inférieur et du raccourcissement des fibres utérines • Il faut un rythme et une intensité suffisants pour obtenir une dilatation > 30 mm. Hg ; > 11 -12 / heure

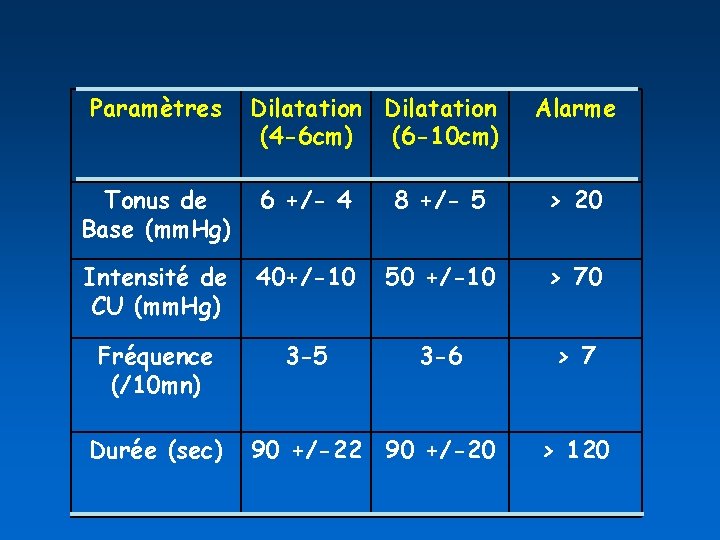
Paramètres Dilatation (4 -6 cm) (6 -10 cm) Alarme Tonus de Base (mm. Hg) 6 +/- 4 8 +/- 5 > 20 Intensité de CU (mm. Hg) 40+/-10 50 +/-10 > 70 Fréquence (/10 mn) 3 -5 3 -6 > 7 Durée (sec) 90 +/-22 90 +/-20 > 120


• la répétition de contractions de 45 sec toutes les 3 mn n’affectent pas un foetus normal • des contractions trop fréquentes ou trop longues peuvent l’affecter • un placenta mal vascularisé ou insuffisant ne permettra pas de supporter des contractions normales • un foetus fragile (RCIU) ne supporte pas de fortes contractions

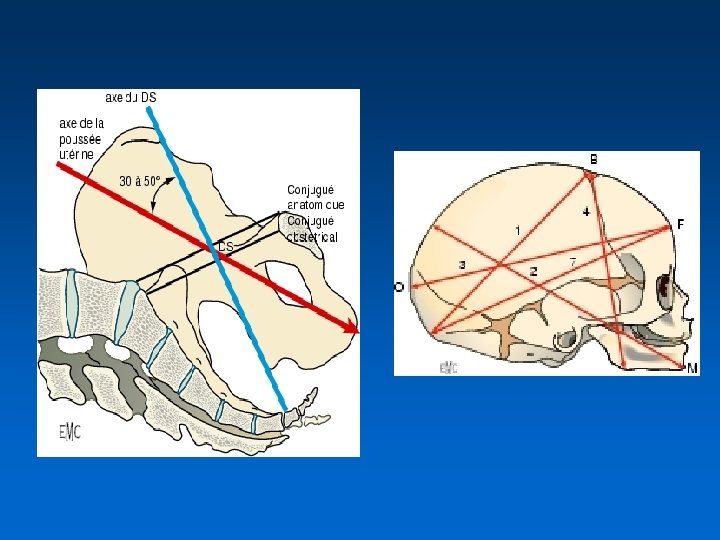
Col • Obstacle • Il est élastique mais le retour à la forme initiale est très longue permettant une dilatation progressive. Cette élasticité varie selon sa maturation et sa résistance • Quand la pression intra-utérine augmente, les contractions agissent après distension du segment inférieur, sur la zone de faiblesse de l’utérus : l’orifice interne du col, qui se dilate et s’efface en s’incorporant au segment inférieur. La transmission se fait directement à l’orifice externe qui se dilate également

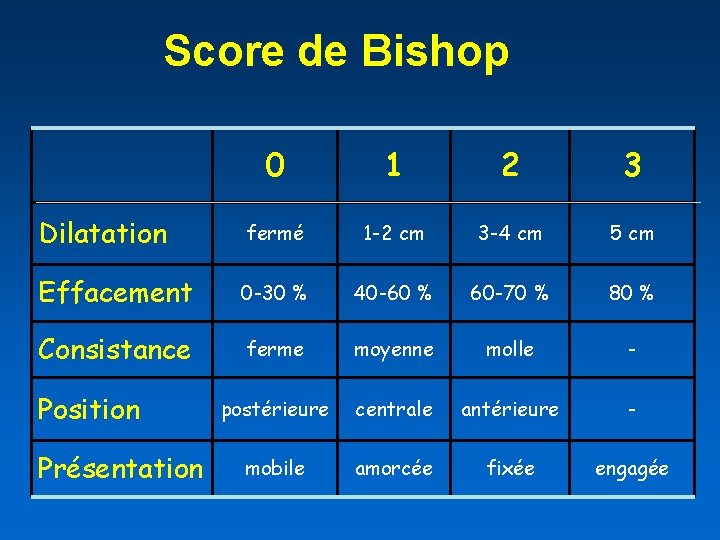
Score de Bishop 0 1 2 3 Dilatation fermé 1 -2 cm 3 -4 cm 5 cm Effacement 0 -30 % 40 -60 % 60 -70 % 80 % Consistance ferme moyenne molle - postérieure centrale antérieure - mobile amorcée fixée engagée Position Présentation

Mobile fœtal • Il appuie directement sur l’orifice interne du col • En cas de présentation dystocique cet appui est perturbé et peut modifier la dilatation • Après rupture des membranes, le mobile fœtal est en appui direct sur le col et la diminution de la distension utérine favorise la rétraction des fibres utérines avec des contractions plus efficaces

Le travail • Phase de latence Le col se raccourcit, s’efface puis se dilate jusqu’à 2 -3 cm • Phase active Le col se dilate jusqu’à dilatation complète => Dilatation normale 1 cm / heure

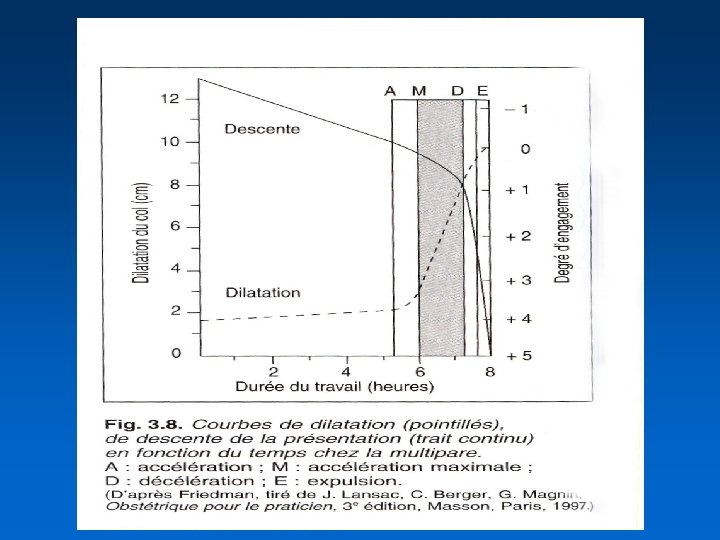
Première étape Deuxième étape Depuis le début du vrai travail jusqu'à la fin de la dilatation du col de l'utérus (dilatation cervicale) Durée : 6 à 18 heures chez la primipare et 2 à 10 heures chez la multipare Depuis la fin de la dilatation du col de l'utérus à la naissance de l'enfant (engagement, descente et expulsion de la présentation) Durée : 1 à 2 heures ; Avec péridurale ? ? Troisième étape Quatrième étape De la naissance de l'enfant jusqu'à l'expulsion du placenta (délivrance) Durée : 5 à 30 minutes +++ De la délivrance jusqu'à la stabilisation des constantes maternelles Durée : environ 2 heures

Effacement • Plus facile à apprécier chez la primipare • Le col se raccourcit sans ouverture puis il s’efface. Cela correspond à la période de maturation par incorporation du col dans le segment inférieur • Quand l’effacement est terminé la dilatation débute • Chez la multipare, les 2 phénomènes se font parallèlement

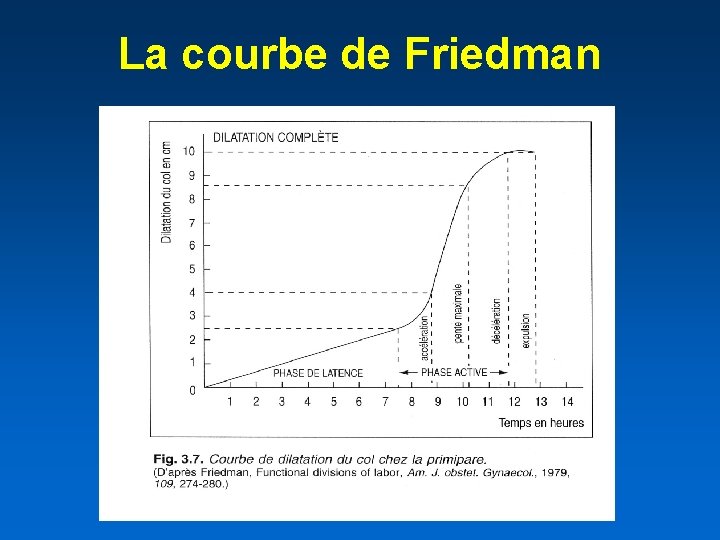
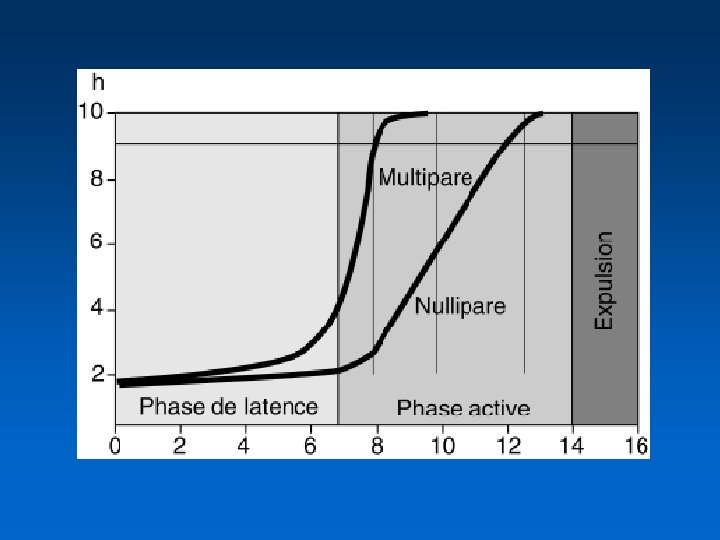
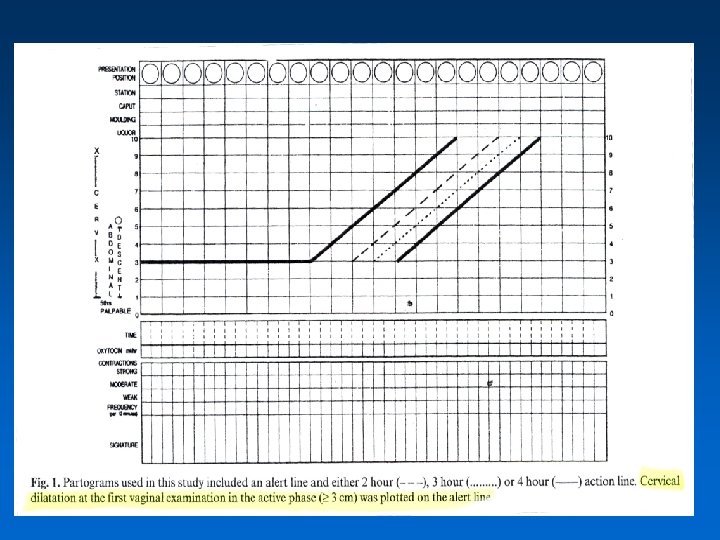
Dilatation • La première phase est assez longue. • La courbe de Friedman donne la progression normale de la dilatation. • Très lent au départ chez la primipare avec 6 - 8 heures jusqu’à 2 -3 cm : phase de latence, puis plus rapide en phase active , maximum 3 cm / h • Phase de décélération éventuelle après 8 cm qui précède l’expulsion • En phase active, le minimum doit être de 1 cm / h chez la primipare et 1, 5 cm / h chez la multipare

La courbe de Friedman


Courbe de dilatation A partir de l’effacement du col la dilatation se déroule en 2 phases 1ère phase ou phase de latence : de 0 à 3 cm, marquée par sa longueur (en moyenne, 6 -7 h chez les nullipares, 4 -5 h chez les multipares) 2ème phase ou phase active : comprenant 1 phase d’accélération entre 4 -5 cm, puis une pente maximale de dilatation (au moins 1 cm/heure) jusqu'à la dilatation complète (durée moyenne de la phase active : 4 -5 h chez les nullipares, 2 -3 h chez les multipares


Amniotomie • Elle libère des prostaglandines qui vont majorer les contractions et applique la présentation sur le segment inférieur • L’évacuation du liquide amniotique permet à la présentation de s’appliquer contre le col • Classiquement, on réalise l’amniotomie dès que la présentation est fixée, vers 4 -5 cm de dilatation

Un délai d’au moins 6 heures après l’amniotomie (qui reste le 1 er traitement de la progression anormale) et un délai d’au moins 2 heures à débit maximal de la perfusion d’ocytociques pendant la phase active du travail semblent raisonnables avant d’envisager une césarienne pour stagnation du travail

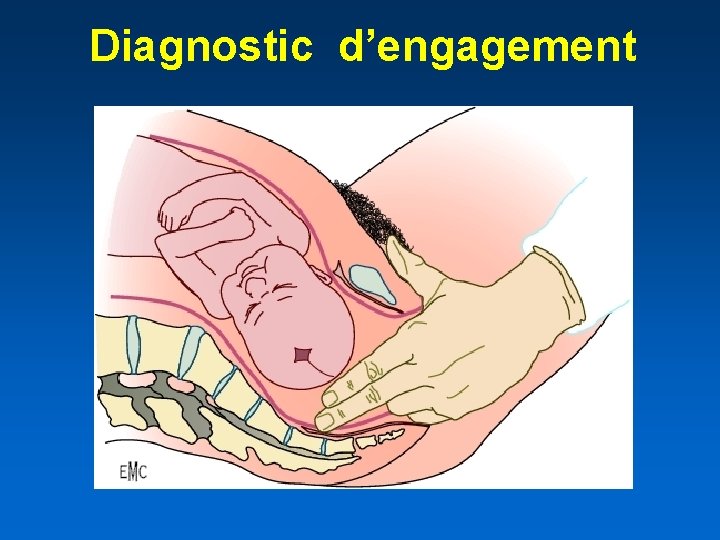
Deuxième étape du travail • Correspond au trajet du foetus dans la filière pelvienne • Cette étape est subdivisée en - phase d'engagement - phase de descente - phase d'expulsion • Pour les anglo-saxons: D. complète - expulsion

Diagnostic d’engagement

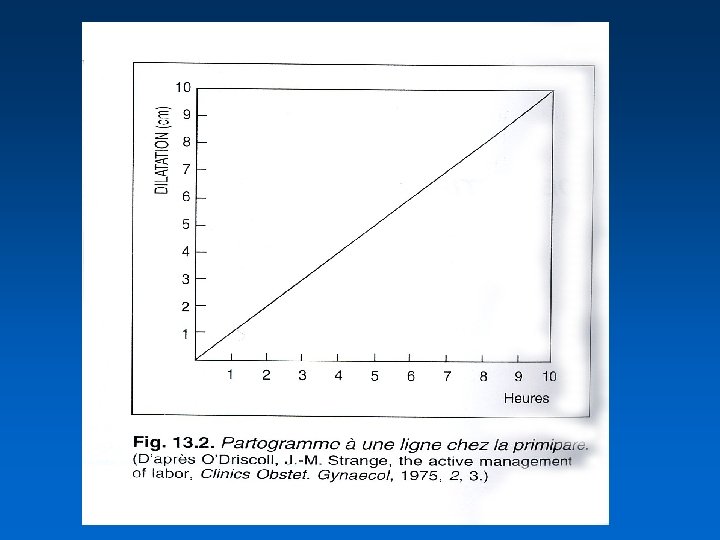
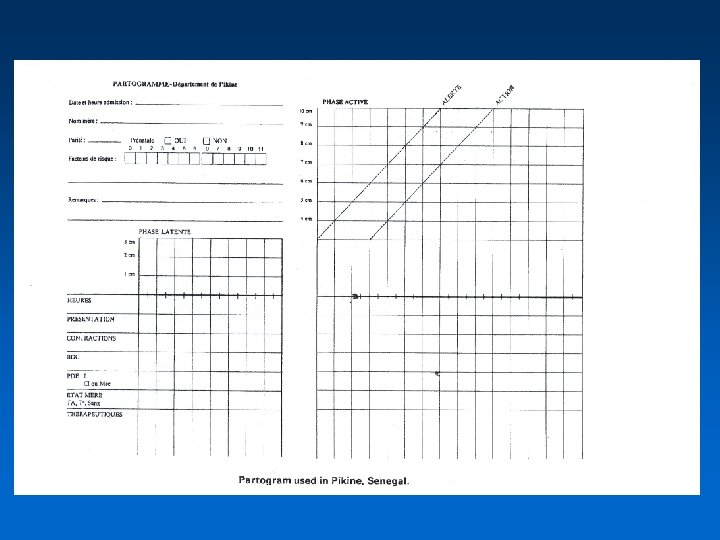
Le partogramme • Méthode pour documenter graphiquement les examens vaginaux • Recommandé pour le dépistage et le diagnostic des dystocies • Diminue le risque de travail prolongé, l’utilisation d’ocytocine et le risque de césarienne




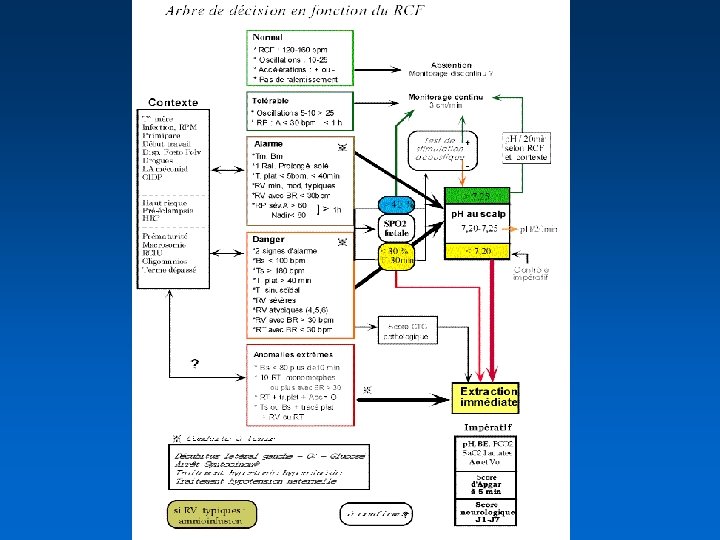
La direction du travail • Ensemble des mesures mises en œuvres pour modifier le déroulement de l’accouchement • Ne doit nuire ni au foetus ni à la mère • Engage la responsabilité de l’équipe médicale (l’abstention aussi)

Direction du travail deux philosophies Attentisme ou activisme Que l’on soit partisan de l’une ou l’autre, la médecine doit rester de bon sens, bâtie sur l’expérience personnelle puisque nous n’avons aucun argument pour dire avec certitude « il faut faire ceci ou cela »

Les moyens de la direction 1 - Rupture artificielle des membranes 2 - Ocytocine 3 - Analgésie péridurale 4 - Positions maternelles 5 - Accompagnement des patientes 6 - Attitude de l’équipe médicale 7 - Autres: médecine alternative, rotation manuelle des présentations postérieures…

Direction active « préventive » par rupture précoce des membranes 9 études randomisées Amniotomie précoce versus conservation des membranes diminution de la durée du travail (60 -120 min) tendance à l’augmentation des césariennes (principalement pour altération du RCF) (OR=1, 26[0, 96 -1, 66]) réduction des scores d’Apgar < 7 à 5 min Fraser. Cochrane 2000

Direction active « préventive » par amniotomie précoce et perfusion d’ocytocine • diminution de la durée du travail • diminution de la proportion de travails longs • aucune différence sur l’état néonatal • diminution des fièvres maternelles du post-partum • pas de diminution des césariennes (0, 9 [0, 7 -1, 1]) Fraser Br J Obstet Gynaecol 1998

Direction « thérapeutique » Meta-analyse : 3 études randomisées Direction thérapeutique ou attitude conservatrice Tendance à la réduction des césariennes (OR = 0, 6 [0, 2 -1, 4]) Fraser, Br J Obstet Gynaecol 1998

Conclusion • La direction active « préventive» du travail ne semble apporter aucun bénéfice significatif pour la mère ou l’enfant (NP 1) • Une direction « thérapeutique » ciblée du travail pourrait réduire le risque de césarienne

Oxytocine (Syntocinon*) • analogue de l’hormone hypophysaire, des récepteurs spécifiques • action clinique – action immédiate mais demi-vie courte (2 minutes) – augmente la fréquence et l’intensité des contractions ainsi que le tonus de base. La sensibilité utérine augmente avec le terme à partir de 20 SA et surtout à partir de 30 SA • précautions d’emploi – pas de contre-indication, sauf des précautions d’emploi selon les conditions obstétricales (utérus cicatriciel, siège, bassin rétréci, . . . ) – ne pas dépasser 150 UI ou 30 à 40 m. UI/min en raison d’un effet antidiurétique pouvant entraîner une intoxication à l’eau

Protocoles d’utilisation • Début avec faibles doses (1 m. U/min) versus fortes doses (6 m. U/min) – La dose de départ varie habituellement entre 1 et 2, 5 m. UI/min (6 et 15 ml/h) • Paliers de 20 min versus paliers de 40 min – L’augmentation du débit par palier est généralement pragmatique jusqu'à l’obtention d’une dynamique satisfaisante : par exemple, début à 2, 5 m. UI/min (15 ml/h) et augmentation par paliers de 30 min de 15 en 15 ml/h, jusqu'à 20 m. UI/min (120 ml/h)

Résultats de l’étude sur les doses Hautes doses Diminution significative de la durée du travail Diminution significative des césariennes pour dystocies et des extractions instrumentales Augmentation significative des hyperstimulations utérines Augmentation des césariennes pour altération du rythme cardiaque foetal (ns) et pas SFA +++ Pas de différence significative sur l’état néonatal

Résultats de l’étude sur les paliers • Pas de différence significative – en terme d’hyperstimulation utérine – du temps de travail – du bien être fœtal • Augmentation significative – des césariennes pour dystocie si palier de 40 min

Conclusions • Une prolongation du travail ne grève pas le pronostic de l’accouchement par voie basse et peut permettre d’éviter des césariennes • L’attitude classique d’intervenir après 2 heures de stagnation mérite d’être reconsidérée, surtout dans les établissements ayant facilement recours à la péridurale • Une prolongation de la deuxième phase si une anesthésie péridurale existe, peut permettre de réduire les extractions instrumentales

Les dystocies Anomalie dans la progression du travail se traduisant par une stagnation de la dilatation et/ou un arrêt de la progression • Mécanique : disproportion foeto-pelvienne • Dynamique : anomalie de l’activité utérine • Cervicale (fonctionnelle ou mécanique) • Des parties molles et obstacles praevia


Hypotonie ou atonie utérine • Survient chez la grande multipare avec une diminution du tonus de base sous 5 mm. Hg • Le plus souvent lors de la délivrance ou après • Due à un épuisement musculaire lors d’un travail prolongé une surdistension utérine un accouchement très rapide une anomalie de la structure utérine empêchant sa rétraction (fibrome, malformation) iatrogène si arrêt des ocytociques après l’expulsion ou utilisation de bétamimétiques

Hypocinésie • Dystocies dynamiques les plus fréquentes, surtout chez les multipares et en cas de distension utérine • CU régulières mais insuffisantes en – intensité (< 30 mm. Hg) – fréquence (espacement de plus de 3 mn) – durée (< 70 sec) • Facilement corrigé par des ocytociques


Hypercinésie • Parfois primitive, parfois secondaire à – l’utilisation en excès d’ocytocine – une disproportion foeto-pelvienne – un hématome rétroplacentaire – une infection amniochoriale • Deux types d’hypercinésie – d’intensité (> 70 mm. Hg) = hypertonie avec un tonus de base trop élevé (>15 mm. Hg) – de fréquence : > 6 / 10 mn


Dystocies fonctionnelles • De démarrage – en début de phase active, absence de dilatation cervicale – traitement : péridurale, ocytociques, rupture • Cervicale – arrêt de la dilatation entre 4 et 6 cm de dilatation – col oedématié malgré une bonne dynamique – traitement : péridurale

Le rythme cardiaque foetal

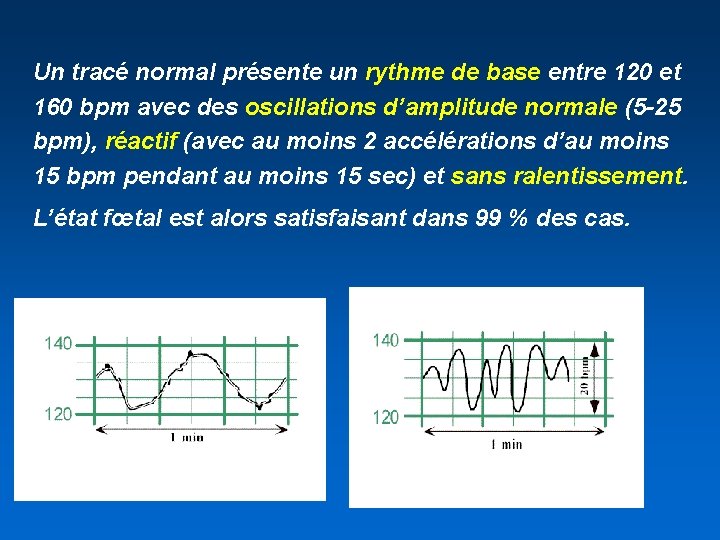
Un tracé normal présente un rythme de base entre 120 et 160 bpm avec des oscillations d’amplitude normale (5 -25 bpm), réactif (avec au moins 2 accélérations d’au moins 15 bpm pendant au moins 15 sec) et sans ralentissement. L’état fœtal est alors satisfaisant dans 99 % des cas.

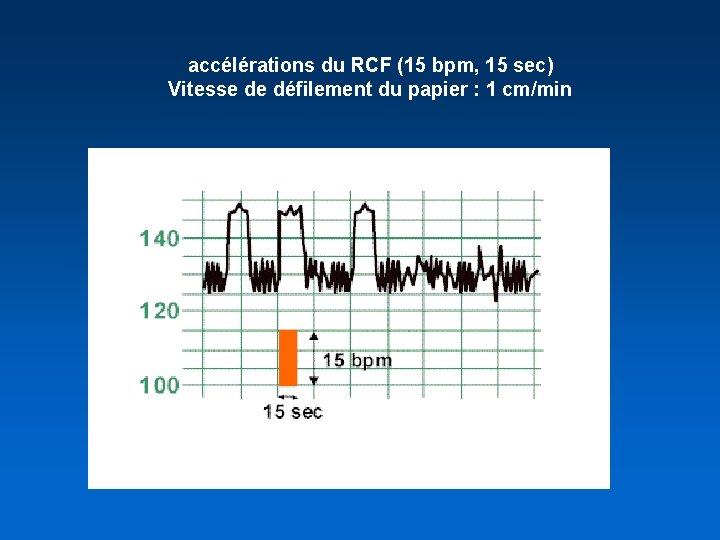
accélérations du RCF (15 bpm, 15 sec) Vitesse de défilement du papier : 1 cm/min

Anomalies du rythme de base • Tachycardie • Bradycardie • Anomalies des oscillations – En amplitude – En fréquence • Rythme sinusoïdal

En pratique, on parle de tracé plat lorsque l’amplitude des oscillations est inférieure à 5 bpm et s’il n’existe aucune accélération, il est aréactif

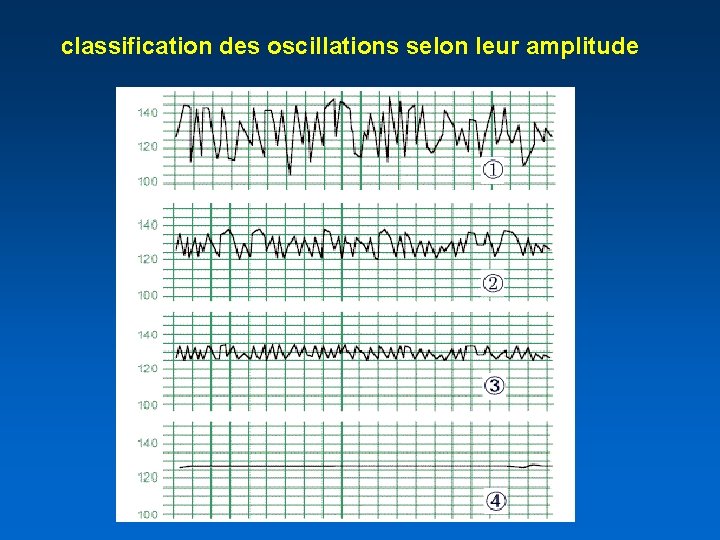
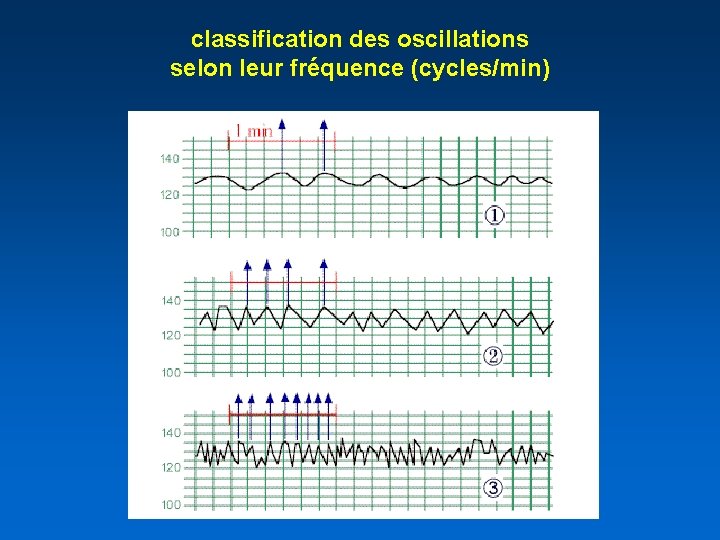
classification des oscillations selon leur amplitude

classification des oscillations selon leur fréquence (cycles/min)

Rythme sinusoïdal 1. 25 bpm, 2 - 10 bpm, 3 - 5 bpm

Anomalies périodiques du rythme cardiaque foetal

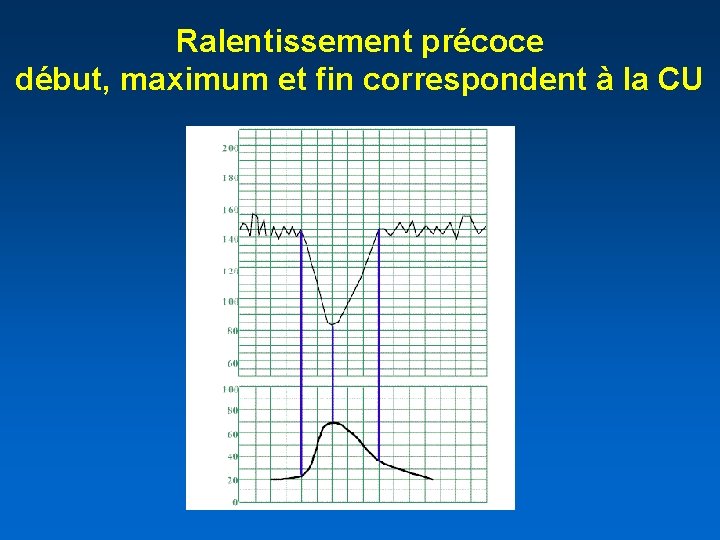
Ralentissement précoce • Ils commencent et se terminent avec la CU. Leur maximum correspond à l’acmé de la CU. Leur forme est régulière et ils se répètent à chaque CU • 12% des accouchements présentent des ralentissements précoces, souvent après rupture des membranes (amniotomie) • Ils seraient dus à la compression céphalique entraînant un réflexe vagal. Ils ne sont pas le signe d’une hypoxie

Ralentissement précoce début, maximum et fin correspondent à la CU

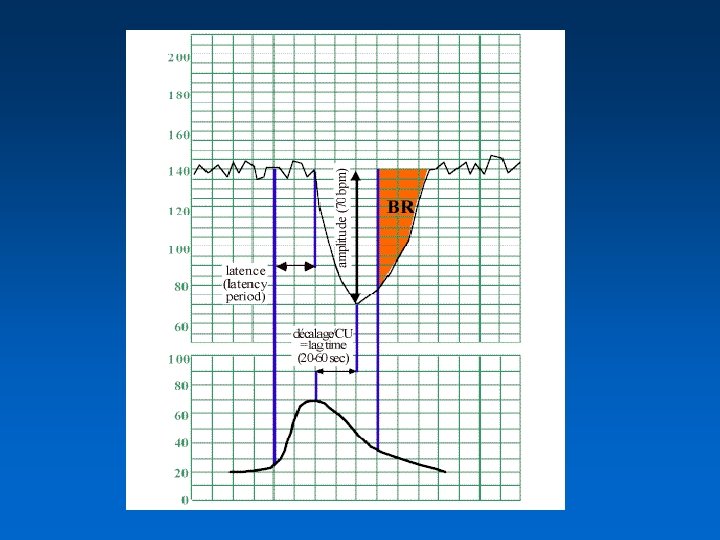
Ralentissement tardif • Le début du ralentissement du RCF survient après le début de la CU. Les ralentissements tardifs se répètent de façon régulière lors de chaque CU • La dépression maximale (nadir) est décalée d’au moins 20 secondes par rapport à la CU et il dure après la fin de la CU. • Ils sont en rapport avec une insuffisance des échanges foeto-placentaires


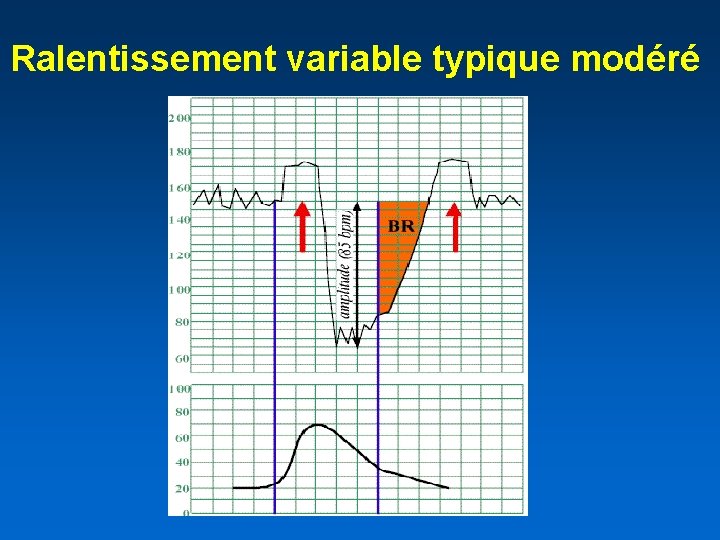
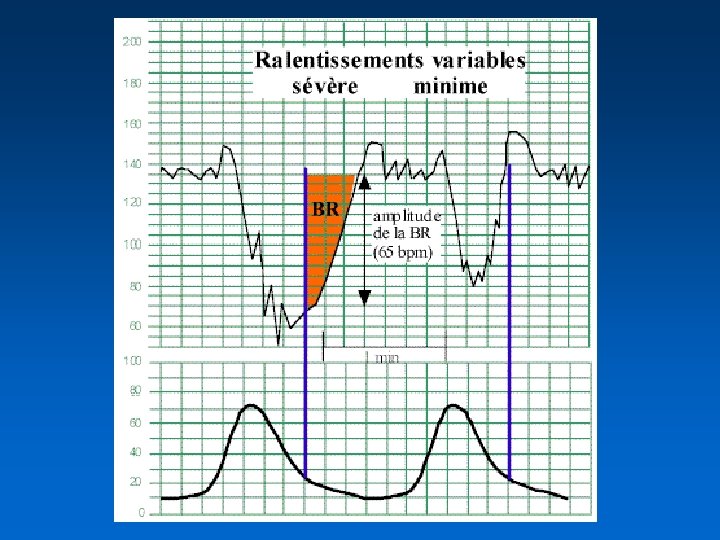
Ralentissement variable (DIP variable) • Les plus fréquents : 90 % des tracés anormaux • Leur chronologie est variable par rapport à la CU et leur forme ne reflète pas celle de la CU • Les ralentissements variables ne se répètent pas forcément à chaque CU • en relation avec une compression cordonale lors de la CU

Ralentissement variable typique modéré


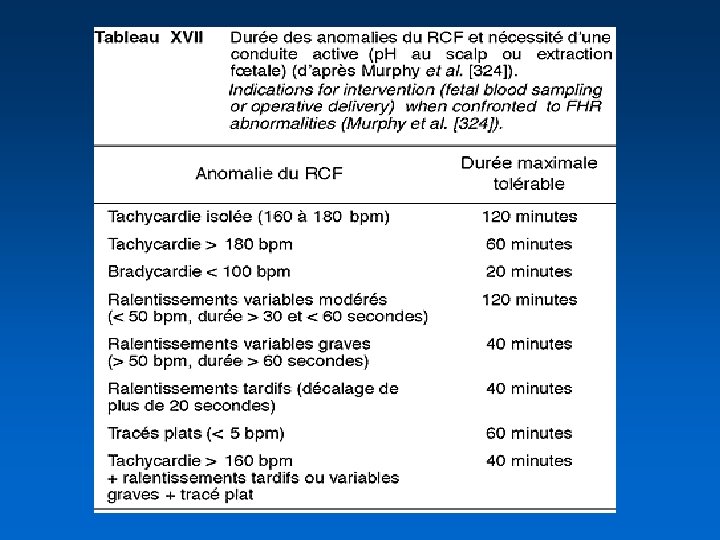
Anomalies associées du RCF • La prise en compte de plusieurs perturbations accroît la précision du diagnostic de souffrance foetale • Ralentissements tardifs + tracé plat + perte des accélérations = 100 % d’acidose • Ralentissements variables + tracé plat + rythme de base anormal • Tachycardie + tracé plat



Et maintenant ? Reprenez vos esprits Et appréciez l’Obstétrique Qu’elle soit physiologique ou non !!


• Il n’existe pas de critères universellement acceptés pour diagnostiquer la dystocie dynamique • Un travail prolongé a été défini comme une progression de la dilatation au delà de 3 cm, de moins d’un demi cm par heure chez la primipare et de moins d’ 1 cm par heure chez la multipare, pendant une période d’observation d’au moins 4 heures

• Suivant la concentration et la vitesse d’administration de l’ocytocine, 2 à 3 heures peuvent être nécessaires pour atteindre les taux sanguins thérapeutiques. Une fois que ce taux est atteint, un délai supplémentaire est nécessaire pour évaluer la réponse clinique. L’intervalle entre le début du traitement et l’obtention d’une réponse clinique (une augmentation de la dilatation cervicale) peut être considérable, surtout si l’ocytocine a été administrée à une dilatation inférieure à 5 cm. • En conclusion, on peut dire qu’en l’absence de critères péjoratifs (doute sur le vitalité du foetus, utérus cicatriciel, macrosomie, siège, . . . ), on peut se permettre de prolonger la durée du travail. On doit s’autoriser un délai suffisant entre le début de la correction de la dystocie et la décision de césarienne pour dystocie dynamique

Conclusion Une direction du travail réalisée avec des protocoles précis doit permettre un accouchement naturel dans de bonnes conditions pour de nombreuses patientes MAIS …

N’oubliez pas de vous assurer du bien être fœtal Et Souvenez vous Que lorsque l’usage des ocytociques est inefficace ou inapproprié la césarienne a probablement diminué la morbidité et la mortalité périnatale.

Direction active « préventive » par rupture précoce des membranes • Fraser 93 : diminution des dystocies dans le groupe amniotomie précoce • Goffinet, Garite – augmentation des décélérations variables sévères – augmentation des césariennes pour altération du rythme cardiaque fœtal OR = 2, 3 [1, 1 - 4, 5]

• • • protocole plus récent avec des paliers plus longs (40 à 60 min) : la stabilisation des taux plasmatiques demande près de 40 min après l’instauration d’une nouvelle dose. hyperstimulations : peu de différences entre les 2 protocoles L’augmentation du débit par palier est généralement pragmatique jusqu'à l’obtention d’une dynamique satisfaisante : par exemple, début à 2, 5 m. UI/min (15 ml/h) et augmentation par palier de 30 min de 15 en 15 ml/h, jusqu'à 20 m. UI/min (120 ml/h).

Conclusion sur l’ocytocine • Utilisation de fortes doses en paliers de 20 min peut paraître bénéfique • Nécessité d’effectuer de plus larges études • NB: pas d’étude randomisées sur ocytocine et risque d’hémorragie de la délivrance