PHYSIOLOGIE DE LHEMOSTASE PRIMAIRE Christophe Zawadzki Institut dHmatologie










- Slides: 16

PHYSIOLOGIE DE L’HEMOSTASE PRIMAIRE Christophe Zawadzki Institut d’Hématologie –Transfusion, CHRU de Lille Cours P 2 Séminaire n° 3 « Hémostase physiologique » 20 octobre 2011 1

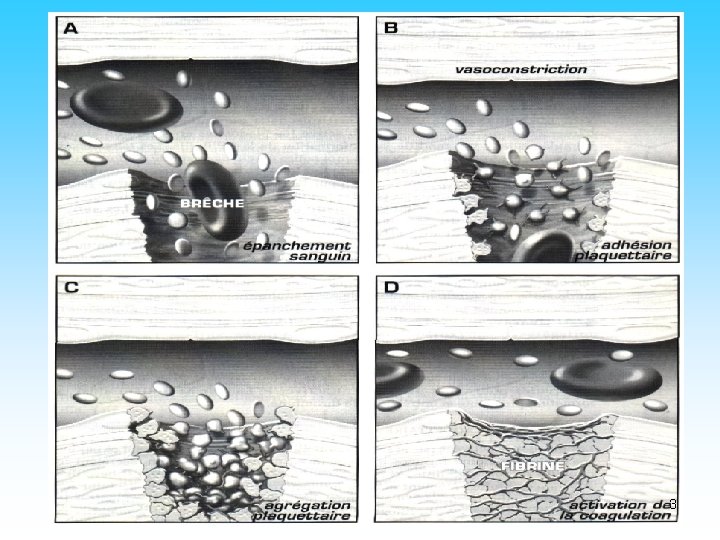
HEMOSTASE: TROIS ETAPES ESSENTIELLES L ’hémostase est l ’ensemble des mécanismes biochimiques et cellulaires qui assurent la prévention des saignements spontanés et l ’arrêt des hémorragies en cas de lésion vasculaire. • Hémostase primaire Clou plaquettaire / thrombus blanc • Coagulation plasmatique Caillot fibrinoplaquettaire insoluble • Fibrinolyse Dégradation du caillot Réparation et réimperméabilisation du vaisseau endommagé (mécanisme physiologique) 2

3

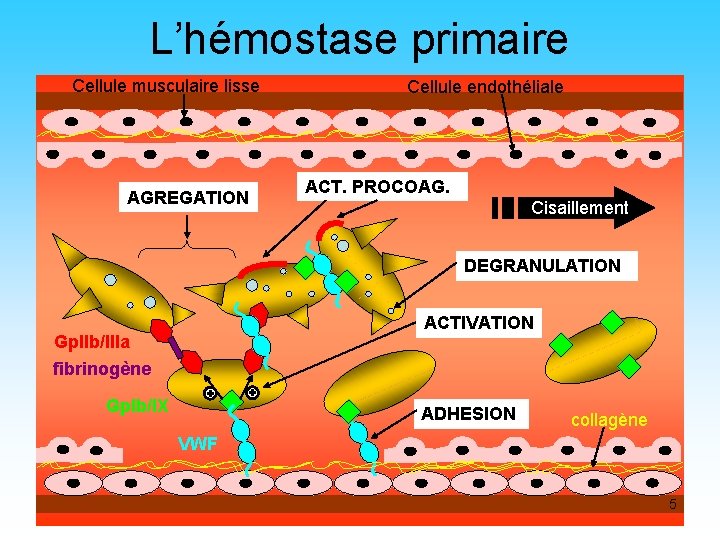
HEMOSTASE PRIMAIRE Vasoconstriction Adhésion plaquettaire Activation plaquettaire Activité procoagulante Dégranulation plaquettaire Agrégation plaquettaire 4

L’hémostase primaire Cellule musculaire lisse AGREGATION Cellule endothéliale ACT. PROCOAG. Cisaillement DEGRANULATION ACTIVATION Gp. IIb/IIIa fibrinogène Gp. Ib/IX ADHESION collagène VWF 5

L’endothélium vasculaire • = monocouche de cellules endothéliales à l’interface sang/vaisseau, sur une membrane basale, est naturellement anticoagulante • = barrière vis-à-vis du sous-endothélium riche en collagène prothrombogène • Synthèse de – – – Facteur Willebrand Prostacycline PGI 2 Facteur tissulaire (après activation++) Activateur du plasminogène t. PA et son inhibiteur PAI 1 Monoxyde d’azote NO Thrombomoduline • Riche en sucres (glycoaminoglycanes) qui se lient au TFPI et à l’antithrombine 6

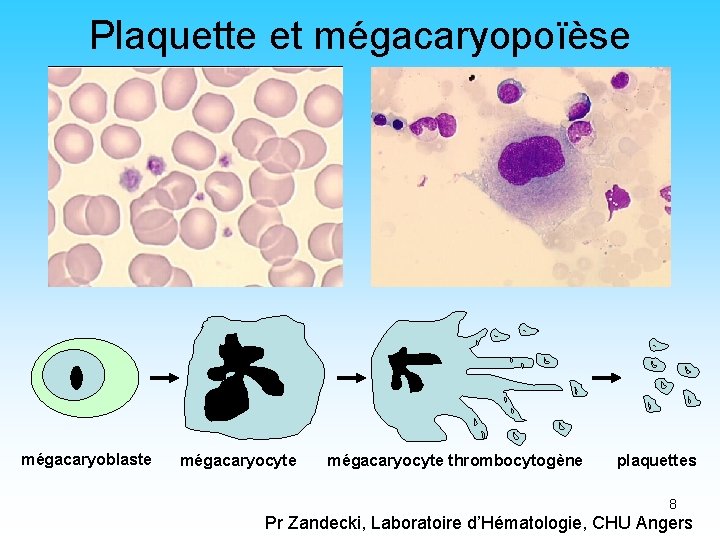
Les plaquettes • Petits éléments anucléés du sang: 2 à 5µm • Forme discoïde au repos, globulaire avec pseudopodes après activation • Granulomère central= granulations denses et hyalomère périphérique clair • Produites par fragmentation du cytoplasme des mégacaryocytes de la moëlle osseuse (sinus médullaire) • Normes: 150 000 à 400 000/mm 3 • Durée de vie courte: 4 à 8 jours • 1/3 séquestré physiologiquement dans la rate 7

Plaquette et mégacaryopoïèse mégacaryoblaste mégacaryocyte thrombocytogène plaquettes 8 Pr Zandecki, Laboratoire d’Hématologie, CHU Angers

Structure de la plaquette • Portents des antigènes érythrocytaires ABO, HLA et HPA (HPA-1 à 5): immunisation++ • Membrane = – Double couche de phospholipides (PL) riche en PL anioniques à l’intérieur – Riche en acide arachidonique (TXA 2++) – Porte des glycoprotéines GPIIb. IIIa, GPIb – Porte des récepteurs membranaires à l’ADP, thrombine, … • Microfibrilles actine/myosine • Double réseau de canaux: système tubulaire dense (stockage Ca 2+) et système canaliculaire ouvert • Deux types de granules: – Granules denses: ATP, ADP, Ca 2+, sérotonine – Granules alpha: Willebrand, F 4 P, facteur V, . . 9

Le temps vasculaire • Vasoconstriction réflexe – Arrête ou réduit le saignement – favorise l’hémostase locale: • favorise contact entre cellules: hématies et plaquettes • Turbulence du flux favorisant les interactions moléculaires et cellulaires 10

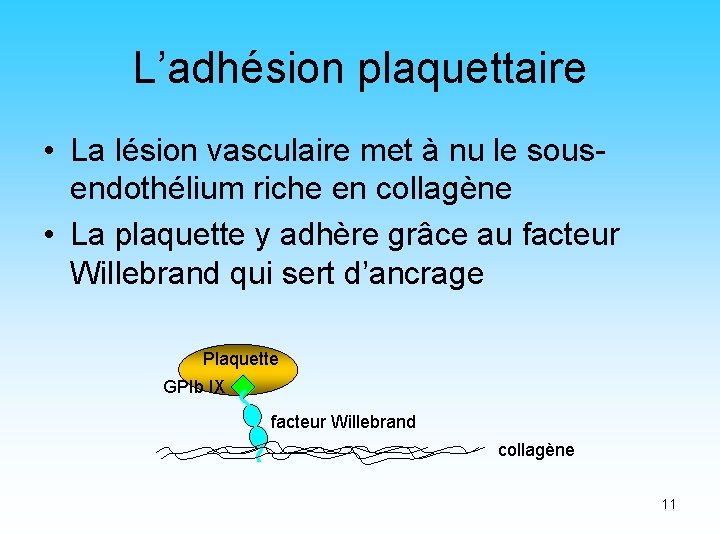
L’adhésion plaquettaire • La lésion vasculaire met à nu le sousendothélium riche en collagène • La plaquette y adhère grâce au facteur Willebrand qui sert d’ancrage Plaquette GPIb IX facteur Willebrand collagène 11

L’activation plaquettaire, le démasquage de l’activité procoagulante et la dégranulation • Changement de forme: pseudopodes • Augmentation du Ca 2+ et de l’AMPc intracellulaire • Synthèse de thromboxane TXA 2 • Démasquage de phospholipides anioniques très procoagulants (phosphatidylsérine): déclenche la coagulation ++ 12

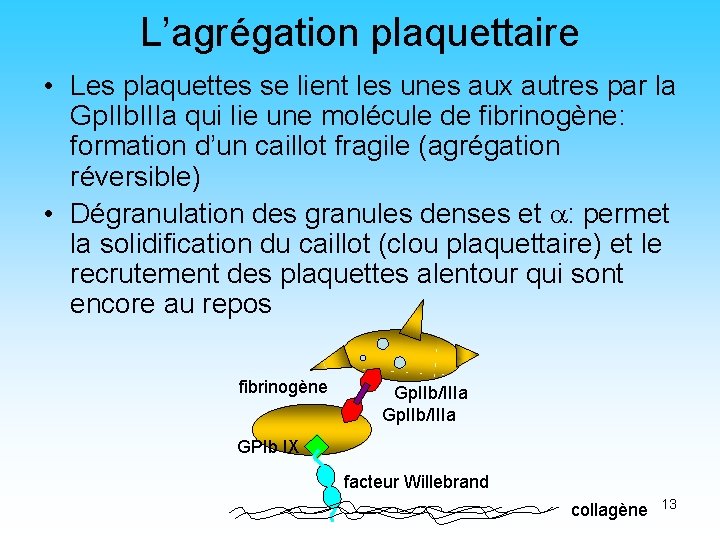
L’agrégation plaquettaire • Les plaquettes se lient les unes aux autres par la Gp. IIb. IIIa qui lie une molécule de fibrinogène: formation d’un caillot fragile (agrégation réversible) • Dégranulation des granules denses et : permet la solidification du caillot (clou plaquettaire) et le recrutement des plaquettes alentour qui sont encore au repos fibrinogène Gp. IIb/IIIa GPIb IX facteur Willebrand collagène 13

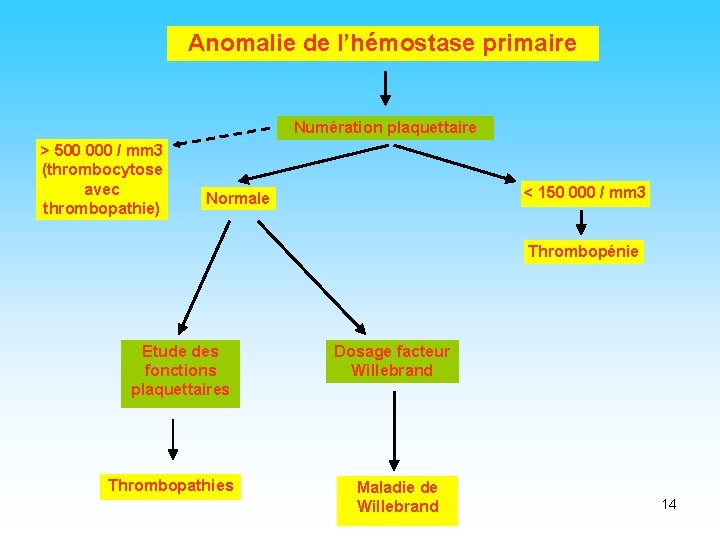
Anomalie de l’hémostase primaire Numération plaquettaire > 500 000 / mm 3 (thrombocytose avec thrombopathie) < 150 000 / mm 3 Normale Thrombopénie Etude des fonctions plaquettaires Thrombopathies Dosage facteur Willebrand Maladie de Willebrand 14

Les anomalies de l’hémostase primaire • Sont responsables de manifestations hémorragiques (sauf parfois thrombocytoses plutôt prothrombotiques) • Anomalies plaquettaires: – Thrombocytose (>500 000 /mm 3) – Thrombopénie (<150 000/mm 3) – Thrombopathies: anomalie fonctionnel plaquettaire à concentration plaquettaire normal • Maladie de Willebrand (N: 50 à 150%) – Type 1: déficit quantitatif – Type 2 : déficit qualitatif – Type 3: déficit quantitatif sévère 15

Les anomalies plaquettaires • Thrombocytoses: – Réactionnelle: Inflammation, cancer, carence en fer, splénectomie – Syndromes myéloprolifératifs: thrombocytémie essentielle, Vaquez • Thrombopénies: risque hémorr. si <20 à 50 000/mm 3 – Centrales: défaut de synthèse plaquettaire: origine toxique, hémopathies – Périphériques: Anticorps antiplaquettaire (PTAI, alloimmunisation, . . ) – Hyperconsommation: Coagulation intravasculaire disséminée (CIVD), purpura thrombocytopénique thrombotique (PTT) – Troubles répartition: hypersplénisme • Thrombopathies: – Constitutionnelles (rares): Glanzmann, Bernard-Soulier – Acquises: Ins. Rénale, hémopathies, aspirine et AINS +++ 16
 Dr zawadzki
Dr zawadzki Aleksander zawadzki umk
Aleksander zawadzki umk Zośka
Zośka Simultankontrast physiologie
Simultankontrast physiologie Glande zygomatique chien
Glande zygomatique chien Noyau gris centraux
Noyau gris centraux 2ter hauptsatz der thermodynamik
2ter hauptsatz der thermodynamik Nutrition minérale
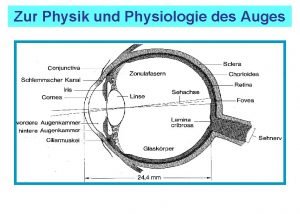
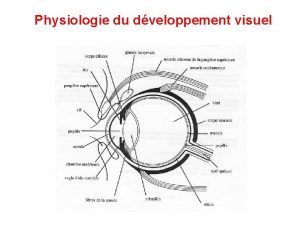
Nutrition minérale Physiologie de la vision
Physiologie de la vision Hypophosphatémiante
Hypophosphatémiante Physiologie.cc
Physiologie.cc Georges dolisi
Georges dolisi Physiologie renale
Physiologie renale Jean-christophe mercier
Jean-christophe mercier Christophe lemaire avocat
Christophe lemaire avocat Score pesi
Score pesi Christophe delamare
Christophe delamare